REMERCIEMENTS
A tous ceux qui ont fait de moi le médecin que je suis aujourd’hui.
Aux membres du jury,
Pr Christophe LANCON
Pr Laurent BOYER
Dr Carole MOREAU
Dr Adil MAAROUF
A mes mentors,
Pr Frédéric DUBAS
Pr Philippe MERCIER
Pr Henri-Dominique FOURNIER
Pr Xavier PAPON
Pr Sylvie CHEVALLIER
Pr Franck LETOURNEL
Pr CHOPARD
Pr REGIS
Dr Virgine BORGES
Dr Magali DEROIN
Dr Lucile LEGAL
Dr Elisa MARTIN
Dr Mathias LUCIANI
Dr Valérie SEUX
Dr Florent THIBAULT
Dr Phu-Qui DUONG
Dr Piseth SENG
Dr Mathieu BARDOUX
Pr Andreas STEIN
Dr Gilbert HANOKA
Dr Céline MEGUERDITCHIAN
Dr Aurélie BOUTIN
Dr Valérie BREMOND
Dr Violaine BRESSON
Dr Chloé CARDINALE
A mes confrères,
Dr Pierre-Emmanuel MEVEL
Dr Martin ELOIT
Dr Marine BOVE
Dr Emilien HERTEREAU
Dr Floriane BONNIN
Dr Alexis BEAL
Dr Florian GUILLOTIN
Dr Simon GIRAULT
Dr Marie GUERIN
Dr Valentine ROUSSEAU
Dr Julien COURATIN
Dr Aurélia RUF
Dr Guillaume BOSCO
Dr Giovanni BOUSQUET-DESBOIS
Dr Maxime CASTELLI
Dr Christophe BREULEUX
Dr Mathieu LUMETTA
Dr Simon BENICHOU
Dr Théo KORCHIA
Dr Sylvia HUG
Dr Charline PEROT
Dr Clélia ARQUILLLIERE
Dr Alexis PIERRES
Dr Aurélien STENECK
Dr Benjamin BRARD
Dr Pauline COURBOIS
Dr Fabrice MUGABE
Dr Ophélie LEPAGNEY
Dr Guillaume LE DIAGON
Dr Laurent ZARHA
Dr Sophie CHIVAS
Dr Alain BRUN
Dr Magali CASAL
Dr Nicolas LAINE
Dr Alexandre ZERDAB
A Mensa,
Membre 7765
A mes proches,
“Quel que soit votre exercice de la médecine, je vous conseille de l’aborder sous ces trois plans: bio-,
psycho-, et social”.
“Souvent, dans l’histoire de la médecine, des savoir qui ne se touchent finissent par se rejoindre; par
s’inter-pénétrer.”
Pr F.DUBAS
THESE DE MEDECINE GENERALE
Rencontres des adultes à haut potentiel
intellectuel avec la médecine générale
française
Etude transversale
auprès des membres de l’association Mensa France
SOMMAIRE
Chapitre I : Introduction ... 25
I.1. Histoire du quotient intellectuel ... 26
I.1.a. Génèse du concept ... 26
I.1.b. Approfondissement ... 26
I.1.c. Limite et alternative ... 28
I.2. Le tableau psycho-social ... 28
I.2.a. Conceptions sociales ... 28
I.2.b. Consensus professionnel ... 28
I.2.c. HPI laminaire, HPI complexe ... 29
I.3. Etat des connaissances en neurologie ... 30
I.3.a. Particularités anatomiques ... 30
I.3.b. Particularités fonctionnelles du HPI ... 30
I.3.c. Variantes entre personne à HPI complexe et laminaire ... 31
I.4. Etat des connaissances en psychiatrie ... 31
I.4.a. Collusion et risque ... 31
I.4.b. Approche quantitative ... 32
I.4.c. Analyse qualitative ... 32
I.4.d. Influence du temps ... 33
I.4.e. La question de l’adulte ... 33
I.5. Santé publique ... 34
I.6. L’état des connaissances en médecine générale ... 35
I.6.a. En fin de formation initiale: avis des internes marseillais... 35
I.6.b. Une faible offre de formation, initiale comme continue ... 35
I.6.c. Un intérêt suivi d’une volonté ... 35
Chapitre II : Matériel et méthode... 39
II.1. Population ... 39
II.1.a. Population cible ... 39
II.1.b. Population source : l’association Mensa France ... 39
II.2. Le choix d’une analyse quantitative et qualitative... 40
II.3. La méthode : étude transversale descriptive et analytique ... 40
II.3.a. Elaboration du questionnaire ... 40
II.3.b. Recueil des données ... 40
II.3.c. Analyse des données ... 41
Chapitre III : Résultats ... 43
III.1. Résultats descriptifs ... 43
III.2. Résultats analytiques ... 55
III.2.a. Parcours par sous-populations ... 55
III.2.b. Analyse des motifs de consultation... 59
III.2.c. Actions de la médecine générale ... 64
III.2.d. Analyse factorielle ... 74
Chapitre IV : Discussion ... 76
IV.1. Synthèse de la contribution médicale actuelle... 76
IV.1.a. Elle est quantitativement faible ... 76
IV.1.b. Premièrement, ne pas nuire ... 76
IV.1.c. Universalité des rapports en soins primaires ... 76
IV.1.d. Etat des lieux par les mensans ... 77
IV.2. Tentative de standardisation: profil du parcourant-type ... 77
IV.2.a. Sociologie ... 77
IV.2.b. Cheminement chronologique ... 78
IV.2.c. Cheminement psychique ... 78
IV.2.d. Ce qui fait consulter ... 78
IV.2.e. Signes à plus haute valeur prédictive positive en consultation ... 78
IV.3. Pertinence de la médicalisation ... 80
IV.3.a. Rappel de l’efficience de la médecine générale en santé publique ... 80
IV.3.b. Il est utile d’identifier le HPI en consultation ... 80
IV.4. Recommandations ... 81
IV.4.c. Apports au cursus ... 82
IV.4.d. Synthèse ... 82
IV.5. Faisabilité et adéquation ... 83
IV.6. Synthèse ... 83
IV.7. Biais ... 83
IV.7.a. Biais de sélection ... 83
IV.7.b. Biais de recrutement ... 84
IV.7.c. Biais de mémorisation ... 84
IV.7.d. Biais d’interprétation ... 84
IV.8. Limites ... 84
IV.8.a. Inhérentes à la méthode ... 84
IV.8.b. Inhérentes à la conjoncture/environnement ... 85
IV.9. Synthèse ... 86
Chapitre V : Conclusion ... 87
Chapitre VI : annexes ... 91
Chapitre VII : Références ... 88
Chapitre I :
Introduction
Le haut potentiel intellectuel (HPI) est une spécificité neurologique à l'origine de particularités de vécu
personnel et social (LANCON, et al., 2015) (KARPINSKI, KINASE, TERREAULT, & BOROWKSI, 2017).
A l'inverse des enfants, les adultes à HPI ne font pas l'objet d'un repérage institutionnel en France. En
médecine générale, une thèse qualitative (GAUDIN-CHAMAYOU, 2012) montre l'hétérogénéité des
parcours des adultes HPI, et piste certaines caractéristiques comme aide à leur identification. Une revue
de littérature infirme la constance de ces caractéristiques (BRASSEUR & CUCHE, 2017).
Une thèse quantitative (VINCENS DE TAPOL, 2018) démontre que le généraliste assure souvent le suivi des
adultes à HPI quand il est nécessaire, aux côtés de psychologues et psychiatres ; moins leur identification.
Il semble que l’on retrouve un gain de qualité de vie suite à l’identification du HPI chez les adultes
(GAUDIN-CHAMAYOU, 2012) (VINCENS DE TAPOL, 2018).
Ce bénéfice potentiel est à mettre en perspective avec la rareté des études françaises en médecine
générale à ce sujet. Par sa fonction de premier recours, elle y est pourtant prioritairement exposée.
L'enjeu de ce travail est d'y légitimer son rôle, voire l'ériger en portail répondant aux adultes HPI en
attente d'identification. Lesquels pourraient définir s'il est utile aux généralistes de disposer d'outils de
repérage du HPI.
I.1. Histoire du quotient intellectuel
I.1.a. Génèse du concept
Tout outil de mesure ainsi que la mesure elle-même ont des limites dans leur rapports au réel qu’ils ne
peuvent qu’approcher (BERNARD, 1865). Cette recherche ayant une aspiration quantitative, il a été
rapidement nécessaire pour générer ses questions de se focaliser sur un élément mesurable de
l’intelligence: le potentiel intellectuel.
La psychométrie tente depuis longtemps la mesure de l’intelligence par différents tests. Leur analyse
factorielle a permis de trouver une corrélation entre la plupart d’entre eux, assez constante. Celle-ci est
nommée “facteur g” ou “intelligence générale” (SPEARMAN, 1904).
Le terme nait en 1905 de la pensée du psychologue allemand William STERN, qui cherche à lier des
mesures physiques au psychisme. Il s’intéresse donc notamment aux publications de son confrère Alfred
BINET et forme le quotient intellectuel (QI) comme le rapport de l’âge “mental” (c’est-à-dire l’âge
généralement observé pour développer les capacités intellectuelles mesurées) et l’âge
“chronologique”(âge réel).
En France, le ministère de l’instruction publique commande à A.BINET un outil de mesure du niveau
intellectuel des “anormaux” (BINET & SIMON, 1905) : visant à mesurer le ”niveau intellectuel”. Il doit
servir à identifier les élèves susceptibles d’éprouver des difficultés pédagogiques, dans un contexte
d’éducation nationale depuis peu obligatoire. Ce test doit donc être reproductible, objectif, et permettre
la comparaison des individus. Il est mis au point avec le psychiatre français Théodore SIMON.
En 1925, le test de Stanford-Binet est revu par Lewis TERMAN sur la base de son suivi longitudinal
d’enfants dits à haut potentiel intellectuel (TERMAN, 1925).
Cette méthodologie innove; il avance
l’utilisation des tests de QI pour optimiser l’orientation professionnelle.
I.1.b. Approfondissement
En 1939, David WESCHLER est à l’origine d’un changement de calcul et donc de définition: le “quotient”
est standardisé sur une courbe de Gauss représentant la répartition des résultats aux tests d’un groupe de
référence, sur laquelle se situe le résultat de l’individu testé ainsi exprimé en écart-type par rapport à
cette moyenne (WESCHLER, 1981). Ces tests sont divisés en sub-tests évaluant différentes capacités
intellectuelles constituante de l’intelligence :
▫ l’indice de compréhension verbale (ICV), qui évalue la capacité à raisonner sur base d’un matériel
verbal (compréhension du langage).
Raymond CATTELL reprend ensuite le facteur g en y distinguant des corrélations différentes à deux types
d’intelligence (CATTELL, 1941):
Cristallisée: celle qui dépend des connaissances
Fluide: celle qui n’en dépend pas: elle approche la logique abstraite, celle encore mesurée par les
matrices progressives de Raven.
John L HORN, adjoint ensuite à cette approche de nombreux paramètres pour tenter d’évaluer
l’intelligence plus finement (HORN J. , 1965):
◊
Traitement des informations visuelles
◊
Traitement des informations auditives
◊
Vitesse de traitement
◊
Mémoire à court terme
◊
Mémoire à long terme.
Enfin, John Bissell CARROLL effectue à sa retraite une méta-analyse de toutes les études factorielles (460)
menées sur les tests d’intelligence de son époque, qu’il a mené durant sa carrière de psychologue
(CARROLL, 1993). Il conclut qu'il en ressort trois strates permettant de classifier les capacités cognitives:
un facteur général d'intelligence en amont, prédit par huit capacités cognitives générales, elles-mêmes
associées à des capacités cognitives spécifiques (CARROLL, The three-stratum theory of cognitive abilities,
1997):
1. Le facteur g,
2. 8 capacités cognitives générales, prédisant le facteur g
3. 30 capacités dites “spécifiques” plus fines, mesurées directement sur les individus, servant
ensuite de base au calcul des capacités supérieures dans ce schéma (et donc, théoriquement,
dans la structure de l’intelligence).
La synthèse de leurs travaux génère le modèle de Cattell-Horn-Carroll. Celui-ci compile le modèle
hiérarchique de Carroll (unidimentionnel) et la théorie de Cattell-Horn (pluridimentionnelle) (TERRIOT,
2018). On y retrouve (cf Annexes):
Horizontalement: l’ensemble des dimensions dans lesquelles s’exprimerait l’intelligence, selon
Cattell et Horn.
Verticalement: la stratification de Carroll.
Dans cette structure, des facteurs étroits prédisent des facteurs cognitifs plus larges, qui eux-mêmes
prédisent le facteur général d'intelligence, élément commun à tous les tests d'intelligence g.
Ces critères d’évaluation sont ceux utilisés dans les échelles de Weschler; principaux psychométriques
utilisés actuellement pour calculer un quotient intellectuel: WISC (1) pour les enfants, WAIS (2) pour les
adultes. Ces composantes sont testées séparément lors des entretiens dédiés.
Plus récemment, les psychologues ont eu tendance à dichotomiser les profils de HPI selon l’homogénéité
des scores obtenus dans différentes catégories (TERRASSIER, 2005). Ils les classent en fait selon deux
types de profils observés dans le comportement des enfants à HPI:
I.
QIT > 130: il est alors dit homogène, et on parle de HPI laminaire.
I.1.c. Limite et alternative
Le QI varie selon l’état psychique (dépression, troubles anxieux) (PRAT, 1979).
Enfin, on peut citer des théories alternatives comme celle des 8 formes d’intelligence de Gardner
(GARDNER, 2004). Toutefois, discuter la primauté d‘un modèle ne m’incombe pas dans ce travail. La
définition de notre population source étant notamment basée sur l’échelle de Weschler; ma focalisation
sur ses fondements est utilitariste.
Nous tenterons de faire ressortir des tendances quantifiables. Or le HPI se définit désormais de façon
assez consensuelle comme une particularité de fonctionnement, donc qualitative : dont les écarts à la
norme de ces qualités sont, eux, quantifiés. De fait et peut-être par collusion, c’est sensiblement la même
approche que nous choisirons d’appliquer au traitement statistique de nos résultats pour tenter de
mettre en lumière des données significatives dans les rapports que les adultes HPI ont eu avec la
médecine générale.
I.2. Le tableau psycho-social
I.2.a. Conceptions sociales
L’imaginaire collectif et parfois professionnel attribue des particularités perçues sous des traits de
personnalité. A l’inverse des a priori de perfectionnisme ou sens moral plus développés, certains peuvent
s’assimiler à de réels pans pathologiques, au sens étymologique dès lors où ils relèvent dans leur
définition d’une souffrance. Dans leur revue de littérature en psychologie, (BRASSEUR & CUCHE, 2017)
concluent, à propos de ces états chez les personnes à HPI, comparativement à la population générale:
−
Ont-elles plus de difficultés à gérer leurs émotions? Non
−
Ont-elles plus de difficultés sociales? Non
−
Ont-elles plus de troubles “au niveau de la santé mentale”? Non
−
Ont-elles plus de difficultés sociales? Elles affirment ne pas pouvoir se prononcer sur la causalité
au HPI.
−
Sont-elles hypersensibles émotionnellement? Elles ne statuent pas face aux données de la
littérature, mais précisent le concept qui serai lié sous le vocable d’intensité affective.
I.2.b. Consensus professionnel
3. Des angoisses existentielles plus fréquentes. Ce que (GAUVRIT, 2014) relate comme “fear of
unknown”; une “anxiété métaphysique” augmentée.
4. La rapidité de pensée différente de l’anxiété mais pouvant en être source.
5. L’émergence d’un sens moral semble précoce (BRASSEUR & CUCHE, 2017) mais je n’ai pas trouvé
d’évidence de proéminence à l’âge adulte, comparativement à la population générale.
Un de ces éléments consensuels important à nuancer est la « dyssynchronie » (TERRASSIER, 2005) traduit
le vécu particulier du HPI au plan psycho-social. On distingue :
Dyssynchronie interne : qui décrit chez les enfants le fait de présenter un développement affectif et une
maturation psychomotrice moins en avance que leur développement intellectuel. Cela produit une
inadéquation ; l’enfant à HPI ne comprend pas ce qu’il ressent puisque sa maturité intellectuel n’y
apporte pas de sens cohérent à son âge.
Dyssynchronie externe, ou sociale : il s’agit cette fois du décalage entre sa maturité intellectuelle propre,
et celle de l’entourage. Elle est décrite aussi bien chez les enfants que chez les adultes. Ce décalage peut
aussi bien être perçu :
−
sur le plan rationnel, par la différence d’analyse (l’individu à HPI prend conscience que quelque
soit la situation, son analyse en sera différente de celle de son entourage : avec souvent des liens
à divers idées éloignées du sujet que les autres ne comprennent pas et trouvent donc bizarres)
−
sur le plan émotionnel : la personne à HPI réalise que ses ressentis ne sont pas partagés par son
entourage, voire plus nombreux (le sentiment d’injustice notamment).
D’autres traits apparaissent souvent cités, mais non consensuels:
•
Le perfectionnisme, dont les causes plausibles sont étudiées mais non retrouvées en revue de
littérature (BRASSEUR & CUCHE, 2017)
•
L’intolérance à l’injustice
•
La réactivité : une tendance à réagir plus vite aux stimuli, par exemple en finissant les phrases des
interlocuteurs (en percevant le sens avant la fin des énoncés).
•
Le « faux-self » : qui est la production par la personne à HPI d’une personnalité « de façade »,
différente de sa personnalité réelle, utilisée pour manipuler son interlocuteur dont il a perçu les
volontés afin que ce dernier ne puisse pas lui nuire. C’est donc initialement un processus défensif,
secondaire à la dyssynchronie externe quand celle-ci devient intolérable. Elle est décrite par
exemple dans un mémoire de médecine discutant les rapports entre médecins et adulte à HPI
(BIDAUT GARNIER, 2008).
I.2.c. HPI laminaire, HPI complexe
Le haut potentiel laminaire est définit par l’homogénéité des scores obtenus à tous les indices de l’échelle
de Weschler (cf I.1.). Ses caractéristiques psychiques sont aussi décrites comme “homogènes” par le
Journal des psychologues (GUILLON) :
“Il éprouve du plaisir à apprendre, se montre ouvert au monde, sans toutefois présenter une curiosité
particulière ou un besoin de collecter les informations. Ces enfants se distinguent moins par leur mode de
pensée que par leurs capacités cognitives hors du commun. Contrairement aux enfants hpi complexes, ils
ont besoin de planifier et d’anticiper. Le processus de pensée est essentiellement analytique, linéaire et
déductif.” Une certaine adaptabilité scolaire et sociale semble en découler (TERRASSIER, 2005).
Le HPI dit complexe correspond à celui dont les scores varient aux différents indices du test. Malgré de
possibles scores extrêmes à certains indices le QIT peut donc être inférieur à 130. Il seraient de fait
sous-identifiés. Ecueil qui souligne l’intérêt de compléter le test par l’avis du psychologue, lesquels sont
recommandés conjointement. Le journal des psychologues en traduit les spécificités comme suit,
cliniquement:
“ils éprouvent un fort besoin d’apprendre, de comprendre ce qu’ils apprennent et pourquoi ils
l’apprennent. Ils ressentent un besoin de stimulation intellectuelle, une grande curiosité du monde qui les
entoure. Leur pensée est divergente, « arborescente », riche, rapide et associative, mais parfois épuisante,
car prédominante et ininterrompue.”
Cette tendance associative se traduit par une créativité importante, mais aussi des dyssynchronies
marquées. Les psychologues disent y décrire plus de labilité émotive (MARCELLI & BRACONNIER, 2008) et
en conséquence: les recevoir plus souvent en consultation. Et de même, on peut pressentir qu’ils
pourraient être sur-représentés parmi les personnes à HPI vues en consultation de médecine générale.
I.3. Etat des connaissances en neurologie
Un QI>130 est corrélé à plusieurs particularités cérébrales: anatomiques et fonctionnelles.
I.3.a. Particularités anatomiques
Le potentiel intellectuel est positivement corrélé à une myélinisation accrue de la substance blanche, par
rapport à la population générale (CHIANG, et al., 2009) et
des connexions plus nombreuses (SOLE-CASALS,
et al., 2019).
Les dernières études de neuroimagerie montrent également que le QI varie proportionnellement à
l’épaisseur corticale, surtout en frontal gauche (BURGALETA, JOHNSON, WABER, COLOM, & KARAMA,
2013).
I.3.b. Particularités fonctionnelles du HPI
Le Pr (GRUBAR) constate que:
▫ La latence d’apparition de la première phase de sommeil paradoxal est diminuée chez
les enfants à HP, augmentée chez les enfants déficients mentaux, et le taux de sommeil
paradoxal est augmenté chez les premiers et diminué chez les seconds. Ceci
Les travaux les plus récents menés au Centre d’Imagerie du Vivant de Lyon (SUPRANO, et al., 2019) en
comparant des enfants à QIT moyen et des enfants à QIT>130 en IRM de repos. Ils montrent notamment
que le réseau « DMN
4» ou réseau du mode par défaut, étudié dans le « connectome » (HORN, OSTWALD,
REISERT, & BLANKENBURG, 2013) est plus actif.
I.3.c. Variantes entre personne à HPI complexe et laminaire
Leur équipe, dont O.REVOL et D.SAPPEY-MARINIER cherche ensuite des différences fonctionnelles entre
deux groupes d’enfants et adolescents à HPI laminaire d’une part, et complexe d’autre part. Ils corrèlent
des activités plus importantes:
Chez les laminaires :
▫ En cortex cingulaire post (maitrise des liens associatifs entre différentes informations),
▫ En aire de Broca (cortex dorsal antérieur gauche : mémorisation et sélection des informations)
▫ En aire de Wernicke (gyrus supra-marginal : compréhension des mots, restitution des
informations)
▫ En cortex préfrontal dorso-latéral droit (contrôle du comportement ; inhibition)
Chez les complexes :
▫ en cortex préfrontal dorso-latéral: supérieure à gauche chez les complexes (fonctionnement dit
“en référence interne”) confirmées par études en “split”; donc moins de confrontation avec
l’environnement; laminaires sont plus des ”adaptateurs”.
De même, ils corrèlent des connectivités plus importantes :
▫ entre les deux hémisphères chez les laminaires (aptitudes visuo-spatiales)
▫ en hémisphère gauche chez les complexes (aptitudes de langage).
A noter que ces deux dernières études ont été menées sur des enfants ou adolescents: leur généralisation
à tout âge n’est pas actée.
I.4. Etat des connaissances en psychiatrie
I.4.a. Collusion et risque
Mon analyse de la littérature pivote autour de la question: avoir un HPI est-il facteur de risque
psychiatrique? Cette question demande pour être testée d’en différencier l’effet de collusion avec la
psychiatrie: l’un peut être perçu comme relevant de l’autre, et inversement. Le différentiel entre TDA/H
(5) et HPI est la réflexion de ce type la plus flagrante. Une ouvrage dédié (BANGE)
Souligne ces difficultés de discernement. Sans trouver de réel signe discriminant, O.REVOL recommande
surtout pour ce faire d’évaluer leur QIT. Il conclut “porter ce double diagnostic, une évaluation rigoureuse
s’impose, car les deux syndromes présentent volontiers une sémiologie commune. La distractibilité,
l’impulsivité et l’agitation sont les fidèles compagnes de route de l’enfant HP”.
C’est à mon sens en cela que la double approche psychologique et psychiatrique est nécessaire au
médecin dont la pratique est transversale. La psychologie doit permettre de définir ce qu’est le haut
(addictions, troubles psychotiques, névrotiques, anxio-dépressifs). La médecine générale doit savoir
différencier les deux.
« L’intelligence est un double mal : elle fait souffrir et personne ne songe à la considérer comme une
maladie. » disait (PAGE, 2002). La science a nuancé ce propos et nous allons tenter d’y contribuer.
I.4.b. Approche quantitative
Le caractère physiologique du haut potentiel intellectuel, de nature statistique comme écart à une norme
peut expliquer la relativité de son intérêt en médecine. On a démontré qu’il était positivement corrélé à la
qualité de vie en population générale quand il est identifié (BRASSEUR & CUCHE, 2017). Si l’on s’intéresse
en revanche aux adultes à HPI non identifiés comme tels, nous sommes face à une impasse
méthodologique en questionnant ici ceux déjà identifiés. On peut toutefois interroger l’effet de
l’identification sur la qualité de vie: en demandant si elle l‘a augmenté ou non, aux identifiés (question 7
du questionnaire) et en quoi (question 8).
(BIDAUT GARNIER, 2008) réalisait en 2008 une revue de littérature pour répondre à ces questions:
“Les personnes à haut potentiel intellectuel ont-elles une augmentation avérée du risque de
développer des troubles médicaux ?
Le médecin généraliste a-t-il les moyens de prévenir ces troubles, s’ils existent ?
Comment un médecin généraliste peut agir concrètement, sans formation spécifique, et sans
trop majorer le temps de ses consultations ?”.
A celles-ci, elle répond que le pourcentage de HPI parmi les patients présentant une psychopathologie est
plus élevé que dans la population générale: mais il s’agit de références à des études menées sur les
enfants, et pour des effectifs de l’ordre de la centaine.
On ne retrouve pas ce sur-risque dans littérature récente, d’après (BRASSEUR & CUCHE, 2017).
I.4.c. Analyse qualitative
Selon plusieurs auteurs, le HPI est à l’origine de particularités dans l’expression de troubles
psychologiques, quand ceux-ci surviennent (qu’il y ait ou non de relation de cause à effet). Je les cite :
« Un besoin de maîtrise et de justice, une très faible estime de soi, le sentiment d’être décalé par rapport à
leur environnement, des difficultés à s’affirmer et une conscience douloureuse du monde. Ils pensent sur
tout, tout le temps, intensément, sans cesse, mettent en perspective, anticipent, intègrent de nouvelles
données qu’ils analysent en activant leurs logiciels. » (BOST, 2013).
“Les enfants repérés à haut potentiel intellectuel (HPI) se caractérisent par une hypersensibilité
émotionnelle dans les interactions avec les autres, ont généralement une faible estime de soi, un
sentiment d’être décalé par rapport à leur environnement. Souvent, ils imposent d’emblée une distance
Il semble enfin pertinent d’évoquer le HPI penser devant une dépression résistante d’intérêt
(SIAUD-FACCHIN, 2002). Elle est alors améliorée par la stimulation intellectuelle, et l’occurrence de nouveaux
centres d’intérêt.
I.4.d. Influence du temps
Le Professeur (ZIV, 1989) qui enseigne la psychologie à l’université de Tel Aviv en Israël et
qui a crée plusieurs classes spécialisées pour enfants à HP: pense que les médecins doivent avoir des
notions sur HPI; La prise en charge éducationnelle spécifique diminuerait les symptômes
psychopathologiques. Ainsi « les enfants [à HP] qui vont mal dans leur école et rentrent dans les classes
spéciales n’ont pas autant de problèmes [psychopathologiques] que ceux qui restent dans les écoles où ils
s’ennuient ou se trouvent socialement isolés. »
Pour (SIAUD-FACCHIN, 2002) « le risque pathologique est corrélé à l’âge du diagnostic : plus le diagnostic
est posé jeune, moins l’enfant développe de pathologie spécifique. A l’inverse, un
diagnostic tardif favorise l’apparition et le développement de troubles plus ou moins graves.
La gravité des troubles dépend de la bienveillance du milieu (familial, scolaire…) dans lequel
grandit l’enfant ». (REVOL) dit lui que s’il y a souffrance, plus celle-ci arrive tôt et dure longtemps dans la
vie d’un enfant ou adulte à HPI, plus elle a tendance à se chroniciser.
Ces points de vue suggèrent de questionner la temporalité dans les parcours de nos interrogés.
I.4.e. La question de l’adulte
“On parle en France des enfants surdoués sur un fond de remise en cause d’un système éducatif d’un pays
qui expérimente douloureusement les limites de son modèle social. On y professe que s’occuper de la
cause des enfants est important parce qu’ils ne savent pas se défendre seul. Dans le même temps, on part
du principe que les adultes, surtout s’ils sont surdoués, sont bien assez intelligents pour s’en sortir tout
seul!” (BOST, 2013)
En effet, en France , en 2019 on peut citer plusieurs associations dédiées aux enfants exclusivement.
Retenons l’ANAPEIP: Association Nationale Pour les Enfants Intellectuellement Précoces, qui est agréée
par l’éducation nationale, fédère des parents dont les missions sont:
▫ “accueillir les familles, les soutenir et défendre leurs droits,
▫ Représenter toutes les familles adhérentes ANPEIP,
▫ Sensibiliser, informer et former,
▫ Fédérer et animer les réseaux de professionnels et mener toutes les actions utiles pour la
reconnaissance et la prise en charge des EIP,
▫ Coordonner, soutenir et harmoniser l’action des associations et délégations locales selon une
éthique commune et mettre à leur disposition les informations nécessaires à leurs activités.”
On peut souligner un champ d’actions moins vaste à l’association Mensa France, accueillant la majorité
des adultes actuellement à HPI
:
▫ “de détecter l'intelligence humaine et de contribuer à son épanouissement pour le bénéfice de
tous ;
▫ de fournir à ses membres un environnement intellectuel et social stimulant ;
Pour mémoire, les recommandations actuelles de l’éducation nationale sont, pour les enfants(MER,
2007):
“Un dépistage systématique de la précocité intellectuelle n’est pas utile. La situation d’un élève doit être
examinée lorsque :
▫ un élève manifeste un mal-être à l’école
▫ un élève a un trouble de l’apprentissage
▫ le comportement d’un élève alerte son enseignant
▫ les parents en font la demande“
Le terme de “précocité” rapporté à ces enfants laisse penser que le HPI résiderait dans la rapidité accrue à
acquérir une maturité intellectuelle, jusqu’à atteindre une norme adulte. Or, comme nous l’avons
démontré cette interprétation est fausse puisque le QIT semble rester constant toute la vie (DEARY,
WHALLEY, LEMMON, CRAWFORD, & STARR, 2000). Or il mesure bien un écart à la norme d’une
population : y compris adulte. Cette imprécision sémantique peut expliquer en partie le relatif désintérêt
institutionnel envers l’adulte.
Le seul pays au monde ayant fait le choix du dépistage systématique de l’ensemble de sa population
scolarisée est Israël en 1974. Il est donc aussi le seul à s’émanciper de la question du dépistage adulte (en
considérant WISC et WAIS congruents dans la vie d’une même personne).
Comme le souligne (LANCON, et al., 2015), la littérature considérant la santé des adultes à HPI est pauvre.
Une étude comparant les membres de l’association Mensa France âgés de plus de 65 ans a montré qu’ils
avaient une meilleure satisfaction de leur vie passée, et actuelle que la population générale - mesurée sur
la Neugarten Scale (BESSOU, TYRRELL, MONTANI, YZIQUEL, & FRANCO, 2003). L’imprécision
méthodologique et le faible effectif de l’étude interdisent l’extrapolation de ses résultats. Il s’agit de notre
population source à 16 ans d‘intervalle. Il est donc intéressant de poser cette même question à
l‘ensemble de ses effectifs adultes actuels.
I.5. Santé publique
A cette échelle, les données concernant la corrélation aux troubles somatiques sont manquantes.
Toutefois, si l’on considère la possibilité d’exacerbation des troubles anxieux chez les adultes à HPI, il
pourrait en découler que toutes les conséquences de stress chronique: troubles digestifs, pathologies
cardio-vasculaires, dysménorrhées, dermatoses, pathologies inflammatoires. Des études comparatives à
la population générale seraient intéressantes du point de vue de la santé publique, et pour discuter des
causalité de ces trois variables (HPI ou non; troubles anxieux ou non; présence ou absence des troubles
somatiques ici cités): sont-elles ou non intriquées?
1er janvier 2020 (INSEE, 2020) soit actuellement 1 461 989 français (auxquels il faut retirer les
enfants) concernées par le sujet de cette étude.
▫ Pour légitimer: on peut simplement rappeler que L’OMS définit comme priorité mondiale de
santé publique l’amélioration de la santé mentale (WHO, Rapport sur la santé dans le monde
2001 : la santé mentale : nouvelle conception, nouveaux espoirs, 2001)).
Sur le plan social, les revues d
e littérature (GAUVRIT, 2014)(BRASSEUR & CUCHE, 2017) montrent qu’il n’y a pas d’évidence à une
souffrance sociale accrue chez notre population-cible.
I.6. L’état des connaissances en médecine générale
I.6.a. En fin de formation initiale: avis des internes marseillais
J’ai réalisé une enquête (BRILLOUET, 2020) par diffusion d’un questionnaire Google Forms sur un réseau
social réservé aux internes de l’APHM
6(groupe fermé facebook) obtenant 100 réponses. Elle a montré
que les internes en médecine pensent majoritairement que le HPI est un désavantage social (74%),
psychologique (78,8%). Ils sont 52% à se dire capables de reconnaitre un adulte HPI, principalement sur
leur évaluation de l’intelligence hypothético-déductive (48,2%). Contrairement à ce que (CITATION
BRASSEUR CUCHE) a démontré, ils sont 97% à penser que certains tableaux psychiatriques sont chez eux
plus représentés, principalement les troubles anxieux (68%), puis dépressifs (17,5%).
I.6.b. Une faible offre de formation, initiale comme continue
64% des internes répondants à l’enquête disent avoir reçu un enseignement concernant les spécificités de
cette population. Ces formations se sont faites en aparté de leur cursus parmi 76,6% d’eux. Seuls 7,8%
14,1% en formation initiale, et 7,8% en formation continue.
Je n’ai pas retrouvé de programme universitaire dédié sous forme de DU
7ou DIU
8.
La recherche sur les organismes de DPC ne montre aucune formation disponible sur le Collège des hautes
études en médecinei ou sur le site web de l’ANDPC
9. Il paraît donc y avoir possibilité de se former à ces
notions colligées au HPI, mais de façon non uniforme et exceptionnelle dans notre pays.
I.6.c. Un intérêt suivi d’une volonté
Le mémoire a montré que 80% des internes en médecine actuels estiment que le dépistage des
souffrances liées au haut potentiel relève des soins primaires. Ils ressentent cependant ensuite le besoin
d’adresser à un spécialiste ces potentiels patients (98%). A la question ” Souhaiteriez-vous avoir une
formation ou un outil vous permettant d'identifier les cas où le HPI est à l'origine de la plainte ?”, ils
répondent positivement à 87,9%. Pour une moitié d’entre eux (51,7%) l’intérêt est de pouvoir orienter ces
consultants. Ainsi, seuls 20,2% d’entre eux espèrent d’une formation qu’elle leur permette de “soigner
eux-mêmes les souffrances y étant propres”. Le différentiel avec des pathologies psychiatriques apparaît
prioritaire (28,1%). En tant que premier recours, les jeunes généralistes se voient donc comme un portail
d’accès aux soins. C’est en ce sens qu’ils souhaitent massivement gagner en compétence vis-à-vis des
adultes à HPI.
I.6.d. Positionnement de la médecine générale
L’OMS définit la santé comme “état de complet bien-être physique, mental et social” (WHO, 1946). La
médecine générale est la spécialité médicale de cette transversalité. Et sa spécificité dans le système
sanitaire français est sa mission de coordination, que nos politiciens nomment ”rôle pivot”. (BIDAUT
GARNIER, 2008) synthétise très bien ces facettes de part et d‘autres de ce pivot, en ces termes:
“Le médecin généraliste est la personne la plus accessible pour toute personne en souffrance, à
de multiples niveaux :
- au niveau de la proximité géographique et quelquefois humaine,
- au niveau de l’assez court délai d’attente pour obtenir un face à face,
- au niveau de son désintéressement financier qui ne peut être qu’intègre, et du coût
raisonnable d’une consultation,
- au niveau de son statut de premier recours en cas de trouble de tout ordre,
- au niveau du suivi des individus à long terme –qui lui confère une vision extérieure
objective et de qualité de la personne et de son environnement,
- au niveau de la relation médecin - patient qui est unique et irremplaçable, surtout
quand cette relation est marquée par la confiance.”
“Le médecin généraliste, en plus de son accessibilité, a de multiples atouts et possibilités de
prévention et de prise en charge adaptées de la personne à HP.
- Il est le témoin du développement psychomoteur de l’enfant à HP, et peut donc opérer
un premier repérage rapide, objectif, facile et sans perte de temps.
- De par son statut, il est à même d’apporter des éclairages scientifiques pour
comprendre le HP.
- Il connaît les acteurs de soins et devrait être capable d’orienter vers le psychologue
adapté si besoin.
- Par son suivi des patients au cours de leurs différentes affections, il peut opérer un
soutien psychologique simple sans dramatiser et médicaliser à outrance les personnes
à HP. Une simple écoute régulière des difficultés et expressions des particularités
neuropsychiques du patient peut être extrêmement profitable et rentable.
- Les familles d’enfants à HP, souvent vindicatives, n’espèrent en fait que dialogue et
compréhension, qu’un médecin généraliste pourrait apporter avant d’en arriver à des
conflits de familles épuisées et en souffrance.”
Elle émet au décours des recommandations issues de son expérience propre, et souligne l’absence
d’étude dédiée dans sa revue de littérature.
- une hypersensibilité
- l’expression de questionnements existentiels
- un refus ou une demande de justification des règles
- l’humour
Des questionnements permanents sur la vie et sur la mort, une soif de savoir avec des
questionnements passionnés et sans limite sur tous les champs de connaissance, l’extrême
susceptibilité face à toute remarque négative, le besoin de définir sur des bases scientifiques
toute règle imposée, et l’aptitude naturelle et spontanée à faire rire, doivent absolument faire
penser au HP, surtout si ces caractéristiques sont associées. Cependant leur absence n’infirme
pas la possibilité d’être une personne à HP.”
“Dans mon expérience, la difficulté principale est que les parents sont très réticents à l’idée de
faire un test de QI à leur enfant. Contrairement à cette idée erronée d’une famille arrogante et
orgueilleuse, qui a le fol espoir que son enfant soit « plus intelligent », et qui veut absolument
le « faire tester », souvent les parents d’enfants à HP ont peur que leur enfant soit anormal,
différent de la majorité. Ils n’ont pas l’impression que leur enfant soit « plus intelligent ». Il
ne fait rien d’exceptionnel, n’a pas 20/20 dans toutes les matières scolaires, ne récite pas
l’annuaire par cœur, etc. La personne à HP elle-même, et c’est particulièrement flagrant pour
les adultes, est plus consciente de ses lacunes et difficultés que de ses compétences, qui sont
pour elle identiques voire inférieures à celles des autres. Alors pourquoi se faire tester ? Il est
difficile de croire à l’éventualité du HP, pour des parents comme pour des adultes à HP.”
I.6.f. Collaboration avec la psychologie
(VERGES, 2017) rappelle dans sa thèse de médecine générale que ses confrères français avaient peu
tendance à orienter leurs patients vers des professionnels de santé mentale (Disorders, 2004). Pour
suivre, 69% des psychologues libéraux interrogés estiment que le principal frein à notre collaboration
serait notre méconnaissance de leur activité. Le constat est équivoque côté médical.
I.7. Synthèse
La recherche en sciences cognitives montre que le HPI est une réalité biologique.
Les méta-analyses de psychologie montrent qu’il n’y a pas de différence quantitative, mais plus qualitative
du vécu des HPI.
La psychiatrie montre, elle, que certains tableaux peuvent être modifiés, mais pas plus présents.
La médecine générale émet des hypothèses de corrélation, est soucieuse de répondre à une plainte due
au HPI, et d’en faire le différentiel avec un trouble psychiatrique.
I.8. Questions de recherche
1.La médecine générale agit-elle actuellement dans l’identification des adultes à HPI?
2.Y a-t-il un intérêt médical à cette identification?
3.Y a-t-il une demande de médicalisation de celle-ci chez ces personnes?
4.Existe-il des motifs de consultation fréquemment retrouvés chez ces personnes?
5.Y a-t-il des critères cliniques fréquemment constatés en consultation de médecine générale
permettant de l’évoquer?
I.9. Hypothèses
1.Beaucoup d’adultes HPI consultent en médecine générale pour des motifs liés à
celui-ci, sans être identifiés.
2.Une amélioration de leur santé s’observe après leur identification comme tels.
3.Les adultes HPI ont une typologie de motifs de consultation propre en médecine
générale.
4.Certains critères cliniques observés lors de ces consultations sont fréquemment
retrouvés chez les adultes HPI.
Chapitre II :
Matériel et méthode
II.1. Population
II.1.a. Population cible
Il s’agit de la population adulte française à QIT supérieur à 130 sur l’échelle de Weschler en 2019.
II.1.b. Population source : l’association Mensa France
Mensa est une organisation internationale dont le seul critère d'admissibilité est d'obtenir des résultats
supérieurs à ceux de 98 % de la population (du pays dont ils sont ressortissants) à des tests dits
d'intelligence. En France, elle prend la forme d’une association loi 1901 nommée Mensa France.
Mensa a été fondée à Oxford en 1946. Créée dans un but pacifiste au lendemain de la Seconde Guerre
mondiale, elle vise à contribuer à l'épanouissement de l'intelligence humaine pour le bien de la société.
Ses membres sont appelés “mensan(s)”.
L’admission à l’association est possible par deux voies:
−
Dossier de psychologue concluant à un QIT supérieur ou égal à 131, utilisant comme tests
psychotechniques le WISC pour les enfants de 6 à 16 ans et WAIS IV pour les adultes (WAIS III est
acceptée si passée avant octobre 2012 et les versions plus anciennes peuvent être acceptées si
elles datent d’avant la disponibilité de la WAIS III en France vers 2001) que le QIT soit homogène
ou hétérogène.
−
Passation du test Mensa, dont les sessions ont lieu régulièrement dans toutes les régions de
France. Ce test ne produit pas de résultat chiffré de QIT, mais certifie uniquement la possession
d’un QIT supérieur à 131 (selon Katia TERRIOT, psychologue actuellement responsable des
admissions).
Les effectifs de Mensa France au 15/12/19 étaient de 4337 membres. Son choix comme population
source a été motivé par la taille de l’échantillon nécessaire. Les données étant recueillies sur la base du
volontariat, il est usuel dans ce type d’enquête d’obtenir un ratio faible entre répondants et effectifs. Or
nous cherchions à obtenir un effectif suffisant pour produire des données quantitatives significatives
statistiquement.
II.2. Le choix d’une analyse quantitative et qualitative
On suppose que les adultes à HPI consultent peu en médecine générale pour un motif lié à cette
caractéristique. Si on dispose d’un échantillon suffisant, on peut faire ressortir des tendances liées à ces
consultations. Celles-ci pouvant y être intrinsèques (motifs de consultation les plus courants,
comportements des médecins les plus courants) et extrinsèques (vérifier la fréquence de ces
consultations, estimer leur pertinence). Ces données sont manquantes dans la littérature en médecine
générale.
Ce sujet est traité dans la thèse de (GAUDIN-CHAMAYOU, 2012) menée auprès de 10 contacts
appartenant au réseau des associations ANPEIP
10, AFEP
11et AAREIP
12(2 médecins généralistes, des
psychologues, des paramédicaux). De leurs entretiens elle isole certains signes récurrents en consultation
avec des adultes HPI. Elle présente pour suivre la conjonction de leurs prévalences sous forme de
diagrammes polygonaux qui ont une valeur quantitative faible. Cette faiblesse impose à mon sens de
laisser une part d’expression libre pour permettre l’identification de nouveaux signes. Egalement: il n’est
pas évident que le vocable utilisé dans nos propositions de réponses soit parfaitement congruent à celui
des sondés, ce qui fragilise notre catégorisation en sus de l’effet de suggestion. Nous avons donc fait le
choix d’apposer une réponse ouverte parmi celles possibles aux questions de vécu (Q8,12,18,20 du
questionnaire cf VI.). La spécificité de ce vécu étant d’ordre plutôt qualitatif (cf I.3.).
Par définition, la sémiologie est l’étude des signes humainement et technologiquement perceptibles par
le médecin. La priver d’une part de ces signes humains, bien que technologiquement mal quantifiables
serait donc l’appauvrir.
II.3. La méthode : étude transversale descriptive et analytique
II.3.a. Elaboration du questionnaire
Les questions ont été émises par moi-même, enrichies et élaguées par les suggestions de membres, de
médecins : parfois des deux, et de P.SINEGRE, statisticien (Aix-en-Provence). Elles ont ensuite été
soumises au comité national de l’association Mensa France pour en discuter la forme. Le questionnaire a
été réalisé par moi-même sur la plateforme en ligne Google Forms.
II.3.c. Analyse des données
A propos des données quantitatives: moyennes et variances ont été calculées.
A propos des données qualitatives: les réponses ouvertes (réponses 2, 8, 24 et les choix “autres” des
réponses 10, 12, 18, 20) ont été regroupées en catégories après leur revue exhaustive.
Le travail de recodage qui a été fait consiste à 'refermer' une question ouverte en définissant un nombre
fini de modalités assez limité pour en permettre l'analyse en tri à plat et en tris croisés, de sorte que
chaque case d'un tableau de contingence représente un nombre significatif d'individus. L’ensemble est
présenté sous le vocable de “résultats descriptifs”.
Concernant les tris croisés : nous avons choisi une présentation des résultats faisant apparaître le
Pourcentage de l'Ecart Maximum (PEM), tel que défini par les travaux de Philippe CIBOIS (Cf. annexes).
Cet indicateur statistique permet d'obtenir une analyse fiable parfois même malgré des effectifs faibles en
comparant (en pourcentage) le nombre de répondant dans chaque case d'un tableau de contingence au
maximum théorique de cette valeur en référence au total en ligne et en colonne. Comme tout indicateur
statistique, il s'agit toujours de mesurer la tendance d'une sous-population spécifique à s'écarter, pour la
ou les question(s) posée(s), du comportement moyen de l'ensemble de l'échantillon étudié.
Nous avons sélectionné les recoupements entre résultats descriptifs qui nous apparaissent pertinents en
terme de sens, apportant une réponse aux questions de recherche.
Une analyse par test de Fisher a été réalisée en sus pour le deuxième résultat analytique (Ra2). Le test de
Fisher compare l'homogénéité des variances d'échantillons avec des nombres différents d'individus. Il
permet donc de savoir si les moyennes respectivement calculées sur ces deux échantillons sont
comparables ou non.
Enfin, une analyse factorielle a été réalisée pour tenter d’identifier des liens non interrogés spontanément
par moi, P. SINEGRE ou mes membres de jury. En effet, le nombre de questions posées étant important
(25) elles sont autant de variables que l’on peut tenter de corréler entre elles, soit 25 puissance 25
analyses possibles. Or ces liens n’apportent pas tous des réponses aux questions posées dans l’étude.
Mais si nous n’effectuons pas chacune de ces recherches de corrélation; parce que nous en éliminons
certaines en supposant qu’elles ne montrent pas de tendance significative, ou parce que nous estimons
que cette éventuelle tendance n’est pas intéressante pour comprendre notre sujet d’étude, alors on peut
ignorer involontairement des corrélations “pertinentes” (au sens où elles mettraient en lumière des liens
entre variables modifiant nos conclusions). Cette approche statistique vise donc à l’affranchir de nos
limites analytiques humaines.
En particulier il est utile de retirer des variables qui présenteraient des attractions si fortes entre elles que
les autres liens en seraient masqués. On conserve donc le minimum des variables significatives et utiles
pour l'étude.
→
Par exemple: croiser les réponses à la question 1 et 2 répond à une question (l’âge des
participants est-il significativement différent entre les professions?) et peut donner un
enseignement (l’âge est significativement différent entre les professions, ou non). Mais cet
enseignement ne me paraît pas pertinent vis-à-vis de nos questions de recherche (je ne pensons
pas que l: je ne pense pas qu’une différence d’âge entre les professions modifie les autres
données recueillies).
→
“âge” et “profession” mettraient en évidence un lien très fort entre la modalité “-18 ans” et la
modalité “étudiant”.
L’analyse factorielle permet de faire visualiser en deux dimensions d’éventuels liens entre variables
étudiées. Ainsi:
1. elle vérifie cette présomption de non-corrélation
2. Si elle montre des liens non étudiés, nous pouvons alors apprécier leur sens; et s’il paraît
pertinent, l’analyser.
L’analyse factorielle permet ainsi de rendre exhaustive et transparente cette étude de pertinence, en
s’affranchissant de l’exhaustivité de l’étude analytique sur nos 25 questions. Elle permet donc de vérifier
la validité de nos choix de traitement statistique, subjectifs et de permettre au lecteur de les discuter.
Ces analyses ont été réalisées avec le logiciel Monalisa (Ed. KYNOS).
Chapitre III :
Résultats
III.1. Résultats descriptifs
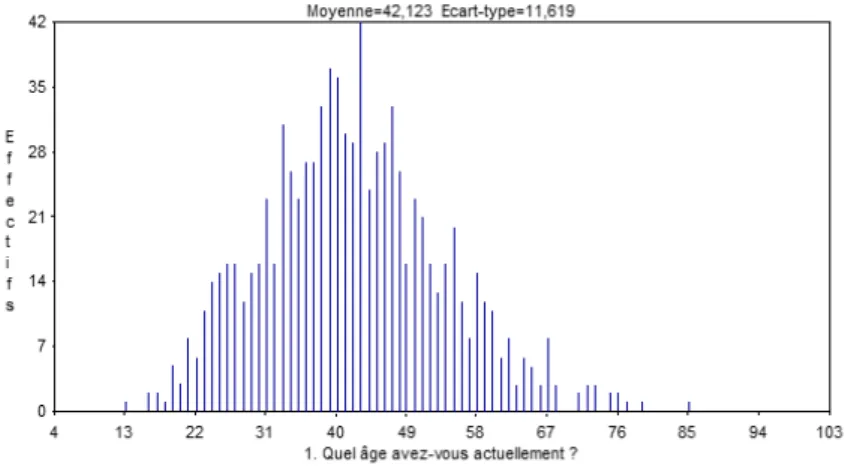
Rd1.L’effectif est de 909 répondants avec une moyenne d’âge de 42,12 ans. La répartition des âges est
gaussienne.
Figure 1: âges des participants.
Rd2.Majoritairement des techniciens et ingénieurs (20,3%), professionnels de la formation et éducation
(12,0%), puis de la santé 11,0%), avant les inactifs (8,0%).
Rd3.L’âge moyen à l’évocation des répondants était de 29,63 ans, l’âge moyen à leur confirmation était
de 34,02 soit un délai moyen entre évocation et confirmation du HPI était de 4,34 ans.
Statistiques / 6 Variables
1. Quel âge
avez-vous
actuellement
?
Temps passé
deuis la
confirmation
de votre HPI
Temps
passé
depuis
l'évocation
de votre HPI
4. Quel
âge
aviez-vous
alors ?
6. Quel âge
aviez-vous au moment
de la confirmation
de votre HPI ?
Délai entre
évocation
et
confirmatio
n
Moyenne
42,12
8,01
12,38
29,63
34,02
4,34
Ecart-type
11,62
11,17
13,76
14,08
12,66
8,84
Minimum
13
-4
-4
1
2
-26
Maximum
85
65
73
67
69
49
Somme
38037
7174
10978
26315
30520
3833
Nombre
903
896
887
888
897
883
Sans rép
5
12
21
20
11
25
1er décile
27
0
1
8
15,2
0
1er quartile
34
1
3
18
26
0
Médiane
41
3
6
32
36
1
3ème quartile
49
9
19
40
42
3
9ème décile
58
24
35
46
49
16
Valeurs inférieures
au 1er décile
84
1
33
77
90
5
Valeurs supérieures
au 9ème décile
80
88
84
82
86
82
Rd4.Ils évoquent le plus souvent eux-mêmes leur plausible HPI (38,4%), plus que par leur entourage
personnel (31,5%), un psychologue (13,3%), et en dernier lieu par leur entourage professionnel (8,6%).
Rd5.La confirmation de leur HPI a entrainé un gain de qualité de vie chez une grande majorité d’entre eux
(78,2%): considéré grand à 45,2% et léger à 32,0%.
Figure 4: répercussion de l'identification du HPI sur la qualité de vie.
Rd6.Ce gain consistant pour la plupart en une amélioration de la compréhension de soi, puis une
meilleure acceptation de soi, de confiance en soi, loin devant une meilleure adaptation sociale.
Rd7.15,7% de ces répondants disent avoir consulté leurs médecins généralistes pour un motif s’étant
révélé lié à son HPI.
Figure 6: recours au médecin généraliste.
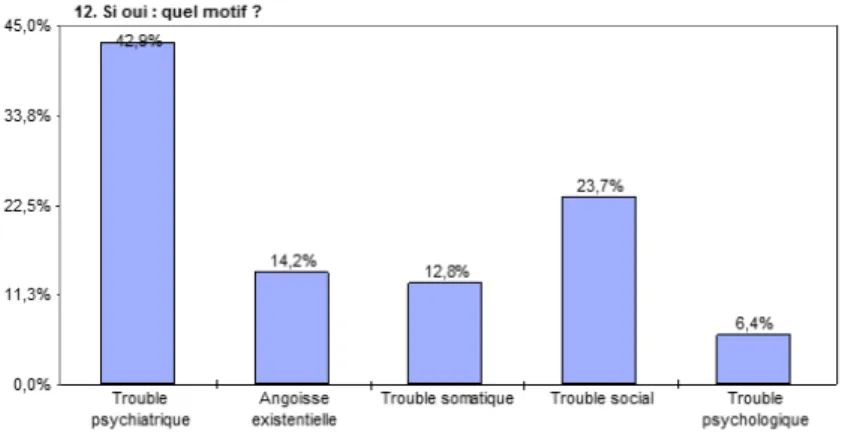
Rd8.Ces principaux motifs de consultation en médecine générale sont psychiatriques (anxiété, dépression,
hallucinations); suivis des troubles sociaux (difficultés d’adaptation socio-professionnelle) et de l’angoisse
existentielle, avant les troubles somatiques puis psychologiques (troubles de la personnalité).
Rd9.Parmi ceux ayant consulté en médecine générale, l’évocation était de leur fait chez la plupart et leur
médecin généraliste a le plus souvent émis un avis neutre (71,6%) quant à la plausibilité de leur HPI. Il l’a
considéré plausible dans 24,9% des cas.
Figure 8: évocation du HPI en consultation.
Rd10.On retrouve comme principaux “critères diagnostiques” avancés par leur médecin le sentiment de
décalage émotionnel ou analytique avec la population générale (dyssynchronie externe: 26,2%), la vitesse
d’analyse (18,9%) puis la sensibilité émotionnelle (13,6%) accrues.
Rd11. 73,7% des mensans s’exprimant ne relatent pas de participation de leur médecin généraliste dans
leur parcours (en comptabilisant les non réponses). 2,8% rapporte une orientation vers un psychologue
parmi ceux qui s’expriment. Les autres cas sont inférieurs à 1%.
Figure 10: participation du médecin généraliste à l'identification du HPI.
Rd12.Ces derniers estiment qu’ils ne l’ont pas retardé (57,5%) voire accéléré (4,0%). 7,4% d’entre eux
estiment l’inverse, et d’un délai jugé péjoratif sur leur qualité de vie ultérieure. 30,4% ne se sont pas
exprimés.
Rd13.Parmi ceux qui s’expriment sur l’orientation faite par leur médecin généraliste, la plupart relate son
absence (75,6%). Quand elle intervient (22,5%), elle se fait le plus souvent vers un psychologue (12,5%),
vers un psychiatre (9,9%) et plus rarement vers une association de personnes HPI (1,1%).
Figure 12: orientation faite par le médecin généraliste.
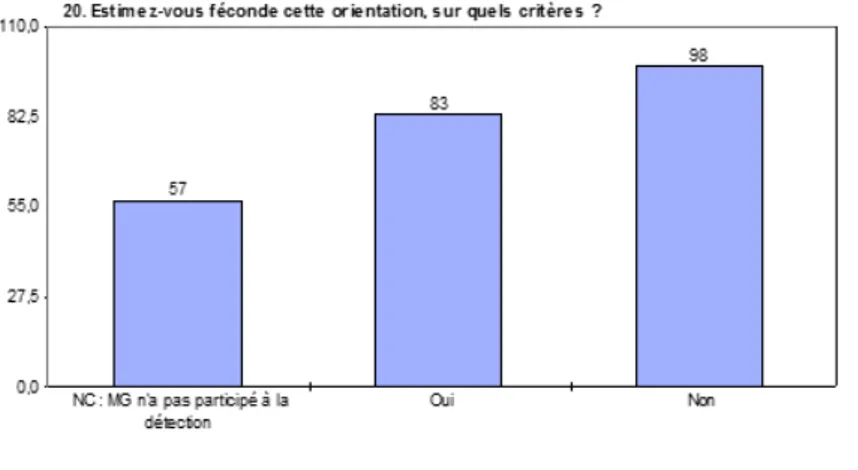
Rd14.Quand elle est faite, cette orientation est jugée à 46% féconde et 54% inféconde.
Rd15.La confirmation de leur HPI s’est surtout faite par un psychologue (70,4%), plus que par le biais
d’une association dédiée (17,7%) ou par eux-mêmes (7,0%) et plus encore que par un psychiatre (2,2%).
Figure 14: entité confirmant le HPI.
Rd16. 34,3% des répondants n’a pas d’avis quant à savoir si leur dépistage relève du médecin généraliste.
26,1% estime que cela relève de lui, 21,4% nous dit que non. Il y a 18,3% de non-répondants.
Rd17. 72,4% des répondants disent ignorer si leur médecin généraliste est HPI. 15,4% ne s’expriment pas,
8,0% disent savoir que non et 4,3% que oui.
Figure 16: avis des mensans sur le potentiel intellectuel de leur médecin généraliste.
Rd18.Ils pensent majoritairement que ce critère est une aide pour permettre leur identification (51,8%).
5,3% pensent qu’il est obligatoire. 25,2% pensent qu’il n’est aucunement utile et 17,7% ne s’exprime pas.
Rd19.Les répondants pensent surtout qu’un médecin généraliste peut être compétent pour ce travail
d’identification après une formation complémentaire à leur cursus (60,7%), médicale pour 31,7% plutôt
que réalisée par une association de personnes HPI (29,0%). 13,8% pensent qu’il est compétent dans tous
les cas après sa formation initiale, 7,9% pensent qu’il est compétent s’il est HPI et 12,2% aucunement
après formation initiale (5,4% de non réponse).
Figure 18:avis des mensans sur la compétence du médecin généraliste à identifier le HPI.
Rd20.La plupart (54,8%) recommande le dépistage du HPI de façon systématique et à tout âge. Ils sont
38,9% à y préférer la professionnalisation de cette décision et 3,9% à lier le caractère systématique à la
majorité pénale (2,4% le recommandent systématiquement avant 18 ans, 1,5% après).
Rd21.Ils recommandent prioritairement de confier ce dépistage aux psychologues (64,7%), en deuxième
intention aux médecins généralistes (11,7%), troisièmement aux psychiatres (8,6%) et 1,9% aux
enseignements.
Figure 20: professionnel recommandé par les mensans pour le dépistage du HPI.
Rd22.Ils recommandent pour la confirmation du HPI de recourir aux tests réalisés chez un psychologue
(65,5%), plus que par le test Mensa (9,4%) ou tout autre.
Rd23. 87,6% d’eux pensent qu’il peut être bénéfique pour eux d’intégrer une formation dédiée au cursus
de médecine générale. Ils plébiscitent pour ce faire les psychologues (pour 44,2%), puis les associations
dédiées au HPI à 36,7% (Mensa pour 23,4% et d’autres associations pour 12,4%). 6,7% pensent qu’il
faudrait qu’elle soit réalisée par des psychiatres et 6,6% qu’elle ne serait nullement bénéfique.
III.2. Résultats analytiques
III.2.a. Parcours par sous-populations
Ra1.Les répondants n’avaient pas plus consulté pour un motif ayant révélé leur HPI avant leur majorité
qu’après.
6.Quel âge aviez-vous au moment de la confirmation de votre HPI ?/11.Avez-vous consulté votre médecin (…) pour un motif qui l’a révélé ?
Figure 23: Q6xQ11 Khi2=0,02 ddl=1 p=0,883 (Peu significatif)
Ra2.Le cheminement jusqu'à confirmation prend plus de temps chez les consultants adultes.
6.Quel âge aviez-vous au moment de la confirmation de votre HPI ?/14.Quel délai s’est écoulé entre votre première consultation auprès de lui et votre identification ?
Figure 24: Q6xQ14 Khi2=6,64 ddl=1 p=0,01 (Très significatif)
Q6
Comparaison de moyennes/ (Ecart type)
Délai entre évocation et confirmation
-18
1,18 (3,86)
+18
4,74 (9,21)
GLOBAL
4,34 (8,84)
Test de Fisher :
Ra3.La tendance veut que les cas ayant été détectés plus tardivement déclarent avoir eux-mêmes évoqué
cette possibilité ; plus que ceux dépistés plus tôt. Pour ces derniers, dépistés avant leur majorité, c’est en
principalement leur entourage (professionnel ou personnel) qui a détecté leur HPI.
Figure 25: Q3xQ4 Khi2=62,6 ddl=4 p=0,001 (Val. théoriques < 5 = 2)
Ra4.Le délai entre la première consultation MG et la confirmation du HPI a tendance à raccourcir chez les
répondants ayant bénéficié d’une identification précoce.
14.Quel délai s’est écoulé entre votre première consultation auprès de lui et votre identification ?/1.Quel âge avez-vous actuellement ?
Ra5.La durée entre première consultation MG et confirmation du HPI ne varie pas en fonction de la
profession, hormis pour les étudiants qui sont (légèrement) plus nombreux à connaître un parcours court.
Figure 27: Q14xQ2 Khi2=43,6 ddl=120 p=0,999 (Val. théoriques < 5 = 130)
Ra6.La durée entre première consultation MG et confirmation du HPI n’est pas significativement
influencée par le type de personne l’ayant évoqué initialement.
14.Quel délai s’est écoulé entre votre première consultation auprès de lui et votre identification ?/3.Qui, dans votre parcours, a évoqué en premier la possibilité de votre HPI ?
Ra7.De même, cette durée n’est pas influencée par le type de personne l’ayant confirmé.
Figure 29: Q14xQ5 Khi2=12,5 ddl=56 p=0,999 (Val. théoriques < 5 = 61)
Ra8.Les répondants pour qui la durée entre première consultation MG et confirmation du HPI excède un
an rapportent un gain moindre en qualité de vie.
14.Quel délai s’est écoulé entre votre première consultation (…) et votre identification ?/7.Dans votre cas, estimez-vous que l’identification(…)amélioré votre qualité de vie ?
Ra9. L’amélioration de soi est la conséquence la plus signifiée chez des plus de 18 ans à l’inverse de
l’amélioration des conditions de vie.
Figure 31: Q6xQ8 Khi2=91,1 ddl=3 p=0,001 (Val. théoriques < 5 = 1)
III.2.b. Analyse des motifs de consultation
Ra10.Les parcours des répondants sont de durée équivalente quelque ait été leur motif de consultation.
Ra11.Les généralistes ont plus tendance à l'évoquer spontanément devant un mineur
6.Quel âge aviez-vous au moment de la confirmation de votre HPI ?/13.Votre médecin a-t-il spontanément évoqué la possibilité que vous soyez HPI ?