HAL Id: dumas-01371005
https://dumas.ccsd.cnrs.fr/dumas-01371005
Submitted on 23 Sep 2016
HAL is a multi-disciplinary open access
archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires
Étude descriptive observationnelle du contenu des
trousses d’urgence dans les cabinets de médecine
générale de l’agglomération grenobloise
Matthieu Vanbelle
To cite this version:
Matthieu Vanbelle. Étude descriptive observationnelle du contenu des trousses d’urgence dans les cabinets de médecine générale de l’agglomération grenobloise. Médecine humaine et pathologie. 2016. �dumas-01371005�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble : thesebum@ujf-grenoble.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
UNIVERSITE GRENOBLE ALPES FACULTE DE MEDECINE DE GRENOBLE
Année : 2016 N°
Étude descriptive observationnelle du contenu des
trousses d'urgence dans les cabinets de médecine
générale de l'agglomération grenobloise
THESE
PRESENTEE POUR L’OBTENTION DU DOCTORAT EN MEDECINE DIPLÔME D’ETAT
Matthieu VANBELLE
THESE SOUTENUE PUBLIQUEMENT A LA FACULTE DE MEDECINE DE GRENOBLE* Le : 20 septembre 2016
DEVANT LE JURY COMPOSE DE
Président du jury : M.le professeur P. IMBERT Membres
M. le Docteur M. MAIGNAN M. le Docteur Y. GABOREAU
M. le Docteur G. DE-VERICOURT (Directeur de Thèse)
*La Faculté de Médecine de Grenoble n’entend donner aucune approbation, ni improbation aux opinions émises dans les thèses ; ces opinions sont considérées comme propres à leurs auteurs.
UNIVERSITE GRENOBLE ALPES FACULTE DE MEDECINE DE GRENOBLE
Année : 2016 N°
Étude descriptive observationnelle du contenu des
trousses d'urgence dans les cabinets de médecine
générale de l'agglomération grenobloise
THESE
PRESENTEE POUR L’OBTENTION DU DOCTORAT EN MEDECINE DIPLÔME D’ETAT
Matthieu VANBELLE
THESE SOUTENUE PUBLIQUEMENT A LA FACULTE DE MEDECINE DE GRENOBLE* Le : 20 septembre 2016
DEVANT LE JURY COMPOSE DE
Président du jury : M.le professeur P. IMBERT Membres
M. le Docteur M. MAIGNAN M. le Docteur Y. GABOREAU
M. le Docteur G. DE-VERICOURT (Directeur de Thèse)
*La Faculté de Médecine de Grenoble n’entend donner aucune approbation, ni improbation aux opinions émises dans les thèses ; ces opinions sont considérées comme propres à leurs auteurs.
...
Affaire suivie par Kristina PENAUD
sp-medecine-pharmacie@ujf-grenoble.fr
Doyen de la Faculté : M. le Pr. Jean Paul ROMANET
Année 2015-2016
ENSEIGNANTS A L’UFR DE MEDECINE
CORPS NOM-PRENOM Discipline universitaire
PU-PH ALBALADEJO Pierre Anesthésiologie réanimation
PU-PH APTEL Florent Ophtalmologie
PU-PH ARVIEUX-BARTHELEMY Catherine Chirurgie générale
PU-PH BALOSSO Jacques Radiothérapie
PU-PH BARONE-ROCHETTE Gilles Cardiologie
PU-PH BARRET Luc Médecine légale et droit de la santé
PU-PH BENHAMOU Pierre Yves Endocrinologie, diabète et maladies métaboliques
PU-PH BERGER François Biologie cellulaire
MCU-PH BIDART-COUTTON Marie Biologie cellulaire
MCU-PH BOISSET Sandrine Agents infectieux
PU-PH BONAZ Bruno Gastro-entérologie, hépatologie, addictologie
PU-PH BONNETERRE Vincent Médecine et santé au travail
PU-PH BOSSON Jean-Luc Biostatiques, informatique médicale et technologies de
communication
MCU-PH BOTTARI Serge Biologie cellulaire
PU-PH BOUGEROL Thierry Psychiatrie d'adultes
PU-PH BOUILLET Laurence Médecine interne
MCU-PH BOUZAT Pierre Réanimation
PU-PH BRAMBILLA Christian Pneumologie
PU-PH BRAMBILLA Elisabeth Anatomie et cytologie pathologiques
MCU-PH BRENIER-PINCHART Marie Pierre Parasitologie et mycologie
PU-PH BRICAULT Ivan Radiologie et imagerie médicale
PU-PH BRICHON Pierre-Yves Chirurgie thoracique et cardio- vasculaire
MCU-PH BRIOT Raphaël Thérapeutique, médecine d'urgence
PU-PH CAHN Jean-Yves Hématologie
MCU-PH CALLANAN-WILSON Mary Hématologie, transfusion
PU-PH CARPENTIER Françoise Thérapeutique, médecine d'urgence
PU-PH CESBRON Jean-Yves Immunologie
PU-PH CHABARDES Stephan Neurochirurgie
PU-PH CHABRE Olivier Endocrinologie, diabète et maladies métaboliques
PU-PH CHAFFANJON Philippe Anatomie
PU-PH CHARLES Julie Dermatologie
PU-PH CHAVANON Olivier Chirurgie thoracique et cardio- vasculaire
PU-PH CHIQUET Christophe Ophtalmologie
PU-PH CINQUIN Philippe Biostatiques, informatique médicale et technologies de
communication
PU-PH COHEN Olivier Biostatiques, informatique médicale et technologies de
communication
PU-PH COUTURIER Pascal Gériatrie et biologie du vieillissement
PU-PH CRACOWSKI Jean-Luc Pharmacologie fondamentale, pharmacologie clinique
PU-PH CURE Hervé Oncologie
PU-PH DEBILLON Thierry Pédiatrie
PU-PH DECAENS Thomas Gastro-entérologie, Hépatologie
PU-PH DEMATTEIS Maurice Addictologie
MCU-PH DERANSART Colin Physiologie
PU-PH DESCOTES Jean-Luc Urologie
MCU-PH DETANTE Olivier Neurologie
MCU-PH DIETERICH Klaus Génétique et procréation
MCU-PH DOUTRELEAU Stéphane Physiologie
MCU-PH DUMESTRE-PERARD Chantal Immunologie
PU-PH EPAULARD Olivier Maladies Infectieuses et Tropicales
PU-PH ESTEVE François Biophysique et médecine nucléaire
MCU-PH EYSSERIC Hélène Médecine légale et droit de la santé
PU-PH FAGRET Daniel Biophysique et médecine nucléaire
PU-PH FAUCHERON Jean-Luc Chirurgie générale
MCU-PH FAURE Julien Biochimie et biologie moléculaire
PU-PH FERRETTI Gilbert Radiologie et imagerie médicale
PU-PH FEUERSTEIN Claude Physiologie
PU-PH FONTAINE Éric Nutrition
PU-PH FRANCOIS Patrice Epidémiologie, économie de la santé et prévention
PU-PH GARBAN Frédéric Hématologie, transfusion
PU-PH GAUDIN Philippe Rhumatologie
PU-PH GAVAZZI Gaétan Gériatrie et biologie du vieillissement
PU-PH GAY Emmanuel Neurochirurgie
MCU-PH GILLOIS Pierre Biostatiques, informatique médicale et technologies de
communication
MCU-PH GRAND Sylvie Radiologie et imagerie médicale
PU-PH GRIFFET Jacques Chirurgie infantile
PU-PH GUEBRE-EGZIABHER Fitsum Néphrologie
MCU-PH GUZUN Rita Endocrinologie, diabétologie, nutrition, éducation thérapeutique
PU-PH HAINAUT Pierre Biochimie, biologie moléculaire
PU-PH HENNEBICQ Sylviane Génétique et procréation
PU-PH HOFFMANN Pascale Gynécologie obstétrique
PU-PH JOUK Pierre-Simon Génétique
PU-PH JUVIN Robert Rhumatologie
PU-PH KAHANE Philippe Physiologie
PU-PH KRACK Paul Neurologie
PU-PH KRAINIK Alexandre Radiologie et imagerie médicale
PU-PH LABARERE José Epidémiologie ; Eco. de la Santé
PU-PH LANTUEJOUL Sylvie Anatomie et cytologie pathologiques
MCU-PH LAPORTE François Biochimie et biologie moléculaire
MCU-PH LARDY Bernard Biochimie et biologie moléculaire
MCU-PH LARRAT Sylvie Bactériologie, virologie
PU-PH LECCIA Marie-Thérèse Dermato-vénéréologie
PU-PH LEROUX Dominique Génétique
PU-PH LEROY Vincent Gastro-entérologie, hépatologie, addictologie
PU-PH LETOUBLON Christian Chirurgie générale
PU-PH LEVY Patrick Physiologie
MCU-PH LONG Jean-Alexandre Urologie
PU-PH MACHECOURT Jacques Cardiologie
PU-PH MAGNE Jean-Luc Chirurgie vasculaire
MCU-PH MAIGNAN Maxime Thérapeutique, médecine d'urgence
PU-PH MAITRE Anne Médecine et santé au travail
MCU-PH MALLARET Marie-Reine Epidémiologie, économie de la santé et prévention
MCU-PH MARLU Raphaël Hématologie, transfusion
MCU-PH MAUBON Danièle Parasitologie et mycologie
PU-PH MAURIN Max Bactériologie - virologie
MCU-PH MCLEER Anne Cytologie et histologie
PU-PH MERLOZ Philippe Chirurgie orthopédique et traumatologie
PU-PH MORAND Patrice Bactériologie - virologie
PU-PH MOREAU-GAUDRY Alexandre Biostatiques, informatique médicale et technologies de
communication
PU-PH MORO Elena Neurologie
PU-PH MORO-SIBILOT Denis Pneumologie
MCU-PH MOUCHET Patrick Physiologie
PU-PH MOUSSEAU Mireille Cancérologie
PU-PH MOUTET François Chirurgie plastique, reconstructrice et esthétique, brûlogie
MCU-PH PACLET Marie-Hélène Biochimie et biologie moléculaire
PU-PH PALOMBI Olivier Anatomie
PU-PH PARK Sophie Hémato - transfusion
PU-PH PASSAGGIA Jean-Guy Anatomie
PU-PH PAYEN DE LA GARANDERIE
Jean-François Anesthésiologie réanimation
MCU-PH PAYSANT François Médecine légale et droit de la santé
MCU-PH PELLETIER Laurent Biologie cellulaire
PU-PH PELLOUX Hervé Parasitologie et mycologie
PU-PH PEPIN Jean-Louis Physiologie
PU-PH PERENNOU Dominique Médecine physique et de réadaptation
PU-PH PERNOD Gilles Médecine vasculaire
PU-PH PISON Christophe Pneumologie
PU-PH PLANTAZ Dominique Pédiatrie
PU-PH POIGNARD Pascal Virologie
PU-PH POLACK Benoît Hématologie
PU-PH POLOSAN Mircea Psychiatrie d'adultes
PU-PH PONS Jean-Claude Gynécologie obstétrique
PU-PH RAMBEAUD Jacques Urologie
MCU-PH RAY Pierre Génétique
PU-PH REYT Émile Oto-rhino-laryngologie
MCU-PH RIALLE Vincent Biostatiques, informatique médicale et technologies de
communication
PU-PH RIGHINI Christian Oto-rhino-laryngologie
PU-PH ROMANET J. Paul Ophtalmologie
MCU-PH ROUSTIT Matthieu Pharmacologie fondamentale, pharmaco clinique, addictologie
MCU-PH ROUX-BUISSON Nathalie Biochimie, toxicologie et pharmacologie
PU-PH SARAGAGLIA Dominique Chirurgie orthopédique et traumatologie
MCU-PH SATRE Véronique Génétique
PU-PH SAUDOU Frédéric Biologie Cellulaire
PU-PH SCHMERBER Sébastien Oto-rhino-laryngologie
PU-PH SCHWEBEL-CANALI Carole Réanimation médicale
PU-PH SCOLAN Virginie Médecine légale et droit de la santé
MCU-PH SEIGNEURIN Arnaud Epidémiologie, économie de la santé et prévention
PU-PH STAHL Jean-Paul Maladies infectieuses, maladies tropicales
PU-PH STANKE Françoise Pharmacologie fondamentale
MCU-PH STASIA Marie-José Biochimie et biologie moléculaire
PU-PH TAMISIER Renaud Physiologie
PU-PH TERZI Nicolas Réanimation
PU-PH TONETTI Jérôme Chirurgie orthopédique et traumatologie
PU-PH TOUSSAINT Bertrand Biochimie et biologie moléculaire
PU-PH VANZETTO Gérald Cardiologie
PU-PH VUILLEZ Jean-Philippe Biophysique et médecine nucléaire
PU-PH WEIL Georges Epidémiologie, économie de la santé et prévention
PU-PH ZAOUI Philippe Néphrologie
PU-PH ZARSKI Jean-Pierre Gastro-entérologie, hépatologie, addictologie
PU-PH : Professeur des Universités et Praticiens Hospitaliers
REMERCIEMENTS
J'adresse mes remerciements :
A mes maîtres et juges :
Au Professeur Patrick IMBERT : Vous me faites l'honneur de présider ce jury de thèse. Veuillez recevoir l'expression de mon profond respect.
Au Docteur Maxime MAIGNAN : Je suis honoré que vous ayez accepté de juger ce travail. Soyez assuré de ma gratitude.
Au Docteur Yoann GABOREAU : Vous avez accepté de juger ce travail. Veuillez recevoir l'expression de mon entière reconnaissance.
A mon Directeur de thèse :
A Mr le Dr Guillaume DE-VERICOURT : Je tenais à vous remercier d'avoir pris le temps nécessaire pour me soutenir et me guider dans ce projet de thèse.
A ceux qui ont participés de prés ou de loin à ce projet :
Au Dr DAVID-TCHOUDA pour son aide, sa disponibilité concernant le travail statistique.
A toutes mes relectrices et mon traducteur.
Et un Grand Merci :
A ma famille, ma merveilleuse Marie-Mathilde qui partage ma vie depuis presque 2 ans, aux amis de Dunkerque, aux amis des années ISEN, à ceux des années ST, aux amis des années médecine à Lille puis à Grenoble et à mes nombreux colocataires.
Table des matières
LISTE DES ABREVIATIONS...9
INTRODUCTION...11 MATERIELS ET METHODES...13 RÉSULTATS...16 DISCUSSION...24 CONCLUSION...36 BIBLIOGRAPHIE...39 ANNEXES...41
LISTE DES ABREVIATIONS
AINS : Anti-Inflammatoire Non Stéroïdien. Amp. : Ampoule.
BZD : Benzodiazépine.
CAMU : Capacité en médecine d'urgence. CIC : Centre d'Investigation Clinique. Cort. : Corticoïdes.
ECG : Électrocardiogramme. HAS : Haute Autorité de Santé.
HBPM : Héparine de Bas Poids Moléculaire. IDM : Infarctus Du Myocarde.
IMRaD : Introduction, Matériel, Méthode and Discussion. Inj. : Injectable.
IMRaD : Introduction, Methods, Results, and Discussion. IV : Intraveineuse.
MEP : Mode d'Exercice Particulier. PO : Per Os.
SAMU : Service d'Aide Médicale Urgente. SCA : Syndrome Coronarien Aigu.
SMUR : Service Mobile d'Urgence et de Réanimation. SPDT : Soins Psychiatriques à la Demande d'un Tiers. TVP : Thrombose Veineuse Profonde.
INTRODUCTION
Parce qu'il exerce la médecine, tout médecin généraliste est confronté à des situations d'urgence soit à son cabinet, soit en visite. Dans le cadre du parcours de soin, l'un des rôles du médecin généraliste est de prendre en charge les patients dans le contexte de l'urgence. Le code de déontologie rappelle dans l'article 9 que « Tout médecin qui se trouve en présence d'un malade ou d'un blessé en péril ou,
informé qu'un malade ou un blessé est en péril, doit lui porter assistance ou s'assurer qu'il reçoit les soins nécessaires. » (1).
Si l'obligation légale d'intervenir sur une situation d'urgence existe, paradoxalement, il n'existe aucun cadre législatif définissant, pour le médecin généraliste, les moyens diagnostiques et thérapeutiques minimaux qui doivent être mis en œuvre pour y répondre.
Cependant, l'obligation de moyens impose au médecin d'administrer les premiers soins dans l'attente des secours spécialisés. Il doit donc avoir avec lui un arsenal diagnostique et médicamenteux, ce que l'on définira comme la trousse d'urgence.
Les urgences peuvent se classer en 2 catégories. Les « urgences vitales » qui sont bien souvent des patients intransportables et les « urgences relatives » qui peuvent attendre et qui nécessitent une surveillance simple (2).
Les données de la littérature s'accordent a définir un matériel diagnostique et thérapeutique minimal pour répondre à une urgence. Ainsi, le médecin pour exercer son art, devrait posséder avec lui un stéthoscope, un otoscope, un tensiomètre (manuel ou automatique), un thermomètre, un oxymètre, un débitmètre de pointe,
des bandelettes urinaires, un appareil de mesure de glycémie capillaire et un ECG (3). Concernant les médicaments d'urgence, certains semblent indispensables car ils permettent de répondre aux urgences vitales. Les autres sont des médicaments de l'urgence que l'on peut qualifier de relative.
Cependant il est possible de constater une disparité du contenu des trousses d'urgence ou même l'absence de celles-ci dans les cabinets de médecine générale, ce qui a a incité à dresser un état des lieux, sous forme d'enquête quantitative, observationnelle menée auprès des médecins généralistes de l'Agglomération grenobloise afin de répondre à la question suivante :
« Le contenu de la trousse médicale d'urgence des médecins généralistes de l'agglomération grenobloise permet-il de répondre aux situations d'urgence
médicale en soins primaires ? »
L'objectif de cette étude était de :
« Faire un état des lieux du contenu des trousses d'urgence en fonction d'un échantillonnage représentatif de cabinets de médecine générale de
MATERIELS ET METHODES
Cadre de l'étude :L'étude s'est déroulée dans les cabinets de médecine générale de l'agglomération grenobloise. L'investigation a été menée selon un protocole strict, à savoir, une visite au sein du lieu de consultation de chacun des médecins interrogés.
Cette étude est une étude descriptive, quantitative, observationnelle du contenu des trousses d'urgence des cabinets de médecine générale de l'agglomération grenobloise.
Une collaboration en amont avec le CIC (Centre d'Investigation Clinique) de Grenoble a permis de définir le cadre statistique de l'étude, avec l'analyse de la pertinence du questionnaire, de la taille minimale de l'échantillon et détermination de l'outil informatique d'analyse statistique.
Outils de mesure :
Le questionnaire utilisé était anonyme et composé de 5 parties (cf annexe) :
La première partie définissait le profil médical et la relation qu'entretient le médecin interrogé à l'urgence.
La deuxième partie permettait de connaître la pratique de l'urgence sur le terrain avec une évaluation quantitative de l'utilisation de la trousse d'urgence au cours d'une année, la situation du cabinet par rapport au centre 15 et au moins les trois dernières situations d'urgence rencontrées (classées par grand thème : cardiologique, pneumologique, ...)
d'urgence (personne en charge, modalité et fréquence de vérification).
La quatrième partie recensait la présence d'une trousse d'urgence et en cas d'absence, la présence de médicaments et de matériels d'urgence au cabinet. Le contenu de la trousse d'urgence était analysé par grands items : équipements de diagnostic, équipements d'urgence, matériels de réanimation, médicaments (présents ou non ; périmés ou non) parmi une liste de 30 médicaments jugés nécessaires à l'urgence dans la Littérature.
La cinquième et dernière partie permettait aux médecins de s'exprimer par l'intermédiaire de commentaires libres.
Les données ont été saisies sur un tableur LibreOffice Calc dans un format permettant l'utilisation par le logiciel statistique r2web permettant l'exploitation des données. R2web est un logiciel en ligne validé et développé par l'université grenobloise Joseph Fourier (service du Pr Jean-Luc Bosson), utilisé pour les statistiques en médecine, basé sur le logiciel open source R (13).
Protocole :
Les critères d'inclusion étaient : être médecin généraliste, en exercice libéral, dans un cabinet de l'agglomération grenobloise. Les critères d'exclusion étaient les médecins travaillant dans la structure SOS médecin Grenoble (qui par définition sont des médecins pratiquant l'urgence et sont donc dotés d'une trousse d'urgence à jour), les médecins remplaçants et les médecins à mode d'exercice particulier exclusif (MEP) (Les Médecins généralistes MEP, sont par exemple, les médecins angiologues, échographes, acupuncteurs, homéopathes...).
téléphone, sur un total de 423 recensés parmi les 49 communes de l'agglomération grenobloise (14) entre mars 2016 et avril 2016.
Pour chacun des médecins contactés, le sujet de l'étude était brièvement expliqué et, il ou elle avait le choix d'accepter ou de refuser une entrevue.
Les entrevues, toujours réalisées au cabinet des médecins généralistes, débutaient par une enquête d'en moyenne quinze minutes à partir d'un questionnaire préalablement établi prenant ainsi la forme d'un entretien.
L'entretien se déroulait de la manière suivante. Dans un premier temps les praticiens remplissaient le questionnaire accompagné de l'investigateur. Puis le matériel diagnostique, le matériel d'urgence et les médicaments d'urgence présents dans leur trousse d'urgence étaient recensés avec eux. En l'absence de trousse d'urgence, le matériel diagnostique, le matériel d'urgence et les médicaments de leur réserve au cabinet étaient recensés. Pour finir, à la fin de l'entretien, le médecin s'exprimait librement autour du thème de l'urgence.
Le format de rédaction retenu s'inspire des recommandations aux auteurs de la revue Exercer. Le plan de rédaction retenu est celui d'un article de recherche, rédigé au format (IMRaD).
RÉSULTATS
Caractéristiques des cabinets médicaux contactés :Parmi les 423 médecins de l'agglomération grenobloise, 39 médecins ont été contactés par téléphone de façon aléatoire. Parmi ceux-ci, 8 ont refusé l'entretien et 5 n'ont pas donné suite aux messages laissés au secrétariat lors de l'appel. Un total de 31 médecins a été rencontré dans 26 cabinets médicaux différents.
Parmi les 26 cabinets, 11 cabinets étaient en exercice individuel et 15 cabinets en exercice de groupe (L'exercice de groupe comprenant les cabinets de groupe, les cabinets de groupe multi-professionnels et les maisons de santé). Dans 5 cabinets de groupe, deux médecins de la même structure était interrogés séparément au cours de la même journée.
Le pourcentage de cabinet individuel est de 42,3%, le pourcentage de cabinet de groupe est de 57,7%.
Profil médical et relation à l'urgence :
Le profil médical des médecins interrogés parmi les 31 médecins retrouvent 64,5% d'hommes, 35,5% de femmes. La moyenne d'âge est de 50,8 ans. L'âge moyen des hommes est de 52,7 ans. L'âge moyen des femmes est de 47,4 ans. Le pourcentage de médecins interrogés de 55 ans et plus est de 41,9%. Le pourcentage de médecins interrogés de 60 ans et plus est de 22,6%.
Parmi les médecins, 16,1% font des gardes et 45,2% ont une formation d'urgentiste ou ont eu une relation à l'urgence au cours de leur formation et/ou exercice (régulation SAMU, intervention SAMU, garde de médecine d'urgence, stage
d'urgence comme interne, médecin de montagne, formation CAMU, ...).
Il est observé que parmi les médecins interrogés, 5 sont maîtres de stage pour la faculté de Grenoble.
Présence d'une trousse d'urgence :
Un total de 18 trousses d'urgence a été identifié lors des entretiens soit 58,1 % [IC95% 40,7-75,5] des médecins de l'agglomération grenobloise.
Concernant les 13 médecins n'ayant pas de trousse d'urgence identifiable, ils avaient néanmoins, toujours une réserve de médicaments d'urgence au cabinet. Dans cette étude, cette réserve a été considérée comme substitut à la trousse d'urgence.
Parmi ces 18 médecins, 2 médecins possèdent en même temps dans leur trousse d'urgence les 10 médicaments suivants non-périmés : la ceftriaxone, l’adrénaline, un dérivé nitré, un bêta-2 mimétique de courte durée d'action, d'un benzodiazépine injectable type diazepam (VALIUM), d'un AINS, d'aspirine, de furosémide, de corticoïdes et d'une HBPM. Cela représente 6,5% [IC95 % 0-15,2] des médecins interrogés.
Il a également pu être constaté qu'aucun de ces 10 médicaments ne sont présent en même temps chez les 13 des praticiens ayant une réserve au cabinet (par exemple dans leur armoire à pharmacie), certains étaient manquants et/ou périmés.
Parmi les 18 trousses d'urgence identifiées, 2 étaient des trousses d'urgence communes pour tous les médecins de ce cabinet de groupe. A chaque fois, un seul médecin a été interrogé dans ces deux cabinets de groupe.
cabinet ont été interrogés. Sur ces 10 médecins, 5 n'avaient pas de trousses d'urgences, les autres possédaient une trousse personnelle, non commune avec les autres praticiens.
Pratique de l'urgence sur le terrain :
Concernant la pratique de l'urgence sur le terrain, les médecins interrogés estiment rencontrer une urgence 1,35 fois par an en moyenne avec un maximum de 6 urgences rencontrées dans la même année pour un médecin.
Les cabinets médicaux visités sont en moyenne à 15,8 minutes du centre 15 du CHU de Grenoble. Le calcul du temps de trajet moyen a été établi pour un itinéraire en véhicule depuis le CHU de Grenoble, choisi comme point de référence (lieu où sont basés les véhicules d'urgence du SAMU de l'Agglomération grenobloise) au cabinet du médecin en difficulté, en tenant compte des routes existantes (et non pas « à vol d'oiseau », les distances n'étant pas représentative de la durée des temps de trajets au vue du relief de la région). Le cabinet visité le plus éloigné était à 27 minutes, le plus proche à 7 minutes. Les temps ont été calculés à l'aide de l'application « Google maps ».
Le tableau ci-dessous montrent que toutes les situations d'urgences ont été rencontrées par au moins un des 31 médecins généralistes interrogés.
Urgences Nombre de situations d'urgences rencontrées par au moins l'un des 31
médecins interrogés au cours des 3 dernières années En pourcentage Cardiologique 19 20,9 % Pneumologique 16 17,6 % Gynécologique 1 1,1 % Métabolique 4 4,4 % Abdominale 18 19,8 % ORL 9 9,9 % Neurologique 5 5,5 % Psychiatrique 9 9,9 % Orthopédique 6 6,6 % Ophtalmologique 3 3,3 % Infectieuse 1 1,1 %
Tableau 1 : situations d'urgences rencontrées
Gestion de la trousse d'urgence :
Concernant la gestion de la trousse ou des médicaments d'urgence, 30 médecins s'en chargent eux-mêmes. Un cas de gestion annuel par une secrétaire a été recensé.
Vingt et un médecins (ou leur secrétaire) contrôlent leur trousse d'urgence ou leur médicament d'urgence au moins une fois par an, 5 médecins la contrôlent si besoin, 1 médecin la contrôle moins de 1 fois par an, 4 médecins ne contrôlent jamais leur stock.
La trousse est personnelle pour 16 des médecins et commune pour 2 médecins.
Équipements diagnostiques :
stéthoscope et un otoscope, 96,8% un tensiomètre manuel, 64,5% un tensiomètre automatique, 87,1% un appareil de mesure de glycémie capillaire, 83,9% un thermomètre, 71% un débitmètre de pointe, 48,4% des bandelettes urinaires non-périmées. Un ECG est disponible au cabinet pour 87,1% d'entre eux.
Équipements d'urgence :
Concernant l'équipement d'urgence, seul 12,9% des médecins ont le matériel nécessaire pour perfuser (non-périmé), 67,7% ont le matériel nécessaire pour les injections IV (non-périmé), et 77,4% ont le matériel nécessaire pour les injections IM ou SC (non-périmé), 38,7% ont le matériel nécessaire pour suturer (non-périmé) et 3 médecins (9,7%) ont le matériel d'immobilisation.
Matériels de réanimation :
Concernant le matériel de réanimation, 1 seul médecin a le matériel nécessaire pour réaliser une intubation, 5 médecins ont des canules de Guedel (non-périmées) et 5 médecins ont un insufflateur manuel.
Concernant les médicaments :
Il a été étudié 30 médicaments d'urgence : Médicaments allergologiques :
Médicaments Présents Périmés Adrénaline (sol inj. en amp.) 20 8
Adrénaline (ANAPEN) 12 3
Adrénaline (EPIPEN) 0 0
Autres = polaramine 1 0
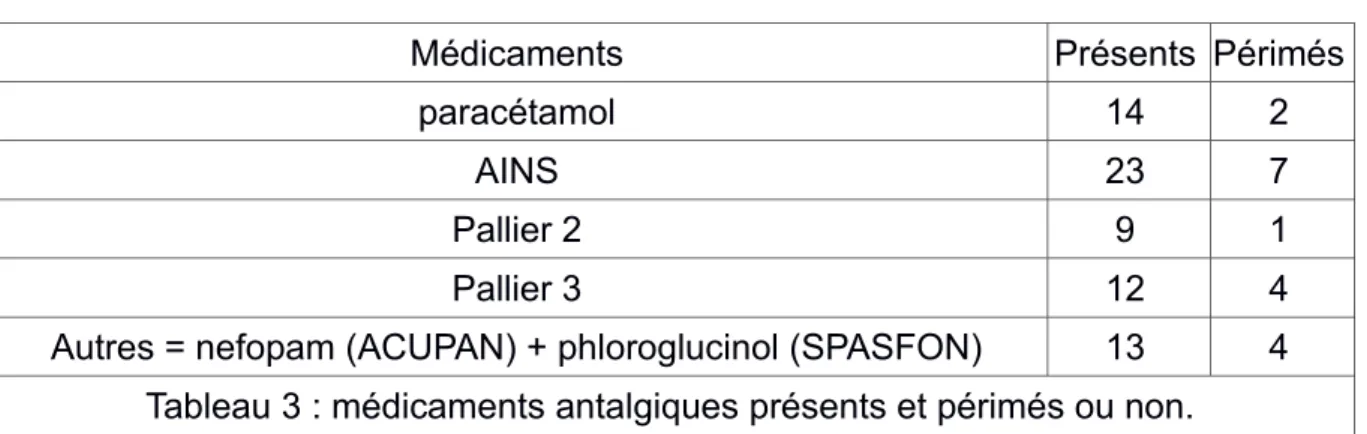
Médicaments antalgiques :
Médicaments Présents Périmés
paracétamol 14 2
AINS 23 7
Pallier 2 9 1
Pallier 3 12 4
Autres = nefopam (ACUPAN) + phloroglucinol (SPASFON) 13 4 Tableau 3 : médicaments antalgiques présents et périmés ou non.
Médicaments cardiologiques :
Médicaments Présents Périmés Acétylsalicylate de lysine (KARDEGIC) 7 1
clopidogrel 2 0
Nicardipine (LOXEN) IV 5 1
Nicardipine (LOXEN) PO 9 0
Trinitrine (NATISPRAY) 23 10
Furosémide 21 8
Enoxaparine sodique (LOVENOX) 15 4 Autres = atropine + daltéparine sodique (FRAGMINE) +
tinzaparine sodique (INNOHEP) + vit K + rivaroxaban (XARELTO) + fondaparinux sodique (ARIXTRA)
11 6
Tableau 4 : médicaments cardiologiques présents et périmés ou non.
Médicaments à visées pneumologiques :
Médicaments Présents Périmés Salbutamol (VENTOLINE) 21 7
Corticoïde oral 15 5
Corticoïde inhalé 4 1
Autres = corticoïdes IV 12 7 Tableau 5 : médicaments pneumologiques présents et périmés ou non.
Médicaments de gastro-entérologie :
Médicaments Présents Périmés
Metopimazine (VOGALENE) 7 1
Autre = metoclopramide (PRIMPERAN) + loperamide (IMMODIUM)
9 5
Tableau 6 : médicaments gastro-enterologie présents et périmés ou non.
Médicaments infectieux :
Médicaments Présents Périmés Ceftriaxone (ROCEPHINE) 21 6 Autres = amoxicilline acide clavulinique (AUGMENTIN) +
ofloxacine 3 2
Tableau 7 : médicaments anti-infectieux présents et périmés ou non.
Médicaments de Neurologie / Psychiatrie :
Médicaments Présents Périmés
Diazepam (VALIUM) IV 18 5
Diazepam (VALIUM) PO 5 1
Antimigraineux 1 0
Acetylleucine (TANGANIL) 10 4 Autres = cyamémazine (TERCIAN) + bromazepam (LEXOMIL) +
alprazolam (XANAX) + loxapine (LOXAPAC) + haloperidol (HALDOL)
13 6
Tableau 8 : médicaments neurologie / psychiatrie présents et périmés ou non.
Le total des médicaments examinés est de 336 dont 220 sont non-périmés et 109 sont périmés (Sept médicaments ont une date de péremption inconnue, le blister étant découpé à l'unité), soit 32,4 % des médicaments retrouvés dans les cabinets de médecine générale visités sont périmés.
Résultat qualitatif :
Dans cette étude, chacun des 31 médecins a été rencontré en entretien individuel sur son lieu de travail. La trousse de secours était analysée en leur présence à l'aide du questionnaire. La dernière partie du questionnaire, avec un temps pour les commentaires libres, permettait la discussion autour du thème de la trousse d'urgence et de l'urgence en général.
La rencontre des médecins, avec un temps pour les commentaires libres, a permis de connaître leur ressenti sur la relation à l'urgence, sur l’évolution des situations d'urgences, du début de leur carrière à aujourd'hui et, sur le besoin relatif ou non d'une trousse d'urgence.
Compte tenu du sujet relativement vaste que représentent les urgences dans la médecine générale, de nombreux commentaires ont été exprimés. Étant une partie annexe de cette thèse, aucune méthodologie particulière n'a été utilisée pour encadrer les entretiens. Ainsi pour bon nombre d'entre eux, l’avènement du téléphone portable, la création de centre 15 et de l'intervention du SAMU ou, de la présence de SOS médecin a diminué fortement le nombre d'urgences véritables rencontrées au cabinet ou en visite.
DISCUSSION
Caractérisation des cabinets médicaux et du profil médical :
Les tableaux 9 et 10 montrent la comparaison entre la population étudiée et la population médicale recensée en 2012 par le conseil de l'ordre de l’Isère (15). La différence est inférieure à 3 %. La différence entre les moyennes d'âges est également très faible.
Mode d'exercice Population étudiée (effectif cabinet visité = 26)
Population médicale en Isère recensée en 2012 par
le conseil de l'ordre Exercice individuel 42,3% 43,2%
Exercice de groupe 57,7% 56,8%
Tableau 9 : comparatif du mode d'exercice des médecins généralistes de la population étudiée versus la population médicale recensée en 2012 par le Conseil
de l'Ordre de l'Isère.
Population étudiée Population médicale en Isère recensée en 2012 par
le conseil de l'ordre
Age moyen 50,8 ans 52 ans
Médecin de 55 ans et plus 41,9% 44,7% Médecin de 60 ans et plus 22,6% 23,6%
Age moyen des médecins hommes
52,7 ans 55 ans
Age moyen des médecins femmes
47,4 ans 47 ans
Sexe ratio Hommes 64,5% 63,5%
Sexe ratio Femmes 35,5% 36,5%
Tableau 10 : comparatif de la population étudiée dans cette étude versus la population recensée en 2012 par Conseil de l'Ordre de l'Isère.
Dans cette étude, la population étudiée semble donc représentative de la population des médecins de l'agglomération grenobloise.
Caractérisation de l'effectif :
L'étude statistique réalisée a conduit à étudier une population de 31 médecins. Dans cette étude 26 cabinets ont été visités. Dix médecins interrogés exerçaient seuls. Seuls deux des médecins interrogés sur les 21 exerçant en groupe avaient une trousse d'urgence qui était commune. Ainsi, même si 57,7 % des médecins grenoblois exercent en groupe, le plus souvent, la trousse d'urgence est personnelle.
Il semble donc pertinent d'avoir étudié un groupe de médecins et non pas la présence d'une trousse d'urgence par cabinet médical.
Remarques sur le taux de rendez-vous obtenus :
Pour interroger 31 médecins, il a fallu contacter 39 cabinets et, 26 cabinets
ont été visités. Parmi les 13 cabinets contactés et non visités, 8 médecins ont refusé
l'entretien et 5 secrétariats n'ont pas donné suite à l'appel téléphonique. Le taux de réponse positive est de 66,7%. Ce taux semble faible car le taux de réponse attendu serait plutôt de l'ordre de 80% d'après l'étude statistique établie en amont et concernant ce mode d'interrogatoire. Le taux de réponse de cette étude aurait pu
être augmenté en relançant les cabinets qui n'ont pas rappelé, ou en attendant un peu plus longtemps leur réponse.
La trousse d'urgence contient-elle les éléments permettant un diagnostic ?
La totalité des médecins interrogés semblent équipés pour faire les diagnostics d'urgence. Tous possèdent un stéthoscope et un otoscope, 96,8% des médecins possèdent un tensiomètre manuel (le médecin n'en possédant pas, possède un tensiomètre automatique), 83,9% d'entre-eux possèdent un thermomètre
et 87,1% sont pourvus d'un appareil de mesure de glycémie capillaire et d'un ECG.
La trousse d'urgence contient-elle les médicaments permettant de répondre aux situations d'urgence en soins primaires ?
Dans cette étude, il a été sélectionné 10 médicaments considérés indispensables compte tenu de leurs indications. Cette liste des médicaments nécessaires en cas d'urgence est bien sûr non exhaustive, mais dans le cas des urgences vitales, ceux-ci sont les plus fréquemment administrés. Il a été retenu :
La ceftriaxone : recommandée sur l'avis du Conseil Supérieur d'hygiène publique de France en cas de suspicion clinique de purpura fulminans en dehors du milieu hospitalier (4).
L’adrénaline : indiquée dans le traitement du choc anaphylactique, de l'arrêt cardiovasculaire, des détresses cardio-circulatoires avec états de choc (5). Les dérivés nitrés (Trinitrine (NATISPRAY)) : indiqués dans le traitement
curatif de la crise d'angor, traitement préventif à très court terme de la crise d'angor (6).
Les bêta-2 mimétiques inhalés à courte durée d'action : utilisés avec une chambre d'inhalation (comme le salbutamol (VENTOLINE)), traitement de référence de l’asthme aigu grave en médecine de ville en attente du SMUR (7).
Les benzodiazépines (type Diazepam (VALIUM)) : indiqué dans le traitement de l'état de mal épileptique et le traitement de la crise convulsive de l'enfant (8).
Les AINS : antalgiques qui ont l'avantage d'exister en injectable par intra-musculaire. Car selon la définition de la Société Française d’Étude et de
Traitement de la Douleur (SFETD) : "la douleur est une expérience sensorielle
et émotionnelle désagréable, associée à une lésion tissulaire réelle ou potentielle, ou décrite dans ces termes" (9). Étant un motif de consultation
plus que fréquent en médecine, le médecin doit pouvoir être en mesure de pouvoir la soulager.
L'aspirine : « Le bénéfice de l'aspirine est démontré dans le traitement des SCA (Grade A). En dehors des contre-indications, l'aspirine doit être administrée per os ou par voie IV à la posologie de 160mg à 500 mg dès les premiers symptômes évoquant un SCA, y compris lors de la régulation téléphonique d'un appel pour douleur thoracique très évocatrice d'un Infarctus du Myocarde (IDM) chez un sujet conscient pour une prise orale. » (10).
Le furosémide : traitement de première intention de l’œdème aigu du poumon (11).
Les corticoïdes injectables : indiqués entre autres dans les réactions allergiques sévères (œdème de Quincke, urticaire géant, choc anaphylactique).
L'héparinothérapie ; thérapie appliquée en urgence dans le traitement de l'embolie pulmonaire, des thromboses veineuses profondes (TVP) (12).
Le choix de ces médicaments peut être contesté, cela dit, ils permettent au médecin généraliste de répondre à bon nombre de situations d'urgences avant l'arrivée des secours spécialisés.
On constate que seuls 2 médecins sur 31 possèdent une trousse d'urgence regroupant ces 10 médicaments non-périmés, soit 6,5% [IC95 % 0-15,2].
Devant ce faible pourcentage, il n'a pas été possible de distinguer une corrélation, entre une trousse d'urgence à jour, et un autre élément (comme l'âge, ou le genre, la relation à l'urgence, ...)
Il y a lieu de noter que les médecins restent en charge de leur propre trousse d'urgence (30 médecins sur les 31 interrogés). Sauf dans un seul cas, où celle-ci est gérée par une secrétaire, à titre indicatif, c'est une des 2 trousses complètes retrouvées dans l'étude.
Sur les 31 médecins interrogés, il y a 5 maîtres de stages UPL, soit un taux de 16,1%. Un des médecins ayant sa trousse contenant les médicaments d'urgence vitale à jour est aussi maître de stage.
Si l'urgence intervient au cabinet, de nouveau, seuls 2 médecins ont les médicaments d'urgence à jour dans leur cabinet. Il s'agit en fait des 2 mêmes médecins qui ont leur trousse d'urgence à jour.
En constatant que toutes les situations d'urgences ont été rencontrées dans les dernières années par grande classe d'urgence tout médecin confondu, il existe donc une disparité entre l'estimation par les médecins généralistes des urgences qu'ils rencontrent (1 à 2 urgences par an) et la présence d'une trousse d'urgence contenant les médicaments à jour.
A noter que dans notre étude, les médecins ayant annoncé d'emblée au téléphone ne pas avoir de trousse d'urgence ont quand même été interrogés.
Comparaison avec d'autres études :
On peut comparer cette étude avec d'autres études concernant le même sujet. Trois études ont été sélectionnées comme base de comparaison sur les critères suivants :
le sujet
la date de réalisation de l'étude.
Les trois études sélectionnées sont :
Thèse A : La thèse du Dr Delay (16) dont le sujet est « composition de la trousse d'urgence du médecin généraliste en Haute-Garonne en 2007 ». Cette étude a été réalisée en 2007. Elle porte sur 100 médecins interrogés par téléphone. Il s'agit d'un essai randomisé. Elle est basée sur un questionnaire. Le taux de réponse est de 81,3%.
Thèse B : la thèse du Dr Brohet (17) dont le sujet est « analyse critique de la trousse d'urgence du médecin généraliste, à propos d'une enquête réalisée auprès de 100 médecins généralistes de Picardie ». L'étude a été réalisée en 2008. Elle porte sur 100 médecins interrogés par questionnaires envoyés ou remis en main propre, donc non randomisé. Le taux de réponse est de 61 %. Thèse C : la thèse du Dr Camdebolde (18) dont le sujet est « composition de
la trousse d'urgence des médecins généralistes du secteur 64B : étude prospective, proposition d'une fiche type ». L'étude a été réalisée en 2014. Elle porte sur 321 médecins interrogés, par envoi de questionnaires électroniques. Le taux de réponse est de 41,4 %.
Un premier point de comparaison porte sur le mode de diffusion des questionnaires et de la collecte des données, il s'agit de 3 thèses réalisées sur le mode de questionnaire déclaratif diffusé par téléphone, courrier postal et internet.
Contrairement à la présente étude basée sur un questionnaire rempli en vis a vis. Un deuxième point de comparaison concerne le taux de réponse de cette étude qui est de 66 %. Celui-ci semble satisfaisant en comparant aux 3 études sélectionnées.
Un troisième axe de comparaison peut être la comparaison des taux de présence de médicaments dans les trousses d'urgence dans les différentes études. (A noter : que les taux retenus dans la Thèse C sont les taux des médecins exerçant en milieu urbain). Les tableaux 11 et 12 comparent le taux de présence d'un médicament (par exemple la ceftriaxone) retrouvé dans les thèses A, B et C avec le pourcentage de présence retrouvé dans cette étude et cela pour deux situations. Dans la première situation il y a présence du médicament recherché non périmé et d'une trousse d'urgence. Dans la deuxième situation le médicament est déclaré présent indépendamment d'une trousse d'urgence ou d'une date de péremption.
Médicaments ceftriaxone adrénaline dérivés nitrés salbutamol (VENTOLINE) BZD IV (VALIUM IV) Thèse A 64 % 73 % 93 % 98 % 73 % Thèse B 59,1% 72,7 % 88,6 % 97,7 % 81,8 % Thèse C 80 % 64 % 77 % 77 % 50 %
Présence d'une trousse d'urgence et du médicament non-périmés 32,3 % 38,7 % 29 % 29 % 29 % Médicaments présents (indépendamment d'une date de péremption ou de la présence d'une trousse
d'urgence)
67,7 % 77,4 % 74,2 % 67,7 % 58,1 %
Tableau 11 : comparatif entre la présente étude et des études similaires, de présence dans la trousse d'urgence de 10 médicaments.
Médicaments AINS Aspirine PO Furosémide Corticoïde IV HBPM Thèse A 97 % 57 % 95 % NA 80 % Thèse B NA 22,7 % NA 61,4 % 75 % Thèse C NA 53 % 81 % 77 % 53 %
Présence d'une trousse d'urgence et du médicament
non-périmés
22,6 % 12,9 % 29 % 12,9 % 38,7 %
Médicaments présents (indépendamment d'une date
de péremption ou de la présence d'une trousse
d'urgence)
74,2 % 22,6 % 67,7 % 38,7 % 71 %
Tableau 12 : comparatif entre la présente étude et des études similaires, de présences dans la trousse d'urgence de 10 médicaments.
Les cases NA, correspondent à des cases Non-Affectées. Celles-ci sont non affectées soit, parce que le traitement n'a pas été recherché dans l'étude comparée soit, parce que le traitement recherché dans l'étude comparée est sous une forme
galénique différente. Par exemple, les AINS ont été recherchés dans les études B et C mais sans faire de distinction entre un mode d'administration IV ou PO.
Il existe dans ces 2 tableaux, une différence de pourcentage important entre les taux de médicaments retrouvés dans les 3 thèses et le taux de médicaments non-périmés dans l'étude présentée.
Cette différence entre les deux pourcentages diminue fortement, lorsque l'on regarde si le médicament est présent, indépendamment de l'existence d'une trousse de secours ou d'une date de péremption.
Cela vient probablement d'un premier facteur de confusion qui est le mode d'interrogatoire de ces thèses. Il s'agit de questionnaires de type déclaratif, contrairement à la thèse présentée. Un autre facteur de confusion est la « non-recherche » d'une date de péremption dans les médicaments recensés. Hors, les résultats montrent que 32,4 % des médicaments retrouvés dans les cabinets de médecine générale sont périmés sur l'agglomération grenobloise.
Expressions des médecins face à l'étude :
La rencontre des médecins avec un temps pour les commentaires libres a permis une discussion et une analyse qualitative sommaire autour du thème de la trousse d'urgence.
Les médecins interrogés expriment une modification de leur relation à l'urgence par : L’avènement du téléphone portable, et le comportement des patients devant
une situation qu'ils jugent urgente, et donc l'appel au 18, au 15 ou au 112. La gestion des appels d'urgence par le 15 qui redirige les urgences vers SOS
médecin ou vers un service d'urgence, mais assez peu vers le médecin traitant.
La proximité des services du SAMU, les moyens à leur disposition et leur vitesse de réaction.
La présence d'une pharmacie à proximité du cabinet, qui peut fournir les médicaments d'urgence si besoin.
L'envoi directement du patient pour complément de bilan au centre d'urgence quand ils sont très proches.
Pour les médecins ne possédant pas de trousse d'urgence, ils l'expliquent par diverses raisons. Un des médecins ne fait plus de visite, il se déplace uniquement pour les certificats de décès et les hospitalisations pour soins psychiatriques à la demande d'un tiers (SPDT) et les autres évoquent la disparition des échantillons de médicaments fournis par les délégués médicaux ou la difficulté pour gérer les dates de péremptions.
Les 2 dernières propositions sont à mettre en relation avec les 32,4 % de médicaments périmés retrouvés dans les cabinets médicaux de l'agglomération grenobloise.
Limites et biais relatifs à l'étude :
Plusieurs biais de recrutements et de sélection existent dans cette étude :
parfois lors des appels téléphoniques, il était impossible de contacter directement le médecin pour expliquer l'étude (du fait d'un barrage de certain secrétariat)
des médecins ont refusé simplement de participer à l'étude.
grenobloise. Aucun médecin exerçant en milieu rural n'a été auditionné.
Les critères d'exclusions comprenant les médecins de SOS médecins, alors qu'il s'agit de médecin directement confrontés à l'urgence.
Le choix arbitraire de 10 médicaments considérés comme indispensables, même si il est basé sur des recommandations provenant de l'HAS ou de sociétés savantes.
Proposition d'une trousse de secours idéale :
La trousse d'urgence idéale en dehors de l’équipement diagnostique, qui est le plus souvent présent, doit répondre à de nombreuses exigences difficilement compatibles. Elle doit être transportable, facilement identifiable pour être utile et utilisée. Elle doit répondre à un large éventail de situations d'urgences et, elle peut être adaptée à son exercice personnel. Cette trousse idéale pourrait contenir :
L’équipement diagnostique : Stéthoscope, tensiomètre, Thermomètre, lecteur de glycémie capillaire, oxymètre, ECG.
Une fiche de gestion de la trousse d'urgence : avec date de péremption des médicaments déconditionnés.
Du matériel d'administration : désinfectant ; compresses ; canule de Guedel ; canule intra-rectale ; seringue 10cc et seringue 20cc ; aiguille IM ; chambre d'inhalation.
Des médicaments injectables : ceftriaxone ampoule, adrénaline (ANAPEN), BZD inj., lovenox curatif seringue pré remplie, ketoprofène inj., diurétique de l'anse inj., corticoïdes inj., glucosé G30 %
aspirine PO
et bien sûr tout autres médicaments que le médecin jugerait nécessaire et dont il sait se servir.
CONCLUSION
Il s'agit d'une étude descriptive, quantitative et observationnelle du contenu des trousses d'urgence des cabinets de médecine générale de l'agglomération grenobloise réalisée entre mars et avril 2016.
Le résultat principal est que 2 médecins sur 31 interrogés soit, 6,5% [IC95 0-15,2] des médecins de l'agglomération grenobloise ont une trousse d'urgence contenant les 10 médicaments suivants non-périmés (ceftriaxone, l’adrénaline, les dérivés nitrés, un bêta-2 mimétique à courte durée d'action, une BZD injectable, un AINS, l'aspirine, un diurétique de l'anse, des corticoïdes IV et une HBPM) pour une utilisation en moyenne 1,35 fois par an.
Un résultat secondaire est que 32,4 % des médicaments retrouvés dans les cabinets de médecine générale visités sont périmés.
Cette étude diffère des études déjà menées sur le même sujet dans d'autres régions de France, par :
Le mode d'investigation de la recherche qui se fait sur site et non pas de manière "déclarative".
Le fait qu'elle prenne en considération la trousse d'urgence dans sa globalité, en recherchant la présence de 10 médicaments d'urgence, rassemblés dans la même trousse.
Une évaluation plus fidèle et plus précise du contenu des trousses d'urgence par la recherche d'une date de péremption éventuelle des médicaments possédés.
Au cours de cette recherche, il a été difficile de définir la notion de trousse d'urgence. En effet la trousse d'urgence semble être personnelle et réfléchie par le médecin généraliste en fonction de son lieu et mode d'exercice, de son éloignement des services d'urgence, de ses besoins et de ses connaissances. Un nouvel axe de recherche pourrait être de définir le contenu type d'une trousse d'urgence selon le profil d'activité du médecin généraliste.
Il a aussi été constaté que la gestion de la trousse d'urgence est le plus souvent réalisée par le médecin généraliste. Hors, nos résultats montrent que les médicaments sont fréquemment périmés. Il pourrait être intéressant de réaliser une étude du contenu de la trousse d'urgence quand il y a une aide à la gestion. Celle-ci pourrait être réalisée par une tierce personne (par exemple la secrétaire) ou un outil informatique de gestion efficace.
BIBLIOGRAPHIE
1. Article 9 (article R.4127-9 du code de la santé publique) : Assistance à personne en danger [Internet]. 2012 [cité 2 juill 2016]. Disponible sur: https://www.conseil-national.medecin.fr/article/article-9-assistance-personne-en-danger-233
2. Urgence. In: Dictionnaire médical de l’Académie de Médecine [Internet]. Paris: Académie de Médecine; 2016 [cité 2 juill 2016]. Disponible sur:
http://dictionnaire.academie-medecine.fr/
3. Crocheton N. Trousse d’urgence. In: Encyclopédie Médico Chirurgicale (EMC) [Internet]. Paris: Elsevier Masson; 2007 [cité 2 juill 2016]. Disponible sur: http://fly-different.fr/WordPress3/?wpfb_dl=17131
4. Avis du Conseil supérieur d’hygiène publique de France du 10 mars 2000 sur la conduite immédiate à tenir en cas de suspicion clinique de Purpura fulminans et sur la définition des cas de méningite à méningocoque et de méningococcémie dans l’entourage desquels une prophylaxie doit être envisagée et qui doivent être notifiés à l’autorité sanitaire [Internet]. [cité 2 juill 2016]. Disponible sur:
http://social-sante.gouv.fr/fichiers/bo/2000/00-29/a0292105.htm
5. Résumé des caractéristiques du produit : Adrénaline [Internet]. [cité 2 juill 2016]. Disponible sur:
http://document-rcp.vidal.fr/3e/6ccb005238f64a39a7a6979c6a10313e.pdf
6. Haute Autorité de Santé. Prise en charge de l’infarctus du myocarde à la phase aiguë en dehors des services de cardiologie [Internet]. 2007 [cité 19 juill 2016]. Disponible sur: http://www.has-sante.fr/portail/jcms/c_1333761/fr/prise-en-charge-
de-l-infarctus-du-myocarde-a-la-phase-aigue-en-dehors-des-services-de-cardiologie-version-courte-du-texte-des-recommandations
7. L’Her E. Révision de la troisième Conférence de consensus en réanimation et médecine d’Urgence de 1988: Prise en charge des crises d’asthme aiguës graves de l’adulte et de l’enfant (à l’exclusion du nourrisson). Réanimation. 2002;11:1-9.
8. Haute Autorité de Santé. Épilepsies graves [Internet]. 2007 [cité 2 juill 2016]. Disponible sur:
http://www.has-sante.fr/portail/upload/docs/application/pdf/ald_9__epilepsies_guide_medecin.pdf 9. Société Française d’Etude et de Traitement de la Douleur (SFETD). Douleur :
définition [Internet]. [cité 2 juill 2016]. Disponible sur: http://www.sfetd-douleur.org/definition
10. Haute Autorité de Santé. Prise en charge de l’infarctus du myocarde à la phase aiguë en dehors des services de cardiologie : Conférence de consensus. 2006.
11. Haute Autorité de Santé. Traitement de l’OAP sans choc en ambulatoire [Internet]. [cité 2 juill 2016]. Disponible sur:
http://www.has-sante.fr/portail/upload/docs/application/pdf/icamg_m3.pdf
12. Agence françcaise de sécurité sanitaire des produits de santé (AFSSAPS). Prévention et traitement de la maladie thrombo-embolique veineuse en
médecine : recommendations [Internet]. 2009 [cité 15 juill 2016]. Disponible sur: http://ansm.sante.fr/var/ansm_site/storage/original/application/ae4209ebc36d716 4d4b7c876ddeaabab.pdf
13. Darcy Y. R2Web [Internet]. [cité 2 juill 2016]. Disponible sur: https://sourceforge.net/p/r2web/wiki/Home/
14. Grenoble Alpes Métropole. 49 communes, 450 000 habitants [Internet]. [cité 2 juill 2016]. Disponible sur: http://www.lametro.fr/152-49-communes.htm
15. Union Régionale des Professionnels de Santé, Médecins de Rhône-Alpes. Démographie des médecins généralistes en région Rhône-Alpes Département de l’ISERE [Internet]. Lyon: Union Régionale des Professionnels de Santé, Médecins de Rhône-Alpes; 2012 [cité 2 juill 2016] p. 245. Disponible sur:
http://www.urps-med-ra.fr/geomedecine/datas/pdf/URPS_MED_RA_GENERALISTES_ISERE_Septem bre_2012.pdf
16. Delay M. Composition de la trousse d’urgence du médecin généraliste en Haute-Garonne en 2007 [Internet] [Thèse d’exercice : Médecine : Toulouse 3 : 2007]. [Toulouse]: Université Paul Sabatier (Toulouse). Faculté des sciences médicales Rangueil; 2007. Disponible sur:
http://aqwedc.free.fr/spip2112/IMG/pdf/these_DELAY_M-_TOULOUSE_2007.pdf 17. Brohet A. Analyse critique de la trousse d’urgence du médecin généraliste: à propos d’une enquête réalisée auprès de 100 médecins généralistes de Picardie [Thèse d’exercice : Médecine : Amiens : 2008]. [Amiens]: Université de Picardie; 2008.
18. Camdeborde G. Composition de la trousse d’urgence des médecins généralistes du secteur 64B: étude prospective, proposition d’une fiche type [Internet] [Thèse d’exercice : Médecine générale : Bordeaux : 2014]. [Bordeaux]: Université de Bordeaux; 2014 [cité 19 juill 2016]. Disponible sur:
Résumé :
Contexte : Les médecins généralistes, pour faire face aux urgences,ont recours à
leur matériel diagnostique et aux médicaments contenus dans leur trousse d'urgence. La constatation d'une disparité des trousses d'urgence a amené à se poser la question : « Le contenu de la trousse médicale d'urgence des médecins généralistes de l'agglomération grenobloise permet-il de répondre aux situations d'urgence médicale en soins primaires ? ».
Objectif : Cette étude a pour but de dresser un état des lieux du contenu des
trousses d'urgence sur un échantillon représentatif de cabinets de médecine
générale de l'Agglomération grenobloise.
Méthode : Cette étude descriptive, quantitative et observationnelle du contenu des
trousses d'urgence des cabinets de médecine générale de l'Agglomération grenobloise, réalisée entre mars et avril 2016, s'est appuyée sur un questionnaire rempli par le médecin généraliste sur son lieu de travail. L'exploitation des données a été réalisée avec le logiciel r2web basé sur le logiciel open source R.
Résultats : Le taux de participation était de 66,7 %. Deux médecins sur trente-et-un,
soit 6,5 % [IC95 % 0-15,2], avaient une trousse d'urgence contenant les 10 médicaments suivants : ceftriaxone, adrénaline, dérivés nitrés, bêta-2 mimétique à courte durée d'action, BZD injectable, AINS, aspirine, diurétique de l'anse, des corticoïdes IV et une HBPM.
Conclusion : Il a été montré que la majorité des trousses d'urgence étaient
incomplètes selon les critères retenus dans cette étude.
Abstract:
Background: To deal with emergencies, general practitioners (GP) use diagnostic
equipment and medecine stored in their emergency kits. Disparities among emergency kits led to this question : “Does the content of emergency kits of general practitioners in the Grenoble area allow them to respond to medical emergencies in primary care?”
Objective: This study aims to draw up an inventory of the content of emergency kits
on a representative sample of general practitioners of the Grenoble area.
Methods: This descriptive, quantitative and observational study of the content of
emergency kits of general practitioners of the Grenoble area, conducted between March and April 2016, was based on a questionnaire completed by the GP at their place of work. The data were analyzed with the r2web software based on the open source software R.
Results: The turnout was 66.7%. Two doctors out of thirty-one, 6.5% [95% CI 0 to
15.2], had an emergency kit containing the following 10 drugs: ceftriaxone, adrenaline, nitrates, short acting beta-2 agonists, injection BZD, NSAIDs, aspirin, loop diuretics, IV corticosteroids and LMWH.
Conclusion : It was shown that the majority of emergency kits were incomplete
according to the criteria used in this study.