HAL Id: dumas-00855501
https://dumas.ccsd.cnrs.fr/dumas-00855501
Submitted on 29 Aug 2013HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Décollement de membranes et grossesse prolongée : essai
clinique randomisé de 33 cas
Emelyne Thery
To cite this version:
Emelyne Thery. Décollement de membranes et grossesse prolongée : essai clinique randomisé de 33 cas. Gynécologie et obstétrique. 2013. �dumas-00855501�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SICD1 de Grenoble :
thesebum@ujf-grenoble.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
UNIVERSITE JOSEPH FOURIER
U.F.R DE MEDECINE DE GRENOBLE
DEPARTEMENT DE MAÏEUTIQUE
DECOLLEMENT DE MEMBRANES ET GROSSESSE PROLONGEE
Essai clinique randomisé de 33 cas
Mémoire soutenu le 14 Mai 2013 Par Emelyne THERY
Née le 7 septembre 1989
En vue de l'obtention du Diplôme d'Etat de Sage-Femme 2013
Remerciements
Je remercie les membres du Jury :
Mme le Professeur Pascale Hoffmann, PU-PH en Gynécologie-Obstétrique au CHU de Grenoble, Présidente du Jury ;
Mme le Docteur Marie GAILLARD, PH en Gynécologie-Obstétrique au CH de Voiron, médecin invitée ;
Mme Nadine VASSORT, Sage-Femme Enseignante Cadre Supérieure, Département de Maïeutique de l’UFR de Médecine de Grenoble ;
Mme Claire BAUDON, Sage-Femme Enseignante, Département de Maïeutique de l’UFR de Médecine de Grenoble, Guidante de ce mémoire ;
Je remercie plus particulièrement,
M. le Professeur Fabrice SERGENT, PU-PH en Gynécologie-Obstétrique au CHU de Grenoble, Directeur de ce mémoire ;
Pour son aide précieuse à l’élaboration de ce travail et son accompagnement
Mme Claire BAUDON, Sage-Femme Enseignante, Département de Maïeutique de l’UFR de Médecine de Grenoble, Guidante de ce mémoire ;
Pour sa disponibilité, son aide et son soutien
Mme Laurence COMBET-BLANC, Sage-Femme Enseignante Cadre, Département de Maïeutique de l’UFR de Médecine de Grenoble ;
Pour sa grande disponibilité, son soutien en toutes circonstances, son optimisme et son sourire
Mmes Claire LUCAS, Marie-Cécile DECHATTE, Sylvie BADJI, Myriam JOURDAN et Delphine BRAY, Sages-Femmes du service de consultations d’Obstétrique du CHU de Grenoble ;
Je remercie à titre personnel,
M. Sébastien BOULE ;
Pour son amour et son soutien quotidien
M. Manuel THERY ;
Pour être toujours là pour moi
Mlles Anne-Charlotte CANNIE et Perrine ANDRE ;
Avec qui j’ai tout partagé ces dernières années
Mlle Aurélia HALLEY et M. Guillaume VALLET ;
Pour leur temps accordé à mon travail
Tous ceux qui m’ont soutenu au cours de ces années études et durant la réalisation de ce mémoire.
Table des matières
Abréviations ... 1
Introduction ... 2
I. Matériel et Méthode ... 4
I.1. Type d’étude ... 4
I.2. Population ... 4
I.2.1. Critères d’inclusion ... 4
I.2.2. Critères d’exclusion ... 4
I.2.3. Calcul du nombre de sujets nécessaires ... 5
I.3. Déroulement de l’étude et randomisation ... 5
I.4. Critères de jugement ... 6
I.4.1. Critère de jugement principal ... 6
I.4.2. Critères de jugements secondaires ... 6
I.5. Variables recueillies ... 6
I.6. Analyse statistique ... 8
II. Résultats ... 9
II.1. Population ... 9
II.1.1 Description de la population ... 9
II.2.2. Caractéristiques de l’échantillon ... 10
II.2. Travail spontané à 48h ... 11
II.3. Evaluation de l’impact sur la maturation cervicale et le travail ... 12
II.3.1. Conséquences sur la maturation cervicale ... 12
II.3.2. Conséquences sur le travail ... 12
II.4. Evaluation des effets indésirables ... 14
II.4.1. Douleur ... 14
II.4.2. Métrorragies ... 14
II.4.3. Faux travail ... 14
II.4.4. Rupture prématurée des membranes ... 15
II.4.5. Infection ... 15
II.5. Evaluation de la morbidité materno-fœtale ... 15
II.5.1. Mode d’accouchement ... 15
II.5.2. Score d’Apgar ... 16
II.5.3. pH artériel ... 16
II.5.4. Transfert en néonatalogie ... 16
III. Discussion ... 17
III.1. Méthode ... 17
III.2. Population ... 17
III.3. Limites et biais de l’étude ... 18
III.3.1. Défaut de puissance ... 18
III.3.2. Biais de mémorisation ... 19
III.4. Objectif principal ... 19
III.5. Objectifs secondaires... 20
III.5.1. Conséquences sur la maturation cervicale et le travail ... 20
III.5.2. Effets indésirables ... 22
III.5.3. Morbidité materno-fœtale ... 24
III.6. Ouverture ... 25
Conclusion ... 26
Annexes ... 29
Annexe 1 : Fiche information aux patientes ... 29
Annexe 2 : Fiche de recueil des exclusions... 30
Annexe 3 : Diagramme d’inclusion à l’étude ... 31
Annexe 4 : Fiche d’inclusion au groupe « Décollement de membranes » ... 32
Annexe 5 : Fiche d’inclusion au groupe « Expectative » ... 33
Annexe 6 : Questionnaire patiente ... 34
Annexe 7 : Fiche de recueil « Consultations, accouchement et post-partum » ... 35
Abréviations
AVB : Accouchement Voie Basse CU : Contraction Utérine
DM : Décollement de Membranes h : heure
IMF : Infection Materno-Fœtale
RPM : Rupture Prématurée des Membranes SA : Semaines d’Aménorrhées
SF : Sage-Femme TV : Toucher Vaginal
Introduction
La grossesse est dite « prolongée » lorsque le terme est compris entre 41 et 41+6 semaines d’aménorrhées (SA), ce qui concerne actuellement 15 à 20 % des femmes enceintes. De 37 SA à 43SA, la morbidité et la mortalité périnatale augmentent régulièrement sans qu’il n’y ait de seuil à partir duquel il existerait une augmentation franche de la mortalité périnatale [1].
La Haute Autorité de Santé recommande d’initier une surveillance fœtale toutes les 48 heures (h) dès 41 SA et de proposer un déclenchement à condition que le col soit favorable, d’en avoir informé la patiente et obtenu son accord. En l’absence d’accouchement à 41+6 SA, il est recommandé de réaliser un déclenchement (éventuellement précédé d’une maturation cervicale par prostaglandines) [2]. Le décollement de membranes (DM) pourrait être un moyen de déclencher le travail chez les grossesses prolongées.
Le décollement de membranes se déroule dans le cadre d’un examen vaginal. Les membranes fœtales sont séparées du col et du segment inférieur par le doigt de l’examinateur qui effectue un mouvement circulaire (figure 1). L’altération mécanique de la décidue et du chorion entraine une réaction en chaîne aboutissant à la synthèse de prostaglandines, qui ont un rôle reconnu dans la maturation cervicale et l’initiation des contractions utérines (CU) [3, 4].
Selon la revue de la Cochrane [5], la pratique du décollement de membranes entrainerait une diminution de la durée de gestation ainsi que la fréquence des grossesses prolongées. Le décollement de membranes augmenterait également la probabilité d’un début de travail spontané dans les 48h ainsi que la probabilité d’accoucher pendant la première semaine suivant celui-ci [5]. Melzack [6], de son côté, montre que le décollement de membranes est plus douloureux qu’un simple toucher vaginal (TV) et qu’il peut entrainer métrorragies et contractions utérines sans début de travail dans les 24h suivant le geste.
L’ensemble de ces données a permis en 2008 la recommandation par la Haute Autorité de Santé du décollement de membranes à terme lorsque le déclenchement ne présente pas de raison médicale urgente et que la patiente est informée des possibles inconvénients liés au geste [2].
La prolongation de la grossesse n’étant pas une raison médicale urgente de déclenchement, nous nous sommes interrogés sur l’intérêt du décollement de membranes dans le déclenchement des grossesses prolongées. Ceci pourrait éviter le recours à des méthodes médicamenteuses (dinoprostone (Propess®), ocytocine (Syntocinon®)) ainsi que leurs effets secondaires.
Notre hypothèse de départ était que, dans le cadre d’une grossesse prolongée, la pratique d’un seul décollement de membranes entrainait une plus grande fréquence de travail spontané dans les 48h suivant le geste. L’objectif principal de notre étude était l’évaluation de l’efficacité du décollement de membranes comme moyen de déclenchement du travail en situation de grossesse prolongée.
Les objectifs secondaires étaient l’évaluation de l’impact du décollement de membranes sur la maturation cervicale et le travail, l’étude de ses effets indésirables ainsi que de la morbidité materno-fœtale.
I. Matériel et Méthode
I.1. Type d’étude
Il s’agissait d’un essai clinique randomisé monocentrique qui s’est déroulé au sein du service d’obstétrique de l’hôpital couple-enfant de Grenoble. L’étude a été menée sur une durée de trois mois et trois semaines, soit du 8 novembre 2012 au 28 février 2013.
I.2. Population
I.2.1. Critères d’inclusion
Etaient éligibles à l’étude toute femme enceinte atteignant le terme de 41 SA, ayant consulté pour ce motif et ayant le col de l’utérus perméable sur toute sa longueur.
I.2.2. Critères d’exclusion
Ont été exclues de l’étude : - les termes incertains - les grossesses multiples
- les présentations autres que céphaliques
- toute contre-indication à l’accouchement voie basse (AVB) - les femmes ayant présenté une infection cervico-vaginale - les ruptures prématurées des membranes (RPM)
- les utérus cicatriciels - les femmes en travail.
Ont également été exclues les femmes ne comprenant pas le français ainsi que toutes celles ayant bénéficié d’un DM la semaine précédant l’inclusion.
I.2.3. Calcul du nombre de sujets nécessaires
Selon Allott et al. [7], le taux de travail spontané à 48h était supérieur de 25%, par rapport à l’expectative, si la patiente avait bénéficié du DM. Dans l’espoir d’obtenir des résultats significatifs, il était nécessaire d'inclure au minimum 106 patientes, soit 53 par groupe (pour une puissance de 80% et un risque alpha de cinq pour cent).
En 2011, 2703 patientes ont accouché à la maternité de l’hôpital couple-enfant de Grenoble. Sachant que 15 à 20% des grossesses atteignaient le terme de 41 SA, on pouvait estimer le nombre de patientes éligibles à 160 sur une durée de quatre mois. Dans ces conditions on pouvait imaginer inclure les 106 patientes requises.
I.3. Déroulement de l’étude et randomisation
Lors de la première consultation dite de « terme », soit à 41 SA, la sage-femme (SF) vérifiait les critères d’inclusion et d’exclusion. Les patientes éligibles étaient informées de l’étude (annexe 1), celles qui présentaient des critères d’exclusion étaient inscrites dans un recueil spécifique (annexe 2).
Après avoir recueilli son consentement, la SF examinait la patiente. Dès que le col était perméable sur toute sa longueur (durant la première consultation ou au cours d’une suivante), l’examen correspondant au diagnostic était appelé « TV de référence ». La randomisation était alors réalisée (annexe 3).
La répartition des patientes était faite de façon aléatoire à l’aide d’une enveloppe fermée, opaque et numérotée contenant une fiche d’inclusion à l’un des groupes (annexes 4 et 5). Un décollement de membranes était réalisé pour le groupe « DM » et un toucher vaginal simple était réalisé pour le groupe « Expectative ». La fiche d’inclusion était remplie par la SF et les informations concernant l’étude étaient notifiées sur Crist@l-Net®.
A la fin de la consultation, un questionnaire (annexe 6) concernant les effets indésirables était remis à la patiente. Il était récupéré lors de la consultation suivante ou, si la patiente accouchait avant, en salle de naissance. Lorsque celui-ci n’avait pas été rendu, il était récupéré en unité mère-enfant.
Enfin, une fiche de recueil intitulée « consultation, accouchement et post-partum » (annexe 7) était complétée grâce aux dossiers médicaux obstétricaux informatisés sur Crist@l-Net®.
I.4. Critères de jugement
I.4.1. Critère de jugement principal
Le critère de jugement principal était le taux de travail spontané dans les 48h suivant le TV de référence.
I.4.2. Critères de jugements secondaires
Pour l’évaluation de l’impact sur la maturation cervicale et le travail, les critères de jugement étaient le taux de modification du score de Bishop, de déclenchement ainsi que la durée de travail.
Les critères de jugement de l’évaluation des effets indésirables étaient l’évaluation de la douleur lors du TV de référence ainsi que les taux de métrorragies, faux travail et RPM.
Pour l’évaluation de la morbidité materno-fœtale, les critères de jugement étaient le taux de césarienne, de score d’Apgar < 7 à cinq minutes et de pH artériel < 7,00 à la naissance.
I.5. Variables recueillies
Afin de décrire la population de chacun des groupes, étaient recueillis : - la gestité et la parité
- l’âge de la patiente
- l’âge gestationnel à la randomisation (vérifié par une échographie effectuée entre 11 SA et 13+6 SA).
Pour l’objectif principal, les variables recueillies étaient : - la date et l’heure du TV de référence
- la date et l’heure de l’admission en salle d’accouchement - la durée depuis laquelle la patiente ressentait des CU.
En ce qui concerne les objectifs secondaires, pour l’évaluation de l’impact sur la maturation cervicale et le travail ont été recueillis :
- les scores de Bishop au TV de référence et à l’admission - le mode de début de travail
- la date et l’heure de l’accouchement - la durée du travail.
Afin d’évaluer les effets indésirables, ont été recueillis : - l’évaluation de la douleur via une échelle numérique - les faux travails
- les métrorragies - les RPM
- les températures ≥ 38°C pendant le travail - les chorioamniotites
- les endométrites
- les infections materno-fœtales (IMF).
Pour l’évaluation de la morbidité materno-fœtale, ont été recueillis : - le mode d’accouchement
- le score d’Apgar - le pH artériel
I.6. Analyse statistique
Les variables qualitatives continues ont été décrites par l’effectif et le pourcentage. Les variables quantitatives ont été décrites par la moyenne et l’écart-type lorsque la distribution suivait une loi normale et par la médiane, le 25ème et le 75ème percentile en cas d’écart à la normalité.
Les comparaisons de moyennes ont été réalisées avec le test t de Student. Pour la comparaison des proportions, nous avons utilisé le test du Chi-2 ou la probabilité exacte de Fisher si les valeurs attendues étaient inférieures à cinq. Le seuil de signification statistique retenu a été fixé à 0,05.
II. Résultats
II.1. Population
II.1.1 Description de la population
Durant la période du 8 novembre 2012 au 28 février 2013, 938 femmes ont accouché au CHU de Grenoble, dont 169 à un terme ≥ 41 SA (soit 18%).
Patientes ayant consulté à un terme ≥ 41 SA
n = 137 Critères d’exclusion n = 72 Patientes éligibles n = 65 Oubli de recrutement n = 18 Refus n = 12 Randomisation n = 35
« Décollement de membranes » « Expectative »
n = 18 n = 17
1 exclusion 1 exclusion
(col non perméable) (utérus cicatriciel)
Nullipares Primipares Nullipares Primipares
Cent-quatre patientes ne pouvaient être incluses dans l’étude : 22 ont accouché le jour de leur terme, 10 n’ont pas bénéficié d’une consultation dite « de terme » et 72 présentaient des critères d’exclusion.
Soixante-cinq patientes étaient éligibles mais 12 ont refusé de participer et 18 n’ont pas été sollicitées pour participer à l’étude.
Trente-cinq patientes ont été recrutées, 18 appartenant au groupe « DM » et 17 au groupe « Expectative ». Une patiente de chaque groupe a été exclue a postériori (l’une présentait un utérus cicatriciel, l’autre un col non perméable).
II.2.2. Caractéristiques de l’échantillon
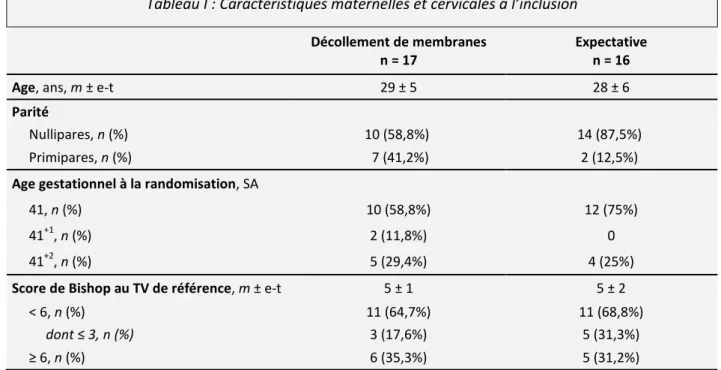
Les deux groupes présentaient des caractéristiques similaires à l’inclusion (tableau I). Tableau I : Caractéristiques maternelles et cervicales à l’inclusion
Décollement de membranes
n = 17
Expectative n = 16
Age, ans, m ± e-t 29 ± 5 28 ± 6
Parité
Nullipares, n (%) 10 (58,8%) 14 (87,5%)
Primipares, n (%) 7 (41,2%) 2 (12,5%)
Age gestationnel à la randomisation, SA
41, n (%) 10 (58,8%) 12 (75%)
41+1, n (%) 2 (11,8%) 0
41+2, n (%) 5 (29,4%) 4 (25%)
Score de Bishop au TV de référence, m ± e-t 5 ± 1 5 ± 2
< 6, n (%) 11 (64,7%) 11 (68,8%)
dont ≤ 3, n (%) 3 (17,6%) 5 (31,3%)
≥ 6, n (%) 6 (35,3%) 5 (31,2%)
n : effectif ; m : moyenne ; e-t : écart-type
La randomisation s’est faite majoritairement à 41 SA dans chacun des groupes (58,8% dans le groupe « DM », 75% dans le groupe « Expectative »).
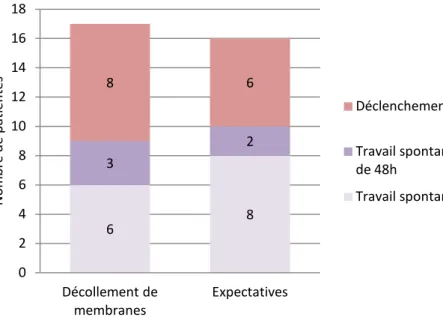
II.2. Travail spontané à 48h
Le critère de jugement principal était le taux de travail spontané dans les 48h suivant le TV de référence, en situation de grossesse prolongée.
Figure 3 : Mode de début de travail
Six femmes ayant bénéficié du DM (soit 35,3%) étaient en travail dans les 48h contre huit (soit 50%) pour celles n’en ayant pas bénéficié, p = 0,39.
L’étude en fonction de la parité et de la maturité cervicale au moment du geste montre que, par rapport à l’expectative, le DM favorisait le travail spontané à 48h pour les primipares (33,3% versus 12,5%) et les patientes dont le score de Bishop était supérieur ou égal à six (50%
versus 37,5%). Les différences n’étaient pas significatives (tableau II).
Tableau II : Travail spontané à 48h
Décollement de membranes n = 6 Expectative n = 8 p value
Parité
Nullipares, n (%) 4 (66,7%) 7 (87,5%)
0.54
Primipares, n (%) 2 (33,3%) 1 (12,5%)
Score de Bishop au TV de référence
< 6, n (%) 3 (50%) 5 (62,5%) > 0.99 ≥ 6, n (%) 3 (50%) 3 (37,5%) n : effectif 6 8 3 2 8 6 0 2 4 6 8 10 12 14 16 18 Décollement de membranes Expectatives N omb re d e pa tien tes Déclenchement
Travail spontané au-delà de 48h
II.3. Evaluation de l’impact sur la maturation cervicale et le travail
II.3.1. Conséquences sur la maturation cervicale
Dans l’ensemble, la grande majorité des patientes présentaient un score de Bishop ≥ 6 à l’admission en salle d’accouchement (tableau III).
Le score de Bishop était modifié dans 88,2% des cas entre la randomisation et l’admission dans le groupe « DM », avec une différence médiane du score de 2 points [1 ; 2]. Dans le groupe « Expectative », ce même score était modifié dans 56,3% des cas avec également une différence médiane de 2 points [0 ; 3]. Les différences n’étaient pas significatives.
Tableau III : Maturation cervicale
Décollement de membranes n = 17 Expectative n = 16 p value
Score de Bishop à l'admission, m ± e-t 7 ± 2 6 ± 2 0,57
< 6, n (%) 6 (35,3%) 5 (31,2%)
dont ≤ 3, n (%) 0 1 (6,3%)
≥ 6, n (%) 11 (64,7%) 11 (68,8%)
Score de Bishop modifié entre TV de référence et
admission, n (%) 15 (88,2%) 9 (56,3%) 0,11
Différence entre les scores, médiane [25e - 75e p.] 2 [1 ; 2] 2 [0 ; 3] 0,34
n : effectif ; m : moyenne ; e-t : écart-type ; p. : percentile
II.3.2. Conséquences sur le travail
Cinquante-trois pour cent des femmes ayant bénéficié du DM sont entrées en travail spontanément (à 48h et plus) versus 62,5% des patientes du groupe « Expectative », p = 0,58.
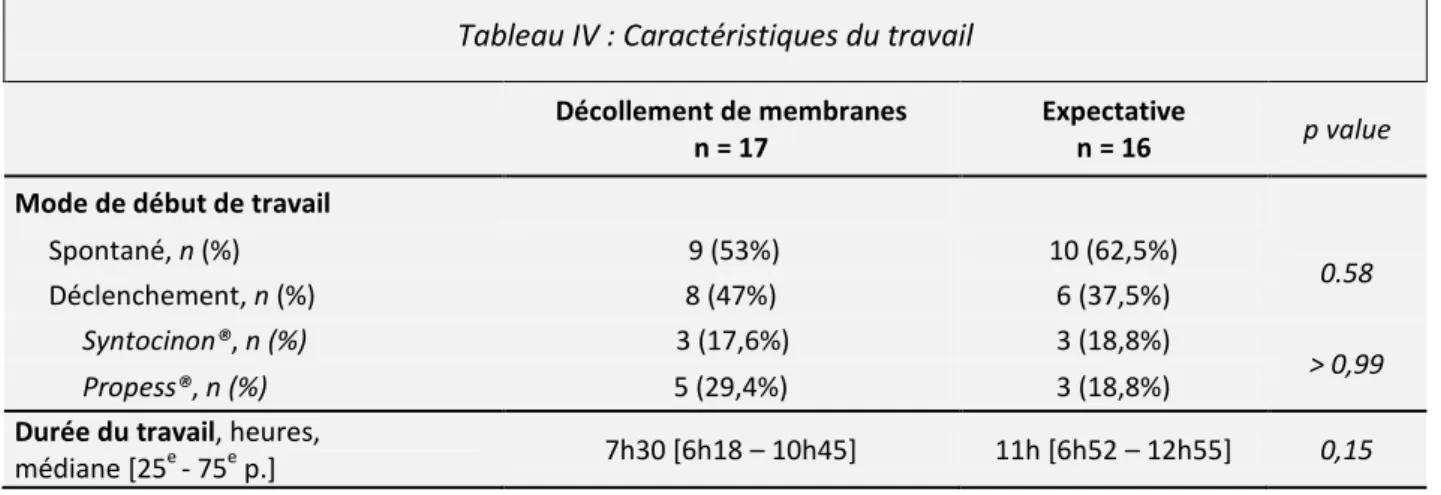
Tableau IV : Caractéristiques du travail
Décollement de membranes n = 17 Expectative n = 16 p value
Mode de début de travail
Spontané, n (%) 9 (53%) 10 (62,5%) 0.58 Déclenchement, n (%) 8 (47%) 6 (37,5%) Syntocinon®, n (%) 3 (17,6%) 3 (18,8%) > 0,99 Propess®, n (%) 5 (29,4%) 3 (18,8%)
Durée du travail, heures,
médiane [25e - 75e p.] 7h30 [6h18 – 10h45] 11h [6h52 – 12h55] 0,15
Toutes patientes confondues, 14 ont bénéficié d’un déclenchement. Le principal motif était la prolongation de la grossesse (neuf), les autres étant l’oligoamnios (deux), les anomalies de rythme cardiaque fœtal (un) et la rupture prématurée des membranes (deux).
La médiane de la durée de travail était inférieure dans le groupe « DM » (7h30 [6h18 – 10h45]
versus 11h [6h52 – 12h55]).
Il n’y avait pas de différence entre les sous-groupes de parité pour le mode ou la durée du travail.
II.3.3. Conséquences sur le délai entre la randomisation et l’accouchement
La médiane du délai entre la randomisation et l’accouchement était plus longue dans le groupe « DM » (74h [35h57 – 111h22]) par rapport à l’expectative (52h30 [35h20 – 85h15]), p = 0,43.
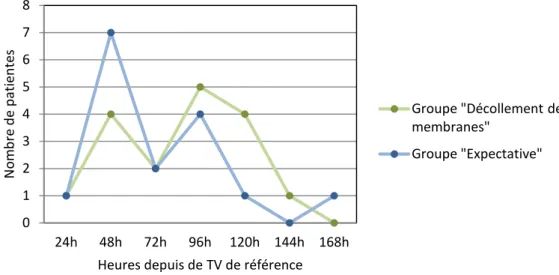
Figure 4 : Délai entre le TV de référence et l’accouchement
Le pic de naissances pour le groupe « Expectative » survient entre 24h et 48h après le TV alors que celui du groupe « DM » survient entre 72h et 96h après le DM (figure 4).
0 1 2 3 4 5 6 7 8 24h 48h 72h 96h 120h 144h 168h N omb re d e pa tien tes
Heures depuis de TV de référence
Groupe "Décollement de membranes"
II.4. Evaluation des effets indésirables
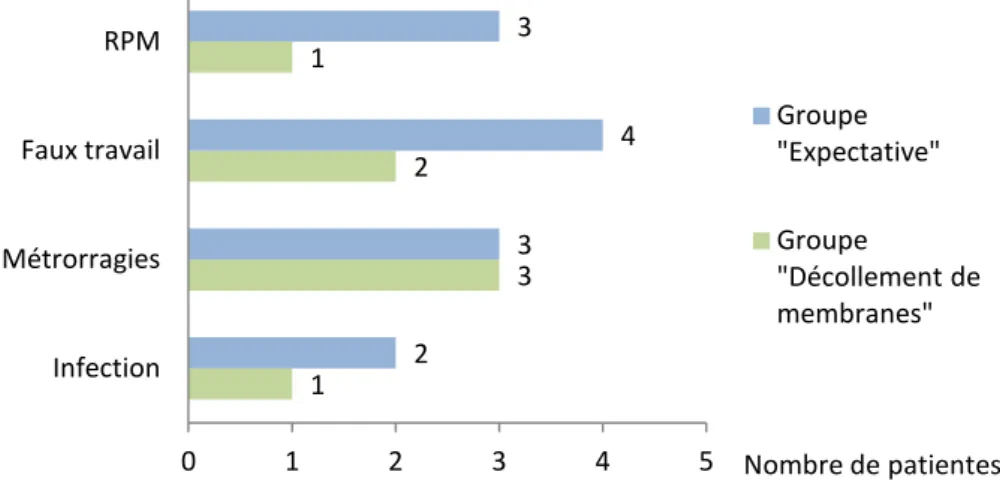
On retrouve plus d’effets indésirables dans le groupe « Expectative » (figure 5).
Figure 5 : Effets indésirables
II.4.1. Douleur
La douleur a été évaluée par 31 patientes (deux évaluations n’ont pas été retrouvées). La médiane de l’évaluation de la douleur par l’échelle numérique était de 5/10 [4 – 7] dans le groupe « DM » contre 3/10 [1 – 4] dans le groupe « Expectative », p < 0,01. Le DM était plus douloureux que le simple TV.
II.4.2. Métrorragies
Dans chacun des groupes, trois patientes ont présenté des métrorragies suite à l’examen. Une seule d’entre elles, appartenant au groupe « Expectative », a nécessité une consultation. Les différences n’étaient pas significatives.
II.4.3. Faux travail
Six femmes ont présenté un faux travail suite à l’examen, deux (11,8%) appartenant au groupe « DM » et quatre (25%) au groupe « Expectative ».
Deux patientes, appartenant au groupe « Expectative », ont nécessité une consultation. Aucun faux travail n’a nécessité l’administration de morphinique ou un déclenchement du travail. Les différences n’étaient pas significatives.
1 3 2 1 2 3 4 3 0 1 2 3 4 5 Infection Métrorragies Faux travail RPM Nombre de patientes Groupe "Expectative" Groupe "Décollement de membranes"
II.4.4. Rupture prématurée des membranes
Dans le groupe « DM », une seule patiente (5,9%) a présenté une RPM contre trois (18,8%) dans le groupe « Expectatives », p = 0,34.
II.4.5. Infection
L’étude de la température maternelle s’est faite sur 29 cas (l’item n’ayant pas été renseigné dans la surveillance du travail de quatre patientes).
Une seule patiente du groupe « DM » a présenté des signes d’infection (fièvre supérieure à 38°C durant le travail) contre deux dans le groupe « Expectative » (l’une ayant présenté une fièvre supérieure à 38°C durant le travail accompagnée d’une endométrite et d’une IMF, l’autre ayant présenté une IMF). Aucun cas de chorioamniotite n’a été recueilli. Les différences n’étaient pas significatives.
II.5. Evaluation de la morbidité materno-fœtale
Tableau V : Caractéristiques de la morbidité materno-fœtale
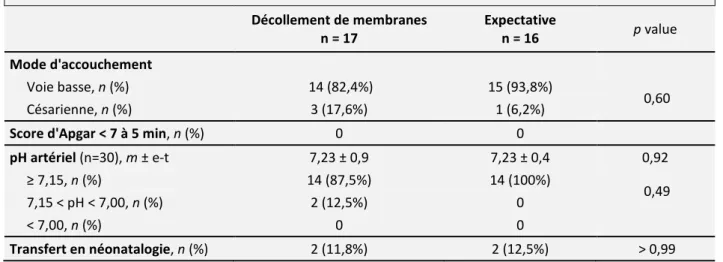
Décollement de membranes n = 17 Expectative n = 16 p value
Mode d'accouchement
Voie basse, n (%) 14 (82,4%) 15 (93,8%)
0,60
Césarienne, n (%) 3 (17,6%) 1 (6,2%)
Score d'Apgar < 7 à 5 min, n (%) 0 0
pH artériel (n=30), m ± e-t 7,23 ± 0,9 7,23 ± 0,4 0,92 ≥ 7,15, n (%) 14 (87,5%) 14 (100%) 0,49 7,15 < pH < 7,00, n (%) 2 (12,5%) 0 < 7,00, n (%) 0 0 Transfert en néonatalogie, n (%) 2 (11,8%) 2 (12,5%) > 0,99
n : effectif ; m : moyenne ; e-t : écart-type
II.5.1. Mode d’accouchement
Trois patientes (17,6%) du groupe « DM » et une (6,2%) du groupe « Expectative » ont accouché par césarienne, p = 0,60.
Lorsqu’on s’intéresse au sous-groupe de femmes déclenchées, on retrouve une césarienne dans chaque groupe.
II.5.2. Score d’Apgar
Aucun nouveau-né n’a présenté un score d’Apgar <7 à cinq minutes de vie.
II.5.3. pH artériel
La moyenne du pH artériel à la naissance était comparable dans chacun des groupes (7,23 ± 0,9 versus 7,23 ± 0,4).
Aucun nouveau-né n’a présenté de pH < 7,00 à la naissance.
II.5.4. Transfert en néonatalogie
Dans chacun des groupes, deux nouveau-nés ont été transférés en néonatologie.
Les motifs de transfert étaient l’IMF (deux), la détresse respiratoire (une) et la prise en charge pédiatrique d’une malformation pulmonaire dépistée en anténatal (une).
III. Discussion
III.1. Méthode
Dans un premier temps, dans un souci de rigueur méthodologique, nous avions pensé réaliser la randomisation de toutes les patientes lors de la consultation de 41 SA. Cependant, pour des raisons d’organisation et de suivi des dossiers, la randomisation a été effectuée au cours de la surveillance pour prolongation de la grossesse, dès que le col était perméable sur toute sa longueur.
Nous avions également pensé réaliser notre essai clinique en simple aveugle, avec une manipulation dans le cul-de-sac postérieur du vagin afin de faire croire à un DM. Pour des raisons pratiques et éthiques, cette méthodologie n’a pu être mise en place. On ne retrouve d’ailleurs aucune étude réalisée en aveugle dans la littérature.
Nous avons choisi de nous intéresser à l’effet du DM dans une population de grossesses prolongées. Les données de la littérature montrent que la majorité des études s’étant intéressées au DM ont été réalisées à un terme inférieur à 41 SA [3, 7-11]. Pour celles ayant été menées à un terme ≥ à 41 SA, leur méthodologie différait de la nôtre soit par la multiplication des DM pour une même patiente, soit par la réalisation d’un massage du col lorsque celui-ci était fermé [4, 12, 13]. La surveillance des grossesses prolongées durant au maximum une semaine, nous avons choisi de réaliser un DM unique et d’exclure les cols non perméables.
III.2. Population
Nous avons réparti les patientes incluses en deux groupes, soit les groupes « DM » et « Expectative ». Ces groupes étaient comparables en termes d’âge, de score de Bishop et d’âge gestationnel au moment de la randomisation. Cependant, on note une surreprésentation des nullipares dans chacun des groupes, cette différence était plus marquée pour le groupe « Expectative ».
été confrontées au DM au cours d’une précédente grossesse, elles ont alors refusé de participer car elles savaient ce qu’elles souhaitaient (réalisation ou non du DM) et ne voulaient pas « prendre le risque » d’être incluses dans l’autre groupe. Deuxièmement, il existe probablement un taux moins important de grossesse prolongée chez les multipares.
III.3. Limites et biais de l’étude
Comme toute étude, notre essai comporte des limites. La principale était, comme pour tout acte clinique, la possibilité d’une efficacité praticien-dépendante du DM. Cette différence d’efficacité peut être en partie liée à la méthode (nombre de tours, profondeur, durée, poussée de la patiente, …), ce qu’on aurait peut-être pu limiter par une protocolisation du geste.
Par ailleurs, peu de praticiens ont été amenés à réaliser le DM, majoritairement les cinq sages-femmes de consultation.
III.3.1. Défaut de puissance
D’après le calcul initial, il aurait fallu 106 cas pour espérer obtenir des résultats statistiquement significatifs. A la fin de la période de recueil des données nous avions atteint seulement 31% de cet objectif. Il existe plusieurs raisons à cela.
Tout d’abord, parmi les 169 femmes ayant accouché à un terme ≥ 41 SA, 13% ont accouché le jour de leur terme. A celles-ci s’ajoutent les 42% de patientes ayant présenté des critères d’exclusion, cette forte proportion étant probablement liée à la structure dans laquelle nous avons réalisé notre étude. En effet, l’hôpital couple enfant de Grenoble est une maternité de niveau 3 concentrant la pathologie. Au final, seules 38% des patientes de la population initiale étaient éligibles à l’étude.
Dans la population éligible, 28% ont échappé à l’étude et 18% ont refusé d’y participer. Les oublis de recrutement étaient probablement dus à la multiplicité des intervenants, au manque d’information des sages-femmes et à la charge de travail du service d’accueil des urgences gynéco-obstétricales (prenant en charge les patientes les weekends, jours fériés et lorsqu’il n’y avait plus de créneau disponible en consultation). Certaines inclusions ont pu
également échapper au début de l’étude, la mise en place nécessitant un délai d’information et de compréhension du protocole de la part des SF.
L’information de l’ensemble des SF susceptibles de recruter des patientes a été difficile, notamment pour le service d’accueil des urgences gynéco-obstétricales, malgré l’envoi d’un mail et la mise à disposition de documents explicatifs (annexe 2). Par ailleurs, le manque d’adhésion de l’équipe ou les convictions des praticiens à propos du DM ont pu également influer sur le nombre de patientes incluses. On aurait pu limiter cela par l’organisation d’une réunion de service ou encore l’envoi régulier de mails de rappel à propos de l’étude en cours.
Enfin, l’information des patientes éligibles à l’étude à propos des possibles bénéfices et effets indésirables via la fiche d’information (annexe 1) a pu motiver les refus. En effet, on peut imaginer que certaines patientes souhaitaient bénéficier à tout prix du DM dans l’espoir de se mettre en travail plus rapidement et de façon naturelle et que d’autres ont refusé l’inclusion par peur des possibles effets indésirables.
Au final, seules 54% des patientes éligibles à l’étude ont été incluses.
III.3.2. Biais de mémorisation
Sur les 31 questionnaires récupérés, certains n’ont été remplis qu’après l’accouchement, voire plusieurs jours après, induisant un biais de mémorisation. Cependant, l’item d’évaluation de la douleur du questionnaire était rempli le jour de la réalisation du geste, ce qui limite ce biais.
III.4. Objectif principal
Notre hypothèse de départ était que la pratique d’un seul décollement de membranes dans le cadre d’une grossesse prolongée entrainait une plus grande fréquence de travail spontané dans les 48h suivant le geste. L’objectif principal de notre étude était l’évaluation de l’efficacité du DM comme moyen de déclenchement du travail en situation de grossesse prolongée.
Les résultats de notre étude ne confirment pas notre hypothèse de départ, en effet, 35,3% des femmes ayant bénéficié du DM étaient en travail spontané à 48h contre 50% des femmes expectantes (p = 0,39). On peut imaginer plusieurs causes à cela.
On pense, évidemment, en premier lieu au défaut de puissance. La poursuite de l’étude par Sophie Boucher, interne d’obstétrique, le corrigera peut-être.
D’autre part, on peut également imaginer qu’on n’a pas toujours laissé au DM le temps d’agir. En effet, la surveillance rapprochée liée à la prolongation de la grossesse a pu nécessiter de déclencher le travail, d’autant plus lorsque la patiente présentait un score de Bishop ≥ 6. La réalisation d’un déclenchement du travail dans les 48h suivant le DM réduisait ainsi les chances de travail spontané dans ce même délai.
Dans notre étude, le DM semblait favoriser le travail spontané à 48h pour les primipares et les patientes ayant présenté un score de Bishop ≥ 6 au moment du geste. On peut facilement imaginer que le DM soit plus efficace chez les patientes ayant déjà accouché et sur les cols matures.
L’étude de la littérature retrouve seulement deux études s’étant intéressées à cet item.
Les résultats étaient significatifs pour Durieux [3] (p < 0,01) comme pour Allott et al. [7] (p < 0,01), malgré le fait que ces études aient été menées à un terme inférieur à celui de notre
étude (au-delà de 40 SA pour Allott et al., entre 38 et 40 SA pour Durieux) et que le DM ai été répété à plusieurs reprises (une fois par semaine pour Allott et al.).
III.5. Objectifs secondaires
III.5.1. Conséquences sur la maturation cervicale et le travail
Comme nous l’avons vu, la pratique du DM entraine une synthèse de prostaglandines, c’est pourquoi nous nous sommes interrogés sur les conséquences du DM sur la maturation cervicale.
Afin de pouvoir évaluer cet item, nous avons relevé le score de Bishop au moment de la randomisation puis à l’admission en salle d’accouchement. A noter que la cotation de ce score est soumise à l’appréciation du praticien.
Dans notre étude, le score de Bishop était modifié dans 88,2% des cas pour le groupe « DM » et dans 56,3% des cas pour le groupe « Expectative » (tableau III). Malgré des résultats non significatifs, le DM semble favoriser la maturation cervicale. On peut alors imaginer que si l’on devait déclencher une patiente pour prolongation de sa grossesse, les conditions seraient plus favorables et les chances de succès accrues. Elle pourrait alors bénéficier, par exemple, d’un déclenchement par Syntocinon® au lieu d’un déclenchement par Propess®, ainsi on pourrait éviter de cumuler les produits et leurs effets secondaires.
Dans la littérature, on ne retrouve qu’une étude portant sur le sujet. Contrairement à la nôtre, Béranger [4] ne montrait aucune différence entre les groupes pour le taux de modification du score de Bishop entre le 1er examen et l’admission en salle d’accouchement (p = 0,8).
Nous nous sommes également intéressés aux caractéristiques du travail (tableau IV).
Le mode de début de travail a été très largement étudié dans la littérature [4, 5, 7-9, 12, 13]. Dans notre étude, les résultats ne montraient pas de différence significative entre la mise en travail spontané et le déclenchement, que la patiente ait bénéficié ou non du DM (p = 0,58). Dans la majorité des études, on retrouve que le DM favorise significativement la mise en travail spontané, d’autant plus chez les multipares, et réduit de façon significative le recours aux prostaglandines [5, 9, 12, 13]. L’absence de patientes multipares dans notre étude et le manque de puissance peuvent expliquer la différence entre nos résultats et ceux de la littérature.
A l’inverse, la durée de travail est difficile à évaluer. En effet, on ne peut pas définir avec précision son début et donc sa durée. Durant le recueil de nos données, nous avons tenté de recueillir la durée de la phase active du travail (le début de la phase de latence étant plus difficile à retrouver). Ce choix raccourcit la durée réelle du travail mais permet d’avoir des données comparables.
Les résultats de notre étude montrent une durée de travail réduite pour le groupe « DM », soit 7h30 [6h18 – 10h45] pour le groupe « DM » versus 11h [6h52 – 12h55] pour le groupe
Pour les raisons énoncées ci-dessus, la durée du travail est peu étudiée dans la littérature et ne figure pas dans la revue de la Cochrane s’intéressant au DM dans le déclenchement du travail. Cependant, on retrouve trois études faisant référence, dont celle de Durieux [3] mettant en évidence une différence significative en faveur du groupe « DM » (p = 0,04) [7, 9]. Les résultats divergent en fonction des études et on ignore si les auteurs ont recueilli la durée totale du travail ou uniquement celle de la phase active.
De ce fait, nous avons choisi d’étudier le délai entre le TV de référence et l’accouchement. Cette donnée est plus facile d’accès, bien plus précise que la durée de travail et plus largement retrouvée dans la littérature.
Nos résultats montrent un délai entre le TV de référence et l’accouchement plus long pour le groupe « DM » (p = 0,43). Ces résultats peuvent s’expliquer par la faible puissance de l’étude, mais pas seulement. En effet, dans notre étude, le travail débute plus tard dans le groupe « DM », ce qui a pu allonger le délai entre le TV de référence et l’accouchement pour cette population malgré une durée de travail inférieure.
Selon les études, on retrouve un raccourcissement de ce délai de l’ordre de un à quatre jours, dont la plupart sont significatifs [4, 8, 10-12].
III.5.2. Effets indésirables
Le DM étant un geste invasif, nous nous sommes interrogés sur les potentiels effets indésirables qu’il peut produire : douleur, métrorragies, RPM et infection. Le DM aboutissant à la synthèse de prostaglandines ayant un rôle dans l’initiation des CU, nous nous sommes également interrogés sur l’éventualité d’une fréquence plus importante de faux travail.
Après l’examen, la patiente cotait la douleur ressentie en entourant le chiffre correspondant sur l’échelle numérique du questionnaire (annexe 6). Nos résultats montrent que la douleur ressentie lors d’un DM est statistiquement supérieure à celle d’un simple TV (p < 0,01), ceci malgré la faible puissance de l’étude.
D’après la littérature, le DM est un geste douloureux [4, 6, 8, 10, 12]. Cependant, seuls Melzack [6] et Boulvain et al. [9] trouvent des chiffres significatifs. Nos résultats sont en accord avec les données de la littérature, quelle que soit la méthode utilisée (échelle numérique, EVA, score, catégories).
Afin de retrouver les cas de métrorragies et de faux travails, nous avons remis un questionnaire aux patientes (annexe 6) et étudié les consultations suite à l’examen de référence.
En ce qui concerne les métrorragies, nos résultats ne montrent aucune différence entre les groupes « DM » et « Expectative » (p > 0,99). Par contre, les données de la littérature montrent une fréquence statistique augmentée lors du DM sans significativité [10, 12]. Nous retrouvons ce même type de résultats dans la méta-analyse de la Cochrane (RR 1,75 [1,08 ; 2,83]) [5].
Le faux travail se définit par des contractions régulières et douloureuses, n’aboutissant à aucune modification cervicale et cédant spontanément. Au cours de notre étude, nous avons relevé deux cas de faux travail chez les patientes ayant bénéficié du DM contre quatre chez celles n’en ayant pas bénéficié (p = 0,40). Nous avons étudié les consultations, les administrations de morphiniques ou dérivée ainsi que les déclenchements qui en découlaient. Aucune patiente appartenant au groupe « DM » n’y a eu recours.
L’étude de la littérature est assez pauvre sur le sujet. Ainsi, De Miranda et al. [12] ne trouvent pas de différence statistique mais précisent que les CU étaient plus longues lorsque les femmes avaient bénéficié du DM. Pour Berghella et al. [11], 20% des patientes décollées présentaient des CU irrégulières pendant plusieurs heures, sans précision pour le groupe non décollé. Seuls Boulvain et al. [9] trouvent les mêmes résultats avec une différence significative (p < 0,01).
En ce qui concerne la rupture prématurée des membranes, nos résultats ne montrent aucune différence significative entre les groupes « DM » et « Expectative ». Ceux-ci sont en accord avec les données de la littérature [4, 8, 9, 12].
Plusieurs facteurs, plus ou moins spécifiques, ont été étudiés pour qualifier l’infection : la température ≥ 38°C durant le travail, la chorioamniotite, l’endométrite du post-partum et l’infection materno-fœtale.
Dans notre étude, comme dans la littérature, on ne retrouve pas de différence entre les groupes en ce qui concerne les hyperthermies supérieures ou égale à 38°C durant le travail [8, 9, 11, 12]. A noter que la température maternelle n’a pas été renseignée dans la surveillance du
Le diagnostic de chorioamniotite repose sur l’association d’une fièvre maternelle supérieure à 38°C et d’au moins deux signes : sensibilité utérine, odeur anormale du liquide amniotique, tachycardie fœtale ou maternelle, hyperleucocytose. Aucun cas n’a été relevé dans notre étude et on ne retrouve aucune étude faisant référence dans la littérature.
L’endométrite du post-partum se définit par des douleurs pelviennes, des lochies purulentes et abondantes ainsi qu’un utérus mou et mal involué. Notre étude retrouve un seul cas, celui-ci appartenant au groupe « Expectative ». Le DM ne semble pas favoriser les endométrites. Cependant, nous devons rester prudents car les femmes rentrent à domicile au troisième jour du post-partum et des cas ont pu être non connus. Par ailleurs, nous n’avons pas retrouvé de données dans la littérature pour cet item.
Enfin, nous avons recherché les cas d’infection materno-fœtale. Seuls les nouveau-nés transférés en néonatologie pour ce motif ont été retenus. Dans notre étude nous retrouvons deux cas d’IMF, tous deux appartenant au groupe « Expectative » (p = 0,23). On ne retrouve que peu d’informations dans la littérature, mais il ne semble pas y avoir de différence entre les groupes « DM » et « Expectative » [5, 8].
Au total, trois cas d’infection ont été retrouvés dont une patiente ayant cumulé fièvre supérieure à 38°C durant le travail, endométrite et IMF. Dans notre expérience, malgré son caractère invasif, le DM ne semble pas favoriser les infections (p = 0,60). Ces résultats sont en accord avec la littérature et la méta-analyse de la Cochrane (RR 1,05 [0,68 ; 1,65]) [5, 10].
Au total, le DM ne semble pas accompagné d’une augmentation des effets indésirables. Cependant, nous restons prudents car la puissance de notre étude ne permet pas de conclure définitivement sur le sujet.
III.5.3. Morbidité materno-fœtale
Dans l’ensemble de la littérature, tout comme dans notre étude (tableau V), il n’existait pas de différence dans le mode d’accouchement que la patiente ait bénéficié ou non d’un DM [4, 7-10, 12, 13].
Le score d’Apgar reflète l’adaptation à la vie extra-utérine. En fonction des études, ce score a été étudié de façon différente : soit un score médian, soit un score < 7 à une et cinq minutes de vie [4, 7, 9, 10, 13]. Le plus souvent, cette donnée est exploitée sous forme d’un
score d’Apgar < 7 à cinq minutes de vie, c’est de cette façon que nous l’avons traité. Dans notre étude, aucun enfant n’a présenté de mauvaise adaptation à la vie extra-utérine à cinq minutes de vie. Selon les données de la littérature, le taux de score d’Apgar < 7 à cinq minutes n’était pas supérieur pour le groupe « DM » [4, 7, 9, 13].
Le pH reflète l’état d’équilibre acido-basique à la naissance, l’acidose reflétant une souffrance fœtale. L’acidose est définie par un pH artériel à la naissance inférieur à 7,15 et l’acidose profonde par un pH artériel à la naissance inférieur à 7,00 [14]. Aucun enfant n’a présenté d’acidose profonde dans notre étude. La littérature ne s’est pas intéressée à ce paramètre et on ne retrouve pas de méta-analyse dans la revue de la Cochrane.
Dans la littérature, comme dans notre étude, il n’y avait pas de différence dans le taux de transfert en néonatalogie entre les groupes « DM » et « Expectative » [9, 10].
Au final, dans notre étude comme dans la littérature, le DM ne semble pas associé à une augmentation de la morbidité materno-fœtale. Cependant, comme pour les autres données, nous devons rester prudents sur les conclusions à cause de la faible puissance de notre étude.
III.6. Ouverture
Afin de pallier au défaut de puissance de notre étude et d’en tirer des conclusions, l’étude sera poursuivie par Sophie Boucher, interne d’obstétrique, en vue de l’obtention du Diplôme d’Etudes Spécialisées. Afin d’accélérer le rythme des inclusions, il faudra mieux informer les SF à l’avenir, par le bais d’une réunion d’information par exemple.
Conclusion
Le décollement de membranes est un geste simple et économique pouvant être réalisé en ambulatoire. Il pourrait être une méthode naturelle de déclenchement du travail en cas de grossesse prolongée, lorsque le col est perméable sur toute sa longueur.
L’originalité de notre étude par rapport à la littérature était sa réalisation dans une population de grossesses prolongées ainsi que l’absence de répétition du décollement de membranes au cours des consultations suivantes.
Notre étude n’a pas permis de confirmer notre hypothèse de départ. Cependant, par rapport à une attitude expectative, nous retrouvions une fréquence augmentée de travail spontané à 48h chez les primipares et les patientes dont le score de Bishop était supérieur ou égal à six au moment du geste. On retrouvait également une diminution de la durée du travail ainsi qu’une amélioration du score de Bishop entre le geste et l’admission en salle d’accouchement pour les patientes ayant bénéficié du décollement de membranes. Aucune de ces différences n’étaient pour autant significatives.
Notre étude n’a pas montré d’augmentation des effets indésirables ni de la morbidité materno-fœtale du décollement de membranes par rapport à l’expectative. Cependant, dans notre expérience, comme dans la littérature, le décollement de membranes est un geste significativement plus douloureux que le simple toucher vaginal (p < 0,01).
Dans l’état actuel de l’étude, avec son caractère désagréable avéré et son absence de données significatives en ce qui concerne tant son efficacité que son innocuité, nous ne pouvons pas recommander la pratique du décollement de membranes dans le cadre des grossesses prolongées. Afin de pallier au défaut de puissance de notre étude, et de pouvoir apporter des conclusions définitives, les inclusions seront poursuivies jusqu’à la fin de l’année en cours. Notre étude se fera en collaboration avec Mlle Sophie Boucher, interne en gynécologie-obstétrique, sous la direction du Professeur Fabrice Sergent.
Bibliographie
[1] Collège National des Gynécologues et Obstétriciens Français
Recommandations pour la pratique clinique, grossesse prolongée et terme dépassé
Décembre 2011
[2] Haute Autorité de Santé
Déclenchement artificiel du travail à partir de 37 semaines d’aménorrhée, argumentaire Avril 2008
[3] Durieu E.
Le décollement provoqué du pôle inférieur de l’œuf chez une femme enceint à terme
Mémoire Sage-Femme. Université Joseph Fourier, faculté de médecine de Grenoble 1993
[4] Beranger S.
Le décollement des membranes à terme dépassé
Mémoire Sage-Femme. Université Joseph Fourier, faculté de médecine de Grenoble 2008
[5] Boulvain M., Stan C. M., Irion O.
Membrane sweeping for induction of labour
Cochrane Database of Systematic Reviews 2005, Issue 1 [6] Melzack R.
The short-form McGill pain questionnaire
Pain, August 1987; Volume 30 (2): pp. 191–197 [7] Allott H. A., Palmer C. R.
Sweeping the membranes: a valid procedure in stimulating the onset of labour?
[8] Wong S.F., Hui S.K., Choi H., Ho L.C.
Does sweeping of membranes beyond 40 weeks reduce the need for formal induction of labour?
British Journal of Obstetrics and Gynecology, Juin 2002; Volume 109: pp. 632-636 [9] Boulvain M., D. Fraser W., Marcoux S., Fontaine J-Y., Bazin S., Pinault J-J., Blouin D.
Does sweeping of the membranes reduce the need for formal induction of labour? A randomised controlled trial
British Journal of Obstetrics and Gynecology, Janvier 1998; Vol 105: pp. 34-40 [10] Yildirim G., Güngördük K., Karadağ O. I., Aslan H., Turhan E., Ceylan Y.
Membrane sweeping to induce labor in low-risk patients at term pregnancy: a randomised controlled trial
The Journal of Maternal-Fetal and Neonatal Medicine, Juillet 2010; Volume 23 (7): p 681-687
[11] Berghella V., Rogers R. A., Lescale K.
Stripping of membranes as a safe method to reduce prolonged pregnancies
Obstetrics & Gynecology, Juin 1996; Volume 87 (6): p 927-931 [12] de Miranda E., Van der Bom J., Bonsel G., Bleker O., Rosendaal F.
Membrane sweeping and prevention of post-term pregnancy in low-risk pregnancies: a randomized controlled trial
British Journal of Obstetrics and Gynecology; Mai 2006, Volume 113: pp. 402-408 [13] el-Torkey M., Grant J.M.
Sweeping of the membranes is an effective method of induction of labour in prolonged pregnancy: a report of a randomized trial
British Journal of Obstetrics and Gynecology, Juin 1992; Volume 99, pp. 455-458 [14] Carbonne B., Nguyen A., Langer B.
pH au scalp, lactates, oxymétrie, stan … : quelle méthode de deuxième ligne pour la
surveillance fœtale ?
Annexes
Annexe 1 : Fiche information aux patientes
Madame, une étude est actuellement en cours dans le service sur le décollement de membranes. Il s’agit de la séparation des membranes fœtales du col et du segment inférieur par le doigt de la sage-femme qui effectue un mouvement circulaire, durant un examen vaginal. Le but est de favoriser la mise en travail de façon naturelle.
Ce geste ne provoque pas à chaque fois le déclenchement de l’accouchement mais, à défaut, des contractions peuvent survenir. Celles-ci rendent souvent le col plus favorable, ce qui peut éviter le déclenchement ultérieur par des techniques médicales (perfusion ou tampon de médicaments). Le décollement de membranes ne présente pas de risques pour l’enfant mais peut être désagréable et entraîner quelques saignements à la suite de l’examen.
Afin de pouvoir évaluer de façon objective les effets du décollement de membranes, il nous faut comparer les patientes en ayant bénéficié et celles qui n’en ont pas bénéficié. C’est pourquoi, après avoir recueilli votre consentement pour participer à cette étude, la sage-femme réalisera un tirage au sort afin de vous inclure dans l’un des deux groupes. En fonction du groupe auquel vous appartenez, dès que votre col sera ouvert, vous serez susceptible de bénéficier d’un décollement des membranes. Ce même jour, à la fin de la consultation, un questionnaire vous sera remis. Merci de bien vouloir y répondre et de penser à le rapporter au cours du rendez-vous suivant (ou en salle d’accouchement si vous accouchez avant).
En vous remerciant de votre aide dans l’élaboration de ce projet ;
Je reste à votre disposition pour tout complément d’informations concernant cette étude.
Emelyne THERY
Annexe 2 : Fiche de recueil des exclusions
Date : ____ / ____ / 20____ Etiquette patiente :
Exclusion n° : ____
(ne pas remplir)
Exclusion n° : ____
(ne pas remplir)
Motif d’exclusion de l’étude (cocher la mention correspondante) : Grossesse multiple
Présentation autre que céphalique
Contre-indication à l’accouchement voie basse Infection cervico-vaginale
Rupture prématurée des membranes Utérus cicatriciel
Femme en travail Refus de la patiente
Col non perméable à l’issue de la surveillance
Autre motif, précisez : _________________________________________________________ ____________________________________________________________________________
Annexe 3 : Diagramme d’inclusion à l’étude
Consultation à un terme ≥ 41 SA
Absence de critère d’exclusion
Réévaluation à la consultation suivante Accord oral de la patiente
Etat du col Non perméable sur toute sa longueur
Perméable sur toute sa longueur
Randomisation
Groupe « Décollement de membranes » Groupe « Expectative »
Décollement de membranes TV simple
Fiche de recueil et notification sur Cristalnet® Fiche de recueil et notification sur Cristalnet®
Annexe 4 : Fiche d’inclusion au groupe « Décollement de membranes »
Etiquette patiente :
DM n° : ____
(ne pas remplir)
DM n° : ____
(ne pas remplir)
Randomisation
Date : ____ / ____ / 20___
Gestité : ____ Parité : ____ Age : ____ ans
Vérification du terme : Oui Non
Age gestationnel : 41 SA + ____
TV de référence
Décollement de membranes effectué : Oui Non Heure : ____ h ____
Score de Bishop (entourer les mentions correspondantes) : _____
0 1 2 3
Position Postérieur Centré Antérieur /
Longueur Long Mi-long Court Effacé
Consistante Ferme Moyenne Molle /
Dilatation Fermée 1 - 2 cm 3 - 4 cm ≥ 5 cm
Annexe 5 : Fiche d’inclusion au groupe « Expectative »
Etiquette patiente :
EXP n° : ____
(ne pas remplir)
EXP n° : ____
(ne pas remplir)
Randomisation
Date : ____ / ____ / 20___
Gestité : ____ Parité : ____ Age : ____ ans
Vérification du terme : Oui Non
Age gestationnel : 41 SA + ____
TV de référence
Décollement de membranes effectué : Oui Non Heure : ____ h ____
Score de Bishop (entourer les mentions correspondantes) : _____
0 1 2 3
Position Postérieur Centré Antérieur /
Longueur Long Mi-long Court Effacé
Consistante Ferme Moyenne Molle /
Dilatation Fermée 1 - 2 cm 3 - 4 cm ≥ 5 cm
Annexe 6 : Questionnaire patiente
___ n° : ____
(ne pas remplir)
___ n° : ____
(ne pas remplir)
Au cours de cette consultation vous avez bénéficié, ou non, d’un décollement de membranes. Afin d’en étudier les effets, merci de répondre aux questions suivantes :
1) Entourez la note de 0 à 10 qui décrit le mieux l'importance de votre douleur lors du toucher vaginal.
La note 0 correspond à « pas de douleur ».
La note 10 correspond à la « douleur maximale imaginable »
0 1 2 3 4 5 6 7 8 9 10
2) Avez-vous eu des saignements de sang rouge au cours des 48h suivant la consultation ?
(entourer la bonne réponse)
Oui Non
Si oui, vous ont-ils amené à consulter ? (entourer la bonne réponse)
Oui Non
3) Avez-vous eu des contractions utérines douloureuses, +/- régulières, ayant duré plusieurs heures au cours des 48h suivant la consultation ? (entourer la bonne réponse)
Oui Non
Si oui, vous ont-elles amené à consulter ? (entourer la bonne réponse)
Oui Non
Merci de vos réponses.
Annexe 7 : Fiche de recueil « Consultations, accouchement et
post-partum »
EXP / DM n° ____ Consultations
Motifs :
- Métrorragies Oui Non
o Si oui, a-t-il nécessité un déclenchement?
Oui Non
- Faux travail Oui Non
o Si oui, a-t-il nécessité l’administration de morphiniques ou de dérivés ?
Oui Non
o Si oui, a-t-il nécessité un déclenchement?
Oui Non
- RPM Oui Non
- Autre :__________________________________________________________________ ________________________________________________________________________
Admission en salle d’accouchement
Date : ____ / ____ / 20____ Heure : ____ h ____ Age gestationnel : 41 SA + ____
Score de Bishop (entourer les mentions correspondantes): _____
0 1 2 3
Position Postérieur Centré Antérieur /
Longueur Long Mi-long Court Effacé
Consistante Ferme Moyenne Molle /
Dilatation Fermée 1 - 2 cm 3 - 4 cm ≥ 5 cm
Mode de mise en travail : Spontané Dclt : Syntocinon®/ Propess® Si travail spontané, depuis combien de temps ? _____ h _____
Soit un travail spontané dans les 48h suivant le TV de référence ? Oui Non Si déclenchement, motif :_________________________________________________________
Travail et accouchement
Fièvre > 38° pendant le travail : Oui Non
Mode d’accouchement: AVB Césarienne, motif : ______________ Date : ____ / ____ / 20____ Heure : ____ h ____
Soit ____ h ____ depuis TV de référence
Durée du travail : ___h___
Apgar : ____ à 1 min ____ à 5 min ____ à 10 min pH : artériel : ______ veineux : ______
Chorioamniotite : Oui Non
Post-partum
Transfert en néonatologie : Oui Non
Endométrite : Oui Non
Résumé
Introduction. - La grossesse prolongée concerne 15 à 20% des femmes enceintes. Elle
s’accompagne d’une augmentation de la morbidité néonatale, justifiant à elle seule de déclencher le travail avant d’atteindre 42 SA.
Objectifs. - L’objectif principal était d’évaluer l’efficacité du décollement de membranes
comme moyen de déclenchement du travail en situation de grossesse prolongée. Les objectifs secondaires étaient l’évaluation de l’impact du décollement de membranes sur la maturation cervicale et le travail, l’étude des effets indésirables qui en découlent ainsi que la morbidité materno-fœtale induite.
Population et méthode. - Il s’agit d’un essai clinique prospectif randomisé concernant les
grossesses prolongées ayant un col perméable, réalisé à l’hôpital couple-enfant de Grenoble sur une durée de quatre mois.
Résultats. - Trente-trois patientes ont été incluses. A 48h, 50% des patientes du groupe
« Expectative » étaient en travail contre 35,3% du groupe « Décollement de membranes »,
p > 0,05. Le décollement de membranes favorisait le travail spontané à 48h pour les primipares
et les patientes qui présentaient un score de Bishop ≥ 6 au toucher vaginal de référence,
p > 0,05. Ce geste était plus douloureux qu’un simple toucher vaginal (p < 0,01) mais il n’existait
pas de différence pour les autres effets indésirables et la morbidité materno-fœtale, p > 0,05.
Conclusion. - Le caractère désagréable du décollement de membranes ainsi que l’absence de
données significatives sur son efficacité et son innocuité ne permettent pas de recommander sa pratique chez les grossesses prolongées. Afin de conclure, l’étude sera poursuivie.
![Figure 1 : Le décollement de membranes [3]](https://thumb-eu.123doks.com/thumbv2/123doknet/6312654.165726/11.892.111.802.801.1101/figure-décollement-membranes.webp)