HAL Id: dumas-02281929
https://dumas.ccsd.cnrs.fr/dumas-02281929
Submitted on 9 Sep 2019HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Effets de l’administration raisonnée d’oxytocine sur les
hémorragies du post-partum immédiat : étude
rétrospective avant-après au Centre Hospitalier
Universitaire Grenoble Alpes
Carole Benoit
To cite this version:
Carole Benoit. Effets de l’administration raisonnée d’oxytocine sur les hémorragies du post-partum immédiat : étude rétrospective avant-après au Centre Hospitalier Universitaire Grenoble Alpes. Gy-nécologie et obstétrique. 2019. �dumas-02281929�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
UNIVERSITÉ GRENOBLE ALPES
U.F.R. DE MÉDECINE DE GRENOBLE
DÉPARTEMENT DE MAÏEUTIQUE
Par Carole BENOIT
Mémoire soutenu le 17 Juin 2019
En vue de l’obtention du Diplôme d’État de Sage-femme Années 2018-2019
Effets de l’administration raisonnée d’oxytocine sur les
hémorragies du post-partum immédiat
Étude rétrospective avant-après au Centre Hospitalier Universitaire
Grenoble Alpes
Remerciements
Je remercie les membres du Jury :
Madame Claudine MARTIN, sage-femme enseignante au Département Maïeutique de l’UFR de médecine Grenoble Alpes ;
Madame Corinne DUPONT, sage-femme coordinatrice des soins au sein du réseau périnatal AURORE et co-présidente de ce jury ;
Madame Christelle MOREON, sage-femme coordinatrice maternité Hôpitaux Drôme Nord-Romans sur Isère ;
Madame Violaine CHANTRIAUX, sage-femme à l’Hôpital Couple-Enfant de
Grenoble, directrice de ce mémoire ;
Madame Claire BAUDON, sage-femme enseignante au Département Maïeutique de l’UFR de médecine Grenoble Alpes, co-directrice de ce mémoire ;
Je remercie plus particulièrement :
Madame Violaine CHANTRIAUX, sage-femme à l’Hôpital Couple-Enfant de
Grenoble, directrice de ce mémoire ;
Pour son implication, son dynamisme, son soutien et ses conseils tout au long de cette année ;
Madame Claire BAUDON, sage-femme enseignante au département de Maïeutique de l’UFR de médecine Grenoble Alpes et co-directrice de ce mémoire ;
Pour ses conseils et son suivi cette année ;
Ma famille ;
Pour les moments partagés ensemble et leur soutien tout au long de ces études ;
Mathilde MAHAUT, une amie ;
Pour sa présence, son sourire et ses conseils ;
Mes amies et camarades de promotion ;
Pour tous ces bons moments passés ensemble durant ces quatre années d’école ;
L’équipe pédagogique de notre école particulièrement, Madame Chantal SEGUIN et Monsieur Lionel CURTO ;
Tables des matières
Abréviations ... 1
I. Introduction ... 2
II. Matériel et méthodes ... 5
1. Étude ... 5
2. Échantillons d’étude ... 5
3. Spécification des groupes comparés ... 7
4. Recueil de données ... 10
5. Critères de jugement ... 10
6. Variables recueillies ... 11
7. Traitement des données et analyse statistique ... 12
III. Résultats ... 13
1. Diagrammes de flux ... 13
2. Description des groupes ... 14
3. Prévalence de l’hémorragie du post-partum immédiat ... 18
4. Prévalences des hémorragies du post-partum immédiat grave et du travail dirigé ... 18
IV. Discussion ... 20
1. Discussion de la méthodologie ... 20
2. Discussion des caractéristiques des groupes ... 22
3. Résultats principaux ... 25
4. Choix du type d’étude réalisée ... 27
5. Pistes de recherches ... 27
V. Conclusion ... 30
VI. Bibliographie ... 31
1
Abréviations
AG : Âge Gestationnel
APO : Administration Prophylactique d’Oxytocine
CHUGA : Centre Hospitalier Universitaire de Grenoble Alpes
CNGOF : Collège National des Gynécologues et Obstétriciens Français CNSF : Collège National des Sages-Femmes
DA : Délivrance Artificielle
DMO : Dossier Médical Obstétrical DN : Délivrance Naturelle
DOG : Dossier Gynécologique-Obstétrical HCE : Hôpital Couple Enfant
HPP : Hémorragie du Post-Partum
HPPI : Hémorragie du Post-Partum Immédiat IMC : Indice de Masse Corporelle
IMG : Interruption Médicale de Grossesse
Inserm : Institut national de la santé et de la recherche médicale MFIU : Mort Fœtale In Utéro
RAM : Rupture Artificielle des Membranes RCIU : Retard de Croissance Intra-Utérin
RPC : Recommandations sur la Pratique Clinique RU : Révision Utérine
2
I.
Introduction
Depuis de nombreuses années en obstétrique, le travail physiologique est défini par les travaux du Dr Friedman réalisés dans les années 1950. Selon ses recherches, le travail physiologique était divisé en trois phases. La première phase correspondait à la dilatation du col de l’utérus, elle-même subdivisée en deux phases distinctes : la phase de latence (de zéro à trois centimètres) et la phase active (de quatre à dix centimètres). La deuxième phase du travail faisait référence à la descente du fœtus dans le bassin et la dernière à la délivrance. Dr Friedman décrivait une vitesse de dilatation pour la phase active d’un centimètre par heure chez la primipare et d’un centimètre et demi par heure chez la multipare.
À la fin des années 1960, l’équipe du National Maternity Hospital de Dublin avec Dr O’Driscoll et Dr Meagher a introduit la notion de direction active du travail [1]. Cette pratique avait pour but de limiter le travail prolongé lorsque la vitesse de dilatation cervicale était inférieure à un centimètre par heure.
L’ocytocine, découverte en 1909, est une hormone synthétisée par l’hypothalamus et sécrétée naturellement par l’hypophyse lors de l’accouchement et de l’allaitement [2]. Elle agit sur le muscle lisse utérin afin de stimuler sa contraction. Il existe sur le marché pharmaceutique depuis 1970 une hormone de synthèse, l’oxytocine (Syntocinon®
), utilisée préférentiellement dans le cadre de dystocies dynamiques1. Elle permet entre autre, de limiter le travail prolongé et par conséquent de diminuer le nombre de césariennes pour arrêt de progression de ce dernier [3].
En 2009, une étude américaine a alerté sur les effets indésirables liés à l’utilisation d’oxytocine par voie intraveineuse [4]. Son utilisation inappropriée
1 Dystocie dynamique = défaut de progression du travail due à une insuffisance de la contractilité utérine (d’après
3
pendant le travail peut induire un risque d’hyperactivité du muscle utérin, pouvant entraîner des anomalies du rythme cardiaque fœtal, des risques de rupture utérine et d’hémorragie du post-partum (HPP) [5]. Une étude récente de l’Institut national de la santé et de la recherche médicale (Inserm) a montré que l’oxytocine augmentait le risque d’hémorragie grave du post-partum (x1,8) et que ce sur-risque était étroitement lié à la quantité d’oxytocine administrée [2]. Suite à une stimulation répétée des récepteurs à l’ocytocine, il se produira une désensibilisation de ces derniers dans le post-partum immédiat et entraînerait une HPP par atonie utérine.
L’Hémorragie du Post-Partum Immédiat (HPPI) est définie par des pertes sanguines supérieures ou égales à 500 millilitres dans les 24 heures suivant la naissance quel que soit le mode d’accouchement [6]. Elle représente aujourd’hui la première cause de mortalité maternelle en France (16 %) mais aussi la plus évitable (dans 80 % des cas) [7]. Selon des études basées sur les données Medline2 et des rapports nationaux sur la mortalité maternelle, l’incidence de l’HPPI en France en 2014 était de dix pour cent [6,8]. Cette incidence peut paraître faible mais elle est plus importante que dans les autres pays européens comparables [9]. Elle est encore aujourd’hui la complication la plus fréquente de l’accouchement [7]. C’est pourquoi il est intéressant de s’interroger quant à l’utilisation d’oxytocine au court du travail spontané [10].
En effet, l’usage d’oxytocine au cours de travail spontané est devenu de plus en plus fréquent. Selon l’Enquête Périnatale Française de 2016, l’oxytocine était administrée chez 52 % des femmes en travail. Parmi les femmes entrées en travail spontanément, 44 % ont reçu de l’oxytocine [11]. D’après une étude randomisée de G. Bugg et al., l’utilisation d’oxytocine ne permettrait pas de réduire le taux de césarienne pendant le travail [12]. Parallèlement, d’autres études se sont intéressées
2
4
aux définitions des différentes phases du travail physiologique; montrant qu’il est possible d’accepter une vitesse de dilatation inférieure à celle suggérée par la courbe du Dr Friedman [13,14]. Cette évolution est vraisemblablement due aux modifications des caractéristiques individuelles des femmes et aux changements des pratiques avec notamment la généralisation de l’analgésie péridurale (APD) [15].
En décembre 2016, le Collège National des Sages-Femmes (CNSF) a publié de nouvelles Recommandations sur la Pratique Clinique (RPC) de l’administration raisonnée de d’oxytocine en salle d’accouchement. Elles consistent à redéfinir les différentes phases du travail, leurs prises en charge et les doses administrées d’oxytocine lors d’un travail spontané [16].
Le bloc obstétrical de la maternité de l’Hôpital Couple Enfant (HCE) du Centre Hospitalier Universitaire Grenoble Alpes (CHUGA) a établi un nouveau protocole sur l’utilisation de l’oxytocine lors d’un travail spontané au bloc obstétrical en cas d’utérus sain [Annexe 1] s’appuyant sur ces dernières RPC.
L’objectif principal de cette étude était de comparer le pourcentage d’HPPI avant et après la mise en place de ce protocole chez les patientes étant entrées en travail spontanément. Les objectifs secondaires étaient de comparer le pourcentage d’HPPI grave3
et le taux de travail dirigé avant et après la mise en place du protocole chez ces mêmes patientes étant entré en travail spontanément. L’hypothèse de départ était que l’on pourrait constater une diminution du pourcentage d’HPPI depuis la mise en place de celui-ci.
5
II.
Matériel et méthodes
1. Étude
Nous avons effectué une étude avant-après, rétrospective monocentrique. L’étude a été conduite à la maternité de l’Hôpital Couple Enfant du Centre Hospitalier Universitaire Grenoble Alpes, maternité de type III.
2. Échantillons d’étude
Les patientes éligibles étaient celles ayant accouché suite à une mise en travail spontané à l’HCE de Grenoble sur les périodes définies ci-après.
Ont été inclues les patientes ayant accouché par voie basse après 37 Semaines d’Aménorrhée (SA) suite à un travail spontané.
Ont été exclues de l’étude les patientes ayant accouché prématurément (avant 37 SA), qui ont eu un déclenchement artificiel du travail, les naissances par césarienne (avant ou pendant le travail), les patientes avec un utérus cicatriciel, une grossesse multiple, les présentations dystociques (siège ou présentation transverse), les fœtus ayant un Retard de Croissance Intra-Utérin (RCIU), les Morts Fœtales In Utéro (MFIU), les Interruptions Médicale de Grossesses (IMG), les Délivrances Naturelles (DN) ou l’Administration Prophylactique d’oxytocine (APO) incomplète, les accouchements hors structure (transfert inter-établissement et accouchement à domicile) et les accouchements sous X.
6
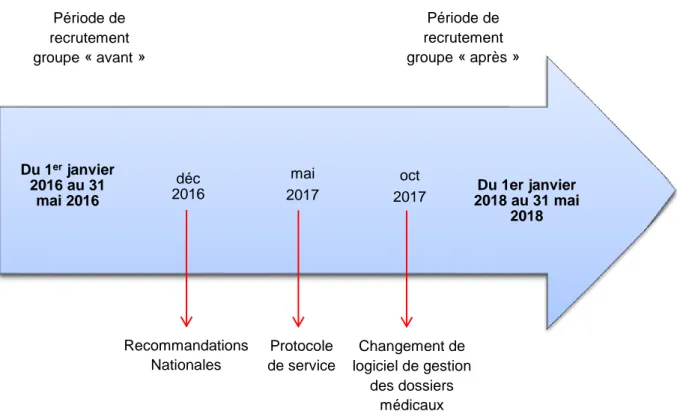
Les périodes d’inclusion ont été définies en fonction des dates de publication des RCP (décembre 2016) et du protocole de service (mai 2017) tout en tenant compte du changement de logiciel informatique des dossiers médicaux des patientes (Easily®).
Les patientes du premier groupe représentant le groupe « avant » la mise en place du protocole de service (mai 2017) ont été recrutées sur la période s’étendant du 1er janvier 2016 au 31 mai 2016. Nous avons volontairement choisi une période bien en amont de la date de publications des RCP nationales afin d’avoir un échantillon représentatif des pratiques antérieures à la mise en place de ce dernier.
Les patientes du deuxième groupe représentant le groupe « après » la mise en place du protocole ont alors été recrutées sur la période du 1er janvier 2018 au 31 mai 2018. Nous avons choisi de débuter le recueil qu’à partir du 1er
janvier 2018 afin que les professionnels aient eu le temps de modifier leurs pratiques. Par ailleurs, notre recueil de données a été conditionné par le changement des logiciels des dossiers médicaux (octobre 2017).
Ainsi les groupes « avant » et « après » se situent sur la même période calendaire, ce qui permet d’avoir des groupes comparables.
7 Figure 1 : périodes d’étude
3. Spécification des groupes comparés
a) Groupe « avant »
Les caractéristiques du travail du groupe « avant » se référaient aux pratiques correspondant au modèle de Friedman.
Figure 2 : Modèle d’Emanuel Friedman
déc
2016 2018 au 31 mai Du 1er janvier
2018 oct 2017 mai 2017 Du 1er janvier 2016 au 31 mai 2016 Période de recrutement groupe « avant » Recommandations Nationales Protocole de service Changement de logiciel de gestion des dossiers médicaux Période de recrutement groupe « après »
8
La première phase du travail était divisée en trois phases : - La phase de latence : de zéro à trois centimètres, - La phase active : de 4 à 8,5 centimètres,
- La phase de décélération : de 8,5 centimètres à dilatation complète.
La phase active possède une vitesse de dilatation d’un centimètre par heure. Ainsi on parlait d’anomalie de progression lorsque la dilatation cervicale était la même à deux heures d’intervalle. Il était alors possible de diriger le travail. Cela consistait en première intention à rompre artificiellement les membranes (RAM) et par la suite d’administrer les oxytocines (cinq unités mélangées à 49 millilitres de NaCl 0,9 %). Cette perfusion devait être débutée à une vitesse de 2,5 mUI/min et les doses étaient augmentées toutes les 20 minutes par pallier de 2,5 mUI/min.
Lors de la deuxième phase du travail qui correspond à la phase de descente du mobile fœtal dans le bassin, une intervention était possible dès une heure de stagnation. Le nouveau-né devait être alors né dans les deux heures suivant l’heure du début de dilatation complète.
b) Groupe « après »
Concernant le groupe « après », il correspondait à l’échantillon de femmes ayant accouché après la publication des recommandations et du protocole sur la pratique raisonnée d’oxytocine. Ces recommandations redéfinissent les différents stades du travail. En effet, il existe encore les phases de latence et active mais elles ont été redéfinies. A présent, la phase de latence s’étend de zéro à quatre centimètres. Phase pendant laquelle, la notion de stagnation n’existe plus. Ainsi l’examen cervical horaire, la RAM et l’administration d’oxytocine ne sont plus systématiques. La phase active, quant à elle, s’étend de cinq à dix centimètres.
9
Cette dernière est elle-même sub-divisée en deux parties :
- De cinq à six centimètres : intervention médicale possible si la vitesse de dilatation est inférieure à un centimètre par quatre heures ;
- De sept à dix centimètres : intervention médicale possible si la vitesse de dilatation est inférieure à un centimètre par deux heures.
Figure 3 : Iconographie sur les étapes du travail [2]
Lorsqu’il est observé une dystocie dynamique (anomalie de l’activité utérine pouvant conduire à une inefficacité sur la dilatation du col), il est recommandé d’effectuer en première intention une RAM. Il pourra être envisagé dans un second temps l’administration d’oxytociques. Cinq unités d’oxytocine dans 49 millilitres de glucosé cinq pour cent ou de NaCl 0,9 % pourront être administrées à une vitesse de 2 mUI/min. Le débit peut être augmenté de 2 mUI/min toutes les 30 minutes minimum. Lors de la deuxième phase du travail (phase de descente), l’équipe médicale peut intervenir au bout de deux heures. Le nouveau-né doit être né dans les trois heures suivant l’heure du début de dilatation complète du col de l’utérus. Ces recommandations concernent l’administration de l’oxytocine uniquement au cours du travail spontané. Il est nécessaire d’utiliser les doses d’oxytocine les plus faibles afin d’obtenir une activité utérine satisfaisante (c’est-à-dire trois à quatre contractions par dix minutes). Ainsi, lorsqu’une bonne dynamique utérine est obtenue il est recommandé de diminuer le débit d’administration de 20 à 30 %, voire de l’arrêter.
10 4. Recueil de données
Malgré l’implication de de médecin en santé publique et de statisticiens compétents des logiciels utilisés, il n’a pas été possible de réaliser les extractions de données souhaitées. Ceci en raison de la nouveauté et de l’incompatibilité des différents logiciels informatiques. Le recueil de données a donc été réalisé manuellement de façon rétrospective pour chacun des groupes via deux logiciels informatiques différents.
Concernant le groupe « avant », une requête via le DMO® a été réalisée afin de recruter uniquement les patientes ayant accouché à l’issu d’un travail spontané entre le 01/01/2016 et le 31/05/2016. Ont ensuite été exclues les patientes après lecture du dossier gynécologique-obstétrical (DOG) du DMO® selon les critères d’exclusions précédemment énoncés (cf ci-dessus paragraphe II.2.).
Concernant le groupe « après », une requête via la base de données extraite du logiciel Easily® a été réalisée afin de recruter les patientes ayant accouché à l’issu d’un travail spontané du 01/01/2017 au 31/05/2018. Les patientes ont été exclues après la lecture du DOG d'Easily® grâce aux critères d’exclusion vus précédemment.
.
5. Critères de jugement
Le critère de jugement principal était la prévalence de l’HPPI.
Les critères de jugements secondaires étudiés étaient la prévalence d’HPPI grave et la prévalence de travail dirigé.
11 6. Variables recueillies
a) Variable principale
La variable principale était le volume des pertes sanguines supérieures ou égales à 500 millilitres.
b) Variables secondaires
Les variables secondaires étaient le volume des pertes supérieures ou égales à 1 000 millilitres et l’administration d’oxytocine pendant le travail.
c) Caractéristiques générales
Les caractéristiques maternelles étaient : → l’âge maternel (en années),
→ l’Indice de Masse Corporelle (IMC) (kg/m2 ), → la parité,
→ l’âge gestationnel (en Semaines d’Aménorrhée). Les caractéristiques du travail et de l’accouchement étaient :
→ la présence d’une analgésie médicamenteuse (analgésie péridurale ou rachianesthésie),
→ la durée des efforts expulsifs (en minutes),
→ la durée totale du travail réalisé en salle d’accouchement (en minutes),
→ le mode d’accouchement (voie basse ou extraction instrumentale par forceps / spatules / ventouse).
Les caractéristiques de la délivrance étaient → le temps de la délivrance (en minutes),
→ l’estimation des pertes sanguines (en millilitres),
→ les modalités de la délivrance (complète, incomplète avec une Révision Utérine (RU) ou encore la survenue d’une délivrance artificielle (DA)),
12
La caractéristique néonatale à laquelle nous nous sommes intéressées étaient le poids du nouveau-né (en grammes).
7. Traitement des données et analyse statistique
Les données ont été analysées via l’importation des informations sur R4web® [17]. Les variables qualitatives ont été décrites par des effectifs (n) et des pourcentages (%). Les variables quantitatives étaient décrites par des moyennes (moy) et des écarts-types (et) ou par des médianes (méd) et des intervalles quartile (IQ). Les groupes ont été comparés l’un à l’autre. Les variables quantitatives étaient comparées grâce au test T de Student et au test de Wilcoxon-Mann-Whitney. Pour comparer les variables qualitatives, le test du Chi2 a été utilisé ainsi que le test de Fisher. Le seuil de significativité statistique a été fixé à 0,05 (5%).
13
III.
Résultats
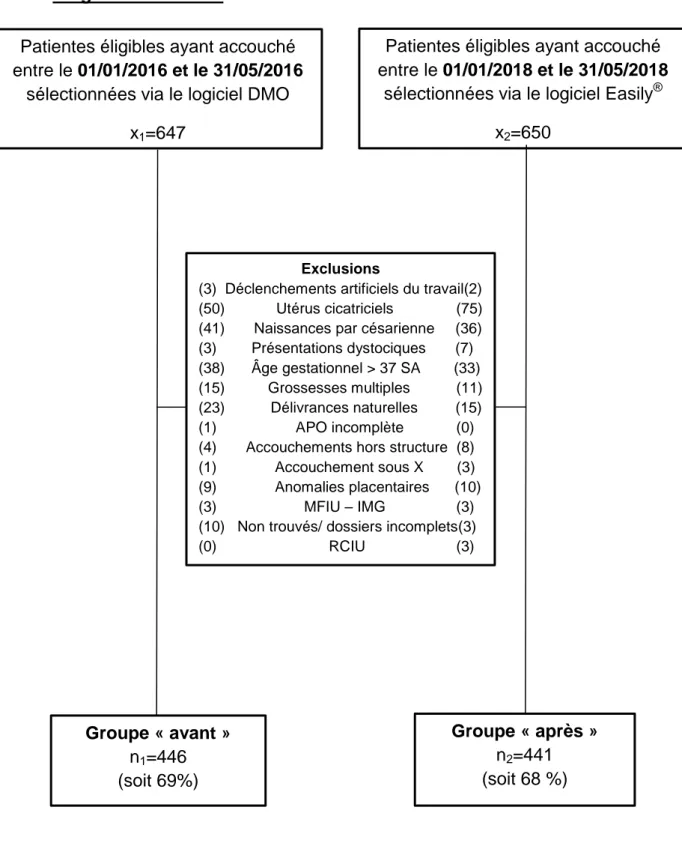
1. Diagrammes de flux
Figure 4 : Diagramme de flux
Patientes éligibles ayant accouché entre le 01/01/2016 et le 31/05/2016
sélectionnées via le logiciel DMO x1=647
Exclusions
(3) Déclenchements artificiels du travail(2) (50) Utérus cicatriciels (75) (41) Naissances par césarienne (36) (3) Présentations dystociques (7) (38) Âge gestationnel > 37 SA (33) (15) Grossesses multiples (11) (23) Délivrances naturelles (15) (1) APO incomplète (0) (4) Accouchements hors structure (8) (1) Accouchement sous X (3) (9) Anomalies placentaires (10) (3) MFIU – IMG (3) (10) Non trouvés/ dossiers incomplets(3) (0) RCIU (3)
Groupe « avant »
n1=446 (soit 69%)
Patientes éligibles ayant accouché entre le 01/01/2018 et le 31/05/2018
sélectionnées via le logiciel Easily® x2=650
Groupe « après »
n2=441 (soit 68 %)
14 2. Description des groupes
a) Caractéristiques générales des patientes
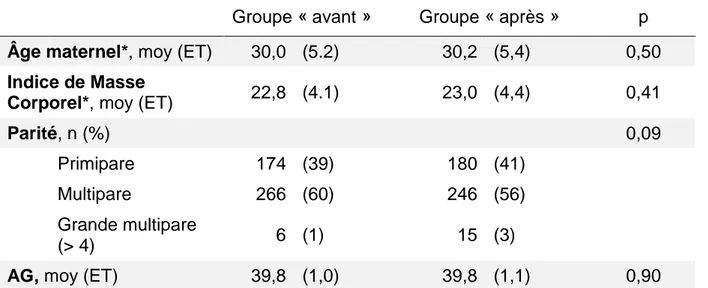
Les deux groupes étaient comparables sur l’âge maternel, l’IMC, la parité, ainsi que l’âge gestationnel. Les caractéristiques générales ont été détaillées ci-dessous.
Tableau I : Caractéristiques de l’échantillon à l’inclusion
Groupe « avant » Groupe « après » p
Âge maternel*, moy (ET) 30,0 (5.2) 30,2 (5,4) 0,50
Indice de Masse
Corporel*, moy (ET) 22,8 (4.1) 23,0 (4,4) 0,41
Parité, n (%) 0,09
Primipare 174 (39) 180 (41) Multipare 266 (60) 246 (56) Grande multipare
(> 4) 6 (1) 15 (3)
AG, moy (ET) 39,8 (1,0) 39,8 (1,1) 0,90
*Les données étaient manquantes pour l’âge chez deux patientes, pour l’IMC chez 31 patientes. Moy = moyenne (ET) = écart-type n = effectif
b) Caractéristiques du travail
Aucune différence significative n’a été retrouvée concernant l’analgésie pendant le travail. En revanche, une différence significative a été retrouvée concernant la durée du travail. Dans le groupe « après », la durée du travail est supérieure (314 min soit 5 h14 contre 234 minutes soit 3h54) (p < 0,001). Le taux de femmes ayant un travail prolongé4 dans le groupe « après » est supérieur au groupe « avant » (8 % contre 1 %) (p < 0,001). De même, la durée des efforts expulsifs était supérieure dans le groupe « après » (dix minutes contre huit minutes) (p < 0 ,001).
15
Tableau II : Caractéristiques du travail
Groupe « avant » Groupe « après » p
Analgésie, n (%) 362 (81) 366 (83) 0,53 Durée du travail en minutes*, méd (IQ) 234 [120 ; 362] 314 [166 ; 473] < 0,001 Travail prolongé*, n (%) 6 (1) 35 (8) < 0,001
Durée des efforts expulsifs en min*, med (IQ)
8 [4 ; 15] 10 [5 ; 21] < 0,001 *Les données étaient manquantes pour la durée du travail et le travail long chez deux patientes, pour la durée des efforts expulsifs chez 34 patientes.
Méd = médiane ; IQ = intervalle quartile
c) Caractéristiques de l’accouchement
L’étude a permis de mettre en évidente une diminution significative (p = 0,02) des extractions instrumentales dans le groupe « après ». Une différence significative a été retrouvée concernant l’état périnéal après l’accouchement (p = 0,01). Dans le groupe « avant », 21 % des femmes ont bénéficié d’une épisiotomie contre 13 % des patientes du groupe « après ». Le taux de femmes ayant eu une déchirure simple (du premier degré) a augmenté dans le groupe « après » (36 % vs 27 % avant). Les caractéristiques de l’accouchement ont été détaillées ci-dessous.
16
Tableau III : Caractéristiques de l’accouchement
Groupe « avant » Groupe « après » p
AVB, n (%) 0,02 Eutocique 386 (86) 392 (89) Extraction instrumentale* 60 (14) 49 (11) État du périnée, n (%) 0,01 Intact / éraillures 142 (32) 137 (31) Dech I** 120 (27) 158 (36) Dech II*** 83 (19) 81 (18) Périnée complet 7 (2) 6 (1) Episiotomie 92 (21) 58 (13)
Les données étaient manquantes pour l’état périnéal chez trois patientes.
*Forceps / ventouse / spatules **Dech I = déchirure du 1er degré ***Dech II = déchirure du 2ème degré
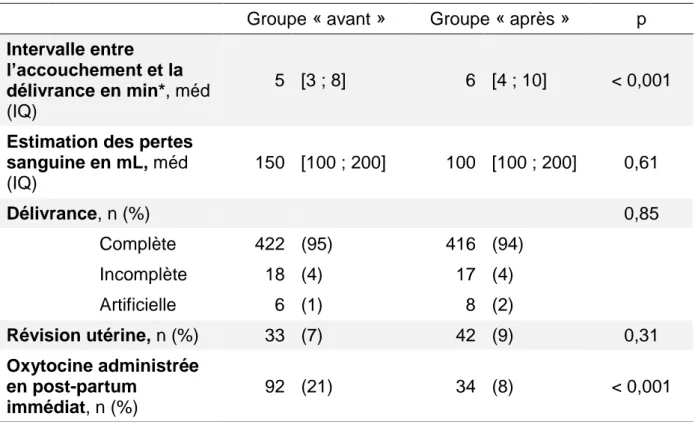
d) Caractéristiques de la délivrance
La durée de la délivrance est statistiquement plus élevée dans le groupe « après » (six minutes contre cinq minutes). L’estimation des pertes sanguines ne diffère pas entre les deux groupes. Mais est plus faible dans le groupe « après » (100 ml contre 150 ml).
Nous n’avons pas retrouvé de différence significative en ce qui concerne les modes de délivrances des patientes (p = 0,85) ainsi que la réalisation d’une révision utérine (p = 0,31).
On note une augmentation du geste de révision utérine dans le groupe « après » (9 %) par rapport au groupe « avant » (7 %) sans différence significative (p = 0,31).
Le taux de patiente ayant reçu de l’oxytocine lors du post-partum immédiat en plus de l’APO a diminué de façon significative (p < 0,001) dans le groupe « après » (21 % contre 8 %).
17
Tableau IV : Caractéristiques de la délivrance
Groupe « avant » Groupe « après » p
Intervalle entre l’accouchement et la délivrance en min*, méd (IQ)
5 [3 ; 8] 6 [4 ; 10] < 0,001
Estimation des pertes sanguine en mL, méd (IQ) 150 [100 ; 200] 100 [100 ; 200] 0,61 Délivrance, n (%) 0,85 Complète 422 (95) 416 (94) Incomplète 18 (4) 17 (4) Artificielle 6 (1) 8 (2) Révision utérine, n (%) 33 (7) 42 (9) 0,31 Oxytocine administrée en post-partum immédiat, n (%) 92 (21) 34 (8) < 0,001
* Les données étaient manquantes pour le temps de la délivrance pour 146 patientes.
e) Caractéristiques néonatales
Les groupes étaient comparables sur le poids fœtal.
Tableau V : Caractéristiques néonatales
Groupe « avant » Groupe « après » p
Poids fœtal*, moy (et) 3 340 (422,8) 3 326 (420,0) 0,62
Poids fœtal > 4 000 g*, n (%)
28 (6) 26 (6) 0,92
18 3. Prévalence de l’hémorragie du post-partum immédiat
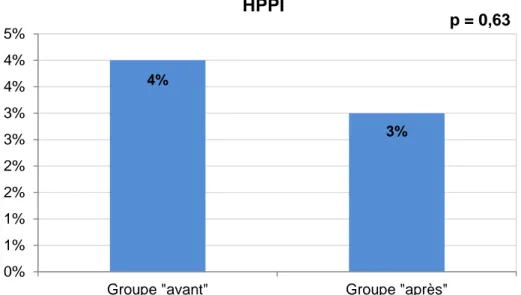
Nous n’avons pas retrouvé de différence significative du nombre d’HPPI entre les deux groupes (p = 0,63) [Annexe 1]. On note néanmoins une diminution entre le groupe « avant » (4 %) et le groupe « après » (3 %).
Figure 5 : Taux d’HPPI avant - après
4. Prévalences des hémorragies du post-partum immédiat grave et du travail dirigé
La part d’HPPI grave n’est pas différente entre les deux groupes (p > 0,99).
Figure 6 : Taux d’HPPI grave avant - après 4% 3% 0% 1% 1% 2% 2% 3% 3% 4% 4% 5%
Groupe "avant" Groupe "après"
HPPI p = 0,63 1% 1% 0% 0% 0% 1% 1% 1% 1%
Groupe "avant" Groupe "après"
HPPI grave
19
Aucune différence significative n’a été observée quant au nombre de travail dirigé (p = 0,92) [Annexe 1].
Figure 7 : Taux de travail dirigé avant- après
26% 26% 0% 5% 10% 15% 20% 25% 30%
Groupe "avant" Groupe "après"
Travail dirigé
20
IV.
Discussion
1. Discussion de la méthodologie
Le recueil de données a été réalisé de manière rétrospective via deux logiciels médicaux différents. Ceci a entrainé une perte d’informations, en particulier sur l’intervalle temps de la délivrance et de la durée des efforts expulsifs. Il existe un biais de sélection lié aux différences de pratiques inter et intra professionnels. Nous avons fait le choix de sélectionner une période bien amont et en aval de la publication des recommandations et du protocole de service afin de limiter la tendance des modifications des pratiques au fil du temps. Cette étude reste monocentrique et a été menée dans une maternité de type III. Les patientes recrutées étaient donc plus à « risque obstétrical » (bien que les critères d’exclusions aient permis d’obtenir un échantillon à bas risque).
Nous avons décrit les deux échantillons sur un certain nombre de critères, cependant certains facteurs de risques important d’HPPI n’ont pas été décrits (ex : antécédent d’HPPI, de pré-éclampsie, la présence d’un fibroadénome, de troubles hypertensifs, d’un hydramnios et l’hyperthermie au cours du travail). Nous avons fait le choix de ne pas les retenir puisque leur prévalence reste constante [15].
La variable de la durée du travail ne correspond pas exactement à la durée réelle du travail des patientes. Elle a été calculée à partir de l’ouverture du partogramme5
. Lors de son ouverture, la dilatation cervicale n’était pas la même pour chacune des patientes. Il était alors compliqué d’estimer le temps de travail exact de chacune. Nous avons fait le choix de calculer la durée du travail à partir du partogramme car
5
Partogramme : ensemble des données cliniques et para-cliniques de la surveillance du travail et de l’accouchement
21
les phases de travail ayant été modifiées entre les deux groupes, nous ne pouvions pas définir la dilatation à partir de laquelle nous considérions que les femmes étaient en travail. Ainsi, c’est la durée du travail effectué à l’HCE qui a été prise en compte.
La puissance de notre étude est insuffisante du fait de l’incidence faible de l’HPPI dans la population générale, et ne permet donc pas de montrer une diminution significative de l’HPPI. Dans la pratique quotidienne, cette dernière peut être sur- ou sous-diagnostiquée du fait de l’estimation peu fiable des pertes sanguines [7]. Le CNGOF décrit une incidence de l’HPPI pouvant varier de 5 à 10 % suivant la prévision de la quantification des pertes sanguines. À l’HCE, des poches de recueils sous-fessiers sont utilisées à partir de la naissance, le temps de la réfection du périnée et de la réinstallation de la patiente. Des études ont montrées qu’on ne pouvait pas toujours se fier aux poches graduées et à l’estimation visuelle des pertes sanguines une fois la patiente réinstallée [18,19]. Dans ce sens, plusieurs maternités ont modifié leur pratique et pèse les poches de recueil et les alèses jetables afin de quantifier plus exactement les pertes sanguines. Dans notre étude, la méthode de quantification des pertes était la même entre les deux groupes. Nous pouvons supposer que le taux d’HPPI sous-diagnostiquées est le même dans les deux groupes. Afin de continuer d’améliorer le diagnostic des HPPI, il pourrait être envisagé d’homogénéiser les pratiques de quantifications des pertes sanguines en pesant les protections et alèses jetables.
La force de notre étude est montrée par l’exhaustivité du recueil grâce aux requêtes effectuées via le logiciel DMO® (groupe « avant ») et le logiciel Easily® (groupe « après »). L’inclusion des patientes n’était pas soumise à l’interprétation du dossier médical obstétrical par la personne en charge du recueil de données et était en ce sens objectif.
22
Nous avons constaté que le taux de patientes incluses dans notre étude était équivalent dans chacun des groupes (69 % avant et 68 % après) ce qui indique la même représentativité des deux groupes.
Enfin, cette étude est la deuxième étude locale réalisée depuis la mise en place des recommandations nationales mais elle est la première s’intéressant plus particulièrement à l’impact du protocole sur le taux d’HPPI. En outre, elle permet d’avoir une représentation des caractéristiques des échantillons à différentes périodes et ainsi l’évolution des pratiques.
2. Discussion des caractéristiques des groupes
a) Caractéristiques générales des patientes
Les résultats retrouvés dans cette étude correspondaient globalement aux résultats du rapport de périnatalité de 2016 sur les caractéristiques de la population des accouchées françaises [15]. Par exemple, la moyenne d’âge des patientes de notre étude est de 30 ans, ce qui correspond aux résultats nationaux (65 % des femmes avaient entre 25 et 34 ans). À l’HCE, respectivement dans le groupe « avant » et « après », 39 % et 41 % des femmes étaient primipares contre 42 % dans l’enquête de 2016. Lors de cette étude, nous avons pu constater que plus de 85 % des femmes ont accouché de manière eutocique, ce qui place l’HCE dans la moyenne haute nationale. Les taux d’analgésie à l’HCE (81 et 83 %) sont comparables au taux national (83 %). La population de la maternité de l’HCE est donc représentative de la population française. C’est une maternité qui a effectué 2.744 accouchements sur l’année 2018, ce qui représente approximativement 0,36 % des naissances en France en 2018 [20].
23
b) Caractéristiques du travail
Nous avons pu mettre en évidence une différence significative quant à la durée du travail entre les deux groupes et observer une augmentation du taux de travail long. Cet allongement de la durée du travail pourrait provenir de la modification des pratiques. Nous avons vu précédemment que les nouvelles recommandations laissaient un intervalle temps plus grand avant de parler de dystocie dynamique. Les mesures correctives n’étaient donc pas immédiatement mises en place, ce qui pouvait retarder l’accouchement. Il convient d’émettre des réserve sur la pertinence du résultat puisque la durée du travail n’a pu être recueillie de façon sure et exact. Le temps a été calculé à partir de l’ouverture du partogramme comme décrit précédemment.
c) Caractéristiques de l’accouchement
Le pourcentage d’accouchement eutocique était plus important dans le groupe après (89 % contre 86 %). Nous pouvons supposer que l’évolution des pratiques a eu un impact sur la diminution des accouchements avec instrumentations. Néanmoins, nous n’avons pas recueilli le pourcentage de femme ayant eu une césarienne au cours de leur travail et plus particulièrement celles pour arrêt de progression. Ce pourcentage serait intéressant à rechercher afin de connaitre s’il existe une différence entre les deux groupes. Mais aussi de rendre le pourcentage d’accouchement voie basse eutocique plus significatif.
Le taux d’épisiotomie a diminué de 7 % dans le groupe « après ». Cette diminution conséquente s’inscrit dans l’évolution des pratiques et de la demande du respect de la physiologie de l’accouchement. Bien que, le taux d’épisiotomie ait diminué, le taux de périnée complet n’a pas augmenté (sachant que le poids des nouveau-nés était comparable entre les deux groupes). C’est le taux de déchirure du
24
premier degré qui lui a augmenté. De plus, le groupe « après » de l’HCE a un taux d’épisiotomie bien en dessous des résultats nationaux de 2016 (13 % contre 20 %).
d) Caractéristiques de la délivrance
Concernant la délivrance ainsi que pour le geste de révision utérine il n’y a pas de différences significatives. On note, une augmentation de 3 % du taux de révision utérine réalisée. En revanche, nous ne connaissons pas les raisons de son exécution (pertes sanguines anormales et/ou rétention membranaires). Cette augmentation pourrait être expliquée par l’augmentation du taux de délivrance artificielle dans le groupe « après ».
On a observé une diminution non significative de la quantité des pertes sanguines estimées à l’accouchement. Ceci pourrait être expliqué par les diminutions des doses d’oxytocines mais aussi par la diminution du taux d’épisiotomie et de périnée complet qui peuvent entrainer des saignements.
En 2014, le CNGOF a publié de nouvelles recommandations mettant à jour la prise en charge de l’HPPI [21]. L’oxytocine est décrit comme l’utérotonique de première intention dans la prise en charge de l’HPPI. Il peut être administré à une dose cumulée totale maximum de 20 UI lors du post-partum immédiat. Par contre, les dilutions et les moments d’injection sont à l’interprétation et au jugement de chaque professionnel de santé. Nous avons pu constater dans le groupe « avant » que 21 % des femmes ont reçu de l’oxytocine en plus de l’APO6
lors du post-partum immédiat alors que seulement 4 % ont eu une HPPI. Bien que la notation d’administration d’oxytocine en post-partum immédiat soit soumise au texte libre dans les logiciels, nous pouvons constater que plusieurs femmes ont reçu des injections supplémentaires d’oxytocine en prévention d’une HPPI. Cette étude a
6
Administration prophylactique d’oxytocine à la naissance recommandée par le CNGOF dans la prévention du risque d’HPPI
25
permis de mettre en évidence une diminution de 13 % du taux de patiente ayant reçu de l’oxytocine en post-partum immédiat (p < 0,001). Nous pouvons en déduire que ces recommandations, bien qu’elles s’intéressent uniquement aux doses d’oxytocine administrées pendant le travail elles ont sensibilisé les professionnels quant à son utilisation de manière plus générale.
3. Résultats principaux
Le but de l’étude était de comparer le taux d’HPPI avant et après la mise en place du protocole de l’HCE sur la base des recommandations du CNGOF de 2017. Suite à la diffusion des recommandations nationales concernant l’administration d’oxytocine, plusieurs études montraient une baisse des doses d’oxytociques administrées [23]. L’HPPI étant un des principaux risques à l’utilisation d’oxytociques, il est alors possible d’envisager qu’une diminution de ces doses permet une diminution du taux d’HPPI. Nous n’avons pas pu démontrer de diminution significative du taux d’HPPI depuis la mise en place du protocole d’administration raisonnée d’oxytocine à l’HCE. Ce résultat peut être expliqué par la faible incidence de l’HPPI. D’autre part, il peut être expliqué par l’allongement de la durée du travail et plus particulièrement de la phase active qui est un facteur de risque d’HPPI [24]. Dans le groupe « après », 8 % des patientes avaient eu un travail long (contre 1 % dans le groupe « avant »). Bien que les doses d’oxytocines administrées aient diminué, le taux de patientes ayant un travail long a augmenté. Ainsi, cela pourrait expliquer le résultat d’HPPI du groupe « après ».
D’après les recommandations [5], l’oxytocine augmente le risque d’hyperactivité utérine selon une dose dépendante et donc le risque d’HPPI. Nous n’avons en revanche pas retrouvé dans la littérature de dose seuil à partir de laquelle le risque
26
d’HPPI est majoré bien qu’il soit reconnu qu’à dose élevée le risque augmente considérablement.
Nous avons retrouvé respectivement dans le groupe « avant » et « après » trois et quatre pour cent d’HPPI. D’après le CNOGF, son incidence en France varie entre cinq et dix pour cent selon la précision de l’estimation des pertes sanguines [21]. Nous pouvons en déduire que les résultats d’HPPI à l’HCE sont inférieurs aux chiffres nationaux mais que notre étude a exclu certains facteurs pouvant induire des HPPI (exemple : les placentas prævia et les utérus cicatriciel). On note une diminution non significative du taux d’HPPI entre les deux groupes. Il serait intéressant de mener une étude avec une plus grande puissance afin de pouvoir voir si cette différence existe.
L’incidence de l’HPPI grave est quant à elle de deux pour cent en France, l’HCE se trouve donc en dessous de ce pourcentage. Ce résultat peut être expliqué par l’exclusion de certains facteurs de risque d’HPPI comme vu précédemment. Nos échantillons d’étude peuvent être classés à bas risques. Aucune différence n’a été retrouvée dans notre étude concernant le taux d’HPPI grave. Son incidence étant assez faible, il serait plus pertinent de comparer le taux d’HPPI grave au sein même des HPPI afin de savoir si sa proportion augmente.
Bien que nous n’ayons pas trouvé de différence significative entre les deux groupes quant au taux de travail dirigé, nous avons pu constater que son pourcentage était nettement inférieur au taux national de 44 % [11]. Nous pouvons supposer que ce protocole n’a pas permis de diminuer le pourcentage de femme recevant de l’oxytocine pendant leur travail. Mais que les doses d’oxytocine administrées ont diminuées [23] d’une part grâce à la diminution de la vitesse
27
d’administration et d’autre part d’une possible administration retardée d’oxytocine pendant le travail.
Enfin, quelques que soit les résultats, du fait de la nature de cette étude avant-après, aucun lien de causalité n’aurait pu être établi entre la diminution des doses d’oxytocine administrées et l’incidence de l’HPPI.
4. Choix du type d’étude réalisée
Une étude comparative avant-après a été réalisée du fait de la diffusion de RCP au niveau national afin de pouvoir comparer les pratiques. Il a été montré que les résultats des études avant/après pouvaient avoir tendance à surestimer les effets des interventions ayant pour but d’améliorer la qualité des soins [25]. Cette étude a permis de montrer une évolution des pratiques, sans que l’on puisse montrer de différence significative entre les deux groupes sur l’incidence de l’HPPI.
5. Pistes de recherches
a) Travail prolongé
L’étude a permis de mettre en évidence un allongement de la durée du travail en maternité. La durée du travail et plus particulièrement celle de la phase active est un facteur de risque d’HPPI [26]. L’atonie utérine en post-partum est favorisée par la fatigue musculaire myométriale. La diminution des doses d’oxytocine administrées pourrait diminuer le taux d’HPPI mais ce dernier pourrait être contrebalancé par l’augmentation de la durée du travail. Il serait donc pertinent de réaliser une étude avec une régression logistique écartant ce facteur de risque pour voir s’il existe ou non une diminution significative de l’HPPI.
b) Césarienne
Les patientes ayant une césarienne au cours du travail ont été exclues de l’étude afin d’avoir des populations comparables. Mais il pourrait être intéressant de
28
voir si le taux de césarienne pendant le travail pour stagnation est le même dans chacun des groupes.
c) Administration d’oxytocine lors du post-partum immédiat
Nous avons observé que 38 patientes n’ont pas eu d’APO lors de leur accouchement. Anciennement appelée délivrance dirigée, l’APO représente une administration préventive d’utérotonique recommandée par le CNGOF afin de prévenir le risque d’HPPI lors de la troisième phase du travail (Grade A) [21]. Elle est constituée de cinq ou dix unités d’oxytocine administrées soit au dégagement de l’épaule antérieure ou rapidement après la naissance soit après la délivrance si non effectuée avant, par voie intraveineuse ou intramusculaire. Nous pouvons nous intéresser aux raisons pour lesquelles l’APO n’a été réalisée (ex : travail trop rapide ou refus de la patiente). Il serait possible de sensibiliser les professionnels à l’APO par voie intramusculaire afin de faciliter son administration même en cas d’urgence (ex : absence de voie veineuse périphérique en place). D’autant plus que l’APO est administrée généralement par les auxiliaires de puériculture ce qui constitue un déplacement de compétence. Il pourrait être envisagé d’avoir préparé en stérile l’APO et que les sages-femmes l’administrent en intra-musculaire rapidement à la naissance. Et d’expliquer en amont aux patientes les bénéfices retrouvés de l’APO.
De plus, l’étude a montré que le taux de patientes ayant reçu de l’oxytocine en plus de l’APO lors du post-partum immédiat a diminué significativement dans le groupe « après » (8 % contre 21 %) sans avoir de modification significative du taux d’HPPI. Nous avons pu constater que l’administration d’oxytocine à la suite de l’accouchement (hors APO) est soumise à l’appréciation et à l’interprétation du professionnel quant à la nécessité d’administrer un utérotonique. Ces pratiques pourraient faire l’objet d’un protocole mais qui rapidement se heurterait à la difficulté
29
actuelle de quantifier précisément les pertes ainsi que l’appréciation de la tonicité de l’utérus à la palpation abdominale.
d) Conséquences materno-fœtales
Cette étude s’est intéressée particulièrement aux taux d’HPPI. Mais il serait intéressant de regarder l’impact plus général de ces recommandations au niveau des comorbidités maternelles, fœtales et néonatal comme la réduction des examens horaires, des interventions médicamenteuses, etc.
30
V.
Conclusion
Aujourd’hui, la demande des femmes est de respecter la physiologie du travail et de l’accouchement. C’est en ce sens que les praticiens tentent de faire évoluer les pratiques médicales. Les recommandations publiées par le Collège National des Gynécologues et Obstétriciens Français en décembre 2017, s’inscrivent dans cette quête du respect de la physiologie. Elles ont pour but de limiter les interventions médicales, et donc de diminuer les doses administrées d’oxytocine lors du travail spontané. L’administration d’oxytocine est un facteur de risque d’hémorragie du post-partum immédiat qui est encore la première cause de mortalité maternelle en France. L’instauration du protocole d’utilisation de l’oxytocine au bloc obstétrical lors de la direction d’un travail spontané au sein de l’Hôpital Couple Enfant, a permis de diminuer les doses d’oxytocines administrées.
Notre étude a montré une diminution d’un pour cent du taux d’HPPI depuis la mise en place du protocole, différence non significative compte tenu du manque de puissance de l’étude et d’une population à bas risque. L’apport de notre étude réside dans l’amélioration des conditions d’accouchement pour les patientes et les nouveau-nés au sein de l’Hôpital Couple Enfant: diminution du recours aux instruments pendant l’accouchement, diminution de l’épisiotomie et diminution des doses d’oxytocines administrées lors du post-partum sans modification du taux d’hémorragie du post-partum immédiat.
Il serait intéressant de regarder l’impact de ce protocole sur le taux de césarienne pendant le travail pour stagnation de la dilatation cervicale dans chacun des groupes. Ainsi nous pourrions mesurer les bénéfices – risques de la diminution des doses administrées d’oxytocine.
31
VI.
Bibliographie
[1] O’Driscoll K, Jackson RJ, Gallagher JT. Prevention of prolonged labour. Br Med J 1969;2:477–80.
[2] CNSF. Dossier de presse : RCP 2016 administration oxytocine 2017.
[3] Kenyon S, Tokumasu H, Dowswell T, Pledge D, Mori R. High-dose versus low-dose oxytocin for augmentation of delayed labour. Cochrane Database Syst Rev 2013:CD007201. doi:10.1002/14651858.CD007201.pub3.
[4] Simpson KR, Knox GE. Oxytocin as a high-alert medications for perinatal safety. MCN Am J Matern Nurs 2009;34:8. doi:10.1097/01.NMC.0000343859.62828.ee.
[5] Rousseau A, Burguet A. Recommandations pour l’administration d’oxytocine au cours du travail spontané. Chapitre 5 : risques et effets indésirables materno-foetaux liés à l’administration d’oxcytocine au cours du travail spontané 2016.
[6] Collège national des gynécologues et obstétriciens français. Les hémorragies de la délivrance 2014.
[7] Deneux-Tharaux C, Bonnet M-P, Tort J. Épidémiologie de l’hémorragie du post-partum. /data/revues/03682315/v43i10/S0368231514002671/ 2014.
[8] Bouvier-Colle M-H, Péquignot F, Jougla E. Mise au point sur la mortalité maternelle en France : fréquence, tendances et causes. /data/revues/03682315/00300008/768/ 2008.
[9] Deneux-Tharaux C, Bonnet M-P, Tort J. Épidémiologie de l’hémorragie du post-partum. J Gynécologie Obstétrique Biol Reprod 2014;43:936–50. doi:10.1016/j.jgyn.2014.09.023.
[10] Rousseau A, Burguet A. Recommandations pour l’administration d’oxytocine au cours du travail spontané. Chapitre 5 : risques et effets indésirables materno-foetaux liés à l’administration d’oxcytocine au cours du travail spontané 2016.
[11] Enquête nationale périnatale : Synthèse du rapport 2016 n.d.
[12] Bugg GJ, Siddiqui F, Thornton JG. Oxytocin versus no treatment or delayed treatment for slow progress in the first stage of spontaneous labour. Cochrane Database Syst Rev 2013:CD007123. doi:10.1002/14651858.CD007123.pub3.
[13] Zhang J, Troendle JF, Yancey MK. Reassessing the labor curve in nulliparous women. Am J Obstet Gynecol 2002;187:824–8.
[14] Kayem G. Déroulement du travail : quelles définitions de la normalité ou de la dystocie ? Gynécologie Obstétrique Fertil 2015;43:319–23. doi:10.1016/j.gyobfe.2015.02.016.
32
[15] Blondel B, Lelong N, Kermarrec M, Goffinet F. La santé périnatale en France métropolitaine de 1995 à 2010. Résultats des enquêtes nationales périnatales. Rev Sage-Femme 2012;11:128–43. doi:10.1016/j.sagf.2012.05.004.
[16] Dupont C, Carayol M, Le Ray C, Deneux-Tharaux C, Riethmuller D. Oxytocin administration during spontaneous labor: Guidelines for clinical practice. Introduction and methodology. J Gynecol Obstet Hum Reprod 2017;46:465–7. doi:10.1016/j.jogoh.2017.04.006.
[17] R4web n.d. https://r4web.univ-grenoble-alpes.fr/fr/ (accessed April 30, 2019).
[18] Lertbunnaphong T, Lapthanapat N, Leetheeragul J, Hakularb P, Ownon A. Postpartum blood loss: visual estimation versus objective quantification with a novel birthing drape. Singapore Med J 2016;57:325–8. doi:10.11622/smedj.2016107.
[19] Zhang W-H, Deneux-Tharaux C, Brocklehurst P, Juszczak E, Joslin M, Alexander S. Effect of a collector bag for measurement of postpartum blood loss after vaginal delivery: cluster randomised trial in 13 European countries. The BMJ 2010;340. doi:10.1136/bmj.c293.
[20] Insee. Naissances et taux de natalité en 2018 n.d. https://www.insee.fr/fr/statistiques/2381380 (accessed March 4, 2019).
[21] Collège national des gynécologues et obstétriciens français. Les hémorragies de la délivrance 2014.
[22] Deneux-Tharaux C, Dreyfus M, Goffinet F, Lansac J, Lemery D, Parant O, et al. Politiques de prévention et de prise en charge précoce de l’hémorragie du post-partum immédiat dans six réseaux de maternités françaises. J Gynécologie Obstétrique Biol Reprod 2008;37:237–45. doi:10.1016/j.jgyn.2008.01.007.
[23] Escudier M. Utilisation de l’oxytocine au cours du travail spontané : étude avant-après la mise en place d’un protocole de service 2018.
[24] Dupont C, Rudigoz R-C, Cortet M, Touzet S, Colin C, Rabilloud M, et al. Incidence, étiologies et facteurs de risque de l’hémorragie du post-partum : étude en population dans 106 maternités françaises. /data/revues/03682315/v43i3/S0368231513001506/ 2014.
[25] HAS. Etat des lieux : Niveau de preuve et gradation des recommandations de bonne pratique 2013.
[26] Deneux-Tharaux C, Bonnet M-P, Tort J. Épidémiologie de l’hémorragie du post-partum. /data/revues/03682315/v43i10/S0368231514002671/ 2014.
33
VII. Annexes
Annexe I
Tableau VI : Taux d’HPPI
Groupe « avant » Groupe « après » p
HPPI* n (%) 19 (4) 15 (3) 0,62
* Pertes sanguines à l’accouchement ≥ 500 ml
Tableau VII : Taux des HPPI graves et du travail dirigé dans les deux groupes
Groupe « avant » Groupe « après » p n (%) n (%)
HPPI grave** 4 (1) 4 (1) > 0,99
Travail dirigé 114 (26) 115 (26) 0,92
34
40 RÉSUMÉ
Objectifs – L’objectif principal était de comparer le taux d’hémorragie du post-partum immédiat avant et après la mise en place du protocole d’administration raisonnée d’oxytocine. Les objectifs secondaires étaient de comparer avant et après la mise en place du protocole, le taux d’hémorragie du post-partum immédiat grave, et le taux de travail dirigé.
Méthode – Étude comparative de type avant-après, rétrospective, monocentrique menée à l’Hôpital Couple Enfant de Grenoble. Deux groupes ont été constitués : un groupe « avant » la publication du protocole de service et un groupe « après » la diffusion de ce dernier. Le critère de jugement principal était la survenue de d’hémorragie du post-partum immédiat.
Résultats – Les taux d’hémorragie du post-partum immédiat étaient de 4 % pour le
groupe « avant » et 3% pour le groupe « après ». La diminution n’était pas significative (p = 0,62).
Conclusion – Il n’a pas été retrouvé de diminution significative des taux
d’hémorragie du post-partum immédiat depuis la mise en place du protocole d’administration raisonnée d’oxytocine.
Mots clés : hémorragie du post-partum, travail spontané, oxytocine, travail dirigé.
ABSTRACT
Objectives – The main purpose was to compare the post-partum hæmorrhage rate
before and the rational oxytocin administration protocol introduction. The secondary purposes were to compare, before and after the protocol set-up, the severe postpartum hæmorrhage rate and the directed labor rate
Methods – Comparative before/after, retrospective, monocentric study conducted at
Hopital Couple Enfant in Grenoble. Two groups were formed: a group “before” the publication of the service protocol and a group “after”. The main outcome measure was the occurrence of immediate postpartum hæmorrhage.
Results – Immediate postpartum hæmorrhage rate was 4 % in the group “before”
and 3 % in group “after”. The decrease was not significant (p = 0,62).
Conclusion – No significant reduction in immediate postpartum hæmorrhage rates
has been found since the rational oxytocin administration protocol introduction.