© Delwende Laure Jasmine Sawadogo, 2018
Évolution des résultats cliniques chez les traumatisés
cranio-cérébraux au Canada de 2006 à 2012
Mémoire
Delwende Laure Jasmine Sawadogo
Maîtrise en épidémiologie - avec mémoire
Maître ès sciences (M. Sc.)
iii
Résumé
Les traumatismes cranio-cérébraux (TCC) sont la première cause de décès chez les <40 ans en Amérique du Nord. Au Canada, leur prise en charge à travers les systèmes de traumatologie provinciaux a significativement évolué durant la dernière décennie. Cependant, le devenir de ces patients a encore été peu documenté. L’objectif de cette étude est d’évaluer les tendances nationales et provinciales de mortalité, réadmissions et durées de séjour hospitaliers et aux soins intensifs des TCC entre 2006 et 2012. Nous avons conduit une étude de cohorte rétrospective basée sur les hospitalisations pour TCC dans les centres de traumatologie canadiens de niveau I et II, chez les traumatisés sévères (score de sévérité (ISS)>12) de plus de 16 ans. Les données ont été extraites du Registre National des Traumatismes et ont été jumelées avec des données hospitalo-administratives. Les tendances annuelles des issues cliniques ont été modélisées avec des modèles linéaires généralisés et ajustées pour les variables physiologiques. Entre 2006 et 2012, nous avons observé une baisse de la mortalité au Canada (OR=0,95 IC95%=0,92-0,98), principalement influencée par l’Ontario (OR=0,95 IC95%=0,93-0,98). Nous avons aussi observé une diminution de la durée de séjour hospitalier au Canada (HR modélisant la probabilité d’un départ vivant de l’hôpital=1,02 IC95%=1,01-1,02), incluant une diminution au Québec (HR=1,03 IC95%=1,01-1,04). Concernant la durée de séjour aux soins intensifs, nous avons observé une diminution uniquement en Alberta (HR= 1,05 IC95%=1,01-1,09). Aucune tendance statistiquement significative n’a été observée pour les réadmissions. Des réductions significatives dans la mortalité et la durée de séjour (hospitalier et aux soins intensifs) ont été observées entre 2006 et 2012 au Canada, et dans certaines provinces. Ces résultats permettront de mieux comprendre le rôle des systèmes de traumatologie dans la réduction du fardeau des blessures au Canada.
iv
Abstract
Traumatic brain injuries (TBI) are the leading cause of death for people <40 years old. In Canada, the structure of trauma care has evolved independently across provinces during the last decade. However, little is known about the evolution of clinical outcomes. We aimed to assess national and provincial trends in mortality, hospital and intensive care unit (ICU) lengths of stay, and hospital readmissions following a TBI between 2006 and 2012. We conducted a retrospective multicentre cohort study based on TBI admissions across Canadian level I and II trauma centres. Data were extracted from the National Trauma Registry linked to hospital discharge databases. All adults (>16 years old) with an injury severity score (ISS)>12 were included. Generalized linear models were used to evaluate the annual trends of clinical outcomes. Trends were adjusted for physiological variables. Between 2006 and 2012, we observed a global decrease of mortality in Canada (OR=0.95 IC95%=0.92-0.98) mostly driven by Ontario (OR=0.95 IC95%=0.93-0.98). We observed a significant decrease in hospital length of stay in Canada (HR: hazard of being discharged alive from hospital= 1.02 IC95%=1.01-1.02) including a decrease in Quebec (HR=1.03 IC95%=1.01-1.04). Concerning ICU length of stay, we observed a decrease only in Alberta (HR= 1.05 IC95%=1.01-1.09). No statistically significant trend was observed for hospital readmissions. We observed significant decreases in mortality and hospital or ICU length of stay for TBI between 2006 and 2012 in Canada and some provinces. This study could lead to a better understanding of the role of trauma systems on the burden of injuries in Canada.
v
Table des matières
Résumé ... iii
Abstract ... iv
Liste de tableaux ... vii
Liste des figures et illustrations ... viii
Liste des abréviations ... ix
Remerciements ... xi
Avant-propos ... xiii
1. Introduction ... 1
2. Pertinence de l’étude: ... 2
3. Revue de la littérature ... 3
3.1 Le Fardeau des TCC pour la santé publique ... 3
3.2 Les Systèmes de traumatologie au Canada ... 3
4. Méthodologie ... 7
4.1 Objectifs et Hypothèses ... 7
4.2 Devis de l’étude ... 7
4.3 Collecte des données ... 7
4.4 Variables ... 9
4.5 Population d’étude ... 10
4.6 Analyses statistiques ... 10
4.7 Analyses de sensibilité ... 13
4.8 Calcul de puissance ... 13
4.9 Vérification des postulats ... 15
5. Éthique ... 15
6. Article: Trends of clinical outcomes in patients with a Traumatic Brain Injury (TBI) in Canada between 2006 and 2012 ... 16
6.1 Résumé ... 16
6.2 Abstract ... 17
6.3 Background... 18
6.4 Method ... 19
vi 6.6 Statistical Analysis ... 20 6.7 Sensitivity analyses ... 21 6.8 Results ... 22 6.9 Discussion ... 24 6.10 Conclusion ... 26 6.11 References ... 33 7. Discussion du mémoire ... 35
7.1 Résumé des principaux résultats ... 35
7.2 Validité de l’étude ... 35
8. Perspectives ... 40
9. Conclusion ... 41
10. Bibliographie ... 42
11. Annexes ... 45
11.1 Annexe 1 : Composantes des systèmes de traumatologie ... 45
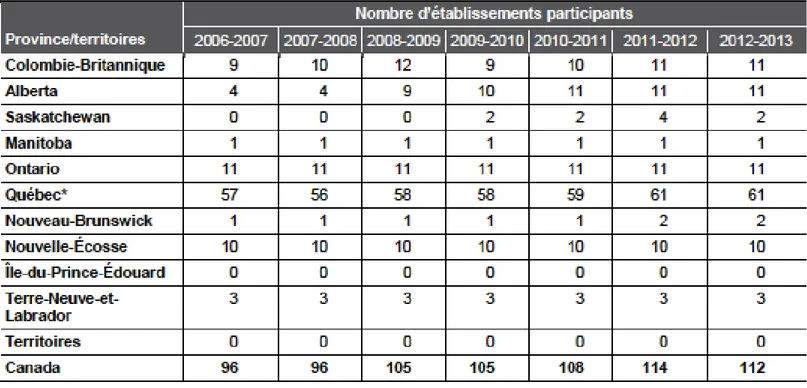
11.2 Annexe 2 : Évolution du nombre de centres inclus dans le Registre National des Traumatismes ... 46
11.3 Annexe 3 : Descriptif des variables de l’étude ... 47
11.4 Annexe 4 : Évolution par année des issues cliniques dans chaque province 49 11.5 Annexe 5 : Analyses de sensibilité ... 53
vii
Liste de tableaux
Table 1: Evolution of TBI patient characteristics and outcomes between 2006 and 2012 in Canada ... 28 Tableau 1 : Description détaillée des covariables ... 47 Tableau 2 : Rapports de cotes ajustés de la mortalité pour TCC au Canada de chaque année par rapport à 2006 [OR (IC95%)] ... 49 Tableau 3 : Rapports de cotes ajustés des réadmissions pour TCC au Canada de chaque année par rapport à 2006 [OR (IC95%)] ... 50 Tableau 4 : Rapports de hasard ajustés de la durée de séjour à l’hôpital pour TCC au Canada de chaque année par rapport à 2006 [HR (IC95%)] ... 51 Tableau 5 : Rapports de hasard ajustés de la durée de séjour aux soins intensifs pour TCC au Canada de chaque année par rapport à 2006 [HR (IC95%)] ... 52 Tableau 6 : Analyses de sensibilités sur les tendances globales de mortalité dans chaque province [OR (IC95%)] ... 53 Tableau 7 : Analyses de sensibilités sur les tendances globales de réadmissions dans chaque province [OR (IC95%)] ... 53 Tableau 8 : Analyses de sensibilités sur les tendances globales de durées de séjour hospitalier dans chaque province [HR (IC95%)] ... 54 Tableau 9 : Analyses de sensibilités sur les tendances globales de durées de séjour aux soins intensifs dans chaque province [HR (IC95%)] ... 54
viii
Liste des figures et illustrations
Figure 1: Adjusted global trend of TBI mortality between 2006 and 2012 in Canada and by province ... 29 Figure 2: Adjusted trend of TBI mortality between 2006 and 2012 in Canada ... 29 Figure 3: Adjusted global trend of TBI unplanned readmissions between 2006 and 2012 in Canada and by province ... 30 Figure 4: Adjusted trend of TBI unplanned readmissions between 2006 and 2012 in ... 30 Figure 5: Adjusted global trend of TBI hospital length of stay between 2006 and 2012 in Canada and by province ... 31 Figure 6: Adjusted trend of TBI Hospital length of stay between 2006 and 2012 in Canada ... 31 Figure 7: Adjusted global trend of TBI CIU length of stay between 2006 and 2012 in Canada and by province ... 32 Figure 8: Adjusted trend of TBI CIU length of stay between 2006 and 2012 in Canada ... 32 Illustration 1: Description des composantes des systèmes de traumatologie (source : (20)) ... 45 Illustration 2: Centres de traumatologie inclus par provinces et par années dans le Registre National des Traumatismes ... 46
ix
Liste des abréviations
AIS: Abbreviated injury scale DAD: discharge abstract database GCS: Glasgow coma scale
ICU: Intensive care unit
INESSS : Institut National d’Excellence en Santé et Services Sociaux LOS: length of stay
MED-ECHO: Maintenance et Exploitation des Données pour l'Étude de la Clientèle Hospitalière
NTR: National Trauma Registry SBP: Systolic Blood Pressure TBI: traumatic brain injury (ies); TCC : traumatisme cranio-cérébral
x
A ma famille
“Nebnoma, Yassida. La, Gueswende la’f Delwende ti Wendyasoma”
xi
Remerciements
Au début de ce mémoire, je tiens tout d’abord à remercier ma directrice de recherche, Dr Lynne Moore, pour son encadrement exceptionnel, sa disponibilité et surtout sa pédagogie. Je suis fière d’avoir été son étudiante lors de ses 18 mois de recherche et je ressors enrichie et grandie de cette expérience.
Je tiens aussi à remercier Mme Amina Belcaid, pour son soutien, sa disponibilité et son incomparable bonne humeur dont je me souviendrai toujours.
Je remercie aussi Pier-Alexandre Tardif et Xavier Neveu, pour leur aide et implication dans la réussite de ce projet, leurs pertinents conseils, et leur soutient tout au long de mon parcours.
Mes remerciements vont aussi à l’endroit de la chaleureuse équipe Traumatologie-Urgence-Soins Intensifs de l’axe Santé des populations et pratiques optimales en santé du Centre de recherche du CHU de Québec – Université Laval (Hôpital de l’Enfant-Jésus)
Je tiens surtout à remercier tous les autres étudiants chercheurs de l’équipe : Imen Farhat, Marie-Pier Patton, Coralie Assy, Ella Diendéré, Blanchard Conombo, Thowiba Mohammed Bashier Mansour, Kahina Soltana et Samy Bouderba sans oublier mes deux « Koros » Khadidja Malloum Boukar et Valérie Porgo pour leur soutien, leur accompagnement et surtout les merveilleux moments partagés ensemble.
Je remercie aussi Vanina Tchuente, Cheik Traoré, Sabine Thiéba, Diane Siamevi, Marie Lemaire, Marion Legay, Nuria Compaore, Sarah Kaboré, Sandrine Zoromé, Aboubakar Sidibé, Quansah Richard Amissah, Rheda Adekpedjou et Calvine Doueche, mes amis, qui n’ont pas cessé de me soutenir et m’assister tout au long de ce parcours.
Enfin, je ne saurais terminer ces remerciements sans exprimer ma plus grande et profonde gratitude à ma famille. Tout d’abord, à mes merveilleux parents, Adama Sawadogo et Félicité Sawadogo qui ont toujours représenté une source de motivation pour moi. Mes incomparables frères, Arnaud Sawadogo et Yvan Sawadogo, en qui j’ai
xii
toujours pu compter à tout instant, ma charmante belle-sœur Rachel Kaboré pour son soutien constant et mes chers cousins Armand Zagré, Arlette Ouédraogo, Axelle Ouédraogo et Harold Ouédraogo qui m’ont toujours encouragée lors de ce projet.
xiii
Avant-propos
Ce mémoire porte sur mon projet de recherche de maîtrise en épidémiologie. Il contient une section dédiée à l’article scientifique produit à l’issue du projet de recherche qui s’intitule Trends of clinical outcomes in patients with a Traumatic Brain Injury (TBI) in Canada between 2006 and 2012 et sera soumis pour publication dans le journal Injury.
Le protocole de ce projet de recherche a été présenté :
- Aux journées de la recherche CHU de Québec-Université Laval 2017 à Québec les 24 et 25 mai 2017
- À la 4ème journée de la recherche des étudiants SP-POS à Québec 1er Juin
2017
Les résultats du projet ont été présentés :
- À la Journée PHARE 2017- Congrès Québécois en sciences de la santé à Bromont le 3 novembre 2017
- Au colloque « Traumatologie : Défis ! » 2018 à Québec le 15 février 2018 - Au Trauma Association of Canada (TAC) Annual Scientific Meeting and
Conference 2018 à Toronto le 22 février 2018
- À l’activité “ma thèse en 180 secondes” à Québec le 1 mars 2018
- Au 86ème Congrès de l’Association Canadienne-Française pour l’Avancement des Sciences (ACFAS) à Chicoutimi le 11 mai 2018
- À l’Institut National d’Excellence en Santé et en Services Sociaux (INESSS) à Québec le 18 mai 2018
- À la Journée de la Recherche en santé à Québec les 23 et 24 mai 2018
- À la 5ème journée de la recherche des étudiants SP-POS à Québec le 8 juin 2018
xiv
La présentation de ce projet a permis l’obtention d’une bourse de 500 dollars canadiens lors la 4ème journée de la recherche des étudiants SP-POS.
Ce projet vise à une meilleure compréhension du rôle des systèmes de traumatologie sur le devenir des traumatismes cranio-cérébraux au Canada.
Les tâches de revue de littérature, nettoyage des données, analyses statistiques, interprétation des résultats et rédaction de l’article ont été menées par moi, Delwende Sawadogo, sous la supervision du Dr Lynne Moore.
L’article de ce projet de recherche a pour premier auteur Delwende Sawadogo et pour coauteurs Lynne Moore1, 2, Imen Farhat1, 2, Pier-Alexandre Tardif1, 2, François Lauzier1, 2,3 et Alexis Turgeon1, 2.
1 Département de médecine sociale et préventive, Faculté de médecine, Université Laval, Québec, Canada
2 Centre de recherche du CHU de Québec- Hôpital de l’Enfant Jésus, Québec, Canada 3 Département d’anesthésiologie, Faculté de médecine, Université Laval, Québec, Canada
1
1. Introduction
L’Organisation Mondiale de la Santé (OMS) définit le traumatisme comme étant un « dommage physique subi par un corps humain lorsqu’il est brusquement soumis à des quantités d’énergie qui dépassent le seuil de la tolérance physiologique ou qu’il est privé d’un ou plusieurs éléments vitaux, comme l’oxygène » (1). Les traumatismes représentent 9% des décès mondialement (2) et ont été décrits par L’Académie Nationale des Sciences des États-Unis comme étant une « maladie négligée de la société moderne »(3).
Les traumatismes affectant la tête et plus particulièrement les traumatismes crânio-cérébraux (TCC) font partie des plus meurtriers (4). Les TCC résultent d’une perturbation de la fonction normale du cerveau suite à un choc, une secousse ou encore une blessure pénétrante à la tête (5) et constituent la première cause de mortalité chez les personnes de moins de 40 ans en Amérique du nord (4). Aux États Unis, environ 1,5 à 2 millions de TCC sont recensés chaque année (6) Au Canada, le taux d’incidence s’élève à 500 TCC pour 100 000 personnes-années (7). Face à cet impact non négligeable des TCC sur la santé publique, il est primordial d’élaborer des stratégies adaptées pour la surveillance et la prise en charge des victimes. En effet, depuis 1980, le concept de prise en charge organisée des traumatismes a été introduit au Canada avec le développement des systèmes de traumatologie dans chaque province (3). Ces systèmes constituent une réponse régionale multidisciplinaire et organisée pour les traumatismes. Selon leur gravité, les TCC sont ainsi pris en charge dans les centres de traumatologie spécialisés en soins neurologiques dits de niveaux I et II. Cependant, la prise en charge des TCC dans les provinces a évolué significativement et de manière indépendante au cours de la dernière décennie, (3). Ainsi, au vu de ces changements dans la structure des systèmes de traumatologie, il s’avère important d’investiguer l’évolution des résultats cliniques des traumatisés cranio-cérébraux, c’est à dire la mortalité, les réadmissions non-planifiées et la durée de séjour hospitalier et aux soins intensifs.
2
2.
Pertinence de l’étude:
Aujourd’hui, on compte encore peu d’études qui comparent l’évolution des résultats cliniques chez les TCC à travers différents systèmes de traumatologie et on manque de données sur le devenir des TCC à l’échelle nationale au Canada. Une meilleure connaissance de l’évolution des résultats cliniques des TCC à l’échelle nationale et une comparaison de cette évolution entre les provinces permettra de mieux comprendre le rôle des systèmes de traumatologie dans la réduction du fardeau des blessures au Canada. Cette information est essentielle aux efforts d’amélioration et de standardisation de la prise en charge des TCC afin d’optimiser l’efficacité et la qualité des soins de cette population importante.
3
3. Revue de la littérature
3.1 Le Fardeau des TCC pour la santé publique
Les TCC sont la première cause de mortalité et de handicap chez les jeunes adultes à travers le monde (8). Selon les données du Center for Diseases Control and Prevention (CDC), on compte annuellement 52,000 décès pour TCC aux Etats-Unis (6). Au Canada, on estime que toutes les 3 minutes une personne subit un TCC (9). Au niveau hospitalier, ils représentent 47 % des admissions pour traumatismes, 78% des décès suite à un traumatisme (10) et nécessitent en moyenne 4 jours hospitaliers de plus que les autres traumatismes (11). Selon une étude multicentrique canadienne, plus de 30% des victimes de TCC sévères gardent des séquelles neurologiques permanentes (12).
Les conséquences des TCC peuvent être d’ordre moteur, verbal, mémoriel ou comportemental (4). La récupération suite à un TCC grave est souvent longue et nécessite un suivi médical (13). En effet, en 2005, chez les TCC hospitalisés en soins continus complexes en Ontario, moins de 20% des victimes a été reconduites chez elles, 23% ont été dirigées vers un établissement de soins pour bénéficiaires internes et 44% vers des soins de courte durée (14). Les hommes sont plus à risque de subir un TCC que les femmes (15) et les principales causes externes sont les chutes, les accidents de la route et les coups ((4), (16)-(17)).
Les TCC constituent aussi un considérable fardeau sur le plan économique. Dans une étude menée au Royaume Unis en 2008 (18), les coûts moyens de traitements pour une hospitalisation suite à un TCC ont été estimés à 9 431 livres sterling ( environ 17000 dollars canadiens) et s’étendaient entre 4 399 livres et 14 125 livres selon la gravité du traumatisme. En 2012, les coûts des TCC par année s’échelonnaient à 12,7 milliards de dollars Canadiens (19).
3.2 Les Systèmes de traumatologie au Canada
3.2.1 Définition
L’Association Canadienne de Traumatologie définit les systèmes de traumatologie comme étant un effort de contrôle des blessures, planifié, coordonné et organisé au
4
sein d’une zone géographique donnée(20). Ils sont constitués d’un réseau de centres désignés de traumatologie ayant pour objectif de prendre en charge les victimes de traumatismes de façon prédéfinie selon leur gravité (21).
La désignation des centres constituant les systèmes de traumatologie est effectuée par Agrément Canada en collaboration avec l’Association Canadienne de Traumatologie sauf au Québec où cette désignation est régie par l’Institut National d’Excellence en Santé et Services Sociaux.
Un système de traumatologie se doit (20) : - D’avoir une agence dirigeante - D’être financé par des fonds publics
- De posséder des programmes de surveillance et de prévention
- De délivrer un spectre de soins en traumatologie depuis le traumatisme jusqu’à la réadaptation
- De s’engager dans des activités de recherche et de formation.
5
3.2.2 Organisation
Les centres de traumatologie qui constituent un système sont classifiés selon différents niveaux de désignation(20) :
- Les centres de niveau I : Ils octroient des soins ultraspécialisés en traumatologie et neurochirurgie. Ils offrent aussi des soins intensifs spécialisés et de réadaptation interdisciplinaires. Ce sont les centres les plus aptes à recevoir les cas les plus complexes.
- Les centres de niveau II: Ils occupent un rôle central en matière de support des centres de niveau I. Ils sont implantés dans des régions trop grandes pour un seul centre de niveau I et offrent aussi des soins spécialisés en traumatologie et neurochirurgie.
- Les centres de niveau III: Ils ont un rôle important pour la stabilisation précoce des victimes. Ils sont situés dans des juridictions distantes des centres de niveau I et II. - Les centres de niveau IV : Ils sont situés dans des régions rurales. Ils accueillent les blessés pour une stabilisation rapide avant leur transfert vers un centre plus spécialisé. - Les services de stabilisation médicale ou centres de niveau V: Ils sont en général situés dans des régions très éloignées des centres de niveau I ou II. Ils accueillent les blessés adultes ou pédiatriques nécessitant une stabilisation rapide avant d’être transférés rapidement vers le centre approprié le plus proche.
- Les centres pédiatriques : Ils reçoivent une clientèle jeune, âgée de moins de 16 ans. Ils sont aussi classables en centres de niveau I et II.
Au-delà de cette hiérarchisation des centres de traumatologie, l’organisation des soins peut être orchestrée selon deux grands types de systèmes de traumatologie (22): - les systèmes inclusifs : qui sont organisés en réseaux de plusieurs centres de différents niveaux de désignation, couvrant tout le territoire à travers des ententes de transfert pour une approche coordonnée. Les centres de niveaux III et IV traitent les cas mineurs et transfèrent les cas plus sévères vers les centres I et II après stabilisation.
- Les systèmes exclusifs : qui sont constitués de quelques centres de niveaux I et II dans les grands centres urbains, qui reçoivent tous les blessés graves.
6
3.2.3 L’évolution des systèmes de traumatologie au Canada
Au Canada, les systèmes de traumatologie sont nés de façon progressive dans les provinces(3). En effet, cette systématisation des soins, inspirée des États Unis, a été initialement introduite à Winnipeg au Manitoba en 1980. Puis ce fut en Ontario que l’on a assisté à l’émergence d’un système de traumatologie. En 1990, ce fut au tour de la Colombie Britannique, suivi du Québec en 1992 et de la Nouvelle Ecosse en 1997. Le Nouveau Brunswick et Terre-neuve étant des provinces moins peuplées, elles possèdent des systèmes de traumatologie moins développés et collaborent ainsi avec les provinces adjacentes (Québec et Nouvelle Ecosse).
Depuis leur création, les systèmes se sont renforcés en infrastructure, en équipements, en expertise en pratiques cliniques et en capacité de recherche. Cependant, l’organisation des systèmes de traumatologie diffère entre les provinces (3). En effet, on observe des variations provinciales en termes d’adhésion aux recommandations de l’Association Canadienne de Traumatologie (10), d’accessibilité aux centres de traumatologie (23), de maturité des systèmes (24) ou encore d’inclusivité des systèmes (10).
En résumé, au vu du lourd fardeau social et économique des TCC, de l’évolution significative et indépendante dans leur prise en charge et des variations dans les provinces canadiennes, il s’avère important d’investiguer l’évolution des résultats cliniques dans le temps. Une telle analyse pourrait faire émerger des hypothèses quant au rôle de la structure des soins au niveau provincial dans les résultats cliniques des patients. Nous avons donc mené une étude visant à évaluer l’évolution des résultats cliniques des TCC au Canada et dans les provinces.
7
4. Méthodologie
4.1 Objectifs et Hypothèses
Notre étude comporte deux objectifs :
1. Déterminer les tendances de mortalité hospitalière, de réadmissions non planifiées à 30 jours, ainsi que des durées de séjour hospitalier et aux soins intensifs pour TCC à l’échelle canadienne et provinciale entre 2006 et 2012.
2. Comparer les tendances entre les provinces.
Pour le premier objectif, notre hypothèse était qu’on observerait une amélioration des issues cliniques entre 2006 et 2012. Concernant le deuxième objectif, notre hypothèse était qu’on observerait différentes tendances entre les provinces.
4.2
Devis de l’étude
Pour atteindre ces objectifs nous avons conduit une étude de type cohorte rétrospective multicentrique, basée sur les patients hospitalisés pour un TCC entre le 1er avril 2006 et le 30 mars 2012 dans les centres de traumatologie au Canada.
4.3 Collecte des données
4.3.1 Les bases de données
Nous avons eu recours à trois bases de données pour notre étude : Le Registre National des Traumatismes (National Trauma Registry (NTR)), le Discharge Abstract Database (DAD) et la base de Maintenance et Exploitation des Données pour l'Étude de la Clientèle Hospitalière (MED-ECHO).
Le Registre National des Traumatismes
Ce registre contient les données sur les patients admis dans les centres de traumatologie désignés de niveau I et II à travers le Canada (112 centres en 2012) et ayant un score de sévérité ISS (Injury Severity Score) >12 (25) (voir le nombre de centres inclus en Annexe 2 ).
8
Les données, codées à l’aide d’un dictionnaire standardisé, sont issues des dossiers de patients. Les blessures anatomiques y sont codées avec le Abbreviated Injury Scale (AIS-90) (26). Ces codes permettent d’attribuer un score de sévérité anatomique des blessures allant de 1(blessure peu sévère) à 6 (sévérité maximale) (26). Depuis
sa création en 1996 jusqu’à 2012 (année de fin de la saisie des données du registre), le Registre National des Traumatismes était soumis à des procédures de contrôle de la qualité des données. Celles-ci incluaient l’évaluation des données en termes de justesse des données, de précision, de vraisemblance, de facilité d’utilisation, de comparabilité et des vérifications au sein des ministères provinciaux (25). Cette base de données contient des informations sociodémographiques, sur les circonstances des blessures, les descriptions anatomiques des blessures, les paramètres physiologiques, les interventions et les résultats cliniques des patients.
Le Discharge Abstract Database (DAD)
Élaborée en 1963, cette base de données contient des informations cliniques, démographiques et administratives sur les sorties des hôpitaux (décès, départs volontaires et transferts) (27). Cette base possède des données provenant de tous les établissements canadiens de soins de courte durée à l’exception du Québec et est aussi soumise à un contrôle rigoureux de la qualité de ses données (28).
Nous avons extrait des informations sur les réadmissions non-planifiées dans les 30 jours et la durée de séjour aux soins intensifs du Discharge Abstract Database.
La base sur la Maintenance et l’Exploitation des Données pour l'Étude de
la Clientèle Hospitalière (MED-ECHO)
Afin d’obtenir les informations sur les réadmissions non-planifiées dans les 30 jours et les durées de séjour aux soins intensifs des patients au Québec, nous avons eu recours à la base de données MED-ECHO. MED-ECHO contient des renseignements personnels et clinico-administratifs en lien avec les soins et les services prodigués aux patients des centres hospitaliers du Québec(29). Elle fut complémentaire au Discharge Abstract Database. Ces 2 bases utilisant les mêmes méthodes de codage standardisées, elles ont pu être utilisées conjointement pour servir au même objectif.
9
4.3.2 Jumelage des données
Pour notre étude, les bases de données ont préalablement été jumelées pour l’analyse par le Canadian Institute for Health Information (CIHI) (Registre National des Traumatismes et Discharge Abstract Database) et l’Institut National d’Excellence en Santé et Services Sociaux (l’INESSS) (Registre des traumatismes du Québec relié au Registre National des Traumatismes et MED-ECHO) sur la base du numéro d’assurance maladie, la date de naissance et la date d’hospitalisation. Nous avons reçu des données dénominalisées.
4.4 Variables
4.4.1 Les résultats cliniques étudiés
Nous avons exploré quatre résultats cliniques :
- La mortalité hospitalière, définie par le décès du patient à l’hôpital (excluant les décès à l’arrivée ou les patients arrivant sans signes vitaux décédant dans les 30 minutes qui suivent l’arrivée).
- Les réadmissions hospitalières non planifiées à 30 jours, définies par le retour non planifié du patient dans n’importe quel hôpital de soins aigus au pays, à l’intérieur des 30 jours suivant la sortie pour l’hospitalisation initiale.
- La durée de séjour hospitalier, définie comme le nombre total de jours compris entre l’hospitalisation du patient et sa sortie des soins aigus de l’hôpital index.
- La durée de séjour aux soins intensifs, définie comme le nombre total de jours passés par le patient dans le service des soins intensifs de l’hôpital index.
4.4.2 L’exposition d’intérêt
Dans notre étude, notre variable d’exposition est l’année civile d’admission des patients (de 2006 à 2012).
10
4.4.3 Les covariables
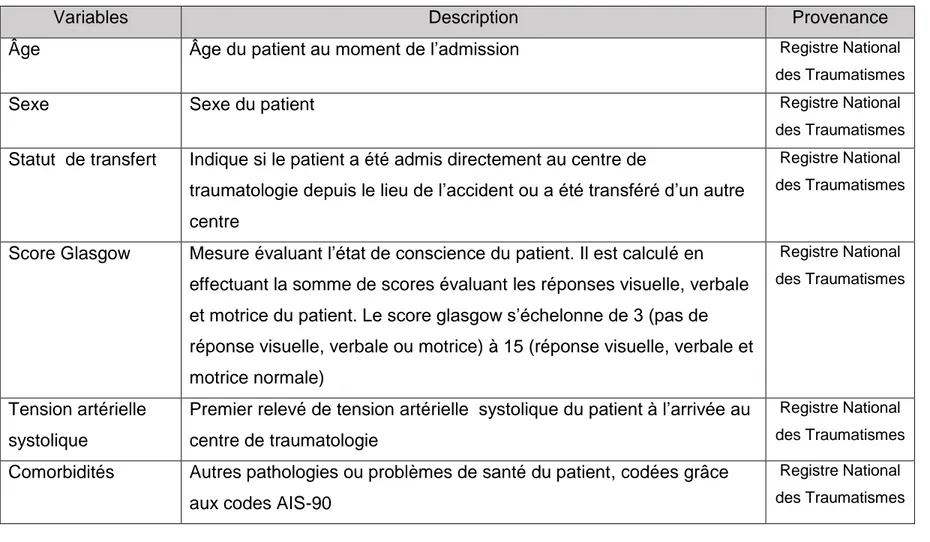
Afin de tenir compte des changements dans le temps du type de clientèle reçu dans les centres de traumatologie, nous avons ajusté nos mesures selon certaines covariables (voir les détails des covariables en Annexe 3 ) :
- Variables sociodémographiques : âge, sexe.
- Variables liées à l’état du patient à l’arrivée à l’hôpital: le score de Glasgow, la tension artérielle systolique, le score AIS-90, le rythme respiratoire, le mécanisme de blessure, les comorbidités (décrites par Elixhauster et al(30) ).
- Variables liées aux centres de traumatologie : le niveau de désignation du centre. - Autres variables : transfert d’un autre centre hospitalier.
4.5
Population d’étude
Nous avons inclus tous les adultes (>16 ans) admis dans les centres de niveau 1 et 2 au Canada entre 2006 et 2012 présentant un TCC défini par des codes AIS (voir la liste des codes utilisés en Annexe 3 ) et ayant un score ISS (26)) >12. Les patients codés morts ou sans signes vitaux à l’arrivée, ou décédés dans les 30 minutes suivant l’arrivée ont été exclus. Le Nouveau-Brunswick, la Saskatchewan,l’Île-du-Prince-Edward, le Yukon, les Territoires du Nord-Ouest et le Nunavut ne sont pas représentés dans notre étude pour cause d’une incompatibilité dans le codage de la sévérité avec le Registre National des Traumatismes pour les deux premières provinces, et l’absence de centres de traumatologie dans les quatre dernières provinces et territoires. Cependant, les traumatismes de ces quatre dernières provinces et territoires sont pris en charge dans les provinces avoisinantes. Notre population initiale comptait 46496 individus.
4.6 Analyses statistiques
Pour le premier objectif qui visait à évaluer les tendances des issues cliniques, nous avons calculé des rapports de cotes (OR) de mortalité et réadmissions ajustées, à l’aide de modèles logistiques. Pour la durée de séjour hospitalier et aux soins intensifs, afin de tenir compte du risque compétitif de mortalité, nous avons calculé des rapports de hasard (HR) ajustés, issus de modèles de survie de Fine and Gray(31). Les OR et HR ont été calculés pour chaque année à l’étude avec une série de variables
11
indicatrices avec l’année 2006 comme référence (voir les analyses par année en
Annexe 4). Ensuite, la tendance globale a été évaluée à l’aide d’un terme linéaire sur
l’année. Les modèles de risques compétitifs permettaient de modéliser la probabilité de sortir de l’hôpital. Lorsque le rapport de taux était supérieur à 1, cela signifiait une augmentation de cette probabilité, interprétable comme une diminution de la durée de séjour hospitalier. Les analyses ont été conduites au niveau national, puis par province. Les tendances des issues cliniques en Colombie Britannique ont été évaluées jusqu’à 2011 à cause d’un changement de codage de la sévérité des blessures au cours de 2012 dans cette province.
Concernant le second objectif, nous avons utilisé un terme d’interaction province*année pour évaluer si les tendances varient significativement entre les provinces.
L’ajustement pour des changements dans les caractéristiques des patients dans le temps a été effectué en ajoutant les covariables décrites à la section 4.4.3. Celles-ci ont été codées de la façon suivante:
- l’âge en catégories (<55; 55-64; 65) avec « <55 » en référence
- le sexe en dichotomique (homme versus femme) avec « homme» en catégorie de référence
- l’échelle de coma de Glasgow en continu
- le rythme respiratoire en dichotomique (normal (11 à 29 respirations par minute) versus anormal (0 à 10 ou plus de 30 respirations par minute)). Ces seuils sont inspirés du des catégories utilisées dans le Revised Trauma Score. Nous avons regroupé les deux catégories à haut risque par rapport à la catégorie à bas risque à cause du caractère éparse des données.
- la tension artérielle systolique en dichotomique (90 mmHg versus >90 mmHg). Ces seuils sont inspirés du des catégories utilisées dans le Revised Trauma Score (26)
- La sévérité maximale du TCC avec le Maximum Abbreviated Injury Scale (MAIS) en 3 catégories (1-3; 4; 5-6) avec « 1-3 » en référence
- la sévérité maximale des blessures concomitantes en continue
- le niveau de désignation du centre de traumatologie en dichotomique (I versus II)
12
- le mécanisme de blessure (collision avec véhicule à moteur, chute de sa hauteur, chute de plus de sa hauteur, blessure pénétrante) avec « collision avec véhicule à moteur » en référence
- le nombre de comorbidités en 5 catégories (0 ; 1 ; 2 ; 3 ;>3) avec « 0 » en catégorie de référence
- le statut de transfert en dichotomique (transféré versus non transféré) avec « non transféré » en catégorie de référence
Plus de 20% des données sur de l’échelle de Glasgow, Le rythme respiratoire et la tension artérielle étaient manquantes (respectivement 24%, 26% and 4%). Nous avons simulé des données manquantes avec la méthode d’imputation multiple. Pour cela, nous avons préalablement analysé quantitativement et qualitativement le mécanisme de données manquantes afin d’évaluer la plausibilité que ces données soient manquantes au hasard. Puisque la probabilité d’une valeur manquante étaient hautement corrélée à d’autres variables incluses dans nos modèle (âge, comorbidités, sévérité du TCC et blessures concomitantes, transfert), le postulat de mécanisme de données manquantes au hasard était validé(32).
L’imputation multiple est une approche générale pour résoudre les problèmes induits par des données manquantes. Elle permet d’éviter le biais de sélection induit par la suppression des données manquantes et des simulations dans les registres de traumatologie ont démontré que l’imputation multiple du score Glasgow, du rythme respiratoire et de la tension artérielle systolique conduit à des estimées valides quand ces derniers sont utilisés pour ajuster dans des comparaisons inter-hospitalières (33). Elle consiste à créer plusieurs jeux de données complets, contenant des données imputées plausibles. Ensuite les analyses des effets sont menées sur chaque jeu de données complet avant d’être combinées afin d’obtenir un effet moyen, un coefficient de variance moyen et un coefficient de variance inter-estimé (32). Pour chaque issue clinique de notre étude, nous avons monté un modèle d’imputation différent en intégrant toutes les variables dépendantes de chaque modèle soit l’âge, le sexe, le score Glasgow, la tension artérielle systolique, le rythme respiratoire, le maximum de sévérité TCC, le maximum de sévérité des blessures concomitantes, le statut de transfert, le niveau de désignation du centre de traumatologie et le mécanisme de
13
blessure. Nous avons effectué 5 imputations et utilisé la méthode de Markov Chain Monte Carlo(34) qui est applicable pour les données manquantes au hasard.
Les analyses statistiques ont été effectuées à l’aide du logiciel Statistical Analysis System (SAS) Version 9.4 et notre seuil de signification statistique était de 5%.
4.7 Analyses de sensibilité
Nous avons évalué les tendances des TCC dans différentes populations ou contextes. Nous avons ainsi conduit des analyses de sensibilité en :
- Excluant les personnes âgées de plus de 85 ans - Excluant les patients transférés
- Excluant les données manquantes sur le score Glasgow, la tension artérielle et le rythme respiratoire,
- Restreignant l’analyse aux TCC sévères (ayant un score AIS>4)
- Ajustant les mesures de mortalité et durées de séjour à l’hôpital pour les comorbidités, chez les patients pour lesquels ces informations étaient disponibles (patients dans le registre pour lesquels un jumelage avec le DAD ou MED-ECHO était possible).
(Voir les résultats des analyses de sensibilité en Annexe 5 )
4.8 Calcul de puissance
Selon la règle du pouce, pour les modèles logistiques ou de survie, il est nécessaire d’avoir au moins 10 évènements pour chaque variable incluse dans les modèles, afin obtenir des estimés stables. Étant donné que nos modèles comprenaient au maximum 10 variables d’ajustement, nous nécessitions au moins 100 évènements pour chaque modèle. Au niveau Canadien, nous avions en moyenne :
- 960 décès par année
- 470 réadmissions par années - 2580 départs de l’hôpital
Nous pouvons estimer que nous avions assez de puissance pour la précision de nos estimées. Cependant, pour la province Terre-neuve-Labrador, ayant un plus faible
14
effectif pour les TCC (46 décès sur toute la période d’étude), la précision de notre estimé de mortalité sera moindre.
15
4.9 Vérification des postulats
Les postulats d’indépendance et de linéarité sont communs aux modèles logistiques et de Fine and Gray. Concernant l’indépendance des observations, ce postulat était respecté grâce à notre devis d’étude. La linéarité a été vérifiée lors du choix de la forme des variables dans les modèles. Ce choix fut basé sur la plausibilité biologique et l’analyse du -2log des modèles testés. La linéarité a été évaluée pour chaque issue, en analyse uni-variée et multivariée, avant et après l’imputation multiple.
5. Éthique
Cette étude fait partie d’un plus grand projet de recherche qui a reçu l’approbation du Comité d’Éthique du Centre Hospitalier Universitaire (CHU) de Québec- Université Laval et de la Commission d’accès à l’information. De plus le protocole a été approuvé par le comité d’éthique de l’Université Laval.
16
6. Article: Trends of clinical outcomes in patients with a
Traumatic Brain Injury (TBI) in Canada between 2006 and
2012
6.1 Résumé
Introduction : Les traumatismes cranio-cérébraux (TCC) sont la première cause de décès chez les individus de moins de 40 ans en Amérique du Nord. Au Canada, leur prise en charge à travers les systèmes de traumatologie provinciaux a significativement évolué durant la dernière décennie. Cependant, le devenir de ces patients a encore été peu documenté. L’objectif de cette étude est d’évaluer les tendances nationales et provinciales de mortalité, réadmissions et durées de séjour hospitalier et aux soins intensifs des TCC entre 2006 et 2012.
Méthodes : Nous avons conduit une étude de cohorte rétrospective basée sur les hospitalisations pour TCC dans les centres de traumatologie canadiens de niveau I et II, chez les traumatisés sévères (score de sévérité (ISS)>12) de plus de 16 ans. Les données ont été extraites du Registre National des Traumatismes jumelé avec des données hospitalo-administratives. Les tendances des issues cliniques ont été modélisées avec des modèles linéaires généralisés et ajustées pour les variables physiologiques.
Résultats : Entre 2006 et 2012, nous avons observé une baisse de la mortalité au Canada (OR=0,95 IC95%=0,92-0,98), principalement influencée par l’Ontario (OR=0,95 IC95%=0,93-0,98). Nous avons aussi observé une diminution de la durée de séjour hospitalier au Canada (HR modélisant la probabilité d’un départ vivant de l’hôpital=1,02 IC95%=1,01-1,02), incluant une diminution au Québec (HR=1,03 IC95%=1,01-1,04). Concernant la durée de séjour aux soins intensifs, nous avons observé une diminution uniquement en Alberta (HR= 1,05 IC95%=1,01-1,09). Aucune tendance statistiquement significative n’a été observée pour les réadmissions.
Conclusion : Des réductions significatives dans la mortalité et la durée de séjour (hospitalier et aux soins intensifs) ont été observées entre 2006 et 2012 au Canada, et dans certaines provinces. Ces résultats permettront de mieux comprendre le rôle des systèmes de traumatologie dans la réduction du fardeau des blessures au Canada.
17
6.2 Abstract
Background: Traumatic brain injuries (TBI) are the leading cause of death for people <40 years old. In Canada, the structure of trauma care has evolved independently across provinces during the last decade. However, little is known about the evolution of clinical outcomes. We aimed to assess national and provincial trends in mortality, hospital and intensive care unit (ICU) lengths of stay, and hospital readmissions following a TBI between 2006 and 2012.
Method: We conducted a retrospective multicentre cohort study based on TBI admissions across Canadian level I and II trauma centres. Data were extracted from the National Trauma Registry linked to hospital discharge databases. All adults (>16 years old) with an injury severity score (ISS)>12 were included. Generalized linear models were used to evaluate the trends of clinical outcomes. Trends were adjusted for physiological variables.
Results: Between 2006 and 2012, we observed a global decrease of mortality in Canada (OR=0.95 IC95%=0.92-0.98) mostly driven by Ontario (OR=0.95 IC95%=0.93-0.98). We observed a significant decrease in hospital length of stay in Canada (HR: hazard of being discharged alive from hospital= 1.02 IC95%=1.01-1.02) including a decrease in Quebec (HR=1.03 IC95%=1.01-1.04). Concerning ICU length of stay, we observed a decrease only in Alberta (HR= 1.05 IC95%=1.01-1.09). No statistically significant trend was observed for hospital readmissions.
Conclusion: We observed significant decreases in mortality and hospital or ICU length of stay for TBI between 2006 and 2012 in Canada and certain provinces. This study could lead to a better understanding of the role of trauma systems on the burden of injuries in Canada.
18
6.3 Background
Traumatic brain injury (TBI) is the leading cause of mortality and disability among people younger than 45 years of age (1). In Canada, a TBI occurs every 3 minutes (2),representing 78% of injury related in-hospital deaths (3). In 2012, TBI generated $CAD 3 billion in direct and indirect costs (2). Since 1980, the organization of trauma care has significantly evolved in Canada in response to the increasing burden of injuries (4). All provinces now have organized trauma systems but the configuration of systems differs significantly across provinces (4). Notably, access to trauma center within 60 minutes of injury varies between 40% and 87% across provinces (5).
A previous study has shown the benefit of trauma systems on trends in outcomes for global injury admissions in Canada in terms of mortality, readmissions and length of stay (LOS) (6). Another study looked at trends across Canada specifically for TBI but no inter-provincial comparison was conducted (7). There is therefore a knowledge gap on clinical outcomes for TBI across Canadian trauma systems. A comparison of trends in TBI outcomes may advance knowledge on how trauma system structure could influence injury outcomes.
We aimed to compare trends in hospital mortality, unplanned readmission, hospital LOS and intensive care unit (ICU) LOS for TBI between 2006 and 2012 across Canadian provinces.
19
6.4 Method
Study design
We conducted a retrospective cohort study based on TBI admissions to level I and II trauma centers in Canada between April 1st, 2006 and March 30th, 2012.
Data collection
Data were extracted from the Canadian National Trauma Registry. The National Trauma Registry is a comprehensive database including patients with an Injury Severity Score (ISS) ≥ 12 admitted to any level I or II Canadian trauma center. Created in 1999 and closed in March 2013, this database includes nationwide data coded according to a standardized data dictionary. The National Trauma Registry was linked to hospital discharge databases in Québec (8) and all other provinces (9) using a unique patient identifier to obtain data on hospital readmissions and ICU LOS.
Patient Population
All adults (≥16 years old) with major trauma (ISS ≥12) admitted to a level I or II trauma center in Canada registered in the National Trauma Registry were included in the study. The following AIS-codes (AIS-90) were used to identify TBI: 115299.9; 115999.9; 115099.9; 113000.6; 116002.3; 116004.5; 120202.5 to 122899.3; 130202.2 to 132699.2; 140202.5 to 140799.3; and 150000.2 to 150408.4. We excluded patients coded as dead on arrival and patients with no vital signs on arrival who died within 30 minutes. We also excluded admissions in New Brunswick and Saskatchewan because these provinces used an updated version of AIS coding, incompatible with the National Trauma Registry framework. Patients from Manitoba and Newfoundland-Labrador were excluded from analyses on readmission and ICU-LOS as trauma registries could not be linked to hospital discharge data.
20
6.5 Outcomes
Mortality was defined as any death occurring more than 30 minutes after arrival at the emergency department or during hospitalization. Hospital readmission was defined as an unplanned return to any acute care hospital within 30 days of discharge of the index injury admission. Hospital LOS was defined as the number of days of acute care spent in the index hospital. The ICU LOS was defined as the number of days spent in the ICU of the index hospital.
6.6 Statistical Analysis
We evaluated trends in mortality and unplanned readmission using multivariate logistic regression models. Hospital and ICU LOS were assessed using competitive risks models to account for survivor bias. We used Fine and Grey models (10) to model the hazard of discharge while accounting for the competing risk of mortality. A hazard ratio >1 indicates an increase in the hazard of being discharged and therefore a reduction in LOS. To take into account variations in patients’ characteristics over time, we adjusted for age (<55; 55-64; 65), sex, Glasgow Coma Scale (continuous), respiratory rate (10-29 versus <10 and >29), systolic blood pressure (90 versus >90), maximum Abbreviated Injury Scale (AIS) score for TBI (1-3; 4; 5-6), maximum AIS score of concomitant injuries (continuous), trauma center designation level (I versus II), transfer status and mechanism of injury (motor vehicle collision, same level falls, multilevel falls, penetrating, and other). Analyses were performed nationally and by province. Odds ratios (OR) and hazard ratios (HR) were calculated for each year with 2006 as the reference and trends were evaluated in separate models using a linear term for year. We tested whether trends in outcomes varied across provinces by using an interaction term between province and year.
The Glasgow Coma Scale (GCS), respiratory rate and systolic blood pressure were missing for respectively 24%, 26% and 4% of the sample. The probability of missingness was highly correlated with variables in our models including age, injury severity, injury mechanism and transfer. Therefore, the missing at random assumption was considered plausible. We used multiple imputation to simulate missing data (11). An imputation model was used for each analysis model and included all independent
21
and dependent variables in that model. For each analysis we ran 5 imputations and used the Markov Chain Monte Carlo method (12).
6.7 Sensitivity analyses
We performed analyses excluding patients 85 years old, patients transferred from another hospital, and patients with missing physiological data. We also repeated analyses restricting the population to patients with severe TBI (AIS>4). Finally, we compared the results of analyses on mortality and hospital LOS with and without adjustment for comorbidities for the subset of observations that could be linked with hospital discharge data.
All analyses were performed using Statistical Analysis System (SAS) software, version 9.4 for Windows (SAS Institute Inc).
22
6.8 Results
Study population
47,935 patients were admitted with TBI in the study period. We excluded 507 (0.01%) patients coded dead on arrival, and 932 (0.02%) patients with missing data on sex, age, or injury severity. The final study sample included 46,496 TBI patients. Of these, 84% could be linked to hospital discharge data for analyses on readmission and ICU LOS.
Patients’ characteristics evolved during the study period (Table 1). We observed an increase in the proportions of patients ≥65 years old (32% in 2006 versus 41% in 2012), falls (41% in 2006 versus 51% in 2012) and patients with severe TBI (maximum AIS > 4; 35% in 2006 versus 42% in 2012). We noted a decrease in the proportions of motor vehicle collisions (MVC) (41% in 2006 versus 32% in 2012), and severe concomitant injuries (23 % in 2006 versus 17% in 2012).
Crude trends
Nationally, we observed a slight decrease in mortality (15.1% in 2006 versus 14.3% in 2012) and hospital LOS (median number of days [Q1-Q3]: 11 [6-23] in 2006 versus 10 [5-21] in 2012) during the study period. Readmission and ICU LOS remained stable.
Risk-adjusted trends
Nationally, we observed a 5% relative decrease in risk-adjusted mortality between 2006 and 2012 (OR=0.95 95% CI=0.92-0.98) (Figure 1) representing 144 fewer TBI deaths per year. The biggest decreases were observed in 2009, 2010 and 2011 (Figure 1). All provinces except Nova Scotia and Newfoundland-Labrador experienced a decrease in mortality. However, the trend was only statistically significant in Ontario (OR=0.95 95% CI=0.93-0.98) (Figure 2). Trends were statistically different across provinces (p-value for modification effect term = 0.03). No significant trend was observed for risk-adjusted 30-day unplanned readmission during the study period nationally or in any province (Figure 3-4).
Hazard ratios in Fig. 5 and 6 reflect the change in hazards of discharge over time. The national adjusted hazard of hospital discharge increased during the study period
23
(HR=1.02 95% CI=1.02-1.02, Figure 5), reflecting a reduction in hospital LOS (Figure 6). The only province with a significant decrease was Quebec (HR=1.03 95% CI=1.01-1.04). In ordinary least squares regression analysis, this represented a decrease of 9,000 days per year nationally and 7,000 days for Québec. Trends in other provinces were not statistically significant. However, trends in hospital LOS were statistically different across provinces (p-value for modification effect term <0.001).
We observed no nationwide trend in ICU LOS (HR=1.00 95% CI=0.99-1.01, Figure 8). However, there was a significant reduction in Alberta (HR= 1.05 95% CI=1.01-1.09, Figure 7). In ordinary least squares regression analysis, this represented a decrease of 700 ICU days per year. Trends in other provinces were not significant. Trends in ICU LOS were statistically different across provinces (p-value for modification effect term <0.001).
Sensitivity analyses
Results of sensitivity analyses led to the same conclusions as our main analyses (supplemental data file).
24
6.9 Discussion
In this pan-Canadian retrospective cohort study, we observed differences in the trends of clinical outcomes in TBI patients across Canadian provinces. Nationally, we observed decreases in hospital mortality and hospital LOS. Provincially, a significant decrease in mortality was observed for Ontario, a decrease in hospital LOS was observed in Quebec and a decrease in ICU LOS was observed in Alberta.
Our results could be explained by differences in the evolution of trauma systems over time and variations in trauma system configuration across provinces (4). A previous study observed a positive association between adherence to recommended trauma system components and lower hospital mortality across Canadian trauma centers(3). Provinces with the highest adherence to recommended components were British Columbia, Alberta, Québec and Ontario. Similarly, a study on trauma center catchment areas across Canada put Québec, Ontario, British Columbia and Alberta top of the list with between 67% and 87% of the population within a one-hour catchment area(5). The characteristics of trauma systems evaluated in these studies largely reflect rapid and appropriate access to trauma care, which would be expected to have a stronger influence on pre-hospital mortality or on population-based. However, these components may be reflective of trauma system care as a whole because the same provinces had decreases in mortality and hospital length of stay in our study, though many did not reach statistical significance.
Other factors that could have led to improvements in patient outcomes include adherence to best practice guidelines for TBI care (13) and more effective primary and secondary prevention programs over time(14). However, the introduction of Brain Trauma Foundation guidelines (13) would have been expected to lead to step changes in outcomes observed over all provinces and an improvement in prevention programs should have little impact on risk-adjusted hospital outcomes.
Our study has several strengths. We anticipate that our study provides excellent coverage of hospitalized TBI across the country, because TBI requires treatment in a hospital specialized in neurotrauma (level I or II trauma centers). The National Trauma Registry contains clinically relevant variables providing more robust risk adjustment
25
than hospital discharge data(15). Data is collected according to a common data dictionary, centralized nationally and data quality control mechanisms are extensive. In addition, registry coding methods did not change significantly between 2006 and 2012. Finally, we used competitive risks models to account for survival bias when assessing length of stay variables.
However, this study has some limitations. First, we had no information on pre-hospital deaths or deaths occurring in emergency departments of hospitals other than level I or II trauma centers. These are estimated to represent a large proportion of all TBI adult deaths. Given the differing access to care across trauma systems, provincial comparisons of mortality trends should be interpreted with caution. Second, we may have missed TBI patients treated in level III or IV centers or non-designated facilities. However, given that only level I and II centers have neurosurgical capacity and given the fact that this has not changed over time, we would not expect a significant number of cases of severe TBI to have been treated in other hospitals. Third, we had missing data on physiological variables (GCS, SBP, respiration rate). However, given that quantitative and qualitative evaluations suggested that data were missing at random and that the results of analyses excluding observations with missing data were similar to the main analysis using multiple imputation, we do not anticipate that residual confounding due to missing physiological data influenced our conclusions. Fourth, we only had data through 2012 because of the closure of the National Trauma Registry. Unfortunately, there is currently no national database gathering clinical data on injury admissions. Our study therefore represents the most up-to-date Canadian portrait of TBI outcomes using a national aggregation of provincial clinical data. Fifth, we had no information on withdrawal of life-sustaining therapies which has been shown to vary significantly across Canadian trauma centers(16). Finally, we had no information on medium and long-term outcomes including disability or quality of life, which are likely to be much more important to patients than length of stay or unplanned readmissions(17).
26
6.10 Conclusion
We observed improvement in TBI outcomes nationwide and provincial differences in trends between 2006 and 2012. Improvements in mortality represented 144 fewer TBI deaths per year in Canada between 2012 and 2006 including 84 fewer deaths in Ontario; 9,000 fewer hospital days in Canada including 7,000 days in Quebec; and 700 fewer ICU days in Alberta.
Future research should be oriented towards identifying the specific factors that could explain these provincial differences including differences in trauma system configuration. In addition, a population-based analysis including pre-hospital deaths is an essential step forward to a better understanding of disparities in trauma care across Canada. A sustainable solution to population-based data on injury is essential to improving Canadian injury care and reducing the burden of injuries in Canada. We should also strive to routinely collect data on patient important outcomes such as disability, return to normal activities and quality of life.
Abbreviations
TBI: traumatic brain injury (ies); DAD: Discharge Abstract Database; MED-ECHO: Maintenance et Exploitation des Données pour l'Étude de la Clientèle Hospitalière ; ICU : Intensive care unit ; LOS : length of stay ; AIS : Abbreviated injury scale; GCS: Glasgow coma scale; SBP: systolic blood pressure.
Acknowledgments
Parts of this material are based on data and information provided by the Canadian Institute for Health Information (CIHI). However, the analyses, conclusions, opinions and statements expressed herein are those of the authors and not those of CIHI. The authors also thank Amina Belcaid, Xavier Neuveu, Marie-Pier Patton, Coralie Assy, Valérie Porgo and Khadidja Maloum Boukar for their support in this project.
Funding
This study was supported by a Canadian Institutes of Health Research New Investigator Award (Drs Moore, Stelfox, and Turgeon), a Fonds de Recherche du Québec–Santé New Investigator Award (Dr Lauzier), and research grant 110996 from the Canadian Institutes of Health Research (Dr Moore).
27
Availability of data and materials
Available on request
Authors’ contributions
Study concept and design and data acquisition: Sawadogo, Moore Analysis or interpretation of data: Sawadogo, Moore, Tardif, Farhat Drafting of the manuscript: Sawadogo, Moore, Tardif
Critical revision of the manuscript for important intellectual content: Sawadogo,
Moore, Tardif, Farhat, Turgeon, Lauzier
Statistical analysis: Sawadogo, Moore
Administrative, technical, or material support: Moore, Canadian Institute for Health
Information
Conflict of Interest Disclosures:
None
Ethic approval
This study was approved by the Ethics board of the Centre Hospitalier Universitaire de Québec- Université Laval and the Commission d’Accès à l’Information.
33
6.11 References
1. International Brain Injury Association. Brain injury facts [Available from:
http://www.internationalbrain.org/brain-injury-facts/.
2. Victoria brain injury society. Statistics - traumatic brain injury is the number one killer and disabler of young canadians under the age of 40 2016 [Available from:
http://vbis.ca/statistics.
3. Lynne Moore DE, Sayed M Hamed, et al. Mortality in Canadian Trauma Systems :A multicenter Cohort Study. Annals of surgery. 2016;264.
4. Evans DC. From trauma care to injury control: a people's history of the evolution of trauma systems in Canada. Canadian journal of surgery Journal canadien de chirurgie. 2007;50(5):364-9.
5. Hameed SM, Schuurman N, Razek T, Boone D, Van Heest R, Taulu T, et al. Access to trauma systems in Canada. The Journal of trauma. 2010;69(6):1350-61; discussion 61.
6. Moore L, Stelfox HT, Evans D, Hameed SM, Yanchar NL, Simons R, et al. Trends in Injury Outcomes Across Canadian Trauma Systems. JAMA surgery. 2017;152(2):168-74.
7. Fu TS, Jing R, McFaull SR, Cusimano MD. Recent trends in hospitalization and in-hospital mortality associated with traumatic brain injury in Canada: A nationwide, population-based study. The journal of trauma and acute care surgery. 2015;79(3):449-54.
8. Ministère de la Santé et des Services Sociaux. Sources de données et métadonnées - MED_ECHO 2017 [Available from:
http://www.msss.gouv.qc.ca/professionnels/documentation-sources-de-donnees-et-indicateurs/sources-de-donnees-et-metadonnees/med-echo/
9. Institut Canadien d’Information sur la Santé. Métadonnées de la Base de données sur les congés des patients 2018 [Available from:
https://www.cihi.ca/fr/metadonnees-de-base-de-donnees-sur-les-conges-des-patients.
10. Fine JP, Gray RJ. A proportional hazards model for the subdistribution of a competing risk. Journal of the American statistical association. 1999;94(446):496-509. 11. Sterne JA, White IR, Carlin JB, Spratt M, Royston P, Kenward MG, et al. Multiple imputation for missing data in epidemiological and clinical research: potential and pitfalls. BMJ (Clinical research ed). 2009;338:b2393.
12. Moore L, Hanley JA, Turgeon AF, Lavoie A, Emond M. A multiple imputation model for imputing missing physiologic data in the national trauma data bank. Journal of the American College of Surgeons. 2009;209(5):572-9.
13. Brain Trauma Foundation. Guidelines for the Management of Severe Traumatic Brain Injury 4th Edition. 2016.
14. Moore L, Turgeon AF, Lauzier F, Emond M, Berthelot S, Clement J, et al. Evolution of patient outcomes over 14 years in a mature, inclusive Canadian trauma system. World journal of surgery. 2015;39(6):1397-405.
15. Institut Canadien d’Information sur la Santé. Fichier étendu du Registre National des traumatismes- résumé de la qualité des données pour utilisateurs externes. Ottawa; 2014.
16. Turgeon A , Lauzier F, Simard J, Scales D, Burns K, Moore L. Mortality associated with withdrawal of life-sustaining therapy for patients with severe traumatic
34
brain injury: a Canadian multicentre cohort study. CMAJ : Canadian Medical Association journal = journal de l'Association medicale canadienne. 2011;183(14):1581-8.
17. Canadian Institutes of Health Research. SPOR network 2018 [Available from:
35
7. Discussion du mémoire
7.1 Résumé des principaux résultats
Cette étude rétrospective pancanadienne sur les tendances des issues cliniques des TCC entre 2006 et 2012, a démontré une diminution de la mortalité et des durées de séjours hospitaliers au niveau canadien. On a également observé une diminution de la mortalité en Ontario, de la durée de séjour hospitalier au Québec et de la durée de séjour aux soins intensifs en Alberta.
7.2
Validité de l’étude
7.2.1 Validité interne
Biais de sélection
Tout d’abord, nous avons exclu de nos analyses le Nouveau Brunswick et la Saskatchewan du fait de l’incompatibilité des codes de sévérité utilisés dans ces provinces et ceux du NTR. Nous ne pouvions pas tirer de conclusions sur les tendances de ces provinces, mais leur contribution aux estimés nationaux auraient été minimes puisque ces deux provinces représentent de faibles proportions de la population Canadienne (2% pour le Nouveau Brunswick et 3% pour la Saskatchewan(35)).
Par ailleurs, le triage des patients admis dans les centres de niveau I et II peut avoir évolué à la suite des changements subis par les systèmes de traumatologie. Cette évolution dans le temps, aurait pu occasionner un biais de sélection car il est probable que la relation entre notre exposition (l’année d’admission) et nos résultats cliniques soit différente entre les patients qui n’étaient pas triés vers les centres de niveau I et II dans les premières années de l’étude et ceux qui le sont dans les dernières années de l’étude. Ce biais a potentiellement eu un impact sur les caractéristiques des patients, qui auraient changées au cours du temps. Cependant nous estimons que cet impact a été minimisé grâce à l’ajustement pour les caractéristiques des patients.
36 Biais d’information
Sur la variable d’exposition :
Notre variable d’exposition (l’année d’admission) est une variable codée de façon fiable dans les registres.
Sur les résultats cliniques :
La mortalité : Dans notre étude, la mortalité est définie comme étant le décès du patient à l’hôpital. L’information sur le décès est uniformément codée à travers le temps. Cependant la mortalité n’est pas évaluée sur une période fixe et seulement à l’hôpital. Néanmoins, une étude a montré que la définition de la mortalité selon le temps et le lieu avait peu d’impact sur les résultats car peu de décès sont recensés après l’épisode de soins aigus(36).
Les réadmissions non-planifiées à 30 jours : Dans notre étude, elles sont définies par le retour non planifié du patient dans les 30 jours suivant l’hospitalisation initiale, au sein de n’importe quel hôpital de soins aigus. Afin de cibler les réadmissions non planifiées, nous avons pris soin de les séparer des réadmissions dans les hôpitaux n’offrant pas des soins aigus, des transferts le même jour dans les hôpitaux de soins aigus, des chirurgies électives et des réadmissions pour examens(37). Cependant, une faible proportion d’admissions planifiées peuvent être restées dans notre étude, mais ces réadmissions auraient un impact minime sur nos estimés. Par ailleurs, comme pour la mortalité, nous avons étudié les réadmissions non planifiées, sans égard à la cause. Une étude précédente a montré que chez les individus de moins de 65 ans, un tiers des réadmissions à 30 jours sont liées à des complications potentiellement reliées au séjour index, un tiers à des blessures subséquentes et un tiers à d’autres diagnostics(37). Cependant, sans comité de révision des dossiers médiaux, il n’est pas possible de distinguer les réadmissions qui sont reliées à la qualité des soins de l’admission index (actions ou inactions incluant la prévention) à celles qui ne le sont pas.

![Tableau 2: Rapports de cotes ajustés de la mortalité pour TCC au Canada de chaque année par rapport à 2006 [OR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/63.1188.229.943.189.574/tableau-rapports-cotes-ajustés-mortalité-canada-année-rapport.webp)
![Tableau 3: Rapports de cotes ajustés des réadmissions pour TCC au Canada de chaque année par rapport à 2006 [OR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/64.1188.318.853.133.523/tableau-rapports-cotes-ajustés-réadmissions-canada-année-rapport.webp)
![Tableau 4: Rapports de hasard ajustés de la durée de séjour à l’hôpital pour TCC au Canada de chaque année par rapport à 2006 [HR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/65.1188.257.916.134.525/tableau-rapports-hasard-ajustés-séjour-hôpital-canada-rapport.webp)
![Tableau 5: Rapports de hasard ajustés de la durée de séjour aux soins intensifs pour TCC au Canada de chaque année par rapport à 2006 [HR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/66.1188.342.842.134.517/tableau-rapports-hasard-ajustés-séjour-intensifs-canada-rapport.webp)
![Tableau 6: Analyses de sensibilités sur les tendances globales de mortalité dans chaque province [OR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/67.1188.140.1037.219.469/tableau-analyses-sensibilités-tendances-globales-mortalité-province-ic.webp)
![Tableau 8: Analyses de sensibilités sur les tendances globales de durées de séjour hospitalier dans chaque province [HR (IC95%)]](https://thumb-eu.123doks.com/thumbv2/123doknet/2882764.73156/68.1188.140.1036.104.337/tableau-analyses-sensibilités-tendances-globales-durées-hospitalier-province.webp)