FACULTE DE MEDECINE
ETUDE DU PHENOMENE DE TOLERANCE A L'AMPICILLINE CHEZ HAEMOPHILUS INFLUENZAE A L'AIDE DU MODELE EXPERIMENTAL DE MENINGITE CHEZ DES
BEBES-RATS.
NATHALIE P. TREMBLAY
Thèse présentée pour l'obtention
du grade de maître ès sciences ( M. Sc. )
ECOLE DES GRADUES UNIVERSITE LAVAL
JUILLET 1987
RESUME
Depuis l'identif ication in vitro du phénomène de tolérance à Haemophilus de souches Hi de vérifier 'ampicilline chez 'évaluation in vivo ndispensable afin influenzae (Hi), tolérantes s'avérait leur implication thérapeutique. Cette étude comporte trois sections: 1) étude in vitro de souches d'Hi de
tolérante. Des courbes de chacune des souches ont été expérimental de méningite à Hib durée d'infection de 24 hrs modèle avec une durée d'infection
type b sensible, résistante et croissance et de létalité pour
faites. 2) utilisation du modèle chez des bébés-rats avec une et 3) utilisation de ce même
de 8 hrs.
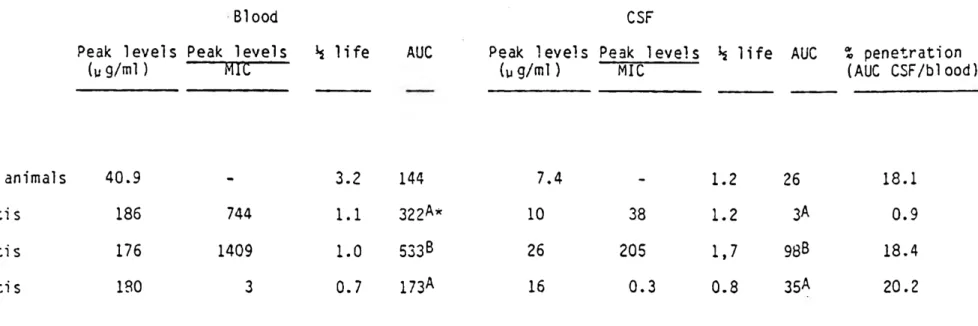
Le modèle de méningite à Hib chez les bébés-rats infectés depuis 24 hrs nous a permis de démontrer, in vivo, qu'une souche d'Hib tolérante survit plus longtemps qu'une souche sensible et ce, dans le sang et le LCR. De fait, la persistance de la souche tolérante est intermédiaire entre celle de la souche sensible et celle de la souche résistante. Même si la concentration d'antibiotique dans les deux compartiments (sang et LCR) était suffisante pour être bactéricide contre les souches non-tolérantes, l'ampicilline s'est avéré bactériostatique contre la souche tolérante. Le modèle de méningite d'une durée de 8 hrs donne sensiblement les mêmes résultats.
L'implication thérapeutique du phénomène de tolérance à l'ampicilline chez Hib reste à déterminer chez l'humain. L'investigation présente devrait inciter les cliniciens à réévaluer leur traitement des méningites à Hib tolérant. Les céphalosporines de 3‘ème génération sont déjà utilisées comme premier choix dans le traitement des méningites à Haemophilus i nf I uen z ae. Cependant les souches Hib peuvent être également tolérantes à ces nouveaux
- i i
-antibiotiques, pour évaluer souches d'Hib
D'autres études seraient donc l'efficacité de ces céphalosporines
tolérantes.
nécessaires contre des
direction du Dr. Michel G, Bergeron.
Le projet det recherche de cette thèse du département de micr obiologie-immunologie, faculté de médecine, a été effectué au laboratoire d'infectiologie du Chul, sous la
Des remerciements sincères pour le Dr. Michel G. Bergeron qui m'a offert l'opportunité d'acquérir des connaissances dans un domaine important de recherche.
Merci à projet, M.B. avec qui a développé minutie.
les diverses étapes de ce
Un gros merci pour l'assistante de recherche Julie L'Ecuyer. Sa compétence, son autonomie et sa patience ont permis de finaliser mes expériences avec succès.
Pour le personnel du laboratoire d'infectiologie, qui a m'aider avec gentillesse, je les remercie.
TABLE DES MATIERES
RESUME i
REMERCIEMENTS i i i
TABLE DES MATIERES V
LISTE DES FIGURES X
LISTE DES TABLEAUX X i
LISTE DES ABREVIATIONS X i i
CHAPITRE I: INTRODUCTION 1
CHAPITRE II: REVUE DE LITTERATURE 3
2.1 LES MENINGITES 3
2.1.1 Définition 3
2.1.1.1 Historique 3
2.1.1.2 Anatomie des méninges 3
2.1.2 Etiologie des méningites 4
2.1.2.1 Méningites pyogènes ou purulentes 4 2.1.2.2 Méningites â LCR clair 2.1.2.3 Méningites aseptiques 2.1.3 Symptomatologie 2.1.4 Pathogénèse 2.1.4.1 Transmission 2.1.4.2 Invasion 2.1.4.3 Facteurs de virulence 2.1.4.3.1 La capsule de type b 2.1.4.3.2 Les fimbriae 1 2.1.4.3.3 Le complément 1 2.1.4.3.4 La protéase de l'immunoglobuline A1 ôù ru ru 0 0 0 1 < ? > œ
-VI-2.1.5 Epidémiologie 1 4
2.1.5.1 Epidémiologie â l'échelle nationale 1 4 2.1.5.1.1 Répartition saisonnière 1 4 2.1.5.1.2 Répartition géographique 1 6 2.1.5.1.3 Répartition selon l'âge et le sexe 1 6
2.1.5.1.3.1 Age et immunité 1 6 2.1.5.1.4 Mortalité et létalité 1 8 2.1.6 Séquelles 1 8 2.2 HAEMOPHILUS INFLUENZAE 1 9 2.2.1 Historique 1 9 2.2.2 Classification 1 9 2.2.3 Habitat 2 O 2.2.4 Caractéristiques bactériologiques 2 0 2.2.4.1 Morphologie 2 O 2.2.4.2 Structures antigèniques 2 1 2.2.5 Caractéristiques de croissance 2 1 2.2.5.1 Exigences en hémine et NAD 2 1
2.2.5.1.1 Historique 2 1
2.2.5.1.2 Hémine 2 1
2.2.5.1.3 NAD 2 2
2.2.5.2 Milieux de croissance 2 3
2.2.5.3 Incubation 2 3
2.2.5.4 Aspect des colonies 2 3
2.2.5.5 Conservation 2 4 2.2.6 Infections associées à Hi 2 4 2.3 LE DIAGNOSTIC 2 4 2.3.1 Isolement du germe 2 4 2.3.2 Diagnostic de méningite 2 5 2.4 LE TRAITEMENT 2 6 2.4.1 Historique du traitement 2 6 2.4.2 Pénétration des antibiotiques 2 6
2.4.2.1 Solubilité lipidique 2 7
2.4.2.3 Gradient de pH 2 8 2.4.2.4 Liaisons aux protéines 2 8 2.4.2.5 Structure et poids moléculaire 2 8 2.4.2.6 Inflammation des méninges 2 8 2.4.3 Classification des p-lactamines 2 9
2.4.4 Traitement 2 9 2.4.5 Posologie 3 2 2.4.6 Etudes cliniques 3 2 2.5 LA PROPHYLAXIE 3 3 2.5.1 Chimioprophylaxie 3 3 2.5.1.1 Généralités 3 3
2.5.1.2 Aspects relatifs à la méningite 3 4 2.5.1.3 Utilisation de la rifampicine 3 4 2.5.2 Vaccin 3 5 2.5.2.1 Composition 3 5 2.5.2.2 Immunogénicité 3 5 2.5.2.2.1 Anticorps 3 5 2.5.2.3 Efficacité 3 5 2.5.2.4 Vaccins conjugués 3 6
2.6 MODELES DE MENINGITE CHEZ L'ANIMAL ET
ETUDES COMPARATIVES D'ANTIBIOTIQUES 3 6
2.7 LA RESISTANCE 4 2
2.7.1 Introduction 4 2
2.7.2 Mécanismes généraux de résistance aux
B-lactamines 4 2
2.7.2.1 B-lactamases 4 2
2.7.2.1.1 Origine des B-lactamases 4 2 2.7.2.1.2 Classification des B-lactamases 4 3 2.7.2.1.3 Inactivation enzymatique 4 5 2.7.2.1.4 Mécanisme non-hydrolytique (trapping) 45 2.7.2.2 Résistance intrinsèque 4 7 2.7.2.2.1 Altération de la perméabilité 4 7
- v i i i
-2.8 LA TOLERANCE 4 8
2.8.1 Introduction 48
2.8.1.1 Description 48
2.8.1.2 Origine de la tolérance 4 9 2.8.1.3 Tolérance phénotypique et génotypique 49 2.8.2 Mécanismes suggérés pour expliquer la
tolérance 49
2.8.2.1 Altération de la perméabilité 49
2.8.2.2 Altération des PBPs 4 9
2.8.2.3 Altération des autolysines 5O
2.8.2.4 Bactéries dormantes 5 O
2.8.3 Détection 5 1
2.8.3.1 CMI.CMB 5 1
2.8.3.1.1 Tolérance versus résistance 51 2.8.3.1.2 Problèmes techniques reliés à la
détermination de la CMB 52
2.8.3.2 Courbe de létalité 5 3
2.8.3.3 Nouvelles techniques 5 3
2.8.3.3.1 Détection avec disque 53 2.8.3.3.2 Gradient d'ampicilline en milieu solide54 2.8.3.4 Pourcentage de tolérance 5 4 2.8.4 Modèles expérimentaux chez l'animal 5 5
2.8.5 Etudes cliniques 5 5
CHAPITRE III: IMPLICATION THERAPEUTIQUE DU PHENOMENE DE TOLERANCE A L'AMPICILLINE CHEZ Hlb A L'AIDE DU MODELE EXPERIMENTAL DE MENINGITE CHEZ LES BB-RATS. 5 8 CHAPITRE IV: INFLUENCE DU PHENOMENE DE TOLERANCE
A L'AMPICILLINE DANS LE TRAITEMENT DE LA MENINGITE A Hlb CHEZ DES BB-RATS APRES
UNE INFECTION DE 8 HRS. 7 9
4.1 Résultats 8O
4.1.1 Inoculum 8O
4.1.2 Concentrations d'antibiotique 81
4.2 Discussion 87
CHAPITRE V: MENINGITE A Hlb CHEZ DES BB-RATS ET
CHAPITRE VI: CONCLUSION 9 3
BIBLIOGRAPHIE 1 00
- x
-LISTE DES FIGURES
Page
Figure 1. Essais de virulence avec modèle d'infection 11 expérimental.
Figure 2. Incidence annuelle moyenne de méningite à 1 7 Hi au Canada.
Figure 3. Mécanismes généraux d'action des 4 7 p-lactamines chez les grarn".
Figure 4. Concentrations de bac./ml dans le sang de 8 3 H395 (sen), H340 (toi), H158 (res) suite à
une injectiorl i.p. d'ampicilline 200 mg/kg.
Figure 5. Concentrations de bac./ml dans le LCR de 8 4 H395 (sen), H34O (toi), H158 (res) suite â
H340 (toi), H158 (res).
une injection i.p. d'ampicilline 200 mg/kg.
Figure 6. Concentration d'ampicilline dans le sang 8 5 après une unique dose i.p. de 200 mg/kg
chez des bb-rats infectés par H395 (sen), H340 (toi), H158 (res).
Figure 7. Concentration d'ampicilline dans le LCR 8 6 après une unique dose i.p. de 200 mg/kg
LISTE DES TABLEAUX
Page
Tableau 1. Caractères biologiques comparés du LCR dans 5 les méningites.
Tableau 2. Pathogènes responsables des méningites bac- 15 tériennes.
Tableau 3. Pénétration d'antibiotiques dans le LCR. 3 1
Tableau 4. Posologie recommandée pour une administra- 3 2 tion i.v. dans un traitement initial de mé
ningite bactérienne chez l'enfant.
Tableau 5. Modèles de méningite expérimentale. 3 7
Tableau 6. Classification des B-lactamases. 4 3
Tableau 7. Modèles expérimentaux étudiant la tolérance. 57
Tableau 8. Pharmacocinétique de l'ampicilline après 8 2 une infection de 8 hrs.
- X i i
-LISTE DES ABREVIATIONS
amp : ampicilline
bac./ml : bactéries par millilitre
bb-rats : bébés-rats
oc : degré Celcius
CAT : chloramphénicol acétyl transfêrase
CFU : nombre de colonies bactériennes
cm : chloramphénicol
Cmax : concentration maximale
CMB : concentration minimale bactéricide
CMI : concentration minimale inhibitrice
g : gramme
gl. bl. : globules blancs
h : heure
Hi : Haemophilus influenzae
hrs : heures i.e. : c'est-à-dire lgA1 : immunoglobuline A1 i.m. : intramusculaire i.n. : intranasale i.p. : intrapéritoneale i.v. : intraveineux jrs : jours LCR : liquide céphalo-rachidien ml : millilitre
NAD : nicotinamide adénine-dinucléo tide
PRP : polysaccharide polyribose-phosphate
SC : sous-cutané
SNC : système nerveux central
SSC : surface sous la courbe
- 1
-CHAPITRE I
INTRODUCTION
Le pathogène le plus souvent responsable de méningites bactériennes est Haemophilus influenzae de type b. La méningite est une urgence médicale et le traitement doit débuter le plus rapidement possible. De 3 à 5Z des patients souffrant de méningite ne survivent pas à l'infection, et des séquelles neurologiques sont observées chez 20 â 45Z des survivants.
Lorsque l'agent bactérien est inconnu, traitement consiste en une combinaison de antibiotiques soient, l'ampicilline et le chloramphénicol. Ce traitement s'avère un excellent choix chez les enfants âgés de 3 a 18 mois car les risques d'infection Hib sont plus élevés chez ce groupe d'âge. De plus, cette combinaison d'antibiotiques
l'émergence croissante de souches 2
â
a
Hib productrices de p-lactamase.
Il est à craindre dans le futur, qu'en plus des souches Hib p-lactamase positives ou même résistantes au chloram-phénicol, l'on devra composer avec une nouvelle forme de
par un antibiotique normalement bactéricide. Plusieurs
études in vitro [9,12,40,105] vivo
[13,33,38,49,61,103] ont démontré l'importance clinique du phénomène de tolérance chez d'autres espèces bactériennes.
Le phénomène de tolérance chez Hib a été décrit pour la première fois en 1981 au CHUL [9], Plusieurs antibiotiques
e t i n
vitro par cette forme de résistance mais sont affectés in
aucune étude in vivo n'a été faite afin d'évaluer l'implication thérapeutique de la tolérance des Hi aux antibiotiques. Le projet de recherche consistait donc â évaluer grâce à un modèle de méningite chez les bébés-rats, l'implication thérapeutique d'une infection â Hib tolérant.
- 3
-CHAPITRE II
REVUE DE LITTERATURE
2.1 LES MENINGITES
2.1.1 Définition
La méningite est l'une des maladies infectieuses les plus mortelles. Elle se définit comme étant une maladie inflammatoire des méninges résultant d'une invasion bactérienne, virale, parasitaire ou autre.
2.1.1.1 Historique
La méningite ou fièvre céphalorachidiennne décrite par Hippocrate voilà (ainsi nommée autrefois) fut
plusieurs millénaires. Cependant la première description dans la littérature médicale a été faite en 1805 par Vieusseaux [132].
2.1.1.2 Anatomie des méninges
Les méninges sont composées de trois (3) couches de tissu conjonctif qui enveloppent et protègent les
organes vitaux les plus fragiles de l'organisme: le cerveau et la moêlle épinière. De l'extérieur vers l'intérieur, elles se nomment respectivement la dure-mère, l'arachnoïde et la pie-mère. La dure-mère résistante et très épaisse (1 mm) s'applique directement sur la face interne du crâne. L'arachnoïde plus délicate est placée immédiatement en-dessous de la dure-mère, qu'elle tapisse intérieurement. Tout comme les pattes d'une araignée, elle envoie de fines travées conjonctives jusqu'à la pie-mère dont elle est séparée par l'espace sous-arachnoïdien ou se retrouve le céphalo-rachidien. La pie-mère est une membrane conjonctive extrêmement mince (0,1 mm) qui épouse les moindres contours du tissu cérébral. La riche vascularisation de cette membrane permet de nourrir le cerveau par sa surface [128].
2.1.2 Etiologie des méningites
2.1.2.1 Méningites pyogènes ou purulentes
Les méningites sont appelées purulentes lorsque le liquide céphalorachidien (LCR), obtenu après ponction lombaire, présente un aspect trouble (voir tableau 1). Les principales bactéries responsables sont le méningocoque, le pneumocoque, l'Haemophilus influenzae, les streptocoques du groupe B et le Listeria monocytogenes. Ensuite nous observons moins fréquemment, Escherichia COli, Klebsiella > Salmonella, Ser r at i a , P r o teus ,
Enterobacter, et P seud omonas. T oujours dans la catégorie des bactéries moins fréquemment responsables de méningite, il y a le Staphyloccocus aureus et
Staphylococcus le
(1) 11 peut y avoir une prédominance lymphocytaire avec listeria
t ab 163U 1 . CARACTÈRES BIOLOGIQUESCOMPARÉSDU L.C.R. DANS LESMÉNINGITES
Type de méningite Pression du L.C.R. (mmH20) Aspect du liquide Nombre de cellules Types cellulaires Protéines (mg/100 ml) Glucose de glycémie) Germes Pyogène habituellement élevée moyenne: & 300 légèrement trouble à purulent > 1 000 sauf au début 80% poly.U) 100-500 parfois > 1 000 < 50 dans 1/2 des cas
germes sur les frottis: - 50% en cultures: - 80% Tuberculeuse habituellement très élevée, > 500 tard dans l’évolution clair à légèrement trouble 25-100 parfois 500 ou plus prédomin. lymphocytaire excepté au début 100-200 au début, > 1 000 plus tard(2) < 50 dans 2/3 des cas B.K. rarement visibles; en cultures: - 50% Virale(3) normale ou légèrement élevée 100-150 clair à faiblement opalescent 5-300 jusqu’à 1 000 prédomin. lymphocytaire après 1er jour
50-100 habituellement normal culture nécessaire pour l’isolement Liquide normal 80-150 limpide 2 lymphocytes seulement
50 -50 aucun germe visible ni cultivable
i oi
i
(2) Particulièrement élevée s’il y a un blocage du L.C.R.
(3) On observe des nombres élevés de cellules (polynucléaires le 1er jour) avec un taux de protéines et une pression du L.C.R. élevés dans les oreillons, certai nes coxsackies B et d’autres cas de méningites aseptiques à enlérovirus. Elles peuvent imiter les méningites pyogènes. Dans la chorioméningite lymphocy taire il y a en général plusieurs centaines de milliers de lymphocytes dans le L.C.R.
2.1.2.2 Méningites à LCR clair
L'absence d'un liquide trouble n'élimine pas nécessairement une origine bactérienne. Le bacille de Koch
Pa11i d u m tuberculeuse), (méningite les Leptospires le Listeria, syphilitique), les induisent fréquemment le Treponema Brucellas et des méningites à clair. 2.1.2.3 Méningites aseptiques
Les méningites aseptiques se divisent en trois soient
parasitaires. Certains protozoair es tels
Pistolytica, les N aeg 1 e ri a, le Toxopla sma gondii, les plasmodiums, les trypanosomes peuvent occasionnellement attaquer le cerveau. Les virus impliqués plus fréquemment dans les cas de méningite sont les entérovirus et les virus de type Herpès, La cryptococcose (la plus importante), l'histoplasmose et la coccidioTdomycose sont les mycoses qui se compliquent plus fréquemment de méningites [3].
2.1.3 Symptomatologie
Le début des méningites bactériennes est en général brutal, incluant un frisson intense, fièvre â 40°C et oligurie. Le syndrome méningé comporte trois signes cliniques spécifiques: une raideur de la nuque, le signe de Kernig soit une résistance ou douleur dorsale lorsque le sujet essaie d'étendre sa jambe préalablement repliée jusqu'à la hanche et/ou le signe de Brudzinski correspondant à une flexion du genou suite à une flexion du cou.
La présentation clinique est souvent atypique et le clinicien doit être extrêmement prudent avec les
7
-alcooliques, les immunodéprimés, les sujets âgés ou débilités, chez qui la fièvre et même les symptômes cliniques de méningite peuvent f aire défaut. Les nouveaux-nés posent un problème de diagnostic encore plus difficile, car leur musculature axiale est généralement incapable de produire une raideur de la nuque; l'un des signes spécifiques du syndrome méningé. Une alimentation déficiente, de la fièvre, de l'anorexie, des
de l'apnée, de l'irritabilité et une certaine
vomissements, léthargie vont plutôt être considérés comme symptômes de la méningite chez les nouveaux-nés.
2.1.4 Pathogénèse
2.1.4.1 Transmission
La bactérie pathogène Hib, responsable de près de la moitié de toutes les méningites bactériennes, colonise généralement le nasopharynx. Ce microorganisme se transmet par gouttelettes (sécrétions orales). La probabilité de transmission chez les jeunes enfants en garderie est très forte. Chez les adultes, la probabilité de transmission peut être aussi augmentée dans les institutions de soins chroniques et les camps militaires [118]. Il ne faudrait pas oublier de citer l'incidence accrue dans les cas de méningites intra-f amiliales. Le risque de contracter une infection est augmenté de 400 à 1200 fois chez ces patients. T andis que de transmission d'Hib pour la population générale est de 1-5Z.
2.1.4.2
Hib colonise l'épithélium des
voies respiratoires supérieures et par la suite se dissémine aux méninges par la voie sanguine. La
principale source d'invasion antérieures effectuées chez les méningite résulte de la survie circulation sanguine [76]. L effectué par le foie et la important dans la survie d'Hib on ignore encore de quelle sanguine, suite à l'acquisition
es méninges. Des études animaux, ont démontré que la
de rares bactéries dans la e phénomène de clairance, rate jouerait ici, un rôle dans le sang [144]. Cependant façon Hib atteint la voie et la colonisation de ce microorganisme au niveau du nasopharynx [80,109]. Hib étant une bactérie non-mobile, il est possible qu'il existe une pénétration passive dans ou entre les cellules épithéliales des voies respiratoires. Une seconde hypothèse stipule que le transport s'effectuerait grâce à des cellules hôtes, telles que les macrophages. Les bactériémies pourraient également originer de fissures au niveau des muqueuses buccales ou pharyngées.
Lorsque les bactéries ont atteint le LCR, l'invasion est facilitée car les défenses du LCR sont insuffisantes. Les concentrations d'Ac et de complément du LCR sont très basses et même parfois absentes [122].
2.1.4.3 Facteurs de virulence
La virulence ou pathogénicité résulte de l'intéraction du microorganisme avec l'hôte. Cette notion de virulence, permet de comprendre pourquoi Hi peut causer une méningite. Hi possède plusieurs caractéristiques augmentant son pouvoir de pathogénicité. Un des facteurs qui semble bien défini est la capsule ou fimbriae qui se retrouvent à la surface des bactéries. Ces deux facteurs semblent faciliter l'adhésion des bactéries aux méninges. Plusieurs facteurs extérieurs tels la protéase bactérienne qui coupe ou neutralise l'immunoglobuline A1 et une déficience du complément pourraient également augmenter le pouvoir
pathogène des bactéries. La virulence bactérienne étant de nature multifactorielle, il est fort possible que d'autres facteurs non-identif iés existent. Notre connaissance des facteurs de virulence chez Hi semble être pour le moment, incomplète.
2.1.4.3.1 La capsule de type b
La carte génétique du chromosome d'Hi est déjà connue [73]. La carte génétique et la localisation du gène codant pour l'expression de la capsule b sont aussi définies. La localisation du gène correspond â un fragment d'environ 33 millions daltons. De plus, la région codante pour la capsule b contient des séquences répétitives. Ainsi en utilisant une sonde génétique provenant de cette régi.on, il a été possible d'identifier de nombreuses souches de type b provenant d'â peu près tous les continents [74].
Depuis l'avènement recombinant, il a été
des nouvelles techniques de DNA possible de démontrer l'importance de la capsule de type b pour exprimer la virulence de Hib.
D'après les observations de Margaret Pittman datant d'une cinquantaine d'années, les
méningites sont encapsulées virulence de la capsule, des
souches d'Hi causant des [4]. Pour mieux définir la techniques de DNA recombinant furent effectuées. Des gènes de virulence (correspondant capsule b) furent insérés par à l'expression de la
transf ormation, et l'on nota lors d'expérimentations, que la présence de ce gène de virulence était responsable de l'infection systémique chez l'animal (figure 1).
Grâce â cette expérience de génie génétique, le rOle critique, que joue la capsule b dans la virulence, a été déterminé. L'implication de la capsule b dans la virulence a
pu par la suite être évaluée par d'autres techniques de DNA recombinant. Ainsi des expériences ont été faites de façon à produire une mutation dans les gènes nécessaires à l'expression de la capsule b. Grâce â des mutations qui ont résulté en une perte du pouvoir pathogène d'invasion de la bactérie aussitôt restaurées par transf ormation, l'on a pu mieux définir le rôle de la capsule dans la pathogénèse de D'autres modèles animaux ont permis aussi de mettre en évidence l'importance de la capsule b.
bactéries encapsulées de type b persistent pour une période De plus lorsque des souris sont inoculées par voie intrapéritonéale (i.p.) avec différentes souches d'Hi, iI a été démontré que les bactéries encapsulées sont plus virulentes que les bactéries non-encapsulées [79]. Même . Si chez les bb-rats les souches encapsulées et non- encapsulées inoculées dans l'abdomen traversent le péritoine et se rendent à la circullation sanguine en 15 min, seules les
Fig. 1
ESSAIS
DE
VIRULENCE
AVEC
MODÈLE
D’
INFECTION
EXPÉRIMENTAL
inoculation intranasale colonisation asymtomatique
2.1.4.3.2 Les f imbriae
Ce n'est que depuis quelques années seulement que nous savons que Hi possède des fimbriae [100]. Leur mise en évidence provient du fait que certaines souches d'Hi isolées adhéraient au nasopharynx. Ces souches ont été mises en contact avec des globules rouges, car il été démontré
qu'une bactérie possédant des les
globules rouges humains de type O. Les cellules du pharynx permettent aussi de différencier les bactéries possédant des f imbriae des bactéries sans f imbriae. les bactéries avec fimbriae vont agglutiner les cellules du
a
ph ar y nx.
L'adhérence et la colonisation des surfaces épithéliales précèdent l'invasion du microorganisme pathogène [48]. Les f imbr iae permettent l'attachement de bactérie. L'inhibition de cette adhérence par des récepteurs analogues ou par des Ac anti-fimbriae prévient la colonisation, diminuant ainsi risques d'infection. Lorsque des souches d'Hib possédant des fimbriae sont inoculées par
intranasale chez des bb-rats, l'on peut induire une méningite, cependant les Hi une fois
sanguine, perdent leurs fimbriae. Cette suppression des fimbriae semble donc être un pré-requis important pour permettre l'invasion du pathogène.
2.1.4.3.3 Le complément
Le complément requis pour la bactèriolyse, Joue un rôle important dans la défense immunitaire contre Hib. Cependant lorsque partiellement inactivé suite â des délétions de certaines composantes par l'addition de venin de cobra [19,131,155], il peut augmenter la virulence de Hib. Des bb-rats chez qui l'on a induit une telle déficience
sont aux Hib et développent des
peut
plus sévères. réf léter l'incapacité complément à maintenir les (le nasopharynx) et/ou
Cette des bactéries un rôle bactéries) ainsi des susceptibilité engendrée animaux déficients en bactéries au incapacité site d'inoculation d'éliminer les de la voie sanguine. Le complément jouerait
protecteur des
a d'autres Ac, d'être
en limitant l'amplitude (taux
donc de bactériémies. mécanismes activés afin Cette protection de défense, d'assurer tel que la survie permettrait la de synthèse l'animal. bactériémies,
Le complément influence le taux de mais ne semble pas augmenter l'incidence des cas de méningites.
Enfin, tel que démontré par Zwahlen [155], les souches encapsulées sont plus résistantes à la lyse du complément que les souches non capsulées. Une déficience en complément et la présence d'une capsule favorisent donc doublement l'invasion des Hib.
aux cellules épithéliales des 2.1.4.3.4 La protéase de l'immunoglobuline A1 (IgAl)
L'IgAI est la principale imunoglobuline de quelques fluides, des sécrétions nasales et génitales et des muqueuses. La présence de cette lgA1 au niveau des muqueuses , suggèrent que la protéase de l'IgAI est un facteur de virulence. La protéase de l'IgAI confère un avantage biologique pour les infections à Hi, car Hi possède ce genre de protéases. L'IgAI inhibe l'adhérence bactérienne aux cellules épithéliales. L'enzyme protéase en bloquant l'activité de 1' lgA1, donne un avantage au microorganisme (Hi) d'adhérer
2.1.5 Epidémiologie
Les pathogènes responsables de méningite bactérienne varient selon l'âge du patient (voir tableau 2).
mentionnées peut varier selon la région, les patients et la situation épidémique.
demeure la bactérie avec le plus haut taux d'incidence de méningites dans les pays industrialisés. Haemophilus inf/uenza e causant des méningites est en général encapsulé et de type b.
2.1.5.1 Epidémiologie à l'échelle nationale
Maintenant si on regarde la situation â l'échelle nationale, très peu de données sont disponibles sur l'ampleur des infections à Haemophilus infiuenzae type b au Canada avant 1979, année où la déclaration de la méningite à Hib est devenue obligatoire dans tout le pays [141].
bactériennes signalées au Canada sont causées par Hib; 25Z sont à méningocoque et 9Z sont à pneumocoque.
2.1.5.1.1 Répartition saisonnière
Pour ce qui est de la
saisonnière au Canada, la méningite Hib se manifeste tout au long de l'année Cependant pour les Etats-Unis on observe une incidence plus élevée à l'automne [31].
-15-Tableau 2. Pathogènes responsables des méningites bactériennes.
AGE PATHOGENES LES
PLUS COURAMMENT RETROUVES PATHOGENES MOINS COURAMMENT RETROUVES bébés <1 mois E. COli Streptococcus du groupe B L i s t e r i a monocytogènes Pseudomonas aeruginosa S. au reus Streptococcus pneumoniae bébés H. influenzae S. a u r eu s
>1 mois S. pneumoniae bacilles
Gram-et N. meningitidis
enfants
adultes S. pneumoniae S. au reu s
N. meningitis bacilles Gram H aemophit u 5
influenzae Listeria monocytogènes
2.1.5.1.2 Répar tition géographique
Toutes les régions du Canada ont signalé des cas de méningite à Hib. Toutefois, les variations notées d'une province à l'autre sont importantes (figure 2). Il semblerait que ces différences reflètent les pratiques de déclaration des médecins plutôt que l'incidence véritable de la maladie.
2.1.5.1.3 selon l'âge et le sexe
Les méningites à Hi atteignent principalement jusqu'à l'âge de 5 ans. On note une
répartition 1,2:1.
2.1.5.1.3.1
accrue durant la première année de vie. La selon le sexe montre un
Age et immunité
rapport garçon:fille de
L'incidence des méningites à Hi selon l'âge peut s'expliquer par des variations du système immunitaire. Les adultes possédant des Ac contre Hi ont ainsi, une meilleure résistance aux infections dues à Hi. Ces Ac sont probablement présents grâce à une stimulation continuelle par une colonisation des voies respiratoires supérieures. Les nouveaux-nés et les bébés <6 mois ont aussi une bonne résistance aux infections à Hi car ils ont reçus leurs Ac de
leurs mères. Ainsi, la période aux
infections à Hi est lorsque les Ac provenant de la mère ont atteint un niveau très bas; cette période correspond approximativement au sixième mois de vie.
fig- 2 Incidence annuelle moyenne de méningite a Hi au Canada et dans les provinces, 1979-1984.
R a t e s p e r 1 0 0 00 0/ T a u x p o u r 1 0 0 0 0 0 h a b i t a n t s
2.1.5.1.4 Mortalité et létalité des cas de 0,5 période Depuis le de méningite â décès par million début de la Hi, soit 1969, d'habitants de 1969-1984. Pendant cette gistre en tout 65 décès et 1806 cas,
de 3,67.. Cependant on déclaration une moyenne été signalé même période, obligatoire nationale pour la on enre-ce qui donne un observe de taux de grandes différences d'une province â l'autre. Par exemple, le taux
a
létalité pour l'Alberta est de 0,37., celui de la de Colombie-Britannique est de avec un 8,57. et celui le 9,17. plus inquiétant, le Québec taux de létalité de
2.1.6 Séquelles
Très peu études ont été faites pour évaluer les séquelles possibles des méningites. Une étude datant de 1982, décrit les complications neurologiques des méningites bactériennes en utilisant la tomodensitométrie cérébrale (TACO). Cette étude a permis une meilleure visualisation des dommages anatomiques responsables des complications et des séquelles ultérieures . Cette étude a démontré que les séquelles sont souvent dues à des lésions vasculaires ou à une hydrocéphalie transitoire [115]. De plus, l'utilisation du TACO a permis de démontrer la grande fréquence des ramollissements cérébraux et de l'hydrocéphalie dans les méningites bactériennes. Plusieurs traitements préventifs ont été suggérés.
L'étude la plus récente et la plus complète a été f Alors
[29]. que les
par Ferry études faites ar
se sont limitées â l'analyse de quelques s' dernièr e étude décrit les différentes complication la plus fréquente fut la d'audition (207).
-19-D'après des études d'autopsies, la surdité associée aux méningites surviendrait lorsqu'il y a une dissémination et une invasion des cellules inflammatoires. Ces cellules inflammatoires se déplaceraient de l'espace subarachnoïdien â la cochlée, grâce au canal cochléaire.
2.2 H AEMOP H !LU S INFLUENZAE
2.2.1 Historique
Le bactériologiste allemand Robert Koch a été le premier à observer des bactéries du genre HaemophiluSt en examinant des exsudats de conjonctivite en Egypte (Koch 1883). Cependant l'isolement et la description d'une autre bactérie du genre Haemophilus par un collègue de Koch, Richard Pfeiffer, fut plus remarquée (Pfeiffer 1892). Le bacille de Pfeiffer été isolé de crachats purulents et de cultures de tissus pulmonaires provenant de patients atteints de grippe durant la pandémie de 1889 à 1892. Devant la fréquence de ce germe chez ces malades par rapport a celle observée chez les sujets bien portants, Pfeiffer pensa que cette bactérie était l'agent responsable de la grippe. Ainsi ce microorganisme été nommé Haemophilus infI uenz ae par américain de la Société des bactériologistes [51].
Par la suite, on s'aperçut assez rapidement qu'il existait un taux de porteurs élevé chez les sujets normaux et surtout que cette bactérie était responsable de méningites
a
a
purulentes ou de pneumonies (1899).
2.2.2 Classification
Haemophilus (grec. haemo= sang; philus = exigence). La position taxonomique du genre HaemoptiHus est proche de celle des Enterobacter iaceae et des Vibrionaceae, Ce sont des bactéries à Gram-, à métabolisme respiratoire et fermentatif [fundamentals of microbiology]. Le genre Haemophilus comporte 19 espèces et apparaît très
hétérogène [154].
2.2.3 Habitat
Les Haemophilus sont des parasites stricts des muqueuses de l'homme et de très nombreux vertébrés â sang chaud ou froid (poissons). Ils ne sont jamais rencontrés dans la nature. Les Haemophilus constituent approximativement 10Z de la flore bactérienne normale des voies respiratoires supérieures L'espèce prédominante est Haemophilus P a r ainf / uen z ae qui r epr ésen terait les trois-quarts de la flore des Haemophilus. Plus les patients sont âgés, moins Hi est présent au niveau du pharynx. La flore microbienne buccale contient quelques-unes des espèces d'Haemophilus.
2.2.4 Car actéristiques bactériologiques
2.2.4.1 Morphologie
Les Haemophilus à
microscopique des prélèvements pathologiques ou dans les cultures jeunes comme des bacilles à Gram-, toujours
souvent (0,5 à 2,4nmx0,2).
Ces bactéries peuvent être pléomorphes, surtout en cas de carence en facteur de croissance. Les Haemophilus sont des germes qui ne sporulent pas. Certaines souches d'Hi présentent une capsule qui augmente leur virulence ou des frimbriae qui leur confèrent des pr opr iétés
-21-hêmagglutinantes Au microscope électronique, la paroi des Haemophilus à la structure trilamellaire classique des bacilles à Gram .
2.2.4.2 Structures antigéniques
La structure antigénique a surtout été étudiée pour Hi. Une proportion importante des souches isolées des produits pathologiques présentent une capsule polyosidique. Ces polysaccharides capsulaires possèdent 6 variétés antigéniques nommées a,b,c,d,e
capsulaire b est de le et 6 plus f [101] Le type 2.2.5 Caractéristiques de croissance
2.2.5.1 Exigences en Hémine et NAD
2.2.5.1.1 Histor ique
En 1902, sang deux facteurs
fréquent et le plus
indispensables à la distingués par leur qu'un dénommé Lwof f la suite le facteur V le NAD.
2.2.5.1.2 Hémine
L'hémine
Ghon et Press ont reconnu de nature culture identifia le fut reconnu ou f erroprotoporphyrine thermostable dans le inconnue des Ce facteur comme facteur (15 min (X et V), Haemophilus n'est X â étant
x
et quen 1937, Par un coenzyme, est une â 120°C), entrant dans la composition de nombreuses enzymes de la chaîne r espir at oir e (cytochromes, nitrate-réductase). A uneconcentration de 0,1 |ig/ml d'hémine, la production des cytochromes par Hi est maximale. Le test des porphyrines est utilisé pour mettre en évidence les souches dépendantes des souches indépendantes du facteur X. Il existe aussi des disques de papier contenant le facteur X qui est déposé sur un milieu (déficient en facteur X) préalablement ensemencé. S'il y a une dépendance au facteur X, les colonies pousseront seulement à proximité du disque.
2.2.5.1.3 NAD
Le NAD ou facteur V (ou
adénine-dinucléotide) est le coenzyme de nombreuses déshydrogénases intervenant dans les processus de respiration ou de fermentation. Ce facteur est thermolabile (15 min à 120°C). L'exigence du NAD n'est pas une exigence spécifique des Haemophilus, puisqu'elle a été décrite chez certains Proteus, certains LactobaciHus, chez Micrococcus pyogènes et Bactèroides rumi nicol a.
La recherche de l'exigence en NAD peut se faire â l'aide de disques de papier contenant le facteur V déposé sur un milieu préalablement ensemencé et déficient en facteur V.
Les colonies ayant une exigence en NAD pousseront à X proximité du disque. Une autre façon d'identifier l'exigence
en NAD, est le phénomène de satellitisme.
Cependant, il ne faudrait pas oublier que d'autres bactéries, telles que Streptococcus et les Corynèbactèries peuvent montrer elles aussi un phénomène de satellitisme. Le pré-réquis pour la détection de ce phénomène est l'utilisation d'un milieu déficient en facteur V. Le milieu est ensemencé avec Hi et une strie de Staphylococcus aureus (possédant le facteur V), par la suite. Après une période d'incubation, les colonies visibles
près de la strie de Staphylococcus aureus, sont appelées des colonies d'Hi dépendantes du facteur V. Le phénomène de
proximité facteur V.
2.2.5.2
nutritifs apporte
correspond donc à croissance d'Hi â
du Milieux Hi Staphylococcus de croissance ne peut complémentés avec l'hémine et le NAD. au r eu s, fournissant le pousser que du sang de Cependant le des inhibiteurs du NAD, ce qui
cultures sur les milieux au sang meilleurs milieux d'isolement sont (15 min à 76-8O°C), qui
destruction des inhibiteurs cytochromes par hémolyse. plus souvent
globulaire, type
complémentées en facteurs
2.2.5.3 Incubation
Hi est une
sur des milieux mammifères qui sang frais contient explique l'irrégularité
frais. C'est pourquoi les milieux au sang présentent l'avantage de du Les sont de de des les cuit la NAD autres les et du milieux géloses Le vinthal, croissance bactérie aérobie ou relargage d'isolement â les purifiés. et sa de l'extr ait croissance est optimale dans des conditions telles que: atmosphère humide additionnée de 5-10Z de COg, température de 37°C et un pH de 7,4-7,8 [126]. La période d'incubation généralement recommandée est de 24 hrs.
2.2.5.4 Aspect des colonies
Hi donne sur gélose chocolat, après 24 hrs d'incubation à 37°C, des colonies convexes,
et translucides. Les souches encapsulées donnent souvent des colonies plus grosses, parfois muqueuses et à l'aspect
iridescent en tr ansillumination oblique. encapsulées et non-encapsulées sont
Les souches respectivement identifiées; S (smooth) et R (rough).
2.2.5.5 Conservation
demeurent la utilisées.
La conservation idéale pour des D'autres méthodes Les cellules bactériennes provenant
souches sont
d'Hi aussi d'un bouillon de culture de 24 hrs, sont congelées dans un milieu de conservation contenant 1OZ de glycérol, â une température de -60 à -80°C. Les souches peuvent aussi être conservées en effectuant des transferts périodiques sur géloses.
2.2.6 Infections associées à Hi
Hib est la principale cause de méningite bactérienne Hib est également responsable d'autres manifestations cliniques graves, notamment l'épiglottite, la cellulite, septicémie, l'arthrite aiguë suppurée, la péricardite et la pneumonie, lesquelles l'ostéomyélite,
peuvent apparaître simultanément. De plus, Hib et d'autres souches non-encapsulées sont parmi les principales causes d'otite moyenne et de conjonctivite.
2.3 Le diagnostic
2.3.1 Isolement du germe
précédées
Etant donné que les méningites à Hib sont souvent d'une bactériémie, le prélèvement sanguin est donc important pour l'identification du microorganisme. Cependant la ponction lombaire demeure le principal outil diagnostique.
Des prélèvements du nez et de la gorge sont aussi utilisés. Toutefois, il semblerait que les prélèvements nasaux sont peu efficaces pour l'isolement des souches d'Hib. De plus, les prélèvements de gorge doivent être bien effectués car la flore normale contient des HaemophUus.
Le transport des échantillons recueillis pour le laboratoire doit se faire le plus rapidement possible afin d'assurer la survie des microorganismes. Hi ne survit que quelques jours dans un milieu de transport.
La recherche du microorganisme responsable de l'infection est une étape importante dans les cas de méningites. Le pathogène provenant généralement d'un échantillon de LCR, est identifié par coloration Gram et cultures subséquentes. De plus, les antisérums commerciaux sont utilisés régulièrement pour l'identification sérologique.
2.3.2 Diagnostic de méningite
Le diagnostic rapide d'une méningite
Un diagnostic rapide permettra d'instaurer un traitement approprié dans les plus brefs délais afin de prévenir des séquelles neurologiques sévères ou la mort.
Les principaux tests utilisés sont détermination des taux de glucose, chlorures, protéines et d'acide lactique. On note aussi dans l'immuno-électrophorèse contre-courant, l'agglutination sur latex et Ac monoclonaux. Ces dernières techniques sont cependant moins
a
quelquefois à désirer [ 2 4,143 ].
2.4 Le traitement
2.4.1 Historique du traitement
Avant l'arrivée des antibiotiques, le traitement était basée sur deux principes. Des drainages du LCR par des ponctions lombaires répétées étaient effectuées afin de réduire la pression du LCR. Ce qui est considéré maintenant comme très nuisible. Le second, était un
du sérum hyperimmun. En 1913, Flexner rapporta 1,300 cas de méningites traitées â l'aide d'injections intrathécales de "sérum anti-méningé". Ce sérum apporta une diminution du taux de mortalité.
Vers la fin des années 1930 avec l'arrivée des agents antimicrobiens, tels les suifonamides, nota une diminution significative du taux de mortalité. A cette même période (1928) un dénommé Fleming observe les propriétés de lyse de la pénicillium dans une culture de staphylocoques. Cependant ce n'est qu'en 1938 qu'un groupe de chercheurs d'Oxford démontre proprié tés chimiothérapeutiques de la pénicilline L'ampicilline ne fut utilisée commme traitement de choix des méningites que vers les années 60.
Entre les observations de Fleming et l'utilisation de l'ampicilline, le professeur Guisseppe Brotzu découvrit en 1945 une souche de Cephalosporium a cremon iu m qui
gram+[8]. avant que ne soit
croissance aura fallu
de nombreuses bactéries gram“ et quand même une vingtaine d'années cette classe d'antibiotiques (les céphalosporines) commercialisée.
-27-Lorsque le SNC fonctionne
contrôle le flux de substances spécifiques et de fluides. La pénétration des antibiotiques dans le LCR dépend presque qu'exclusivement de la barrière hémato-encéphalique. La barrière hémato-encéphalique se situe entre le compartiment vasculaire et le LCR et est composée d'une membrane lipoprotêique [antibiotique 11]. Cette barrière est très résistante au passage de composés organiques étrangers. De nombreux facteurs limitent la pénétration de cette barrière, par un antibiotique [89,104].
2.4.2.1 Solubilité lipidique
Les agents antimicrobiens doivent passer au travers des membranes lipidiques avant d'atteindre les méninges. Plus un antibiotique sera soluble dans les lipides, moins il aura de difficulté à traverser la barrière hémato-encéphalique [119].
2.4.2.2
Le dégré d'ionisation influence la solubilité
d'un antibiotique. La est
augmentée pour des molécules non-ionisées d'un antibiotique donné. Plus le degré d'ionisation est faible par rapport au pH du plasma et du LCR, plus sera facilité le passage de la barrière hémato-encéphalique grâce à la solubilité lipidique augmentée.
Ces facteurs sont importants pour expliquer le faible passage de nombreux antibiotiques p-lactamines dans
Leur haut degré d'ionisation et lipidique, constituent d'importants
les méninges. Le chloramphénicol possède au pH physiologique une grande solubilité lipidique et un faible degré d'ionisation, lui conférant ainsi une bonne pénétration de la barrière hémato-encéphalique.
par des métabolites acides. Cette augmentation du gradient 2.4.2.3 Gradient de PH entre Il existe normalement le plasma (pH:7,4) et le un faible gradient de pH LCR (pH:7,3). Lorsqu'une méningite bactérienne est présente, le pH du LCR est abaissé
de pH va influencer le degré d'ionisation et aussi par conséquent la solubilité lipidique des fractions non-ion is é e s.
2.4.2.4 Liaisons aux protéines
Le degré de liaison aux protéines est l'un des paramètres qui peut influer sur l'efficacité d'une thérapie. Plus l'antibiotique se liera aux protéines plasmatiques, moins il pénétrera le LCR. L'efficacité d'un antibiotique est donc basée sur l'activité bactéricide de la fraction libre (non liée aux protéines) qui pénétre le LCR (exemple: l'ampicilline a un taux de liaison aux protéines de 20Z. et le chloramphénicol de 60Z) [107].
2.4.2.5 Structure et poids moléculaire
Une structure complexe et un poids moléculaire élevé diminueront l'habilité d'un antibiotique à pénétrer dans le LCR.
2.4.2.6 Inflammation des méninges
-29-pénétration des antibiotiques dans le LCR est, sans aucun doute, l'absence d'inf lammation. Plusieurs études, autant chez ranimai que chez l'homme ont démontré qu'une légère des méninges suffit à augmenter de façon significative la capacité de
traverser la barrière hémato-céphalique (voir tableau 3).
2.4.3 Classification des p-lactamines
voir annexe
2.4.4 T raitement
Les infections bactériennes du SNC requièrent pour la majorité des cas un traitement immédiat à l'aide d'antibiotiques. Le LCR ne contenant que seulement 0,17 de leucocytes et l'absence presque totale d'immunoglobulines en font un territoire pratiquement sans défense contre les infections.
Plus de 957. des cas de méningites bactériennes chez l'enfant étant causées par Hib, Streptococcus pneu monia e ou Nei sseri a meni ngitid is, le traitement initial doit donc être efficace contre ces bactéries. Depuis l'apparition de souches Hi résistantes à l'ampicilline en 1974, l'ajout du chloramphénicol s'est avéré nécessaire. Le traitement de premier choix devient donc l'ampicilline et le chloramphénicol [36,83]. Malheureusement avec l'arrivée des années 80, certaines souches d'Hi sont devenues résistantes au chloramphénicol et dans certains cas au chloramphénicol et à l'ampicilline [50,140,149],
L'arrivée des céphalosporines de troisième génération et de la céfuroxime ont permis une rê-évaluation du traitement initial des méningites bactériennes chez l'enfant.
Cef otaxime, ceftriaxone et cefuroxime sont trois céphalosporines efficaces contre les principaux pathogènes de méningite bactérienne [15,17,42,60,84,150]. Cependant aucune de ces céphalosporines n'est efficace contre la bactérie Listeria monocytogène s.
L'avantage des céphalosporines est qu'il
d'utiliser seulement un antibiotique au lieu d'une combinaison telle que, l'ampicilline et chloramphénicol. En utilisant qu'un seul antibiotique, on évite ainsi le risque de par le chloramphénicol. Le désavantage des céphalosporines est leur coût (de 2 à 4 fois plus élevé que la combinaison ampicilline et
donc, pour le moment le traitement de premier choix demeure
et sa nouvelles souches
chloramphénicol, lorsque le pathogène sensibilité aux antibiotiques sont connus. Les céphalosporines sont recommandées lorsque les d'Hi sont résistantes ou tolérantes à l'ampicilline.
-31-Tableau 3. Pénétration d'antibiotiques dans le LCR
Bonne pénétration Bonne pénétration mauvaise pénétration en absence seulement en
d'inflammation présence
méningée d'inflammation
méningée
chloramphénicol Pénicillines Aminoglycosides sulphonamides
trimêthoprim pénicilline G gentamicine co-trimoxazole ampicilline tobramy cine ticarcilline n e t i 1 m i c i ne azlocilline
mezlocilline
amikacine
Céphalosporines clindamy cine céfuroxime érythromycine céfotaxime moxalactam ceftriaxone cef tizoxime cef t azidime rifampicine vancomycine tétracycline
Tableau 4. Posologie recommandée pour une administration intraveineuse dans un traitement initial de méningite bactérienne chez l'enfant.
ANTIBIOTIQUE DOSE JOURNALIERE INTERVALLE ENTRE (mg/kg) LES DOSES (H) ampicilline 200 6 avec chloramphénicol 100 6 céfuroxime 225 8 cefotaxime 200 6 ceftriaxone 100 1 2 2.4.5 Posologie voir tableau 4 2.4.6 Etudes cliniques
Un relevé des nombreuses études cliniques publiées suggère que céfuroxime [84,145], ceftriaxone [15,60] et céfotaxime [5,17] sont les trois céphalosporines les plus utilisées comme traitement de la méningite â Hib, suite à un échec thérapeutique ou comme substitution au traitement standard ampicilline et chloramphénicol [36,104]. Céfuroxime (50 mg/kg), ceftriaxone (50 mg/kg) et
cêfotaxime (2 gr) ont des concentrations céphalorachidiennes
5,19-7,25 H g/ml.
Céf uroxime, une céphalosporine de seconde génération, s'est avérée aussi efficace que le traitement standard ampicilline et chloramphénicol pour le traitement de la méningite [88], Cependant cêfuroxime est moins actif que les céphalosporines de troisième génération. L'activité in vitro de ceftriaxone et de cêfotaxime sont 2 antibiotiques ont aussi démontré leur efficacité dans le traitement de la méningite chez l'humain [15,18,60,83,145].
2.5 Prophylaxie
2.5.1 Chimioprophy laxie
2.5.1.1 Généralités
La chimioprophylaxie se définit comme étant une méthode de prévention chez des sujets exposés à développer une infection. Avant l'emploi d'une chimioprophylaxie faut considérer: 1) le risque d'infection chez le malade 2) si la prophylaxie réduit la fréquence de l'infection 3) utiliser 4) la dose et l'intervalle entre les doses 5) la durée de la prophylaxie.
Les conditions idéales de l'emploi d'une chimioprophylaxie devraient être: 1) une infection due à une seule souche 2) lorsque susceptibilité des agents microbienne
infectieux aux antimicrobiens est constante 3) lorsque le groupe de malades exposés au risque est bien défini 4) lorsque la période de temps pendant laquelle le malade est exposé au risque est bien définie et relativement simple.
2.5.1.2 Risque d'exposition â la méningite
Depuis les sept dernières années, cinq études ont démontré qu'il a un risque important d'infection à Hib parmi familiaux des patients infectés [142], Le risque d'infection a été évalué de 100 à 400 fois plus élevé dans les contacts familiaux que dans le reste de la population. De plus, les cas secondaires
ont une
des contacts ménagers avec un patient déjà infecté) incidence plus élevée chez les enfants de moins de 4
y
ans.
2.5.1.3 Prophylaxie â la rifampicine
L'agent antimicrobien utilisé comme chimioprophylaxie est la rifampicine [59]. Cet antibiotique est indiqué après l'apparition de 1 à 2 cas secondaires de méningite. La posologie utilisée est de 20 mg/kg/jour pour une durée de 4 jours.
L'apparition de souches résistantes la rifampicine, a cependant compromis son utilisation. Des études ont démontré que la combinaison rifampicine et trimethoprime semble aussi efficace que l'utilisation de la rifampicine
à
combinaison de plus, permet de
souches Hi rifampicine résistante. Malgré la controverse, l'on recommande la prophylaxie chez les membres d'une même famille ayant < 4 ans.
Plusieurs auteurs ont toutefois noté que le faible taux de cas secondaires de méningite rend inutile l'emploi d'une chimioprophylaxie [3].
-35-2.5.2 Vaccin
2.5.2.1 composition
Le vaccin polysaccharidique contre Hib contient 25 p.g de polysaccharides capsulaires de type b purifiés, un polymère de ribose, de ribitol et de phosphate [81].
2.5.2.2 Immunogénicité
D'après l'étude finlandaise de Peltola et coll. [95], le vaccin induit une immunité chez les adultes et les enfants de 18 mois et plus. La réponse du vaccin est donc dépendante de l'âge. Et l'immunité acquise est spécifique aux bactéries de type b. Le vaccin empêche l'enfant d'acquérir l'infection mais il n'empêche pas l'enfant d'être porteur.
2.5.2.2.1 Anticorps
Le taux maximal d'Ac se développe en-dedans de 4 semaines [2]. Le taux minimal d'Ac qui est considéré comme protecteur est de 0,15 ng/ml.
2.5.2.3 Efficacité
pourraient être prévenues en administrant le
L'étude de Peltola [95] a démontré que le vaccin polysaccharidique contre Hib est efficace à 907. chez les enfants âgés de 24 à 71 mois. Le vaccin in'est pas efficaces chez les enfants de moins de 18 mois et démontre une efficacité douteuse chez les enfants âgés entre 18 et 23 mois. Bien que la plus forte incidence d' infections envahissantes à Hib se retrouvent chez les enfants de moins de 24 mois, environ le tiers de toutes les infections vaccin aux
enfants de 2 ans. 2.5.2.4 Vaccins conjugués efficace Etant donné pour le groupe que d'âge dont le
anti-Hib est moins risque de méningite plus élevé (<2ans), plusieurs investigateurs ont tenté d'augmenter son pouvoir immunogène. Les expériences les plus prometteuses utilisent un haptène conjugué au vaccin polysaccharidique [vaccin 10 référence 42]. Cette petite molécule immunogène ajoutée (haptène) augmente de façon significative la réponse immunitaire chez l'enfant. Plusieurs vaccins conjugués tels que les vaccins anti-Hib: diphtérie, anti-Hib:tétanos, anti-Hib:diphtérie CRM 197 ont été expérimentés. Ces vaccins conjugués se sont avérés plus immunogènes chez la souris, le lapin et le singe, que le vaccin polysaccharidique purifié. De plus, le vaccin conjugué à la protéine de la diphtérie est plus immunogène chez l'homme adulte que le vaccin anti-Hib non-conjugué.
2.6 Modèles de méningite chez l'animal et études comparatives d'antibiotiques
Le modèle de méningite expérimentale est utilisé très couramment pour faire des études comparatives d'antibiotiques. Afin d'alléger le texte, cette section est présentée sous la forme d'un tableau résumant les études relatives au modèle ( voir tableau 5 ).
TABLEAU 5: Modèles de méningite expérimentale
Auteurs
(année)
Animal
Voie d'inocu
lation
bactérie
(descrip
tion)
Inocul um
(CFU)
Antibiotiques
Traitement
Efficacité du traitement
Strausbaugh
lapin
grande
HI
10^
amp
i.v. en
(1977)
ci sterne
céfamandole
infusion
constante
+
Perfect
lapin
grande
HI
10*
amp
i.v. en
+
(1980)
ci sterne
cm
infusion
+
cotrimoxazole
constante
+
Perfect
lapin
grande
HI
10/
céfoperazone
i.v. en 1
+
(1981)
ci sterne
céfotaxime
seule dose
+
moxal actam
-triméthoprime/
sulfaméthoxazole
Scheld
lapin
grande
HI
10*
amp
sous-cutané
—
(1983)
ci sterne
(résistante à
amp + cm
-l'amp.)
aztréonam
+ pour HI
-tion)
McCracken Jr
1 apin
Grande
Strep.
10^-10'
Céfopérazone
iv. en 1
+
(1982)
ci sterne
pneumoniae
Céfuroxime
seule dose
-Ceftriaxone
+
Moxalactam
+
McCracken Jr
1 apin
Grande
Strep.
10^-10'
(1985)
ci sterne
pneumoniae
Ceftriaxone
iv. en 1
+
(sensible)
Pénicilline G
seule dose
+
Strep.
10^-10'
Imipenem
i.v. en
+
pneumoniae
Vancomycine
infusion
+
(résistante à
1 a
constante
pénicilline)
Beam Jr
1 apin
Grande
E. coli
10'
Am
i.v. en
(1980)
ci sterne
Cefamandole
infusion
-Cephalothine
constante
-Cm
+
Nol an
Lapin
Grande
E. coli
10*
Céfotaxime
+
(1982)
ci sterne
Céphalothine
-Moxalactam
+
Shibl
Lapin
Grande
E. coli
10*
Céfotaxime
i.v. en
+/-(1986)
ci sterne
Cm
infusion
-Péfl oxacine
constante
+
Decazes
lapin
Grande
E. coli
10*-1O
Ceftriaxone
Infusion constante
+
Voie d'inocu- bactérie Inoculum Antibiotiques Traitement Efficacité du traitement
lation
(descrip- (CFU)
tion)
Animal
Auteurs
(année)
Scheld
(1979)
lapin
grande
ci sterne
Listeria
monocytogenes
amp
10z
pénicilline
ri fampicine
i.v. en
infusion
constante
+
+
Strausbaugh
1 apin
grande
Proteus
10b
gentamicine
i .v . et i.m.
+
(1978)
ci sterne
mirabilis
Smi th
bb-rat
i .p.
HI
(1973)
McColm
bb-rat
i .p.
HI
10J-10° aztréonam
SS-*cutané
(1984)
céfotaxime
II II-ceftazidime
II II+
céfuroxime
II II-moxalactam
II II-Wieldermann
(1986)
bb-rat
i .p.
HI
1(P -10^
-
-Yogev
bb-rat
i .p.
HI
105
ampi+nafcill ine
i .p.
+
(1986)
(résistante
à T amp.)
Kim
(1984)
bb-rat
i .p.
E. coli
10z
amp+cm
SS-cutané
+
Kim
bb-rat
i .p.
E. coli
10z
céfotaxime
II II+
(1984)
latamoxef
II
IItion)
Ferrieri
(1980)
bb-rat
i .p.
Strep
groupe B
<10* --- ---
---Moxon
bb-rat
i .n.
HI
10/
(1974)
Moxon
bb-rat
i .n.
HI
10/
amp
i .p.
(1977)
(rési stante
à 1'ampi)
Wiedermann
bb-rat
i .n.
HI
10»
(1986)
Kim
bb-rat
ss.c.
Strep.
10»
Imipenem
+
(1985)
groupe B
Voie d'inocu-
bactérie
lation
(descrip
tion)
Animal
Auteurs
(année)
Inoculum Antibiotiques Traitement Efficacité du traitement
(CFU)
Felton
(1920)
chat
grande
ci sterne
HI
Wollstein
(1911)
souri s
et cochon
d'Inde
i .p.
HIB
Hamburger
(1955)
singe
grande
ci sterne
Hlb
Mas si p
(1979)
chien
grande
ci sterne
S. aureus
!
aucune donnée.
10z-10/
---1(P
Cefotaxime
i. v. en
infusion
constante
2.7 LA RESISTANCE
2.7.1 Introduction
L'utilisation massive de comme
traitement de premier choix des infections à Hib, entraîné depuis 1974, l'émergence de souches résistantes [22]. Le pourcentage des souches résistantes atteignant facilement 20Z aujourd'hui. Le mécanisme de résistance â l'ampicilline le plus répandu chez Hib est la production d'une enzyme: la B-lactamase [71,108,116]. Cette production de p-lactamase
a
est déterminée par des gènes généralement localisés sur des éléments extrachromosomiques appelés plasmides [30]. Cependant plusieurs études ont aussi rapporté des cas de souches Hib résistantes ne possédant pas de p-lactamase [63,90,91,134]. Il semblerait qu'une altération de la perméabilité ou des PBPs (penicillin binding proteins) soient à l'origine de ce type de résistance [72,94].
L'addition du chlor amphénicol pour le traitement des infections â Hib a permis de contrecarrer le phénomène de résistance à l'ampicilline. Cependant ici aussi, inous observons une augmentation des cas de résistance au chlor amphénicol [50,140].
2.7.2 Mécanismes généraux de résistance aux B-lactamines
2.7.2.1 B-lactamases
2.7.2.1.1 Origine des B-lactamases
L'une des hypothèses posée par plusieurs chercheurs, stipule que le rôle principal des B-lactamases ne serait pas de détruire les antibiotiques B-lactamines [30,106]. Ces chercheurs s'appuieraient sur le principal
-43-f ait que les p-lactamases ont été détectées dans des souches isolées bien avant l'utilisation thérapeutique des pénicillines en 1942. Cependant il faut se rappeler que la pénicilline a toujours existé puisqu'elle provient d'une moississure des plus répandues dans la nature.
T outef ois, il demeure plus plausible d'énoncer que le rôle principal et peut-être le seul des p-lactamases, est de protéger la bactérie contre les antibiotiques p-lactamines.
2.7.2.1.2 Classification des p-lactamases
suivent.
L'existence des plasmides (appelés facteurs R) codant pour les p -lactamases ont été identifiées dans les années I960 [65]. De ces enzymes, c'est le type TEM et plus particulièrement TEM-1 qui est le plus retrouvé et le plus répandu. Souvent par la suite, les types OXA, SHV-1 et PSE
La classification de Richmond et SyKes [85] est basé sur le profil d'inhibition des p-lactamases.
Tableau 6 Classification des p-lactamases
l. enzymes actives principalement contre les céphalosporines, inhibées par la carbénicilline, les pénicillines et quelques halopénicillates, non-inhibèes par l'acide clavulanique et le sulbactam.
PM 124,000-46,000
chez : E nterobacter, Morganella, Proteus vulgari s, Prov idenc i a, P seudomonas, Klebsiella, Serratia, Citrobacter
II. enzymes actives contre les pénicillines, innibées par l'acide clavulanique et les pénicillines isoxazoyl, non-inhibées par la carbénicilline.
PM : 25,000-30,000
chez : Proteus mirabilis, E scherichia coli
III. enzymes qui hydrolysent autant les pénicillines que les céphalosporines, possèdent une faible activité contre la carbénicilline, inhibées par le pCMB*, les pénicillines isoxazoyl, l'acide clavulanique et le sulbac tam.
PM : 17,000-19,000 nom : TEM, HSV-1, HMS
chez : E sch e ri c hi a coli Haemophilus Nei sser ia, Salmonella, Shigella, Pseudomonas
IV. enzymes qui hydrolysent autant les pénicillines que les céphalosporines, inhibées par l'acide clavulanique et le sulbactam, non -inhibées par les pénicillines , la carbénicilline et le pCMB
PM : 18,000-25,000
chez : Klebsiella, Branhamella
V. enzymes hydrolysant autant les pénicillines que les céphalosporines, les pénicillines isoxazoyl, inhibées par l'acide clavulanique.
PM : 12,000-32,000
nom : OXA-1,-2,-3, PSE-1,-2,-3,-4
-45-VI. enzymes hydrolysant mieux les céphalosporines que les
carbênicilline, le clavulanate, non-inhibées par céfoxitine. chez Bacteroides PCMB*: p-chloromercuribenzoate 2.7.2.1.3 Inactivation enzymatique initiée par bactériennes de la paroi fig.3) (chez L'action bactéricide l'inhibition qui catalysent cellulaire. Ces localisées au niveau les Gram" *).
des antibiotiques est d'un ensemble
les étapes finales enzymes sont les de
Après
cellulaire, forme
sites actifs des
d'enzymes d'assemblage PBPs (voir la membrane cytoplasmique avoir traversé des liens la paroi PBPs; ces covalents liens avec entraînent l'inactivation des PBPs. Ce complexe active un second groupe d'enzymes appelées autolysines ou muréines hydrolases. Les autolysines tueront la bactérie en brisant l'architecture de la paroi cellulaire (perforation de la paroi) [40].
Lorsqu'il y a présence de p-lactamases dans l'espace (chez les Gram ), l'antibiotique est inefficace, car il se fixe aux B-lactamases (qui hydrolysent ou non le noyau lactam de l'antibiotique) et non plus aux PBPs.
2.7.2.1.4 Mécanisme non-hydrolytique (trapping)
Le mécanisme non-hydrolytique se retrouve chez les bactéries Gram- possédant des B-lactamases inductibles appelées céphalosporinases. Ces B-lactamases
sont chromosomiques au lieu d'être plasmidiques. Inductibles car ces B-lactamases n'apparaissent qu'après mutation spontanée de certains gènes chromosomiques, ou après des bactéries à des concentrations sub-inhibitrices d'antibiotique.
La découverte de ce mécanisme, succède au développement et à l'utilisation des nouvelles céphalosporines de troisième génération. Les principaux microorganismes possédant des p-lactamases inductibles sont entérobactéries, Serratia et Pseudomonas. Le cêf amandole, le céfoxitine, le céfotaxime et le ceftriaxone sont inefficaces contre ces p-lactamases [112,113,114,115,133],
Le mécanisme non-hydrolytique mécanisme
d'inactivation enzymatique. Sa particularité réside dans le fait que la p-lactamase inductible, n'hydrolyse pas le noyau de l'antibiotique. La p-lactamase se fixe à l'antibiotique qui demeure intact. La p-lactamase ne fait que "capturer” l'antibiotique, le rendant ainsi non-disponible pour se fixer aux PBPs [111,112].
* Chez les Gram+, les p-lactamases sont sécrétées à de la cellule bactérienne L'antibiotique est donc détruit avant même de rentrer en contact avec la paroi cellulaire. Ce concept nécessite une plus grande quantité d'enzymes car les 0-lactamases doivent diffuser à l'extérieur de
-47
-fig.3 Mécanisme généraux bactéries Gram-,
d'action des p-lactamines chez les
BACTÉRIE SENSIBLE
BACTÉRIE RÉSISTANTE
i Antibiotiques Lipopolysaccharide Phospholipide Lipoprotéine Peplidoglycan Espace périplasmique Membrane cytoplasmique Inhibition du signal enzymatique 2.7.2.2 Résistance intrinsèque 2.7.2.2.1 Altération de la perméabilité
Chez les bactéries Gram-, les molécules antimicrobiennes peuvent traverser la membrane externe par des pores (protéines appelées porines) [86,153], Cette forme