CHU DE BORDEAUX
Evaluation de l’état de santé mentale des patients âgés de
10 à 15 ans aux urgences pédiatriques du CHU de
Bordeaux.
Mémoire de Diplôme Interuniversitaire Médecine et Santé de l’Adolescent
Dr GRANDGEORGE Léa
26/06/2018
1
Table des matières
Table des matières ... 1
1.
Introduction ... 3
1.1.
Importance de la santé mentale à l’adolescence ... 3
1.2.
Particularités de l’adolescence ... 3
1.3.
Principaux troubles à l’adolescence ... 3
Troubles de l’humeur ... 3
Conduites à risque ... 3
Troubles du déficit de l’attention et de l’hyperactivité ... 4
1.4.
Intérêt d’un repérage aux urgences et état actuel des connaissances ... 4
1.5.
Hypothèses ... 5
1.6.
Objectifs : ... 5
Objectif principal : ... 5
Objectifs secondaires : ... 5
2.
Méthodes ... 5
2.1.
Population d’étude ... 5
Critères d’exclusion ... 6
2.2.
Mode de recueil et Variables recueillies ... 6
Mode de recueil et de conservations des données ... 6
Données recueillies ... 6
2.3.
Critères de jugement ... 7
2.4.
Echantillonnage ... 7
2.5.
Analyse statistique ... 7
3.
Résultats ... 8
3.1.
Diagramme de flux ... 8
Figure 1. Diagramme de flux ... 8
3.2.
Description des variables recueillies ... 8
Variables quantitatives ... 8
L’ensemble des variables quantitatives sont décrites avec leur médiane et ses premier et troisième
quartiles correspondants. ... 8
Variables qualitatives ... 9
Tableau 1. Description de la population ... 10
3.3.
Difficultés rapportées par les enfants/adolescents ... 12
Existence de difficultés ... 12
2
Adolescents ... 13
3.5.
Parents ... 15
3.6.
Tableaux de correspondance ... 16
Correspondance résultats questionnaires adolescents et parents ... 16
Correspondance évènement traumatisant enfant et évènement traumatisant parents ... 16
Correspondance entre les catégories de motifs de consultation et le sexe ... 17
3.7.
Analyse multivariée ... 17
4.
Discussion ... 19
4.1.
Commentaires sur les résultats ... 19
Score risque adolescent ... 19
Recherche de facteurs de risque associés ... 20
4.2.
Limites de l’étude et biais de l’étude ... 21
Taux de participation : ... 21
Taille de la population ... 21
Age ... 21
Heures de passage : ... 21
Confidentialité : ... 21
Questions mal comprises : ... 22
4.3.
Propositions ... 22
5.
Conclusion :... 23
6.
Références ... 24
3
1. Introduction
1.1. Importance de la santé mentale à l’adolescence
Dans son dernier rapport, l’Organisation Mondiale de la Santé (OMS) estime à 1,2 millions le nombre d’adolescent de 10 à 19 ans décédés en 2015, soit plus de 3 000 jeunes par jour (1). Ces décès sont évitables pour la grande majorité. En effet, les accidents de la route sont la première cause de mortalité (115 000 décès en 2015) (1). Les suicides et les morts accidentelles dues à des actes auto-agressifs représentent la 3ème cause de décès (67 000 décès en 2015) (1). Les troubles du comportement représentent une cause majeure chez l’adolescent de mortalité, et leur santé est par conséquent un problème de santé publique à l’heure actuelle pour l’Organisation Mondiale de la Santé.
1.2. Particularités de l’adolescence
L’adolescence est une période de grande vulnérabilité psychoaffective pouvant menacer la santé. Les principales problématiques sont les conduites à risque, les risques de passage à l’acte ainsi que les risques d’installation de troubles psychiatriques.
Le mal être de l’adolescent n’est pas toujours évident. Il se manifeste tantôt de manière très explosive avec des épisodes d’agitation aigue, de scarifications, de tentatives de suicide ou encore d’alcoolisations aigues, tantôt de façon détournée tel que le déni, les troubles somatoformes (malaises à répétition, troubles neurologiques aspécifiques, douleur chronique) ou encore les traumatismes à répétition (2).
Les adolescents sont rarement demandeurs d’aide. En effet, l’admission aux urgences est la plupart du temps une demande de la part des parents (3).
1.3. Principaux troubles à l’adolescence
Troubles de l’humeur
Les manifestations de la dépression chez l’adolescent ne sont pas toujours aussi évidentes que chez l’adulte (4). La maladie dépressive est rarement exprimée directement par une humeur triste. En effet, elle peut se traduire par des états d’irritabilité (colère, réactions disproportionnées à des frustrations minimes), d’agitation
(instabilité motrice, fugue), somatisation (malaise, douleur abdominale), troubles du comportement alimentaire, troubles du sommeil, pensées négatives (dévalorisation, sentiments d’impuissance, désespoir, manque d’estime de soi), retrait familial et social (décrochage scolaire), idées suicidaires ou fascination pour la mort (4).
Le trouble dépressif à l’adolescence est fréquent avec une prévalence de 5 % (1). C’est la 3èmecause de maladie et d’incapacité chez les adolescents. La moitié des troubles de santé mentale à l’âge adulte font leur apparition avant 14 ans, mais la plupart des cas ne sont ni dépistés ni traités (1). Les tentatives de suicides sont
majoritairement le fait de filles (phlébotomie ou intoxication médicamenteuse volontaire), alors que les suicides réussis sont le fait des garçons et correspondent à des actes plus violents (défenestration, pendaison).
Conduites à risque
L’adolescence est également la période lors de laquelle le sujet est le plus vulnérable à la prise de risque. Cette période transitionnelle donne lieu à l’expérimentation d’un grand nombre de comportements dont certains sont considérés comme dangereux pour la santé.
4
Les conduites à risque à l’adolescence regroupent quatre grands types : sexuelles, sportives, consommation de toxiques, conduites à risque en véhicules motorisés (5).
Troubles du déficit de l’attention et de l’hyperactivité
Les troubles du déficit de l’attention et de l’hyperactivité (TDAH) bien que connu pour les enfants plus jeunes touche aussi également les adolescents.
Le TDAH repose sur 3 types de manifestation : déficit attentionnel, hyperactivité motrice et impulsivité. Le diagnostic est clinique. Il existe des échelles diagnostiques : échelle de Conners et de Brown (6), (7), (8), (9). La prise en charge s’articule sur un traitement médicamenteux et un suivi pédopsychiatrique.
1.4. Intérêt d’un repérage aux urgences et état actuel des connaissances
La proportion d’adolescents aux urgences est plus importante que celle qu’ils représentent dans la population générale (10). Ceci peut paraître paradoxal puisque l’adolescence est la période de la vie où l’on pourrait penser que l’individu est le moins malade. Ceci reflète la problématique du risque et du caractère souvent particulier de l’expression de la demande de soins chez les adolescents. Neuf adolescents scolarisés sur dix consultaient au moins une fois par an un médecin (2). La proportion non négligeable d’enfants consultant les urgences plusieurs fois dans l’année ainsi que les horaires tardives de consultation (entre 16h et 20h) suggèrent l’utilisation de celles-ci comme potentiel premier recours (12). Il paraît donc essentiel lors d’un passage aux urgences de repérer ceux qui vont mal.
Plusieurs études ont été menées concernant le repérage des conduites à risque et l’évaluation de récidive (15), (18).
En 2009, l’équipe de Marcelli a réalisé une étude au sein des urgences des hôpitaux de Poitiers et de
Châtellerault cherchant à évaluer, à l’aide du questionnaire ECARR, le risque de récidive chez les adolescents à la suite d’un traumatisme. Sur 350 jeunes accidentés âgés de 12 à 20 ans, un adolescent sur deux présentait des troubles du sommeil, 45 % des garçons et 27,5 % des filles avaient une consommation régulière de toxiques. Quatre adolescents sur cinq déclarent avoir subi auparavant au moins un accident ayant nécessité une intervention des urgences (18) pour la plupart dans les deux dernières années.
L’équipe de Stheneur a réalisé une étude également à l’aide d’un questionnaire, dans trois services d’urgence d’Ile-de-France, en 2010 (15). 346 adolescents, âgés de 13 à 17 ans, consultant aux urgences, quel que soit le motif, ont été inclus. 20 % d’entre eux présentaient des symptômes dépressifs modérés et 10 % des
symptômes dépressifs sévères. Ils consultaient en majorité pour des traumatismes et moins de 10 % pour des problèmes psychiatriques aigus.
De plus, une étude a montré que parmi les adolescents ayant fait une tentative, un grand nombre d’entre eux s’étaient déjà présentés aux urgences pour des accidents à répétition, pour des troubles somatiques, des malaises dans les deux dernières années (22).
Concernant les TDAH, Maxson, en 2009, a comparé deux groupes d’enfants âgés de 6 à 12 ans admis aux urgences pour des blessures et des pathologies communautaires comme l’appendicite. Dans le groupe « blessés », il y avait 3,25 fois plus d’enfants positifs au dépistage du TDAH (23). Une autre étude menée par Pittsenbarger en 2009 cherchant à comparer la fréquence des TDHA non diagnostiqués chez les enfants blessés et les non blessés se présentant aux urgences pédiatriques a montré que la proportion était la même dans les deux groupes (24).
5
A l’heure actuelle, dans la littérature, il existe peu d’études concernant l’évaluation globale de la santé mentale des enfants de 10 à 15 ans consultant aux urgences pédiatriques quel que soit leur motif de venue.
1.5. Hypothèses
Nous faisons les hypothèses suivantes :
- Une proportion importante d’adolescents se présentant aux urgences serait à risque de trouble psychologique ou pédopsychiatrique.
- Parmi eux, une proportion importante d’adolescents auraient un motif initial de consultation aux urgences pédiatriques énoncé par les parents ne relevant pas de façon évidente de mal être (les malaises, douleurs, troubles neurologiques aspécifiques, traumatismes à répétition etc.).
- le risque global de mal-être serait supérieur lors de consultations répétées aux urgences.
1.6. Objectifs :
Objectif principal :
Evaluer l’état de santé mentale des patients âgés de 10 à 15 ans admis aux urgences pédiatriques.
Objectifs secondaires :
- Identifier des facteurs liés à l’état de santé mentale des patients âgés de 10 à 15 ans admis aux urgences pédiatriques.
- Identifier lors d’un passage aux urgences pédiatriques les adolescents les plus à risque de troubles de santé mentale.
- Estimer la proportion des enfants de 10 à 15 ans qui souffrent de mal-être.
2. Méthodes
Il s’agissait d’une étude prospective, monocentrique, non interventionnelle menée aux urgences pédiatriques de Bordeaux sur une période 20 jours (du 11 avril 2018 au 30 avril 2018). Cette étude était réalisée à l’aide d’un questionnaire donné aux enfants et ainsi qu’à leurs parents basé sur le Strengths and Difficulties Questionnaire (SDQ).
2.1. Population d’étude
La population d’étude était l’ensemble des enfants consultant aux urgences ayant les critères suivant :
Critères d’inclusion
- Enfants, sachant lire et écrire le français ou l’anglais ; - âgé de 10 à 15 ans et 3 mois inclus ;
6
- consultant aux urgences pédiatriques de Bordeaux sur la période d’étude ; - consentant à l’étude ;
- dont le ou les parents présents aux urgences parlent français ou anglais ; - dont au moins un des deux parents consent à l’étude.
Critères d’exclusion
- adolescents confiés à l’Aide Sociale à Enfance ;
- absence d’un représentant légal aux urgences pédiatriques lors de la consultation ; - absence du consentement d’un ou des parents ou de l’enfant.
2.2. Mode de recueil et Variables recueillies
Mode de recueil et de conservations des donnéesUn auto-questionnaire était adressé aux enfants et aux parents des enfants ayant les critères d’inclusion au moment de leur passage aux urgences. Il était distribué au moment de la consultation et rendu aux urgences avant leur départ du service. Le temps estimé pour remplir le questionnaire était de 5 à 10 minutes.
La non-opposition des parents et des enfants étaient recueillies avant de proposer les questionnaires.
Nous avons recueillis des informations à l’aide des questionnaires adressés aux parents et aux enfants ainsi que dans le dossier médical informatique.
Les questionnaires étaient nominatifs afin de pouvoir le relier au dossier informatique correspondant à l’enfant.
Les données médicales informatiques ont été extraites du logiciel DxCare utilisé au CHU de Bordeaux. Nous y avons recueillis la date et l’heure d’admission, l’âge du patient, le sexe, les motifs d’admission notés par l’équipe d’accueil des urgences, le diagnostic de sortie, le nombre d’admissions antérieures ainsi que les motifs de ces passages précédents, les antécédents de pathologies chroniques (somatiques et pédopsychiatriques). Nous avions considéré que ces données pouvaient également être associées à l’état de santé mentale de l’enfant.
Données recueillies
Le questionnaire utilisé était le Strengths and Difficulties Questionnaire (SDQ) établi par Goodman en 1997 (25). Il permet d’évaluer le comportement et la capacité d’adaptation des enfants et des adolescents. Il comprend une partie destinée à l’enfant, et une partie destinée à ses parents. Il regroupe 5 grandes parties composées chacune de 5 items portant l’anxiété et la tristesse (Emotional symptoms), les comportements agressifs, d’opposition ou antisoscial (Conduct problems), l’agitation, la distraction et l’impulsivité
(Hyperactivity/Inattention), les relations avec les autres, la solitude, la victimisation (Peers problems) et enfin l’empathie et la gentillesse (Prosocial behavior). Ce questionnaire a été validé dans de nombreux pays anglo-saxons et est utilisé dans de nombreux pays (26). Il existe dans de nombreuses langues. La version française est validée (27).
Plusieurs propositions sont faites auxquelles le participant doit répondre par une des trois réponses suivantes : « pas vrai », « un peu vrai », « très vrai ». Ces trois réponses correspondent aux scores successifs : 0, 1 et 2. La somme totale évalue l’état de santé mentale globale de l’adolescent. De 0 à 15, le score représente un état de santé globale normal, de 16-19 un état limite et de 20 à 40, un état à risque.
7
Afin d’évaluer la situation de l’enfant de manière globale et les potentiels facteurs associés à son état de santé mentale, nous avons ajouté aux questionnaires des questions supplémentaires. En effet, tous les enfants ou adolescents n’ont pas forcément des troubles psychiatriques mais peuvent se sentir mal du fait de
problématiques sociale, éducative, familiale ou du fait l’existence d’une pathologie chronique ou d’un événement traumatisant.
Par conséquent, les questions supplémentaires portent sur le nombre de frères et sœurs, la situation conjugale de ses parents, l’existence d’un événement récent marquant,un diagnostic de maladie récent dans son entourage, la notion de diffusion d’images de son corps qui aurait pu le mettre mal à l’aise, une consommation d’alcool et de tabac.
Nous avons demandé spécifiquement aux parents si leur enfant était connu pour des pathologies chroniques, s’il avait des antécédents médico-chirurgicaux, s’il avait déjà eu des fractures (nombre et âge), des points de suture, des accidents de la vie courante (intoxication, brûlure, etc). Nous leur avons demandé également s’ils avaient déménagé depuis la naissance de l’enfant, s’il y avait eu un évènement récent dans leur entourage qui aurait marqué leur enfant, s’il y avait des antécédents de pathologie psychiatrique dans la famille.
Dans le dossier médical informatique, nous avons recueillis la date, l’heure, l’âge du patient, le sexe, les motifs d’admission notés par l’équipe d’accueil des urgences, le motif d’admission, le diagnostic de sortie, le nombre d’admissions antérieures ainsi que les motifs de ces passages précédents, les antécédents de pathologies chroniques (somatiques et pédopsychiatriques).
2.3. Critères de jugement
Le critère de jugement principal était le score global du Strengths and Difficulties Questionnaire. Il était considéré comme normal entre 0 et 15, limite entre 16 et 19, à risque entre 20 et 40.
2.4. Echantillonnage
Nous avons réalisé notre étude sur 8 jours en dehors de période de vacances scolaires et 12 jours pendant les vacances scolaires.
2.5. Analyse statistique
La moyenne, ainsi que la médiane et l’intervalle interquartile étaient rapportés pour les variables quantitatives. Les données qualitatives étaient rapportées en pourcentage.
Une analyse ayant pour objectif d’analyser le résultat du score global de Strengths and Difficulties
Questionnaire ont été réalisée en fonction de l’âge, du sexe, de l’existence d’une pathologie chronique, des
catégories de motif de sortie (médecine, traumatologie et souffrance psychique), des vacances scolaires, du nombre de passages antérieurs, d’un déménagement, du statut conjugal des parents, de l’existence d’un fratrie, de l’existence d’un événement traumatisant, d’une consommation d’alcool et/ou de tabac, d’un sentiment de mise en danger, d’antécédents de fracture, de points de suture, d’accident domestique, antécédents psychiatriques familiaux et l’existence d’un diagnostic récent de maladie dans l’entourage. Le score était alors divisé en deux parties : à risque et normal/limite. Une régression logistique multivariée a été effectuée dont la variable à expliquer était le score du SDQ (à risque versus normal ou limite).
8
3. Résultats
3.1.
Diagramme de flux
Figure 1. Diagramme de flux
3.2. Description des variables recueillies
Variables quantitatives
L’ensemble des variables quantitatives sont décrites avec leur médiane et ses premier et troisième quartiles correspondants.
Age
L’âge moyen était de 12 ans avec une médiane de 12 ans (q1 11 ans, q3 13,9 ans). Le plus jeune avait 10 ans. Le plus âgé avait 15 ans.
Fratrie
La médiane de la fratrie était de 2(q1 2, q3 3).
Passages antérieurs aux urgences pédiatriques de Bordeaux
52 patients avaient déjà au moins une fois consulté aux urgences. L’âge médian de la première consultation était de 7 ans (q1 4ans, q3 10 ans).
9
Antécédent de points de suture
27 % de la population avaient des antécédents de points de suture. L’âge médian des premiers points de suture était de 6 ans (q1 3 ans, q3 9 ans).
Antécédent de fractures
27 % de la population avaient des antécédents de fractures. L’âge médian de la première fracture était de 7 ans (q1 4 ans, q3 10 ans).
Variables qualitatives
Sont détaillées dans le tableau 1, l’ensemble des variables qualitatives : sexe, période de consultation, catégorie de motifs d’admission, de sortie, existence d’antécédent de pathologie chronique, nombre de passages antérieurs.
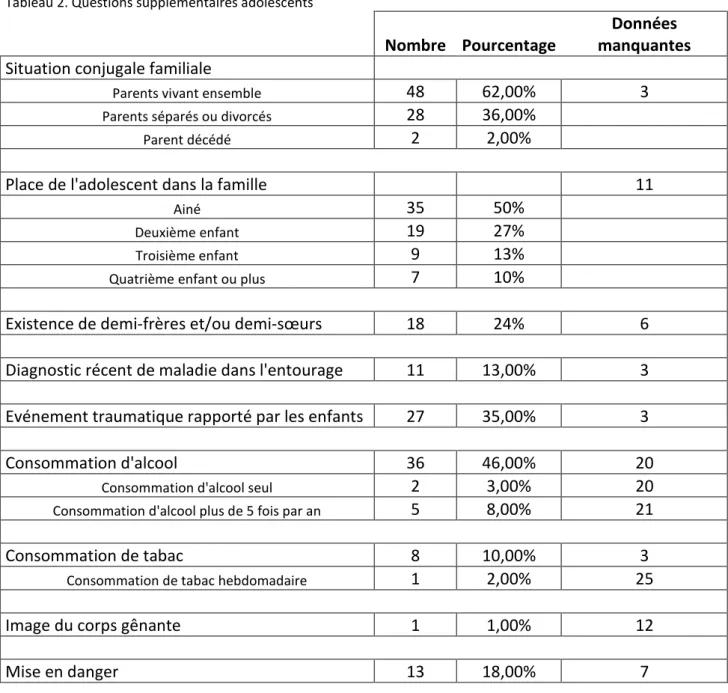
Sont détaillées dans le tableau 2, les réponses aux questions complémentaires des adolescents : situation familiale, place de l’enfant dans la famille, existence de demi-frères, demi-sœurs, diagnostic récent de maladie dans l’entourage, évènement traumatique, consommation d’alcool, consommation de tabac, image du corps gênante, sentiment de mise en danger.
Sont détaillées dans le tableau 3, les réponses aux questions complémentaires des parents : déménagement, pathologie chronique, antécédent de fracture, antécédent de points de suture, antécédent d’accident domestique, antécédent psychiatrique familial et existence d’un événement traumatisant.
10
Tableau 1. Description de la population
Nombre
Pourcentage
Données manquantes
Nombre d'inclus
81
Sexe
Filles
42
52%
0
Garçons39
48%
0
Période de consultation
Consultation en semaine
59
73%
0
Consultation le weekend22
27%
0
Plage horaire de consultation 8h-18h
63
77%
0
Plage horaire de consultation 18h-8h
18
23%
0
Période de vacances scolaires
41
50%
0
Période hors vacances scolaires
40
50%
Catégories motifs d'admission
40
0
Médecine
30
37%
0
Traumatologie
43
53,00%
0
Pédopsychiatrie
8
10%
0
Catégories de motifs de sortie
0
Médecine
28
35%
0
Traumatologie
42
52%
0
Pédopsychiatrie
11
13%
0
Antécédents de pathologies chroniques
14
17%
0
Nombre de passages antérieurs
0
Aucun passage antérieur
29
36%
0
Un passage antérieur
14
17%
0
11
Tableau 2. Questions supplémentaires adolescents
Nombre Pourcentage
Données
manquantes
Situation conjugale familiale
Parents vivant ensemble
48
62,00%
3
Parents séparés ou divorcés
28
36,00%
Parent décédé
2
2,00%
Place de l'adolescent dans la famille
11
Ainé
35
50%
Deuxième enfant
19
27%
Troisième enfant
9
13%
Quatrième enfant ou plus
7
10%
Existence de demi-frères et/ou demi-sœurs
18
24%
6
Diagnostic récent de maladie dans l'entourage
11
13,00%
3
Evénement traumatique rapporté par les enfants
27
35,00%
3
Consommation d'alcool
36
46,00%
20
Consommation d'alcool seul
2
3,00%
20
Consommation d'alcool plus de 5 fois par an
5
8,00%
21
Consommation de tabac
8
10,00%
3
Consommation de tabac hebdomadaire
1
2,00%
25
Image du corps gênante
1
1,00%
12
12
3.3. Difficultés rapportées par les enfants/adolescents
Existence de difficultés
76 sur 81 patients ont répondu à la question concernant l’existence ou on pour eux de difficultés concernant les émotions, la concentration, le comportement ou les relations avec les autres.
Tableau 3. questions supplémentaires parents
Nombre Pourcentage Données manquantes
Déménagement
24
30,00%
2
Pathologies chroniques
16
20,00%
2
Antécédent de fractures
21
27,00%
2
Antécédent de points de suture
21
27,00%
2
Antécédent d'accident domestique
10
13,00%
2
Antécédent psychiatrique familial
6
8,00%
5
13
Figure 2. Difficultés (Existence de difficultés, gène, interférence dans la vie quotidiennes et impact
Antériorité des difficultés
Les difficultés été présentes pour 9 % des adolescents depuis moins d’un mois, pour 11 % depuis 1 à 5 mois, pour 11 % depuis 6 à 12 mois et depuis plus d’un an pour 69 % d’entre eux.
3.4. Réponses aux questionnaires
Adolescents
14
Tableau 4. Résultats SDQ adolescents
nombre pourcentage
Score total
normal (0-15)20
25,00%
limite (16-19)22
27,00%
à risque (20-40)39
48,00%
Score emotional symptoms
normal (0-5)
64
79,00%
limite (6)
6
7,00%
à risque (7-10)
11
14,00%
Score conduct problems
normal (0-3)
64
79,00%
limite (4)
11
14,00%
à risque (5-10)
6
7,00%
Score hyperactivity / inattention
normal (0-5)
60
74,00%
limite (6)
7
9,00%
à risque (7-10)
14
17,00%
Score peer problems
normal (0-3)
70
87,00%
limite (4-5)
10
12,00%
à risque (6-10)
1
1,00%
Score prosocial behavior
normal (6-10)
77
95,00%
limite (5)
3
4,00%
15
3.5. Parents
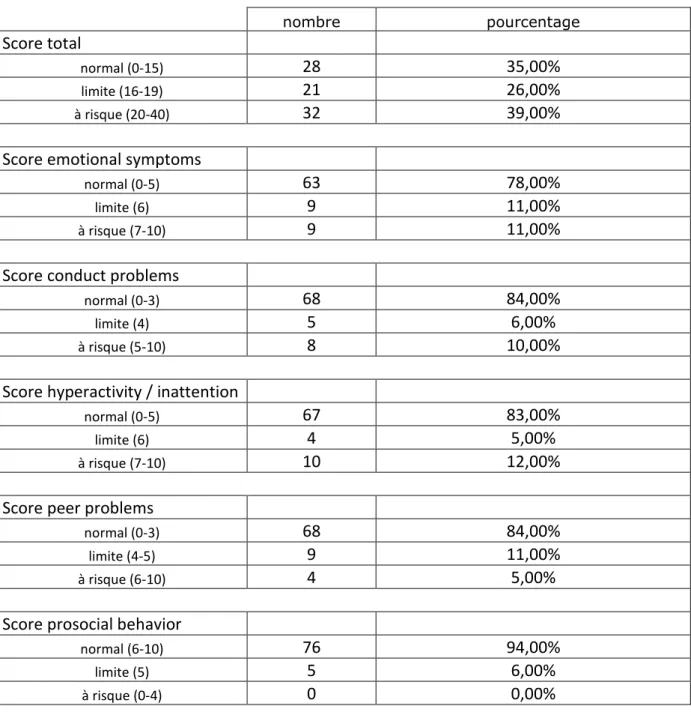
Les résultats des questionnaires remplis par leurs parents sont résumés dans le tableau 3. Tableau 5. Résultats SDQ parents
nombre pourcentage
Score total
normal (0-15)
28
35,00%
limite (16-19)21
26,00%
à risque (20-40)32
39,00%
Score emotional symptoms
normal (0-5)
63
78,00%
limite (6)
9
11,00%
à risque (7-10)
9
11,00%
Score conduct problems
normal (0-3)
68
84,00%
limite (4)
5
6,00%
à risque (5-10)
8
10,00%
Score hyperactivity / inattention
normal (0-5)
67
83,00%
limite (6)
4
5,00%
à risque (7-10)
10
12,00%
Score peer problems
normal (0-3)
68
84,00%
limite (4-5)
9
11,00%
à risque (6-10)
4
5,00%
Score prosocial behavior
normal (6-10)
76
94,00%
limite (5)
5
6,00%
16
3.6. Tableaux de correspondance
Correspondance résultats questionnaires adolescents et parents
Le tableau 6 résume la correspondance entre les résultats des scores parents versus score adolescent. Lorsqu’on analyse en variables quantitatives les scores adolescents et les scores parents, le coefficient de corrélation de Pearson est égal à 0.6 et est significatif avec un p < 0.0001.
Tableau 6. Correspondance score adolescents et score parents
score normal
adolescent
score limite
adolescent
score à risque
adolescent
total
score normal parents
15
3
2
20
score limite parents
9
10
3
22
score à risque parents
4
8
27
39
total
28
21
32
81
Correspondance évènement traumatisant enfant et évènement traumatisant parents
Le tableau 7 résume la correspondance entre les évènements traumatisant rapportés par les adolescents et par leurs parents.
Tableau 7. Correspondance événement traumatisant adolescents et parents
Absence
d'événements
traumatisant
d'après les
adolescents
Présence
d'évènements
traumatisant
d'après les
adolescents
Total
Absence d'évènement traumatisant d'après les parents
45
10
55
Présence d'évènements traumatisant d'après les
parents
6
16
22
17
Correspondance entre les catégories de motifs de consultation et le sexe
Tableau 9. Correspondance catégories de motifs et sexe
Filles
Garçons
Total
Médecine
19
11
30
Traumatologie
19
24
43
Pédopsychiatrie
4
4
8
Total
42
39
81
3.7. Analyse multivariée
Les trois facteurs liés à un risque plus important d’avoir un questionnaire adolescent à risque sont : catégorie de motif de sortie (médecine et souffrance psychique), nombre de passages antérieurs, mise en danger (p < 0.05).
En cas de passages aux urgences supérieurs à deux, le risque d’avoir un questionnaire adolescent à risque est plus important.
Le risque d’avoir un questionnaire adolescent pathologique est plus important lors des motifs médicaux t pédopsychiatriques.
Tableau 10. Analyse multivariée
Rapport des Cotes
Intervalle de
confiance 95 %
p value
Age
0,823
(0,511;1,328)
0,4256
Sexe
0,4629
filles
1,737
(0,397;7,594)
garçons
référence
Antécédents de pathologies chroniques
0,4323
pas d'antécédents
référence
existence d'antécédents
0,418
(0,048;3,682)
Catégories motifs de sortie
0,0402
traumatologie
référence
médecine
0,23
(0,055;0,55)
pédopsychiatrie
0,062
(0,004;1,012)
Vacances scolaires
0,431
périodes hors vacances scolaires
référence
périodes de vacances scolaires
1,764
(0,429;7,251)
Nombre de passages antérieurs
0,0431
aucun ou un passage antérieur
référence
deux passages antérieurs ou plus
0,215
(0,048;0,953)
Déménagement
0,5556
pas de déménagement
référence
déménagement
1,577
(0,347;7,171)
18
parents ensembles
référence
parents séparés ou divorcés
2,722
(0,586;12,634)
parent décédé
0,158
(0,004;6,075)
fratrie
0,917
(0,596;1,411)
0,6937
Evénement traumatisant
0,6526
absence d'évènement traumatisant
référence
existence d'un événement traumatisant
0,714
(0,614;3,099)
Consommation d'alcool
0,1297
absence de consommation d'alcool
référence
consommation d'alcool
3,618
(0,686;19,082)
Consommation de tabac
0,6226
Absence de consommation de tabac
référence
consommation de tabac
1,841
(0,162;20,896)
Sentiment de danger
0,0418
absence de sentiment de danger
référence
sentiment de danger
0,136
(0,020;0,929)
Antécédents de fractures
0,1295
pas d'antécédents de fractures
référence
existence d'antécédents de fractures
3,428
(0,697;16,858)
Antécédents de points de suture
0,2328
pas d'antécédents de points de suture
référence
existence de points de suture
0,402
(0,090;1,795)
Antécédents d'accident domestique
0,9412
pas d'antécédent d'accident domestique
référence
existence d'antécédent d'accident domestique
1,079
(0,142;8,201)
Antécédents psychiatriques familiaux
0,9738
pas d'antécédents familiaux
référence
existence d'antécédents familiaux
1,048
(0,064;17,261)
Diagnostic récent de maladie dans l'entourage
0,8825
pas de diagnostic récent de maladie
référence
existence de diagnostic récent de maladie dans l'entourage
0,858
(0,112;6,584)
L’analyse multivariée en prenant le résultat du score des parents ne retrouve aucun facteur de risque significatif. Il y avait une tendance avec les variables : nombre de passages antérieurs (0.0669) et existence d’antécédent de fractures
19
4. Discussion
4.1. Commentaires sur les résultats
Score risque adolescent
Sur les 81 patients, 48 % avaient un score SQD total à risque. Parmi les questionnaires remplis par les parents, 39 % étaient à risque. Presque la moitié des adolescents de notre étude semble souffrir de problèmes d’ordre psychologique voire pédopsychiatrique. Parmi eux, seulement 8 consultaient pour des motifs relevant de souffrance psychique énoncée à l’admission.
Le questionnaire SDQ reste un questionnaire de dépistage évaluant le comportement et la capacité
d’adaptation des enfants ou adolescents de manière générale. Il semble bien mettre en évidence les difficultés des enfants et adolescents. Ses principaux avantages sont d’une part l’hétéro-évaluation par les parents ou les professeurs et d’autre part la tournure des questions qui rendent l’évaluation moins désagréable. Cependant, cet outil n’évalue pas les conduites à risque (27). Nous n’avons donc pas dû correctement les repérer. Pour les enfants ayant un score SQD à risque, un avis par des professionnels (psychologue ou pédopsychiatre) serait à envisager pour confirmer l’existence de troubles psychologiques ou pédopsychiatriques.
Nos résultats concordent avec les études faites dans les services d’urgences pédiatriques. Les adolescents consultant aux urgences sont donc souvent à risque de souffrance psychologique non clairement énoncée. Une étude parisienne menée en 2010 retrouvait sur 320 adolescents, âgés de 13 à 17 ans, 10 % de symptômes sévères de dépression et 20 % de symptômes modérés (15). Une autre étude bretonne, réalisée en 2013, avait pour but de repérer les conduites à risque et les symptômes dépressifs chez les adolescents âgés de 12 à 18 ans admis aux urgences pédiatriques de Quimper (28). Parmi les 379 patients inclus, quel que soit leur motif d’admission, 33, 8 % des adolescents avaient déjà eu des idées suicidaires et 41.1 % avaient un risque suicidaire. Ils dépistaient le risque suicidaire grâce au questionnaire TSTS-CAFARD (30).
Il apparait pertinent de dépister pour chaque adolescent consultant aux urgences les conduites à risque et les risques suicidaires.
En étudiant les observations médicales des enfants inclus, quel que soit le motif d’admission, on y trouve très peu d’informations concernant le contexte de vie du patient et son ressenti. Dans les observations de traumatologie, le contexte (accident lors de prise de risque, lors de sport extrême) est peu décrit. Dans les observations médicales, l’histoire de la maladie et la synthèse sont uniquement centrées sur le symptôme principal, son critère de gravité et d’urgence.
L’adolescence est une des périodes de la vie où la santé est la meilleure. Pourtant les adolescents sont en surreprésentation aux urgences par rapport à la population générale (30), (31). Le fait de venir aux urgences serait parfois un signe d’alerte en tant que tel. Le fait de consulter aux urgences pour un symptôme sans organicité retrouvée en médecine de ville, multi exploré, pourrait déjà suggérer une part de somatisation . Les scores des adolescents et ceux de leurs parents se correspondent dans notre étude avec un coefficient de corrélation de Pearson de 0.6. Ceci est plutôt encourageant et laisserait supposer que la prise en charge d’une souffrance psychologique ou pédopsychiatrique serait facilitée par la famille. Nous n’avons pas recueilli dans notre étude l’existence éventuelle d’un suivi psychologique ou pédopsychiatrique déjà en cours.
Une étude réalisée, en Ile de France, en 2010, comparant les symptômes dépressifs des adolescents aux perceptions parentales retrouvaient une importante divergence (32).Notre questionnaire semble plus fiable.
20
Une autre étude américaine retrouvait 20 % de symptômes dépressifs modérés à sévères parmi les 967 adolescents (13 à 17 ans) consultant aux urgences. Pour la moitié d’entre eux, les symptômes étaient identifiés par l’entourage de l’adolescent (33). Il parait donc important d’associer une hétéro-évaluation des symptômes relevant de souffrance psychique.
Recherche de facteurs de risque associés
L’analyse multivariée a permis de mettre en avant trois variables qui seraient associées à un risque plus important d’avoir un score enfant à risque : le nombre de passages antérieurs supérieurs à 2, l’impression de mise en danger et les motifs de sortie relevant de la médecine.
Nombre de passages antérieurs :
Dans notre étude, on relevait les admissions antérieures depuis la naissance. Parmi elles, il y avait des passages pour affections communautaires du nourrisson ou du petit enfant. Ces consultations ne sont certainement pas en lien avec la souffrance psychique à l’adolescence.
Relever les consultations antérieurs depuis la naissance avait pour but de repérer des histoires infantiles de somatisation ou des consultations faisant suite à des accidents domestiques, des blessures à répétition qui pourraient laisser à penser qu’il existe un problème éducatif, social ou encore affectif.
Comme le suggère l’étude de L. Maugein, consulter de manière itérative aux urgences est parfois lié à un stress et une angoisse de la part des parents (34). On peut donc se poser la question d’une angoisse parentale transmise à un adolescent.
Les consultations répétées aux urgences pédiatriques doivent alerter les urgentistes pédiatres quel que soit l’âge. L’étude de Marcelli, sur les accidents répétés à l’adolescence, trouvait qu’une très grande partie des adolescents blessés avaient été admis aux urgences dans les deux années précédentes (18).
Motifs
Dans notre cohorte, il semblerait que la probabilité d‘avoir un score à risque est plus important lorsqu’il s’agit un motif médical ou pédopsychiatrique. 53 % de nos patients consultaient pour de la traumatologie. Ce résultat est à pondérer du fait du repérage des conduites à risque manquant dans notre étude. On a tendance à penser que les adolescents allant mal prennent des risques, se blessent et consultent en traumatologie. Cette
hypothèse a été confirmée par les travaux de Marcelli (18). Les adolescents récidivistes ont des scores de dépression et d’anxiété plus élevés et « il existe un lien fort entre accident à répétition et souffrance psychique diffuse » (35). Cependant, les symptômes relevant de somatisation chez l’adolescent sont liés à un mal-être allant de la simple anxiété jusqu’à la maladie dépressive.
Les travaux de JV Campo, aux Etat-Unis concluaient à un lien fort entre les douleurs abdominales récurrentes et les troubles anxio-dépressifs (16). Les manifestations de somatisation seraient liées à un risque de maladie dépressive dans les 4 ans (36). Les malaises à répétition, les céphalées, les troubles neurologiques flous et autres symptômes sans organicité prouvée sont retrouvés chez les adolescents présentant des stigmates de dépression dans l’étude réalisée à Quimper (28).
21
Le sentiment de mise en danger
L’analyse multivariée a montré un lien entre sentiment de mise en danger et score SDQ à risque adolescent. Mais nous avons l’impression que le sens de cette question n’a pas été parfaitement bien saisi par tous les adolescents.En effet, nous cherchions à repérer une prise de risque chez les adolescents. Eux semblent avoir compris « t’es-tu déjà senti en danger ? ». Il est impossible de conclure.
Autres variables
L’âge, le sexe, l’existence d’une pathologie chronique, les vacances scolaires, le déménagement, le statut marital des parents, la fratrie, l’existence d’un événement traumatisant, la consommation d’alcool, de tabac, les antécédents de points de suture, d’accident domestique, d’antécédents psychiatriques familiaux et
l’existence d’un diagnostic récent de maladie dans l’entourage ne semblent pas prévaloir d’un risque important d’avoir un score adolescent à risque.
4.2. Limites et biais de l’étude
Taux de participation :
Il s’agit d’une étude prospective, sur questionnaire, réalisée aux urgences. Le taux de participation est de 28 %. La bonne réalisation de l’étude dépendait en premier lieu de la disponibilité du personnel d’accueil des urgences. En cas de flux important dans le service, la distribution ou la collecte des questionnaires ont
probablement été oubliées. De plus, la participation à l’étude était fonction de l’explication faite aux parents et aux adolescents le jour de leur passage. Enfin, ceux allant le plus mal ou étant très inquiets quant à leur motif de consultation initial n’ont pas participé à l’étude. Il s’agissait soit d’un refus de leur part, soit d’une incapacité du fait de leur état de santé. Il a été difficile de comptabiliser le taux de refus de participation à cette étude.
Taille de la population
Cette étude manque de puissance du fait de son petit effectif. Avec un plus grand nombre de patients inclus les résultats seraient probablement différents notamment dans l’analyse multivariée.
Age
Cette étude incluait des jeunes adolescents avec un âge médian de 12 ans. Ceci s’explique par le fait que nous avions pris le parti d’inclure les patients à partir de l’âge de 10 ans. Nous voulions savoir s’il était possible de repérer ceux souffrant de troubles de l’attention et de l’hyperactivité ainsi que ceux admis pour crise clastique. Ces derniers consultent de plus en plus jeunes aux urgences pédiatriques. De plus, aux urgences pédiatriques de Bordeaux, nous accueillons les adolescents jusqu’à 15 ans et 3 mois à moins qu’ils soient suivis à l’Hôpital des Enfants pour une pathologie chronique.
Heures de passage :
Nous avons peu de questionnaires correspondant aux horaires de nuit. Ceci s’explique du fait de la charge de travail plus importante et du personnel de garde extérieur au service.
Confidentialité :
Les locaux des urgences pédiatriques de Bordeaux étant petits, il n’a pas toujours été évident de séparer les parents des adolescents pour répondre aux questionnaires. Il y a probablement une part de regard des parents sur les questionnaires adolescents et inversement.
22
Questions mal comprises :
Dans l’analyse des réponses aux questionnaires, il apparait que certaines questions n’ont pas été bien saisies par les adolescents. Il semblerait que pour la question « existe-t-il un diagnostic récent de maladie dans ton entourage ? », certains aient compris « tes parents ont-ils des problèmes de santé ? ». Pour la question « As-tu déjà eu le sentiment de te mettre en danger ?», les réponses suggéraient plutôt « t’es-tu déjà senti en
danger ? ». Notre idée initiale était plutôt de mettre en évidence des prises de risque volontaires de la part de l’adolescent. De plus, la question portant sur la diffusion d’image de soi n’était pas suffisamment explicite. Les questions concernant les difficultés n’étaient pas toujours remplies de manière cohérente. Nous n’avons pas pu exploiter les résultats.
4.3. Propositions
La prévention et le dépistage sont donc les points-clés de la prise en charge des adolescents. Les urgences sont un des lieux de prédilection de ce repérage malgré l’activité souvent débordante. Prendre soin d’un adolescent nécessite donc l’utilisation d’un questionnaire (ECAR pour les conduites à risque, ARDS pour les symptômes dépressifs) ou d’un interrogatoire « intéressé » afin d’évaluer correctement leur bien-être. La prise en compte de l’entourage proche est également importante. Les problématiques de l’adolescence sont intriquées. Le médical, le psychologique et le social s’emmêlent. Ces problématiques ont un impact pathogène sur la santé mentale, l’intégration sociale, et un retentissement sur la scolarité.
Le taux de participation reflète sans doute la méconnaissance des équipes paramédicales, des internes et des médecins de la possibilité d’une demande qui ne serait pas clairement énoncée et de la nécessité d’une prise en charge globale.
Il faut sensibiliser et former les équipes des services d’urgence. Pouvoir faire intervenir au besoin un psychologue, un pédopsychiatre et/ou une assistante sociale permettrait d’optimiser la prise en charge aux urgences.
Il faut pérenniser les consultations adolescents à la sortie des urgences en cas de conduites à risques ou de plaintes somatiques répétées.
23
5. Conclusion :
Les urgences sont un lieu clé pour le repérage des adolescents à risque de troubles psychologiques ou pédopsychiatriques. Ce risque pourrait être majoré lors de passages itératifs. Il est indispensable ne pas se contenter de prendre en charge uniquement la plainte la plus évidente. Une prise en charge globale aux urgences permettrait une amélioration du soin et réduirait la survenue d’accidents volontaires. La médecine de l’adolescence est à pérenniser en y associant un réseau adapté (psychologue, pédopsychiatre).
24
6. Références
1. World Health Organization. Global Accelerated Action for the Health of Adolescents (AA-HA!): guidance to support country implementation.Summary. Geneva: World Health Organization; 2017
(WHO/FWC/MCA/17.05). Licence: CC BY-NC-SA 3.0 IGO.
2. Choquet M. Enquête nationale. Analyses et prospective. Paris: Inserm ed; 1994.
3. Blondon M, Périsse D, Unni S.K.E, et al. L’accueil d’urgence en psychiatrie de l’enfant et de l’adolescent : évolution sur 20 ans dans un site hospitalo-universitaire. Neuropsychiatr Enfance Adolesc 2007; 55(1):23-30. 4. Tandonnet L, Braconnier A, Marcelli D. Dépressions à l’adolescence. EMC-Psychiatrie/Pédopsychiatrie 2013;0(0) :1-12 [Article37-214-a-10].
5. Michel.G, Purper-Ouakil D, Mouren-Simeoni M-C. Clinique et recherche sur les conduites à risque chez les adolescents. Neuropsychiatr Enfance Adolesc 2006;54(1):62-76.
6. Conners CK. A teacher rating scale for use in drug studies with children. Am J Psychiatry 1969;126(6): 884-888.
7. Conners CK. Symptoms patterns in hyperkinetic, neurotic and normal children. Child Dev 1970;41:667-682 8. Dugas M, Albert E, Halfon O. L'hyperactivité chez l'enfant.1er ed. Paris: PUF; 1987.
9. Dugas M, Bouvard M.P, Waller-Perrotte D. Echelles d’évaluation en psychiatrie de l’enfant. EMC-Pédopsychiatrie 1994; 37-200-E-50.
10. Boudaillier B, Perrin I, Alvin P. Les adolescents aux urgences hospitalières : usage et messages. Arch Pédiatr 2001;8(Supp.2):476- 8.
11. Gasquet I, Alvin P, Deveau A. Qui sont les adolescents consultant aux urgences et comment sont-ils pris en charge ? Enquête auprès de six hôpitaux de l’AP-HP. Les rapports de l’APHAP; 1999.
12. Velvin P, Alamir H, Babe P, et al. Les horaires principaux d’un enfant aux urgences pédiatriques. Expérience de l’Hôpital de Lenval en 1999. Arch Pédiatr 2001;8(9):944-51.
13. Chatagner, Raynaud JP. Adolescence et urgences pédopsychiatriques : revue de la littérature et réflexion clinique. Neuropsychiat Enfan 2013;61(1):8-16.
14. Ferrari, Speranza. Les urgences pédopsychiatriques : expérience de la création d’une unité d’accueil et d’urgence au sein du CHU de Bichêtre. Arch Pédiatr 1999;6(Supp.2) :471-474.
15. Stheneur C, Sznajder, Guiot C. Les urgences, un lieu de repérage des adolescents en difficulté. Arch Pédiatr 2014;21(6):593-600.
16. Campo JV, Bridge J, Ehmann M et al. Recurrent abdominal pain, anxiety and depression in primary care. Pediatrics 2004;11:817-24.
17. Mathet F, Martin-Guehl C, Maurice-Tison S, et al. Prévalence des troubles dépressifs chez l’enfant et l’adolescent consultant en médecine générale. Enquête auprès du réseau sentinelle d’Aquitaine. Encéphale 2003;29:391-400.
25
18. Marcelli D, Delamour M, Ingrand I et al. Répétition d’accidents à l’adolescence : échelle prospective de l’échelle d’évaluation des circonstances de l’accident et du risque de récidive (ECARR). Neuropsychiatr Enfance Adolesc2009;57(5);344-367.
19. Marcelli D, Kasolter-Péré, Ingrand P. Proposition pour une échelle d’évaluation du risque de répétitions d’accidents chez l’adolescent. Ann Med Psychol2008;166(9):691-701.
20. Marcelli D, Mézange F. Les accidents à répétition chez l’adolescent, dépression et conduites à risque associées. Rev Chir Orthop 1999;85(6):555.
21. Marcelli D, Mézange F. Les accidents à répétition chez l’adolescent. Traits anxieux, dépressifs et conduites à risque associés. Neuropsychiatr Enfance Adolesc 2000;48:163-74.
22. McKelvey RS, Pfaff JJ, Acres JC. The relationship between chief complains, psychological distsress, and suicidal ideation in 15-24 year-old patients presenting to general practionners. Med J Aust 2001;175:550-2. 23. Maxson RT, Lawson KA, Pop R et al. Screening for attention deficit/hyperactivity disorder in a select sample of injured or uninjured pediatric patients. J Pediatric Surg 2009; 44(4): 743-8.
24. Pittsenbarger ZE, Grupp-Phelan J, Phelan KJ. Comparing the frequency of unrecognized attention deficit hyperactivity disorder symptoms in injured versus uninjured patients presenting for care in pediatric emergency department. Pediatric Emerg Care 2008; 24(7):438-41.
25. Goodman R. Psychometric properties of Strengths and Difficulties questionnaire. J Amer Acad Child Psy 2001;11(40):1337-1345.
26. Malmberg M, Rydell AM, Smedje H. Validity of the Swedish version of Strengths and Difficulties Questionnaire. Nord J Psychiatry 2003; 57 (5):357-63.
27. D’Acremont M, Linden M. Confirmatory factor analysis of the Strengths and Difficulties Questionnaire in a community sample of French-speaking adolescents. Eur J Psychol Assess 2008;24 (1).
28. Vic P, Ramé E, Robert-Dehault et al. Repérage des conduites à risque et des symptômes dépressifs chez les adolescents en service d’accueil des urgences. Archives de Pédiatrie 2015 ; 22 :580-594.
29. Blinder P, Chabaud F. Dépister les conduites suicidaires des adolescents. Conception d’un test et validation de son usage. Rev Prat Med Gen 2004;18 :576-80.
30. Alvin P, Gasquet I, De Tournemire r, et al. Les adolescents aux urgences hospitalières. A propos d’une enquête menée à l’AP-HP. Neuropsychiatr Enfance Adolesc 2002 ;50 :571-6.
31. Godeau E, NavarroF, Arnaud C, editors. La santé des collègiens en France/2010, données françaises de l’enquête internationale Health Behavior in School-aged Children (HBSC). Saint-Denis : INPES, coll. « Etude santé » ;2012 http://www.hbsc.org/.
32.Sznadjer M, Sperenza M, Guyot C et al. Depressive symptoms among teenagers in the emergency department : prevalence estimate and concordance with parental perceptions. Eur J Pediatr 2013; 12 : 1587-1596).
33. Biros MH, Hick K, Cen YY et al. Occult depressive symptoms in adolescent emergency department patients. Arch Pediatr Adolesc Med 2008; 162: 769–773.
34. Maugein L, Lambert M, Richer O et al. Consultations itératives aux urgences pédiatriques. Archives de pédiatrie 2011 ; 18 :128-134.
26
35. Marcelli D, Mezange F. Les accidents à répétition chez l’adolescent. Trait anxieux, dépressifs et conduites à risque associées. Neuropsychiatr Enfance Adolesc 2000 ;48 :163-74.
36. Zwaigenbaum L, Szatmari P, Boyle MH, et al. Highly somatizing young adolescents and risk of depression. Pediatrics 1999 ;103 :1203-1209.
27
7. Annexes
29
7.2. Questionnaire parents
31
7.3. Feuille d’information adolescents
32
7.4. Feuille d’information pour les parents
34
8. Résumé
Introduction
L’adolescence est une période de vulnérabilité psychologique. Les adolescents admis aux urgences pédiatriques sont-ils à risque de mal être ? Les urgences sont-elles le lieu de repérage de ceux qui ne vont pas bien ? L’objectif de notre étude est d’évaluer lors d’une admission aux urgences pédiatriques les enfants et adolescents les plus à risque des troubles psychologiques ou pédopsychiatriques quel que soit le motif d’admission.
Matériel et méthodes
Il s’agit d’une étude observationnelle, réalisée aux urgences pédiatriques du CHU de Bordeaux, à l’aide du questionnaire SDQ, Strenght et Difficulties Questionnaire, proposé à la fois aux enfants âgés de 10 à 15 ans et à leurs parents. A ces questionnaires y sont ajoutées des questions portant sur l’entourage de
l’adolescent. En parallèle, nous relevons dans le dossier médical informatique, les antécédents médicaux et le nombre d’admissions antérieures et le diagnostic de sortie.
Résultats
81 familles ont participé sur une période de 22 jours. Il y avait quasiment autant de filles que de garçons âgés de 10 à 15 ans. 48 % des ados avaient score à risque. Un nombre d’admissions antérieures supérieur à deux, le sentiment de mise en danger et les catégories de motif de sortie, médecine et pédopsychiatrie, sont liés à un risque plus important d’avoir un score adolescent considéré comme à risque. Les scores adolescents et parents correspondent.
Conclusion
Les adolescents consultant aux urgences sont à risque de mal-être. Pour des passages répétés, ce risque est important. Les urgences pédiatriques sont un lieu clé dans la santé des adolescents.