THESE
PRESENTEE ET PUBLIQUEMENT SOUTENUE DEVANT LA FACULTE DE PHARMACIE DE MARSEILLE
LE 20 AVRIL 2018 PAR
Mme RASOLONJATOVO Ihanja Haritanjona
Né(e) le 10 OCTOBRE 1990, à MADAGASCAR
EN VUE D’OBTENIR
LE DIPLOME D’ETAT DE DOCTEUR EN PHARMACIE
TITRE :
PRISE EN CHARGE DE LA CONSTIPATION À
L’OFFICINE
JURY :
Président : Pr PICCERELLE Philippe
Membres : Dr LAMY Edouard Dr LUCHARD Renaud
27 Boulevard Jean Moulin – 13385 MARSEILLE Cedex 05 Tel. : 04 91 83 55 00 – Fax : 04 91 80 26 12
ADMINISTRATION :
Doyen : Mme Françoise DIGNAT-GEORGE
Vice-Doyens : M. Jean-Paul BORG, M. François DEVRED, M. Pascal RATHELOT
Chargés de Mission : Mme Pascale BARBIER, M. David BERGE-LEFRANC, Mme Manon CARRE, Mme Caroline DUCROS, Mme Frédérique GRIMALDI
Conseiller du Doyen : M. Patrice VANELLE
Doyens honoraires : M. Jacques REYNAUD, M. Pierre TIMON-DAVID, M. Patrice VANELLE
Professeurs émérites : M. José SAMPOL, M. Athanassios ILIADIS, M. Jean-Pierre REYNIER, M. Henri PORTUGAL
Professeurs honoraires : M. Guy BALANSARD, M. Yves BARRA, Mme Claudette BRIAND, M. Jacques CATALIN, Mme Andrée CREMIEUX, M. Aimé CREVAT, M. Bernard CRISTAU, M. Gérard DUMENIL, M. Alain DURAND, Mme Danielle GARÇON, M. Maurice JALFRE, M. Joseph JOACHIM, M. Maurice LANZA, M. José MALDONADO, M. Patrick REGLI, M. Jean-Claude SARI
Chef des Services Administratifs : Mme Florence GAUREL Chef de Cabinet : Mme Aurélie BELENGUER
Responsable de la Scolarité : Mme Nathalie BESNARD
DEPARTEMENT BIO-INGENIERIE PHARMACEUTIQUE Responsable : Professeur Philippe PICCERELLE
PROFESSEURS
BIOPHYSIQUE M. Vincent PEYROT
M. Hervé KOVACIC
GENIE GENETIQUE ET BIOINGENIERIE M. Christophe DUBOIS
PHARMACIE GALENIQUE, PHARMACOTECHNIE INDUSTRIELLE,
MAITRES DE CONFERENCES
BIOPHYSIQUE M. Robert GILLI
Mme Odile RIMET-GASPARINI Mme Pascale BARBIER
M. François DEVRED Mme Manon CARRE M. Gilles BREUZARD Mme Alessandra PAGANO
GENIE GENETIQUE ET BIOTECHNOLOGIE M. Eric SEREE-PACHA
Mme Véronique REY-BOURGAREL PHARMACIE GALENIQUE, PHARMACOTECHNIE INDUSTRIELLE,
BIOPHARMACIE ET COSMETOLOGIE
M. Pascal PRINDERRE M. Emmanuel CAUTURE Mme Véronique ANDRIEU Mme Marie-Pierre SAVELLI
NUTRITION ET DIETETIQUE M. Léopold TCHIAKPE
A.H.U.
THERAPIE CELLULAIRE M. Jérémy MAGALON
ENSEIGNANTS CONTRACTUELS
ANGLAIS Mme Angélique GOODWIN
DEPARTEMENT BIOLOGIE PHARMACEUTIQUE Responsable : Professeur Philippe CHARPIOT
PROFESSEURS
BIOCHIMIE FONDAMENTALE, MOLECULAIRE ET CLINIQUE M. Philippe CHARPIOT
BIOLOGIE CELLULAIRE M. Jean-Paul BORG
HEMATOLOGIE ET IMMUNOLOGIE Mme Françoise DIGNAT-GEORGE
Mme Laurence CAMOIN-JAU
Mme Florence SABATIER-MALATERRE Mme Nathalie BARDIN
MICROBIOLOGIE M. Jean-Marc ROLAIN
M. Philippe COLSON PARASITOLOGIE ET MYCOLOGIE MEDICALE, HYGIENE ET
ZOOLOGIE
MAITRES DE CONFERENCES
BIOCHIMIE FONDAMENTALE, MOLECULAIRE ET CLINIQUE Mme Dominique JOURDHEUIL-RAHMANI M. Thierry AUGIER
M. Edouard LAMY
Mme Alexandrine BERTAUD Mme Claire CERINI
Mme Edwige TELLIER M. Stéphane POITEVIN
HEMATOLOGIE ET IMMUNOLOGIE Mme Aurélie LEROYER
M. Romaric LACROIX Mme Sylvie COINTE
MICROBIOLOGIE Mme Michèle LAGET
M. Michel DE MEO
Mme Anne DAVIN-REGLI Mme Véronique ROUX M. Fadi BITTAR
Mme Isabelle PAGNIER Mme Sophie EDOUARD
M. Seydina Mouhamadou DIENE PARASITOLOGIE ET MYCOLOGIE MEDICALE, HYGIENE ET
ZOOLOGIE
Mme Carole DI GIORGIO M. Aurélien DUMETRE Mme Magali CASANOVA Mme Anita COHEN
BIOLOGIE CELLULAIRE Mme Anne-Catherine LOUHMEAU
A.H.U.
HEMATOLOGIE ET IMMUNOLOGIE M. Maxime LOYENS
DEPARTEMENT CHIMIE PHARMACEUTIQUE Responsable : Professeur Patrice VANELLE
PROFESSEURS
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION Mme Catherine BADENS CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES
M. Philippe GALLICE CHIMIE MINERALE ET STRUCTURALE –
CHIMIE THERAPEUTIQUE
M. Pascal RATHELOT M. Maxime CROZET
CHIMIE ORGANIQUE PHARMACEUTIQUE M. Patrice VANELLE
M. Thierry TERME PHARMACOGNOSIE, ETHNOPHARMACOLOGIE, HOMEOPATHIE Mme Evelyne OLLIVIER
MAITRES DE CONFERENCES
BOTANIQUE ET CRYPTOGAMIE, BIOLOGIE CELLULAIRE Mme Anne FAVEL
Mme Joëlle MOULIN-TRAFFORT CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION Mme Catherine DEFOORT
M. Alain NICOLAY Mme Estelle WOLFF Mme Elise LOMBARD Mme Camille DESGROUAS CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES
M. David BERGE-LEFRANC M. Pierre REBOUILLON
CHIMIE THERAPEUTIQUE Mme Sandrine FRANCO-ALIBERT
Mme Caroline DUCROS M. Marc MONTANA Mme Manon ROCHE CHIMIE ORGANIQUE PHARMACEUTIQUE
HYDROLOGIE
M. Armand GELLIS M. Christophe CURTI Mme Julie BROGGI M. Nicolas PRIMAS M. Cédric SPITZ M. Sébastien REDON PHARMACOGNOSIE, ETHNOPHARMACOLOGIE, HOMEOPATHIE M. Riad ELIAS
Mme Valérie MAHIOU-LEDDET Mme Sok Siya BUN
Mme Béatrice BAGHDIKIAN MAITRES DE CONFERENCE ASSOCIES A TEMPS PARTIEL (M.A.S.T.)
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION Mme Anne-Marie PENET-LOREC CHIMIE PHYSIQUE – PREVENTION DES RISQUES ET
NUISANCES TECHNOLOGIQUES
M. Cyril PUJOL
DROIT ET ECONOMIE DE LA PHARMACIE M. Marc LAMBERT
GESTION PHARMACEUTIQUE, PHARMACOECONOMIE ET ETHIQUE PHARMACEUTIQUE OFFICINALE, DROIT ET COMMUNICATION PHARMACEUTIQUES A L’OFFICINE ET GESTION DE LA PHARMAFAC
Mme Félicia FERRERA
A.H.U.
CHIMIE ANALYTIQUE, QUALITOLOGIE ET NUTRITION M. Mathieu CERINO ATER
CHIMIE ANALYTIQUE M. Charles DESMARCHELIER
DEPARTEMENT MEDICAMENT ET SECURITE SANITAIRE Responsable : Professeur Benjamin GUILLET
PROFESSEURS
PHARMACIE CLINIQUE Mme Diane BRAGUER
M. Stéphane HONORÉ
PHARMACODYNAMIE M. Benjamin GUILLET
TOXICOLOGIE GENERALE M. Bruno LACARELLE
TOXICOLOGIE DE L’ENVIRONNEMENT Mme Frédérique GRIMALDI
MAITRES DE CONFERENCES
PHARMACODYNAMIE M. Guillaume HACHE
Mme Ahlem BOUHLEL M. Philippe GARRIGUE
PHYSIOLOGIE Mme Sylviane LORTET
Mme Emmanuelle MANOS-SAMPOL TOXICOCINETIQUE ET PHARMACOCINETIQUE M. Joseph CICCOLINI
Mme Raphaëlle FANCIULLINO Mme Florence GATTACECCA TOXICOLOGIE GENERALE ET PHARMACIE CLINIQUE M. Pierre-Henri VILLARD
Mme Caroline SOLAS-CHESNEAU Mme Marie-Anne ESTEVE
A.H.U.
PHARMACIE CLINIQUE M. Florian CORREARD
CHARGES D’ENSEIGNEMENT A LA FACULTE
Mme Valérie AMIRAT-COMBRALIER, Pharmacien-Praticien hospitalier M. Pierre BERTAULT-PERES, Pharmacien-Praticien hospitalier
Mme Marie-Hélène BERTOCCHIO, Pharmacien-Praticien hospitalier Mme Martine BUES-CHARBIT, Pharmacien-Praticien hospitalier M. Nicolas COSTE, Pharmacien-Praticien hospitalier
Mme Sophie GENSOLLEN, Pharmacien-Praticien hospitalier M. Sylvain GONNET, Pharmacien titulaire
Mme Florence LEANDRO, Pharmacien adjoint M. Stéphane PICHON, Pharmacien titulaire
M. Patrick REGGIO, Pharmacien conseil, DRSM de l’Assurance Maladie Mme Clémence TABELE, Pharmacien-Praticien attaché
Mme TONNEAU-PFUG, Pharmacien adjoint
M. Badr Eddine TEHHANI, Pharmacien – Praticien hospitalier M. Joël VELLOZZI, Expert-Comptable
REMERCIEMENTS
À mon président de jury le Professeur PICCERELLE Philippe, pour m'avoir fait l'honneur de présider ce jury de thèse, pour vos enseignements durant ces années universitaires. Recevez le témoignage de ma respectueuse estime et ma profonde reconnaissance
À mon directeur de thèse, le Docteur LAMY Édouard, pour votre patience et votre gentillesse, pour toutes ces années et ces enseignements. Vous trouverez ici l'expression de ma gratitude.
À mon membre du jury, le Docteur LUCHARD Renaud, pour les précieux enseignements, pour m'avoir formé et jeté dans le grand bain du monde professionnel, pour la sympathie et la gentillesse dont vous avez fait preuve tout le long de ces années.
À l'équipe de la pharmacie Rome Village avec qui j'ai beaucoup appris, pour la fraternité que l'on partage tous et pour votre bonne humeur éternelle.
À mon père et mon frère RASOLONJATOVO Gérard et Tolotra qui m'ont donné l'occasion et les moyens pour poursuivre mes études en France , ainsi que ma famille qui m'a façonnée et soutenue pendant toutes ces années.
À tous mes amis, Fitia, Heritiana, Willy et Diera, Tosy, ainsi que le groupe Ilo pour leur soutien et les encouragements.
À Adrien, pour l'amour et la patience dont tu fais preuve chaque jour pour me supporter
À Michel POGGI, tu es mon idole
TABLE DES MATIÈRES
Liste des figures Liste des tableaux Introduction
I/ DE LA PHYSIOLOGIE AU DIAGNOSTIC
1) Rappels physiologiques 2) Physiopathologie 3) Facteurs favorisants 4) Histoire clinique 5) DiagnosticII/ PRISE EN CHARGE THERAPEUTIQUE
1) Stratégie thérapeutique 2) Objectifs et patients cibles 3) Mesures hygiéno-diététiques 4) Traitement
5) Alternatives thérapeutiques
III/ PRISE EN CHARGE EN OFFICINE
1) Conduite à tenir en officine 2) Identification des patients
3) Interrogatoire et orientation de la prise en charge 4) Les laxatifs : gestion des effets indésirables et conseils associés
5) La maladie des laxatifs Conclusion
LISTE DES FIGURES
Figure 1 : Anatomie du tube digestif...6
Figure 2 : Anatomie du côlon...7
Figure 3 : Physiologie du rectum et de l'anus...8
Figure 4 : Innervation du tube digestif...9
Figure 5 : Mécanismes d'absorption de l'eau dans l'intestin...10
Figure 6 : Le réflexe péristaltique...11
Figure 7 : Alternance contraction/relaxation des deux couches musculaires digestives Figure 8 : L'échelle de Bristol...20
Figure 9 : Outils diagnostiques...25
Figure 10 : Constipation de transit...28
Figure 11 : Constipation distale...28
Figure 12 : Stratégie thérapeutique...30
Figure 13 : Les différents types de fibres...34
Figure 14 : Mode d'action des fibres...36
Figure 15 : Position optimale de défécation...38
Figure 16 : L'effleurage abdominal...39
Figure 17 : Le pétrissage abdominal...40
Figure 18 : Exercices de gainage...41
Figure 19 : Exercices de renforcement de la sangle abdominale...42
Figure 20 : Les différents modes d'action des laxatifs osmotiques...44
Figure 21 : Arbre décisionnel : conduite à tenir en officine...59
LISTE DES TABLEAUX
Tableau 1 : Les critères de Rome III...22
Tableau 2 : Composition des matières fécales...31
Tableau 3 : Teneur en fibres en g/100g de certains aliments...35
Tableau 4 : Les laxatifs osmotiques...45
Tableau 5 : Les mucilages...46
Tableau 6 : Les fibres...47
Tableau 7 : Les algues à thalle...48
Tableau 8 : Les laxatifs lubrifiants...48
Tableau 9 : Les laxatifs de contact...49
Tableau 10 : Les laxatifs stimulants...50
Tableau 11 : Nouvelles thérapeutiques contre la constipation chronique...51
Tableau 12 : Utilisation de l'homéopathie dans la constipation...53
Tableau 13 : Les prébiotiques...56
Tableau 14 : La conduite à tenir adaptée à chaque patient...60
INTRODUCTION
La constipation est, de nos jours, un mal qui touche 16% de la population mondiale(51)
. Ce n'est pas une maladie, mais un symptôme que le patient n'estime généralement pas être un motif suffisant pour une consultation médicale. Malgré tout, la constipation a un retentissement sur la qualité de vie des patients, ce qui les pousse généralement à l'automédication. Dans l'exercice de son métier, le pharmacien d'officine est de ce fait régulièrement confronté aux plaintes du patient ou témoin de son automédication. Par ailleurs, ces derniers cherchent aussi à être rassurés psychologiquement, certains peuvent aussi éprouver la honte et n'arrivent pas à parler de ces désagréments à leur médecin. Tout cela fait du pharmacien le premier professionnel de santé que le patient consulte,et le premier rempart contre les dangers de l'automédication. Il dirige le patient vers une prise en charge adaptée et l'accompagne dans cette prise en charge en l'informant de toutes les étapes et en établissant un suivi régulier de son patient. En France, le nombre de patients se plaignant de constipation est imprécis.
On recenserait entre 15 et 35% d'adultes qui ressentiraient ces troubles mais tous n'en parlent pas à leur médecin et n'en font pas toujours un motif de consultation. Les personnes âgées de plus de 55ans seraient 5 fois plus atteintes que les plus jeunes(57)
. Elle peut toucher tous les sujets : nourrisson, enfant, adulte jeune, femme enceinte, personnes âgées .Elle touche 3% de la population adulte dont 10% des plus de 65 ans avec une prédominance féminine de 2 pour 1(44)
. Celle-ci s'est accentuée au cours de la
dernière décennie(51)
avec l'émergence du culte de la minceur et des régimes restrictifs qui favorisent un terrain déjà propice à la constipation.
Après un bref rappel physiologique et une description de cette affection, nous aborderons les moyens diagnostiques et détaillerons la prise en charge thérapeutique de la constipation.
En pratique habituelle, la prise en charge de la constipation s’inscrit dans une démarche progressive, tant sur le plan diagnostique que thérapeutique.
L'accent sera mis sur la prise en charge en officine de cette maladie. En effet, après un interrogatoire poussé, la marche à suivre est dépendante des résultats de celui-ci. Un arbre décisionnel a été élaboré pour assurer la bonne prise en charge du patient et assurer un suivi efficace de celui-ci.
Nous aborderons également la gestion des effets indésirables ainsi que la maladie des laxatifs. Celles-ci sont des situations rencontrées par le pharmacien dans sa pratique quotidienne, le but étant de soulager le patient et de prévenir les récidives.
I ) DE LA PHYSIOLOGIE AU DIAGNOSTIC
Pour comprendre les mécanismes de la constipation ainsi que la marche à suivre pour effectuer un diagnostic , des rappels anatomiques sont essentiels. Ils se focalisent sur les intestins qui constituent le siège principal de la constipation.
1)
Rappels physiologiques
a) Anatomie
L'intestin grêle est constitué du duodénum, du jéjunum et de l'iléum.
Le duodénum fait suite à l'estomac et constitue le siège de la digestion, où se déversent la bile et le suc pancréatique. Le jéjunum et l'iléon sont quant à eux les sièges de l'absorption intestinale, et sont également pourvus de mouvements péristaltiques qui contribuent à la progression du bol alimentaire.
Le gros intestin quant à lui représente la partie terminale du tube digestif. Il s'étend de l'iléum à l'anus et est constitué du cæcum, du côlon, du rectum et du canal anal.(38)
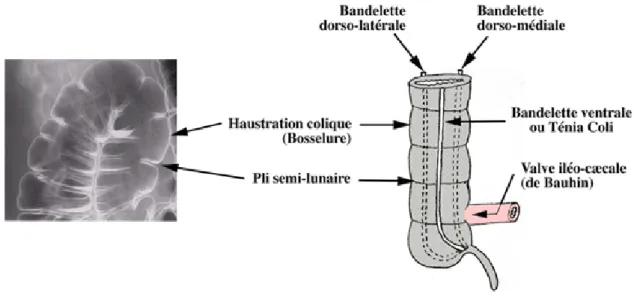
Le côlon constitue le principal siège du péristaltisme grâce aux haustrations qui s'y trouvent. Ces haustrations coliques sont des bosselures formées par la contraction des muscles circulaires et longitudinaux du côlon et qui aident à la progression du bol alimentaire. Elles sont séparées par des sillons transversaux appelés plis semi-lunaires. La couche musculaire longitudinale se condense en 3 bandelettes (ventrale, dorso-latérale et dorso-médiale) appelées ténia coli.(38, 46)
Figure 2 : Anatomie du côlon (59)
Le rectum faisant suite au côlon, il possède les mêmes caractéristiques histologiques que ce dernier. Le canal anal commence à la terminaison de l'ampoule rectale, son histologie diffère selon ses trois parties anatomiques : la zone colorectale glandulaire qui est mucosécrétante, la zone transitionnelle qui est épithélium à histologie variable, la zone malpighienne.
D’un point de vue fonctionnel, le canal anal est avant tout un appareil sphinctérien, composé d’un sphincter interne lisse, d’un sphincter externe strié. Ces derniers forment avec les muscles releveurs de l'anus le système sphinctérien.
Le sphincter anal interne est un anneau musculaire, en continuité avec la couche circulaire de la muqueuse rectale lisse, et en contraction tonique, permanente et involontaire. Le sphincter anal externe est un muscle strié composé de trois portions (profonde, superficielle et sous-cutanée) disposées séquentiellement le long du canal anal de haut en bas. Le faisceau profond est un muscle épais en anneau qui encercle la partie supérieure du canal anal et se mélange avec des fibres du muscle élévateur de l'anus. Ces derniers aident à soutenir les viscères pelviens et à maintenir fermé le rectum, et le vagin chez la femme.(16)
Figure 3 : Physiologie du rectum et de l'anus (16)
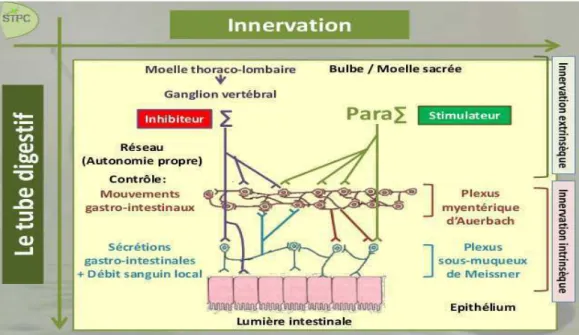
Le tube digestif est innervé par le système nerveux autonome qui correspond au à l'innervation extrinsèque. Les fibres afférentes et efférentes des systèmes sympathiques et parasympathiques font relais au niveau d’un réseau de neurones de la paroi du tube digestif, formant l'innervation intrinsèque, et organisés en deux plexus : le plexus myentérique situé entre les deux couches musculaires lisses qui contrôle la motricité digestive, et le plexus sous-muqueux plus impliqué dans le contrôle des phénomènes de sécrétion et d'absorption.(9)
Figure 4 : Innervation du tube digestif (9)
Classiquement, le système parasympathique augmente l'activité péristaltique et tend à diminuer l'activité contractile tonique des sphincters alors que le système sympathique inhibe le péristaltisme et renforce le tonus sphinctérien.
b) Fonctions
Les principales fonctions de l'intestin grêle et du gros intestin sont l'absorption des nutriments et l'élimination des matières fécales.
→ Absorption
L'absorption des nutriments se fait essentiellement grâce à des pompes et des protéines de transport. Grâce à la résorption de Na+
et Cl
-, le côlon est responsable d'une absorption d'eau avec concentration des selles par un facteur 9 à 10. Le mécanisme général d'absorption fait intervenir les pompes ATP ase (Na+
/K+ , H+ /K+) , un anti-port (Na+ - H+
) , échangeurs d'anions (HCO3 – Cl- ) , le canal chlore, et des
Nous distinguerons l'absorption d'eau et des ions qui constitue est facteur déterminant dans la constipation.
Figure 5 : Mécanismes d'absorption de l'eau dans l'intestin (56)
L'absorption d'eau est directement dépendante de celle d'autres électrolytes tels que le Na+
, le Cl
ou encore le K+
. Outre la diffusion passive, elle peut également être couplée à celle du glucose.
Par ailleurs, cette absorption est influencée par plusieurs facteurs, à savoir le système nerveux ainsi que le système endocrinien.
→ Motilité
Durant la nuit, la motilité colique est réduite. L'activité reprend vers 5h du matin. On peut distinguer trois types de mouvements servant à brasser et à faire avancer le chyle dans l'intestin : des mouvements pendulaires mettant en jeu la musculature longitudinale, des mouvements de segmentation mettant en jeu les muscles circulaires et des mouvements péristaltiques faisant progresser le bol alimentaire.
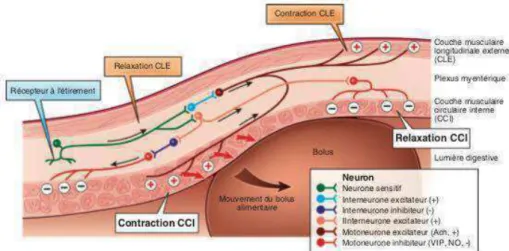
Au sein des deux plexus, les corps cellulaires sont regroupés en ganglions, et les prolongements cellulaires (axones et dendrites) assurent les interconnexions entre les neurones et les cellules effectrices. Les neurones sensitifs sont reliés à différents types de récepteurs localisés dans la paroi digestive : mécanorécepteurs, chémo- et thermorécepteurs, et récepteurs polymodaux. Les motoneurones sont de deux types : excitateurs et inhibiteurs. Les motoneurones excitateurs libèrent de l’acétylcholine au contact de la membrane des cellules musculaires lisses, provoquant une contraction musculaire. Les motoneurones inhibiteurs libèrent des médiateurs différents (vasoactive intestinal peptide (VIP) et monoxyde d’azote notamment) qui entraînent une relaxation de la fibre musculaire lisse. De très nombreux interneurones intègrent les signaux sensitifs et organisent les réponses excitatrices ou inhibitrices, rendant possibles les réflexes entériques tels que le réflexe péristaltique par exemple.(15)
Figure 6 : Le réflexe péristaltique(16)
Le péristaltisme est déterminé par les tenso-récepteurs qui déclenchent simultanément un resserrement de la lumière en amont du bol alimentaire (zone de contraction) et un
Figure 7 : Alternance contraction/relaxation des deux couches musculaires digestives(16)
Légende
CLE : couche musculaire longitudinale externe CCI : couche musculaire circulaire interne
Il existe des variations interindividuelles notables pour la motilité colique. Les facteurs hormonaux, nerveux, alimentaires et psychoaffectifs modifient l'activité motrice du côlon. Les matières fécales peuvent séjourner dans le côlon de 24 à 48h et parfois encore plus si il y a constipation. La prise alimentaire stimule la motricité colique à condition que le repas apporte un minimum de 1000 calories. Cette réponse à l’alimentation se traduit par une augmentation du nombre des contractions coliques mais surtout par la survenue de contractions propagées de grande amplitude (CPGA) et balayant la totalité du cadre colique. Elles sont rares (en moyenne 6 par 24 heures) et ont une fréquence de survenue très variable d’un individu à l’autre mais également d’un jour à l’autre chez un individu donné.
Elles s’observent particulièrement après les repas, notamment le petit déjeuner.
Les matières fécales sont ensuite stockées dans le cæcum où l'on observe des mouvements de rétropulsion. À une fréquence d'environ 3 fois par jour (après le repas), de puissants mouvements de masse peuvent être déclenchés, propulsant les selles vers le rectum et initiant le besoin de défécation. La valve iléo-cæcale sert à limiter le reflux du contenu colique dans l'iléon et à y maintenir donc une relative stérilité.(16)
→ La continence et la défécation
La synergie fonctionnelle du rectum et du canal anal est indispensable pour assurer la continence et l'expulsion des matières fécales ainsi que des gaz intestinaux. Les stimuli réflexes partent du rectum et engendrent d'abord la vidange du sigmoïde dans le rectum puis les manifestations de défécations.
Le sphincter anal qui est normalement fermé comporte :
– une partie interne : muscles lisses responsables de 70-80% du tonus anal au repos
– une partie externe : muscles striés à contraction tonique volontaire
Au repos, le rectum est normalement vide. La continence permanente des liquides et des gaz est assurée par le tonus du sphincter interne. L'arrivée des matières fécales , suite à une contraction sigmoïdienne, provoque une distension des parois rectales. S'ensuivent ensuite une relaxation du sphincter interne et d'une contraction du rectum.
(16).
Lorsque la pression locale augmente au-delà de 5 mmHg, le sujet perçoit le besoin et peut débuter volontairement l'exonération ou alors la bloquer, auquel cas la défécation est différée.(46). Une bonne vidange rectale nécessite donc une parfaite coordination entre propulsion et disparition de la résistance à l'écoulement, ainsi qu'une bonne tonicité des muscles du plancher pelvien.(16)
→ Digestion
Outre ces deux rôles principaux, l'intestin grêle et le gros intestin sont dotés également de facultés de digestion. Effectivement, contrairement à ce que l'on imagine, beaucoup de substances ne sont pas digérés par l'appareil digestif supérieur et arrivent de ce fait dans l'intestin grêle sous une forme qu'elle ne peut absorber et envoyer dans la circulation. De ce fait, une digestion est encore faite particulièrement dans le duodénum où se déversent la bile et le suc pancréatique. Il ne faut pas non plus oublier qu'il reste beaucoup de substances non digérées ou seulement digérées partiellement qui atterrissent dans le côlon et qui seront digérés par celui-ci par fermentation. C'est le cas des protéines par exemple, dont 15% se retrouvent dans le côlon et deviennent des agents de putréfaction toxiques, surtout s'il y stagnation.(26)
2) Physiopathologie
Plusieurs processus peuvent conduire à une constipation. On peut observer : – des raisons mécaniques
– des processus neuromusculaires – des processus hydroélectrolytiques.
a) Processus mécaniques
Ils sont décrits lorsqu'une anomalie empêche le cheminement naturel des selles. Cela peut provenir d'anomalies organiques qui provoquent le déplacement de certains organes ou constituent un obstacle à l'évacuation des selles.
Voici quelques exemples ainsi que les mécanismes qui expliquent le blocage de l'exonération :
ÉTIOLOGIE MÉCANISMES
Rectocèle Hernie à travers la partie basse de la cloison recto-vaginale qui conduit à réaliser des manoeuvres digitales endovaginales pour faciliter l'exonération. (44)
Procidence rectale interne
Invagination de la paroi rectale dans le canal anal lors de l'effort de poussée. (44)
Syndrome du périnée descendant
Descente anormale de l'angle anorectal au-dessous de la ligne pubo-coccygienne, ce qui rend la poussée exonératrice moins efficace.(44)
Maladie de Hirschsprung
Définie par l'absence de cellules ganglionnaires sur une zone plus ou moins étendue du tube digestif à partir du rectum. Ainsi, le tube digestif ne se dilate pas en présence de selles. Ces dernières subissent de ce fait une stase en amont. (3)
Sténose colique ou anale
Rétrécissement du canal (colique ou anal) empêchant le cheminement naturel des matières fécales. (44)
b) Processus neuromusculaires
Ceux-ci se manifestent soit par un défaut soit une absence de conduction des signaux nerveux au niveau de l'arbre d'innervation de l'intestin. Cela peut se manifester par un défaut de la source du signal (neurologique) ou de la périphérie (déficit musculaire) , aboutissant dans les deux cas à une absence ou un dysfonctionnement du péristaltisme et de la progression du bol fécal.
ÉTIOLOGIE MÉCANISMES
Accident vasculaire cérébral Atteintes médullaires
Sclérose en plaques Syndrome de Shy-Drager
Atteinte du signal source : anomalie d'émission du signal nerveux en amont causée par une lésion des neurones , une dégénérescence ou encore une destruction par un mécanisme auto-immun.
Antihypertenseurs centraux
- clonidine
Diminution du tonus sympathique. (22)
Maladie de Parkinson Entraîne une baisse de contractions musculaires par l'hypotonie et la baisse de mobilité et également à travers les effets indésirables des médicaments
anticholinergiques.(44)
Anticholinergiques :
- neuroleptiques (clozapine, olanzapine..) - antidépresseurs tricycliques
- atropine
- antiparkinsoniens (bipéridène, trihexyphénidyle)
- traitement de l'incontinence urinaire (oxybutinine, trospium)
Diminution de la contractilité des muscles lisses par blocage des récepteurs cholinergiques.
Opiacés
- analgésiques (morphine, tramadol...) - antitussifs (codéine, phlocodine, dextrometorphane)
- anti-diarrhéiques : lopéramide
Action sur les récepteurs μ2 : diminution des sécrétions et de la motricité, favorise une activité non coordonnée aboutissant à une dyschésie et des efforts de poussée intenses. (22,27)
Inhibiteurs calciques
- Vérapamil, diltiazem, amlodipine
Inhibent les mouvements ioniques du calcium dans les cellules musculaires lisses. (22)
Anisme Dysfonctionnement du sphincter anal.(16)
c) Processus hydroélectrolytiques
Les échanges d'eau et d'ions étant prépondérants dans le fonctionnement de l'intestin, les désordres provoqués sur ceux-ci influent grandement dans les mécanismes de la constipation.
ÉTIOLOGIE MÉCANISMES
Diabète Perturbation de l'absorption d'eau qui est couplée avec celle du glucose ainsi que de l'équilibre hydroélectrolytique des entérocytes.
Atteintes endocriniennes Hypothyroïdie
Les hormones contrôlent l'absorption d'eau :
- Les glucocorticoïdes augmentent l'action de la pompe Na+
/K+
ATP ase
- L'adrénaline augmente l'absorption de NaCl
- L'aldostérone augmente la sécrétion de K+
et l'absorption de Na+,
augmente le nombre de pompes Na+
/K+
ATP ase, augmente les canaux Na+ (56)
Diurétiques - Action diurétique par inhibition de la réabsorption du Cl
3)
Facteurs favorisants
Parmi ces facteurs, on observe ceux inhérents au mode de vie des patients comme le manque d'exercice, un déséquilibre de l'alimentation ou un déficit hydrique.
Il existe également des maladies spécifiques qui favorisent la constipation comme le syndrome du côlon irritable ou encore la maladie de Hirschsprung, sans oublier les obstructions intestinales par adhérences sur des cicatrices abdominales après intervention chirurgicale, diverticulose ou les tumeurs.
Le sexe féminin serait également un terrain propice à la constipation, cela serait dû essentiellement aux hormones, ce qui explique aussi la présence de cette affection pendant la grossesse. Par ailleurs, il ne faut pas oublier la composante psychologique de cette maladie. En effet, les abus sexuels, les situations particulières telles le stress, les voyages, un alitement prolongé ou un simple déménagement suffisent pour déséquilibrer l'horloge biologique du système digestif.(43)
L'origine ethnique serait aussi citée parmi les facteurs favorisant la constipation.(44)
4) Histoire clinique
a) Symptômes
La constipation est une affection associant un retard d'évacuation et une déshydratation excessive des selles. Un ralentissement du transit a pour conséquence de prolonger le contact du bol fécal avec l'épithélium colique, donc la réabsorption accrue de l'eau et des électrolytes au niveau du côlon et de ce fait cette déshydratation des selles.(6,19)
L'émission des matières fécales dures devient difficile, avec une sensation permanente d'évacuation incomplète malgré une fréquence normale des selles.
Le transit considéré comme normal correspond à l'émission variant de trois selles par jour à trois selles par semaine. On considère donc qu'il y a constipation quand :
< 3 selles/semaine ou < 35g/jour chez l'adulte ou le grand enfant < 1 selle tous les deux jours chez le petit enfant (1 à 4 ans) < 1 selle/ jour chez le nourrisson. (5)
Elle peut être indolore ou alors accompagnée de signes variées comme l'angoisse, une gêne plus ou moins douloureuse avant, pendant et après évacuation, de douleur occultées ou au contraire faisant l'objet de plaintes.
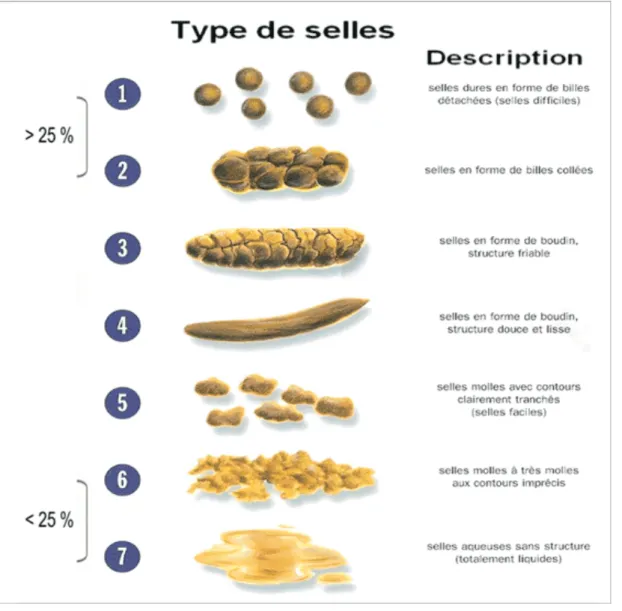
L'auto-évaluation de son état par le patient est un critère important pour identifier sa maladie.
L'échelle de Bristol permet cette identification : Les types 1 et 2 indiquent une constipation.
Les types 3 et 4 correspondent aux selles « normales » car les plus faciles à exonérer Les types 5 à 7 sont le signe d'une diarrhée.
Figure 8 : L'échelle de Bristol (25)
Outre cet outil d'évaluation, il est important que le patient notifie les symptômes associés dont certains sont susceptibles d'être inquiétants. Le professionnel de santé qui le prend en charge doit savoir déceler lesquels sont des signes alarmants.
Les symptômes d'alerte sont :
– présence de sang dans les selles ou modifications de calibre
– signes d'anémie ferriprive : fatigue, muqueuses blanches, teint pâle, perte des cheveux
– rectorragie – prolapsus rectal
– alternance diarrhée – constipation
– personne de plus de 50 ans non dépistée pour le cancer colorectal. (44)
b) Complications
Souvent, la constipation est bénigne et régresse suite aux mesures hygiéno-diététiques.
(55)
Toutefois, si ce n'est pas le cas, elle peut amener à des complications telles des lésions anales lors de l'exonération.(14)
On observe également les complications faisant suite à la stase des matières fécales et du contact prolongé des constituants du contenu intestinal avec la muqueuse ou de la forte pression qui règne au niveau du côlon. Il en résulte :
– un accroissement des pressions à l'intérieur du côlon pouvant aboutir à une diverticulose ou une appendicite
– une augmentation des pressions intra-abdominales favorisée par les efforts de poussées et entraînant des hémorroïdes, varices ou encore une hernie hiatale – une occlusion intestinale, favorisée par l'accumulation et le durcissement des
matières fécales, et pouvant aboutir à un fécalome surtout chez les nourrissons et les sujets âgés. (7)
Le désir du patient de résoudre sa constipation par lui-même peut aussi aboutir à la maladie des laxatifs qui constitue l'une des complications les plus importantes de la constipation. Elle fait suite à la consommation massive de laxatifs formant ainsi un
c)
Les différentes formes de constipation
→ Aigu ou chronique
La constipation aiguë est une modification récente ou brutale du transit intestinal, consécutive la plupart du temps à une cause organique ou due à des circonstances exceptionnelles dans la vie du patient. Inversement, la constipation chronique est souvent fonctionnelle et en pratique, supportée par le patient.
On différencie une constipation aiguë d'une constipation chronique grâce aux critères de Rome III :
Début des symptômes datant de plus de six mois avec présence sur les trois derniers mois d’au moins deux des critères spécifiques suivants :
Critères spécifiques :
– moins de trois évacuations par semaine
– selles dures ou fragmentées (> 25 % des défécations) – efforts de poussées (> 25 % des défécations)
– sensation de blocage ano-rectal (> 25 % des défécations) – manœuvres digitales (> 25 % des défécations)
Selles molles rares sans usage de laxatif
Pas assez de critères de diagnostic du Syndrome de l'intestin irritable Tableau 1 : Critères de Rome III (22)
N.B : Les critères de Rome IV , développant les critères de diagnostic du syndrome de l'intestin irritable (SII) sont maintenant de rigueur, mais ayant été mis au point pour décrire le SII, nous garderons les critères de Rome III pour définir la constipation chronique.
→ Constipation par troubles de progression ou d'évacuation
➢ La constipation par troubles de progression
Elle est caractérisée par un ralentissement du transit colique lié soit à une diminution de l'activité motrice, soit paradoxalement à une hyperactivité motrice.
L' hypomotricité est traduite par une diminution de l'amplitude et de la fréquence des contractions coliques de grande amplitude qui se propagent le long du cadre colique en provoquant les mouvements de masse. L' hypermotricité quant à elle correspond à une augmentation des contractions segmentaires dans la région sigmoïdienne, qui freinent la progression du bol fécal . Elle est souvent accompagnée de douleurs abdominales.(25)
➢ La constipation par troubles d'évacuation
Également appelée dyschésie, elle est la conséquence soit d'un dysfonctionnement des sphincters de l'anus entraînant un défaut d'ouverture du canal anal lors de la poussée exonératrice (dyssynergie anorectale) , soit de troubles de la statique pelvienne postérieure ou encore d'une altération de la sensation de besoin exonérateur qui peut être due à une hyposensibilité rectale ou à un mégarectum.
Grâce à tous ces mécanismes, il est possible de classifier la constipation en deux grands groupes, à savoir, la constipation primitive et la constipation secondaire :
– La constipation est dite primitive ou fonctionnelle lorsqu'elle ne résulte d'aucune cause apparente mais provient directement d'un dysfonctionnement de l'intestin en lui-même.
– La constipation secondaire est causée par une cause primaire (organique ou iatrogène). Elle est donc la conséquence d'une anomalie en amont empêchant l'intestin de fonctionner normalement.
Il est à noter que l'une comme l'autre peut se traduire par des troubles de progression ou d'évacuation en fonction des mécanismes qui sont mis en jeu.
5)
Diagnostic
(15)a) Interrogatoire
La conduite à tenir repose sur un interrogatoire préliminaire qui doit contenir : – les circonstances de survenue
– le caractère ancien ou récent du symptôme – la fréquence et la nature des selles
– le régime alimentaire , la prise de laxatifs (révolue ou actuelle) ainsi que d'autres médicaments
– les signes associés
L'interrogatoire permet de confirmer le diagnostic de la constipation et son caractère aigu ou chronique. Une constipation d'apparition brutale doit toujours orienter vers une consultation médicale, il en est de même lorsqu'elle est associée à des signes d'alerte. On peut également apprécier son retentissement sur la qualité de vie du patient, chercher des facteurs de risque ainsi que des éléments en faveur d'une cause organique, médicamenteuse ou s'il s'agit d'une constipation fonctionnelle.
Il existe d'autres examens tels les examens de laboratoire, les examens radiologiques ou endoscopiques ainsi que des tests fonctionnels que l'on pourrait effectuer mais ceux-ci ne seront indiqués qu'en cas de constipation chronique, sévère et persistante ou qui ne cède pas à un traitement adapté ainsi qu'en présence de symptômes d'alarme.
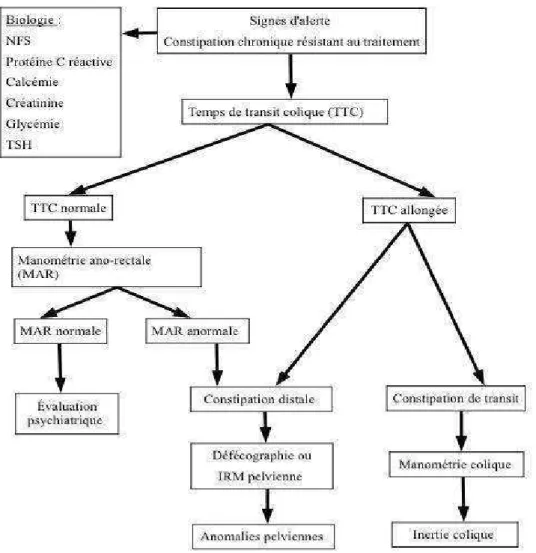
Figure 9 : Outils diagnostiques Légende :
NFS : numération formule sanguine
TTC : temps de transit colique MAR : manométrie ano-rectale
b) Les outils de diagnostic
→ Biologie
Lorsqu'un bilan biologique est décidé, seront recommandés : – la glycémie – la calcémie – la créatininémie – la TSH – la numération-formule sanguine – la protéine C-réactive
→ Les explorations morphologiques coliques
➢ La coloscopie totale
Elle n'est pas recommandée en première intention chez tous les patients. On la pratique uniquement si les symptômes sont apparus chez un patient de plus de 50 ans ou dans le cadre du dépistage systématique du cancer du côlon dans la population générale comme par exemple l'existence d'un antécédent familial au premier degré de cancer colique. L'existence de symptômes d'alarmes ainsi que la suspicion d'une cause organique doivent également conduire à une coloscopie.
➢ Le coloscanner ou le lavement avec produit de contraste
Il doit être réservé aux contre-indications de la coloscopie ou aux coloscopies incomplètes.
→ Les tests fonctionnels
Ils visent à comprendre le mécanisme des constipations idiopathiques pour pouvoir mieux les traiter. En effet, lorsque les malades ne sont pas améliorés par les fibres et/ou les laxatifs et en l'absence de cause identifiable, ces tests fonctionnels sont indiqués pour essayer de préciser le mécanisme de cette constipation.
➢ Mesure du temps de transit colique
Celle-ci se fait grâce à des marqueurs radio-opaques que le patient va ingérer en une seule prise. Plusieurs fabricants peuvent en fournir ou alors on peut le confectionner, en respectant les règles de sécurité en coupant un tube radio-opaque en petits morceaux de 2-3 mm de longueur. Ils peuvent être ensuite enrobés dans des capsules de gélatine afin de faciliter leur ingestion.
Au bout de 120 heures, on détecte les marqueurs restant par une radiographie sans préparation de l'abdomen. Si plus de 20% des marqueurs sont encore présents dans le côlon, on peut considérer que le transit est ralenti. Il est à noter que le temps de transit normal est de 67 heures. Ainsi peuvent être décelées les constipations de progression, au cours desquelles les marqueurs stagnent surtout dans le côlon, et les constipations distales, où la stase se produit avant tout au niveau du rectosigmoïde, ou encore une constipation mixte associant les deux troubles.(15)
Figure 10 : Constipation de transit(47)
Figure 11 : Constipation distale(47)
Si le temps de transit colique est normal, deux hypothèses doivent être alors discutées. D'une part, le patient pourrait présenter des troubles de la motricité anorectale et/ou de la statique rectale n'ayant pas encore retenti sur le transit colique. La manométrie anorectale et la défécographie seront alors très utiles. D'autre part, le patient ne présenterait qu'une fausse constipation qui devra être abordée par le moyen d'une psychothérapie.
➢ Manométrie ano-rectale
Elle est réalisée avec une sonde qui permet d'enregistrer la pression dans l'ampoule rectale et aux parties haute et basse du canal anal. Les mesures sont faites au repos, lors d'une distension rectale par un ballonnet et lors d'un effort de poussée exonératrice. La manométrie rectale permet l’identification d’ un trouble de l’exonération, d’une hyposensibilité ou au contraire d’une hypersensibilité rectale, d’un problème de compliance et d'une éventuelle maladie de Hirschsprung.
➢ Rectographie dynamique : défécographie
La rectographie dynamique a pour but d'étudier et de visualiser les mouvements et les positions du rectum pendant la défécation pour détecter des anomalies et des troubles de la statique pouvant contrarier l'évacuation rectale. La technique radiologique classique, reposant sur une opacification barytée du rectum, est de plus en plus remplacée par une IRM pelvienne dynamique qui permet de visualiser les déplacements des viscères et les contractions des muscles pelviens.
➢ Manométrie colique
C'est un examen exceptionnel qui permet d'enregistrer, à l'aide d'une sonde de manométrie mise en place lors d'une coloscopie, la motricité colique habituellement pendant 24 heures. Elle est indiquée lors de la suspicion d'une inertie colique.
II / PRISE EN CHARGE THÉRAPEUTIQUE
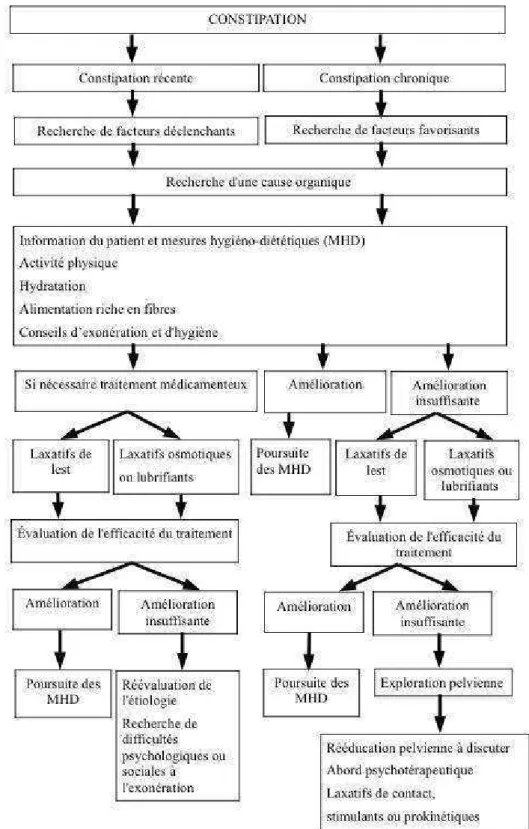
1) Stratégie thérapeutique
La prise en charge d'un patient débute toujours par la recherche des circonstances de survenues de l'affection. Le caractère aigu ou chronique de la constipation aiguille sur la recherche de facteurs de survenue (constipation aiguë) ou de facteurs favorisants (constipation chronique). Les médicaments ne sont jamais indiqués en 1ère intention, on privilégie une amélioration des règles hygiéno-diététiques, à adapter au patient et à son mode de vie. Si les symptômes disparaissent, le patient poursuivra les changements. Dans le cas contraire, un traitement médicamenteux sera envisagé. Le choix se portera toujours sur les laxatifs les moins iatrogènes.
Si ces mesures se révèlent encore insuffisantes, il faudra une consultation pour des investigations plus poussées.
2) Les objectifs et patients cibles
La prise en charge a pour objectifs de soulager l'inconfort et de prendre en charge un éventuel retentissement psychologique chez le patient.
Tout patient se plaignant de constipation doit bénéficier au minimum de conseils hygiéno-diététiques.(57)
3) Les mesures hygiéno-diététiques
a) L'eau
Composition approximative en % des matières fécales
Eau 75
Substances bactériennes 8 Résidus non digérés d'aliments 8
Graisses 4
Substances inorganiques 4
Protéines 1
Tableau 2 : Composition des matières fécales
Ce tableau montre l'importance de la consommation d'eau dans l'éradication de la constipation. Effectivement, les matières fécales étant constituées principalement d'eau, lorsque cette dernière vient à manquer, les selles durcissent et s'assèchent, ce qui rend l'exonération plus difficile. À contrario, un apport suffisant et régulier en eau hydrate les selles et fait accessoirement gonfler les fibres et augmentent leur volume, ce qui aide à la progression du bol fécal.
La quantité idéale de boissons à consommer pendant 24h doit atteindre 1,5 litres, ce qui correspond à 8 à 10 verres de liquide à répartir pendant et entre les repas.
La boisson peut prendre la forme d'eau, de jus de fruits, de bouillons de légumes, d'infusions non laxatives, de thé ou de café (la caféine, à dose modérée, agit sur l'appareil digestif en accélérant intestinal).
La prise d'un verre d'eau fraîche à jeun le matin déclenche parfois le besoin d'aller à la selle. Par ailleurs, il existe également dans le commerce des eaux ayant une propriété laxative comme l'Hépar® ou l'eau de Miers-Alvignac®.
Elles font partie de la catégorie des eaux calciques et magnésiennes et sont également riches en sulfates. (23,24)
L'association magnésium-sulfates a des propriétés laxatives, stimule les fibres lisses intestinales, vésicales et urinaires.
Les sels de sodium sous forme de sulfate ont une action laxative : ils modifient les échanges hydro-éléctrolytiques intestinaux en attirant l'eau dans les selles pour les hydrater et ainsi faciliter l'exonération.
b) L'alimentation
Une alimentation équilibrée doit suffire à maintenir un transit régulier et régulé. Cependant, lorsque la constipation est déclarée, il est recommandé d'opter pour une alimentation riche en fibres. Nous résumerons les recommandations d'usage en cas de constipation :
Aliments à privilégier Aliments à éviter
- Aliments riches en fibres : céréales complètes (bio car les résidus de pesticides sont retrouvés dans le son), fruits et légumes
- Le miel qui possède des propriétés laxatives douces
- Les aliments réputés « constipants » comme le riz, le céleri, le chou, les carottes cuites, les bananes et le chocolat.
- L'alcool qui favorise l'inflammation du côlon
L'addition de fibres alimentaires au régime résout dans 43% des cas la constipation.
(27).
Les fibres augmentent le volume et le poids des selles et de ce fait leur fréquence. Cet effet est lié à leur faible digestibilité, leur pouvoir hydrophile important, leur action osmotique. En effet, étant non digestibles, elles arrivent intactes au niveau du côlon, exercent un effet de lest et se gorgent d'eau pour hydrater le bol alimentaire.
→ Faible digestibilité
Les fibres alimentaires résistent aux sécrétions enzymatiques du tube digestif et ne sont que partiellement digérées par les enzymes bactériennes intestinales. Elles auront donc transité tout le long du tube digestif en étant quasiment intactes et de ce fait aidé à la progression générale du chyme alimentaire.
→ Pouvoir hydrophile important
Pouvant absorber l'eau jusqu'à cinq fois leur poids , elles meublent et hydratent le bol alimentaire. L'eau retenue est emmagasinée dans leurs interstices, formant des gels intra-luminaux. Cette eau mélangée aux fibres fait masse et joue un rôle de lest dans le côlon.
La capacité d'un végétal à augmenter le poids des selles par action hygroscopique est en fonction de sa composition en polysaccharides hydrophiles. Cela explique le fait que la lignine sera moins encline à l'hygroscopie et l'augmentation de volume que les fibres glucidiques.
→ Action osmotique
Les fibres ne sont pas digestibles par les sucs enzymatiques mais cependant elles sont partiellement dégradées par les enzymes bactériennes de la flore intestinale, donnant des acides gras volatiles qui sont très peu absorbés et abaissant le pH tout en stimulant le péristaltisme. Par ailleurs, la fermentation par les enzymes bactériennes conduit à la prolifération de la masse bactérienne et la production de gaz qui distendent la paroi intestinale.
Ces propriétés sont retrouvées dans les fibres en fonction de leur nature, laquelle est différente en fonction de la taille des macrofibres qui les compose. On distingue les polysaccharides et les lignines.
Figure 13 : Les différents types de fibres
→ La cellulose est le constituant végétal le plus répandu ,c'est le principal polysaccharide structuré des plantes. On peut la retrouver dans les céréales ou les légumineuses par exemple.
→ Les composés non cellulosiques sont constitués de pentose (xylose, arabinose) , de mannose et d'acides uroniques. On distingue dans ce groupe les substances pectiques, les alginates, les gommes et les mucilages. On peut en retrouver dans la pomme ou encore dans les algues par exemple.
→ La lignine est présente surtout dans les végétaux plus âgés, elle n'est pas fermentée et effectue un effet de lest dans l'intestin. (26)
Pour orienter le patient, voici un tableau , non exhaustif , de la teneur en fibres de certains aliments :
CÉRÉALES LÉGUMES FRUITS
Son de blé 47,5 Haricot blanc 25,5 Amande 14,3 Pain complet 8,5 Pois chiche 15 Noix 5,2 Riz complet 3 Lentilles 11,7 Banane 3,4 Pain blanc 2,7 Petit pois 6,3 Poire 2,4 Riz blanc 1,5 Carottes 3,7 Fraise 2,1
Tableau 3 : Teneur en fibres en g/100g de certains aliments
N.B : Le raffinage d'un aliment lui fait perdre une quantité non négligeable de fibres, c'est pour cela que le pain blanc est nettement plus appauvri en fibres par rapport au pain complet. Il en est de même pour le riz blanc et le riz complet. C'est pour cela qu'il est mieux de consommer les aliments les moins raffinés possibles pour préserver les qualités diététiques de ceux-ci. .
Plus les végétaux prennent de l'âge et plus leurs fibres se lignifient. Il est donc recommandé de ne pas trop les laisser vieillir et de les cuire quand le processus a commencé.
La cuisson des végétaux a quant à elle pour effet, une diminution de la teneur en eau et une modification des fibres :
– une dissolution partielle des substances pectiques qui cimentent entre elles les cellules à paroi cellulosique avec formation d'un gel qui donne onctuosité et douceur au végétal cuit.
– une altération des fibres cellulosiques qui libèrent les substances nutritives qu'elles englobent
– un attendrissement des fibres pour une meilleure tolérance – une gélatinisation de l'amidon.
De ce fait les végétaux cuits seront moins irritants sur le tube digestif. La cuisson permet donc de consommer des produits inattaquables par les sucs digestifs à l'état cru. Les végétaux cuits ont un volume plus faible, ce qui permet une consommation plus importante et donc un apport de minéraux et de cellulose plus important. (26)
Il est à noter que l'introduction des fibres dans l'alimentation doit se faire de manière progressive et être accompagnée d'une bonne hydratation. En effet, ces derniers provoquent un ballonnement intestinal conséquent qui pourrait être une source d'inconfort pour le patient. Augmenter progressivement les doses aidera le patient à supporter le changement d'alimentation qu'il opère. Cet effet doit lui être renseigné avant même qu'il ne commence son rééquilibrage alimentaire pour éviter qu'il ne s'arrête dès les premiers signes de ballonnement.
Figure 14 : Mode d'action des fibres
Légende
AGCC : acides gras à chaîne courte CO2 : dihydroxyde de carbone
c)
Règles d'hygiène
→ Les bonnes habitudes à prendre
➢ Rééducation de la fonction recto-anale
Le problème étant la perte du réflexe de défécation, instaurer un rituel permet de mécaniser ce dernier : l'heure fixe joue un grand rôle. Si besoin, utiliser un suppositoire et privilégier les suppositoires à dégagement gazeux.
Aussi, l'exonération se fait idéalement avec un angle de 35°, ce qui correspondrait à être accroupi, et ce pour faciliter l'évacuation des selles et diminuer la pression abdominale nécessaire pour pousser le bol fécal grâce à une plus grande ouverture de l'angle ano-rectal. (55)
Figure 15 : Position optimale de défécation (62) ➢ Massage abdominal
Le but est d'agir sur les muscles de l'abdomen et de stimuler le péristaltisme intestinal. Pour cela, on peut effectuer l'effleurage ou le pétrissage.
– L'effleurage : elle se fait dans le sens des aiguilles d'une montre qui est le sens de la progression des matières fécales. Partir du bas du ventre à droite en remontant le côté droit du ventre jusqu'au foie, traverser toute la largeur de l'abdomen avant de redescendre sur le côté gauche. On utilisera la paume de la main sans appuyer. (26)
Figure 16 : L'effleurage abdominal (60)
– Le pétrissage : celui-ci ne concerne que le côlon gauche descendant, c'est-à-dire la partie terminale où l'accumulation des matières sèches et dures fait un bouchon chez les personnes constipées. Plus appuyé que l'effleurage, le pétrissage se fait avec les doigts dans le but d'exercer une pression sur la masse colique. Il convient particulièrement de masser la partie basse où le durcissement des matières est le plus accentué. Ce massage est utilisé couramment chez le nourrisson et se pratique en 3 phases. (26)
Figure 17 : le pétrissage abdominal (60)
Par ailleurs, l'activité physique facilite la digestion, raffermit la sangle abdominale, stimule la circulation du sang et les fonctions éliminatrices en agissant sur les émonctoires. Les émonctoires désignent tous les organes et canaux qui permettent à l'organisme d'éliminer ses déchets.
On distinguera particulièrement la gymnastique abdominale car la sangle abdominale est souvent atonique et atrophiée chez les personnes constipées.
➢ Gymnastique abdominale
Il est essentiel pour de se concentrer sur le grand droit de l'abdomen et le grand oblique. Tous les mouvements de gainage au niveau de la ceinture abdominale sont conseillés, et il est préférable de les faire quotidiennement.
Exercice 1 : La planche
Poser les mains sur le sol et lever l'ensemble du corps. Les mains doivent être un peu écartées, le cou et la colonne vertébrale bien droits et la tête alignée avec le dos.
Exercice 2 : Les side twists
Positionner les jambes de manière à ce qu'elles forment un triangle perpendiculaire au sol en tenant un ballon de musculation. Tourner le torse d'un côté puis de l'autre en maintenant le bas du corps le plus immobile possible.
Il serait mieux d'éviter cet exercice si le patient a mal au dos.
Exercice 3 : Les side bridge
Se coucher sur le sol, sur le côté, puis se positionner de sorte à maintenir tout le poids du corps sur les avant-bras et les pieds, tout en gardant le corps bien droit.
Exercice 5 : Les battements de jambes
Se coucher sur le sol, maintenir le bassin collé au sol et battre les jambes de bas en haut.
Exercice 6 : L'air bike
S'allonger sur le dos, les mains derrière la tête, fléchir une jambe et relever le buste vers le côté de cette jambe croisée.
Figure 19 : Exercices de renforcement de la sangle abdominale (10)
➢ Hydrothérapie (26)
Il s'agit d'une stimulation mécanique du transit par l'utilisation d'eau froide. Prendre un verre d'eau froide au lever à jeun peut aider à aller à la selle le matin. Outre sa consommation, l'eau froide peut être utilisée en bain, en douche ou en compresse. Le bain de siège avec une eau à 15 degrés pendant une trentaine de secondes équivaut à une douche froide dans la région lombaire ou compresse d'eau froide pendant une dizaine de minutes.
➢ Le biofeedback
Il s'agit de la rééducation périnéale, préconisée dans le traitement de la constipation chronique chez l'adulte, et plus particulièrement lors d'une constipation distale. Cela consiste à exercer le plancher pelvien à effectuer des mouvements de relâchement volontaire lors d'efforts d'exonération. Un appareil relié à une sonde anale enregistre et retranscrit l’activité des muscles du périnée. Cela permet au malade de visualiser et corriger les dysfonctionnements du sphincter anal tels l'anisme ou une poussée insuffisante. Les séances se font souvent chez un kinésithérapeute.
→ Les gestes à éviter
Se retenir lorsqu'on ressent le besoin d'aller à la selle est à proscrire car cela assèche les matières fécales et rend l'exonération plus difficile. Outre les difficultés d'exonération, la douleur et les complications comme les hémorroïdes traumatiseront le patient qui aura tendance à repousser au maximum le moment d'aller à la selle. Cela alimente un cercle vicieux dont il est difficile de sortir.
La sédentarité est également un facteur qui a son importance dans la constipation. En effet, le manque d'activité physique et l'alitement prolongé provoquent une stase intestinale non négligeable des matières fécales.
4) Les traitements
(28)Nous traiterons dans ce chapitre les traitements médicamenteux et la phytothérapie en fonction des mécanismes mis en jeu.
a) Les laxatifs osmotiques
Utilisés en règle générale en 1ère intention lorsqu'un traitement par laxatif est préconisé, les laxatifs osmotiques, en fonction des molécules, agissent de 3 manières différentes :
Lactulose , lactitol Macrogol Sorbitol
Figure 20 : Les différents modes d'action des laxatifs osmotiques (30)
Le lactulose et le lactitol sont des disaccharides de synthèse non résorbés dans le tube digestif. Ils sont hydrolysés par les enzymes des bactéries contenues dans la flore intestinale ; cela va abaisser le pH colique et stimuler le péristaltisme. L'énergie fournie par cette fermentation permet aux bactéries de proliférer, ces dernières ralentissent alors l'effet laxatif par métabolisation du lactulose et du lactitol. Ainsi, ce phénomène d'adaptation ne s'annule que lorsque la quantité de disaccharides présentes dans l'intestin est supérieure à la quantité de disaccharides hydrolysés par la flore bactérienne.
Le macrogol est un long polymère linéaire qui retient les molécules d'eau par des liaisons hydrogène. Cela augmente le volume des liquides intestinaux et entraîne ainsi l'effet laxatif. Le sorbitol quant à lui favorise l'hyperhydratation du contenu intestinal et accélère le transit. Il stimule aussi la cholécystokinine, l'hormone qui contrôle l'acidité de l'estomac. (35)
Tableau 4 : Les laxatifs osmotiques
En pratique, ces laxatifs sont bien tolérés et correspondent à un arsenal déjà assez fourni pour traiter tous les patients (utilisables chez la femme enceinte et les enfants) . Ils sont toujours choisis en 1ère intention lorsqu'un traitement est mis en place.
Dans la mesure où leur mode d'action est de provoquer un appel d'eau, il est nécessaire de rappeler au patient que l'hydratation est importante.
b) Les laxatifs de lest
Parmi eux on distingue les mucilages, les fibres et les algues à thalle.
Les mucilages se gonflent d'eau et ainsi ont un effet de lest et hydratent le bol fécal. Par ailleurs, ils doivent être pris avec beaucoup d'eau pour faire effet. Ainsi, devant un échec du traitement, il est nécessaire de vérifier si le patient s'hydrate suffisamment avant d'envisager une augmentation de posologie ou une autre molécule.
Tableau 6 : Les fibres (28,39)
On choisit ces traitements lorsque l'interrogatoire montre que le patient ne consomme pas assez de fibres mais que pour une raison qui lui est propre il préfère cette présentation plutôt que d'enrichir son alimentation en légumes, le but étant d'offrir la prise ne charge la mieux adaptée à chaque patient et de trouver un compromis pour que celui-ci se soigne.
Tableau 7 : Les algues à thalle(39)
Les algues à thalle sont issus de la phytothérapie, ils sont généralement choisis d'emblée par les patients et délivrés pour répondre à leur demande. Il est alors nécessaire de leur rappeler que leur usage doit être ponctuel et que l'apport en iode est non négligeable. Leur provenance doit être contrôlée car on en retrouve également dans les magasins bio et les herboristeries.
c)
Les laxatifs lubrifiants
L'effet laxatif est principalement mécanique, cependant le traitement ne doit pas être pris au long cours. Généralement, la demande vient du patient, il faut alors s'assurer de l'usage occasionnel du laxatif et informer le patient du risque de malabsorption des vitamines liposolubles (A, D, E, K) et vérifier qu'il n'ait pas de signes de carences.
d) Les laxatifs de contact ou laxatifs par voie rectale
Tableau 9 : Les laxatifs de contact (28,39)
Les laxatifs de contact ne sont actifs que sur une dyschésie, ils ne suffisent donc pas pour pallier une constipation par troubles de progression. Même si la demande vient du patient, il est donc essentiel d'identifier à quel type de constipation on est
N.B : Il vaudrait mieux utiliser les suppositoires à dégagement gazeux plutôt que les suppositoires à la glycérine car ces derniers provoqueraient une irritation sur une muqueuse dont la sensibilité est déjà amoindrie et compromettraient ainsi la restauration ultérieure d'une physiologie normale de la défécation.
D'autre part les suppositoires à dégagement gazeux, en provoquant un besoin urgent de défécation par surdistension gazeuse de l'ampoule rectale, compensent la diminution de volume de selle excessivement desséchée et induisent le réflexe exonérateur.(42)
e) Les laxatifs stimulants
Les laxatifs stimulants ne doivent pas être proposés en 1ère intention car ils sont irritants pour l'intestin. Aussi, ils ne sont pas utilisables chez tous les patients et sont réservés pour un traitement de courte durée. Les plantes ont un effet laxatif tout aussi puissant que les médicaments, le patient doit être informé sur les tisanes qu'il pourrait consommer au quotidien.(13)
f) Nouvelles thérapeutiques
On observe une émergence des nouvelles thérapeutiques qui viennent renforcer l'arsenal thérapeutique. Leur utilisation reste encore limitée, soit en raison de leur non disponibilité actuelle en France soit en raison de leur absence de prise en charge par l’assurance maladie. Ils ne sont utilisés qu'en derniers recours, lorsque toutes les autres alternatives ont échoué et que la qualité de vie du patient se retrouve affectée par son affection.
Le tableau ci-dessous récapitule ces molécules ainsi que leurs mécanismes d'action.
Molécules Mécanismes Motricité Sécrétion Indications Posologies Prucalopride
(Résolor®)
Agoniste 5HT4 +++ - CI-C 2mg/jour
Lubiprostone (Amitiza®)
Activateur sélectif de canaux Cl
+ +++ SII - C 24g deux fois/jo
Linaclotide (Constella®) Agoniste Guanylate-Cyclase ++ +++ SII-C 145 à 290g 12 semaines (54) Elobixibat (A3309) Inhibiteur des transporteurs d'acide biliaire
++ + CI-C Études en phase 2
Bromure de naltrexone (Relistor®) Antagoniste des récepteurs aux opioïdes µ (29) Constipation aux opioïdes
1 inj SC tous les 2 jours 38 à 61 kg : 8 mg (0,4mL) 62 à 114 kg : 12 mg (0,6mL) Posologie (mL) = Poids (kg) x 0,0075
Tableau 11 : Nouvelles thérapeutiques contre la constipation chronique (11)
Légende
CI-C : constipation idiopathique chronique SII-C : Syndrome de l'intestin irritable à constipation prédominante
Ces médicaments modifient tous la motricité et la sécrétion d'électrolytes dans l'intestin. Ils ne sont utilisés qu'en dernière intention, lorsqu'on a épuisé tous les traitements disponibles. À ce jour, il n'y a pas assez de recul sur l'iatrogénicité de ces molécules, raison pour laquelle il ne faut les prendre qu'en dernière intention.
5) Alternatives thérapeutiques
a) L'homéopathie
L'homéopathie constitue une alternative pour les patients soucieux de prendre un traitement qu'ils estiment naturel et inoffensif. Les souches suivantes sont prises à une dilution de 5ch pour la plupart, sauf mention expresse, et peuvent être utilisées combinées entre elles ou à un autre traitement.
Ce tableau récapitule leur utilisation en fonction des symptômes associés : FAUX BESOINS
Désir constant et inefficace Silicea Transit irrégulier et douleurs abdominales Nux vomica Déshydratation et durcissement des selles
Spasme anal douloureux
Plumbum, Lycopodium Hydrastis
Désagrégation des selles à l'exonération Magnesia muriatica CONSTIPATION SANS BESOINS Présence de mucosités Graphites
Selles dures et petites Opium Selles foncées et sèches Bryonia alba
CAS PARTICULIERS Présence d'hémorroïdes
Durant la grossesse et en post-partum
Collinsonia canadensis
Durant un voyage Platina
Menstruations Folliculinum dès le début des troubles Lachesis si amélioration à l'arrivée des règles
Abus de laxatifs Hydrastis si mucosités épaisses Après une chirurgie Opium 15 à 30 CH
Arnica et Nux Vomica
b) L'aromathérapie
Il existe des huiles essentielles reconnues pour leurs propriétés toniques et digestives à savoir (39)
:
– L'estragon (Artemisia dracunculus) – La lavande ( Lavandula officinalis) – La menthe poivrée (Mentha piperata) – Le laurier noble (Laurus nobilis) – Le romarin (Rosmarinus officinalis) – Le gingembre (Zingiber officinale) – La coriandre (Coriandrum sativum)
On peut les utiliser de deux manières différentes : par voie orale ou en application cutanée par massage.
→ La voie orale : on administre 2 à 3 gouttes d'huile essentielle soit sur un comprimé neutre, soit dans une gélule vide ou encore dans une cuillère d'huile végétale, de préférence après les repas.
→ La voie cutanée : Mélanger 5 à 10 gouttes de trois huiles essentielles dans une huile végétale et masser l'abdomen dans le sens des aiguilles d'une montre une à deux fois par jour.
On peut également utiliser l'huile essentielle de basilic (Ocimum basilicum var bas) à appliquer à la base de la colonne vertébrale deux à trois fois par jour pendant dix jours et à renouveler si nécessaire. (37)