Vieillir avec le VIH
Texte intégral
Figure
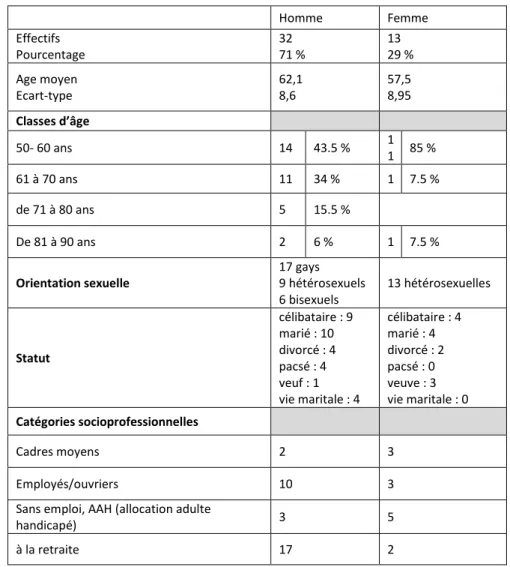

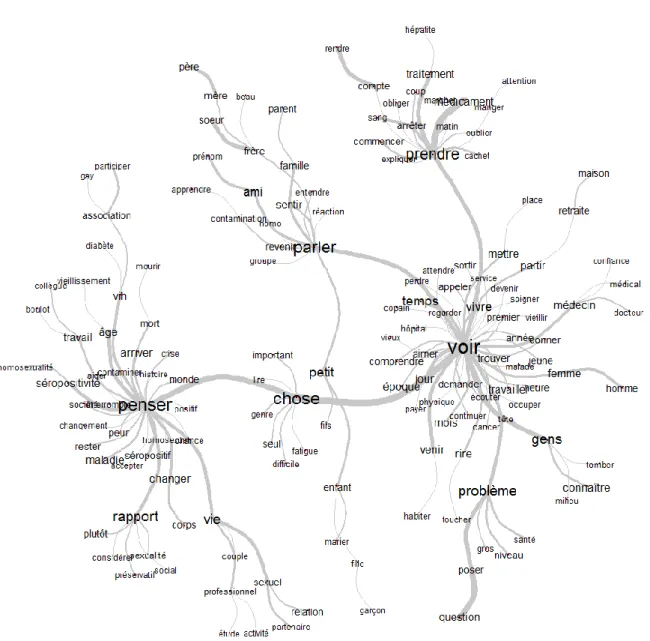

Outline
Documents relatifs
Deux aspects ressortaient dans notre étude concernant l’abord de la santé affective et sexuelle par les CCEF : elles insistaient sur le versant affectif de la
- Explorer la manière dont les CCEF abordent la santé affective et sexuelle avec les adolescents.. - Objectifs
Eléments de réponse : risque de grossesse, risque d’IST (VIH, hépatites, gonocoque, chlamydiae), autres infections (herpès, verrues génitales, parasites, cystite…) Rappeler
Morbihan - Ouest - Informer et orienter les jeunes dans leur vie affective et sexuelle - Page 2..
Carrefour d'Initiatives et de Réflexions pour les Missions relatives à la vie affective et sexuelle Centre Régional d'Information et de Prévention du
Parfois, elles peuvent décolorer le fond de ta culotte : ça arrive, c’est parce qu’elles sont parfois plus acides qu’à d’autres moments.. Si tu y prêtes attention, tu verras
Le harcèlement peut aussi être sexuel : c’est le fait d’imposer à une personne, de façon répétée ou non (harcèlement de rue), des propos ou comportements à caractères
« valide », par exemple avec l’invasion récente des scripts sexuels de la pornographie au sein de la sexualité des personnes. Xavier Deleu dit à ce propos que « le


