Année 2019 Thèse N°224
Angioplastie des artères rénales dans
l’hypertension artérielle rénovasculaire
THÈSE
PRÉSENTÉE ET SOUTENUE PUBLIQUEMENT LE 23/07/2019
PAR
Mr.
Djamaldine BACO
Né Le 09/04/1989 à Anjouan
POUR L’OBTENTION DU DOCTORAT EN MÉDECINE
MOTS-CLÉS
Sténose de l’artère rénale - HTA refractaire - OAP flash-sauvetage néphronique
JURY
Mme.
Mr.
Mr.
S. EL KARIMI
Professeur de Cardiologie
A. RBAIBI
Professeur Agrégé de Cardiologie
K. MOUFID
Professeur d’Urologie
PRESIDENTE
RAPPORTEUR
Serment d’Hippocrate
Au moment d’être admis à devenir membre de la
profession médicale, je m’engage solennellement à
consacrer ma vie au service de l’humanité.
Je traiterai mes maîtres avec le respect et la reconnaissance
qui leur sont dus.
Je pratiquerai ma profession avec conscience et
dignité.La santé de mes malades sera mon premier but.
Je ne trahirai pas les secrets qui me seront confiés.
Je maintiendrai par tous les moyens en mon pouvoir
l’honneur et les nobles traditions de la profession
médicale.
Les médecins seront mes frères.
Aucune considération de religion, de nationalité, de
race, aucune considération politique et sociale, ne
s’interposera entre mon devoir et mon patient.
Je maintiendrai strictement le respect de la vie humaine
dès sa conception.
Même sous la menace, je n’userai pas mes connaissances
médicales d’une façon contraire aux lois de l’humanité.
Liste des
professeurs
FACULTE DE MEDECINE ET DE PHARMACIE
MARRAKECH
Doyens Honoraires
: Pr. Badie Azzaman MEHADJI
: Pr. Abdelhaq ALAOUI YAZIDI
ADMINISTRATION
Doyen
: Pr. Mohammed BOUSKRAOUI
Vice doyen à la Recherche et la Coopération : Pr. Mohamed AMINE
Vice doyen aux Affaires Pédagogiques
: Pr. Redouane EL FEZZAZI
Secrétaire Générale
: Mr. Azzeddine EL HOUDAIGUI
Professeurs de l’enseignement supérieur
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABKARI Imad
Traumato-
orthopédie
FINECH
Benasser
Chirurgie –
générale
ABOU EL HASSAN
Taoufik
Anésthésie-
réanimation
FOURAIJI Karima Chirurgie
pédiatrique
ABOUCHADI Abdeljalil Stomatologie et
chir maxillo faciale
GHANNANE
Houssine
Neurochirurgie
ABOULFALAH
Abderrahim
Gynécologie-
obstétrique
GHOUNDALE
Omar
Urologie
ABOUSSAIR Nisrine
Génétique
HAJJI Ibtissam Ophtalmologie
ADERDOUR Lahcen
Oto- rhino-
laryngologie
HOCAR Ouafa
Dermatologie
ADMOU Brahim
Immunologie
JALAL Hicham
Radiologie
AGHOUTANE El
Chirurgie
KAMILI El Ouafi
Chirurgie
AIT BENKADDOUR
Yassir
Gynécologie-
obstétrique
KHOUCHANI
Mouna
Radiothérapie
AIT-SAB Imane
Pédiatrie
KISSANI Najib
Neurologie
AKHDARI Nadia
Dermatologie
KOULALI
IDRISSI Khalid
Traumato-
orthopédie
ALAOUI Mustapha
Chirurgie-
vasculaire
péripherique
KRATI Khadija
Gastro-
entérologie
AMAL Said
Dermatologie
KRIET Mohamed Ophtalmologie
AMINE Mohamed
Epidémiologie-
clinique
LAGHMARI Mehdi Neurochirurgie
AMMAR Haddou
Oto-rhino-laryngologie
LAKMICHI
Mohamed Amine
Urologie
AMRO Lamyae
Pneumo-
phtisiologie
LAOUAD Inass
Néphrologie
ARSALANE Lamiae
Microbiologie
-Virologie
LOUZI
Abdelouahed
Chirurgie –
générale
ASMOUKI Hamid
Gynécologie-
obstétrique
MADHAR Si
Mohamed
Traumato-
orthopédie
ASRI Fatima
Psychiatrie
MANOUDI Fatiha Psychiatrie
BEN DRISS Laila
Cardiologie
MANSOURI Nadia Stomatologie et
chirurgie
maxillo-faciale
BENCHAMKHA Yassine Chirurgie
réparatrice et
plastique
MOUDOUNI Said
Mohammed
Urologie
BENELKHAIAT
BENOMAR Ridouan
Chirurgie -
générale
MOUFID Kamal
Urologie
BENJILALI Laila
Médecine interne MOUTAJ
Redouane
Parasitologie
BOUAITY Brahim
Oto-rhino-
laryngologie
MOUTAOUAKIL
Abdeljalil
Ophtalmologie
BOUCHENTOUF Rachid Pneumo-
phtisiologie
NAJEB Youssef
Traumato-
orthopédie
BOUGHALEM Mohamed Anesthésie -
réanimation
NARJISS
Youssef
Chirurgie générale
BOUKHIRA
Abderrahman
Biochimie - chimie NEJMI Hicham
Anesthésie-
réanimation
BOUMZEBRA Drissi
Chirurgie Cardio-
NIAMANE
Rhumatologie
laryngologie
BOUSKRAOUI
Mohammed
Pédiatrie
OUALI IDRISSI
Mariem
Radiologie
CHAFIK Rachid
Traumato-
orthopédie
OULAD SAIAD
Mohamed
Chirurgie
pédiatrique
CHAKOUR Mohamed
Hématologie
Biologique
QACIF Hassan
Médecine interne
CHELLAK Saliha
Biochimie- chimie QAMOUSS
Youssef
Anésthésie-
réanimation
CHERIF IDRISSI
EL GANOUNI Najat
Radiologie
RABBANI Khalid Chirurgie générale
CHOULLI Mohamed
Khaled
Neuro
pharmacologie
RAFIK Redda
Neurologie
DAHAMI Zakaria
Urologie
RAJI Abdelaziz
Oto-rhino-laryngologie
EL ADIB Ahmed
Rhassane
Anesthésie-
réanimation
SAIDI Halim
Traumato-
orthopédie
EL ANSARI Nawal
Endocrinologie et
maladies
métaboliques
SAMKAOUI
Mohamed
Abdenasser
Anesthésie-
réanimation
EL BARNI Rachid
Chirurgie-
générale
SAMLANI
Zouhour
Gastro-
entérologie
EL BOUCHTI Imane
Rhumatologie
SARF Ismail
Urologie
EL BOUIHI Mohamed
Stomatologie et
chir maxillo faciale
SORAA Nabila
Microbiologie -
Virologie
EL FEZZAZI Redouane Chirurgie
pédiatrique
SOUMMANI
Abderraouf
Gynécologie-
obstétrique
EL HAOURY Hanane
Traumato-
orthopédie
TASSI Noura
Maladies
infectieuses
EL HATTAOUI Mustapha Cardiologie
YOUNOUS Said
Anesthésie-
réanimation
EL HOUDZI Jamila
Pédiatrie
ZAHLANE Mouna Médecine interne
EL KARIMI Saloua
Cardiologie
ZOUHAIR Said
Microbiologie
ELFIKRI Abdelghani
Radiologie
ZYANI
Mohammed
Médecine interne
ESSAADOUNI Lamiaa
Médecine interne
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABIR Badreddine
Stomatologie et
Chirurgie maxillo
faciale
GHAZI Mirieme
Rhumatologie
ADALI Imane
Psychiatrie
HACHIMI
Abdelhamid
Réanimation
médicale
ADARMOUCH Latifa
Médecine
Communautaire
(médecine
préventive,
santé publique
et hygiène)
HAROU Karam
Gynécologie-
obstétrique
AISSAOUI Younes
Anesthésie -
réanimation
HAZMIRI Fatima
Ezzahra
Histologie –
Embryologie -
Cytogénéque
AIT BATAHAR Salma
Pneumo-
phtisiologie
IHBIBANE fatima
Maladies
Infectieuses
ALJ Soumaya
Radiologie
KADDOURI Said
Médecine interne
ANIBA Khalid
Neurochirurgie
LAHKIM
Mohammed
Chirurgie générale
ATMANE El Mehdi
Radiologie
LAKOUICHMI
Mohammed
Stomatologie et
Chirurgie maxillo
faciale
BAIZRI Hicham
Endocrinologie
et maladies
métaboliques
LOUHAB Nisrine Neurologie
BASRAOUI Dounia
Radiologie
MAOULAININE
Fadl mrabih rabou
Pédiatrie
(Neonatologie)
BASSIR Ahlam
Gynécologie-
obstétrique
MARGAD Omar
Traumatologie
-orthopédie
BELBACHIR Anass
Anatomie-
pathologique
MATRANE
Aboubakr
Médecine nucléaire
BELBARAKA Rhizlane
Oncologie
médicale
MEJDANE
Abdelhadi
Chirurgie Générale
BELKHOU Ahlam
Rhumatologie
MLIHA TOUATI
Mohammed
Oto-Rhino -
Laryngologie
BENHIMA Mohamed
Amine
Traumatologie -
orthopédie
MOUAFFAK
Youssef
Anesthésie -
réanimation
BENJELLOUN HARZIMI
Amine
Pneumo-
phtisiologie
MOUHSINE
Abdelilah
Radiologie
Yassine
thoracique
BENZAROUEL Dounia Cardiologie
NADER Youssef
Traumatologie -
orthopédie
BOUKHANNI Lahcen
Gynécologie-
obstétrique
OUBAHA Sofia
Physiologie
BOURRAHOUAT Aicha Pédiatrie
RADA Noureddine Pédiatrie
BSISS Mohamed Aziz
Biophysique
RAIS Hanane
Anatomie
pathologique
CHRAA Mohamed
Physiologie
RBAIBI Aziz
Cardiologie
DAROUASSI Youssef
Oto-Rhino -
Laryngologie
ROCHDI Youssef
Oto-rhino-
laryngologie
DRAISS Ghizlane
Pédiatrie
SAJIAI Hafsa
Pneumo-
phtisiologie
EL AMRANI Moulay
Driss
Anatomie
SALAMA Tarik
Chirurgie
pédiatrique
EL HAOUATI Rachid
Chirurgie Cardio-
vasculaire
SEDDIKI Rachid
Anesthésie -
Réanimation
EL IDRISSI SLITINE
Nadia
Pédiatrie
SERGHINI Issam
Anesthésie -
Réanimation
EL KHADER Ahmed
Chirurgie
générale
TAZI Mohamed
Illias
Hématologie-
clinique
EL KHAYARI Mina
Réanimation
médicale
TOURABI Khalid
Chirurgie
réparatrice et
plastique
EL MEZOUARI El
Moustafa
Parasitologie
Mycologie
ZAHLANE Kawtar Microbiologie -
virologie
EL MGHARI TABIB
Ghizlane
Endocrinologie
et maladies
métaboliques
ZAOUI Sanaa
Pharmacologie
EL OMRANI Abdelhamid Radiothérapie
ZARROUKI Youssef Anesthésie -
Réanimation
FADILI Wafaa
Néphrologie
ZEMRAOUI Nadir
Néphrologie
FAKHIR Bouchra
Gynécologie-
obstétrique
ZIADI Amra
Anesthésie -
réanimation
FAKHRI Anass
Histologie-
embyologie
cytogénétique
ZIDANE Moulay
Abdelfettah
Chirurgie
Thoracique
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABDELFETTAH Youness Rééducation et
Réhabilitation
Fonctionnelle
ELOUARDI Youssef Anesthésie
réanimation
ABDOU Abdessamad
Chiru Cardio
vasculaire
ELQATNI Mohamed Médecine interne
AIT ERRAMI Adil
Gastro-entérologie
ESSADI Ismail
Oncologie Médicale
AKKA Rachid
Gastro -
entérologie
FDIL Naima
Chimie de
Coordination
Bio-organique
ALAOUI Hassan
Anesthésie -
Réanimation
FENNANE Hicham
Chirurgie
Thoracique
AMINE Abdellah
Cardiologie
GHOZLANI Imad
Rhumatologie
ARABI Hafid
Médecine
physique et
réadaptation
fonctionnelle
HAJJI Fouad
Urologie
ARSALANE Adil
Chirurgie
Thoracique
HAMMI Salah
Eddine
Médecine interne
ASSERRAJI Mohammed Néphrologie
Hammoune Nabil
Radiologie
AZIZ Zakaria
Stomatologie et
chirurgie maxillo
faciale
JALLAL Hamid
Cardiologie
BAALLAL Hassan
Neurochirurgie
JANAH Hicham
Pneumo-
phtisiologie
BABA Hicham
Chirurgie
générale
LAFFINTI Mahmoud
Amine
Psychiatrie
BELARBI Marouane
Néphrologie
LAHLIMI Fatima
Ezzahra
Hématologie
clinique
BELFQUIH Hatim
Neurochirurgie
LALYA Issam
Radiothérapie
BELGHMAIDI Sarah
OPhtalmologie
LOQMAN Souad
Microbiologie et
toxicologie
environnementale
BELHADJ Ayoub
Anesthésie
-Réanimation
MAHFOUD Tarik
Oncologie
médicale
BELLASRI Salah
Radiologie
MILOUDI Mohcine
Microbiologie -
Virologie
BENANTAR Lamia
Neurochirurgie
MOUNACH Aziza
Rhumatologie
Mycologie
BOUCHENTOUF Sidi
Mohammed
Chirurgie
générale
NASSIH Houda
Pédiatrie
BOUKHRIS Jalal
Traumatologie -
orthopédie
NASSIM SABAH
Taoufik
Chirurgie
Réparatrice et
Plastique
BOUTAKIOUTE Badr
Radiologie
NYA Fouad
Chirurgie Cardio -
Vasculaire
BOUZERDA Abdelmajid Cardiologie
OUERIAGLI NABIH
Fadoua
Psychiatrie
CHETOUI Abdelkhalek
Cardiologie
OUMERZOUK
Jawad
Neurologie
CHETTATI Mariam
Néphrologie
RAISSI Abderrahim Hématologie
clinique
DAMI Abdallah
Médecine Légale REBAHI Houssam
Anesthésie -
Réanimation
DOUIREK Fouzia
Anesthésie-
réanimation
RHARRASSI Isam
Anatomie-patologique
EL- AKHIRI Mohammed Oto- rhino-
laryngologie
SAOUAB Rachida
Radiologie
EL AMIRI My Ahmed
Chimie de
Coordination
bio-organnique
SAYAGH Sanae
Hématologie
EL FAKIRI Karima
Pédiatrie
SEBBANI Majda
Médecine
Communautaire
(médecine
préventive, santé
publique et
hygiène)
EL HAKKOUNI Awatif
Parasitologie
mycologie
TAMZAOURTE
Mouna
Gastro -
entérologie
EL HAMZAOUI Hamza Anesthésie
réanimation
WARDA Karima
Microbiologie
EL KAMOUNI Youssef
Microbiologie
Virologie
ZBITOU Mohamed
Anas
Cardiologie
ELBAZ Meriem
Pédiatrie
ELOUARDI Youssef Anesthésie
réanimation
toute ma reconnaissance et ma gratitude à l’égard de ceux qui
ont œuvré de quelques manières que ce soit à l’aboutissement
de ce travail
Ainsi, je dédie cette thèse à ..
ALLAH, le Miséricordieux
J’ai toujours eu foi en toi ALLAH, je te remercie le tout
puissant de m’avoir donné la force d’entamer et de continuer mes
études
Merci ALLAH de m’avoir accompagner durant toutes
ces années dans les moments autant heureux que douloureux
Et aujourd’hui je n’ai qu’un vœu, aides moi à dévenir un bon
Je ne trouverai jamais les mots pour exprimer mon profond attachement et
ma reconnaissance pour l’amour, la tendresse et ta présence dans les
moments les plus difficiles, et si j’en suis arrivé là c’est grâce à toi ma
maman adorée
Merci pour tes sacrifices le long de toutes ces années, merci pour ta
présence rassurrante, merci pour tout l’amour que tu proccures à notre
petite famille.. Puisse ton existence pleine de sagesse, d’amour , me servir
d’exemple dans ma vie et dans l’exercice de ma profession..
Veuillez trouver, chère mère, dans ce travail le fruit de ton dévouement et
de tes sacrifices ainsi que l’expression de ma gratitude et mon profond
amour.
Puisse Dieu te préserver des malheurs de la vie et te procurer longue vie.
A Mon cher Père
Tous les mots du monde ne sauraient exprimer l’immense amour que je te
porte, ni la profonde gratitude que je te témoigne pour tous les efforts que
tu n’as jamais cessé de consentir pour mon instruction et mon bien être
C’est à travers tes encouragements que j’ai opté pour cette noble profession,
et à travers tes critiques que je me suis réalisé.j’espère avoir répondu aux
espoirs que tu as fondé en moi.
Je te rends hommage par ce modeste travail, cher père, trouve ici
l’expression de mes sentiments les plus profonds, ma considération et ma
reconnaissance eternelle
Puisse ALLAH Tout puissant te prete longue vie, te procure santé et
bonheur pour que tu démeures le flambeau illuminant le chemin de tes
Mon grand frère YOUSSOUF BACO
Je n’ai pas suffisamment les mots pour exprimer ma gratitude, ma
reconnaissance pour tous vos soutiens moral, finenciers et votre patience
durant toutes ces années je vous rends hommage à travers ce modeste
travail ,
Veuillez trouver, chèr frère , dans ce travail le fruit de ton dévouement et
de tes sacrifices ainsi que l’expression de ma gratitude et ma reconnaissance
eternelle
A l’ensemble des membres de ma famille
Je n’ai pas suffisamment les mots pour exprimer ma gratitude, ma
reconnaissance pour tous vos soutiens moral, finenciers et votre patience
Je vous rends hommage à travers ce modeste travail, trouvez ici
l’expression de mes sentiments les plus profonds, ma considération et ma
reconnaissance eternelle
A l’ensemble de ma famille proche au Maroc,
Mohamed Ahamada Djaé, Amina Ahamada Djaé, Hachim Adjilane,
Nassur Ahamada, Mourad Chaqraoui, Fodé Camara, Camara Tibou, Ider
Oujama , la famille Basri
Ainsi que à tous ceux qui me sont chers et que j’ai omis de citer.
A tous ceux qui ont participé de près ou de loin à l’élaboration de ce
Notre Maître et Présidente de Thèse Madame le Professeur
EL KARIMI SALOUA , Professeure d’enseignement
supérieur de Cardiolgie
Nous sommes extrêmement sensibles à l’honneur que vous nous faites en
acceptant la présidence de notre jury de thèse.
Nous avons eu le privilège de travailler au sein de votre équipe et
d'apprécier vos qualités et vos valeurs.
Veuillez trouver ici l'expression de notre respectueuse considération et
notre profonde admiration pour vos qualités scientifiques et humaines.
Veuillez accepter chere maître , l’assurance de notre estime et de notre
profond respect.
A
Notre Maître et Rapporteur de Thèse Monsieur le Professeur
RBAIBI Aziz, Professeur agrégé de Cardiologie
Nous vous remercions cher Maître pour toute la bienveillance dont vous
avez fait preuve à notre endroit tout au long de ce travail.
Votre disponibilité, votre amabilité, votre rigueur scientifique nous ont
permis d’accomplir ce travail dans les meilleures conditions qui soient.
Notre reconnaissance n’a d’égal que notre admiration pour vos qualités
intellectuelles et humaines.
Nous vous prions, cher Maître, de recevoir nos remerciements renouvelés
ainsi que les assurances de notre très haute considération et grande estime.
Notre Maître et Juge de Thèse Monsieur le Professeur
MOUFID Kamal, Professeur d’enseignement supérieur
d’Urologie
Nous vous remercions de l’honneur que vous nous faites en acceptant de
siéger parmi notre jury de thèse.
Nous vous sommes reconnaissants de la spontanéité avec laquelle vous
avez accepté de juger notre travail.
Veuillez croire, cher maître, à l’assurance de notre respect et notre
considération.
A
Notre Maître le Professeur ALAOUI Mustapha,
Professeur d’enseignement supérieur de Chirurgie vasculaire
périphérique
Vous nous avez toujours accueilli avec amabilité et vous nous avez
toujours accordé votre temps pour mener à bien ce travail , nous vous
devons tout pour ce travail , ce travail est le votre , nous vous sommes très
reconnaissants , malgré votre voyage qui vous a empeché de sieger parmi les
membres de jury , vous avez été toujours dans nos cœurs durant toute la
présentation publique de la thèse .
Veuillez accepter nos remerciements et notre admiration pour vos
qualités d'enseignant et votre compétence.
Monsieur le Dr. OUSSAMA, Chirurgien Vasculaire
Nous vous remercions de votre aide au cours de la préparation de ce
travail. Votre contribution a été essentielle. Permettez nous également de
vous remercier pour toute la bienveillance dont vous nous avez entourés et
les encouragements dont vous nous avez gratifiés au cours de notre passage
dans votre service.
Permettez moi de vous exprimez ma sincère reconnaissance.
Nos remerciements vont également à l’ensemble du personnel du service de
chirurgie vasculaire périphérique de l’hopital militaire Avicènne de
AAA
:
Anévrysme de l’aorte abdominale
ACC
:
American College of Cardiology
AHA
:
American Heart Association
AIT
:
Accident ischémique transitoire
Anti-HTA :
Antihypertenseurs
AOMI
:
Artériopathie oblitérante des membres inférieurs
AR
:
Artère rénale
ARA2
:
Antagonistes des Récepteurs de l’Angiotensine 2
ASTRAL
:
Angioplasty and Stenting for Renal Artery Lesions
ATCDS
:
Antécédents
ATL
:
Angioplastie transluminale de l’artère rénale
AVC
:
Accident vasculaire cérébrale
BU
:
Bandelette urinaire
CORAL
:
Cardiovascular Outcomes in Renal Atherosclerotic Lesions
DFG
:
Débit de filtration glomérulaire
DFM
:
Dysplasie fibromusculaire
DRASTIC
:
Dutch Renal Artery Stenosis Intervention Cooperative Study Group
EMMA
:
Essai Multicentrique Medicaments vs Angioplastie
ESC
:
European Society of Cardiology
FDRCV
:
Facteurs de risque cardiovasculaire
FR
:
Fonction rénale
HERCULES :
Herculink Elite Renal Stent System
HMA
:
HôpitalMilitaire Avicenne
HTA RV
:
Hypertension artérielle rénovasculaire
HTA
:
Hypertension artérielle
IR
:
Insuffisance rénale
JRAS
:
Japan renal artery stenosis
MAPA
:
Mésure ambulatoire de la pression artérielle
MT
:
Maladie de Takayasu
OAP
:
Œdème aigu du poumon
OMI
:
Œdème des membres inférieurs
PA
:
Pression artérielle
PAD
:
Pression artérielle diastolique
PAS
:
Pression artérielle systolique
S.Greffon :
Sténose sur greffon
SAR
:
Sténose de l’artère rénale
SARA
:
Sténose de l’artère rénale d’origine athéromateuse
SNRASCG
:
Scottish and Newcastle Renal Artery Stenosis Collaborative Group
STAR
:
Stent Placement in Patients with Atherosclerotic Renal artery stenosis
USCSRH
:
US Cooperative Study of Surgery For Renovascular Hypertension
VMS
:
Vitesse systolique maximale
MATERIEL ET METHODES 04 I. Matériel 05
1. Critères d’inclusion 05
2. Critères d’exclusion 05
II. Méthodes d’étude 05 a. Principales caractéristiques cliniques 06 b. Données paracliniques 06 RESULTATS 08 I. Epidémiologie 09 1. Répartition selon l’âge et le sexe 09
2. Antécédents et Facteurs de risque d’HTA RV 09
II. Aspect clinique 11 1. Circonstances de découverte 11 2. Signes cliniques d’orientation 11 III. Aspect biologique 13 IV. Résultats radiologiques 13 1. Dans un but diagnostique 13 2. Etiologies et caractéristiques des lésions artérielles 15 3. Dans le cadre du bilan de retentissement de l’HTA 16 4. Dans le cadre du bilan d’extension de SARA,DFM, MT 17 V. Résultats thérapeutiques médicales 17 VI. Angioplastie de l’artère rénale 19 1. Indications 19 2. Procédure 19 3. Complications 20 4. Surveillance post-opératoire 20 VII. Profil évolutif 21
1. Suivi et recul 21 2. Critères de succès technique 21
3. Critères de succès fonctionnel 22 a) Pour la pression artérielle 22 b) Pour la fonction rénale 26
II. Rappels physiopathologiques 29 1. Système rénine angiotensine aldostérone 30 2. L’obstruction expérimentale de l’artère rénale 31 3. Néphropathie ishémique 32 3.1. Définition 32 3.2. Néphropathie ischémique et revasclarisation :
vers un nouveau paradigme
33 4. Histoire naturelle des sténoses de l’artère rénale 35 4.1. Histoire des sténoses athéromateuses des artères rénales (SARA) 35 a. Progression de l’insuffisance rénale chez les patients atteints de SARA 36 b. Mortalité des patients atteints de SARA 37 4.2. Histoire Naturelle des sténoses fibrodysplasiques(DFM) 37 III. Rappels anatomiques de la vascularisation artérielle rénale 38 1. Origine et trajets des artères rénales 38 2. Variantes anatomiques 39 3. Distribution intraparenchymateuse 40 IV. Discussion sur le plan épidémiologique 41 1. Prévalance de l’HTA RV 41 2. Prévalance des sténoses de l’artère rénale (SAR) 42 3. Fréquence de la SAR selon l’âge et le sexe 44 4. Les facteurs de risque cardiovasculaire 45 V. Discussion sur le plan clinico-biologique 45 VI. Discussion sur le plan radiologique 51 1. Méthodes de diagnostic des sténoses de l’artère rénale 51 1.1. Echographie Doppler des artères rénales 52 1.2. Angio-scanner rénal 53 1.3. Angio-IRM rénal 53 1.4. Artériographie rénale 53 2. Diagnostic d’imputation 56 2.1. Scintigraphie rénale 57 2.2. Dosage de rénine 59 VII. Discussion sur le plan étiologique 61 1. Sténoses athéromateuses de l’artère rénale (SARA) 62 2. Dysplasie fibromusculaire des artères rénales (DFM) 64 2.1. Définition , classification , épidémiologie 64 2.2. Présentation clinique 65 3. Maladie de Takayasu (MT) 69
VIII. Discussion sur le plan thérapeutique 72 1. Objectifs thérapeutiques 72 2. Moyens thérapeutiques 72 2.1. Traitement médical 72 2.2. Traitement chirurgical 73 2.3. Angioplastie transluminale des artères rénales (ATL) 74 3. Indications 75 3.1. Sténose de l’artère rénale fibrodysplasique et ATL 75 3.2. Sténose athéromateuse de l’artère rénale et ATL 76 3.3. Sténose de l’artère rénale inflammatoire et ATL 77 3.4. Indication du stenting 78 a. Sténose athéromateuse de l’artère rénale et stenting 78 b. Sténose fibrodysplasique et stenting 79 3.5. Indications chirurgicales 80 3.6. Indication à un traitement médical 83 IX. Complications de l’angioplastie et leur gestion 84 1. Au niveau du point de ponction 84 2. Complications locales rénales 86 3. Complications générales 90 X. Les résultats 92 1. Résultats techniques 94 2. Résultats cliniques 94 2.1. Traitement médical versus Angioplastie 94 a. Action sur la pression artérielle 94 b. Action sur la fonction rénale 105 2.2. Les résultats de notre série 106 CONCLUSION 110 RESUMES 113 ANNEXES 120 BIBLIOGRAPHIE 125
L’Hypertension artérielle (HTA) est une afféction courante, touchant environ 33,6% de la population adulte marocaine [1]. L’étiologie principale est primaire, appelée HTA essentielle. L’HTA Sécondaire ne représente que 5 à 10% des cas . L’hypertension artérielle rénovasculaire (HTA RV) est une HTA sécondaire dont La prévalence est de 0,5 à 5% dans la population générale des hypertendus et beaucoup plus élévée dans les séries d’HTA sévère ou maligne et dans la maladie rénale chronique [2].
L’Hypertention artérielle rénovasculaire (HTA RV) est la conséquence d’un obstacle au sein d’une ou des deux artères rénales hémodynamiquement significatif pour induire une ischémie rénale en aval de l’obstacle.
Les étiologies de l’HTA RV sont par ordre de fréquence représentées par la sténose de l’Artère rénale d’origine Athéromateuse (SARA) touchant classiquement le sujet adulte, âgé polyvasculaire avec des FDRCV, la Dysplasie Fibromusculaire (DFM) de localisation rénale chez la femme jeune et l’enfant, et à moindre fréquence les Artérites Inflammatoires dont la Maladie de Takayasu (MT) [3].
L’évolution naturelle d’une sténose de l’artère rénale (SAR) est parfois péjorative sur le plan cardiovasculaire avec une progression vers l’Hypertention artérielle fixée non contrôlée, mais également sur le plan néphrologique avec une progression vers l’insuffisance rénale terminale.
L’Angioplastie Transluminale (ATL) des artères rénales est dévenue dépuis plus de trois décades un standard dans la prise en charge des SAR et offre des résultats anatomiques équivalents à la chirurgie avec une moindre morbi-mortalité.
La présente étude se propose d’éxposer, à travers l’expérience du service de chirurgie vasculaire périphérique de l’Hôpital Militaire Avicènne, la place des téchniques endovasculaires dans la prise en charge de l’HTA RV avec comme objectif la revérsibilité de l’HTA ou du moins l’amélioration du profil tensionnel et la préservation du capital néphronique.
Nous rapportons une série de 10cas d’Angioplastie de l’artère rénale colligés au sein de notre service entre 2013 et 2016. Les résultats seront confrontés aux données de la littérature en reprenant les notions d’étiologie, de physiopathologie, de diagnostic et de techniques thérapeutiques des sténoses artérielles rénales.
I.
Il s’agit d’une étude rétrospective déscriptive portant sur une période allant de 2013 à 2016, comportant une série de 10 patients hospitalisés au service de chirurgie vasculaire périphérique de l’HMA de Marrakech et ayant bénéficié d’une Angioplastie Transluminale de l’artère rénale pour HTA RV.
Matériel :
1.
SAR significative supérieure ou égale à 70% à l’écho-doppler ou à l’Angio-scanner ou à l’Angio-IRM ou à l’artériographie des artères rénales associée à une HTA non contrôlée par le traitement médical.
Critères d’inclusion :
2.
SAR non significative <70% associée à une HTA contrôlée. Les patients perdus de vus
Critères d’exclusion
II.
Nous avons recueilli à l’aide d’une fiche d’exploitation (voir annexe) les données épidémiologiques, cliniques, biologiques et radiologiques de tous nos patients puis une saisie des données est effectuée sur excel.
Les variables qualitatives sont résumées en effectifs et pourcentages. Les variables quantitatives en moyennes et écart-types.
Ci-joint, des tableaux synthétiques résumant les principales caractéristiques cliniques de nos patients en termes de circonstances de découverte, d’antécedents, de facteurs de risque cardiovasculaire (FDRCV) et d’examens cliniques et paracliniques.
Tableau N°I : Principales caractéristiques cliniques :
Données
cliniques Age Sexe
C.de découverte de
L’HTA RV ATCDS et FDRCV Examen clinique
CAS 1 7ans M HTA Résistante à une trithérapie anti-HTA
ATCD Familial de dysplasie Fibromusculaire Souffle para-ombilical HTA grade 3, Pic HTA Lombalgies CAS 2 12ans F Pic HTA >200mmHg dans le cadre de MT ATCD personnel de MT
Souffle para-ombilical HTA grade 3,
Pic HTA CAS 3 28ans F HTA dans le cadre de MT Suivie pour une MT
Souffle para-ombilical HTA grade 1
CAS 4 17ans F
Suivie pour HTA RV Auto-transplantation du rein droit dans le cadre de MT + IRA
Connue et suivie pour une MT avec atteinte rénale par Sténose de l’artère rénale droite
Lombalgies Hématurie HTA grade 3
CAS 5 61ans M HTA Résistante à une Trithérapie Anti-HTA ATCD d’AOMI, ATCD d’OAP flash, Diabète, Tabac
Souffle para-ombilical HTA grade 3
CAS 6 62ans M
HTA Résistante à une Trithérapie + IR Sévère
ATCD d’AAA, IR Sévère, Diabète, Tabac
Lombalgies HTA grade 3
CAS 7 64ans M HTA Résistante à une Trithérapie Anti-HTA Diabète,AOMI, AVC, dyslipidémie Souffle para-ombilical HTA grade 3 CAS 8 58ans M HTA Résistante à une
Trithérapie Anti-HTA
Diabète, Tabac, Dyslipidémie, AVC
OMI, BU positive HTA grade 3 CAS 9 62ans M HTA Résistante à une
Trithérapie Anti-HTA
Diabète, Tabac, AOMI ATCD
de Coronaropathie HTA grade 2
CAS 10 52ans M
Patient polyvasculaire (AOMI,AIT, coronarien) Quadrithérapie anti-HTA
Diabète, Tabac, AIT, AOMI ATCD de coronaropathie dyslipidémie, OAP flash,
Souffle para-ombilical HTA grade 3
Tableau N°II : Les données Paracliniques (suite a) Radiologie Biologie Echo-Doppler rénale Artériographie rénale Angio-TDM Abdominale Angio-IRM Abdominale Fonction rénale (Créatinine en mg/l) DFG ml/min/1,73 m2 CAS 1 Positive à Droite et à gauche Sténose bilatérale d’allure Fibrodysplasique
Non Faite Non Faite NORMALE
CAS 2 Positive à Droite et à gauche Positive à Droite et à Gauche Sténose d’allure inflammatoire Bilatérale Sténose pré-occlusive bilatérale+sténose de l’AA NORMALE CAS 3 Positive à Droite et à gauche Positive à Droite et à gauche Sténose d’allure Inflammatpoire Bilatérale
Non Faite NORMALE
CAS 4 Positive à Droite Positive à Droite Non Faite
Sténose sur greffon veineux à Droite sur un terrain de MT IRA Créatinine = 27 DFG = 70 CAS 5 Positive à Droite Sténose Athéromateuse à Droite
Non Faite Non Faite NORMALE
CAS 6 Positive à Gauche
Sténose Athéromateuse à Gauche Non Faite Sténose serrée Athéromateuse à Gauche Créatinine = 162 DFG = 20 CAS 7 Positive à Droite Sténose Athéromateuse à Droite Sténose serrée
de l’AR droite Non Faite NORMALE
CAS 8 Positive à Gauche Sténose Athéromateuse à Gauche Sténose serrée de l’artère
rénale gauche Non Faite
Créa = 13 DFG = 92 Protéinurie positive CAS 9 Positive à Droite Athéromateuse à Sténose
Droite
Sténose Pré-Occlusive de
l’AR droite
Non Faite NORMALE
CAS 10 Positive à Droite
Sténose Athéromateuse à
Droite
Sténose serrée
I. Epidémiologie
1.
:
Répartition selon l’âge et le sexe
Nous avons deux enfants (un garçon et une fille) d’âge moyen de 9,5ans ± 3,5 et huit adultes d’âge moyen de 50,5 ans±18 dont six hommes soit 75% de la population adulte.
:
Tableau N°III : Répartition de la population selon l’âge et le sexe
Effectifs Age (moyenne) Hommes Femmes Enfants 2 9,5 ± 3,5ans 1 1 Adultes 8 50,5 ± 18ans 6 (75%) 2 (35%)
2.
Antécédents et Facteurs de risque de l’HTA RV :
Tableau N° IV : Facteurs de risque de sténose artérielle rénale athéromateuse (FDRCV)
FDRCV % de la série
HTA 100% (10/10)
Tabac 60% (6/10)
Diabète 60% (6/10)
Dyslipidémie 50% (5/10)
Maladie polyvasculaire Athéromateuse, avec
au moins 2 atteintes artérielles à la fois, l’atteinte rénale y compris
60% (6/10)
Parmi les facteurs de risque de l’HTA RV d’origine fibrodysplasique on a un ATCD familialde de Dysplasie Fibromusculaire (DFM) chez un enfant de 7ans.
Les facteurs de risque de l’HTA RV d’origine inflammatoire sont le sexe féminin chez tous les 3cas ayant la maladie de Takayasu et un âge jeune autour de la 2ème et 3ème décade pour 2cas et un enfant de 12ans.
Une atteinte polyvasculaire inflammatoire est présente chez 2patientes (20%) représentée par la Maladie de Takayasu (une de Type III avec atteinte de l’aorte thoracique déscendante, atteinte de l’aorte abdominale et sténose des artères rénales bilatérales et une de TypeIV avec atteinte des artères rénales bilatérales et des artères iliaques.
Fig N°1 : Répartition de l’atteinte polyartérielle Athéromateuse
36%
27%
27%
9%
AOMI Sténose carotidienne Coronaropathie AAAII. Aspect clinique
1. Circonstances de découverte :
L’origine rénovasculairede l’HTA a été découverte dans la majorité des cas suite à une HTA Résistante (HTAR) à une trithérapie médicale anti-hypertenseurs (60%). Dans 30% des cas, l’origine rénovasculaire est évoquée devant un terrain de maladie de Takayasu (MT) et dans 10% de cas lors d’un bilan d’une artériopathie oblitérante des membres inférieurs (AOMI).
Fig N°2 : Répartition des circonstances de découverte de l’HTA RV
2. Signes cliniques d’orientation:
L’HTA :
L’HTA est présente chez l’ensemble de nos patients avec une pression artérielle systolique (PAS) moyenne de 181±12.5mmHg et une pression artérielle diastolique (PAD) moyenne de 107±8,8 mmHg.
La majorité de nos patients ont une HTA grade 3 (80%) Un patient avait une HTA grade 2 (10%)
Une patiente avait une HTA grade 1 (10%)
60%
10%
30%
HTARTAKAYASU BILAN AOMI
Tableau N° V : Profil tensionnel des patients : Moyenne Extrêmes PAS (mmHg) 181,9 ± 12.5 150 - 200 PAD(mmHg) 107 ± 8.8 90 - 115 Nombre.Anti-hypertenseurs 3 ± 0.4 2 - 4 Ancienneté de l’HTA(mois) 66.2 ± 53 10 - 144
Des signes neurosensoriels sont relevés chez 4 cas(40%) à type de céphalées et/ou de bourdonnements d’oreille et/ou de vertiges et/ou de brouillards visuels.
Les autres signes cliniques à savoir un souffle para-ombilical, des OAP flash, des lombalgies,des OMI et des hématuriessont résumés dans le tableau N°VI.
Tableau N°VI : Principaux signes cliniques de nos patients
Souffle para-ombilical Lombalgies Hématurie OMI OAP flash 60% (6/10) 30% (3/10) 10% (1/10) 10% (1/10) 20% (2/10) OAP flash= Détresse respiratoire sécondaire à des oedèmes aigus hémodynamiques à répétition avec FEVG normale secondaire à une SAR serrée souvent bilatérale.
Le bilan clinique d’éxtension a retrouvé chez les patients avec des ATCDS d’AOMI une Abolition des pouls des membres inférieurs (40% des cas), un souffle carotidien chez un patient (10%).
III. Aspect biologique :
Une Protéinurie Positive est notée chez1 patient (10%) avec un débit de 3g/24h.
La microalbuminurie est retrouvée chez 3 patients (50%) parmi les 6 patients diabétiques. L’insuffisance rénale (IR) est retrouvée chez 2 patients (20%) : un patient avait une IRA
avec une créatinine de 27mg/l correspondant un clearance de créatinine de 70ml/min/1,73m² et une patiente avait une IR sévère avec une créatinine de 162mg/l correspondant à une clearance de créatinine de 20ml/min/1,73m².
Une Hypokaliémie modérée de 2,9mmol/l est observée chez un patient (10%). Le reste du bilan biologique a trouvé une dyslipidémie chez 6 patients (60%).
L’Hémoglobine glyquée a été réalisée chez les patients diabétiques et elle était <7% chez 4 patients et >7% chez les deux autres avec une moyenne de 8,5 ± 2,2%.
Tableau N°VII : Récapitulatif des principaux signes biologiques des patients Protéinurie positive Insuffisance rénale Hypokaliémie
% 10% (1/10) 20% (2/10) 10% (1/10)
% =Pourcentage des patients
IV. Résultats radiologiques :
1. Dans un but diagnostique :
L’Echographie rénale couplée au Doppler des artères rénales a été réalisée et a été contributive pour l’ensemble de nos patients.
Dans chaque cas, le rein vascularisé par l’artère porteuse de la sténose est :
De taille normale (≥80mm), avec une bonne différenciation cortico-médullaire dans les 8 cas
De taille diminuée (≤ 80mm) et d’épaisseur corticale diminuée sur un seul côté chez l’enfant qui a une sténose bilatérale d’origine fibrodysplasique
De taille diminuée (≤80mm) avec une épaisseur corticale diminuée chez le patient qui a l’insuffisance rénale sévère.
Des index de résistances diminués pour l’ensemle des cas avec une moyenne de 0.5±0.2
Une augmentation de la vélocité maximale systolique pour l’ensemble des patients avecune moyenne de 205±15mm/s
Une Asymétrie rénale a été notée chez 2patients avec une différence moyenne de 18mm±5
L’Angio-TDM des artères rénales a été réalisée pour 6 patients (60%) et a permis de faire le diagnostic de SAR d’origine Inflammatoire chez 2 patientes et de SAR athéromateuse chez les 4 autres patients.
L’Angio-IRM des artères rénales a été réalisée chez 3 patients (30%) et a permis de faire le diagnostic de SAR athéromateuse chez un patient avec une insuffisance rénale (IR) sévère et de sténose sur greffon sur un terrain de MT avec une IRA chez une autre patiente.
L’artériographie rénale a été indiqué d’emblée pour le geste thérapeutique pour tous les patients,mais elle a également permi de confirmer le diagnostic porté par les autres examens et de caractériser les lésions en retrouvant chez 6 patients des images évocatrices de sténose artérielle rénale d’origine Athéromateuse (SARA) et chez un enfant une sténose rénale préocclusive bilatérale d’allure Fibrodysplasique
NB : l’origine inflammatoire (MT) chez 2 patientes est evoquée devant le contexte clinico-biologique et les images caractéristiques à l’Angio-TDM. La 3ème patiente a une sténose sur greffon d’autotransplantation rénale sur un terrain de MT.
2. Etiologies et caractéristiquesdes lésions artérielles rénales :
Au terme de ces bilans, la sténose artérielle d’origine Athéromateuse (SARA) représente 60% des cas, la Maladie de Takayasu 30% des cas (une seule sténose sur greffon veineux sur un terrain de maladie de Takayasu) et la Dysplasie Fibromusculaire (DFM) 10% des cas.
5patients sont porteurs d’une sténose à Droite et 3patients ont une sténose Bilatérale. Le siège de la sténose est de type ostiale dans 30% des cas, ostio-tronculaire dans 40% des cas et Tronculaire dans 30% des cas, toutes étiologies confondues.
Le dégré de sténose est en moyenne de 80,2±5,8% et 83,1±5,5% en Echodoppler et en Artériographie des AR respectivement, toutes étiologies confondues.
Fig N°3 : Répartition des sièges des stènoses des artères rénales
30%
40%
30%
Ostial Ostio-tronculaire TronculaireTableau N°VIII : Caractéristiques des lésions artérielles rénales
3. Dans le cadre du bilan de retentissement de l’HTA :
Un électrocardiogramme a été réalisé systématiquement chez nos patients.Dans 5cas il s’est revelénormal, dans 4 cas il a objectivé une hypertrophie ventriculaire gauche et dans 3cas il a mis en évidence des stigmates d’infarctus du myocarde.
Une Echographie cardiaque transthoracique a été réalisée chez tous les patients. Dans 4 cas elle fut normale, dans 4 cas elle a retrouvé des signes de cardiopathie hypertensive et dans 3 cas elle a objectivé des signes de cardiopathie ischémique.
Un fond d’œil a été réaliséchez l’ensemble des patients et n’a pas revelé d’anomalie. Un Ionogramme sanguin avec dosage de la Kaliémie, une fonction rénale évaluée par le clearence de la créatinine ainsi qu’une protéinurie ont été systématiquement démandés pour tous les patients (voir chapitre Aspect Biologique).
Etiologies SARA MT DFM Effectifs 60% (6/10) 30% (3/10) 10% (1/10) Côté de la sténose Droite :n=4 Gauche :n=2 Bilatérales : n=2 Droite : n= 1 Bilatérale Siège de la sténose Ostiale :n=4
Ostio-tronculaire : n=2 Tronc :n=2 Ostio-tronclaire :n=1 Tronc : à droite Ostio-tronculaire : à gauche Dégré de la sténose (moyenne) E : Echodoppler A : Artériographie E : 83,8% ±6,1 A : 85% ±5,1 E :77% ±6 A: 85%±5 E : 85% ±7 A : 87,5% ±3,5
4. Dans le cadre du bilan d’extension de SARA, MT et DFM :
Un échodoppler artériel des membres inférieurs pour 9 patients et un Echodoppler des troncs supra-aortiques pour l’ensemble des patients ont été réalisés retrouvant une sténose carotidienne droite athéromateuse de 60% chez un patient.
La coronarographie a été demandée chez 4 patients avec des résultats normaux.
La TDM Thoraco-abdominale a été réalisée systématiquement chez les 3 patients ayant la MT (la 3ème
V. Résultats thérapeutiques :
patiente avec la MT est celle qui a la sténose sur greffon). Elle a permi de faire la classification de la maladie : une patiente a une MT de type III avec une atteinte de l’Aorte thoracique déscendante et des artères rénales bilatérales et les deux autres sont de type IV avec une atteinte rénale bilatérale et des artères iliaques pour l’une des deux.
Tous nos patients ont reçu un traitement médical anti-HTA . Les différents anti-HTA sont les bêtabloquants (βB), les inhibiteurs calciques (ICa), les antagonistes des récepteurs de l’angiotensine II (ARAII), les inhibiteurs de l’enzyme de conversion (IEC), et les diurétiques thiazidiques (DU).
Le nombre de médicaments antihypertenseurs varie entre 2 et 4 antihypertenseurs par patient avec une moyenne de 3±0,4 antihypertenseurs.
3patients sont sous Bithérapie anti-HTA (30%) 6patients sont sous Trithérapie anti-HTA (60%) 1patient est sous quadrithérapie anti-HTA (10%)
Les IEC sont autant associés aux autres anti-hypertenseurs que les diurétiques thiazidiques.
Les 6 patients ayant une dyslipidémie sont sous statine et antiagrégant plaquettaire . L’éducation thérapeutique ainsi que les mésures d’hygiène de vie à savoir l’arrêt de tabac, le
régime hyposodé, l’adoption d’un régime alimentaire méditéranéen, la pratique d’une activité physique régulière ont été faits pour l’ensemble des patients.
Tableau N°IX : Répartition en fonction du nombre et classe thérapeutique
Bithérapie (n=3) Trithérapie (n=6) Quadrithérapie (n=1)
IEC+Inhibiteur calcique
IEC+Ica+DU (n= 3)
IEC+Ica+βΒ+DU IEC+βB +DU (n=2)
Ica+βB +DU (n=1)
Tableau N° X : Régime thérapeutique anti-HTA détaillé de notre série avant ATL CAS 1 DFM Trithérapie Anti-Hypertensive : IEC + βB + DU
HTA Dépuis 16mois
CAS 2 MT Bithérapie Anti-Hypertensive : IEC + Ica HTA Dépuis 12mois
CAS 3 MT Bithérapie Anti-Hypertensive : IEC + Ica HTA Dépuis 10mois
CAS 4 Sténose sur greffon (MT)
Bithérapie Anti-Hypertensive : IEC + Ica HTA Dépuis 12mois
CAS 5 SARA Trithérapie Anti-Hypertensive : IEC + βB + DU HTA Dépuis 12ans
CAS 6 SARA Trithérapie Anti-Hypertensive : Ica +βB + DU HTA Dépuis 9ans
CAS 7 SARA Trithérapie Anti-Hypertensive : IEC+ Ica + DU HTA Dépuis 10ans
CAS 8 SARA Trithérapie Anti-Hypertensive : IEC+ Ica + DU HTA Dépuis 5ans
CAS 9 SARA Trithérapie Anti-Hypertensive : IEC+ Ica + DU HTA Dépuis 10ans
CAS 10 SARA
Quadrithérapie Anti-Hypertensive : IEC + βB + DU + Ica HTA Dépuis 5 ans
VI. Angioplastie de l’artère rénale :
1. Indications :
Dans 8 cas, l’indication fut la présomption d’HTA rénovasculaire à savoir : • HTA Résistante à une trithérapie anti-HTA (5 cas)
• HTA sous Quadrithérapie anti-HTA associée à des pics hypertensifs fréquents et des OAP flash (1cas)
• HTA dans le cadre de MT avec sténose rénale Bilatérale (2cas)
Dans les 2 cas restants, l’indication fut le sauvetage néphronique à savoir :
• Apparition récente d’une IR et aggravation l’HTA chez la patiente avec sténose sur Greffon veineux sur un terrain de maladie de Takayasu.
• Insuffisance rénale sévère associée à une HTA résistante avec impossibilté de préscrire les IEC.
2. Procédure :
Un bilan pré-opératoire comportant un bilan de crasse sanguine (TP, TCA) une numération formule sanguine, une fonction rénale en pré et post-opératoire et un groupage sanguin était systématiquement demandé.
Pour les 3 patients ayant la Maladie de Takayasu, la procédure a lieu en déhors de toute activité de la maladie ( clinique et paraclinique avec VS et CRP normales ).
La voie d’abord était fémorale avec une ponction unilatérale pour l’ensemble des patients, sous anésthésie locale et sédation pour les 8 patients adultes et anésthésie générale pour les 2 enfants.
Une héparinothérapie a été appliquée pendant la procédure pour tous les patients.
Un monitorage des patients pendant toute la procédure permettait une surveillance tensionnelle constante : un seul incident a été relevé en per-opératoire. Il s’agit d’une
thrombose aigue de l’artère rénale secondaire à une fracture du stent ayant nécessité une auto-transplantation du rein droit sur l’artère fémorale commune .
9 patients ont bénéficié d’un Stent, la seule patiente avec angioplastie simple au ballonnet est celle ayant une sténose sur greffon veineux sur un terrain de maladie de Takayasu.
3. Complications :
Nous avons enregistré 4 complications dont 3 précoces et 1tardive. Les 3 complications précoces sont :
Une, mineure faite d’un hématome au point de ponction qui a bien évolué sous la compression pour 2patients et
Deux autres, majeures faites d’une insuffisance rénale aigue résolue après un mois et une thrombose aigue de l’artère rénale droite en per-opératoire secondaire à une fracture de stent ayant nécéssité une auto-transplantation du rein droit avec des suites post-opératoires simples.
La seule complication tardive est une resténose apparue après 18mois de l’intervention chez une patiente ayant une sténose de greffon veineux sur un terrain de Takayasu et qui avait bénéficié d’une angioplastie simple au ballon.
4. Surveillance post-opératoire :
Au décours de l'angioplastie, pour l'ensemble des patients, il a été prescrit un traitement antiagrégant plaquettaire et poursuivi au long cours pour les patients porteurs de Stent.
La surveillance reposait sur un examen clinique journalier recherchant notamment l'absence de complications au niveau des points de ponction. Les abords percutanés imposaient un décubitus complet pendant 24 heures, jusqu'à l'ablation du pansement compressif. Une prise de la tension artérielle biquotidienne était réalisée ainsi qu'un dosage de la créatinine sanguine.
La durée du séjour post-opératoire a été en moyenne de 2,4 jours pour notre série (entre 1 à 7 jours).
VII. Profil évolutif :
1. Suivi et récul :
Le suivi des 10 malades a été actualisé régulièrement après 3mois, 6mois, 12mois et 24mois par des Rendez-vous en consultation d’hôpital de jour lors de laquelle un examen clinique est fait par la mésure de pression artérielle, une mésure de la fonction rénale par le dosage de la créatinine, un échodoppler des artères rénales a été demandé ainsi que l’actualisation du traitement anti-HTA.
Le contrôle clinique et échographique était réalisé plutôt en cas d’échapement thérapeutique ou si on suspècte une resténose.
Le récul pour ce qui concerne le traitement est de 18 à 36mois avec un récul moyen de 31±7.3
2. Critères de succès techniques / anatomiques :
Nous avons retenu comme indice le résultat anatomique objectivé par le contrôle angiographique immédiat avec, d'après la cotation de l'USCSRH ( US Cooperative Study For Renovascular Hypertension ) [4] :
Succès total, si la sténose résiduelle est inférieure ou égale à 30% par rapport au diamètre de l'artère saine.
Succès partiel, si la sténose résiduelle est de 30 à 50%, Echec, si la sténose résiduelle est supérieure à 50%.
Dans notre série, après angioplastie simple au ballon et stenting, le taux de succès technique est excellent à 93% puisque les sténoses résiduelles sont dans tous les cas inférieurs à 20% (voir tableau XI). Un seul échec technique, chez l’enfant ayant la sténose rénale bilatérale
sur DFM, la dilatation de l’artère rénale droite s’est soldée par une thromose aigue per-opératoire secondaire à une fracture de stent ayant nécessité une auto-transplantation rénale droite sur l’artère fémorale commune.
Tableau N° XI : Résultats de l’Angioplastie Transluminale (ATL)
Dégrés de la SAR Moyenne Extrêmes Nombre/%
Avant ATL 83,1±5,5% 70 à 90% 13*/100%
Après ATL STENT 9±2% 5 à 10% 12/92%
Après ATL SIMPLE 12,5 15% 1/8%
* 13 SAR ont été dilatées chez 10patients ; 3patients avaient une SAR bilatérales
3. Critères de succès fonctionnel :
a. Pour la pression artérielle :
Nous avons regroupé les patients en trois catégories, en accord avec la classification de l'USCSRH [4], les résultats tensionnels au terme du suivi constituant la sanction déterminante.
Les patients sont guéris quand la diastolique est inférieure ou égale à 90 mmHg, sans traitement antihypertenseur.
Les patients sont améliorés quand on obtient une réduction d'au moins 15% de la diastolique avec un traitement équivalent ou allégé.
On parle d'échec dans les autres cas.
Nous avons une patiente guérie soit 10% de l’effectif total avec une normalisation à la fois des chiffres tensionnels systolique et diastolique (130/70mmHg) et arrêt du traitement anti-HTA au terme de 12mois.
1patient amélioré avec un contrôle tensionnel sous une Bithérapie (130/75mmHg) après 12mois du geste d’angioplastie.
Les 8 patients restants, soit 80%, sont améliorés avec un contrôle tensionnel sous une monothérapie (130/70mmHg en moyenne) au bout de 18mois en moyenne.
Les deux patients ayant des ATCDS d’OAP flash n’ont plus refait d’épisodes d’OAP après le geste de revascularisation.
Pareil pour les 2 patients qui avaient des pics hypertensifs, ils n’ont plus refait de pic après l’angioplastie.
Fig N°4 : Répartition du succès clinique sur la tension artérielle :
Le nombre de médicaments anti-HTA après angioplastie varie de 0 à 2 anti-HTA par malade avec une moyenne de 1 anti-HTA (contre 3 anti-HTA en moyenne avant angioplastie).
Tableau N° XII : Traitement anti-hypertenseur avant et après angioplastie Anti-HTA
traitement Aucun Monothérapie Bithérapie Trithérapie Quadrithérapie
Avant ATL 0 (0%) 0 (0%) 3 (30)% 6 (60%) 1 (10%) Après ATL (avec ou sans stent) 1(10%) 8 (80%) 1(10%) 0 (0%) 0 (0%)
10%
80%
10%
GuériAmélioré sous Bithérapie
Fig N° 5 : Evolutionde la pression artérielle systolique moyenne (PAS) et diastolique moyenne (PAD) après Angioplastie Transluminale (ATL)
181,9 137,5 131,5 131 107 76 73 67 0 20 40 60 80 100 120 140 160 180 200
Avant ATL à 6Mois post-ATL à 12Mois post-ATL à 24Mois post-ATL
PAS PAD
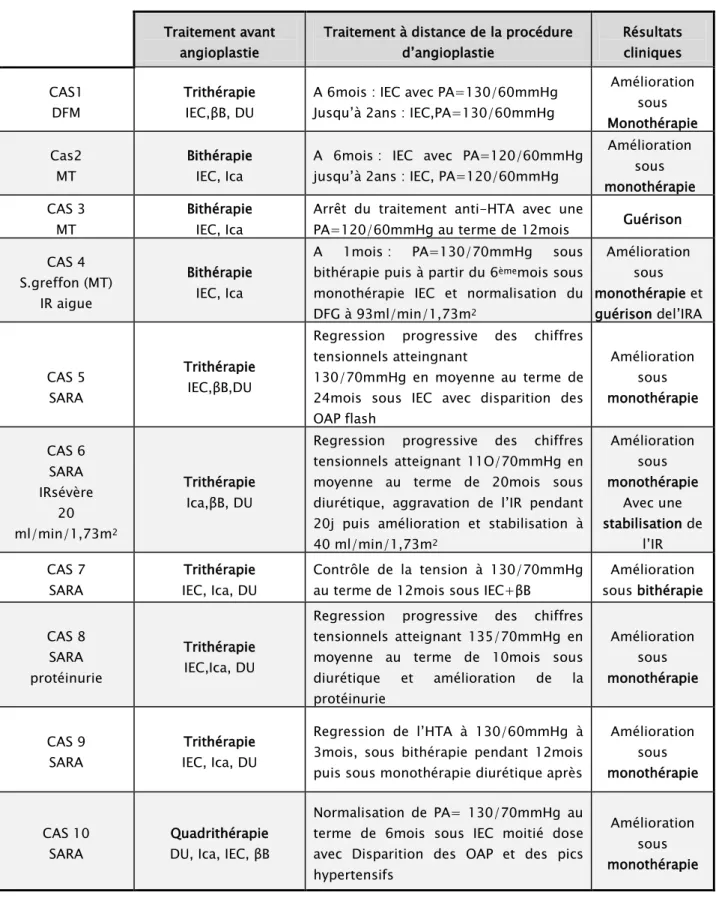
Tableau N°XIII : Profil thérapeutique avant et après angioplastie
Traitement avant angioplastie
Traitement à distance de la procédure d’angioplastie
Résultats cliniques CAS1
DFM Trithérapie IEC,βB, DU A 6mois : IEC avec PA=130/60mmHg Jusqu’à 2ans : IEC,PA=130/60mmHg
Amélioration sous Monothérapie Cas2 MT Bithérapie IEC, Ica
A 6mois : IEC avec PA=120/60mmHg jusqu’à 2ans : IEC, PA=120/60mmHg
Amélioration sous monothérapie CAS 3 MT Bithérapie IEC, Ica
Arrêt du traitement anti-HTA avec une
PA=120/60mmHg au terme de 12mois Guérison CAS 4
S.greffon (MT) IR aigue
Bithérapie IEC, Ica
A 1mois : PA=130/70mmHg sous bithérapie puis à partir du 6èmemois sous
monothérapie IEC et normalisation du DFG à 93ml/min/1,73m2 Amélioration sous monothérapie et guérison del’IRA CAS 5 SARA Trithérapie IEC,βB,DU
Regression progressive des chiffres tensionnels atteingnant
130/70mmHg en moyenne au terme de 24mois sous IEC avec disparition des OAP flash Amélioration sous monothérapie CAS 6 SARA IRsévère 20 ml/min/1,73m2 Trithérapie Ica,βB, DU
Regression progressive des chiffres tensionnels atteignant 11O/70mmHg en moyenne au terme de 20mois sous diurétique, aggravation de l’IR pendant 20j puis amélioration et stabilisation à 40 ml/min/1,73m2 Amélioration sous monothérapie Avec une stabilisation de l’IR CAS 7 SARA Trithérapie IEC, Ica, DU Contrôle de la tension à 130/70mmHg au terme de 12mois sous IEC+βB
Amélioration sous bithérapie CAS 8 SARA protéinurie Trithérapie IEC,Ica, DU
Regression progressive des chiffres tensionnels atteignant 135/70mmHg en moyenne au terme de 10mois sous diurétique et amélioration de la protéinurie Amélioration sous monothérapie CAS 9
SARA IEC, Ica, DU Trithérapie
Regression de l’HTA à 130/60mmHg à 3mois, sous bithérapie pendant 12mois puis sous monothérapie diurétique après
Amélioration sous monothérapie CAS 10 SARA Quadrithérapie DU, Ica, IEC, βB
Normalisation de PA= 130/70mmHg au terme de 6mois sous IEC moitié dose avec Disparition des OAP et des pics hypertensifs
Amélioration sous monothérapie
b. Pour la fonction rénale :
En accord avec les critères de Martin et al [5] qui distinguent 3 groupes en fonction de la créatininémie :
La créatininémie étant considérée comme normale si inférieure à 130mmol/litre Fonction rénale stable en cas de variations de la créatininémie de moins de 20% Aggravation en cas d'élévation au-delà de 20 %.
Nous avons 2 patients avec une IR avant angioplastie :
Une patiente avec une Insuffisance rénale aigue (70ml/min/1,73m²) est jugée Guérie car elle a normalisé sa créatinine au bout de 6mois après le geste d’angioplastie pour retrouver un DFG normal à 93ml/min/1,73m2
.
Un patient avec une Insuffisance rénale chronique sévère (20ml/min/1,73m²) avant angioplastie jugé avoir un DFG stable car on a noté une amélioration significative de la créatinine 6mois après le geste d’angioplastie pour retrouver un DFG à 40ml/min/1,73m² correspondant à une IR Modérée.
L’ensemble des 8 patients restants avaient une fonction rénale normale avant et après l’angioplastie sauf un qui a aggravé sa fonction rénale en post-opératoire avec récupération au bout de 1 mois et un autre patient qui avait une protéinurie qui s’est améliorée après l’angioplastie.
I. L’hypertension arterielle réno-vasculaire :
1. Définition et classification de l’hypertension artérielle :
La définition et la classification de l’hypertension artérielle selon les recommandations de l’OMS 1999.
Catégorie Pression artérielle systolique Pression artérielle diastolique
Optimale <120 <80 Normale <130 <85 Normale Haute 130-139 85-89 Hypertension - Grade 1 - Grade 2 - Grade 3 140-159 160-179 ≥180 90-99 100-109 ≥110
Hypertension Systolique isolée ≥140 <90
L’enquête nationale sur les facteurs de risque cardiovasculaire a révélé que l’HTA atteint 33,6% de la population adulte au Maroc [1].
2. Définition de l’hypertension artérielle réno-vasculaire :
L’hypertension artérielle rénovasculaire est une hypertension potentiellement curable, sécondaire à une lésion obstructive d’une ou plusieurs artères rénales, responsables d’une diminution de la perfusion du rein situé en aval [46].
Ces lésions de l'artère rénale (maladie réno-vasculaire) constituent un facteur de morbidité en raison de leur évolution vers l'ischémie rénale, mais aussi de l'HTA et de l'insuffisance rénale qu'elles entraînent à plus ou moins long terme.