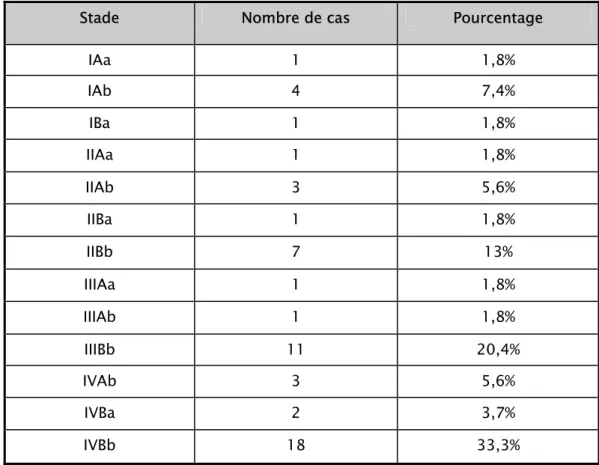
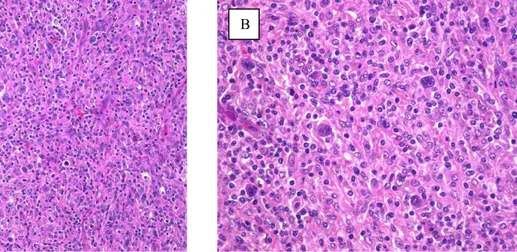
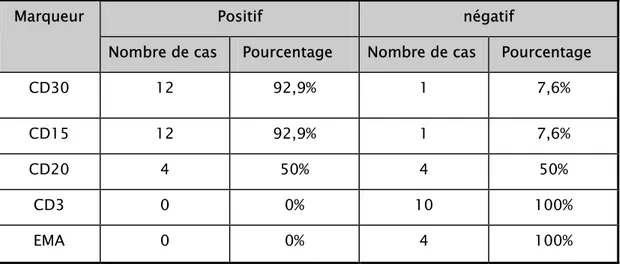
Lymphome Hodgkinien : aspects anatomocliniques et évolutifs
Texte intégral
Figure




Outline
Documents relatifs
Ce biais de sélection attribuable au délai de production des cellules CAR-T favorise la thérapie avec le tisagenlecleucel, car les patients qui ont une forme plus agressive de
2 (biologic response modifier therap* OR biologic therap* OR biologic treatment OR biological response modifier therap* OR biological therap* OR biological treatment OR biotherap* OR
Le traitement du LB est, dans les pays développés, basé sur les protocoles LMB (Lymphome Malin B, un protocole français de traitement des lymphomes B), protocoles en
Whole exome sequencing reveals activating JAK1 and STAT3 mutations in breast implant-associated anaplastic large cell lymphoma anaplastic large cell lymphoma. Di Napoli A, Jain
L’analyse des réarrangements de Bcl-2 et de Bcl-1 dans les cellules triées ne permet pas de savoir si les mutations classiques sont présentes dans 1 des fractions ou les 2, du
Une patiente âgée de 58 ans est prise en charge pour un lymphome B diffus à grandes cellules à différenciation plasmocytaire, CD20 − , EBV+, avec sécrétion d’une
Lorsque vous commencez votre traitement contre le LDGCB, vous pouvez ressentir des effets secondaires légers à graves, selon votre âge, votre état de santé général et votre plan
-Les lymphomes primitifs des glandes surrénales n'échappent pas à cette règle et il faut savoir évoquer le diagnostic lorsqu'une masse généralement volumineuse de contour