HAL Id: dumas-01773940
https://dumas.ccsd.cnrs.fr/dumas-01773940
Submitted on 23 Apr 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
To cite this version:
Carole Cartier-El Hadri. Les dermocorticoïdes en pratique officinale. Sciences pharmaceutiques. 1996. �dumas-01773940�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
1• Ill\ \1\ 11\ Ill \1\\ Il 1\1\1\1
D 115 018649 0
JOSEPH FOURIER
SCIENCES. TECHNOLOGIF. MEDECINE
r
lil
ANNEE:
1996U.F.R. de PHARMACIE
Domaine de la Merci - LA TRONCHE
N° d'ORDRE:
f
0 "
3
LES
DERMOCORTICOIDES EN PRATIQUE
OFFICIN'ALE
THESE
Présentée à l'Université Joseph FOURIER- GRENOBLE 1 pour obtenir le grade de DOCTEUR EN PHARMACIE
par
Mme Carole CARTIER-EL HADRI
Date de soutenance: 5 Novembre 1996
Devant : Monsieur le Professeur P. DEMENGE, Président du Jury Madame M. BOIT ARD, Maître de conférence
Monsieur B. QUIRICI, Docteur en pharmacie
ANNEE:
1996JOSEPH FOURIER
SCIENCES. TECHNOLOGIE. MEDECINE , , .
U.F.R. de PHARMACIE
Domaine de la Merci - LA TRONCHE
N° d'ORDRE:
LES DERMOCORTICOIDES EN PRA TIQUE
OFFICINALE
THESE
Présentée à l'Université Joseph FOURIER - GRENOBLE I pour obtenir le grade de DOCTEUR EN PHARMACIE
par
Mme Carole CARTIER-EL HADRI
Date de soutenance: 5 Novembre 1996
Devant : Monsieur le Professeur P. DEMENGE, Président du Jury Madame M. BOIT ARD, Maître de conférence
Monsieur B. QUIRICI, Docteur en pharmacie
A Monsieur le Professeur DEMENGE qui me fait l'honneur de présider ce jury.
A Madame BOIT ARD pour son accueil, ses encouragements et sa disponibilité.
A Richard, Laurent et Corinne.
A toute ma famille et mes amis.
Merci à Chantal pour son travail dactylographique, sa patience et sa disponibilité.
Afin de faciliter la rédaction et la lecture de ce travail, nous avons été amenés à abréger le terme "dermocorticoïde" par les initiales DC.
I - STRUCTURE DE LA PEAU 3 1- 1 - L'EPIDERME 3 I - 1 - 1 - Stratum germinatum 4 I - 1 - 2 - Stratum spinosum 4 I - 1 - 3 - Stratum granulosum 4 I - 1 - 4 - Stratum lucidum 5 I - 1 - 5 - Stratum comeum 5 I - 1 - 6 - Cellules de Langerhans 6 I - 2 - LA JONCTION DERMO-EPIDERMIQUE 6 I - 2 - 1 - Membrane plasmique 6 I - 2 - 2 - Lamina lucida 6 I - 2 - 3 - Lamina densa 7 I - 2 - 4 - Région sous-lamellaire dense 7
I - 3 - LE DERME 8
I - 3 - 1 - Collagène 8
I - 3 - 2 - Fibres élastiques 8 I - 3 - 3 - Substance fondamentale amorphe 9 I - 3 - 4 - Cellules dermiques 9
I - 4 - L'HYPODERME 9
I - 5 - LES ANNEXES CUTANEES 11 I - 5 - 1 - Follicules pilo-sébacés 11 I - 5 - 1 - 1 -Le follicule pileux 12 I - 5 - 1 - 2 - La glande sébacée 12 I - 5 - 1 - 3 - Le muscle horripilateur 12 I - 5 - 2 - Glandes sudorales 12 I - 5 - 2 - 1 - Les glandes sudorales ECrines 13 I - 5 - 2 - 2 - Les glandes apocrines 13
I - 5 - 3 - Ongles 13 I- 6-LA VASCULARISATION 15 I - 6 - 1 - Système artério-veineux 16 I - 6 - 2 - Système lymphatique 16 I- 7-L'INNERVATION 16 I - 7 - 1 - Innervation motrice 17 I - 7 - 2 - Innervation sensitive 17 II - FONCTIONS DE LA PEAU II - 1 - PROTECTION II - 1 - 1 - Protection mécanique
II - 1 - 1 - 1 - Les éléments de l'épiderme II - 1 - 1 - 2 - Les éléments du derme II - 1 - 1 - 3 - L'hypoderme
II - 1 - 2 - 2 - La flore normale cutanée 19 II - 1 - 3 - Photoprotection 19 II - 1 - 4 - Protection contre les pertes hydroélectrolytiques 20
TT -
2 -
METABOLISMES 20II - 2 - 1 - Renouvellement et réparation cellulaires 20 II - 2 - 1 - 1 - Renouvellement cellulaire 20 II - 2 - 1 - 2 - Réparation cellulaire 21 II - 2 - 2 - Sécrétion - Excrétion - Synthèse 21 II - 2 - 2 - 1 - La sueur 21 II - 2 - 2 - 2 - Le sébum 22 II - 2 - 2 - 3 - La vitamine D 22 II - 2 - 3 - Hydratation cutanée 22 II - 2 - 3 - 1 - Le derme 22 II - 2 - 3 - 2 - L'épiderme et le stratum comeum 23
II - 2 - 4 - Réserve 23
II - 3 - THERMOREGULATION 23 II - 3 - 1 - Microcirculation cutanée 23 II - 3 - 2 - Système sudoral 24 II - 4 - TRANSMISSION DES SENSATIONS 24
III - ABSORPTION CUTANEE 24
III - 1 - VOIES DE PENETRATION 25 III - 1 - 1 - Pénétration transépidermique 26 III - 1 - 2 - Pénétration à travers les annexes cutanées 27 III - 2 - MECANISME DE L'ABSORPTION 27 III - 2 - 1 - Etapes de l'absorption 27 III - 2 - 2 - Equation de Fick 29 III - 2 - 3 - Comportement des paramètres de l'équation de Fick 30 III - 2 - 4 - Limites de la loi de Fick 31 III - 3 - LES FACTEURS INFLUENCANT LA PENETRATION 32 III - 3 - 1- Facteurs biologiques 33 III - 3 - 1 - 1 - La zone anatomique traitée 33 III - 3 - 1 - 2 - L'âge 33 III - 3 - 1 - 3 - L'hydratation du stratum comeum et l'occlusion 34 III - 3 - 1 - 4 - Les pathologies cutanées 35 III - 3 - 2 - Facteurs liés à l'application 36
III - 3 - 2 - 1 - La concentration du principe actif à la surface
de la peau 36
III - 3 - 2 - 2 - La durée de contact 36 III - 3 - 2 - 3 - Le nettoyage de la peau 36 III - 3 - 2 - 4 - La répétition des administrations 36 III - 3 - 3 - Facteurs liés à l'excipient 37 III - 3 - 3 - 1 - La solubilité 37 III - 3 - 3 - 2 - Le coefficient de partage 37 III - 3 - 3 - 3 - Les tensioactifs ou surfactants 37
2 ° PARTIE : LES DERMOCORTICOIDES : PROPRIETES PHARMA
--COLOGIQUES ET SPECIALITES 39
I - STRUCTURE 40
I - 1 - STRUCTURES CHIMIQUES DE BASE 40
I -2 - MODIFICATIONS STRUCTURALES ET RELATION
STRUCTURE/ ACTIVITE 42
I - 2 - 1 - L'activité glucocorticoïde 43
I - 2 - 2 - L'activité minéralocorticoïde 43
I -2 - 3 - La lipophilie 44
I - 2 - 4 - La recherche de molécules idéales 45
I -3 -CLASSIFICATION CHIMIQUE DES DC 45
II - MECANISME D'ACTION 48
III - METABOLISME CUTANE 50
IV - PROPRIETES PHARMACOLOGIQUES 51 IV -1 -ACTIVITE ANTIINFLAMMATOIRE 51 IV - 1 - 1 -Actions vasculaires 52 IV -1 - 2 - Actions cellulaires 53 IV - 1 - 2 - 1 -Les polynucléaires 53 IV - 1 - 2 - 2 -Les monocytes 53 IV - 1 - 2 - 4 -Les cellules de Langerhans 53
IV - 1 - 2 - 5 - Les mastocytes 53
IV - 1 - 3 - Actions sur la cascade de l'acide arachidonique 54 IV - 1 - 4 -Modulation des cytokines épidermiques 56
IV -1 -4 - 1 -L'interleukine 1 (IL 1) 56
IV - 1 - 4 - 2 - L'interkeukine 2 (IL 2) 56
IV -1 - 4 - 3 -Le TNF 56
IV -1 - 4 - 4 -Le GM - CSF 56
IV -2 - ACTION IMMUNOMODULATRICE 57
IV -3 - ACTIVITE ANTIPROLIFERA TRI CE 57
IV - 3 - 1 - Au niveau épidermique 58 IV -3 - 2 - Au niveau du derme 58 IV -4 -EFFET RESERVOIR 58 IV -5 -TACHYPHYLAXIE 58 V - SPECIALITES A BASE DE DC 59 V - 1 - LES EXCIPIENTS 59 V - 1 - 1 - Les pommades 59 V - 1 - 1 - 1 - Composition 60 V - 1 - 1 - 2 - Avantages/Inconvénients 60
V - 1 - 2 - 2 - Avantages/Inconvénients 61 V - 1 - 2 - 3 - Utilisations 62 V - 1 - 3 - Les lotions 62 V - 1 - 4 - Les gels 62
V - 2 - CLASSIFICATION DES DC EN FONCTION DE LEUR
NIVEAU D'ACTIVITE 62
V - 3 - LES ASSOCIA TI ONS 65
V - 3 - 1 - Les associations aux antibiotiques 65 V - 3 - 2 - Les associations aux antifongiques 66 V - 3 - 3 - Les associations aux kératolytiques 67 V - 3 - 4 - Les autres associations 68
3° PARTIE: LA CORTICOTHERAPIE CUTANEE: INDICATIONS,
CONTRE-INDICATIONS ET EFFETS INDESIRABLES 70
I - INDICATIONS 71 I- 1 -ECZEMAS 71 1 - 1 - 1 - Définition 71 I - 1 - 2 - Eczéma de contact 72 1 - 1 - 2 - 1 - Définition 72 1 - 1 - 2 - 2 - Etiologie 73 1 - 1 - 2 - 3 - Traitement 74 1 - 1 - 3 - Dermatite atopique 76 1 - 1 - 3 - 1 - Physiopathologie 76 1 - 1 - 3 - 2 - Diagnostic 77 1 - 1 - 3 - 3 - Evolution 79 1 - 1 - 3 - 4 - Traitement 79 1 - 1 - 4 - Eczéma nummulaire 80 I - 1 - 4 - 1 - Définition 80 I - 1 - 4 - 2 - Traitement 81 I - 2 - PSORIASIS 81 1 - 2 - 1- Lésion psoriasique 81 I - 2 - 1- 1 - Définition 82 I - 2 - 1- 2 - Physiopathologie 82 1 - 2 - 1- 3 - Formes cliniques 82 1 - 2 - 2 - Localisations du psoriasis 83 1 - 2 - 2 - 1 - Psoriasis vulgaire 83 1 - 2 - 2 - 2 - Psoriasis universalis 83 I - 2 - 2 - 3 - Psoriasis du cuir chevelu 84 1 - 2 - 2 - 4 - Psoriasis du visage 84 I - 2 - 2 - 5 - psoriasis des plis 84
I -2 - 2 - 9 -Rhumatisme psoriasique 85 I -2 - 3 - Traitement du psoriasis par les dermocorticoïdes 85 I - 2 - 3 - 1 - Traitement du psoriasis vulgaire et facial 86 I - 2 - 3 - 2 - Traitement du psoriasis du cuir chevelu 86 I - 2 - 3 - 3 - Traitement du psoriasis des plis 87 I - 2 - 3 - 4 - Traitement du psoriasis palmoplantaire 87 I -2 - 3 -5 - Traitement du psoriasis ungueal 87 I -2 - 3 - 6 -Traitement du psoriasis muqueux et anogénital 87
I - 3 - LICHENS 87
I - 3 - 1 - Lichen plan 87
I - 3 - 1 - 1 - Définition 88
I - 3 - 1 - 2 - Lichen plan cutané 88
I - 3 - 1 - 3 - Lichen plan buccal 88
I - 3 - 1 - 4 - Lichen plan hypertrophique et lichénifications 89 I -3 - 2 - Lichen scléro-atrophique (LSA) 89
I - 3 - 2 - 1 - Définition 89
I - 3 - 2 - 2 - LSA cutané 90
I -3 - 2 - 3 -LSA vulvaire et génital masculin 90
I -4 -AUTRES INDICATIONS 90
I -4 - 1- Les bonnes indications 91
I -4 - 1 - 1 - Cicatrices hypertrophiques et chéloïdes 91 I - 4 - 1 - 2 - Réactions aux piqûres et morsures d'insectes 92
I - 4 - 1 - 3 - Erythème actinique 93
I - 4 - 1 - 4 - Lupus érythémateux chronique (LEC) 94 I - 4 - 1 - 5 - Prurigos chroniques chez l'adulte 95
I - 4 - 1 - 6 - Lichénifications 96
I - 4 - 2 - Alternatives de traitement et/ou traitement adjuvant 97 l - 4 - 2 - 1 - Dermatite séborrhéique de l'adulte 97
I - 4 - 2 - 2 - Parapsoriasis 98
I - 4 - 2 - 3 - Dyshidrose 99
I -4 - 2 - 4 -Granulome annulaire 1 OO
I - 4 - 2 - 5 - Nécrobiose lipoïque 101 I - 4 - 2 - 6 - Infiltrat lymphocytaire de Jessner Kanof 101
I - 4 - 2 - 7 - Aphtes 102
I - 4 - 2 - 8 - Pustulose amicrobienne palmoplantaire (PPP) 103
I - 4 - 2 - 9 - Pelade 104
I - 4 - 3 - Indications discutables 105
I - 4 - 3 - 1 - Morphées 105
I - 4 - 3 - 2 - Prurits anaux et génitaux 106
I - 4 - 3 - 3 - Vitiligo 107
II- CONTRE-INDICATIONS 109
II - 1 - DERMATOSES INFECTEES 110
II - 2 - ACNE VULGAIRE ET ROSACEE 110
II - 5 - HYPERSENSIBILITE CONNUE A L'UN DES COMPOSANTS 111
III - EFFETS INDESIRABLES 112
III - 1- EFFETS INDESIRABLES LOCAUX 112 III - 1 - 1 - Atrophie cutanée 112 III - 1 - 2 - Retard de cicatrisation 112 III - 1 - 3 - Vergetures 113 III - 1 - 4 - Télangiectasies et Er:ythose faciale 113 III - 1 - 5 - Troubles pigmentaires 113 III - 1 - 6 - Hypertrichose 114 III - 1 - 7 - Acné rosacée et dermite péri-orale 114 III - 1- 8 - Acné cortisonique 115 III - 1 - 9 - Infections cutanées 115 III - 1 - 10 - Granulome glutéal infantile 116 III - 1 - 11 - Effets indésirables ophtalmiques 116 III - 1 - 12 - Phénomène de rebond 117 III - 2 - ALLERGIE DE CONTACT AUX DC 117 III - 3 - EFFETS INDESIRABLES SYSTEMIQUES 118 III - 3 - 1 -Complications endocriniennes 119
III - 3 - 1 - 1 - Freination de l'axe
hypothalamo-hypophysosurrénalien 120 III - 3 - 1 - 2 - Syndrome cushingoïde 120 III - 3 - 2 - Complications particulières à l'enfant 122 III - 3 - 3 - Autres complications 122 III - 3 - 3 - 1 - Troubles minéralo-corticoïdes 122 III - 3 - 3 - 2 - Troubles glycémiques 122 III - 3 - 3 - 3 - Troubles osseux 123
III - 4 - CONCLUSION 123
4° PARTIE : ROLES DU PHARMACIEN DANS LA GESTION D'UNE
DERMOCORTICOTHERAPIE 124
I - GESTION D'UNE DERMOCORTICOTHERAPIE CHEZ L'ADULTE 125
I - 1 - CHOIX DU DC 125
I - 1 - 1 - Le niveau d'activité 125 I - 1 - 2 - La forme galénique 127 I - 1 - 3 - Les associations 127 I - 1 - 4 - Les préparations magistrales 128
I - 1 - 4 - 1 - Les problèmes posés par les préparations
magistrales 128
I - 1 - 4 - 2 - Les principes de préparation 129 I - 2 - MODALITES DE TRAITEMENT 131 I - 2 - 1 - Les posologies 131 I - 2 - 2 - Le rythme d'application 131
I - 3 - CONDUITE D'UN TRAITEMENT AU LONG COURS 133 I - 4 - CORTICOTHERAPIE LOCALE AU COURS DE LA GROSSESSE 134 I - 5 - CONCLUSION : LES DIX REGLES FONDAMENTALES DE
PRESCRIPTION ET DE DELIVRANCE DES DC 135 II - GESTION D'UNE DERMOCORTICOTHERAPIE CHEZ L'ENFANT ET LE
NOURRISSON 136
II- 1 -PRECAUTIONS PARTICULIERES 136 II - 2 - INDICATIONS DE LA CORTICOTHERAPIE LOCALE EN
DERMATOLOGIE PEDIATRIQUE 137 II - 2 - 1 - Les indications privilégiées 137 II - 2 - 1 - 1 - La dermatite atopique 137 II - 2 - 1 - 2 - L'eczéma de contact 13 7 II - 2 - 1 - 3 - La dyshidrose 137 II - 2 - 1 - 4 - Les lichénifications 137 II - 2 - 1 - 5 - Le psoriasis 138 II - 2 - 2 - Les indications courantes 138 II - 2 - 3 - Les indications discutables 139 II - 3 - UTILISATION PRA TIQUE DES DC CHEZ L'ENFANT 139 II - 3 - 1 - Le choix du DC 139 II - 3 - 2 - Le choix de la forme galénique 140 II - 3 - 3 - La surveillance du traitement 140 III - LES TRAITEMENTS ADJUVANTS 141
III - 1 - LES EMOLLIENTS 141 III - 1 - 1 - Les anomalies de la peau lesée 141 III - 1 - 1 - 1 - Modifications de la barrière cutanée 141 III - 1 - 1 - 2 - Surinfection cutanée 142 III - 1 - 1 - 3 - Modifications du film lipidique de surface 142 III - 1 - 2 - Les soinsCOs'métiques adjuvants 142 III - 1 - 2 - 1 - Hydrater la peau 142 III - 1 - 2 - 2 - Ne pas irriter 142 III - 2 - LES CURES THERMALES 144
CONCLUSION
III - 2 - 1 - Les eaux thermales 144 III - 2 - 1 - 1 - Caractères physicochimiques des eaux thermales 144 III - 2 - 1 - 2 - Propriétés des eaux thermales
III -2 - 2 - Les indications des cures thermales 145 III - 2 - 3 - Les soins prodigués 148 150
Il INTRODUCTION
Il
Les dermocorticoïdes ont été utilisés pour la première fois en 1952 sous fonne d'hydrocortisone dans le traitement de l'eczéma. Cette introduction a révolutionné la thérapeutique dennatologique et généré rapidement de nombreux dérivés de plus en plus actifs.
Mais, cet engouement a laissé place peu à peu à une méfiance devant les nombreux effets indésirables.
Aujourd'hui, la connaissance de la pharmacologie cutanée et des mécanismes d'action des dennocorticoïdes ont permis d'optimiser leur utilisation et de limiter les complications : la diversité des molécules et des formes galéniques permet de choisir la spécialité la mieux adaptée à la dennatose, les indications et les contre-indications sont clairement posées, les protocoles de traitement bien établis.
De plus, médecins et pharmaciens informent les patients sur les conditions d'utilisation et les mettent en gardent contre les emplois abusifs de ces topiques appartenant à la liste I des substances vénéneuses.
Enfin, les effets bénéfiques des traitements adjuvants à la corticothérapie locale, émollients et cures thermales, prouvent la nécessaire prise en charge globale des dermatoses corticosensibles.
1° PARTIE:
STRUCTURE
DELA PEAU
ET
ABSORPTION
1 IlCUTANEE
Notre étude débute par les bases de la dermatologie : la peau.
Nous allons tout d'abord définir la structure cutanée, de l'épiderme à l'hypoderme en passant par les annexes cutanées, la vascularisation et l'innervation. Puis, nous nous attarderons sur les fonctions de la peau, la plus importante étant la protection. Enfin, nous préciserons les modalités de l'absorption cutanée en nous basant sur la loi de Fick sur la diffusion.
1 - STRUCTURE DE LA PEAU
Même s'il existe de notables variations topographiques, l'architecture générale de la peau est toujours la même : elle se compose d'une couche pluristratifiée superficielle, l'épiderme, qui repose sur un tissu de soutien, le derme. La couche profonde, ou hypoderme, est aussi appelée tissu sous-cutané.
Ces trois étages de la peau sont aussi le siège des annexes cutanées, les follicules pilo-sébacés et les glandes sudorales. Les ongles sont également classés parmi les annexes.
La riche vascularisation cutanée est assurée, comme dans tous les organes, par les systèmes artério-veineux et lymphatiques. Les veines et les artères sont unies par les capillaires et un réseau complexe d'anastomoses.
Enfin, la structure de la peau est complétée par une double innervation motrice et sensitive.
I -
1 - L'EPIDERME
(25 - 27 - 70 - 98)L'épiderme est la couche la plus superficielle de la peau. C'est un épithélium malpighien pluristratifié kératinisé. Son épaisseur est en moyenne de 1 OO µm avec de grandes
variations : 50 µm d'épaisseur aux paupières et aux organes génitaux, et jusqu'à 1,6 mm dans les zones palmo-plantaires.
L'épiderme évolue de la profondeur vers la surface cutanée en cinq couches successives qui se différencient par l'aspect morphologique des différents stades de maturation des kératinocytes qui les constituent.
I - 1 - 1 - STRATUM GERMINATUM
Le stratum germinatum, ou couche basale, ou encore couche germinative, est la couche la plus profonde de l'épiderme.
Les kératinocytes qui le constituent forment une seule assise de cellules cubiques disposées en palissade. Ces cellules basales assurent le renouvellement de l'épiderme ; l'activité mitotique à ce niveau est forte : 10% des cellules se divisent chaque jour; après mitose, l'une des cellules-filles entame son processus de différentiation et migre vers les couches suprabasales ; elle desquamera dans un délai moyen de 4 semaines.
Les mélanocytes sont intercalés entre les kératinocytes de la couche basale. Leur distribution spatiale relativement régulière constitue des unités de mélanisation composées de 36 kératinocytes voisins, auxquels le mélanocyte transfère la mélanine sous forme d'organites cytoplasmiques appelés mélanosomes.
Contrairement aux précédentes, les cellules de Merkel sont irrégulièrement disposées dans la couche basale. Elles sont associées avec des terminaisons nerveuses épidermiques et constituent ainsi de probables mécanorécepteurs.
I- 1 - 2 - STRATUM SPINOSUM
Le stratum spinosum, anciennement appelé corps muqueux de Malpighi, est formé de 5 à 6 couches de kératinocytes polyédriques, reposant sur le stratum germinatum qui les génère. Durant la migration, les kératinocytes se différencient ; à ce stade, la kératine représente 25 à
35% des protéines cytoplasmiques synthétisées par ces cellules.
I - 1 - 3 - STRATUM GRANULOSUM
Les cellules de cette couche granuleuse changent de forme et deviennent plus aplaties. C'est à
ce stade que les kératinocytes se chargent de granules de kératohyaline qui renferment un précurseur de la filagrine ; cette protéine basique sera synthétisée lors de la transformation morphologique de la cellule granuleuse en cellule cornée ; elle permettra l'arrangement des filaments de kératine.
Les kératinocytes synthétisent également des grains lamellaires ou corps d'Odland, ou encore kératinosomes. Ces éléments fusionnent avec la membrane cellulaire et déversent
leur contenu dans l'espace intercellulaire contribuant à former un ciment intercellulaire à la surface externe des lamelles cornées, tandis que les hydrolases participeraient à la séparation et à la desquamation des cellules de la couche cornée.
Le stratum granulosum est fait de 1 à 5 couches de cellules; son épaisseur est proportionnelle à l'épaisseur totale de l'épiderme. Il marque la transition entre les couches de cellules nucléées et les lamelles kératinisées formées de cellules anucléées, minces et horizontales de couche cornée.
I- 1 -4- STRATUM LUCIDUM
Très bien visible dans les coupes des zones plantaires, le stratum lucidum ou couche claire, est une couche de transition entre les cellules granuleuses et les cornéocytes.
Il est constitué de une à deux assises de cellules qui possèdent à la fois des caractéristiques des deux types de cellules sus-citées.
Les cellules constitutives de cette couche claire renferment une substance semi-liquide, l'éléïdine, qui jouerait un rôle dans l'élaboration de la kératine palmoplantaire.
I- 1 - 5 - STRATUM CORNEUM
Souvent appelé couche cornée, le stratum corneum comprend 10 à 15 couches de cellules lamelleuses anucléées complètement kératinisées. Le nombre de couches cellulaires peut augmenter jusqu'à plusieurs centaines au niveau des zones plantaires.
Les cellules constitutives sont appelées cornéocytes. Elles contiennent ( 4):
*
des tonofilaments de kératine ; la kératine représente 85% des protéines des cornéocytes (3) ;*
une matrice interfilamenteuse constituée par les grains de kératohyaline et riche en filagrine ; cette matrice renferme aussi des substances hygroscopiques entourées d'un corpuscule lipidique le NMF (Natural Moisturing Factor).Le ciment intercornéocytaire est formé par une alternance de lamelles lipidiques contenant des céramides, du cholestérol et des acides gras saturés (Cl6 à C36), mais dépourvues de phospholipides (24) ; elles sont synthétisées par les kératinosomes. Entre ces lamelles on trouve des couches aqueuses ( 4 ).
Le stratum comeum peut être divisé en deux zones :
*
le stratum compactum forme une couche compacte au mveau de laquelle les coméocytes sont étroitement liés.*
le stratum disjonctum désigne la partie la plus superficielle de l'épiderme ; c'est à ce niveau qu'a lieu la desquamation physiologique des coméocytes.I-1-6-CELLULESDELANGERBANS
Situées principalement dans le stratum spinosum, ces cellules dendritiques, d'origine médullaire, sont aussi présentes dans le derme.
Elles sont libres et mobiles.
Leur fonction principale est la présentation antigénique aux lymphocytes. Elles sont fortement impliquées dans l'allergie de contact. Elles joueraient un rôle dans certaines dermatoses à index mitotique rapide, comme le psoriasis.
1 - 2 - LA JONCTION DERMO-EPIDERMIQUE
(27)Intercalée entre les cellules de la couche basale de l'épiderme et le derme, la jonction dermo-épidermique est une lame continue d'une épaisseur d'environ 1 à 2 µm. (3)
C'est une zone fondamentale pour la cohésion derme-épiderme. Ce rôle est directement en rapport avec sa structure en quatre feuillets. Toute anomalie de cette ultrastructure entraîne une fragilité cutanée et le risque de décollement bulleux.
I - 2 - 1 - MEMBRANE PLASMIQUE
C'est celle des kératinocytes basaux. Elle est renforcée par des hémidesmosomes traversés par des tonofilaments. Des mélanocytes et des cellules de Merkel peuvent également être en contact de la zone basale.
I - 2 - 2 - LAMINA LUCIDA
La lamina lucida est une zone claire située en regard des hémidesmosomes. Elle est parsemée de plaques sombres où s'amassent des fibres d'ancrage provenant des tonofilaments sus-jacents.
Elle contient une glycoprotéine de haut poids moléculaire :la lamininejouant un rôle dans les liaisons entre les cellules épithéliales au-dessus et lamembrane basale au-dessous.
I-2 - 3 -LAMINA DENSA
La lamina densa est encore appelée lame basale ou membrane basale. Elle est épaisse (30à 60 µm d'épaisseur) et dense.
Elle est constituée de collagène, de protéoglycannes (protéines associées à des molécules d'héparine-suifate).
I- 2 - 4 -REGION SOUS-LAMELLAIRE DENSE
Elle représente la zone d'amarrage au denne de la jonction dermo-épidermique. Elle est traversée par 3 ordres de fibres :les fibres d'ancragede structure chimique inconnue partent de la lamina densa et vont dans le denne ;les microfibrilles élastiquesdébutent dans la lamina densa et rejoignent les fibres élastiques dermiques ; enfin,les fibres de collagène
participent égalementàlastructure.
1(________... ... . ... . .. ... .. .~
l6
~~~ ... ..__..L...I... ... ~~
2 { __
'
~
8
Figure 1: Jonction dermo-épidermique.
1. membrane plasmique ; 2. lamina basale ; 3. fibrilles de collagène ; 4. tonofilaments ; 5. plaque d'attache ; 6. lamina lucida ; 7. fibres d'ancrage ; 8. fibrilles élastiques ; 9. fibres élastiques.
1 -3 -LE DERME
(25-98)Le derme est un tissu conjonctif constitué de collagène et de fibres élastiques, ces éléments étant entourés d'une substance fondamentale amorphe.
Contrairement à l'épiderme dépourvu de vascularisation, il possède d'importantes ramifications vasculaires ainsi qu'un vaste réseau nerveux.
Le derme forme la plus épaisse couche de la peau. Son épaisseur varie considérablement selon le sujet, la région cutanée et la technique de mesure ; on l'estime en moyenne à 1 à 5 mm.
Anatomiquement, le derme est divisé en 2 régions : le derme papillaire, superficiel, et le derme réticulaire, profond.
I - 3 - 1 - COLLAGENE
Les fibres de collagène représentent près de 98% de la masse totale du derme. Elles constituent de gros faisceaux entrecroisés dans les plans horizontaux à tous les étages du derme.
Au niveau du derme papillaire, les fibres de collagène sont fines. Au contraire, le derme réticulaire, plus dense, possède d'épais faisceaux. C'est cette partie profonde qui détermine l'épaisseur du derme : très importante dans le dos, elle est par contre très mince sur les paupières, par exemple.
Les fibres de réticuline sont de très fines fibres d'une variété particulière de collagène. Elles forment un réseau présent à la fois dans les dermes papillaire et réticulaire, mais également au niveau de la jonction dermo-épidermique et dans le voisinage immédiat des annexes, des vaisseaux et des nerfs.
l - 3 - 2 - FIBRES ELASTIQUES
De nature variable selon leur localisation dermique, les fibres élastiques s'intercalent entre les fibres de collagène, mais elles sont beaucoup plus fines.
Les fibres d' élastine sont les plus épaisses ; elles sont situées dans la zone réticulaire où elles ont une disposition parallèle à la surface cutanée, comme les fibres de collagène.
I - 3 - 3 - SUBSTANCE FONDAMENTALE AMORPHE
Cette substance est un gel interfibrillaire qui remplit les interstices entre les fibres de collagène et les fibres élastiques.
Elle est constituée de glycosaminoglycannes ou mucopolysaccharides comme l'acide hyaluronique qui représente environ 50% des mucopolysaccharides de la peau adulte.
La substance fondamentale est en proportion plus grande dans le derme papillaire que dans le derme réticulaire ; elle est aussi plus abondante dans les processus de cicatrisation.
I-3-4-CELLULESDERMIQUES
Ce sont principalement des fibroblastes. Ils donnent naissance aux fibres de collagène et d'élastine, ainsi qu'à la substance fondamentale. Leur cytoplasme est très riche en organites, témoignant de leur activité de synthèse importante. Ils sont plus nombreux et plus volumineux dans le derme superficiel que dans le derme profond.
Il existe des cellules intermédiaires entre les fibroblastes et les cellules musculaires lisses. Ce sont les myofibroblastes, riches en myofilaments, et retrouvés en grand nombre dans les cicatrices et certaines proliférations fibreuses.
Les macrophages présents dans le derme ont bien sûr des propriétés de phagocytose. Ils auraient un rôle régulateur majeur dans la cicatrisation. Les cellules de Langerhans appartiennent à cette population macrophagique.
Enfin, les mastocytes font partie des cellules nonnales du derme. Ils sont principalement situés autour des capillaires de la zone papillaire. Ils joueraient un rôle important dans la genèse et le contrôle des processus inflammatoires par leur contenu en héparine, en histamine et en sérotonine.
1 - 4 - L'HYPODERME
(25 - 98)L'hypoderme est le tissu sous-cutané. Il répare et isole le derme des membranes fibreuses enveloppant les parties sous-jacentes profondes tels que les muscles. Il est constitué d'un tissu graisseux organisé en lobules, ces derniers étant séparés par des septums, cloisons conjonctives servant de passage aux vaisseaux et aux nerfs destinés au derme.
L'épaisseur du tissu sous-cutané varie énormément selon les sujets, le sexe, l'âge et dans certaines conditions (lipolyse, obésité ... ). Elle est en moyenne de 6,5 mm avec des variations entre 4 et 9 mm.
Épiderme Derme Tissu
f
sous-cutané ) 1 1 •.~~
~ ~~
~
}
Couche cornée~~~
granuCoucheleuseCouche épineuse
- Fibres élastiques
-- --- ·Fibres collagènes
~
___
FibroblastesFigure 2: Schéma histologique de la peau.
1
-5
-LESANNEXESCUTANEES
On distingue trois types d'annexes : les follicules pilo-sébacés et les glandes sudorales, qui traversent le derme et l'épiderme, et les ongles.
I - 5 - 1-FOLLICULES PILO-SEBACES
L'appareil pilo-sébacé est une structure complexe comprenant le follicule pileux, une ou plusieurs glandes sébacées et un muscle horripilateur.
T
IGE
PILAIRE
GLANDE
SÉBACÉE
0
0
0
#
,. ~..
..
._____
_
~:
·
-
-
-
-
-..
.
Figure 3: Appareil pilosébacé. D'après PERROT H ( 83)
musc
le
orrec
teur
membrane basa
le
ga
ine
fo
l
l
icu
la
ire
externe
ga
ine
fo
l
l
icu
la
ire
in
terne
cort
ica
le
I - 5 - 1 - 1 - LE FOLLICULE PILEUX (25 - 98)
Il correspond à une invagination de l'épiderme occupée par un poil.
Le poil est formé d'une structure kératinisée constituée de 3 parties : la partie externe, visible, est la tige pilaire ; la partie intennédiaire est comprise entre l'ostium et le bulbe ; la partie basale, constituée de la papille pilaire, produit sans cesse des cellules dont l'empilement et la kératinisation donnent naissance au poil.
Les poils poussent en moyenne de 0,33 mm par jour ; la croissance varie suivant la localisation des poils sur le corps.
I - 5 - 1 - 2 - LA GLANDE SEBACEE. (25)
Tous les follicules pileux sont pourvus d'une glande sébacée. On définit la glande sébacée comme une glande multilobée à sécrétion holocrine.
Elle est constituée le plus souvent de plusieurs lobules qui convergent vers le canal excréteur unique, lequel rejoint le follicule pileux à la hauteur du collet supérieur. Les cellules constitutives des lobules se désintègrent progressivement au voisinage du canal excréteur et y libèrent leur contenu qui constitue le sébum.
I - 5 - 1 - 3 - LE MUSCLE HORRlPILATEUR (25 - 98)
Egalement appelé muscle pilomoteur ou piloarrecteur, ce muscle lisse s'insère d'une part sur le follicule pileux et d'autre part, au niveau du derme papillaire. Ce muscle est responsable du phénomène de "chair de poule".
I - 5 - 2 - GLANDES SUDORALES (25 - 98)
On distingue les glandes sudorales eccrines, présentes sur tout le revêtement cutané, et les glandes sudorales apocrines qu'on trouve uniquement dans certains territoires et dont la sécrétion est sous contrôle hormonal.
I - 5 - 2 - 1 - LES GLANDES SUDORALES ECCRINES
Leur densité est de 100 à 200 glandes par cm2, et est maximale sur les paumes et les plantes (300/cm2).
Leur partie sécrétrice ou glomérule sudoripare est située à la jonction dermo-épidermique. La sueur dite "primaire" est fabriquée à partir du plasma. Sa composition est modifiée par des phénomènes de réabsorption tout au long du canal intradermique. Ce canal excréteur pénètre dans l'épiderme au niveau d'une crête épidermique. Le tube se termine dans les dernières lamelles cornées par le pore sudoral.
Les glandes sudorales eccrines n'excrètent de la sueur que de façon intermittente. La sudation peut être augmentée par l'élévation de température, par des émotions intenses (sueurs froides) et par des substances cholinergiques et adrénergiques.
A côté de ces phénomènes de sudation, la peau subit également une perte d'eau insensible et continue, la perspiration. Elle se fait par les orifices sudoraux ou à travers l'épidenne.
I-5-2-2-LESGLANDESAPOCRINES
Elles sont situées dans les zones périnéales et génitales, dans les creux axillaires, sur les aréoles mammaires et autour de l'ombilic. Elles sont associées aux follicules pileux.
Le glomérule est la partie secrétrice profonde, constitué de grandes cavités bordées par une seule couche de grandes cellules. Leur sécrétion est apocrine : elle se fait par décapitation de la partie centrale du cytoplasme, libérant ainsi le produit. La sueur est éliminée par un conduit sudorifère qui s'abouche au niveau de l'infundibulum du follicule pileux. Son odeur désagréable serait due à une dégradation bactérienne.
La sécrétion apocrine est minime (0,01 ml/24h) et rythmique.
I - 5 - 3 - ONGLES (25 - 45)
··. ···-~
Figure 4: Anatomie de l'ongle(45)
0 -racine=matrice 1-lunule
2-zone rosée
3 -bord libre
4-sillon proximal 5 -sillon distal
6 -matrice 7 -lit
8 -hyponychium 9 -éponychium 10 -dernière phalange
tabletteunguéale
La croissance de l'ongle est uniforme en tous ses points. Le taux de croissance moyen de la table unguéale chez l'adulte est d'environ 0, 10 mm par jour. Toutefois des variations importantes peuvent s'observer en rapport avec les rythmes circadiens, les facteurs nutritionnels, l'âge, l'activité du malade : toutes ces conditions agissent sur la circulation sangume.
En dehors du rôle esthétique, on décrit quatre propriétés essentielles de l'ongle : protection, préhension, défense et sensibilité pulpaire tactile.
1
- 6
-LA
VASCULARISATION
(98)La vascularisation cutanée est assurée par les artères, les veines et les vaisseaux lymphatiques. Les capillaires et un système complexe d'anastomoses unissent les artères et les veines.
Cette vascularisation se situe dans ledenne.
Mét artériole
Plexus artériel et veineu
.
.
.
. ll l~...
... .. .... .~.
.
.
.
.
.
.
.
.
.
._
.
._J
,
.r--
.
.
.
,
.
.
.
.
-Oermiquessuperficiels~ ' .~
...
:.
~ . . .:
~ ~ ... . .. ..
.
. t ·"':. .. •~
... '.
~ ~ ~
...
;)
.
....
~~ ~~
., . . . .... '•,•• f ,·. ·•• 1 lllll lllllJ lll ~ Plexus artériel et veineL dermiques profonds..
:...
.,.
.
.
~ ...
...
"..
'.
:·:.·.:· ~.~ ~ .. ~.. adipeux ''·· ' : .t .. ••• ...:4· ..
~.. _
... '.:'
' Vaisseaux sous cutanés
I - 6 - 1 - SYSTEME ARTERIO-VEINEUX
Le système artériel provient des artères sous-cutanées qui traversent l'hypoderme et forment, au niveau de la jonction dermo-hypodermique, un réseau irrégulier et anastomosique, le
plexus sous-dermique.
De ce plexus émanent des collatérales destinées aux glandes sudoripares et aux annexes pilo-sébacées.
Des artères partent de ce réseau, traversent le derme et forment un plexus artériel superficiel sous-papillaire. Ce système artérioles-capillaires-veinules sous-papillaire constitue un réseau
complexe destiné au transport des nutriments vers l'épiderme et le derme superficiel. Le réseau veineux a un trajet parallèle à celui du réseau artériel, mais descendant.
La vascularisation cutanée est impliquée dans la thermorégulation, la défense, la nutrition, la respiration (système artériel) et la désintoxication (système veineux). L'oxygène nécessaire au déroulement des processus métaboliques provient du sang et de l'échange respiratoire entre l'épiderme et le milieu ambiant.
I -6 - 2 - SYSTEME LYMPHATIQUE
Les vaisseaux lymphatiques débutent dans la couche papillaire du denne. La lymphe ainsi collectée aboutit à un premier plexus sous-papillaire que des vaisseaux communicants
unissent à un plexus sous-dermique.
Le réseau lymphatique joue un rôle primordial dans le contrôle de la pression osmotique, surtout en cas d'oedème. En présence d'inflammation , il sert de système de drainage des médiateurs inflammatoires.
1 - 7 - L'INNERVATION
(25 - 27 - 98)La peau est le siège de nombreuses sensations : toucher, douleurs, démangeaisons, horripilation, chaleur, froid, etc ... De ce fait, l'innervation dermique est très complexe. Elle fait intervenir deux types de nerfs : moteurs et sensitifs.
I - 7 - 1 - INNERVATION MOTRICE
C'est l'innervation centrifuge de la peau. Elle assure la motricité, le contrôle des sécrétions sudorales et la piloarrection.
Elle est représentée par des fibres non-rnyélinisées provenant du système sympathique autonome.
I - 7 - 2 - INN ER V A TION SENSITIVE
L'innervation sensitive est assurée par les fibres sensitives centripètes du système cérébro-spinal. Ces fibres nerveuses cutanées sont constituées d'un axone entouré de cellules de Schwann avec ou sans gaine de myéline.
Les nerfs sensitifs pénètrent dans l'hypodenne et se divisent pour fonner deux plexus :
*
le plexus nerveux profond situé au niveau de l'épiderme.*
le plexus nerveux superficiel situé à la jonction du denne réticulaire et du denne papillaire, duquel partent les tenninaisons nerveuses.peau
derme
stratum so1nosum
tcouche des cellules
à ep!MSI
Figure 6 : Diagramme de la structure de la peau.
II - FONCTIONS DE LA PEAU
Les différents rôles de la peau sont directement en relation avec la structure cutanée.
Ces fonctions cutanées sont, de plus, dépendantes les unes des autres : la protection contre les agressions extérieures n'est possible que si les métabolismes de la peau sont assumés ; et vice versa : la thermorégulation est en partie sous la dépendance des transmissions nerveuses ; la protection antibactérienne, hydratation et température cutanée ont en commun la sueur sécrétée ; etc ....
II -
1 - PROTECTION
Fonction primordiale de la peau, la protection n'est pas seulement mécanique, mais aussi contre les agents pathogènes, contre les radiations. Elle fait intervenir tous les éléments constitutifs de la couche cornée à l'hypoderme.
II - 1 - 1 - PROTECTION MECANIQUE (25 - 98 - 92) Elle fait intervenir les trois étages du tissu cutané.
II - 1 - 1 - 1 - LES ELEMENTS DE L'EPIDERME
Elément majeur de la couche cornée, la kératine sert de barrière contre les agressions externes. Sa structure moléculaire très particulière et les grandes facilités de polymérisation de ses protéines constitutives rendent compte de sa propriété physique essentielle : grande
résistance associée à une plasticité remarquable. (27)
De plus, associée à la kératohyaline et aux constituants des kératinosomes, la kératine forme la matrice insoluble du stratum coméum et confère au revêtement cutané son
imperméabilité.
Tonofilaments et desmosomes, présents dès le stratum germinatum, assurent la tension et la
cohésion intra - et inter-cellulaire.
II - 1 - 1 - 2 - LES ELEMENTS DU DERME
Le collagène maintient la résistance et l'intégrité structurale des tissus, tandis que les fibres d'élastine rétablissent la disposition fibreuse normale, à la suite de la déformation par des forces mécaniques externes.
II - 1 - 1 - 3 - L'HYPODERME
Le tissu sous-cutané, constitué de tissu graisseux, sert de "pare-chocs" dans les agressions mécaniques.
II- 1 -2 -PROTECTIONS ANTIBACTERIENNE ET ANTIFONGIQUE
La peau représente une barrière physique contre l'entrée d'agents microbiens dans l'organisme. Cette barrière est renforcée par un élément chimique et une flore normale.
II - 1 - 2 - 1 - LE PH DE LA PEAU (98)
Au niveau de la couche cornée le pH varie, selon la région cutanée, l'âge et le sexe, entre 4,2 et 6,8. L'acide lactique, présent dans la sueur sécrétée par les glandes sudorales eccrines, est en partie responsable de ce pH acide qui conférerait à la peau des propriétés antibactérienne et antifongique.
II- 1 -2 - 2 -LA FLORE NORMALE CUTANEE (36 - 92)
La peau est nonnalement colonisée par des bactéries de la flore résidente : ce sont des micro-organismes habituellement non-pathogènes. Bien que leur nombre soit faible, les bactéries possèdent des fonctions physiologiques non négligeables. Par leur présence elles s'opposent à la prolifération des bactéries pathogènes. Si un déséquilibre de cette flore ou une altération du revêtement cutané bouleversent les conditions écologiques normales, la colonisation bactérienne puis l'infection secondaire peuvent alors se développer.
II - 1 - 3 - PHOTOPROTECTION (25)
Ce système de défense contre les radiations solaires est assuré par :
*
la pilosité de l'individu (crâne) ;*
l'acide urocanique, sécrété par la sueur, absorbant les UVB et les UVC et transférant l'énergie;*les lipides de surface capables d'absorber les UVB;
*
les caroténoïdes qui protègent les lipides de la peroxydation ;*
la mélanine surtout qui absorbe 90% des UV qui franchissent la couche cornée ; elle est protectrice par diffraction, absorption et par le rôle tampon des radicaux libres ; l'épiderme résiste d'autant mieux à l'agression solaire qu'il est pigmenté.II - 1 - 4 - PROTECTION CONTRE LES PERTES HYDROELECTROL YTIQUES (92)
Si la barrière cutanée protège l'organisme contre la pénétration des produits indésirables, elle empêche également la fuite de l'eau et des électrolytes vers l'extérieur. Cette perte ne peut se faire que par l'intermédiaire de la sueur produite par les glandes apocrines et eccrines. Or, cette sécrétion sudorale est minime pour les unes et sous contrôle pour les autres.
II -
2 - METABOLISMES
La peau est le siège de multiples métabolismes qui lui sont nécessaires pour remplir d'une manière optimale son rôle de protection de l'organisme, mais aussi pour se protéger elle-même de toutes les agressions qui pourraient lui nuire.
II - 2 - 1 - RENOUVELLEMENT ET REPARATION CELLULAIRES
(98)
Pour être parfaitement fonctionnelle, la peau doit se régénérer et remplacer les tissus lésés.
II - 2 - 1 - 1 - RENOUVELLEMENT CELLULAIRE
Le renouvellement cellulaire est défini comme un cycle vital comportant deux phases :
*la prolifération continue des cellules épidermiques à partir de la couche basale.
*
la différentiation ; cette dernière est aussi divisée en deux épisodes : migration-maturation des cellules nucléées et desquamation des cellules anucléées des coméocytes.On estime le temps moyen requis pour que l'épiderme se renouvelle entièrement entre 45 et 75 jours.
II - 2-1 - 2 -REPARATION CELLULAIRE
La réparation cellulaire ou cicatrisation se fait en une suite d'étapes bien ordonnées.
*
La phase inflammatoire fait intervenir les macrophages qui permettent le débridement par phagocytose.*
L'épithélialisation correspond à des changements morphologiques et physiologiques de migration et de multiplication par division cellulaire.*
Les fibroblastes entrent alors en jeu et produisent activement collagène et mucopolysaccharides.*
Le collagène produit subit un remodelage ; le tissu cicatriciel défini est composé d'épais faisceaux parallèles de collagène.*
La néoangiogenèse permet l'activité intense des fibroblastes ; puis ce riche réseau vasculaire se réduit considérablement dans le tissu néoformé.*
Enfin, la contraction des lésions fait intervenir des myofibroblastes. II - 2 - 2 - SECRETION - EXCRETION - SYNTHESEL'élaboration de sueur, de sébwn et de Vitamine D est nécessaire à la protection de la peau.
II - 2 - 2 - 1 - LA SUEUR
La peau est le siège de l'excrétion de sueur directement à la surface de la peau par les glandes eccrines, et de la sécrétion de sueur dans le follicule pileux à partir des glandes apocrines.
Tableau 1 Composition de la sueur eccrine (27)
eau 99% 1
électrolytes Cl - enfant 1 3 - 30 mM 1
adulte 1 5 -70 mM
Na+ enfant i 3 - 50 mM 1
! adulte 1 7 - 81 mM 1
Urée K + 12 ! , a 5 fois le taux plasmatique: . 4 - 24 mM. 1 1%
Ammoniaque • 0,5 - 8 mM
Acide lactique] 1 O - 40 mM i
II - 2 -2 - 2 -LE SEBUM (85)
Le follicule pileux reçoit également le sébum produit par les glandes sébacées holocrines. Le sébum natif est composé de cires (25% ), de triglycérides ( 60%) et de squalène ( 15% ). Le sébum semble posséder des propriétés bactériostatiques et fongistatiques. De plus, en participant à l'élaboration du film hydrolipidique cutané, il assure à la peau protection, souplesse et hydratation.
II - 2 - 2 - 3 - LA VIT AMINE D
Les stérols cutanés (7 déhydrocholestérol et ergostérol) sont transformés photochimiquement en vitamine D. La synthèse cutanée de la vitamine D prendrait place surtout dans le stratum spinosum par action des UVB.
II - 2 - 3 - HYDRATATION CUTANEE (27 - 70)
L'hydratation cutanée est assurée par un ensemble de mécanismes permettant le maintien d'une quantité physiologique d'eau au niveau du tégument, et assurant ainsi la bonne trophicité.
Les sites anatomiques responsables de cette hydratation sont le denne et l'épiderme.
II - 2 - 3 - 1 - LE DERME
Il contient 70% d'eau et 15 à 18% de l'eau contenue dans l'organisme. Il joue un rôle capital dans les fonctions homéostatiques de l'organisme : il est, par exemple, capable de stocker l'eau en cas de dysfonctionnement rénal, ou à l'inverse de fournir l'eau en cas de déshydration aiguë ou de pertes hydriques importantes.
II - 2 - 3 - 2 - L'EPIDERME ET LE STRATUM CORNEUM
La couche cornée joue un rôle dans l'hydratation cutanée de surface, car elle est l'interface entre le milieu externe et le milieu interne.
La circulation de l'eau dans l'épiderme se fait à deux niveaux :
*
au niveau des couches profondes, l'eau est essentiellement intracellulaire,.*
au niveau du stratum corneum, une partie de l'eau va s'évaporer dans le milieu extérieur : c'est la perspiration insensible sous forme d'émulsion eau dans huile (E/H) ; en cas de transpiration, la sueur inverse la nature du film hydrolipidique qui devient de type huile dans eau (HIE).Par la sécrétion de molécules avides d'eau (urée, NaCl, acide lactique, ammoniaque), la sueur participe à l'hydratation normale de la couche cornée et du film hydrolipidique de surface. Enfin, une partie de l'eau qui n'est pas éliminée par la perspiration peut repartir dans les couches profondes de l'épiderme, voire vers le derme.
II - 2 - 4 -RESERVE (83)
L'hypoderme assure cette fonction de réserve en énergie et en nutriment.
Ce tissu adipeux a une action double : il stocke les triglycérides à partir des sucres et des lipides plasmatiques, et les libère rapidement en cas de besoin.
Il modèle la silhouette ; son épaisseur est fonction de l'âge, du sexe et de l'état nutritionnel.
II -
3 - THERMOREGULATION
La peau joue un rôle essentiel dans la régulation thermique chez l'homme grâce à deux systèmes, la microcirculation et la sudation.
II-3 - 1 -MICROCIRCULATION CUTANEE (91 -92)
Elle est sous la dépendance d'un contrôle neurologique qui assure une vasoconstriction lorsque la température cutanée s'abaisse, et une vasodilatation quand elle s'élève. La vasoconstriction et la vasodilatation régulent les échanges thermiques entre le sang et l'extérieur par l'intermédiaire de la peau.
II - 3 - 2 - SYSTEME SUDORAL (27 - 92)
Le rôle majeur de la fonction sudorale eccrine est le contrôle de la thermorégulation. La sueur, par son évaporation, est l'un des moyens essentiels de lutte contre l'augmentation de la température du milieu extérieur.
A un degré moindre, le ralentissement de la fonction sudorale peut permettre de limiter les pertes d'eau et d'augmenter la thermogenèse dans la lutte contre le froid.
II -
4 - TRANSMISSION DES SENSATIONS
(27)Le plexus nerveux superficiel semble jouer un rôle très important dans la perception sensitive et tactile caractéristique de la peau.
Sur le plan physiologique, les récepteurs corpusculaires sont divisés en deux catégories :
*
les mécanorécepteurs responsables des sensations liées au toucher et à la pression (corpuscules de Ruffini ; cellules de Merkel ; corpuscules de Meissner, de Vater-Pacini ; terminaisons nerveuses des follicules pileux).*
les thermorécepteurs responsables des sensations de chaud et de froid, individualisés surtout sur la langue et la peau glabre.Les récepteurs à la douleur ne sont pas spécifiques et proviennent uniquement d'une augmentation des sensations nociceptives d'origine variable :
- agression physique et thermique. - phénomène inflammatoire. - ischémie.
Enfin, le prurit semble emprunter les mêmes voies que la douleur.
III - ABSORPTION CUTANEE
L'absorption cutanée est l'ensemble des phénomènes physico-chimiques qui permettent à un principe actif appliqué à l'extérieur de la peau de traverser cette barrière physiologique.
Cette pénétration, transépidermique et à travers les annexes cutanées, est régie par l'équation de Fick. Mais la loi de Fick reste limitée par des paramètres rigides, alors que des facteurs liés
à la peau, à l'application et à l'excipient doivent être pris en compte pour l'évaluation de l'absorption cutanée.
III
- 1
-VOIES
DE
PENETRATION
Lors de l'application d'un produitàla surface de la peau, deux voies distinctes s'offrent pour la pénétration :
-la voie transépidermiqueà travers les espaces intacellulairesde la couche cornée et à travers les cellules cornées elles-mèmes;
-la voie empruntant les annexes cutanées (follicules pilo-sébacés et/ou glandes sudoripares).
Dans la majorité des cas, la pénétration ne s'effectue pas uniquement par l'une des voies ; les deux participent au phénomène et la pénétration globale est la résultante d'un passage transépiderrniqueet d'un passage par les annexes. (33)
poil Voies de pénétration
Glande
oripare eccrinc-+.1111.tal'/
derme--11-- -stratum comeum follicule ·11-:---:tr---- l ~ '. .l~ papille dermique
Figure 7 : Représentation schématique des différentes voies de pénétration. d'après DUBERTRET L. (33):
-pénétrationàtravers lesannexes cutanées:1. glande sudoripare, 3. follicule pilosébacé. -2. pénétration transépidermique.
Les structures dermiques, pour une peau non-lésée, ne participent que très modestement à la fonction globale de "barrière". Leur contribution est dueàla riche vascularisation du derme qui favorise larésorption des molécules en provenance de l'épiderme. Cependant, lorsque le flux sanguin est insuffisant pour les résorber au fur etàmesure de leur arrivée au niveau du denne profond, il se produit une rétention locale qui a été observée pour de nombreuses substances telles que des stéroïdes (dont les corticoïdes), des organophosphorés, des ant i-inflammatoiresnon-stéroïdiens. (33)
lII - 1 - 1 - PENETRATION TRANSEPIDERMIQUE (27 - 33)
La barrière cutanée est essentiellement représentée par Je stratum comeum. La structure de ce dernier est constituée par les cellules cornées de nature hydrophile entourées d'un ciment lipophile.
voie intercellulaire voie transcellulaire
lipide eau cholestérol céramide lipide'!? Kératine glucosylcéramide
Figure 8 : La pénétration transépidermique : voies de diffusion et organisation structurale des lipides, des espaces intercellulaires et du contenu protéique intracellulaire.
d'après DUBERTRET L (33).
La diffusion à travers le stratum comeum peut donc s'effectuer selon deux voies :
*
la voie transcellulaire est directe et nécessite la mise en jeu d'une importante énergie d'activation; elle représente 95% de la pénétration transépidennique.III - 1 - 2 - PENETRATION A TRA VERS LES ANNEXES CUTANEES (27 -33)
La couche cornée est traversée par les follicules pilo-sébacés et les glandes sudoripares qui offrent des zones de moindre résistance pour la pénétration des molécules. L'importance de ces voies de diffusion dépend du site anatomique et de l'aptitude des molécules à se partager et à diffuser dans leur contenu.
La diffusion à travers les glandes sudoripares est difficile à évaluer en raison de la complexité de leur structure anatomique. Elles interviendraient dans le mécanisme de diffusion des électrolytes et des formes ionisées des molécules.
Les follicules pilo-sébacés sont considérés comme des shunts permettant le passage plus rapide à travers la peau. La diffusion à travers les follicules est prépondérante pour les molécules peu diffusibles à travers le sratum comeum, particulièrement pendant les premières minutes ou heures qui suivent l'application.
III - 2 - MECANISME DE L'ABSORPTION
La diffusion à travers la structure hétérogène que représente la peau est nécessairement dépendante de l'organisation structurale, des caractères physico-chimiques et des protéines présentes dans les différentes couches rencontrées.
L'analyse des modalités de l'absorption percutanée nécessite donc l'assimilation de la peau à une membrane simple et continue, ce qui permet l'utilisation de la loi de Fick.
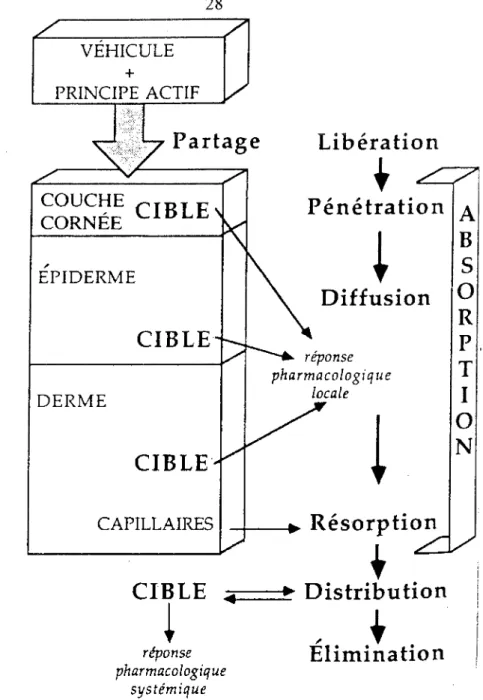
III - 2 - 1 - ETAPES DE L'ABSORPTION (27 - 79 - 92)
L'absorption percutanée est définie comme étant le transport des substances topiques jusqu'à la circulation systémique.
+ PRINCIPE ACTIF
Partage
COUCHE CORNÉECIBLE
" EPIDERMECIBLE
DERMECIBLE·
CAPILLAIRESLibération
'
Pénétration
i
Diffusion
réponse pharmacologique locale!
Résorption
•
•
Distribution
CIBLE•....,.._.._
i
réponse pharmacologique systémique,
•
Elimination
A
B
s
0
R
P.
T
1
0
N
Figure 9: Représentation schématique des différentes étapes intervenant lors de l'absorption percutanée. D'après DUBERTRET L. (33 ).
L'excipient joue un rôle primordial dans le transport du principe actif jusqu'à la zone d'absorption tandis que la diffusion du principe actif à travers chaque couche de l'épidenne est fonction de la nature de la molécule.
Chaque étape se caractérise par une vitesse propre.
La résistance à la pénétration n'est pas uniforme tout au long du cheminement d'une molécule. L'étape limitante peut être le véhicule, le stratum corneum et le tissu épidermique sous-jacent.
Théoriquement, 100% de la dose appliquée peut être absorbée ; en pratique, ceci a été rarement observé. Dans le cas des stéroïdes, on a rapporté une valeur aussi faible que 1 à 2%.
III - 2 - 2 - EQUATION DE FlCK (27 - 33 - 79 - 98) La perméabilité cutanée obéit à la loi de Fick sur la diffusion.
*
Dans le cas où l'excipient contrôle la vitesse d'absorption, l'équation suivante doit être appliquée:J =vitesse de pénétration (quantité/cm2/h)
Kv =constante dépendant de l'excipient t =temps
*
Dans le cas où le stratum corneum est le facteur limitant, l'équation de Fick décrit la situation à l'équilibre : les molécules traversent la couche cornée selon un gradient de concentration qui fait de l'absorption un procédé de diffusion passive.La figure ci-dessous montre l'allure générale des diverses étapes de l'absorption.
L.
---L: temps de latence
Eq: phase d'équilibre Vm: vitesse maximale Temps
Figure 10 : Courbe schématique de l'évolution de la pénétration (Flux = J) D'après ROBERT (98).
Une fois la Vm atteinte, il se produit soit une diminution du flux si la substance est appliquée en une seule dose définie, soit un plateau si la quantité de substance appliquée est suffisante et toujours disponible pour l'absorption.
La représentation mathématique de l'étape d'équilibre est exprimée par l'équation de Fick = J= Sc= Kp.S.C.
St
0 Sc= flux d'absorption à l'équilibre= quantité de substance absorbée par unité de
°
Kp = constante de perméabilitéKp=KmxD
e
Km = coefficient de partage de la substance entre la peau et l'excipient. D = coefficient de diffusion membranaire.
e = épaisseur du stratum comeum.
0 S
=
surface d'application.°
C=
concentration de la substance dissoute dans l'excipient.(paramètre assimilé à la différence de concentration de part et d'autre du stratum comeum).
C/t ou vitesse de pénétration est évaluée en calculant la pente de la portion linéaire pendant que le système est en équilibre. La période de latence est souvent très longue. On a suggéré que l'allongement du temps de latence pouvait être lié à un phénomène de liaisons réversibles ayant lieu à la surface cutanée.
III - 2 - 3 - COMPORTEMENT DES PARAMETRES DE L'EQUATION DE FICK (27 - 98)
*
le coefficient de partage de Km :C'est le rapport des solubilités d'une substance dans la peau et dans l'excipient. Une valeur augmentée de Km indique une affinité préférentielle pour la peau, alors qu'une valeur faible signifie le contraire, avec comme conséquence que le principe actif a tendance à demeurer dans l'excipient et que la diffusion est réduite.
*
le coefficient de diffusion membranaire D :Il est défini comme étant la facilité avec laquelle une substance peut traverser les couches de l'épiderme et atteindre la circulation systémique. Les grosses molécules pénètrent mal du fait de leur coefficient de diffusion bas ; de même, les molécules ayant de nombreux groupements hydrophiles -OH ont un D souvent bas, les -OH se liant par des liaisons hydrogènes au cours de la traversée du stratum comeum. (4).
*
l'épaisseur de la barrière e:Le flux à travers une membrane semi-perméable est inversement proportionnel à l'épaisseur de celle-ci. e n'est donc pas un paramètre constant car il est fortement tributaire de la variabilité topographique : l'absorption cutanée passe de 1 pour la région de référence de la face antérieure des avant-bras, à 0,14 pour le dos du pied, et à 42 pour la région scrotale.
*
le coefficient de perméabilité Kp :Sa valeur est fonction des paramètres qui le définissent. Il varie donc considérablement pour une substance donnée, suivant la nature chimique de celle-ci et suivant l'excipient utilisé.
*
la concentration C :Seule la fonction dissoute et non-ionisée de la substance topique contribue au calcul du flux et peut donc être absorbée.
III - 2 - 4 - LIMITES DE LA LOI DE FICK (33 - 98)
L'application de l'équation de Fick suppose que certains paramètres soient constants :
*
l'équation de Fick ne s'applique qu'aux systèmes de diffusion simple et dont la diffusion à travers le stratum corneum constitue l'étape limitative.*
la concentration de la molécule qui diffuse doit être nulle, à tout moment dans le compartiment receveur de l'autre côté du stratum corneum ; ceci implique que le flux sanguin est capable de drainer la substance au fur et à mesure de son apparition dans le derme.*
la relation linéaire n'est possible qu'avec de faibles concentrations de substance.*
la concentration en principe actif dans l'excipient doit être constante au cours du temps ; cela nécessite soit une préparation renfermant le principe actif à saturation, soit une dose infiniment grande par rapport aux quantités susceptibles de pénétrer.*
à de très faibles et à de très fortes concentrations, Kp varie selon la concentration.*
on présume que le coefficient de diffusion est constant ; la molécule ne doit donc pas interférer avec le milieu diffusionnel, et , par exemple, ne pas se fixer sur les protéines.*
la loi de Fick est applicable uniquement lorsque l'équilibre de diffusion est atteint ; le temps de latence peut varier de quelques heures à plusieurs jours.*
le véhicule ne modifie pas l'hydratation de la barrière cutanée, m aucune autre caractéristique de la peau.*
seules les molécules désirées diffusent.*
la composition du véhicule est constante.III - 3 - LES FACTEURS INFLUENCANT LA
PENETRATION
(14 - 33 -41 -43 - 75 - 90)
En dehors de toute propriété inhérente à la molécule, les prmc1paux facteurs intervenant dans l'absorption percutanée peuvent être liés à la peau, aux conditions d'administration et à la formulation de la préparation.
Le pharmacien se doit de connaître ces facteurs afin de pouvoir informer le patient sur les risques d'utilisation du DC en dehors de l'indication pour laquelle il a été prescrit.
Tableau 14 : Principaux paramètres modifiant l'absorption percutanée d'après DUBERTRET L.(33)
Libération du principe actif (PA)
Solubilité du PA dans l'excipient Diffusibilité du PA dans l'excipient Partage du PA couche cornée/excipient Partage du PA sébum/excipient Cinétique d'absorption Site anatonique Surface d'application Etat de la peau Durée de contact Occlusion
Applications réitérées Température cutanée
Concentration du principe actif
à l'interface véhicule/couche cornée
Dose administrée Clairance cutanée
Fixation sur les protéines (distribution cellulaire et tissulaire) Hydrosolubilité et partage du PA tissus vivants/couche cornée
Divers
Métabolisme (-effet de "pr-emier passage-cutané") Résistance au lavage
Adsorption sur la couche .cornée (substantivité) Volatilité du PA et/ou de l'excipient
III - 3 - 1 -FACTEURS BIOLOGIQUES
Les premiers facteurs à prendre en compte sont bien sûr ceux liés à la peau elle-même.
III - 3 - 1 - 1 - LA ZONE ANATOMIQUE TRAITEE
-Chez l'homme, pour un même composé administré -dans les mêmes conditions {véhicule, concentration, .dose), la peau du scr-0tum présente la perméabilité la plus importante, la zone palmoplantaire est la moins perméable.
Ces variations peuvent être reliées à des différences de structures de la couche cornée (taille des coméocytes, teneur en lipides, épaisseur de la membrane, richesse en follicules pilo-sébacés).
Il faut donc se rappeler que la face, le cuir chevelu, le scrotum et les plis inguinaux et axillaires sont les plus absorbants par rapport aux coudes, aux genoux, aux paumes et aux plantes qui le sont le moins.
iScrotum iFront lîronc :Dos !Avant-bras [Cuisse !Bras
iND: Non déterminé
EAU
ND 5,4 2,3 1,7 1 2,5 1,8Tableau 15: Variations anatomiques de l'absorption percutanée in vivo chez l'homme (indices de pénétration par rapport à l'avant bras) (33).
III - 3 - 1 - 2 - L'AGE
Chez les prématurés, la barrière cutanée est proportionnelle au degré de prématurité, c'est à dire beaucoup moins imperméable par rapport à celle d'enfants nés à terme. Pour ces derniers, aucune différence significative de perméabilité n'est mise en évidence par rapport à la peau adulte.
Le vieillissement cutané se manifeste par une sécheresse du tégument, une diminution de son épaisseur, une décroissance de sa teneur en lipides et par des altérations de la fonction des glandes sébacées.
L'augmentation de la quantité de produit absorbé n'est donc pas due chez l'enfant à
l'immaturité de la barrière cutanée, mais à un rapport surface/poids triple de celui de l'adulte. De plus, une occlusion se produit dans les nombreux plis et sous les couches plastiques.
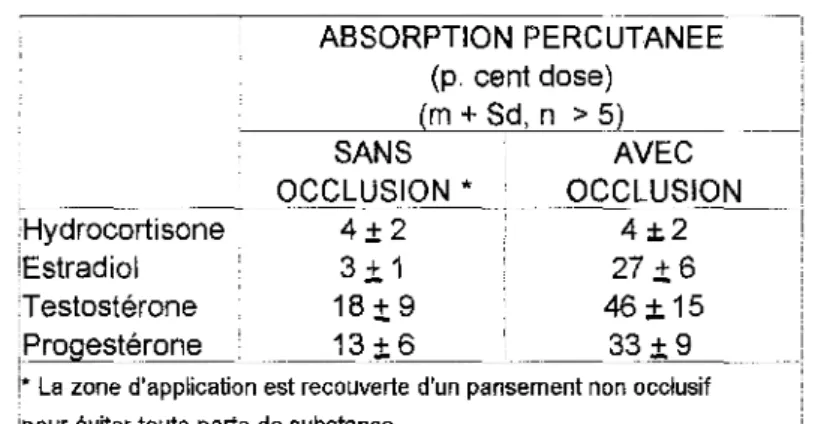
III - 3 - 1 - 3 - L'HYDRATATION DU STRATUM CORNEUM ET L'OCCLUSION
La teneur même en eau du stratum cornéum est de 5 à 15%, et cette quantité peut atteindre 50% lorsque la surface cutanée est recouverte par un pansement occlusif Cette augmentation de la teneur en eau de la couche cornée accroît considérablement la perméabilité et multiplie l'absorption cutanée par 10, et ce en relation avec des changements physico-chimiques importants :