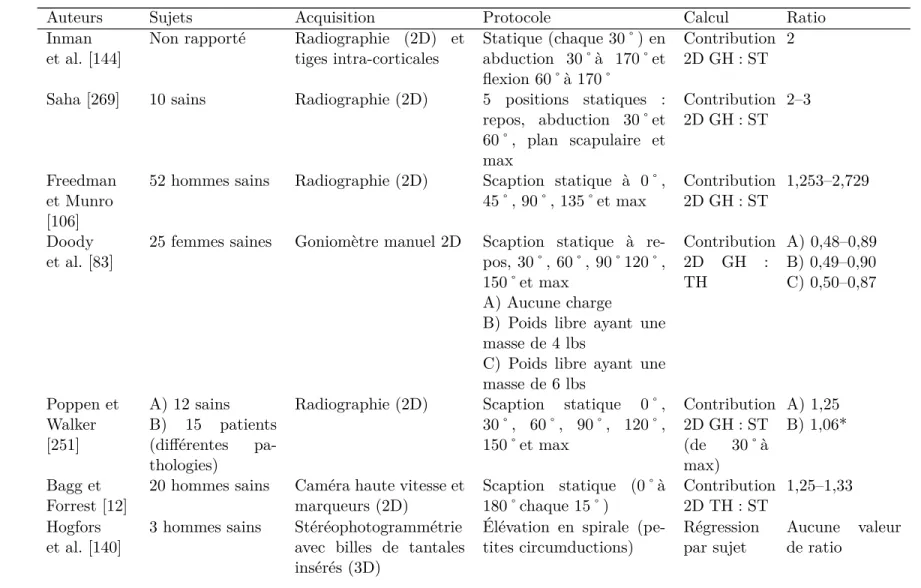
Analyse cinématique 3D de la coordination des articulations de l'épaule par l'entremise du rythme scapulo-huméral
Texte intégral
Figure
![Figure 2.1 – Représentation de plusieurs muscles de la partie postérieure de l’épaule ; reproduit de Gray [122]](https://thumb-eu.123doks.com/thumbv2/123doknet/2068523.6452/25.918.191.725.205.720/figure-representation-muscles-partie-posterieure-epaule-reproduit-gray.webp)
![Figure 2.2 – Représentation de plusieurs muscles de la partie antérieure de l’épaule ; reproduit de Gray [122]](https://thumb-eu.123doks.com/thumbv2/123doknet/2068523.6452/26.918.183.717.147.690/figure-representation-muscles-partie-anterieure-epaule-reproduit-gray.webp)


Documents relatifs
q « « Editeur Géologique Editeur Géologique »: modeleur utilisant la méthode »: modeleur utilisant la méthode du champ de potentiel afin de construire des modèles du champ
Figure 3 : Budget énergie des ménages entre 2010 et 2050 dans les scénarios de référence en fonction du rythme de déclassement des centrales nucléaires et du nouveau nucléaire
Ce travail rentre dans ce contexte et a pour objectif l’analyse numérique par la méthode des éléments finis du comportement en rupture des matériaux composites à
Encore une fois , la classification des séries non-linéaire est faisable avec la méthode proposée. Il serait même possible d ' utiliser une classification linéaire. Pour la
Dans ce mémoire , le problème de la gestion du transport scolaire est abordé. L ' objectif principal est de proposer une méthodologie pour vérifier et mesurer les impacts
L' objectif général de cette thèse est d 'anal yser les compétences et les postures d 'accompagnement en contexte d 'insertion professionnelle, au regard du développement de
L‟objectif de cette thèse, consiste à tester la méthodologie du modèle RUSLE dans le bassin versant de Bounamoussa, dans le but d‟élaborer un ensemble de
L‟objectif de cette thèse était d‟évaluer le potentiel de futurs capteurs LiDAR satellitaires pour estimer l'altimétrie et la bathymétrie des eaux de surfaces