31
UNIVERSITE MOHAMMED V DE RABAT
FACULTE DE MEDECINE ET DE PHARMACIE - RABAT DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI
1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI
2003 – 2013 : Professeur Najia HAJJAJ - HASSOUNI
ADMINISTRATION :
Doyen : Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines Professeur Mohammed AHALLAT
Vice Doyen chargé de la Recherche et de la Coopération Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie Professeur Jamal TAOUFIK
Secrétaire Général : Mr. Mohamed KARRA
1-
ENSEIGNANTS-CHERCHEURS MEDECINS
ET
PHARMACIENS
PROFESSEURS :Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne – Clinique Royale Pr. MAAZOUZI Ahmed Wajdi Anesthésie -Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale Janvier, Février et Décembre 1987
Pr. CHAHED OUAZZANI Houria Gastro-Entérologie Pr. LACHKAR Hassan Médecine Interne Pr. YAHYAOUI Mohamed Neurologie Décembre 1988
Pr. BENHAMAMOUCH Mohamed Najib Chirurgie Pédiatrique Pr. DAFIRI Rachida Radiologie
Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne –Doyen de la FMPR Pr. CHAD Bouziane Pathologie Chirurgicale
Pr. OUAZZANI Taïbi Mohamed Réda Neurologie Janvier et Novembre 1990
Pr. CHKOFF Rachid Pathologie Chirurgicale Pr. HACHIM Mohammed* Médecine-Interne
Pr. KHARBACH Aîcha Gynécologie -Obstétrique Pr. MANSOURI Fatima Anatomie-Pathologique Pr. TAZI Saoud Anas Anesthésie Réanimation Février Avril Juillet et Décembre 1991
Pr. AL HAMANY Zaîtounia Anatomie-Pathologique
Pr. AZZOUZI Abderrahim Anesthésie Réanimation –Doyen de la FMPO Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale Pr. BENSOUDA Yahia Pharmacie galénique Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie Obstétrique Pr. CHABRAOUI Layachi Biochimie et Chimie Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie Embryologie Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie – Dir. du Centre National PV Pr. TAOUFIK Jamal Chimie thérapeutique V.D à la pharmacie+Dir du
CEDOC Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale V.D Aff. Acad. et Estud Pr. BENSOUDA Adil Anesthésie Réanimation
Pr. BOUJIDA Mohamed Najib Radiologie
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie Pr. CHRAIBI Chafiq Gynécologie Obstétrique Pr. DEHAYNI Mohamed* Gynécologie Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie Pr. GHAFIR Driss* Médecine Interne Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie Pr. BEN RAIS Nozha Biophysique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale- Directeur CHIS Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique Pr. HADRI Larbi* Médecine Interne Pr. HASSAM Badredine Dermatologie Pr. IFRINE Lahssan Chirurgie Générale Pr. JELTHI Ahmed Anatomie Pathologique Pr. MAHFOUD Mustapha Traumatologie – Orthopédie Pr. RHRAB Brahim Gynécologie –Obstétrique Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie
Pr. ABDELHAK M’barek Chirurgie – Pédiatrique Pr. BELAIDI Halima Neurologie
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie – Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie – Orthopédie
Pr. CHAMI Ilham Radiologie
Pr. CHERKAOUI Lalla Ouafae Ophtalmologie Pr. JALIL Abdelouahed Chirurgie Générale Pr. LAKHDAR Amina Gynécologie Obstétrique
Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale Pr. AMRAOUI Mohamed Chirurgie Générale Pr. BAIDADA Abdelaziz Gynécologie Obstétrique Pr. BARGACH Samir Gynécologie Obstétrique Pr. CHAARI Jilali* Médecine Interne
Pr. DIMOU M’barek* Anesthésie Réanimation Pr. DRISSI KAMILI Med Nordine* Anesthésie Réanimation Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur HMI Med V
Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie Pr. OUAZZANI CHAHDI Bahia Ophtalmologie Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale Pr. GAOUZI Ahmed Pédiatrie
Pr. MAHFOUDI M’barek* Radiologie
Pr. OUADGHIRI Mohamed Traumatologie-Orthopédie Pr. OUZEDDOUN Naima Néphrologie
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie Pr. ERREIMI Naima Pédiatrie Pr. FELLAT Nadia Cardiologie
Pr. HAIMEUR Charki* Anesthésie Réanimation Pr. KADDOURI Noureddine Chirurgie Pédiatrique Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie
Pr. YOUSFI MALKI Mounia Gynécologie Obstétrique Novembre 1998
Pr. AFIFI RAJAA Gastro-Entérologie
Pr. BENOMAR ALI Neurologie – Doyen de la FMP Abulcassis Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale Pr. BENKIRANE Majid* Hématologie
Pr. KHATOURI ALI* Cardiologie
Janvier 2000
Pr. ABID Ahmed* Pneumophtisiologie Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-phtisiologie Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumo-phtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. ISMAILI Hassane* Traumatologie Orthopédie- Dir. Hop. Av. Marr. Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Inspecteur du SSM Pr. TACHINANTE Rajae Anesthésie-Réanimation
Pr. TAZI MEZALEK Zoubida Médecine Interne Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie Pr. BENAMR Said Chirurgie Générale Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie Directeur Hop. Chekikh Zaied Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Décembre 2000
Pr. ZOHAIR ABDELAH* ORL
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-phtisiologie Pr. BENELBARHDADI Imane Gastro-Entérologie Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie Pr. BEZZA Ahmed* Rhumatologie Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie Directeur. Hop.d’Enfants Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale Pr. KABBAJ Saad Anesthésie-Réanimation Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie Orthopédie
Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale Pr. MIKDAME Mohammed* Hématologie Clinique Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie Directeur Hôpital Ibn Sina Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique
Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique Pr. EL HAOURI Mohamed * Dermatologie
Pr. FILALI ADIB Abdelhai Gynécologie Obstétrique
Pr. HAJJI Zakia Ophtalmologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie Orthopédie Pr. KRIOUILE Yamina Pédiatrie
Pr. LAGHMARI Mina Ophtalmologie
Pr. MABROUK Hfid* Traumatologie Orthopédie Pr. MOUSSAOUI RAHALI Driss* Gynécologie Obstétrique Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RACHID Khalid * Traumatologie Orthopédie Pr. RAISS Mohamed Chirurgie Générale
Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumophtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie Pr. BOUGHALEM Mohamed* Anesthésie Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-faciale Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie Orthopédie Pr. CHERRADI Nadia Anatomie Pathologique Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie Pr. HACHI Hafid Chirurgie Générale Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie Orthopédie Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique Pr. TIJAMI Fouad Chirurgie Générale Pr. ZARZUR Jamila Cardiologie Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. BARKAT Amina Pédiatrie Pr. BENYASS Aatif Cardiologie Pr. BERNOUSSI Abdelghani Ophtalmologie Pr. DOUDOUH Abderrahim* Biophysique Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. HESSISSEN Leila Pédiatrie Pr. JIDAL Mohamed* Radiologie
Pr. LAAROUSSI Mohamed Chirurgie Cardio-vasculaire Pr. LYAGOUBI Mohammed Parasitologie
Pr. NIAMANE Radouane* Rhumatologie
Pr. RAGALA Abdelhak Gynécologie Obstétrique
Pr. SBIHI Souad Histo-Embryologie Cytogénétique Pr. ZERAIDI Najia Gynécologie Obstétrique
Décembre 2005
Pr. CHANI Mohamed Anesthésie Réanimation Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie - Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio – Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie Obstétrique Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie Réanimation Pr. HARMOUCHE Hicham Médecine Interne Pr. HANAFI Sidi Mohamed* Anesthésie Réanimation Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie – Pédiatrique Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie Pr. OUANASS Abderrazzak Psychiatrie Pr. SAFI Soumaya* Endocrinologie Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo – Phtisiologie Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo – Phtisiologie Octobre 2007
Pr. ABIDI Khalid Réanimation médicale Pr. ACHACHI Leila Pneumo phtisiologie
Pr. ACHOUR Abdessamad* Chirurgie générale
Pr. AIT HOUSSA Mahdi* Chirurgie cardio vasculaire Pr. AMHAJJI Larbi* Traumatologie orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie réanimation Directeur ERSM Pr. BALOUCH Lhousaine* Biochimie-chimie
Pr. BENZIANE Hamid* Pharmacie clinique Pr. BOUTIMZINE Nourdine Ophtalmologie Pr. CHARKAOUI Naoual* Pharmacie galénique Pr. EHIRCHIOU Abdelkader* Chirurgie générale Pr. ELABSI Mohamed Chirurgie générale Pr. EL MOUSSAOUI Rachid Anesthésie réanimation Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie plastique et réparatrice Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie médicale Pr. ISMAILI Nadia Dermatologie Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie réanimation Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation médicale
Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo phtisiologie Pr. MASRAR Azlarab Hématologique
Pr. MRABET Mustapha* Médecine préventive santé publique et hygiène
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-chimie Pr. RABHI Monsef* Médecine interne Pr. RADOUANE Bouchaib* Radiologie Pr. SEFFAR Myriame Microbiologie Pr. SEKHSOKH Yessine* Microbiologie Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie vasculaire périphérique Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie générale
Pr. TANANE Mansour* Traumatologie orthopédie Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2007
Mars 2009
Pr. ABOUZAHIR Ali* Médecine interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie Pr. ARKHA Yassir Neuro-chirurgie
Pr. BELYAMANI Lahcen* Anesthésie Réanimation Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-chimie Pr. BOUI Mohammed* Dermatologie Pr. BOUNAIM Ahmed* Chirurgie Générale
Pr. BOUSSOUGA Mostapha* Traumatologie orthopédique Pr. CHAKOUR Mohammed * Hématologie biologique
Pr. CHTATA Hassan Toufik* Chirurgie vasculaire périphérique Pr. DOGHMI Kamal* Hématologie clinique
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie Pr. ENNIBI Khalid* Médecine interne
Pr. FATHI Khalid Gynécologie obstétrique Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-entérologie Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. L’KASSIMI Hachemi* Microbiologie Directeur Hôpital My Ismail Pr. LAMSAOURI Jamal* Chimie Thérapeutique
Pr. MARMADE Lahcen Chirurgie Cardio-vasculaire Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie biologique Pr. MSSROURI Rahal Chirurgie Générale Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-phtisiologie PROFESSEURS AGREGES :
Octobre 2010
Pr. ALILOU Mustapha Anesthésie réanimation Pr. AMEZIANE Taoufiq* Médecine interne Pr. BELAGUID Abdelaziz Physiologie
Pr. BOUAITY Brahim* ORL
Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine aéronautique Pr. DAMI Abdellah* Biochimie chimie Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie pédiatrique Pr. EL HAFIDI Naima Pédiatrie
Pr. EL MAZOUZ Samir Chirurgie plastique et réparatrice Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro entérologie Pr. LAMALMI Najat Anatomie pathologique Pr. MOSADIK Ahlam Anesthésie Réanimation Pr. MOUJAHID Mountassir* Chirurgie générale Pr. NAZIH Mouna* Hématologie
Pr. ZOUAIDIA Fouad Anatomie pathologique Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique Pr. ABOUELALAA Khalil* Anesthésie Réanimation Pr. BELAIZI Mohamed* Psychiatrie
Pr. BENCHEBBA Driss* Traumatologie Orthopédique Pr. DRISSI Mohamed* Anesthésie Réanimation Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumophtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique Pr. JAHID Ahmed Anatomie pathologique Pr. MEHSSANI Jamal* Psychiatrie
Pr. RAISSOUNI Maha* Cardiologie Février 2013
Pr. AHID Samir Pharmacologie – Chimie Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie Pr. AMOUR Mourad Anesthésie Réanimation Pr. AWAB Almahdi Anesthésie Réanimation Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie Pr. BENKIRANE Souad Hématologie
Pr. BENNANA Ahmed* Informatique Pharmaceutique 0.
Pr. BENSGHIR Mustapha* Anesthésie Réanimation Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique
Pr. BOUABID Ahmed Salim* Traumatologie Orthopédie Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. EL JOUDI Rachid* Toxicologie Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie Réanimation Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et maladies métaboliques Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie Pr. LATIB Rachida Radiologie Pr. MAAMAR Mouna Fatima Zahra Médecine Interne Pr. MEDDAH Bouchra Pharmacologie Pr. MELHAOUI Adyl Neuro-chirurgie Pr. MRABTI Hind Oncologie Médicale Pr. NEJJARI Rachid Pharmacognosie Pr. OUBEJJA Houda Chirurgie Pédiatrique Pr. OUKABLI Mohamed* Anatomie Pathologique Pr. RAHALI Younes Pharmacie Galénique
Pr. RATBI Ilham Génétique
Pr. RAHMANI Mounia Neurologie
Pr. REDA Karim* Ophtalmologie
Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique Pr. ROUIBAA Fedoua* Gastro-Entérologie Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique Pr. ZINE Ali* Traumatologie Orthopédie Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-faciale Pr. GHOUNDALE Omar* Urologie
Pr. ZYANI Mohammad* Médecine Interne
MARS 2014
ACHIR ABDELLAH Chirurgie Thoracique BENCHAKROUN MOHAMMED Traumatologie- Orthopédie BOUCHIKH MOHAMMED Chirurgie Thoracique EL KABBAJ DRISS Néphrologie
EL MACHTANI IDRISSI SAMIRA Biochimie-Chimie
HARDIZI HOUYAM Histologie- Embryologie-Cytogénétique
HASSANI AMALE Pédiatrie
HERRAK LAILA Pneumologie
JANANE ABDELLA TIF Urologie
JEAIDI ANASS Hématologie Biologique KOUACH JAOUAD Génécologie-Obstétrique LEMNOUER ABDELHAY Microbiologie
MAKRAM SANAA Pharmacologie
OULAHYANE RACHID Chirurgie Pédiatrique RHISSASSI MOHAMED JMFAR CCV
SABRY MOHAMED Cardiologie
SEKKACH YOUSSEF Médecine Interne
TAZL MOUKBA. :LA.KLA. Génécologie-Obstétrique
*
Enseignants MilitairesDECEMBRE 2014
ABILKACEM RACHID' Pédiatrie
AIT BOUGHIMA FADILA Médecine Légale
BEKKALI HICHAM Anesthésie-Réanimation BENAZZOU SALMA Chirurgie Maxillo-Faciale BOUABDELLAH MOUNYA Biochimie-Chimie
BOUCHRIK MOURAD Parasitologie DERRAJI SOUFIANE Pharmacie Clinique DOBLALI TAOUFIK Microbiologie EL AYOUBI EL IDRISSI ALI Anatomie
EL GHADBANE ABDEDAIM HATIM Anesthésie-Réanimation EL MARJANY MOHAMMED Radiothérapie
FE]JAL NAWFAL Chirurgie Réparatrice et Plastique
JAHIDI MOHAMED O.R.L
LAKHAL ZOUHAIR Cardiologie
OUDGHIRI NEZHA Anesthésie-Réanimation Rami Mohamed Chirurgie Pédiatrique
AOUT 2015
Meziane meryem Dermatologie
Tahri latifa Rhumatologie
JANVIER 2016
BENKABBOU AMINE Chirurgie Générale
EL ASRI FOUAD Ophtalmologie
ERRAMI NOUREDDINE O.R.L
NITASSI SOPHIA O.R.L
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie
Pr. ALAMI OUHABI Naima Biochimie – chimie Pr. ALAOUI KATIM Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. BOURJOUANE Mohamed Microbiologie
Pr. CHAHED OUAZZANI Lalla Chadia Biochimie – chimie Pr. DAKKA Taoufiq Physiologie
Pr. DRAOUI Mustapha Chimie Analytique Pr. EL GUESSABI Lahcen Pharmacognosie Pr. ETTAIB Abdelkader Zootechnie Pr. FAOUZI Moulay El Abbes Pharmacologie Pr. HAMZAOUI Laila Biophysique Pr. HMAMOUCHI Mohamed Chimie Organique Pr. IBRAHIMI Azeddine Biologie moléculaire Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique
Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie Pr. ZELLOU Amina Chimie Organique
Mise à jour le 14/12/2016 par le
A la mémoire de mon très cher père
Vous êtes toujours présent dans mon cœur et je ne cesse de prier dieu pour
que votre âme repose en paix.
Aucun mot ne pourra exprimer ma grande tristesse en ton absence…
Ce modeste travail est le fruit de tous sacrifices déployés pour notre
éducation.
Vous avez toujours souhaité le meilleur pour nous.
Vous avez fournis beaucoup d’efforts aussi bien physiques et moraux à
notre égard.
Vous n’avez jamais cessé de nous encourager et de prier pour nous.
C’est grâce à vos percepts que nous avions appris à compter sur nous-mêmes.
Vous méritez sans conteste qu’on vous décerne les prix « Père Exemplaire ».
Père : J’aurai aimé que tu sois à mes côtés ce jour, mais le destin en a décidé
autrement…
A ma chère Mère
Je sais que tu as beaucoup supporté pour notre bonheur, Je sais que papa te
manque aussi, mais j’espère que ce jour, tu seras la plus heureuse au
monde…
Merci pour vous être sacrifiée pour que vos enfants grandissent et
prospèrent, merci de trimer sans relâche, malgré les péripéties de la vie, au
bien être de vos enfants, merci pour vos prières, votre soutien dans les
moments difficiles, pour votre courage et patience…
Je te dédie cette thèse maman pour t’exprimer toute ma gratitude et je te dis
tout simplement : je t’aime maman, Merci.
A mon adorable frère Nasser
Je te dédie ce travail en témoignage de l’amour et de la gratitude pour
l’épaule inconditionnelle que tu représentes pour moi.
Je ne saurais exprimer mes sentiments fraternels et chers que j’éprouve pour
toi.
Que dieu te protège et consolide les liens sacrés qui nous unissent et te
réserve le meilleur avenir et beaucoup de bonheur.
A tous les oncles, tantes, cousins et cousines
Puisse ce travail témoigner de l’estime que je vous porte
A la famille Jegoura et la famille Mouzgui
Merci pour vos encouragements.
A mes très chers amis (es)
(Noufissa.A , Youness B, , Fatimzahra B, Hamza B ,Samir O, Soufiane B,
Ali A, Ayoub S ,Sami A,Shaymaa J et les autres)
Je ne peux trouver les mots justes et sincères pour vous exprimer mon
affection et mes pensées, vous êtes pour moi des frères et sœurs et des amis
sur qui je peux compter.
En témoignage de l’amitié qui nous uni et des souvenirs
De tous les moments que nous avons passé ensemble, je vous dédie ce travail
et je vous souhaite une vie pleine de santé et de bonheur.
A notre maître et Président de thèse
Mr Abdelkader .BELMEKKI
Professeur d’Hématologie
Nous vous remercions pour le grand honneur que vous nous faites en
acceptant de présider cette thèse.
Votre compétence, votre dynamisme, ainsi que vos qualités humaines et
professionnelles exemplaires ont toujours suscité notre admiration.
Nous sommes très sensibles à l'honneur que vous nous faites en acceptant la
présidence de notre jury de thèse.
Qu’il soit permis, cher maître, de vous exprimer notre sincère reconnaissance,
notre profond respect et notre plus grande estime.
A notre Maître et Rapporteur de thèse,
Mr. Taoufik .Doblali
Professeur en Microbiologie
Vous nous avez fait l’honneur de nous confier ce travail et de veiller à son
élaboration. Nous vous somme très reconnaissant pour l’aide précieuse que
vous nous avez apporté toute au long de la réalisation de ce travail. Vous
nous avez toujours accueillis avec sympathie et modestie. Votre gentillesse
extrême, votre compétence pratique, vos qualités humaines et
professionnelles, ainsi que votre compréhension, nous inspire une grande
admiration et un profond respect, sont pour nous le meilleur exemple
Veuillez trouver ici l’expression de notre haute considération et notre
A notre Maître et Juge de thèse,
Mr. Anass.Jeaidi
Professeur en Hématologie
Vous avez aimablement accepté de juger notre thèse.
Nous avons pu apprécier vos qualités professionnelles et humaines.
Veuillez trouver ici cher maitre, le témoignage de notre reconnaissance et de
A notre Maître et Juge de thèse,
Mme Hakima El Kabbaj
Professeur en Microbiologie
Nous sommes particulièrement heureux et honorés que vous avez bien
accepté de juger notre thèse.
Nous avons été particulièrement touchés par la simplicité, la gentillesse et
la rigueur de travail qui vous caractérisent.
Permettez nous de vous exprimer notre profond respect et vive
reconnaissance.
Liste
Liste des figures
Figure 1 : Représentation schématique de la structure des particules du VHB. ... 12 Figure 2:Répartition géographique du risque de contamination par l'hépatite B ... 15 Figure 3:Histoire naturelle de l'hépatite B ... 17 Figure 4:Evolution des marqueurs sérologiques au cours de l’infection au VHB. ... 18 Figure 5: Schéma du VHC. ... 25 Figure 6:Répartition de l'infection par le VHC dans le monde (OMS, 2004). ... 28 Figure 7:Histoire de l'infection par le VHC ... 29 Figure 8:Structure du VIH-1 d'après Pr J.-M.Huraux ... 42 Figure 9:Cycle schématique de la réplication du VIH... 44 Figure 10:Arbre phylogénétique du VIH et du VIS. ... 46 Figure 11:Algorithme de dépistage du VIH ... 51 Figure 12:Evolution des marqueurs biologiques lors de l’infection par le VIH et de test de dépistage ... 52 Figure 13:Algorithme pour le test de dépistage rapide du VIH (TDR) ... 53 Figure 14:Cycle du virus VIH1 au sein du lymphocyte T4 et cibles d'actions des antirétroviraux actuelles ... 55 Figure 15:Tube EDTA à bouchon violet ... 85 Figure 16: Tube sec ou à bouchon rouge ... 86 Figure 17:Répartition des donneurs du sang durant la période de 2012-2016... 92 Figure 18:séroprévalence de VHB, VHC et VIH durant la période de 2012-2016 ... 94 Figure 19:L’évolution de la séroprévalence des marqueurs viraux durant la période de 1991-2016. ... 95 Figure 20:séroprévalence des marqueurs viraux chez les donneurs du sang militaires en comparaison avec la population générale ... 97
Liste des tableaux
Tableau 1:Quels marqueurs utiliser pour quels objectifs ... 20 Tableau 2:Manifestations extra-hépatiques de l'hépatite C ... 31 Tableau 3:Choix alternatifs pour le traitement antirétroviral initial ... 63 Tableau 4: Conditions pour l’émergence (ou la réémergence) réelle ou apparente d’un virus ou d’un agent transmissible non conventionnel (prion). ... 70 Tableau 5 : Principaux arbovirus présentant un risque transfusionnel potentiel ou avérés. .... 72 Tableau 6: La séroprévalence de VHB, VHC et VIH durant la période de 2012-2016 ... 93
I. Introduction ...1 II. Le risque viral en transfusion sanguine ...4 1. Les facteurs déterminants du risque infectieux en transfusion ...5 2. Le risque résiduel viral en transfusion sanguine ...9 III. Virus à Risque avéré ... 10 1. L’hépatite B ... 11 a. Définition ... 11 b. Aspects virologiques ... 11 c. Aspect épidémiologique ... 13 d. Manifestations cliniques ... 15 e. Diagnostic ... 17 f. Traitement ... 21 g. Prévention ... 22 2. L’hépatite C ... 24 a. Définition ... 24 b. Aspects virologiques... 25 c. Aspects épidémiologiques ... 26 d. Histoire naturelle de l’hépatite C ... 28 e. Manifestations cliniques ... 29 f. Diagnostic ... 32 g. Traitement :[49] ... 35
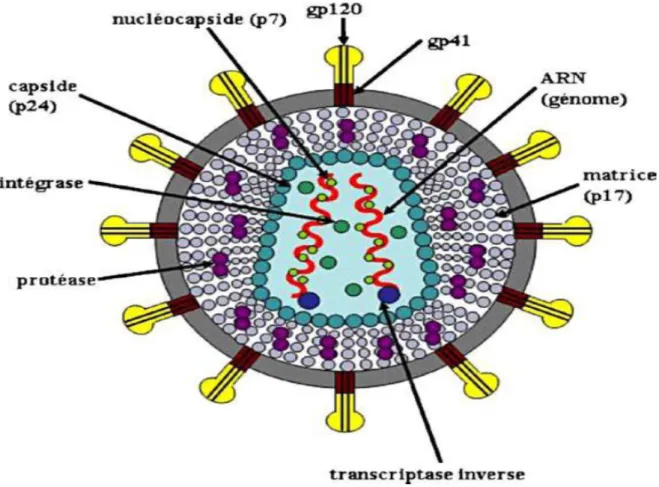
3. VIH ... 40 a. Définition ... 40 b. Caractère virologique ... 40 c. Variantes génétiques et origine du VIH ... 45 d. Caractère épidémiologique et transmission ... 46 e. Clinique ... 49 f. Diagnostic ... 50 g. Traitement ... 54 h. Prévention ... 63 IV. Risque viral émergent ... 67 1. Émergence virale et risque transfusionnel ... 69 a. Concept d’émergence et de réémergence virale ... 69 b. Conditions pour qu’un agent infectieux constitue un risque transfusionnel ... 71 2. Arboviroses ... 71 a. Virus West Nile ... 73 b. Virus de la Dengue ... 73 c. Chikungunya ... 74 d. Autres arboviroses ... 75 3. Autres viroses émergentes en transfusion ... 76 a. Le virus T-lymphotropique humain (HTLV) ... 76 b. Human herpes virus 8 (HHV-8) ... 77 c. Virus de l’hépatite A (HAV) et de l’hépatite E (HEV) ... 78 d. Le cytomegalovirus ... 78
e. Le virus d'Epstein-Barr ... 79 f. Erythrovirus B19 (ex-parvovirus B19) ... 79 g. Autres virus ... 80 Partie pratique ... 81 I. Introduction ... 82 II. Patients et Méthode ... 83 III. Résultat ... 92 IV. Discussion ... 95 Conclusion ... 100 Résumé
Le don de sang est un processus par lequel un donneur de sang est volontaire pour se voir prélever du sang qui sera stocké dans une banque du sang. Que ce soit en France, en Belgique, en Suisse, au Canada, en Tunisie, en Algérie ou au Maroc, le don de sang est bénévole et non rémunérés, contrairement à d'autres pays comme les États-Unis ou la Tanzanie où le sang est considéré comme un bien marchand au sein du marché de la santé [1].
La transfusion sanguine est une thérapeutique dont les risques sont directement liés à sa nature même :
par le transfert de liquide biologique d’un individu à un autre, elle a toujours représenté un mode de contamination directe pour certaines maladies infectieuses. Ce risque est devenu le risque transfusionnel principal pour la société à l’occasion des épidémies de sida et d’hépatites.
par le franchissement de la barrière d’individu, la transfusion expose naturellement à l’allo-immunisation et à ses conséquences. Ce risque a longtemps été central dans la recherche d’amélioration de la sécurité transfusionnelle avant d’être supplanté par le risque infectieux.[2].
Ceci a généré, et va continuer de générer, des réformes de structure et de fonctionnement considérables visant à maîtriser ce risque et à le réduire par le biais d'identitovigilance, d'hémovigilance et de sécurité de la chaîne transfusionnelle.
La sécurité virale des produits sanguins labiles repose sur deux maillons clés de la chaîne transfusionnelle que sont d'une part, les mesures préventives de recrutement et de sélection des donneurs en amont du don et d'autre part, la qualification biologique du don. Le premier maillon permet aux établissements de Transfusion Sanguine (ETS) d'écarter du don les personnes présentant des facteurs de risque vis-a-vis des maladies transmissibles. Le second permet d'écarter les prélèvements potentiellement infectieux d'une utilisation thérapeutique, d'informer les donneurs porteurs d'une infection et de les exclure du don [3].
Au cours de ces dernières années, une trentaine de nouvelles maladies infectieuses ont été répertoriées chez l’homme, elles sont en pleine recrudescence posant un réel problème mondial de santé publique. Ces maladies constituent la première cause de mortalité dans le monde.
De toutes ces maladies émergentes, les plus meurtrières restent bien sur le SIDA et les hépatites notamment celles dues aux virus B et C.
En se basant sur les données de l’Organisation mondiale de la santé(OMS), en 2016 on comptait dans le monde environ 36,7 millions de personnes vivant avec le VIH, dont 1,8 million de nouvelles infections [4] . On estime que 257 millions de personnes vivent avec une infection par le virus de l’hépatite B (définie comme la positivité pour l’antigène de surface de l’hépatite B [5], et environ 71 millions d’individus sont porteurs chroniques de l’hépatite C à travers le monde [6]. Les infections dues au VIH, VHB et VHC sont des problèmes majeurs de santé publique à travers le monde aussi. Les personnes porteuses du VHB et/ou du VHC sont exposées aux risques de passage à la chronicité avec la survenue de complications tel que la cirrhose et le carcinome hépatocellulaire.
La complexité des aspects épidémiologiques, le caractère récent des connaissances, la gravité d’évolution et les incertitudes thérapeutiques disponibles font que la prévention reste de rigueur, c’est ainsi qu’une série de recommandations ont été signalées, dont le dépistage systématique des donneurs de sang et qualifié d’exemplaire, afin d’écarter la contamination virale transfusionnelle et d’évaluer la situation épidémiologique des donneurs.
Au Maroc, le don du sang repose sur un monopole de l’état, détenu par le centre national de transfusion sanguine ; à l’hôpital militaire d’Instruction Med V de rabat (HMIMV), il est sous la direction du centre de transfusion sanguine.
L’objectif de ce travail est d’évaluer les séroprévalences des marqueurs viraux chez les donneurs militaires et les comparer avec autres populations afin de faire le point sur l’épidémiologie locale.
II. Le risque viral
La transfusion sanguine par le transfert de liquide biologique d’un individu à un autre, a toujours représenté un mode de contamination directe pour certaines maladies infectieuses.
Un risque résiduel transfusionnel persiste pour plusieurs virus. En effet, l’apparition et surtout l’expansion d’infections virales graves, à transmission sanguine (VIH, Hépatite B, Hépatite C, …) ont fait rediscuter le bien fondé de la transfusion sanguine et ont nécessité l’application de mesures sécuritaires très strictes [7].Ce risque constitue un danger parfois mortel pour les patients transfusés, notamment de façon chronique. Il est principalement lié aux virus non dépistés ou bien indétectables par la sérologie, au moment du don, à cause de la fenêtre sérologique ou à cause de variants viraux [8]. Cette possible contamination virale par transfusion dépend étroitement de la prévalence des agents en question dans le pays concerné [9].
1. Les facteurs déterminants du risque infectieux en transfusion
1.1. La prévalence de l’agent pathogène chez les donneurs de sang :
De nombreuses études confirment que la prévalence chez les donneurs de sang de plusieurs agents pathogènes est inférieure à celle de la population générale[10]. C’est le résultat d’une information, fournie notamment à l’occasion de l’entretien médical, qui aboutit à l’auto-exclusion des donneurs à risque pour ces agents. Chez les donneurs réguliers se rajoute bien sûr l’effet de l’éviction du don du sang des sujets trouvés positifs, entraînant une prévalence encore plus basse que chez les nouveaux donneurs [2].
1.2. Caractéristiques et Transmissibilité des virus présents dans le
sang :
1.2.1. Caractéristiques des virus transmissible par le sang
Un très grand nombre de virus pathogènes pour l’homme ont une ou plusieurs phases de virémie au cours de leur multiplication dans l’organisme. Cette virémie peut correspondre soit à une généralisation de l’infection qui a été initiée à un site de multiplication primaire proche de la porte d’entrée du virus c’est l’exemple du virus de l’hépatite A (VHA) ; comme elle
peut témoigner de la reprise temporaire de la multiplication virale pour certains virus persistant dans l’organisme de façon latente après la primo-infection tel que le CMV ; la virémie peut aussi traduire la multiplication chronique du virus dans un organe cible dont la production virale est libérée en permanence dans le courant sanguin, c’est le cas du virus de l’hépatite C (VHC) ou du virus de l’immunodéficience humaine (VIH). Par ailleurs les virus présents dans le sang peuvent s’y trouver à l’état libre ou associés à des éléments cellulaires dont les leucocytes[7].
1.2.2. Transmissibilité :
La notion de virémie n’implique pas forcement que le virus soit transmissible par le sang. La transmissibilité du virus dépend de nombreux autres facteurs à savoir :
- La durée de la virémie, plus elle est fugace, moindre est le risque de transmission. - L’intensité de la virémie, plus la charge virale sanguine, plasmatique ou cellulaire est
importante plus le risque est grand.
- La résistance physique du virus en particulier pour les virus libres, si le virus peut conserver son infectiosité longtemps après avoir été prélevé de l’organisme ou après avoir subi un traitement physico-chimique supposé inactivateur ex vivo, le risque est là encore plus grand, à l’opposé la présence conjointe d’anticorps neutralisants circulants tend à diminuer l’infectiosité des virus [7].
Ainsi on distingue :
Des virus à transmission majeur par le sang à savoir le VIH, le VHB et le VHC pour lesquels le dépistage est systématique, ils sont transmissibles dans près de 90 % des cas.
Les HTLV 1 et 2 avec une transmissibilité de 30 à 60 %, leur dépistage est systématique notamment dans les régions endémiques pour ces virus.
Le CMV pour lequel le dépistage chez les donneurs est plutôt occasionnel
D’autres virus sont susceptibles d’être transmis par la transfusion sanguine dans la mesure où ils entraînent une phase de virémie, mais pour lesquels le dépistage n’est pas réalisé en routine en raison d’un risque de transmission très faible du fait d’une virémie très courte (VHA, Parvovirus B19) ou de la présence de signes cliniques concomitants contre-indiquant le don, ou encore de l’absence de pathologies associées au virus (virus de l’hépatite G VHG), de la fréquence élevée d’adultes immunisés dans la population générale (VHA, Parvovirus B19), de l’absence d’outils simples de détection de l’agent lui-même, de la réduction du risque de transmission de certains virus à localisation principalement intra leucocytaire par les procédures de déleucocytation systématique dans certains pays ( EBV, HHV6, HHV8) [7].
1.3. Les mesures réglementaires de dépistage des agents
pathogènes :
Certains agents pathogènes font l’objet d’un dépistage spécifique réglementaire pratiqué sur tous les dons des donneurs.
Dans ce cas de figure, les donneurs de sang font l’objet d’une surveillance épidémiologique relative à ces agents pathogènes. Celle-ci vise notamment à déterminer le risque résiduel de ne pas repérer un donneur contaminant du fait soit de la phase de séroconversion (délai entre la contamination et l’apparition de la positivité en sérologie) comme par exemple pour le virus de l’hépatite B (VHB) et l’HTLV, soit de la phase d’éclipse (délai entre la contamination et l’apparition de la positivité en biologie moléculaire) comme pour le virus de l’hépatite C (VHC) et le virus de l’immunodéficience humaine (VIH)[11] . Les méthodes de calcul de ce risque résiduel sont désormais universelles et la pertinence de leurs résultats a pu faire l’objet d’une vérification réelle par les déclarations de l’hémovigilance pour certains virus[2].
Ce dépistage réglementaire fait l’objet d’une actualisation régulière en fonction de l’évolution des risques et des méthodes. C’est ainsi qu’une recherche active est entreprise pour tenter d’y intégrer la recherche des bactéries dans le don, mais qui ne devrait pas pouvoir avoir lieu avant encore quelques années[2].
Au Maroc la qualification infectieuse du don de sang : est régis par : l’article 1 du décret n° 2-94-20 (22 joumada II 1416) 16 novembre 1995 pris pour l’application de la loi n° 03-94 relative au don, au prélèvement et à l'utilisation du sang humain qui notifie que le don de sang doit faire l'objet des analyses biologiques suivantes :
- Le dépistage sérologique de la syphilis ;
-La détection de l'antigène HBs (marqueur de l'hépatite B) ;
-La détection des anticorps dirigés contre le virus responsable du syndrome d'immunodéficience acquise (SIDA) ;
-Le dépistage de l'Hépatite C - Le dosage des ALAT ;
Cette liste peut être complétée ou modifiée par arrêté du ministre de la santé publique en fonction de l'évolution des connaissances médicales. [12]
1.4. Les techniques de préparation des produits sanguins :
La technique de préparation des concentrés de globules rouges (CGR) est susceptible d’influer sur le risque de transmission de certains agents pathogènes. C’est ainsi que la déleucocytation des CGR, instaurée en avril 1998, a par exemple pour effet de diminuer fortement la transmission transfusionnelle des virus majoritairement intracellulaires comme l’HTLV et le CMV. Même si cette action est clairement insuffisante pour les autres virus majeurs, elle a le mérite de diminuer globalement la charge virale en général. On peut d’ores et déjà noter que de nouvelles techniques d’inactivation des agents pathogènes applicables aux CGR verront sans doute le jour dans les années qui viennent et pourraient singulièrement en modifier le risque transfusionnel. Ces techniques, fondées sur la reconnaissance et l’inactivation des molécules d’acides nucléiques, sont susceptibles d’être mises en œuvre sous peu pour le plasma thérapeutique unitaire, puis plus tard pour les produits plaquettaires, avant d’être étendues aux produits érythrocytaires dans quelques années. [2]
1.5. La compétence immunologique du receveur
Le risque de contamination et la gravité de l’infection sont dépendants pour certains agents pathogènes du degré d’immunocompétence du receveur. Ce risque peut être diminué par le fait d’une compétence spécifique, comme l’immunisation naturelle pour le CMV ou l’immunisation « artificielle » par la vaccination pour le VHB. Ce risque sera majoré par le déficit immunitaire, qu’elle qu’en soit l’origine, comme cela est décrit pour le CMV [13], l’HTLV [14] ou la contamination bactérienne des produits [15].
1.6. La surveillance du receveur et sa survie
Une pathologie acquise par transfusion ne présente pas de différence par rapport à une acquisition naturelle. Cependant, le risque pour le receveur de développer la pathologie dépendra à l’évidence de son espérance de vie, comparativement à la durée d’incubation de la pathologie avant l’apparition d’une symptomatologie clinique et/ou biologique. De manière toute aussi évidente, l’occurrence de la pathologie chez les transfusés dépendra de sa recherche systématique, et dans le cas contraire, de sa morbidité qui la fera rechercher [2].
2. Le risque résiduel viral en transfusion sanguine:
Le risque résiduel est un indicateur important pour évaluer l'impact des mesures dédiées à l'amélioration de la sécurité transfusionnelle virale.
Il est principalement dû à l'existence de la fenêtre immunologiquement silencieuse qui sépare la date de la contamination de celle où apparaissent les marqueurs dépistés. il est estimé pour chacun des trois virus majeurs (VIH, VHB, VHC) par la multiplication du taux d'incidence (séroconversions observées chez les donneurs connus dans la période d'étude) par les durées respectives des fenêtres sérologiques [16].
Les risques les plus importants pour les transfusés sont la surcharge volumique, les erreurs de transfusion et les contaminations infectieuses du produit sanguin. Le risque de transmission d’une maladie virale au cours d’une transfusion sanguine est relativement élevé au regard des prévalences élevées des maladies transmissibles par le sang dans la population de donneurs de sang [17-20].
1. L’hépatite B :
a. Définition :
L'hépatite B virale est une hépatopathie due à une infection par le virus B des hépatites et entrainant une inflammation du foie.[21]
Le virus de l’hépatite B (VHB) a été découvert en 1963, par B.S. Blumberg, malgré une vaccination très efficace, introduite dans le programme national marocain d’immunisation en 2010, l’hépatite B virale (HBV) demeure un problème de santé publique national et mondiale, en 2015, 887 000 personnes sont décédées des suites d’une infection par l’hépatite B notamment de cirrhose ou de cancer du foie et 257 millions de personnes vivent avec une infection par le virus de l’hépatite B dans le monde [5].
b. Aspects virologiques :
b-1 Classification :
Le VHB est due à un petit virus de 42 à 45 nm de diamètre appartenant à la famille des Hepadnaviridae.
b-2 Structure :
Le VHB est un virus à ADN, sphérique, enveloppé avec une nucléocapside icosaédrique. L'examen en microscopie électronique du sérum d'un sujet infecté par le VHB révèle différentes particules : les particules de Dane, de 42 nm de diamètre, des sphérules et des tubules de 22 nm de diamètre, bien plus nombreux. (On observe dans certains sérums de patients jusqu'à 1010 particules de Dane par ml pour 1014 sphérules).La particule de Dane
correspond au virus infectieux entier, associant génome, polymérase, capside et enveloppe, tandis que tubules et sphérules sont constitués de matériel d'enveloppe produit en excès.
Figure 1 : Représentation schématique de la structure des particules du VHB.
-Le génome VHB se présente sous la forme d’un ADN court circulaire partiellement bicaténaire de 3.2 kb [22].Cette conformation circulaire est liée à la présence d’extrémités 5’cohésives[23, 24].
-Le VHB peut résister, en moyenne, 7 jours en milieu extérieur. Il n’est pas inactivé par l’alcool, ni l’éther. [5]
c. Aspect épidémiologique :
Transmission :
-Le virus de l’hépatite B peut survivre en dehors du corps pendant au moins 7 jours. Ce virus est présent dans le sérum, dans les sécrétions sexuelles, dans les lymphocytes, dans la moelle osseuse, dans le lait maternel et dans la salive si la réplication virale est intense.
-L’hépatite B est considérée comme une maladie infectieuse extrêmement contagieuse : elle est 50 à 100 fois plus infectieux que le SIDA[25], sa transmission est liée à la présence du virus dans la plupart des liquides biologiques des personnes infectées (sang, sperme, sécrétions vaginales).
-Il existe quatre principaux modes de transmission de l'hépatite B :
les relations sexuelles non protégées. L'infection par le VHB fait partie des infections sexuellement transmissibles (IST) ;
le contact direct ou indirect avec du sang infecté. Ce contact peut se faire lors :
o d'expositions professionnelles pour le personnel soignant,
o de soins médicaux (risques nosocomiaux) : piqûre, contact des muqueuses avec du matériel souillé et insuffisamment décontaminé ou mal stérilisées,
o d'usage de drogues par voie intraveineuse ou nasale,
o de la réalisation de piercing ou de tatouage sans respect des règles d'hygiène ;
la transmission de la personne contaminée à son entourage proche (essentiellement les contacts intrafamiliaux). Cette transmission se fait le plus souvent par des petites plaies cutanées ou par l'intermédiaire d'objets de toilette piquants ou coupants (rasoir, brosse à dents, coupe-ongles, etc.) ;
la transmission de la mère à l'enfant : Ce risque est à ne pas négliger au Maroc, elle se produit essentiellement au moment de l'accouchement si la mère est porteuse chronique du VHB[26].
Répartition géographique et prévalence :
Environ 240 millions de personnes souffrent d’une infection chronique par le virus de l’hépatite B (définie comme la positivité pour l’antigène de surface du VHB pendant au moins 6 mois).
Plus de780 000 personnes meurent chaque année des suites de l’hépatite B notamment de cirrhose ou de cancer du foie[5]. C’est en Afrique subsaharienne et dans l’Est de l’Asie que la prévalence de l’hépatite B est la plus forte. Avec une proportion de la population adulte chroniquement infectée comprise entre 5 et 10%.On relève également des taux élevés d’infections chroniques dans le bassin amazonien et dans les parties méridionales de l’Europe orientale et centrale.
Au Moyen-Orient et sur le sous-continent indien. On estime que 2 à 5 % de la population générale est infecté de manière chronique. Infection chronique touche moins de 1%de la population de l’Europe occidentale et de l’Amérique du nord [5].la figure ci-dessous présente de la répartition du VHB dans le monde. Une grande partie de l’Afrique reste dans la zone rouge caractérisée par une très forte prévalence supérieure à 8%.Le Maroc se trouve dans la zone intermédiaire en orange où la prévalence se situe entre 2 et 7% et enfin la zone de faible prévalence qui concerne les pays où la prévalence est inférieur à 2%.
Figure 2:Répartition géographique du risque de contamination par l'hépatite B[27]
d. Manifestations cliniques :
L'infection par le VHB débute par une période d'incubation silencieuse d'environ 2 mois mais pouvant aller jusqu'à 6. Après l'incubation, la phase aiguë de la maladie est asymptomatique dans 90 % des cas ! Pour les autres, les signes qui apparaissent peuvent être anorexie, douleur au foie, nausées et jaunisse (ictère). Cette dernière peut durer plus d'un mois et se solder par une guérison dans 90-95%(cf figure3). Dans de rares cas, l'hépatite aiguë peut se compliquer : on parle d'hépatite fulminante. C'est une urgence car elle est mortelle dans 90% des cas. Elle nécessite donc souvent une transplantation hépatique (greffe de foie).
Le stade d'hépatite chronique, qui concerne 3-5% des adultes et 70 à 90% des nouveaux nés-atteint ;la maladie est dans la majorité des cas complètement asymptomatique et découverte devant une élévation des transaminases, lors d'un don du sang, au cours d'une recherche systématique chez un patient originaire d'un pays de forte endémie, dans la famille d'un porteur de l'AgHBs ou à l’occasion d'une fatigue. Elle peut aussi être découverte lors de manifestations extra-hépatiques de la maladie : arthralgies, manifestations cutanées en rapport avec une vascularite, glomérulonéphrite, etc. L'examen clinique est normal. L'hépatite chronique peut être diagnostiquée au stade de cirrhose, qui peut être, compensée ou décompensée.
Au stade de cirrhose compensée, l'examen clinique peut être normal, mais on s'attachera à rechercher les signes qui permettent de suspecter ce diagnostic cliniquement, c'est-à-dire une hépatomégalie de consistance ferme ou dure, la présence de signes d'insuffisance hépatocellulaire : angiomes stellaires, érythrose palmaire, ongles blancs et/ou d'hypertension portale : circulation veineuse collatérale abdominale, splénomégalie.
- La maladie peut être découverte à un stade encore plus tardif devant une manifestation de décompensation de la cirrhose, avec ascite, hémorragie digestive en rapport avec l'hypertension portale, un coma hépatique et surtout un carcinome hépatocellulaire.
Le carcinome hépatocellulaire peut être diagnostiqué devant des symptômes en rapport avec le carcinome hépatocellulaire ou des manifestations de décompensation de la cirrhose. Dans ce cas, la tumeur est souvent évoluée et les possibilités thérapeutiques limitées.
La situation plus favorable, qui devrait être la plus fréquente, est la détection du carcinome hépatocellulaire par dépistage par des échographies régulières réalisées chez des patients porteurs du VHB et ayant une fibrose hépatique, et a fortiori bien évidemment chez les patients cirrhotiques. Dans ce cas, le carcinome hépatocellulaire est asymptomatique et souvent de petite taille, et potentiellement curable. L'incidence annuelle de survenue du carcinome hépatocellulaire est de 3 à 5 % [28] (cf figure3).
Figure 3:Histoire naturelle de l'hépatite B [28].
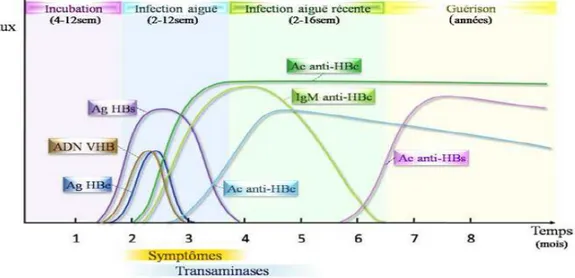
e. Diagnostic :
L’évolution des marqueurs de l’HBV :
- Au début de la maladie, il existe une phase d'immuno-tolérance. L'organisme tolère le virus, cette phase initiale étant marquée par la normalité ou la quasi-normalité des transaminases, l'absence de lésions histologiques d'inflammation à la biopsie du foie et une forte charge virale, à ce stade, les traitements sont peu efficaces et ne doivent pas être prescrits.
- Puis survient une rupture de la tolérance immunologique vis-à-vis du virus, un conflit immunologique survient, marqué par l'apparition d'une cytolyse, les transaminases s'élevant à plus de deux fois la limite supérieure de la normale et à l'examen histologique, un infiltrat
inflammatoire à cellules mononuclées apparait ou s'accentue nettement. C'est à ce stade qu'il faut agir sur le plan thérapeutique.
- Puis la troisième phase est marquée par la survenue d'une rémission spontanée avec d'abord disparition de l'ADN du VHB, suivie dans le cas du virus sauvage de la perte de l'AgHBe et de l'apparition de l'anti-HBe et de la normalisation des transaminases, aboutissant à un portage inactif du virus. Chez environ 70% des malades, la séroconversion dans le système HBe est précédée dans les trois mois antérieurs par une poussée de cytolyse. Une fois la séroconversion obtenue, les transaminases restent normales et l'hépatopathie se stabilise.
Au cours de l'évolution, chez environ 10 à 15 % des malades, une réactivation de la maladie se produit avec réapparition de l'ADN du VHB et repositivation de l'AgHBe associée à une élévation des transaminases. Le risque de réactivation est également plus élevé chez les malades qui avaient seulement négativé l'ADN du VHB, sans séroconversion dans le système HBe. Le risque de réactivation est moindre chez ceux qui ont une séroconversion dans le système HBe. La perte de l'AgHBs et l'apparition d'anticorps anti-HBs est plus rare et survient plusieurs années après la perte de l'AgHB[28] (cf figure4).
1. Indication du dépistage :
-Les femmes enceintes : le dépistage de l’AgHBs est obligatoire et doit être systématique au cours du 6ème mois de grossesse, quel que soit le risque d’infection par le VHB.
-Les personnes à partir de l’âge de 16 ans, non vaccinées et exposées (ou susceptibles de l’avoir été) au risque d’infection par le VHB :
Personnes nées, ayant résidé ou étant amenées à résider dans des pays ou zones à risque d’exposition au VHB ;
Entourage d’une personne présentant une infection à VHB (famille vivant sous le même toit)
Partenaires sexuels d’une personne présentant une infection à VHB ;
Patients susceptibles de recevoir des transfusions massives et/ou itératives (hémophiles, dialysés, insuffisants rénaux, candidats à une greffe d’organe, etc.); Usagers de drogues par voie intraveineuse ou intra-nasale;
Personnes qui séjournent ou qui ont séjourné en milieu carcéral ;
Personnes séropositives pour le VIH, le VHC ou avec une IST en cours ou récente Personnes, quel que soit leur âge, ayant des relations sexuelles avec des
partenaires différents ;
Dans le cadre de la qualification biologique du don ; Adultes accueillis dans les institutions psychiatriques ;
Personnes adeptes du tatouage avec effraction cutanée ou du piercing (à l’exception du perçage d’oreille) ;
Voyageurs dans les pays ou zones à risque d’exposition au VHB; Personnes devant être traitées par certains anticorps monoclonaux.[29]
2. Dépistage :
Après la contamination, rien n’apparait dans les analyses pendant une période de dix jours à un mois : c’est ce qu’on appelle la « fenêtre sérologique ». Le délai de fiabilité du dépistage est de 3 mois après la prise de risque[5, 30, 31], mais il est indispensable de confirmer le diagnostic en laboratoire. Plusieurs tests sanguins sont disponibles pour diagnostiquer et surveiller les personnes atteintes d’une hépatite B. Ils peuvent aussi servir à différencier les infections aiguës des infections chroniques.
Parmi les différentes stratégies pour le dépistage de l’HBV : la recherche simultanée des 3 marqueurs (AgHBs, Ac anti-HBs et Ac anti-HBc) est la stratégie de dépistage qui permet de déterminer, en un seul temps le statut immunitaire exact de la personne à risque vis-à-vis du VHB[29].
Tableau 1:Quels marqueurs utiliser pour quels objectifs
L’OMS recommande de rechercher le virus de l’hépatite B dans tous les dons de sang par la recherche de l’AgHBs ;pour garantir la sécurité transfusionnelle et éviter la transmission accidentelle de ce virus aux personnes destinataires des produits sanguins [5]. D’autres auteurs préconisent pour la qualification biologique du don de sang en plus de l’AgHBs la recherche de l’AcHBc et l’AcHBs.
f. Traitement :
1. But :
Les objectifs du traitement antiviral sont de contrôler la réplication virale, afin d’améliorer la maladie hépatique et d’empêcher la progression de celle-ci vers les complications (cirrhose et carcinome hépatocellulaire) [28].
2. Indications :
Les malades répliquant le VHB, ayant une élévation des transaminases et ayant à l'examen anatomo-pathologique du foie des lésions d'activité, modérée à sévère. Dans tous les cas, il n'y a pas d'urgence à débuter un traitement, car une disparition de l'activité virale peut survenir spontanément. On a vu antérieurement qu'une poussée de cytolyse pouvait précéder la séroconversion spontanée dans le système HBe. II est donc recommandé de débuter le traitement chez les malades chez lesquels persiste une réplication virale et une élévation des transaminases après une période d'observation de trois à six mois [28].
3. Antiviraux utilisés :
Le traitement de l’hépatite B chronique peut actuellement reposer sur plusieurs options incluant l’interféron pégylé et des analogues de nucléos(t)ide, comme la lamivudine, l’adéfovir, l’entécavir, la telbivudine, le ténofovir et la combinaison de ténofovir et d’emtricitabine (non approuvée pour le traitement de l’hépatite B chronique mais approuvée en cas de co-infection VIH-VHB. Toutes les études ont permis de démontrer une corrélation entre le contrôle de la réplication virale, la diminution des transaminases et l’amélioration histologique[28].
Il faudra aussi signaler et surtout salué le laboratoire pharma 5 qui ces dernières années joue un rôle très important dans le développement des génériques ; et un an après la commercialisation du premier traitement 100 % marocain de l’hépatite C le SSB 400® [28],les Laboratoires pharmaceutiques Pharma 5 réitère l’exploit en mettant sur le marché en septembre 2017, un générique à base de ténofovir, sous le nom de TEFOVIR® PHARMA 5/ 300 MG. Ce générique, est l’équivalent en termes de qualité, d’efficacité et de sécurité au
princeps de référence et qui marque un réel tournant dans sa prise en charge de l’hépatite B au Maroc.[28]
Le choix du traitement dépend de la forme d’hépatite B chronique, du stade de cette hépatite chronique et des traitements prescrits antérieurement.
g. Prévention :
Mesures non spécifique :[32]
le non-partage des objets personnels entrant en contact avec le sang (brosses à dents, objets de toilette contondants, seringues et aiguilles, etc.) ;
l’utilisation de préservatifs lors des rapports sexuels ;
l’exclusion des dons du sang positifs pour l’AgHBs (ou pour l’anticorps anti-HBc ou ayant une activité des transaminases sériques augmentée) ;
la décontamination des matériels médicaux non jetables (eau de Javel, formol à 10%, glutaraldéhyde) ;
l’utilisation de gants, de matériel de ponction jetables dans les containers appropriés, par le personnel soignant.
Dépistage des personnes à risque Mesures spécifique :
1. Immunothérapie passive par les immunoglobulines spécifiques
anti-HBs :
Les immunoglobulines spécifiques anti-HBs provenant de donneurs immunisés contre le VHB peuvent être utilisées.
Indications de l’immunisation passive après exposition au VHB Après un contact sexuel avec un sujet infecté.
En cas de contamination accidentelle (piqûre, blessure) par du sang ou des produits sanguins positifs pour l’antigène HBs chez des sujets non vaccinés.
L’injection doit être réalisée dans les 48 heures suivant le contage.
Chez les nouveau-nés de mère positive pour l’antigène HBs. Chez les sujets que l’on vaccine en raison d’un terrain a` risque (hémodialysés, personnel infirmier, malades transfusés chroniques...) pour couvrir la fenêtre sans protection vaccinale.
Après transplantation hépatique chez un sujet porteur chronique du VHB. Posologie recommandée :
500 UI en cas de contamination accidentelle ;
30 UI/kg dès la naissance chez le nouveau-né de mère porteuse de l’Ag HBs; 8 UI/kg (avec un maximum de 500 UI au total) chez l’hémodialysé.
L’immunisation passive doit en outre toujours être associée à une vaccination.
L’administration immunoglobuline spécifique anti-HBs permet de réduire de 75 % l’incidence de l’hépatite B, à condition d’être réalisée moins d’une semaine après le contage et d’être répétée tous les 1 à 2 mois pour les sujets non vaccinés ou n’ayant pas répondu à la vaccination et soumis à un risque permanent. Après transplantation hépatique pour une cirrhose ou une hépatite fulminante virale B, l’administration intraveineuse de fortes doses d’immunoglobuline anti-HBs permet de prévenir dans une large mesure la récidive de l’infection virale B lorsque la virémie était non détectable au moment de la transplantation [32].
2. Vaccination : [33]
La vaccination est très efficace et bien tolérée. Elle est efficace, prévenant toutes les hépatopathies en rapport avec le VHB ; de l'hépatite fulminante au carcinome hépatocellulaire. Elle est bien tolérée. On connait l'agitation médiatique déclenchée par l'apparition de complications neurologiques de type sclérose en plaques imputées à la vaccination. De nombreuses études ont conclu qu'il n'y avait pas d'augmentation du risque de

![Figure 2:Répartition géographique du risque de contamination par l'hépatite B[27]](https://thumb-eu.123doks.com/thumbv2/123doknet/14391282.701193/47.892.144.758.143.633/figure-répartition-géographique-risque-contamination-hépatite.webp)
![Figure 3:Histoire naturelle de l'hépatite B [28].](https://thumb-eu.123doks.com/thumbv2/123doknet/14391282.701193/49.892.147.812.109.600/figure-histoire-naturelle-de-l-hépatite-b.webp)