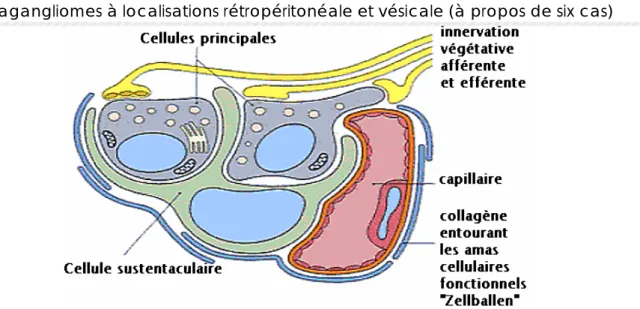
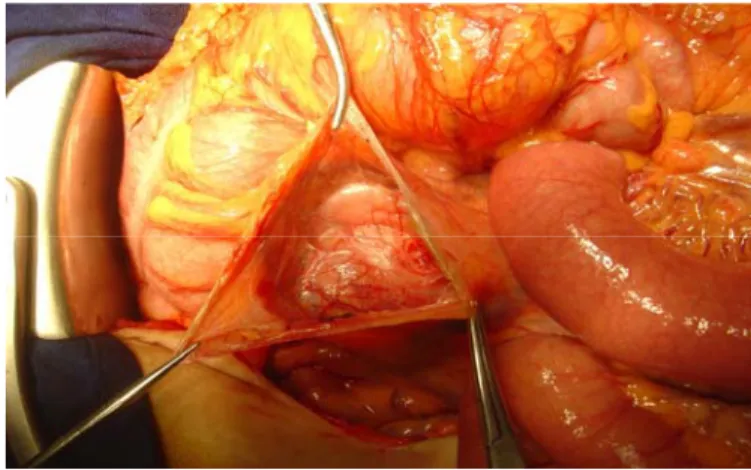
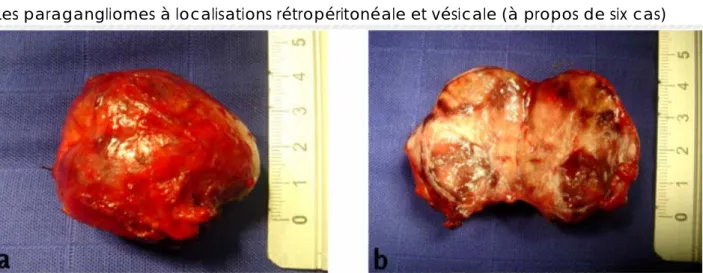
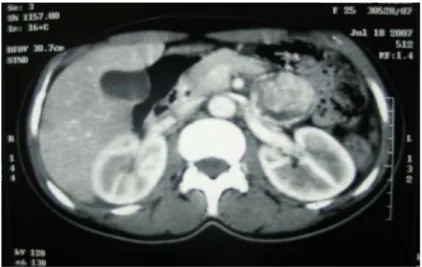
Paragangliomes
Texte intégral
Figure


Outline
Documents relatifs
Le croisement de souris trans géniques bcl-2 et mye aboutit à des animaux doubles transgéniques qui développent, cette fois très précoce ment, des tumeurs
Sont issus respectivement des leucocytes et des cellules du système immunitaires (se développent le plus souvent dans les ganglions
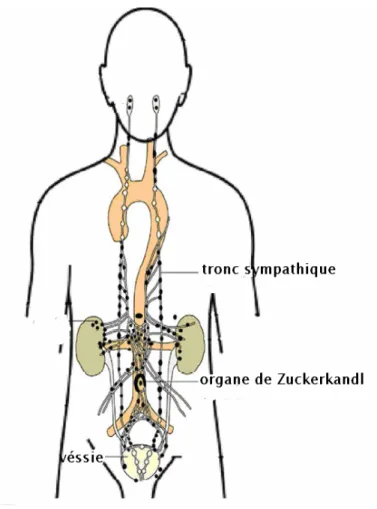
Alors que les cellules de la crête neu- rale céphalique se différencient dans les modules de la face en produisant une très grande variété de types cellulaires (cel- lules
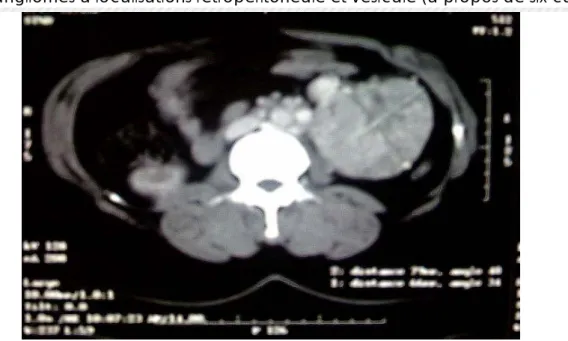
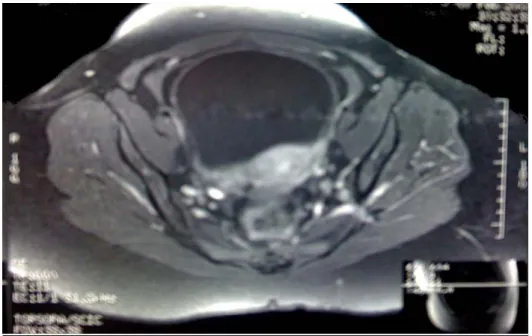
-les paragangliomes (autrefois phéochromocytomes ) de la paroi vésicale sont des tumeurs très rares puisqu'ils représentent moins de 0,05 % de toutes les tumeurs.. vésicales et
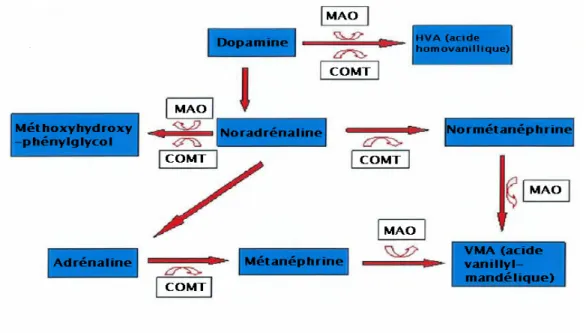
Angiotensine II : peptide qui agit sur des tissus cibles très nombreux : - Cellules musculaires lisses artériolaires pour entrainer vasoconstriction - Cellules de
S’il est peu contestable que le sang de cordon ombilical et les tissus placentaires doivent désormais relever du régime général des tissus et cellules issus du corps humain tel
Les tumeurs bénignes des parties molles des membres sont des proliférations non invasives de cellules qui concernent les tissus mous, elles sont fréquemment rencontrées et
Alors que les cellules de la crête neu- rale céphalique se différencient dans les modules de la face en produisant une très grande variété de types cellulaires (cel- lules