1 UNIVERSITE DE PICARDIE JULES VERNE AMIENS, FACULTE DE MEDECINE
ANNE 2015 THESE NUMERO : 2015-60 INTERET D’UNE PRISE EN CHARGE PERSONNALISEE EN REMEDIATION COGNITIVE
DANS LE PARCOURS DE SOINS D’UNE PERSONNE ADULTE SOUFFRANT DE TROUBLES ENVAHISSANTS DU DEVELOPPEMENT
DIPLOME D’ETAT SPECIALITE PSYCHIATRIE
Présentée et soutenue publiquement le 10 juin 2015, pour l’Obtention du Doctorat en Médecine par :
Monsieur Lyes KECHID Devant le jury composé de :
Président du jury :
Monsieur le Professeur Christian MILLE Professeur des Universités-Praticien Hospitalier
(Pédo-psychiatrie) Pôle "Femme - Couple - Enfant"
Membres du jury :
Monsieur le Professeur Bernard BOUDAILLIEZ Professeur des Universités-Praticien Hospitalier, Pédiatrie
Responsable du centre d'activité "Pédiatrie médicale et médecine de l'adolescent" Pôle "Femme - Couple - enfant"
Chevalier dans l'Ordre des Palmes Académiques Monsieur le Professeur Pierre TOURNEUX Professeur des Universités-Praticien Hospitalier, Pédiatrie
Pôle "Femme - Couple - Enfant" Monsieur le Professeur Fabrice WALLOIS
Professeur des Universités - Praticien Hospitalier, Physiologie
Responsable du Groupe de Recherches sur l'Analyse Multimodale de la Fonction Cérébrale Chevalier dans l'Ordre des Palmes Académiques
Monsieur le Professeur Jean-Marc GUILE
Professeur des Universités – Praticien Hospitalier, Pédopsychiatrie La directrice de thèse :
Madame le Docteur Marie-Cécile BRALET Praticien Hospitalier,
2
TABLE DES MATIERES
1. INTRODUCTION 6
2. LES TROUBLES ENVAHISSANTS DU DEVELOPPEMENT 6
2.1. DEFINITIONS 6
2.1.1. LA CIM 10 7
2.1.2. LE DSM IV 8
2.1.3. LE DSM V 9
2.2. DIAGNOSTIC ET OUTILS D’EVALUATION 10
2.2.1. ETIOLOGIE 10 2.2.2. DONNÉES ÉPIDÉMIOLOGIQUES 11 2.2.3. EVOLUTION 12 2.2.4. DIAGNOSTIC 13 2.2.4.1. L’ADI-R 14 2.2.4.2. L’ADOS 14 2.2.5. L’EXAMEN NEUROPEDIATRIQUE 15
2.2.5.1. RECHERCHE DES SIGNES D’ALERTE 15
2.2.5.2. ANAMNESE 16
2.2.5.3. EXAMEN CLNIQUE 17
2.2.6. DIAGNOSTICS DIFFERENTIELS ET COMORBIDITES ASSOCIEES 17
2.2.6.1. DIAGNOSTICS DIFFERENTIELS 17
2.2.6.1.1. CHEZ L’ENFANT 17
2.2.6.1.2. CHEZ L’ADULTE 18
2.2.6.2. COMORBIDITES PSYCHIATRIQUES ET SOMATIQUES 19
2.2.6.2.1. CHEZ L’ENFANT 19
2.2.6.2.2. CHEZ L’ADULTE 19
3
2.2.6.1. ELECTROENCEPHALOGRAMME 19
2.2.6.2. BILAN BIOLOGIQUE ET METABOLIQUE 19
2.2.6.3. EXAMEN NEURORADIOLOGIQUE 20
2.2.6.4. INVESTIGATIONS GENETIQUES 24
3. LA REMEDIATION COGNITIVE 27
3.1. INTRODUCTION 27
3.2. LES TROUBLES COGNITIFS 28
3.2.1. DEFINITION DES PRICIPALES FONCTIONS COGNITIVES ATTEINTE 28
3.2.2. LES DEFICITS COGNITIFS ASSOCIES AU SPECTRE AUTISTIQUE 30
3.2.2.1. LES TROUBLES DES FONCTIONS EXECUTIVES 30
3.2.2.2. LA FAIBLESSE DE LA COHERENCE CENTRALE 30
3.2.2.3. LES TROUBLES DE LA COGNITION SOCIALE 31
3.2.2.4. LES TROUBLES DE LA COMMUNICATION 31
3.3. LES DEFICITS NECESSITANT LA REMEDIATION COGNITIVE 32
3.4. EFFICACITE DE LA RELEDIATION COGNITIVE 32
3.5. PROGRAMMES DE REMEDIATION COGNITIVE 33
3.5.1. LA NEUROCOGNITION 33
3.5.1.1. COGNITIVE REMEDIATION THERAPY « CRT » 33
3.5.1.2. RÉHABILITATION COMPUTERISEE (REHA-COM®) 33
3.5.1.3. REMEDIATION COGNITIVE POUR LA SCHIZOPHRENIE « RECOS » 33
3.5.2. COGNITION SOCIALE 34
3.5.2.1. INTEGRATED PSYCHOLOGICAL TREATMENT « IPT » 34
3.5.2.2. REMEDIATION POUR LES TROUBLES DE LA THEORIE DE L’ESPRIT « ToMRemed » 34
4
3.5.2.4. – LE PROGRAMME « SCIT » 34
3.5.2.5. L’ENTRAINEMENT METACOGNITIF « EMC » 35
3.6. L’UNITE CRISALID 35
4. CAS CLINIQUE 36
4.1. ELEMENTS BIOGRAPHIQUES 36
4.2. ANTECEDENTS MEDICAUX FAMILIAUX 37
4.3. HISTOIRE DE THOMAS 37
4.4. PRISE EN CHARGE A CRISALID 50
4.4.1. ENTRETIEN MOTIVATIONNEL: 51
4.4.2. PREMIERE PARTIE DES EVALUATIONS CLINIQUES / PSYCHOLOGIQUES 50 4.4.3. SYNTHESE DE PREADMISSION : DEFINITION D’UN PROGRAMME PERSONNALISE 55
4.4.4. DEBUT DE PRISE EN CHARGE 55
4.4.4.1. LA PRISE EN CHARGE« RECOS » 55
4.4.4.2. LE PROGRAMME« TOMREMED » 60
4.4.5. EVALUATION POST PRISE EN CHARGE 62
4.4.6. NOUVELLE PRISE EN CHARGE 65
4.4.6.1. PRISE EN CHARGE « RECOS » 65
4.4.6.2. LE PROGRAMME « SCIT » 66
4.4.7. CONCLUSION DE LA PRISE EN CHARGE ACTUELLE 66
5. DISCUSSION 68
5.1. LA DIFFICULTE A ETABLIR UN DIAGNOSTIC 67
5
5.1.2. LES TROUBLES DU SPECTRE AUTISTIQUE EL LES COMORBIDITES
NEUROLOGIQUES 68
5.1.2.1. LA DYSPRAXIE 69
5.1.2.2. L’EPILEPSIE 70
5.1.3. OUTILS UTILISES DANS LE DIAGNOSTIC DES TROUBLES DU SPECTRE AUTISTIQUE 71
5.2. LA POSSIBILTE D’UNE PRISE EN CHARGE EN REMEDIATION COGNITIVE 74 6. CONCLUSION 77
7. BIBLIOGRAPHIES 78
8. ANNEXES 8.1. ECHELLE D’ESTIME DE SOI 86
8.2. ECHELLE D’AFFRMATION DE SOI 87
8.3. ECHELLE DE COMMUNICATION 88
8.4. FIGURE DE REY ORIGINALE 89
8.5. FIGURE DE REY REPRISE PAR THOMAS IMMEDIATEMENT 90
8.6. FIGURE DE REY REPRISE PAR THOMAS 20 MINUTES PLUS TARD 91
8.7. SERMENT D’HYPPOCRATE 92
6 1-INTRODUCTION :
Il existe des difficultés pour établir un diagnostic et proposer une prise en charge adaptée devant un tableau clinique polymorphe chez un adolescent ou jeune adulte ayant des troubles du spectre autistique.
Les études sur la plasticité cérébrale ont permis de développer des programmes de
remédiation cognitive que ce soit en neurocognition ou en cognition sociale. Ces programmes ont été développés et validés chez des personnes souffrant de schizophrénie et de troubles
psychotiques apparentés.
Au travers de la présentation d’un parcours de soin d’un patient jeune adulte, nous aborderons, d’une part, les difficultés diagnostiques rencontrées, et d’autre part, les possibilités de prise en charge en remédiation cognitive pour ce type de patient.
Dans un premier temps nous reprendrons les données de la littérature sur les troubles du spectre autistique (classification, épidémiologie, étiologies, comorbidités, examens
para-cliniques) et sur la remédiation cognitive. Dans un second temps nous décrirons le parcours de soins de Thomas, de la naissance jusqu’à son orientation vers le centre CRISALID (Centre de remédiation cognitive intersectoriel et de réhabilitation psycho-sociale) (CHI de Clermont de l’Oise, Picardie) ; nous détaillerons sa prise en charge dans ce centre. Enfin nous discuterons les problématiques de diagnostic et de prise en charge en remédiation cognitive des personnes jeunes adultes souffrant de troubles envahissants du développement,
2-LES TROUBLES ENVAHISSANTS DU DEVELOPPEMENT
Dans cette première partie nous allons effectuer une revue non exhaustive de la littérature concernant les troubles envahissant du développement.
2.1. DEFINITIONS:
Les troubles envahissants du développement constituent un ensemble de troubles d'apparition précoce, caractérisés par des déficits sévères et une altération envahissante de plusieurs secteurs du développement de l'enfant, notamment dans les domaines de la communication et des interactions sociales.
7
Ils peuvent se définir selon deux définitions :
1/ selon le Manuel iagnostique et statistique des troubles mentaux – 4 ème édition, texte révisé (DSM-IV-TR) (1) et sortie de la 5ème édition en mai 2013.
2/ selon la Classification internationale des maladies – 10 ème édition CIM-10 (2), classification de l’organisation mondiale de la santé, correspondant à une description clinique de toutes les maladies.
Le DSM V, paru en mai 2013, introduit la notion du spectre de l’autisme (1), cela fait référence à un continuum des troubles envahissants du développement. Les difficultés des interventions sociales et de la communication sont réunies en un seul et même critère, le second est toujours constitué par les comportements et intérêt répétitifs et restreints.
La classification considéré comme référence en France et dont la Haute Autorité de Santé (HAS) préconise l’utilisation dans les troubles envahissants du développement est la CIM-10 (3).
Dans cette classification clinique, les troubles envahissants du développement sont classés parmi les troubles de développement psychologique (2) ; Il s’agit d’un « groupe de troubles caractérisés par des altérations qualitatives des interactions sociales réciproques et des modalités de communication, ainsi que par un répertoire d’intérêts et d’activités restreint, stéréotypé et répétitif. Ces anomalies qualitatives constituent une caractéristique envahissante du
fonctionnement du sujet, en toute situation ».
Ces troubles sont définis par une triade clinique, évoluant tout au long de la vie, constituée chez un enfant de moins de trois ans :
Troubles qualitatifs de la communication (verbale et non verbale). Troubles qualitatifs des interactions sociales réciproques.
Comportements et intérêts restreints, répétitifs et stéréotypés.
2.1.1. LA CIM 10 présente les troubles envahissants du développement en huit catégories distinctes (2)
8 F84.1 autisme atypique (trois sous-classes ont été proposées par l’OMS : autisme
atypique en raison de l’âge de survenue, autisme atypique en raison de la symptomatologie, autisme atypique en raison de l’âge de survenue et de la symptomatologie) ;
F84.2 syndrome de Rett ;
F84.3 autre trouble désintégratif de l’enfance ;
F84.4 hyperactivité associée à un retard mental et à des mouvements stéréotypés ; F84.5 syndrome d’Asperger ;
F84.8 autres troubles envahissants du développement ; F84.9 trouble envahissant du développement, sans précision.
2.1.2. LE DSM IV (1994) catégorise l’autisme dans les troubles envahissants du développement (TED), et les répartit en cinq catégories :
Le trouble autistique, regroupant les troubles des interactions sociales, de la communication, les comportements stéréotypés et les intérêts restreints.
Le syndrome d’Asperger, qui se distingue de l’autisme par l’absence de retard de langage et de déficit cognitif.
Le trouble envahissant du développement non spécifié (TED-NOS), qui regroupe les autistes atypiques (défini par la symptomatologie et/ou l’âge d’apparition).
Le trouble désintégratif de l’enfance, caractérisé par les mêmes critères que l’autisme mais ne fait son apparition qu’après l’âge de 2 ans (développement normal jusque l’âge de 2 ans, suivi d’une perte progressive des acquisitions fonctionnelles cognitives et psychomotrices).
Le syndrome de Rett, présent uniquement chez les filles et dont la cause génétique est connue. Ce syndrome rare a des similitudes avec le trouble désintégratif de l’enfance, puisque celui-ci aussi survient après une phase de développement normal mais est caractérisé par des déficiences sévères multiples, motrices et cognitives.
9
Malgré cette classification, il demeure difficile de déterminer des critères et de tracer des limites précises entre les sous-groupes. Les personnes souffrant de TED forment en effet un groupe très hétérogène tant par la grande variabilité des symptômes et le degré de
dysfonctionnement que par la présence ou l’absence de comorbidités médicales ou psychiatriques associées. Ainsi, plusieurs cliniciens se réfèrent à un concept dimensionnel plutôt que catégoriel, reconsidérant l’expression «Troubles Envahissants du Développement », communément
employée jusqu’ici.
2.1.3. LE DSM V : La nouvelle classification du DSM-5 introduit la notion de spectre autistique, celle-ci souligne l’aspect dimensionnel du concept. Cette nouvelle version de catégorisation, le DSM5, isole le syndrome de Rett du reste des quatre autres catégories, qu’il regroupe dans une catégorie unique, le «trouble du spectre autistique ». Au niveau de la triade celle-ci se voie réduite à deux : déficits de la communication sociale d’une part, et
comportements répétitifs et intérêts restreints d’autre part.
Les troubles du spectre autistique (TSA) regroupent alors dans une catégorie inclusive :
l’autisme ou trouble autistique ; le syndrome d’Asperger ;
le trouble envahissant du développement non spécifié (TEDNOS).
Cette classification précise le niveau d’atteinte des différentes sphères du développement et du fonctionnement de l’enfant, avec l’existence ou non de conditions associées (tableau
1:comparatif CIM-10/DSM-IV-TR/DSM-5).
CIM-10 DSM-IV-TR DSM-5
F84.0 Autisme infantile 299 Trouble autistique TSA
F84.1 Autisme atypique 299 Trouble autistique TSA
F84.2 Syndrome de Rett 299.80 Syndrome de Rett Non TSA
F84.3 Autre trouble désintégratif de l’enfance
299.10 Trouble désintégratif de l’enfance
TSA
10
un retard mental et à des mouvements stéréotypés
F84.5 Syndrome d’Asperger 299.80 Syndrome d’Asperger TSA
F84.8 Autres TED 299.80 TED-NOS TSA
F84.9 TED, sans précision 299.80 TED-NOS TSA
Tableau1 : comparatif CIM-10/DSM-IV-TR/DSM-5.
Les TSA sont tous caractérisés par des altérations ou des atypies dans quatre domaines de compétences :
la socialisation ; la communication ; le jeu et l’imagination ;
la variété des intérêts et des comportements.
2.2. DIAGNOSTIC ET OUTILS D’EVALUATION :
2.2.1. ETIOLOGIE :
L’étiologie des TSA est complexe. De nombreuses causes peuvent exister. Dans certains cas, l’autisme peut résulter d’anomalies génétiques ou de facteurs environnementaux ou encore de la combinaison des deux. L’autisme est l’un des troubles le plus fortement héritable, avec des taux de concordance entre 60 et 92% chez les jumeaux monozygotes et de 0 à 10% chez les jumeaux dizygotes (4). Toutefois, la disparité chez les jumeaux monozygotes indique que d’autres facteurs peuvent influencer les phénotypes. Ainsi, des facteurs environnementaux, périnataux ou épigénétiques pourraient modifier l’expression génétique. A l’heure actuelle, seuls 20% des personnes diagnostiquées avec un TSA ont une étiologie clairement définie (5). En conséquence, le diagnostic repose toujours sur des observations comportementales.
Par ailleurs, des facteurs environnementaux pourraient contribuer à la variabilité des manifestations des TSA et à la complexité possible des modes de transmission. A noter que l’interaction facteur génétique-environnement est multifactorielle et peut expliquer ces troubles. Dans ce contexte, les complications périnatales, des lésions cérébrales ou des changements dans l’environnement in utero interagissent avec des prédispositions génétiques qui n’auraient pas eu
11
initialement d’influence sur le développement du fœtus. Une complication périnatale
augmenterait le risque de l'autisme, mais seulement chez les individus présentant un génotype à haut risque (6). Certaines situations provoquent des changements adaptatifs chez le fœtus, exemple : la modification épigénétique qui se réfère à des changements dans l’expression de certains gènes sans impliquer la modification de leur séquence. Ces changements épigénétiques comme la méthylation de l’ADN et diverses modifications des protéines et histones qui sont complexés avec l'ADN pour former la chromatine peuvent être à l’origine de ces troubles (7) Toutefois, il n’y a aucune confirmation scientifique soutenant les hypothèses voulant que des facteurs tels que les vaccins, les métaux lourds, l’intolérance au gluten et à la caséine puissent être liés aux TSA.
2.2.2. DONNÉES ÉPIDÉMIOLOGIQUES :
En 2009, en France, la prévalence estimée des TED chez les moins de 20 ans est de 0.6 à 0.7 %. Pour l’autisme infantile, elle est de 0.2 % (3) ;
Les résultats des études épidémiologiques avant les années 2000 montrent que 1/3 des personnes avec TSA n’ont pas de déficience intellectuelle alors que pour les études après les années 2000, ce taux est de 2/3. (8).
De nombreuses données soulignent une augmentation de la prévalence de ces troubles au cours de ces dernières années. Cela pourrait s’expliquer par :
le développement du concept de spectre de l’autisme ;
l’élargissement des critères diagnostiques par rapport à la description initiale ; la disponibilité et l’accès à des outils standardisés ;
la multiplication des professionnels formés, en mesure de procéder à l’évaluation ; un public et des professionnels davantage avertis et sensibilisés aux signes des TSA ; l’amélioration de la méthodologie des études épidémiologiques ;
l’augmentation de l’âge parental, qui constitue un facteur de risque de TSA (9). Les TSA présentent un déséquilibre de répartition de la fréquence des garçons atteints par rapport aux filles, avec un sex/ratio moyen de 4 garçon pour 1 une fille ; cette différence augmente d’autant plus que les TSA ne sont pas associés à une déficience intellectuelle. Par
12
exemple chez les patients ayant un syndrome d’Asperger, le ratio est de 6 pour 1, à l’opposé des patients ayant un TSA associés à une déficience intellectuelle, où le ratio est de 2 pour 1 (10). Plusieurs hypothèses tentent d’expliquer ce déséquilibre du sex/ratio ; par exemple l’implication de facteurs hormonaux et/ou de facteurs génétiques liés aux chromosomes sexuels. (10).
2.2.3. EVOLUTION :
L’évolution des sujets souffrant de troubles envahissants du développement est
individuelle et variable. Les sujets avec un retard mental ont un moins bon pronostic avec une aggravation des symptômes et des troubles du comportement au fil des années (11).
Le retard mental sévère, par sa grande proximité avec les TSA, pose problème, d’autant plus que 26 à 68 % des enfants présentant un TSA présentent également un retard mental associé. (12) et (13)
L’autisme partage trois grands types de symptômes avec le retard mental :
- Les comportements stéréotypés et la rigidité de fonctionnement
- Les automutilations
- Les préoccupations anxieuses, ce qui ne fait qu’augmenter la confusion entre les deux. (12) et (13)
Toutes les causes génétiques connues d’autisme sont aussi des causes de retard mental, ce qui explique une base génétique commune entre ces deux troubles neurodéveloppementaux. (14). Exemple : une première mutation du gène neuroligine (NLGN4X), codant pour une protéine synaptique d'adhésion cellulaire a été signalée dans une famille avec deux frères atteints d’autisme, l'un avec autisme et retard mental et l'autre avec un syndrome d'Asperger et une intelligence normale (15). Par la suite, l’anomalie a été rapportée chez 13 hommes présentant un autisme avec ou sans retard mental ou simplement un retard mental sans autisme (16).
Par ailleurs, en ce qui concerne les troubles envahissant du développement, à l’âge adulte, on estime que (17) :
13
-15 à 30 % auraient une adaptation moyenne avec activités en milieu protégés ;
-40 à 60 % seraient fortement handicapés.
2.2.4. DIAGNOSTIC :
Le diagnostic de TSA s’établit sur des critères comportementaux. Il existe trois critères importants que l’on appelle la triade autistique :
- Des difficultés de communication (verbale et non-verbale) : retard ou absence totale de développement du langage parlé, incapacité à engager ou à soutenir une conversation avec autrui (aspects pragmatiques du langage), écholalie, langage idiosyncrasique. De même, la
communication non-verbale est altérée. La personne avec autisme ne compense pas l’absence de langage par des comportements non-verbaux.
- Des difficultés de socialisation : le contact visuel est souvent absent ou rarement employé dans le but de communiquer. L’utilisation de gestes et d’expressions faciales appuyant l’interaction entre les individus peut être déficiente. Alors que le pointage peut être utilisé pour obtenir ou nommer un objet, il est rarement employé dans le but de partager un intérêt. L’altération qualitative des interactions sociales peut affecter l’utilisation des comportements non verbaux pour réguler l’interaction, la capacité à établir des relations, la recherche de partage social et la réciprocité sociale et émotionnelle.
- Des difficultés d’imagination se traduisent par des comportements répétitifs et des centres d’intérêt restreints. Les personnes atteintes de TSA ont une obsession pour l’uniformité, elles rejettent le changement et mettent en place des activités pauvres, sans cesse répétées, et des stéréotypies. Chez les enfants, le jeu se réduit à la manipulation d’objets, utilisés de façon détournée ou stéréotypée. Il n’y a pas ou peu de jeux spontanés ou imaginatifs ; les enfants avec TSA jouent rarement, voire pas du tout à « faire semblant ». L’utilisation d’objets en tant que symboles représentant d’autres objets (jeu symbolique) est absente ou anormale. Chez les adultes, on peut observer des intérêts spécifiques très développés (ex. horaires de trains, réseaux
14
changements dans l’environnement peuvent provoquer des perturbations émotionnelles importantes allant jusqu’à des crises de colère. Des maniérismes moteurs répétitifs peuvent également être présents.
Le diagnostic des TSA est clinique, basé à la fois sur un entretien avec les parents et sur une observation clinique de l’enfant selon des instruments de diagnostic standardisés comme l’AUTISM DIAGNOSTIC INTERVIEW – REVISED (l’ADI) et l’AUTISM DIAGNOSTIC OBSERVATION SCHEDULE (l’ADOS), qui permettent de diagnostiquer la présence ou non d’un TSA.
2.2.4. AUTISM DIAGNOSTIC INTERVIEW – REVISED (ADI-R): (18)
C’est une échelle diagnostique pour l’évaluation des enfants à partir de 2 ans chez qui on soupçonne un trouble autistique. L’ADI est remplie à partir d’un entretien semi structuré avec les parents ou un tuteur.Elle se compose de 93 items répartis en 6 sections : Informations générales, histoire du développement précoce, exploration des trois domaines : communication et langage, développement social et jeu, intérêts et comportements habituels et enfin les difficultés non spécifiques, aptitudes particulières, questions complémentaires.
2.2.4.2. AUTISM DIAGNOSTIC OBSERVATION SCHEDULE (ADOS): (19)
Utilisée en complémentarité avec l’ADI-R pour le diagnostic d’enfants et d’adultes chez qui on soupçonne un trouble autistique. Elle permet de vérifier la présence ou l’absence de comportements spécifiques pour le diagnostic d’autisme ou de trouble envahissant du
développement. C’est un outil d’évaluation semi-structuré qui évalue l’interaction sociale, la communication, le jeu et l’utilisation symbolique du matériel.
L’ADOS comporte quatre modules correspondant à différents niveaux de développement du langage:
Le module 1 est destiné à des enfants non verbaux ou dont le niveau de langage ne dépasse pas celui de phrases rudimentaires.
Le module 2 s’applique à des enfants accédant à un niveau de langage qui va des petites phrases de trois mots y compris des verbes, utilisées de manière régulière et spontanée, à des phrases dépassant le contexte immédiat et comportant des connexions logiques.
15 Le module 4 s’applique, quant à lui, à des adolescents et adultes dont le langage est plus élaboré et surtout fait à partir de questions et de conversation.
Malgré les qualités de l’ADI et l’ADOS, persiste un manque de résolution quantitative et qualitative des symptômes autistiques et de fiabilité inter cotateurs. Une récente étude montre que les critères de classification des sous types de TSA, avec ADI et ADOS, varient significativement d’un centre à un autre (20).
Des auto-questionnaires, développés par Baron-Cohen et al (2001)., peuvent être utilisés dans le cadre d’un diagnostic de syndrome d’Asperger ou d’autisme de haut niveau ; ils
permettent une évaluation quantitative des traits autistiques, comme l’Autism Spectrum Quotient (AQ) et l’Empathy Quotient (EQ) ainsi que l’Adult Asperger Assessment (AAA) (21).
L’Autism Spectrum Quotient (AQ) est représentée par une gaussienne dans la population générale qui, quand le quotient est faible, définit une personne avec peu ou pas de traits
autistiques, et lorsqu'il augmente, montre une sévérité croissante. La moyenne de ce score dans la population générale est de 16.4, et chez les patients ayant un TSA, supérieur ou égal à 32.
Concernant l’EQ, 80 % des patients avec un TSA ont un score moyen inférieur ou égal à 30 (21).
Les autres outils nécessaires à l’investigation clinique de ces patients sont les examens neuropédiatriques, associés à des examens visuels, auditifs, métaboliques et génétiques (3) :
2.2.5. L’EXAMEN NEUROPEDIATRIQUE :
L’autisme est actuellement conçu comme un trouble envahissant du développement (TED) dont il est le prototype, c’est-à-dire la forme la mieux décrite du point de vue des critères sémiologiques. L’exploration neuropédiatrique de l’autisme est centrée sur la recherche d’une cause organique sous-jacente, notamment s’il existe des arguments en faveur d’une
encéphalopathie associée : antécédents anté- ou périnatals, signes dysmorphiques, tâches cutanées, anomalies neurologiques, anomalies de l’examen somatique compatibles avec une maladie neurométabolique.
Le pédopsychiatre devra confirmer le diagnostic d’autisme et assurer la prise en charge thérapeutique.
16
2.2.5.1. Recherche des signes d’alerte :
Un diagnostic précoce des troubles autistiques est fondamental afin de débuter la prise en charge thérapeutique au plus vite, compte tenu du caractère variable des troubles autistiques à leur début. Les symptômes inauguraux doivent donc être connus du pédiatre et du neuropédiatre :
symptômes évocateurs d’un retard du développement psychomoteur ou d’un déficit sensoriel : hypotonie, contact visuel labile, indifférence à la voix maternelle ; Anomalies qualitatives portant sur le développement de plusieurs fonctions (regard
fuyant, fixation prolongée d’objets qui tournent ou d’objets brillants, indifférence à la voix ; manipulation répétitive et apragmatique d’objets ;
absence de gestes anticipateurs (l’enfant ne tend pas les bras lorsqu’on le prend). NB : Quelques signes ont une valeur d’alerte très importante chez l’enfant de moins de 3 ans et doivent conduire à demander rapidement l’avis de spécialistes : (22)
- absence de babillage, de pointage ou d’autres gestes sociaux à 12 mois ; - absence de mots à 18 mois ;
- absence d’association de mots (non en imitation immédiate) à 24 mois ; - perte de langage ou de compétences sociales quel que soit l’âge.
« L’établissement du diagnostic doit s’appuyer à la fois sur le recueil d’un certain nombre de données auprès des parents, en particulier l’histoire très précise du développement et la
description des comportements, aptitudes et difficultés présentés par l’enfant, ainsi que sur l’observation directe de l’enfant.
Chez les enfants de moins de 2 ans, il est préférable de ne pas utiliser les termes d’autisme ou de TED ; en cas de doute, il est préférable d’utiliser la notion de « trouble du développement dont la nature est à préciser ». Données du Centre de Ressources Autisme Ile-de-France
(CRAIF), (23).
2.2.5.2. Anamnèse :
17
chromosomiques, syndrome de l’X fragile, sclérose tubéreuse de Bourneville, maladies neurométaboliques.
Antécédents personnels :
la grossesse : recherche l’existence de métrorragies, de contractions utérines anormales, d’une toxémie gravidique, d’arguments en faveur d’une embryofoetopathie (maladies infectieuses, intoxications chroniques), retard de croissance intra-utérin : microcéphalie, calcifications intracrâniennes, anomalies de l’organogenèse ;
l’accouchement : recherche de signes de souffrance fœtale aiguë, de dystocie, d’une prématurité. L’existence de tels événements anté- ou périnatals serait retrouvée dans 40 % des troubles envahissants du développement (24).
2.2.5.3. Examen clinique :
Les signes dysmorphiques (face, extrémités) sont décrits exhaustivement et doivent faire l’objet de documents photographiques.
Des signes neurologiques sont recherchés en priorité : troubles du tonus, troubles
posturaux, atteinte des voies pyramidales, signes de focalisation, anomalies de croissance du périmètre crânien (cinétique de la courbe). Les courbes de croissance staturopondérale sont systématiquement réalisées.
On recherche systématiquement des tâches cutanées, notamment des tâches achromiques évocatrices de sclérose tubéreuse de Bourneville (STB), l’inspection simple étant toujours complétée par un examen en lumière de Wood (lampe à ultraviolets).
L’audition et le comportement visuel sont évalués cliniquement avant la réalisation de potentiels évoqués auditifs au moindre doute, et d’un fond d’œil.
2.2.6. DIAGNOSTICS DIFFERENTIELS ET COMORBIDITES ASSOCIEES:
2.2.6.1. Diagnostics différentiels : 2.2.6.1.1. Chez l’enfant :
Troubles sensoriels : L’absence ou l’irrégularité des réactions de l’enfant autiste aux stimuli sonores peuvent faire évoquer un diagnostic de surdité. Le diagnostic
18
autistiques associés à une surdité. Les examens audiométriques aident généralement à trancher. Dans les cas difficiles, l’adaptation à l’appareillage et le développement de son appétence pour le contact permettent d’éliminer un autisme chez un enfant sourd. Les troubles visuels profonds également peuvent s’accompagner d’un retrait
autistique avec stéréotypies et mouvements d’autostimulation. C’est pourquoi les recommandations HAS préconisent de manière assez systématique un bilan audiométrique et une consultation en ophtalmologie avant ou au cours d’une évaluation diagnostique pour un TSA (25) et (26).
Retard mental.
Syndrome de West : C’est une encéphalopathie épileptogène, débutant dans la première année de vie, marquée par des contractions brusques et généralisées de la tête, du tronc et des membres qui se plient en flexion. Les crises sont brèves et surviennent plusieurs fois par jour. A un certain moment de l’évolution, on peut observer un comportement d’allure autistique avec d’importants troubles du contact (25) et (26).
Absences ou retards de développement du langage : L’absence d’apparition du langage chez un enfant peut faire discuter un diagnostic d’autisme. Cependant, on peut évoquer d’autres diagnostics, tels que : une surdité ou une dysphasie.
Troubles Obsessionnels Compulsifs (TOC) : La question des TOC dans l’autisme est principalement celle du diagnostic différentiel avec les stéréotypies. Cliniquement, les TOC chez l’enfant avec autisme impliquent fréquemment une tierce personne pour leur réalisation (25) et (26).
Carences affectives et dépressions infantiles précoces : Les états de carence affective graves et précoces peuvent s’accompagner de syndromes dépressifs ou dépression dite « anaclitique ». Ces syndromes dépressifs précoces peuvent s’accompagner de symptômes d’allure autistique avec retrait et stéréotypies à type de balancements (25) et (26).
2.2.6.1.2. Chez l’adulte : Les diagnostics différentiels chez l’adulte sont (3) : -la schizophrénie.
-les troubles sévères de la personnalité et les troubles anxieux. -Les troubles du langage de type expressif ou mixte.
19 2.2.6.2. Comorbidités psychiatriques et somatiques :
2.2.6.2.1. Chez l’enfant :
Somatiques : L’épilepsie concerne 25 % des sujets autistes. (25) et (26).
psychiatrique : La phobie sociale (29 %), l’anxiété généralisée (13 %), le Trouble Déficit de l'Attention Hyperactivité (THADA) (28 %), le trouble oppositionnel (28 %), la
dépression (11 %) et les troubles obsessionnels compulsifs TOC (8 %). (25) et (26).
2.2.6.2.2. Chez l’adulte :
Les comorbidités fréquemment associées aux troubles envahissant du développement sont le retard mental et l’épilepsie (27). Selon la haute autorité de la santé, la prévalence du retard mental dans le spectre des troubles envahissant du développement est de 30 %. L’épilepsie a, quant à elle, une prévalence de 20 à 25 %chez personnes souffrant de troubles envahissant du développement (28).
2.2.6. EXPLORATIONS PARACLINIQUES :
Selon les hypothèses diagnostiques retenues, les examens suivants peuvent être indiqués :
2.2.6.1. Electroencéphalogramme (EEG) :
Les crises épileptiques existent chez un tiers des enfants autistes. Des anomalies
électroencéphalographiques, en l’absence de crise épileptique cliniquement patente, existent chez 50% des enfants autistes. Certains syndromes épileptiques peuvent être à l’origine d’un autisme secondaire cliniquement au premier plan, alors que les crises épileptiques, peuvent passer inaperçues aux yeux des parents. Ce sont essentiellement les encéphalopathies épileptiques exemple : le syndrome de West, le syndrome de Lennox-Gastaut et l’épilepsie myoclonique sévère du nourrisson (29).
2.2.6.2. Bilan biologique et métabolique :
L’interrogatoire recherche systématiquement les arguments classiquement évocateurs d’une maladie métabolique : exemple. La consanguinité parentale. Les principales affections
biologiques et métaboliques responsables sont :
20
dystrophinopathies avec atteinte centrale, plusieurs observations ont été rapportées avec un syndrome autistique au premier plan.
Certaines formes de galactosémie Certaines aciduries organiques
La phénylcétonurie et l’histidinémie peuvent se manifester par des troubles cognitifs ou comportementaux.
D’autres maladies métaboliques peuvent être aussi à l’origine ou associées à certains troubles de type autistiques comme certaines maladies mitochondriales, le déficit en Adénylosuccinate lyase, le syndrome de déficit en créatine,...etc.
2.2.6.3. Examens neuroradiologiques :
Les techniques d’imagerie participent à mieux comprendre la physiopathologie de l’autisme. L’imagerie a montré qu’il existe des anomalies anatomiques et fonctionnelles dans les régions temporales impliquées dans la cognition sociale.
L’Imagerie par résonance magnétique IRM: Des anomalies visibles en IRM ont été retrouvées dans 48 % des enfants autistes. Les trois principales anomalies retrouvées sont des anomalies de la substance blanche, une dilatation des espaces de Virchow Robin et des anomalies du lobe temporal à type d’hyper signal sous cortical du lobe temporal (30). Elle peut en effet objectiver des anomalies évocatrices d’une étiologie particulière
d’autisme : lésions d’une encéphalopathie fixée anté- ou périnatale, hypersignaux en séquence T2 de la myéline ou des noyaux gris centraux d’une acidurie organique, nodules sous-épendymaires et tubers corticaux d’une sclérose tubéreuse de Bourneville.
Les techniques de neuro-imagerie fonctionnelle :
L’imagerie cérébrale fonctionnelle permet de mesurer l’activité cérébrale au repos ou au cours de la réalisation de certaines tâches. Les études en imagerie cérébrale fonctionnelle ont apporté des informations importantes concernant les anomalies dans le traitement des différentes informations chez les personnes avec autisme.
21
Concernant les anomalies fonctionnelles dans l’autisme, les premiers résultats sont issus des études réalisées en tomographie par émission de positons (TEP). Cette méthode permet de mesurer, entre autres, le métabolisme et le débit sanguin cérébral (DSC) au repos, fournissant un index du fonctionnement global et régional du cerveau ainsi que de l’interaction entre ces régions en dehors d’une tâche donnée. Il a été montré, pour la première fois, une diminution de la connectivité fonctionnelle au niveau des régions temporales chez des adultes, avec autisme (31).
Grâce à l’amélioration de la résolution spatiale des caméras et la possibilité de
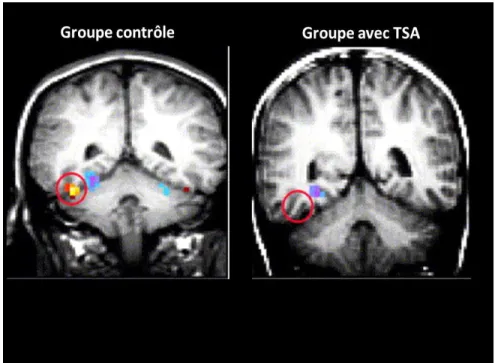
reconstruire le cerveau en trois dimensions, des anomalies fonctionnelles au repos ont été mises en évidence chez les personnes avec autisme au niveau des régions temporales et en particulier au niveau du sillon temporal supérieur (STS). Cette technique a mis en évidence une diminution significative du DSC au repos, localisée de façon bilatérale au niveau du gyrus et du sillon temporal supérieur (GTS et STS), chez les enfants avec autisme. (figure1)
figure1 : Hypoperfusion temporale au repos identifiée chez des enfants avec autisme parallèlement par des
22
L’IRM fonctionnelle (IRMf) :
L’IRM fonctionnelle (IRMf) est une technique en imagerie par résonance magnétique qui permet de détecter les régions du cerveau activées lors de la réalisation d’une tâche.
Les tâches motrices : Des études sur les bases neurales de l’activité motrice dans l’autisme ont investigué notamment le processus d’apprentissage visuo-motrice, mettant en évidence une diminution de l’activation cérébrale au niveau des régions frontales, pariétales, temporales et au niveau du précuneus chez les personnes avec autisme (32) et (33). Il a été montré que chez les patients avec autisme ayant un tableau plus sévère concernant les mouvements stéréotypés, la région pariétale droite et le précuneus étaient particulièrement moins activées au cours de cette tâche d’apprentissage motrice (33).
La cognition sociale et les tâches de théorie de l’esprit :
La cognition sociale : Il a été montré que les régions identifiées comme faisant partie du réseau du « cerveau social » c’est-à-dire : les cortex fronto-médians, les cortex temporaux, l’insula, le cingulum et les régions limbiques (figure 2) (34) sont impliquées dans la perception des mouvements biologiques, ainsi que dans les processus plus complexes de la cognition sociale, notamment la théorie de l’esprit et la mentalisation (35). Des études en neuroimagerie comparant des personnes avec autisme à des groupes contrôles ont mis en évidence des anomalies consistantes dans ces régions, suggérant fortement leur implication dans le
phénomène clinique de l’autisme (36).La théorie de l’esprit concerne la capacité d’attribuer des états mentaux à soi-même ou aux autres, ainsi que d’utiliser ces attributions pour comprendre, interpréter et prédire le comportement et les actions d’autrui. Des déficits de la théorie de l’esprit ont été mis en évidence chez les personnes avec autisme (37). L’étude des bases neurales de la théorie de l’esprit dans le cerveau typique a mis en évidence de façon très consistante un réseau composé par le sillon temporal supérieur, les pôles temporaux, l’amygdale et le
23
cortex préfrontal médial et ventro-latéral (38). Lors de l’étude en tomographie par émission de positons (TEP), une absence d’activation au niveau des régions temporales, fortement impliquées dans le traitement de l’information sociale, a été observé chez les personnes avec autisme lors de la visualisation de formes
géométriques en mouvement faisant appel à des processus de mentalisation (39). Le rôle de l’amygdale a été largement décrit dans le processus de mentalisation et dans le traitement des visages émotionnels (40). Des anomalies d’activation au niveau de l’amygdale ont été mises en évidence chez des personnes avec autisme lors de tâches d’attribution d’état mental à partir d’images des yeux (41), ainsi que lors du jugement d’expressions faciales (42).
Figure 2 : Le cerveau social (Brothers et al. 1990)
Une autre dimension de la cognition sociale:
La perception des visages : Les études en IRMf ont permis d’identifier dans le cerveau une région spécialisée dans le traitement des visages, localisée au niveau du gyrus fusiforme dans le lobe temporal : la fusiform face area (FFA). Plusieurs études en IRMf ont montré des anomalies dans les processus cérébraux impliqués dans le traitement des visages chez les personnes avec autisme, caractérisées par une moindre activation de la FFA (42), (43) et(44). Une diminution voir une absence d’activation au niveau de la FFA, ainsi qu’au niveau du STS, a été
24
en comparaison aux groupes contrôles (43) et (45), (Figure 3).
Figure 3 : Exemple d’absence d’activation de la FFA chez des personnes avec
Autisme lors de la visualisation de visages (Schultz et al. 2000 ;
Critchley et al. 2000 ; Pierce et al. 2001)
Conclusion : les études en imagerie fonctionnelle dans l’autisme ont mis en évidence un dysfonctionnement du circuit fronto-temporal impliqué dans les processus de cognition sociale incluant la théorie de l'esprit, la perception sociale et la perception des émotions faciales.
2.2.6.4. Investigations génétiques :
Plus de 60 ans après son identification par Kanner, les causes principales du syndrome autistique demeurent inconnues. Les études sur les couples de jumeaux dans les années 1970 ont montré l’importance des facteurs génétiques dans l’apparition de ce syndrome. Le taux de récurrence dans les familles ayant un enfant autiste a été initialement estimé à 5%, contre 1% dans la population générale, mais des études récentes observant les signes précoces de TSA au sein de fratries des individus atteints de TSA révèlent un taux de récurrence plus élevé (jusqu’à
25
20 %) (46).
Les premières études de jumeaux décrivent les TSA comme les troubles
neuropsychiatriques les plus fortement influencés par la génétique, avec des taux de concordance atteignant 82 à 92% chez les jumeaux monozygotes par rapport à 1 à 10% chez les jumeaux dizygotes (47). Dans toutes les études, la concordance chez les jumeaux monozygotes n’est pas complète, ce qui indique que des facteurs épigénétiques et/ou environnementaux jouent un rôle (48), (49). En effet, le phénotype des TSA peut résulter d’un réseau de régulations complexes impliquant des facteurs génétiques, épigénétiques et environnementaux (50).
Malgré les estimations d’un taux élevé de l’héritabilité dans les TSA (variance
génétique/variance phénotypique) d’environ 90 %, mis en évidence par les études de jumeaux monozygotes, la cause génétique précise n’est pourtant connue que dans environ 20% des cas, suggérant qu’il existerait encore de nombreuses variantes causales à identifier.
A/ Les premières identifications de facteurs génétiques ont été faites dans les formes syndromiques de l’autisme, comme l’X fragile et le syndrome de Rett (51) et (52), ainsi que chez des familles porteuses d’anomalies chromosomiques, plus fréquemment situées dans les régions chromosomiques 2q37, 7q11, 15q11-13, 16p11, 22q11.2 et 22q13.3 (53).
Différentes pathologies monogéniques, provoquées par la mutation d’un seul gène bien identifié, sont associées à l’autisme. La mutation plus couramment associée au tableau clinique de l’autisme est celle du gène FMR1, muté dans le syndrome de l’X fragile.
Le syndrome de l’X Fragile : Ce syndrome se définit, cliniquement, en premier lieu par la présence d’un retard mental, de degré variable mais généralement modéré. Il représente 4% des autismes et 30% des enfants atteints de ce syndrome sont autistes. Il se manifeste cliniquement par une dysmorphie faciale, avec un visage allongé, des oreilles larges et décollées, hyperlaxité articulaire des doigts, une macro-orchidie, des troubles du comportement avec, parfois, des
automutilations ainsi que des troubles du langage .D’autres signes sont évocateurs en soi du syndrome de l’X fragile : mâchonnement excessif des vêtements,
26
réactions défensives au toucher, anxiété relationnelle majeure n’empêchant pas un intérêt social et affectif (54).
1 à 3 % des enfants autistes sont porteurs d’un syndrome de l’X Fragile, c’est-à-dire d’une expansion de triplets CGG dans le gène FMR1.
Le syndrome de Rett : Ce syndrome touche quasi exclusivement les filles (55). Le syndrome de Rett est une affection génétique liée à une anomalie du gène MeCP2 (Methyl-CpG-binding protein 2), situé sur le chromosome X. Il est évoqué
devant : période pré- et périnatale normale, développement psychomoteur normal jusqu’à six mois, périmètre crânien (PC) normal à la naissance, ralentissement de la vitesse de croissance du PC entre six mois et quatre ans, perte de l’utilisation volontaire des mains (entre 6 et 30 mois) associée à des troubles de la
communication et à un retrait social, absence de développement du langage (expressif et réceptif) ou développement d’un langage rudimentaire avec retard psychomoteur sévère, stéréotypies manuelles de torsion – pression, battement – tapotement, frottement – mouvement de lavage, apparition d’une apraxie de la marche et d’une apraxie–ataxie du tronc entre un et quatre ans.
La sclérose tubéreuse de Bourneville et le syndrome d’Angelman sont également des maladies ayant une cause génétique connue et sont associées à un tableau clinique d’autisme. La sclérose tubéreuse de Bourneville est une maladie génétique rare caractérisée par une mutation dans les gènes TSC1 et TSC2, qui entraîne le développement de tumeurs bénignes qui peuvent apparaître dans différents organes, y compris le cerveau. Dans 25 % à 60 % des cas, la maladie s’accompagne d’un tableau d’autisme. Le syndrome d’Angelman est associé à des mutations au niveau du chromosome 15 et se caractérise par un retard sévère du développement avec déficience intellectuelle, un déficit important dans
l’acquisition du langage ou une absence de langage, des troubles moteurs et un comportement social inadapté (56).
B/ L’étude de gènes candidats a permis l’identification de mutations délétères chez des personnes avec autisme, telles que celles associées aux neuroligines (NLGNs), aux
27
neurexines (NRXNs) et aux SH3 and multiple ankyrin repeat domains (SHANKs).
Compte tenu du rôle important de ces molécules dans les processus synaptiques (57), (58) et (59), ces études suggèrent le rôle de dysfonctionnements synaptiques dans l’autisme (60).
C/ Des études sur le génome entier, utilisant des puces à ADN, ont révélé des délétions et des duplications sub-microscopiques les copy-number variants (CNV) qui affectent de nombreux loci, dans 5 % à 15 % des personnes avec autisme (61) et (62). Ces mutations comprennent également les mutations de novo, des mutations apparaissant chez un individu alors qu’aucun des parents ne la possède dans son patrimoine génétique.
D/ Des études récentes basées sur le séquençage d’exome entier et du génome entier ont pu détecter des mutations délétères de novo chez 3 % à 8 % de personnes avec autisme (63) et (64).
3. LA REMEDIATION COGNITIVE
3.1. Introduction :
Les troubles du spectre autistique sont caractérisés par des difficultés majeures dans le domaine de l’interaction et de la communication sociale. De récentes études suggèrent que les déficits du traitement de l’information sociale pourraient contribuer à l’expression des traits autistiques, notamment dans le domaine de la communication et de la socialisation. Le développement du traitement et des compétences sociales s’établit notamment grâce à l’orientation spontanée et active de chaque individu vers un échange socio-affectif avec ses proches dès le plus jeune âge (65) et au cours des échanges sociaux plus complexes à l’âge adulte (66).
28
fonctionnel, la qualité de l’insertion et du rétablissement des patients.
Dans un premier temps, il convient de définir ce qu’est la cognition :
La cognition englobe l’apprentissage, la compréhension et la connaissance du monde autour du soi. Ce sont les compétences qui permettent l’organisation du futur, la planification,
l’apprentissage d’un grand nombre d’informations complexes et le fait de développer des relations sociales dynamiques et élaborées.
Les performances cognitives des patients souffrant de troubles du spectre autistique sont souvent altérées. La remédiation cognitive est destinée à pallier les conséquences des troubles cognitifs grâce à l’utilisation de méthodes rééducatives. Elle a pour cibles les troubles
attentionnels, mnésiques, visuo-spatiaux et exécutifs, ainsi que les déficits métacognitifs et de cognition sociale.
3.2. Les troubles cognitifs :
Les troubles cognitifs sont souvent associés aux troubles autistiques. De nombreuses recherches ont établi que le fonctionnement social et l’insertion dans la communauté sont essentiellement prédits par le fonctionnement cognitif (67), (68).
3.2.1. Définition des principales fonctions cognitives atteintes :
La mémoire : C’est un système complexe à plusieurs facettes. On distingue :
-la mémoire de travail ou la mémoire à court terme qui stocke les informations pour un temps relativement court.
-la mémoire déclarative ou la mémoire secondaire qui représente le processus d’apprentissage de l’information nécessaire pour une utilisation à long terme (pour les informations de nature verbale ou visuo-spatiale).
-la mémoire procédurale : non accessible à la conscience et qui possède un caractère automatique non verbalisable. C’est la capacité d’apprendre des actes moteurs et techniques qui ne peuvent avoir de base sémantique.
29
le stockage et la récupération d’informations concernant les expériences particulières localisables dans le temps et dans l’espace.
Les fonctions exécutives : C’est la capacité à résoudre les problèmes, à utiliser des concepts abstraits, à coordonner et à gérer des aptitudes cognitives ainsi que des
ressources. Elles permettent la formulation de stratégies, l’évaluation de leur utilité et la sélection de la meilleure pour résoudre un problème donné. Le fonctionnement exécutif comporte quatre opérations principales qui sont : l’anticipation, la planification,
l’exécution et la vérification. Ces fonctions permettent l’adaptation du sujet à des
situations nouvelles, notamment lorsque les routines d’action ou les conduites apprises ne suffisent plus.
L’attention : on distingue :
-L’attention soutenue ou la vigilance : c’est la capacité à soutenir l’attention sur un ou des stimuli précis et l’effort nécessaire au traitement de ce stimulus.
-La détection ou l’alerte : c’est la capacité à identifier un stimulus important.
-L’attention sélective : c’est la capacité à se concentrer sur un stimulus parmi d’autres.
-L’attention focalisée et divisée : elle se réfère au paradigme de double tâches.
Le déficit de la cognition sociale :
Vivre en société implique pouvoir mettre en place des stratégies de relation avec autrui. Pour cela, une compréhension de l’autre, de ses actions, de ses intentions, et même de ses pensées, est primordiale. C’est ce qui est appelé, au sens large, la cognition sociale, c’est-à-dire, l’ensemble des processus cognitifs (perception, mémorisation, raisonnement, émotions...) qui sous-tendent les interactions sociales chez l’homme, mais aussi chez les animaux sociaux, en particulier les primates (69). La première étape des processus plus complexes de la cognition sociale est la perception sociale. En effet, l’interaction avec autrui requiert la perception et la reconnaissance de ses mouvements et de ses actions. Chez l’Homme, elle se base surtout sur la reconnaissance
30
des visages et de la voix. Les anomalies des interactions sociales sont au cœur du syndrome autistique. Les systèmes neuronaux impliqués dans les processus cognitifs complexes qui sous-tendent le comportement social sont de mieux en mieux connus, et impliquent les cortex fronto-médians, les cortex temporaux, l’insula, le cingulum et les régions limbiques (34). En effet, il a été montré que les régions identifiées comme faisant partie du réseau du cerveau social sont impliquées dans la perception des mouvements biologiques, ainsi que dans les processus plus complexes de la cognition sociale, notamment la théorie de l’esprit et la mentalisation (35).
3.2.2. Les déficits cognitifs associés au spectre autistique :
Plusieurs hypothèses expliquent les déficits retrouvés dans le spectre autistique: 3.2.2.1. Les troubles des fonctions exécutives :
Ce sont des fonctions complexes, qui permettent l’adaptation aux différentes situations. Elles comprennent la planification, la mémoire de travail, le contrôle des impulsions, l’inhibition, la coordination, l’initiation et la programmation motrice.
Les fonctions exécutives sont sous tendues par les lobes frontaux. Elles peuvent être
perturbées par une atteinte frontale cortico-sous-corticale affectant les mécanismes de contrôle et de régulation de l’activité motrice, cognitive ou émotionnelle. Elles dépondent de l’intégrité de la région préfrontale (70).
Dans les troubles du spectre autistique, le comportement stéréotypé et répétitif, et les intérêts restreints peuvent être expliqués par les troubles des fonctions exécutives.
En effet, chez l’autiste, la planification et la flexibilité mentale sont déficitaires, contrairement aux capacités d’inhibition du sujet, qui sont plus souvent préservées (71).
3.2.2.2. La Faiblesse de cohérence centrale :
C’est un trouble de la perception visuelle. Les personnes avec un trouble envahissant du développement ont de grandes difficultés à avoir une vision globale des choses. Leur traitement de l’information est centré sur les détails (72). Alors que les situations d’interactions sociales nécessitent d’avoir de bonnes capacités de cohérence centrale, pour pouvoir comprendre leur
31
implication et s’y adapter. Cela induit une anxiété sociale, et peut provoquer des troubles du comportement, causés par le fait que le sujet ne comprend pas ce que l’on attend de lui.
3.2.2.3. Les troubles de la cognition sociale:
a/Déficits en théorie de l’esprit: La théorie de l’esprit concerne la capacité d’attribuer des états mentaux à soi-même ou aux autres, ainsi que d’utiliser ces attributions pour comprendre, interpréter et prédire le comportement et les actions d’autrui. Des déficits en théorie de l’esprit ont été mis en évidence chez les personnes avec autisme (73). Ainsi il apparaît que 80 % des autistes échouent aux tests simples de fausses croyances (évaluation de la théorie de l’esprit).
b/ La perception des visages et des émotions: La possibilité de comprendre l’état émotionnel d’autrui constitue un aspect central de la cognition sociale. Sur le plan fonctionnel, cette capacité permet à chacun d’adapter ses comportements en fonction des signaux et des réactions renvoyés par l’interlocuteur. Une mauvaise interprétation des émotions d’autrui, ou une mauvaise
communication de son propre état émotionnel entraîne une altération des relations aux autres, avec pour conséquences des difficultés d’intégration dans les groupes sociaux. Dans la recherche des déficits sociaux associés à l’autisme, l’étude de la perception des visages a suscité un intérêt particulier. Ces études ont mis en évidence des anomalies dans le traitement des visages ont chez les personnes avec autisme. Ainsi, des études comportementales ont montré des déficits dans la reconnaissance des visages (et non d’autres types de stimuli) chez des personnes avec autisme (74), (75).
c/Défaut de prise en compte de l’environnement: Chez le sujet avec trouble envahissant du développement, les relations de cause à effet ne sont pas toujours évidentes à saisir, et ce d’autant plus qu’il y a un retard mental associé.
3.2.2.4. Les troubles de la communication : Chez les sujets avec troubles envahissant du développement, on retrouve fréquemment des difficultés qualitatives de la
communication, verbale et non verbale. Concernant la communication verbale, on retrouve des troubles du langage réceptif (troubles de compréhension de la consigne verbale), mais aussi des troubles du langage expressif (troubles de la pragmatique du langage, et d’écholalie immédiate ou différée).Le sujet ne pouvant verbaliser, il utilise un comportement pour signifier qu’il est mécontent, inquiet ou triste.
32 3.3. Les déficits nécessitant une remédiation
Il existe une relation étroite entre les déficits cognitifs et les habiletés fonctionnelles et sociales. La relation est forte avec la mémoire déclarative car les tâches de la vie sociale, professionnelles et indépendante exigent la capacité à apprendre de nouvelles informations et à les utiliser de façon adaptée. Il en est de même pour les fonctions exécutives qui entrent en jeu dans la résolution de problèmes du quotidien, la manipulation d’informations stockée en mémoire, la planification et la flexibilité mentale (76). Le fonctionnement social met
essentiellement en jeu la mémoire déclarative et la vigilance ; le fonctionnement professionnel demande la mise en jeu des fonctions exécutives, de la mémoire de travail, de la mémoire déclarative et de la vigilance (76).
3.4. Efficacité de la remédiation cognitive :
La remédiation cognitive a pour but de réadapter certaines capacités cognitives et non de modifier les processus de raisonnement que possèdent notamment, les patients souffrant de psychose. L’objet de la remédiation cognitive n’est pas la stratégie comportementale adaptative situationnelle mais vise à réhabiliter en amont le déficit cognitif qui génère des
dysfonctionnements comportementaux.
La remédiation cognitive est un outil supplémentaire avec les traitements psychotropes et la psychothérapie, elle est destinée à compléter leurs effets. Ces trois modalités de traitement agissent en effet à des niveaux différents (77). La remédiation cognitive a été développée pour diminuer les déficits cognitifs ou pallier leurs conséquences par le développement de
compétences alternatives. Elle repose sur l’emploi de procédés rééducatifs. L’objectif de la remédiation cognitive est concret. Elle est en effet destinée à favoriser une réinsertion sociale ou professionnelle, en s’appuyant sur la variable intermédiaire que constituent les performances cognitives.
33
thérapeutiques novatrices s’inscrivent dans ce concept de remédiation cognitive car elles ciblent les déficits sociaux et cognitifs. Elles suscitent l’intérêt des psychologues prenant en charge ces enfants car il s’agit d’approches développementales qui se veulent complémentaires d’autres approches, élargissant le champ d’action des approches éducatives (ou comportementales) recommandées par la Haute Autorité´ de santé (HAS). Elles utilisent des outils de médiation variés (notamment le jeu ou le support informatique) et ciblent, entre autres, l’inhibition, la flexibilité mentale ou encore la reconnaissance des émotions (78).
3.5. Programmes de remédiation cognitive:
3.5.1. La neurocognition, on distingue:
3.5.1.1. Cognitive Remédiation Therapy (CRT) : La CRT a été conçue en Australie par Delahunty et Morice (79). La CRT est constituée de trois modules « Flexibilité cognitive », « Mémoire » et « Planification ». La mise en œuvre de l’ensemble du programme nécessite trois à quatre mois. Deux à trois séances hebdomadaires, d’une heure chacune, sont préconisées. Les séances sont individuelles. Elles sont centrées sur la réalisation d’exercices papier crayon de complexité croissante. Des tâches à domicile sont proposées à la fin de chaque séance.
3.5.1.2. RÉHAbilitation COMputérisée (REHA-COM®) : REHA-COM® est un programme germanophone de remédiation cognitive assistée par ordinateur. La validation a impliqué les modules suivants : «attention/vigilance, mémoire de travail verbale, apprentissage verbal et raisonnement/résolution de problème ». Des modules non validés concernent d’autres fonctions cognitives. Le niveau de difficulté des exercices proposés augmente progressivement au cours du traitement.
3.5.1.3. Remédiation cognitive pour la schizophrénie (RECOS) : Le programme RECOS a été développé en français par Vianin et ses collaborateurs (80). Les séances de traitement sont individuelles. La particularité de RECOS réside dans le fait que seules les fonctions déficitaires sont entraînées alors que les autres programmes entraînent systématiquement toutes les fonctions généralement déficitaires. Avec RECOS, un plan de soin est établi pour chaque patient après une évaluation neuropsychologique spécifique. Les modules de RECOS sont au nombre de six : « mémoire verbale, mémoire et attention visuo-spatiales, mémoire de travail, attention sélective, raisonnement et vitesse de traitement ». RECOS associe l’utilisation d’exercices papier-crayon et
34
d’exercices informatisés. Le fait que chaque exercice sur ordinateur comprenne dix niveaux de difficulté permet, d’une part, d’adapter le niveau de départ au profil du patient et, d’autre part, de pouvoir bénéficier d’une grande progressivité. Les exercices informatisés sont toujours précédés par des exercices papier-crayon.
3.5.2. La cognition sociale, les programmes disponibles sont:
3.5.2.1. Integrated Psychological Treatment (IPT): (81) Programme intégré de thérapie
psychologique. L’IPT est un programme suisse allemand, Il associe une remédiation cognitive non spécifique et un entraînement des compétences sociales. L’IPT implique une prise en charge groupale. Généralement, les séances durent de 45 à 90 minutes. Deux à trois séances par semaine sont proposées pendant une durée de quatre à neuf mois. L’IPT est composé de six modules de traitement dont la complexité est progressive. L’ordre des modules est le suivant : «
différenciation cognitive, perception sociale, communication verbale, compétences sociales, gestion des émotions puis résolution de problèmes interpersonnels » (82), (83).
3.5.2.2. Remédiation des troubles de la théorie de l'esprit (ToMRemed): (84) ToMRemed est une technique de thérapie en groupe qui porte sur deux types de matériel : les extraits de films et le récit d’expériences vécues rapporté par les patients. Le programme ToMRemed comprend douze séances d’une durée moyenne de deux heures. Il se déroule sur trois mois environ. Le nombre de patients idéal pour une séance est de six. Les séances sont animées par deux thérapeutes formés à la technique. Chaque séance comporte deux temps: un premier temps de travail sur les
expériences de vie rapportées par les patients et un deuxième temps de travail sur les extraits vidéo. Ce programme permet la recherche et la sélection des indices sociaux utiles, des stratégies de raisonnement, l'intégration de la logique intentionnelle et le renforcement des stratégies ainsi que leur utilisation dans la vie quotidienne.
3.5.2.3. Le programme GAIA: (85) C'est une thérapie individuelle ciblée sur les troubles de la reconnaissance des émotions faciales et plus spécifiquement les émotions suivantes: la colère, la joie et la tristesse. Elle se déroule sur dix séances et comporte trois séances hebdomadaires, deux séances d'une heure avec le thérapeute, et une séance de transfert que le patient réalise seul dans son environnement quotidien, soit un total de trente séances. Les séances sont organisées en trois phases distinctes: séances d'exercice sur photographies, séances d'exercice informatisés et
35
3.5.2.4. Le programme SCIT: (86) (social cognition and interaction training).C'est un programme en cours de validation en langue Française, ciblant les interactions sociales. Le programme SCIT comporte trois phases: une phase d'entraînement de la perception des émotions, une phase d'interprétation de situations d'interaction concrètes et une phase de synthèse et de mise en
pratique. Le SCIT est proposé à un groupe de huit participants, les séances sont animées par deux thérapeutes formés à la technique. Il comprend au total 20 séances d'une durée de 45 à 60
minutes. Il a pour but d'expliquer le rôle social des émotions, l'amélioration de la reconnaissance de émotions, de comprendre le saut aux conclusions...Ce programme est en cours de validation en langue Française.
3.5.2.5. L'entraînement métacognitif (EMC): Il a été développé par l'équipe de Steffen Moritz en 2007. L’objectif principal de cette thérapie est de rendre les patients conscients de leur biais cognitifs et de les leur faire prendre en compte dans leur fonctionnement au quotidien.
3.6. L'UNITE « CRISALID »
Le centre hospitalier inter départemental de Clermont a créé en 2009 un centre de jour intersectoriel de remédiation cognitive et de réhabilitation psychosociale. Il s’adresse aux personnes adultes souffrant de troubles psychiques chroniques stabilisé -notamment
psychotiques- et à leurs proches résidant dans l’Oise. L’objectif de ce centre est de proposer une prise en charge personnalisée centrée sur l’amélioration des troubles cognitifs : neurocognitifs (mémoire, attention, raisonnement) et cognitions sociales (perception des émotions,
compréhension des intentions d’autrui...). Il offre une prise en charge complémentaire et spécifique pouvant aider à améliorer la qualité de vie et l’autonomie de la personne.
Il permet également l’apprentissage de connaissances (pathologie, traitement,
entraînement aux habiletés sociales, équilibre nutritionnel, hygiène de vie) et d’un savoir-faire dans la gestion du quotidien (techniques de résolution de problèmes).
Une prise en charge contractualisée est proposée en fonction d’une évaluation initiale précise des déficits et des compétences, en accord avec l’objectif de rétablissement de chaque participant.
36
d’éducation thérapeutique et de remédiation cognitive (neurocognition et cognitions sociales) en individuel et/ ou en groupe:
L'éducation thérapeutique: il existe plusieurs modules: 1- Module équilibre et nutrition (MODen);
2- Module d’information aux patients sur les symptômes, les traitements, l’hygiène de vie, les habiletés sociales (MODip);
3- Module d’information aux familles (MODif): C'est le programme "PROFAMILLE". La remédiation cognitive: les programmes suivants en remédiation cognitive sont
dispensés:
1- Cognitive Remédiation Therapy (CRT);
2- Remédiation cognitive pour la schizophrénie (RECOS);
3- Integrated Psychological Treatment (IPT);
4- Remédiation des troubles de la théorie de l'esprit (ToMRemed);
5- Le programme GAÏA;
6- L'entraînement métacognitif (EMC);
7- Le programme SCIT (social cognition and interaction training).
Après avoir décrit les données de la littérature concernant les troubles du spectre autistique et leur prise en charge en remédiation cognitive, nous allons décrire le parcours de soins de Thomas, depuis sa naissance jusqu’à son orientation sur l’unité CRISALID.
4- CAS CLINIQUE
4.1. Eléments biographiques :