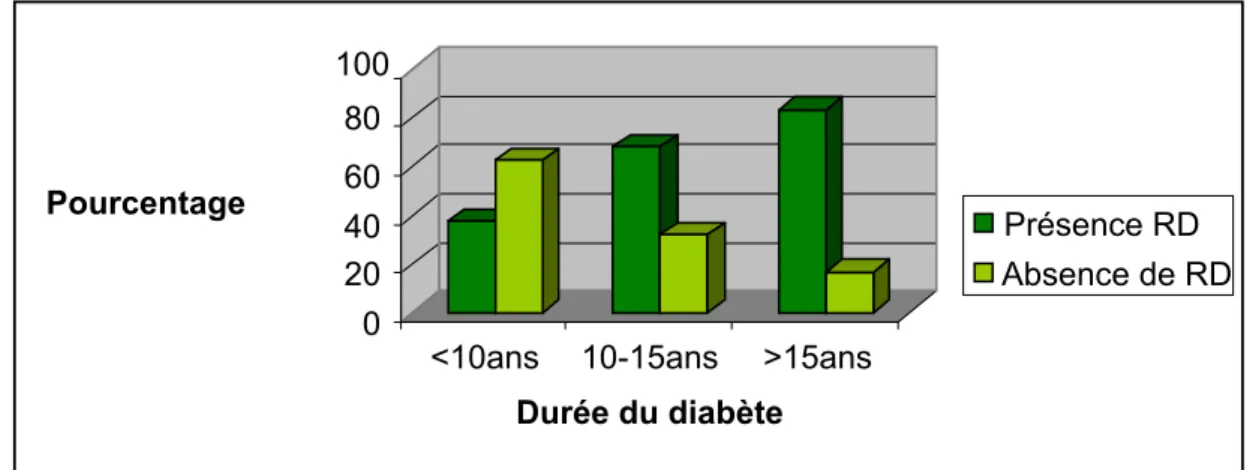
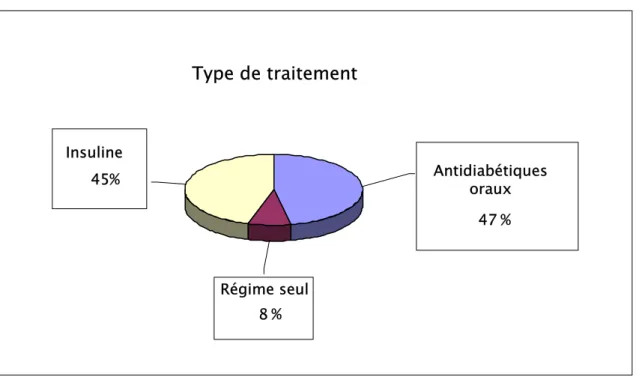
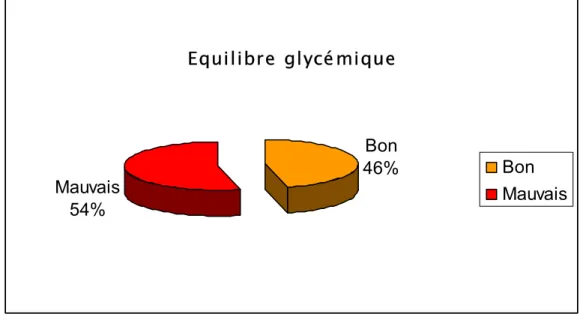
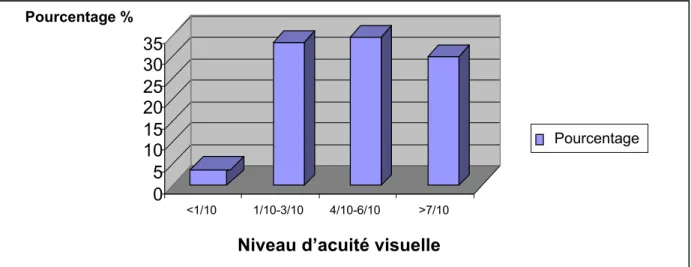
Retinopathie diabétique a Marrakech : aspects épidémiologiques
Texte intégral
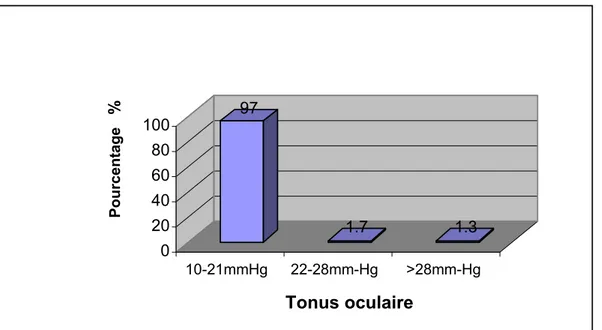
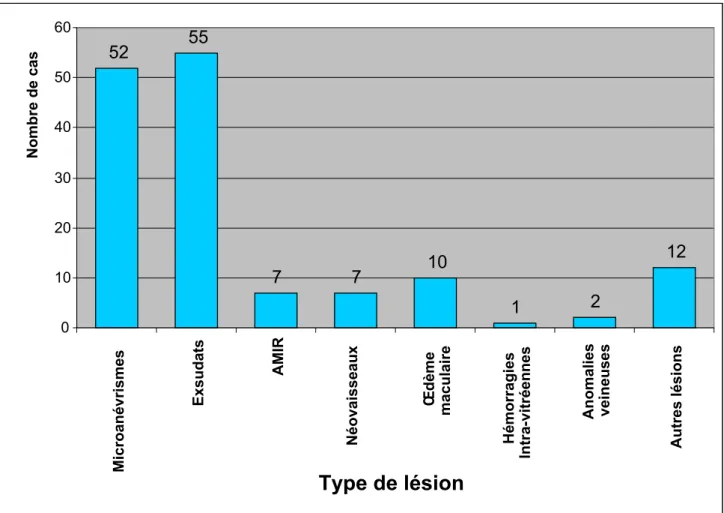
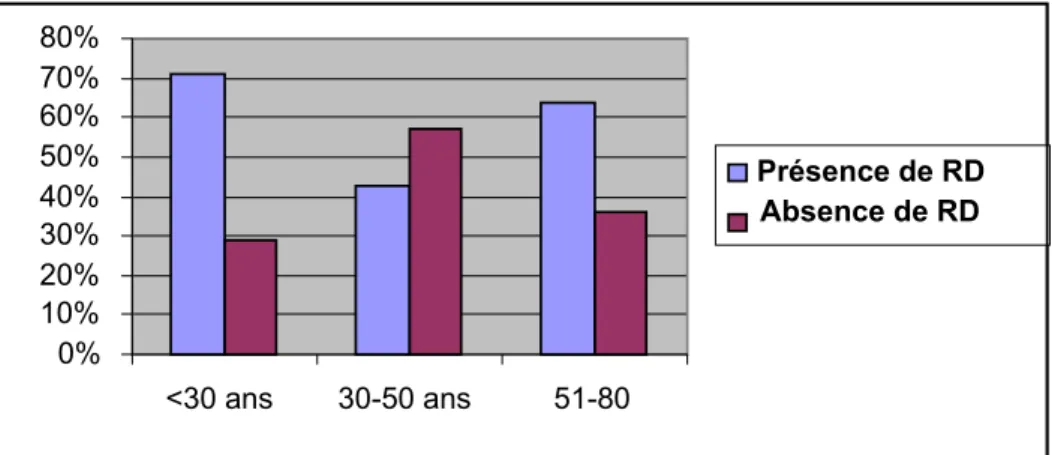
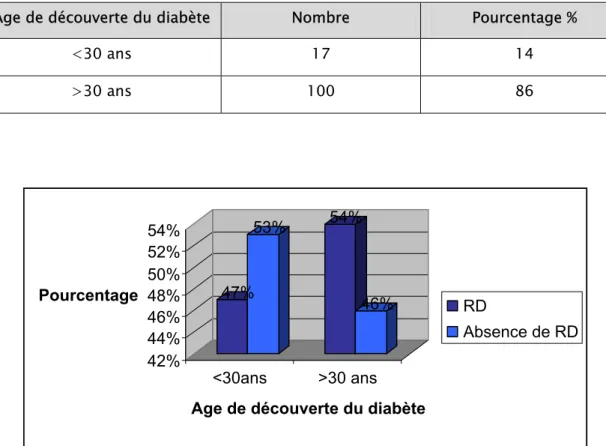
Figure


Documents relatifs
Ce n’est pas totalement sûr car, bien que la mutation du récepteur du TGF β de type II favorise la proli- fération cellulaire : (1) celle-ci a un rôle « consolidateur » sur
Même si les sujets ayant un syndrome de Lynch n'en ont pas été clairement exclus, il est très peu probable que cette réserve ait pu interférer avec leurs résultats
Adjuvant therapy with fluorouracil and oxa- liplatin in stage II and elderly patients (between ages 70 and 75 years) with colon cancer: subgroup analyses of the Multicenter
D’un point de vue statistique, on peut considérer ce délai comme le délai au-delà duquel la surmortalité liée au cancer (taux de mortalité en excès) s’annule durablement, ce
Cette recherche confirme le corpus actuel de connaissances entourant l’ex- périence de retour au travail chez les survivants du cancer et cimente l’importance des concepts
Cet article décrit les avantages d’une éventuelle transition du rituximab intraveineux au rituximab sous-cutané, dans le but de réduire le temps que les patients
Sélection des études Priorité accordée aux études cliniques randomisées contrôlées évaluant l’effet du yoga sur différents symptômes susceptibles de se
(3) de proposer un nouveau matériau composite, qui apporte des améliorations de la tenue à la corrosion, tout en conservant une bonne résistance mécanique.. Ce mémoire est