HAL Id: dumas-01136541
https://dumas.ccsd.cnrs.fr/dumas-01136541
Submitted on 27 Mar 2015
HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Évaluation du suivi du contrat de bon usage du
médicament grâce à la réalisation d’audits au Centre
Hospitalier Universitaire de Grenoble
Mathilde Sallée
To cite this version:
Mathilde Sallée. Évaluation du suivi du contrat de bon usage du médicament grâce à la réalisation d’audits au Centre Hospitalier Universitaire de Grenoble. Sciences pharmaceutiques. 2010. �dumas-01136541�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SICD1 de Grenoble :
thesebum@ujf-grenoble.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/V2/leg/leg_droi.php-~1111111,
(111111mrn
111(~!
UNIVERSITE JOSEPH FOURIER FA CULTE DE PHARMACIE DE GRENOBLE
Année: 2010 N°: ';/-
0
J,
b
EVALUATION DU SUIVI DU CONTRAT DU BON USAGE DU
MEDICAMENT GRACE A LA REALISATION D'AUDITS AU CENTRE
HOSPITALIER UNIVERSITAIRE DE GRENOBLE.
THESE
PRESENTEE POUR L'OBTENTION DU TITRE DE DOCTEUR EN PHARMACIE DIPLOME D'ETAT DE DOCTEUR
Mathilde SALLEE
Née le 8 mai 1986 à Privas (Ardèche)
Thèse soutenue publiquement à la faculté de Grenoble le 5 Juillet 2010 Devant le jury composé de :
Président de jury: Pr Jean CALOP, Pharmacie Clinique, PU-PH
Directeur de thèse : Dr Isabelle RIJ;:U, Professeur Associé Qualitologie, Responsable Qualité Circuit des Médicaments
Membres: Dr Luc FORON!, Docteur en pharmacie Dr Jean Paul BRION, Praticien hospitalier
M. Jean Marc GRENIER, Directeur des Soins Infirmiers
La faculté de Pharmacie de Grenoble n'entend donner aucune approbation ni improbation aux opinions émises dans les thèses ; ces opinions sont considérées comme propres à leurs auteurs.
1
-UNIVERSITE JOSEPH FOURIER FACULTE DE PHAR1v1ACIE DE GRENOBLE
A1mée: 2010 No:
EVALUATION DU SUIVI DU CONTRAT DU BON USAGE DU
MEDICAMENT GRACE A LA REALISATION D'AUDITS AU CENTRE
HOSPITALIER UNIVERSITAIRE DE GRENOBLE.
THESE
PRESENTEE POUR L'OBTENTION DU TITRE DE DOCTEUR EN PHARMACIE DIPLOME D'ETAT DE DOCTEUR
Mathilde SALLEE
Née le 8 mai 1986 à Privas (Ardèche)
Thèse soutenue publiquement à la faculté de Grenoble le 5 Juillet 2010 Devant le jury composé de :
Président de jury: Pr Jean CALOP, Pharmacie Clinique, PU-PH
Directeur de thèse: Dr Isabelle RIEU, Professeur Associé Qualitologie, Responsable Qualité Circuit des Médicaments
Membres : Dr Luc FORONI, Docteur en pharmacie Dr Jean Paul BRION, Praticien hospitalier
Evaluation du suiv;-,dw~ntrat de BrnH,J-sa-gG4f,~r;;ièdicaments grâce à la réalisation d'audits au Centre
Hospitalier Universitaire de Grenoble
UFR
DE PHARMACIE
-- ..
DE GRENOBLE
c:--nv1.;Ri;rTi: JOSl'.PH 1rnrn.L1•1t
lf4.CIJl;n: Dti: l'H A.ltM A(.'.)l; hl!'. GRE'.'fOllU!: [)0111.~~!l é(> la M~eoi :1~7QO LA TilO:-lCHE Î):)}\111 çhi la F~ILltê: 1fo:.t Io Pt'lfi::S!;ClU fül11{·~ GRILLOT
Vk:~ -Dll}~n-.ot Dir~çl~rrtl"',j> I:mk~ ; M1:i~ [,\l"'ig.e 1" J{:OLl.Ji, An~ 2009-liUO
PROJifü;;;sF.-1:m; A L'lJFR Dl!: l'HAlfülACrn (!'i=l 7)
-BAKRC A:r.i:;o E'hi:r1m11dc G ~:..:!niIJU:: d lndustri.::Jle.. l-"illtl111k•.1k>:i. l'l Pr<.>::(>;li;i,
Phi!ri'lfl.Cl~IJ[i~I!.e~ { l .R)
llOr:MT.NDJRl. 'BllRMIHSl'llR
CAW!'
DF.COl.ï Iœn-T ..1.1.:l Cl"oimil:i lt1o:ir.gmiiqui:: (V,P .M. I
DROfJET ChriEtif!ll lmrn;ia.,dugil' J\fliJi~le; (GRE.PI - TIMC"1
])RÔUIIT Errummnd Mii.::n.1li'nl",f;io (G.\l.H_CJ}
P,1lrlc~ Bill'~l1i111:c tHP2 i l'Ll-P H)
GODJ~-RIDUÙT
-GRILU)T Rl'nJ!< Plmu;itDlc-gi~ -Myclllii.gl~ Mit:.li<:alf> (Diu:fil.l:r UFR. I LA.PM, f>IJ •
Pfl)
1 ,!( NORM."o.Nfl 1<::~11 J.œ l;ig&nim~ l'.cllu~~ire, 111 il),li!lr~1ji..i~ (Th~r~;i;. TlYIC)
Erk Chi1ni::; An~lyli<:ll~ (D_P.M.)
S.tvt·, M lc:11d Biac...'iirr_k -JJ~(.(;~bou lnf:i..:: (TA.Il, l'U-P H) RTBl"OT
ROUS~EL
WOli ~:~<;-1 L~.I K\li'E l1~1\iô- T'h111mooati:clm.i~ (D.P.M.}
-;---= c,, .. _---'~--~ ;;O:E.valnation du suivi du Contrat de Bon Usage des médicanmntsgrâce à la rôalisat;;;m d'<<u<lits aJ.FCentre Hospitalier Universitaire de Grenoble
: r.-!:-t-1) :. L t l
UFR
UNIVERSITE
J:n-_D_E _PH_A_R_M_AC_,..,!_E
_JOSEPH
fOURIE~ ~
DE GRE NOSLE
~;Cf~'NCF:: .. 11-:CH'l(Jl .. C·Gll:' ~./,.'f 'F.,PROFESSEUR. E:MERITE (N=l)
llAVll'.R
RIEU
TROLTLLER [ubllc 1-i'-~)lri:::e
Q'dD.ÜtoLC'!,<k (l'r~tl>i~a Alklc:~ • CU(..")
l\'.'ll'lt~ Putl~ {?rn.tfoiG:n ffosµitalii=r-CHU)
PROFE$'5I:U:R ,\GlltGP. (l'RMl} L'°'.'l-1} GAUCHARfl
Cl u..: : U!:llJ:tt Jl~~r>-tt,,i.cr Un.i•fCCTliroin;:
Jlll')l ; l}\';i=:or.1101: "" L'l=mim:du1Jic M<>l..'.>.:.ok.ilX'
.llfl : l::IYJ!O:Ù1= Ji::-C,~i(T]J'i1rli.::il11~~ .f!.e~ir.21lL1h.: ...i. C'.a.-iJiuy3:;;::u~h ~
IAB : J..:i~L1JJ1 Alli~rt furm~~!
L.llFA : L.!oC>f<Mll'O de füll'!::;l)J'gi!ti~·J~ F.:>ndrrm.-n..,.,1,," '~]lf'liq1.;..
L{'IB -uiJOT~lnir< cl• C l-irn'" 1 ""'S".nlqi:.• d 1;!.j"ID!.'~
LR : Laoora;:{!-Jr~ d~~ &>.diD ph~rmij;;i;onriq1'<'~
l"AST: J'::>-~rn;szur P..s1ooic ~ 'L'œl(l!E ~~:ticl
P'RAC ; P~V-Jr .. \gr%!"
l:Y HCI: 'JIJ:t ~f VL"\15 Hol'. Ççl1 lr1om"I ;,,,,,
\.fil'I iij<M 1~ fl~/O!llUIW
Chi1~ic Q).l'.~L)
·---Evalnatîmrdu suivi du.C@ntmf;.d;;d~Gn~Lfsage des médicaments grâce à la réalisation d'audits airCrmtre · Hospitalier Universitaire de Grenoble
(.,1,,111111 ,
UFR
DE PHARMACIE
DE GRENOBLE
UNIVERSlTE
J
'Q
JOSEPH
~bUFJER ~
-:· ..
. )f.'.JS[\C:!:ncr:i::-.iGL0liE.~A~ff~. ____ ,,,,_l.1\1\'ERSTTE JOSEPH Fül.JRJER FACULTE. DE l'HARMACLE DE G.R..&NUDLE
Dcrn~b~ de fa 1frooi J &700 LA TRONCHE
DoyM (Io la Ei°a~uJ."!_: Mme l~ l'rofu;;;cllf Roo~~ G.RlLLOT
Vîi::e -J)cyl:r. ~I Dh,;;l~~r ut« l:ltu 'b : M 1t11' 'F.clwii;~ 'lfl(.(IT .LR Année 2009-2010
MAITRES DE C01'"FERE~CES l)J?. PH" A Rl\fACfF.· (n = '.U)
AUH;IU:.RT ALLllf'lIT BATA'.'IDUŒ. BllET()l'\
KltlA NCON'.MA TWOLLET
lll)t)AVOV.'I. Sl'AN'O CA.VAll,Lt~ ŒOIS~ARD DELETR.\Z-DE.LPORT E. J)f7.MF.TL! ,JERS Vl;lR /l.fûR'f -MR.I:NJED. GEZ!!: (;E.R.'\U GJ.LLY GROS5..ET mm:u Al'.'llNGF..R-fAVIER .TOYR.I:X-F'AURE l\ Rl\'fl llOK MOU HAM ADOl.
:l.toRA~[I
:1.CELO DI. Ll:MA Nrr:or ,r ,E rrtr(!RMAUR Pl.NE.!... 'RACHlDr RA'VF.1, RAYHU'f SOU A RD T ARBOURIECH VAî'>:HA VERB.EKE VIT.LET klptiim BŒ'l~ît Ç..<~il~ J~m i\na~ 1foolb Piœ·~ Luo Martin~ \.:brfaün~ Claire Arm11.èelk llaph~ Csth~ri11e Oltbi:rinc V~l<!riB L~bl'lla Ml:iri~ s~\; [)efüi Jezm-),fi!J'( ChTi!!tt:ll~ &,lwig.:: M~rin(> {.'jiIJJ.ilin~ W~lid /\1me Cminr.~ FkR·oiJm 'Niool1rn ~licilc Anr.iak
Pa.."a~ioolagic -M~okgic (L.A. P .. M.)
Phfil'llla:::[c Cli~iq ~~ (I'.iiE..'l.tA S TJ.MC-JMAG i MC L.:-PH} Ni.:;iitioll et f'lty;ic.la~c {LB.1:;'.A}
J3iu·,,~;~ Mo,1liii;:ulaini 1 îlinchi1idc {J..CJ.B- [ .. ·'i.l•)
Ficy~bl0'$i~ l']i ~nr1f><:OIC1Ri~ (1 fî'~)
ni~ph~·~iqu~ (ü v.n.c.n
Riolog~ C~lJQ]itiCll' el w!r.t.Lique <L.A.P. '.1.1}
l'Mnnaootclli:'lllfo (D.P.J.t} Droit l'hrnna~clltiqœ l:lit>>himi~ (L,B.F.A.) J.Jlol<!ch&wk1g'm (! .H,$,) PbiL<"JtL."t':~tl't;;hnk. (t> 1' .M.) Mii::roblL1ki;.oi~ (i;,V .!].(:,[ •' ).~Çl).l'ff} CŒmk 'OWrnpeuliqlJO;! {D.P.M .) C:IÏŒÎC Anul>•Liq u ~ \0 !>.M.) Otim[.;: Anul~1Îl]UU {D .P.M) Bioclii1LIÏC (L.B.F.A) Phi.'.~k.log ic-Pllan.ne.colcgic (HP2.) r;1eile>g,i~ V~~:ala m Jl..'11!miqu~ {L.C..B.M} Cr)j:!.~&1':'lit;, M}·coloaic f'rémm1lc (LE.LA) Cl1im~ Tl!~r'ilprnL'.qoc (li.l'.M.)
Prububilil<i~ :B'·'"'1~1iwq1"2~ {!.t-:.C.A)
O.imk ü.r;gEm:{]L'I' ~,D.f' .M.)
Chimfo Orgooiqt1c f)).P.?>-1)
l'ii.r~~'.l<,]~i(> - Myco logk M~dice~ ({; lH 1 MCU-P'll)
Bim:h.îa:le (LC.tD) C~imie A na!.yt:iqru= {D.P .M.} t;liîn•i< A11~lyriqt:e {D.P'.M.) PJrnrrn;i.:::C.St'""~i~ (1). fJ Jvf) J3.iqlhysiqUI:' ( U. V .l l.C.I.) Chimîc mgcni.q~ (V,P .M.J
Ch.imic AaBiyliqœ (Y P l 'c.irrn ,\ ~iti;1!t l; JJF. D. f>.M.)
Evaluation du suivi du Contrat de Bon Usage•k1Frnédicaments'.[!!1àc.;;à fo_ x-;.S.·1!i~aüon d'audits au Centre Hospitalier Universitaire de Grenoble
lJFR
DE
PHARMACIE
DE GREl>JOBLE
COLLE I'k.rro Emm .. rruel
GOU.BJER Lour~üoo A'fl!:.lt{~ -S) i't.Tilll ;\ Tilll AlliK All\R Al'kK ELllZZOULT Samira SHETh'.H HA&..'\:A."ri Atnhb:i
MASMCTie RO'JS-J l\"JrCJ~ ijAPI:'>I Emil'.~
UN!\IERSITE
f
ïi
jQSEPH rbURfER
-~
..
~"JE"'-·E~ î[1~·1w•1 0,..1,., ~1 .,. ""°"
._,o,., ·~· --- -""' "·~ .• 'l'hl ...-=-
·-l"lrnrmu.c~~ Q;(j('n.iquc l"lim:n:ni.cl~ Galêniqu~ k1o;:l>tb MJ.~~ 13M A:i;i,lai$ M~~L,;r lSM Pl:y;foJoeie. l'~ar-rn&Do'l<l.'31eA TER : Arracil!és Tarnrr.irai~~ d' 1 ·:~~~~n< ITif-"il "'' d~ R eçl:Jeri;l:te;
CHU ; 0.:.:11ru l'l!J,:iiLal '"' l ::it•;c,.iL~irc <.'rH : {7._ïJlri.: d 'lnn:1Vi11 ian. 4.."1 n.=.:1;.lr'êi~
bJ'M" · Dè':JnfW:nctlt ~c PhMcin~o;:hi:mic .\loloo.ilw~
H11 : L_,.1;L:'(:>.ii.. 1.1h:--::-.111f1alt1DlocJ'°' Ri.:~l~1tiirc i.:L ( :ar.:lin•'\"::i.<..:uh1fr~
lAH : I"..;! JL. Alha:rl rli:M"miuL, i':l!nl"l.! de R~c:t-~;:b~ « 0-.1:1>=..~~__.:e t':I'. Oit~~nê'~ :.c.
rn~ ' [T,:rilm 'k R;oll)J,ii~ Str11Ç~.1nilo
LAl':M , L>.,=luirc A;:o.;ikli.o11 d füU~J~Li:"" dt:• h•'."""'-••=<ionl>:n""
1,IlFA: l~OOraLah.: ;Ji.:; (1i(ll:nrJrt:;11i:p1t'! 'f1rn1bir~1;1ln el Ap11liq1!i~
T.CRM ; T.;1t•::m1t<:Ji~ (':~;mi~~ n iol~~~ dr~ M6t<r.1io:
LOB : Lab-Jrai;Jim ~ Chir.iid11orgmiquc ci BlMg,i~.
l. l~CA : 1.m.:1ntl"i:-"0
Ti.: I~ · 1 :..:1~111~i;; A5JY0
TII.!·
TTMÇ-ThtAÇ : r nbr<":o1ni"' Te::lmii;:ii. dç l 'lm1~~1h ~e li )..f~Ç M: rntian -::1 d~ Cc·Milim
· -:~-= Evaluation~dë,,,;1frvi·du Contrarde Bon Usage des médicaments grâce à la réalisatina: d'audits au Centnsc, c·. _ --- - - ---<; - =-Hospitalier Universitaire de Grenoble
Je tiens à remercier en tout premier lieu Isabelle RIEU, ma directrice de thèse, qui m'a proposé ce sujet et épaulée tout au long de cette année. Votre œil critique m'a été très précieux pour structurer et améliorer mon travail. Merci pour votre réactivité et votre dynamisme à chaque fois que je vous sollicitais. Que de week-ends passés à relire mon manuscrit ...
Je suis très reconnaissante à M. Jean Calop, professeur à la faculté de phannacie de Grenoble, de me faire l'honneur de présider le jury de thèse. Je remercie également les membres de mon jury de thèse M. Luc Foroni, M. Jean-Paul Brion et M. Jean-Marc Grenier d'assister à ma soutenance.
Mais les plus forts de mes remerciements sont pour Clem, Val etmes parents. En plus de me supporter dans des conditions « nonnales », ce qui n'est déjà pas une mince affaire, je le recomiais, vous avez su gérer mon caractère de «poux excité emplâtré ! ! » (dixit Clem) ! Merci pour la relecture de tout ce charabia !
Et pour tous ceux (amis, famille, collègues ... ) qui ne voient pas leurs noms sur cette page de remerciements, n'ayez crainte, je ne vous oublie pas! Merci pour votre aide, votre soutien tout au long de cette année !
Evaluation du suivi du Contrat d:ecB-011 Usage dmFfüér)Ïi.;a:1i1e>;Js grfwe-2: la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
Remerciements ... 5
Table des matières ... 6
table des illustrations .. -... 9
Table des abréviations ... 11
!
lntroduction ... 13 ~ Analyse bibliographique ... 15 2.1 Le monde de la qualité ... 15 2.1.1 Définitions ... ~ ... 15 2.1.2 Contrôle qualité ... 16 2.1.3 Assurance qualité ... 17 2.1.4 Management de la qualité ... 172.1.5 Suivi d'une démarche qualité ... 18
2.2 Pourquoi mettre en place une démarche qualité dans un établissement de santé? ...•...••..•..•.... 23
2.2.1 Qualité et le monde de la santé ... 23
2.2.2 Objectifs des démarches qualité dans les établissements de santé ... 24
2.3 Gestion de la qualité dans les établissements de soins français ..•...•...•••.•....•...•..•... 26
2.3.1 La gestion des risques par les établissements de santé ... 26
2.3.2 Modèle de Reason ... 30
2.4 Volonté gouvernementale : sécuriser le circuit du médicament ... 32
2.4 . .1 Circuit du médicament ... 32
2.4.2 Contrat de Bon Usage ... 34
_ _,.,J=;,v;1J<•dtio;Fhli.'BUivi du Contrat de Bon Usage des médicaments grâce ida rt>'alisation d' <tudit:0cc;;,u-~'ê:;;;ntî~""""' -Hospitalier Universitaire de Grenoble
2.4-.6 En France-... 41
2.4.7 EnEurope ... 45
.2.
M'atériels et méthodes ... 483 . .1 __ Audit de procéau1·e d'administration ... 49
3.2 Audit de traçabilité du circuit du médicament ... 51
_,1 Résultats ... 53
4.1 Audit de procédure d'administration ... 53
4.1.1 Résultats globaux de l'audit de procédure d'administration ... 53
4.1.2 Critère 3: Enregistrement des conditions d'exécution ... 55
4.1.3 Principaux médicaments pour lesquels la procédure d'administration n'est pas respectée. 56 4.1.4 Unité fonctionnelle (UF) ayant plusieurs dossiers non conformes ... 60
4.2 Audit de traçabilité du dr-cuit du médicament ... 63
4.2.1 Résultats globaux de l'audit traçabilité du circuit du médicament ... 63
4.2.2 Critère 1 : Prescription ... ., ... 65
4.2.3 Critère 3 : Administration ... 66
4.2.4 Principaux médicaments dont la traçabilité n'est pas conforme ... 67
4.2.5 UF ayant plusieurs dossiers non conformes ... 71
.2
Discussion-... 76§. Conclusion ... 97
z
Références Bibliographigues ... 99§. Annexes ... 105
8.1 Annexe A: Procédure de réalisation d'audits Contrat de Bon Usage PRESCRIP-PR0-010 ... 106
8.2 Annexe B : Procédure d'administration de médicaments DS.TS-PR0-033 ... 110
8.3 Annexe C : Grille de l'audit de procédure d'administration PRESCRIP-FOR-004 ... 115
Evaluation du sui.vid::rcêontrat de Rou,lJs-agg des:médicaments grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
8.4 Annexe D : GriHecde l'audiUraçalfülté du circuit des médicaments PRESCIP-FOR-005 ... 119
·~:'~"···"·~·"·" ;::. ;~•Evaluation du suivi du Contrat de Bon Usage des médicam.ents grâce à la réalisation ..:: 'i'.lHt~1ts·airCentre Hospitalier Universitaire de Grenoble
TABLE DES ILLU-STRATIONS
Liste des tableauxTableau 1: Résultats de l'audit procédure d'administration. Tableau 2 : Interprétation du tableau 1.
54 55 Tableau 3 : % de non-conformité des sous critères impliqués dans la non-conformité lors de
l'enregistrement des conditions d'exécution.
Tableau 4: Dossiers concernant l'administration de Tégéline® tirés au sort.
55 57 Tableau 5: % de non-conformité des sous critères impliqués dans la non-conformité des trois dossiers de Tégéline® lors de l'enregistrement des conditions d'exécutions telles que décrites par la
procédure d'administration (critère 3). 57
Tableau 6: Dossiers concernant l'administratLon d' Aranesp® tirés au sort. 58 Tableau 7: % de non-conformité des sous critè~es impliqués dans la non-conformité des trois dossiers
d' Aranesp® lors de l'enr-egistrement des conditions d'exécutions telles que décrites par la
procéElure d'administration (critère-3). 58
Tableau 8 : Dossiers concernant l'administration de Rémicade® tirés au sort. 59 Tableau 9 : % de non-conformité des critères 1 et 3 impliqués dans la non-conformité des six dossiers de Rémicade® tels que décrits par la procédure d'administration. 60
Tableau 10 : Dossiers concernant l'administration de médicaments onéreux tirés au sort dans le service
d'Hépato-Gastro 7B. 61
Tableaull: % de non-conformité des critères 1 et 3 impliqués dans la non-conformité des trois dossiers
tirés au sort dans le service d'Hépato-Gastro 7B. 61
Tableau 12 : Dossiers concernant l'administration de médicaments onéreux tirés au sort dans le service
d'Hépato-Gastro 7C. 62
Tableau 13 : % de non-conformité des sous critères impliqués dans la non-conformité des deux dossiers tirés au sort dans l'UF Hépato-Gastro 7C lors de l'enregistrement des conditions d'exécutions telles que décrites par la procédure d'administration (critère 3). 62 Tableau 14: Résultats de l'audit traçabilité du circuit du médicament.
Tableau 15 : Interprétation du tableau 14.
64 65 Tableau 16 : % de non-conformité des sous critères impliqués dans la non-conformité de la traçabilité
lors de l'acte de prescription. 65
Evahiatiun du suivi dlJ;Cv,mtrat-de Bnn,:Usa:ge des médicaments grâce à la réalisation d'audits an~Gmre Hospitalier Universitaire de Grenoble
Tableau 17: % de non-conformité des sous critères impliqués dans la non-conformité de la traçabilité
lors de l'administration. 66
Tableau 18 : Dossiers-concernant l'administration deiégéline® tirés au sort. 67 Tableau 19 : % de non-conformité de chaque sous critères impliqués dans la non-conformité de la
traçabilité des trois dossiers de Tégéline®. 68
Tableau 20 : Dossiers concernant l'administration d' Aranesp® tirés au sort. 69 Tableau 21: % de non-conformité des critères impliqués dans la non-conformité de la traçabilité des
trois dossiers d' Aranesp®.
Tableau 22 : Dossiers concernant l'administration de Rémicade® tirés au sort.
69 70 Tableau 23:% de non-conformité des critères impliqués dans la non-conformité de la traçabilité des onze
dossiers de Rémicade®. 71
Tableau 24 : Dossiers concernant l'administration de médicaments onéreux dans le service de
Rhumatologie tirés au sort. 72
Tableau 25 : % de non-conformité des critères impliqués dans la non-conformité de la traçabilité des
cinq médicaments de l'UF Rhumatologie. 72
Tableau 26: Dossiers concernant l'administration de médicaments onéreux dans le service
d'Hépato-Gastro B tirés au sort. 73
Tableau 27: Dossiers concernant l'administration de médicaments onéreux dans le service
d'Hépato-Gastro C tirés au sort. 74
Tableau 28: % de non-conformité des sous critères impliqués dans la non-conformité de la traçabilité des deux médicaments lorsqu'ils ont été administrés dans l'UF Hépato-Gastro C. 74 Tableau 29: Dossiers concernant l'administration de médicaments onéreux dans le service
d'Hématologie tirés au sort.
Liste des figures
Figure 1 : Diagramme de Farmer
Figure 2:Tableau de criticité des risques élémentaires Figure 3: Classes de criticité
Figure 4 : Sources de défaillances d'un système : modèle de Reason
75
28 28 29 30
Evaluation du suivi du Contrat-de Bon Usage;de<;cmédicamentsg~:fü;e ù l:: n';akisation d'audits au Centre-Hospitalier Universitaire de Grenoble
TABLE DES ABREVlATl-ONS
AF AQ : Ass_ociation Française pour l'Amélioration et le management de la Qualité AFNOR : Agence Française de NORmalisation
AFSSAPS : Agence Française de Sécurité Sanitaire de Produits de Santé ANAES : Agence Nationale d' Accréditation et d'Evaluation en Santé ANI: Associations Nationales d'Infirmières
ARH : Agence Régionale Hospitalière ARS : Agence Régionale de la Santé CBU : Contrat de Bon Usage
CHU : Centre Hospitalier Universitaire
CHUG : Centre Hospitalier Universitaire de Grenoble CLIN : Comité de Lutte contre les Infections Nosocomiales CME : Commission Médicale d'Etablissement
COMEDIMS : COmmission des Médicaments et Dispositifs Médicaux Stériles CP AM : Caisse Primaire d' Assurance Maladie
CRB : Centre de Ressources Biologiques CRI : Cellule du Risque Iatrogène
CRP : Cellule du Risque Professionnel CSS : Code de la Sécurité Sociale
DDASS : Direction Départementale des Affaires Sanitaires et Sociales DHOS : Direction de l'Hospitalisation et de l'Organisation des Soins
Evaluationcflti-sui ,:j ~:n-Cnntrnt-de Bon Usage des médicaments grâce à la réalisatio<t d2::n-tdits au Centf(}..;,_.~~---"--.. -··-~-:..,:,.;
-Hospitalier Universitaire de Grenoble
DM : Dispositifs Médicaux
DRASS : Direction Régionale des Affaires Sanitaires et Sociales
ENEIS : Enquête N-ationale sur les Evénements Indésirables liés aux Soins EUNetPaS : European Union Network for Patient Safety
EPP: Evaluation des Pratiques Professiom1elles FMC: Fomrntion Médicale Continue
GHM : Groupe Homogène de Malades GHS : Groupe Homogène de Séjour HAS : Haute Autorité de Santé IDE : Infirmières Diplômées d'Etat IN Ca: Institut National du Cancer
IP AQSS-: Indicateurs Pour l 'Amélioration de la Qualité et de la Sécurité des Soins MDS : Médicament Dérivé du Sang
NC : Non-conformité
NQA : Niveau de Qualité Acceptable
OMEDIT : Observatoire des Médicaments, des Dispositifs médicaux et des Innovations Thérapeutiques
OMS : Organisation Mondiale de la Santé T2A : Tarification à l' Activité
Evaluation du suivi du Contrahie ?.on Usage dc&c~L.~,ii-.-:,w,..,at::; .:srâce--à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
1 INTRODUCTION
Améliorer la sécurité des patients et la qualité des soins est actuellement le maître mot de chaque établissement de santé. Depuis l'ordonnance n°96-346 du 24 avril 1996 (1) portant réforme de l'hospitalisation publique et privée, les établissements de soins français doivent s'engager dans une politique qualité. Actuellement, sur le territoire français, cette politique qualité est définie par le Contrat de Bon Usage (CBU) et également par la certification HAS V201 O.
Toute démarche qualité doit être accompagnée d'un processus d'évaluation permettant d'évaluer la conformité du système aux exigences établies par les référentiels. A cet effet, les industries ont développé des outils d'évaluation dont les audits internes qui s'appuient sur la nom1e ISO 19011.
Dans de nombreux établissements de santé, compte tenu des moyens et méthodes à disposition, l'évaluation du respect du CBU n'est pas réalisée selon la méthode des audits qualité type ISO 19011. A ce jour, dans la plupart des cas, cette évaluation est basée sur la pratique d'audit de dossier-patient type audit clinique.
En quoi les audits d'évaluation sur dossier-patient constituent-ils un intérêt par rapport aux audits d'évaluation sur terrain décrits dans la norme ISO 19011 dans le domaine de la gestion de la démarche qualité mise en place dans le cadre du Contrat de Bon Usage? Comment faire évoluer une évaluation de la confonnité (évaluation par des audits de dossiers) vers une évaluation de l'efficacité (évaluation via des audits de terrain type ISO 1901 l)?
Dans une première partie, une analyse bibliographique sera réalisée afin d'expliquer le monde de la qualité à l'hôpital, la sécurisation du circuit du médicament et la mise en œuvre d'audits.
-""'"--FN.ahwioion-,J.u suivi du Contrat de Bon Usage des médicaments grâce à la-réalisation d'auditsflP C1.mtrt-._,c.:·
Hospitalier Universitaire de Grenoble
Puis nous comparerons les méthodes d'audits d'évaluation de dossiers-patients et les méthodes d'audits d'évaluation sur terrain à partir d'une étude sur le teITain réalisée en 2009 dans le cadre du suivi du Contrat de Bon Usage (CBU) au Centre Hospitalier Universitaire de Grenoble (CHUG).
Evaluation du suivi dtrContrat de-Ifo<H-,1Jsag€.des-::médicaments grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
2 A-NALVSE BIBLIOGRAPHIQUE
2.1 le monde de la qualité
L'objectif de cette partie est d'apporter au lecteur une connaissance globale des termes employés pour définir un système qualité.
2.1.1 Définitions
Selon la norme ISO 9000:2005, la qualité est (2):
«Aptitude d'un ensemble de caractéristiques intrinsèques d'un produit, d'un système ou d'un processus à satisfaire les exigences des clients et autres parties intéressées
».
NOTE : le terme qualité peut être utilisé avec des qualificatifs tels que médiocre, bon ou excellent.
Le concept qualité a bien sa place au centre d'une relation fournisseur-client. La qualité permet la formalisation d'un besoin exprimé en un produit ou service répondant aux exigences de ce dernier. Son but ultime est la satisfaction du client.
Ainsi, au cours du temps, ce concept de qualité a été développé par les industries, les entreprises de prestations de service et récemment les établissements de santé pour répondre aux besoins des clients. L'enjeu, pour toute entreprise, est la mise en place de moyens de production, de vérifications en cours de production, d'enquête de satisfaction sur le produit fini afin d'obtenir la satisfaction globale du client.
.,.~-,,c·--- , .-;Evaluation du suivi du Contrat de Bon Usage des médicam:ents grâce à la n~alisali(:,n d',audits tm Centre
Hospitalier Universitaire de Grenoble
Le tenne qualité repose donc sur deux points essentiels :
La connaissance de toutes les caractéristiques de l'activité; du processus, du produit.
La connaissance des besoins du client.
La qualité a pour objet de fournir un produit adapté aux besoins du client. L'objectif qualité est obtenu lorsque la différence qualité perçue/qualité attendue du produit est la plus faible possible.
Comme le spécifie la nonne ISO 9000 :2005 (2) dans la section Tennes et définitions, la qualité peut être évaluée « médiocre, bonne ou excellent », en mesurant les écarts entre les caractéristiques du produit obtenu et les caractéristiques du produit attendu. Ainsi pour tout fournisseur, l'objectif est d'atteindre un niveau de qualité excellent. Sa politique qualité, ses actions seront orientées dans le but d'atteindre cette excellence. Le concept qualité comprend trois composantes, qui seront développées par la suite : le contrôle qualité, l'assurance qualité, et le management de la qualité.
2.1.2 Contrôle qualité
Le contrôle qualité est la première étape dans la mise en place d'un système qualité. Pour cela, on définit un Niveau de Qualité Acceptable (NQA), c'est la «limite acceptable exprimée en pourcentage du niveau moyen de défauts que l'on trouverait en faisant un contrôle par prélèvement sur une série de lot ». Le NQA est défini pour chaque défaut en partenariat avec le client, cet accord client-fournisseur apparaît dans les spécifications qui citent pour chaque défaut le NQA défini. Une fois que les NQA sont déterminés, les défauts sur le produit sont recherchés. Le contrôle qualité pennet de vérifier que le pourcentage de défauts ne dépasse pas le NQA fixé.
Evulu;iti:un du suivi 1lu GH11üat +le Bo;YUsage des médi0aments-grâGe-à la-réahsati0ncd'-audits0at.F@en:tre ~ ~~-' ---""-=""~~----
·--Hospitalier Universitaire de Grenoble
niveau de contrôles souhaité. Puis, pour cette taille d'échantillon et selon le NQA défini, les tableaux de la nonne d01ment la décision à prendre (rejet ou acceptation du lot). Ainsi, le contrôle qualité pennet de décider si le lot est conforme ou non-conforme.
2.1.-3 Assurance qualité
L'assurance qualité met plutôt en avant un système de prévention des non-conformités, et non leur détection. Ce système est basé sur l'existence de procédures, instructions, documents mais aussi de techniques et savoir faire qui définissent toutes les conditions de travail afin d'obtenir un produit fini conforme aux exigences spécifiées.
2.1.4 Management de la qualité (3)
Le management de la qualité s'inscrit dans une politique de qualité, qui concerne toute personne participant à la réalisation du produit ou service. Le contrôle qualité et l'assurance qualité sont englobés dans le management de la qualité. Dans le management de la qualité tout est tourné vers la satisfaction du client.
Selon l'ISO 9001 : 2008, pour réussir le management de la qualité, l'entreprise doit adopter une approche processus.
L'Agence Nationale d'Aeeréditation-et-d'-E-valuation en Santé (ANAES) définit le processus comme « un ensemble plus ou moins complexe de tâches élémentaires accomplies par un professionnel ou un groupe de professionnels, faisant appel à des ressources (équipement, matériel, informations, compétences), destinées à obtenir un résultat donné».
Pour l'Agence Française de NORmalisation (AFNOR), «l'approche processus vise à adapter les différentes entités de l'organisme pour fonner une série de chaînes
Evaluation du suivi du Contrat de Bon Usagecdt:,~ médicamenls1.Fi1CG ~ faTéalisation d'audits au Centre Hospitalier Universitaire de Grenoble
d'activités homogènes et maîtrisables, regroupées en fonction de leur contribution au_x différents flux de création de valeur pour le client »
Voici la définition de la nonne ISO 9000 :2005, paragraphe 3-Terme et définitions (2): «ensemble d'activités corrélées ou interactives qui transfonnent des éléments d'entrée en élément de sortie» (§3.4.5)
L'approche processus crée une dynamique d'amélioration pour intégrer ensuite des références. Le processus est l'élément de base du système de management de la qualité. L'approche processus se place dans le cadre d'une démarche qualité, c'est un élément central de l'ISO 9001 :2008.
Un processus est une suite d'actions pennettant d'obtenir un résultat satisfaisant aux exigences du client. C'est une démarche dynamique. Le processus doit être maîtrisé, c'est-à-dire reproductible afin d'obtenir la satisfaction du client. Le processus doit également être amélioré. Les résultats obtenus doivent confirmer la volonté de mise en place de la démarche d'amélioration continue, les moyens et méthodes utilisés doivent tendre vers une meilleure prise en charge du patient (prestation de soins la plus adaptée pour chaque personne, dans le but d'obtenir le plus rapidement une amélioration de son état de santé; une diminution du temps de séjour à l'hôpital; une dispensation nominative des médicaments; plateau technique adapté ... ). Le but de l'approche processus est de mettre en place une progression durable et positive.
Pour optimiser une approche processus, les processus doivent être vérifiés par rapport aux objectifs planifiés et ils doivent être pilotés.
2.1.5 Suivi d'une démarche qualité
Evaluationo{lH-"Ruiviri<rL't-n1tratdeB0n Usage des-médicaments grâeeà la réalisa:ti011tl":11udits-au0Ger4r'8e""'"~"-"7~"-"''""°"r.; -
--Hospitalier Universitaire de Grenoble
L'audit (4) (5)
La nonne IS019011 (6) donne les lignes directrices pour l'audit des systèmes de management de la qualité et/ou de management environnemental.
D'après la nonne NF EN ISO 9000:2005 (2) dans sa définition des audits du système de management de la qualité, on distingue plusieurs types d'audits :
« [ ... ]
Les audits de première partie sont réalisés par, ou pour le compte de l'organisme lui-même pour des raisons internes et peuvent servir de base à une auto déclaration de confonnité de l'organisme
Les audits de seconde partie sont effectués par des clients de l'organisme ou par d'autres personnes pour le compte du client.
Les audits de tierce partie sont effectués par des orgamsmes externes et indépendants. Ces organismes, généralement accrédités, fournissent la certification ou l'enregistrement de la conformité à des exigences telles que celles de l'ISO 9001
[ ... ] »
D'après ces définitions, l'audit est une méthode pennettant d'évaluer un processus, la qualité d'un procédé, la qualité d'un produit, d'une procédure, d'un système .... un audit ne se résume pas à vérifier la bom1e application d'une procédure. Une démarche d'audit prend en compte tous les éléments du processus que l'on veut évaluer.
L'audit qualité définit par la nonne ISO 19011 pennet de vérifier que l'activité d'un établissement de santé, par exemple, répond aux exigences des procédures faisant partie de son système qualité ; il mesure un écart par rapport à une situation de référence. Le manuel qualité, rédigé par la direction, a pour but de présenter le système
Evaluation du suivi du Contrnt <le·i:~on Usage c1e1·H1a~dfoam;.):ffts grâcf' à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
de management de la qualité et ses pr.ocessus. Il permet à l'auditeur de connaître les engagements, les objectifs du système qualité qu'iî va évaluer.
L'audit n'est pas une inspection, c'est un outil d'évaluation du système qualité mis en place. Il permet d'évaluer l'efficacité du système mis en place et pas uniquement de mesurer la confonnité aux exigences. Il ne s'agit pas de diminuer les risques de non-conformité mais d'améliorer la perfonnance du système qualité mis en place. La nonne ISO 19011 décrit la réalisation des audits qualité. La problématique de l'auditeur peut répondre à la question : le système de management de la qualité est il pertinent au regard des exigences à satisfaire et des résultats obtenus ? Auditer un système de management ne se limite pas à vérifier la bonne application des procédures, ni à assurer que les enregistrements prévus sont établis et classés selon les règles. L'orientation de l'audit est entièrement tournée vers les processus et l'efficacité du système de management de la qualité. Auditer l'efficacité d'un système de management de la qualité passe par l'audit de processus.
Dans l'évaluation d'un processus l'auditeur examine les résultats obtenus par rapport aux objectifs fixés par la direction.
A partir des observations recueillies au cours de l'audit, un constat est établi. Ce constat met en évidence :
la/les confom1ité(s), la/les non-conformité(s), les écarts par rapport au référentiel.
l'évaluation de l'efficacité du système.
Ces observations doivent être analysées dans le but d'élaborer des actions correctives participant ainsi au processus d'amélioration continue, élément central de toute démarche qualité.
Dans le monde de la santé, la Haute Autorité de Santé (HAS) définit le tenne d'audit clinique «mesurer les écarts entre la pratique observée et la pratique attendue
Eva1uatio1Hlnsuivi du Contrat de Bon Usage des médicaments grâce à laréalisation d-:amh!iiJ ai.FGè"IltrnF-"
--Hospitalier Universitaire de Grenoble
concerne les pratiques: il peut porter soit sur l'ensemble. d'un processus de prise en charge du patient (ex. : prise en charge hospitalière des suicidants ), soit sur un thème transversal (ex. : le dossier du patient). Il peut également concerner l'organisation et les ressources de l'institution. Le plan d'amélioration découle des conclusions de l'audit clinique. Il est décidé et mis en œuvre par les professionnels de santé concernés puis, évalué. Lors de la mise en œuvre du pl-an d'amélioration, on distingue trois étapes : Ja création d'une dynamique de changement, la définition et le pilotage du plan d'action et la réévaluation de la situation (7), (8), (9), (10).
On peut distinguer trois objectifs d'un audit clinique:
audit diagnostique initial : connaissance et compréhension d'un fonctionnement
- audit d'efficacité: évaluer le niveau de confonnité des pratiques par rapport à un référentiel donné
- audit servant d'ai1alyse qm va pennettre de comprendre où se situe le dysfonctionnement.
Un audit clinique est réalisé à partir d'une grille de recueil. Selon le champ d'application de l'audit choisi, des critères d'audit sont établis et constituent la base de la grille d'audit. On associe à chaque critère une cotation (exemple : Oui, Non, Non Applicable). L'auditeur travaille à partir de cette grille. Chaque critère est jugé conforme ou non conforme à travers la cotation qui lui est attribuée. En fonction des résultats obtenus, des actions d'amélioration vont être proposées, mises en place et suivies (indicateurs, audits cliniques) dai1s le but d'ainéliorer la confonnité des pratiques cliniques aux référentiels choisis.
Evaluation du suivi dirContrat de BoRlJsag<;i <leS·ifltédicaments grâce àJa~réalisation d'auditsau·Centre - ' < ... .
-Hospitalier Universitaire de Grenoble
Pilotage du processus {3)
Le pilotage d'un processus, est lui-même un processus à part entière. Piloter un processus est indispensable dans toute approche processus. Il ne peut avoir lieu, que si les objectifs du processus sont clairement identifiés. Il pennet de :voir, par des indicateurs numériques dans la majorité des cas, si les objectifs ont été atteints.
Pour piloter un processus des indicateurs qualité sont utilisés. Ils permettent d'évaluer les résultats et performances du système qualité mis en place.
Ils sont de trois types :
perfonnance : ils permettent de mesurer le processus ; exemples : délai de réalisation d'un service, d'un soin ...
de résultat : ils pennettent de mesurer le produit ; exemple : quantification d'une activité, d'un soin ...
de satisfaction : ils permettent de mesurer la satisfaction du client ; exemple les enquêtes satisfactions concernant l'accueil dans le service déposées sur les tables de nuit des patients à l'hôpital.
Ils doivent être pertinents, simples à utiliser. S'ils sont pe1iinents et utilisés à bon escient, ils permettent d'avoir un rapide état des lieux, sur les projets qualité mis en place. Les actions correctives, ou l'amélioration continue de la qualité, peuvent être directement orientées dans les secteurs où les résultats ne correspondent pas à ceux attendus. Pour chaque indicateur, des objectifs doivent également être fixés. Par exemple, il est possible d'imaginer un indicateur portant sur le nombre de réclamations, l'objectif lié à cet indicateur serait de diminuer le nombre de réclamations de 5% dans les 3 mois.
'""''""'~', .. ---c~t "--:c:Evaluation du suivi du Contrat de Bon Usage des médicanœrrts grâce àJa~réali&'tl1':lm1~cttctuiJ±it~zu":€entr~="=~=~ = -'- - ·
Hospitalier Universitaire de Grenoble
2.2. Pourquoi -mettre en -place une démarche qualité dans un établissement de santér(ll), (12), (13), (14)
Différentes crises sanitaires sont à l'origine d'une mise en place d'un système de gestion des risques par les établissements de santé. Cette volonté de gestion des risques est le point de départ de programme qualité et sécurité des soins en établissement de santé par les pouvoirs publics. Puis peu à peu, cet esprit qualité s'est étendu à tous les domaines de la santé.
2.2.1 Qualité et le monde de la santé
Selon la HAS, «la qualité d'un système de santé augmente lorsque les soms prodigués sont aussi efficaces, sûrs et accessibles que possible, dans des conditions aussi équitables et efficientes que possible. » (13).
L'Organisation Mondiale de la Santé (OMS) la définit comme «délivrer à chaque patient l'assortiment d'actes diagnostiques et thérapeutiques qui lui assurera le meilleur résultat en termes de santé, conformément à l'état actuel de la science médicale, au meilleur coût pour un même résultat, au moindre risque iatrogène et pour sa plus grande satisfaction en termes de procédures, de résultats et de contacts humains à l'intérieur du système de soins».
En termes de qualité en santé, le patient est assimilé au client, avec cependant une particularité. En effet, le besoin d'un patient est avant tout une amélioration de son état de santé, c'est un service à part entière (13).
Les attentes et exigences des clients ne sont pas définies uniquement par ce dernier. Le client a une attente: amélioration de son état de santé mais il n'est pas capable d'exprimer ses besoins en qualité en matière de qualité technique des actes. De ce côté, c'est le prescripteur qui est décideur du meilleur traitement pour son patient.
Evaluation du suivi ducDm1:rat ,J,yfkm.-Usage des médicaments grâce à la réalisation d'audit&"~~11tre==-"-,_.4._.:~.._...;;...,.,.,,, Hospitalier Universitaire de Grenoble
Néanmoins, le point de vue_ du patient doit être évalué en tennes de qualité de la prestation reçue.
Il est également possible de définir trois autres clients dans une démarche qualité d'un établissement de soin (13):
Tous les pers01mels soignants extérieurs à l'établissement de santé, qm envoient leurs patients dans un établissement de santé.
Tous les membres du personnel de l'établissement de santé.
Les autorités de tutelles : Direction Régionale des Affaires Sanitaires et Sociales (DRASS), Direction Départementales des Affaires Sanitaires et Sociales (DDASS), Agence Régionale Hospitalière (ARH), HAS, Caisse Primaire d' Assurance Maladie (CPAM). Ce sont des clients externes. En 2010, l'ARH sera remplacée par l' Agence Régionale de la Santé (ARS). Tous ces clients ont des attentes et des besoins différents vis-à-vis de l'établissement de soin. Ainsi le système de management de la qualité doit englober toutes ces exigences et développer une démarche d'amélioration continue. Toutes les mesures mises en place afin de répondre aux attentes des différents clients, doivent avoir une répercussion positive sur la satisfaction du patient qui reste le client central dans une mise en place d'une démarche qualité dans un système de soin.
2.2.2 Objectifs des démarches qualité dans les établissements de santé
(14}, (15), (16)
Les démarches qualité concernent à la fois des aspects teclmiques et des aspects humains. En effet, afin d'obtenir un produit satisfaisant le client, des référentiels et des guides de bonnes pratiques ont été rédigés pennettant une production efficace (moins d'erreurs, moindre coût, délai court). Toute mise en place de démarche qualité demande un investissement, une motivation de tous les acteurs. Celle-ci est essentielle pour une
-l~r~ · .- Evaluation du suivi du Contrat de Bon Usagwcms médicamenü,,7rfoc;,; ;, ;;:i_ réalisation d'audits au Centre
Hospitalier Universitaire de Grenoble
Les démarches qualité ont été mises en place pour répo11dre à des problématiques de gestion des risques dans un premier temps. Dans ce but, les établissements de santé se sont organisés pour mettre en place des systèmes de vigilance. Par Ia suite, la mise en place d'Une démarche qualité dans les établissements de santé a été motivée part les nombreux dysfonctionnements présents dans de nombreux domaines. Des enquêtes ont été réalisées auprès de certains établissements -ayant déjà développé des démarches particulières. Leurs objectifs étaient d'aider l'ensemble des établissements à s'inscrire dans une politique de démarche qualité.
La mise en place de telles démarches apporte de nombreux avantages. Tout d'abord, les établissements de santé ont dû mettre par écrit toutes les démarches sanitaires entreprises. Puis, en élargissant à tout le domaine de la santé, des consensus de pratique clinique, de bon usage du médicament, de bonnes pratiques de dispensation, de bonnes pratiques de préparations ... ont été rédigés. Le but ultime étant d'uniformiser les pratiques avec pour principal objectif: l'amélioration de l'état de santé du patient. De plus, tous les professionnels de l'établissement de santé sont concernés par cette démarche qualité.
Il faut cependant tenir compte de quelques spécificités des établissements de santé, pour la mise en place d'une démarche qualité:
Les établissements de santé ont une structure généralement complexe mettant en jeu de nombreux processus
Comme vu précédemment, dans un établissement de santé, il y a différents types de clients ayant chacun des attentes différentes
Même s'il y a des activités différentes, des prises en charges différentes, des spécificités selon le médicament ou la chirurgie .. .l'approche processus pennet d'aborder chaque activité de 1a même façon.
Evaluation-<lu.suivi.d-.i.-ffontrat de Bon Usage des médicaments grâce à la réalisation-d'audits au Gcat.r•t·""-<·-- --· ''~--~';.; -- -·
Hospitalier Universitaire de Grenoble
2.3 Gestion de ia qualité-dans les établissements de soins français
Tout établissement de santé est exposé à de nombreux nsques (infection nosocomiale, iatrogénie médicamenteuse, erreur dans la prise en charge de patient. .. ). La survenue de ces risques ne garantit pas la sécurité du patient de façon optimale, est un surcoût pour l'établissement de santé, et freine parfois l'avancée thérapeutique. Le risque zéro n'existant pas, surtout dans le domaine de la santé, de nombreux établissements ont mis en place individuellement un programme de gestion des risques.
2.3.1 La gestion des risques par les établissements de santé (14) (17) (15) (16) (18} (19)
La gestion des risques est: « l'effort organisé pour identifier, évaluer et réduire, chaque fois-que cela est possible, les risques encourus par les patients, les visiteurs et les personnels » (17).
La mise en place d'une démarche de gestion des risques par certains établissements de santé est souvent le point de départ du développement d'une démarche qualité.
Une enquête sur les programmes de gestion de risques dans les établissements de santé a été réalisée en janvier 2001 par la Direction de l'Hospitalisation et de l'Organisation des Soins (DHOS) (20). Elle est sur la base du volontariat et concerne vingt-deux établissements de santé qui avaient déjà mis en place un système de gestion des risques, mais tous n'avaient pas le même degré d'avancement. Parmi les principaux objectifs du programme de gestion des risques, les items suivants revenaient le plus souvent:
com1aître les effets indésirables afin de prévenir au mieux leur survenue améliorer les circuits d'alerte et les réponses correctives suite à ces alertes.
Evaluation du suivi du Contrat Ù\'d~on Usage dt%HnédiGa:inents:grâce à la réalisatiund'audits-aueentre- - -- --~c Hospitalier Universitaire de Grenoble
Dans la plupart des cas, le programme de gestion des risques est défini par : définitions des objectifs
mise en œuvi:e d'actions pour surveiller les événements indésirables
validation des propositions d'amélioration de la gestion des risques en créant une structure transversale (groupe pluridisciplinaire au sein de l'établissement)
campagne d'information du personnel, pour quelques établissements il y a également un plan de fonnation du persom1el.
élaboration de procédures de signalement et d'intervention. développement d'outils: manuels, logiciels, procédures ...
mise en place d'indicateurs d'évaluation du programme (au stade d'expérimentation).
Cette démarche correspond tout à fait à la mise en place d'une démarche qualité : identification d'un dysfonctiom1ement : ici survenue du risque
élaboration de réponse : définition des objectifs du programme
mise en œuvre : rédaction de procédures, de fiches de détection des effets indésirables ...
évaluation du processus : l'exploitation d'indicateurs pertinents. Les résultats obtenus permettent d'orienter le programme et engage l'établissement dans une démarche d'amélioration continue.
Ainsi la nécessité de la mise en place de démarche qualité dans les établissements de santé a été initiée au départ par la réalisation d'un programme de gestion des risques. Par la suite, cette démarche qualité a été clairement définie et élargie à presque tous les secteurs d'un établissement de santé. Elle est rendue
Evaluation du suivi du Contrat de Bon Usage des médicaments grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
obligatoire par la certification HAS et le CBU. Actuellement la gestion des risques est une exigence à part entière de la certification V201 O. En effet le manuel de certification V2010 précise que «l'établissement évalue les risques et les hiérarchise selon une méthode définie et appliquée dans l'ensemble des secteurs d'activité ». Il existe plusieurs cartographies des risques possibles.
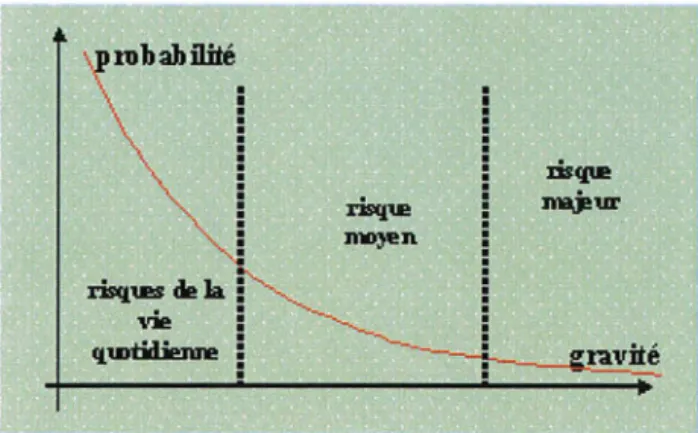
Le diagramme de Farmer est l'outil le plus couramment utilisé pour cela. Il permet de définir la criticité d'un risque (C) (gravité* fréquence).
Figure 1 : Diagramme de Farmer (2 1)
~'5 w 0 V-'! ""'-<D V3 :E w ~ :;;;; V2 '"" > 111
Evaluation du suivi du Contrat de Bon Usage des médicaments grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
Nivea u d u risq ue Accepté e11 l'état
olérab'.le st:ius
contrôle Inacceptable
C0011mentaîres Aucuine ad1on n'est à eillbreprendre
On don o.rganseruin suivl en terme de ge 'tiion du ri5que ré..-x!ue1
On don reiiuserla gjtuation et prendre des
l'JilE!'sures en réduction des risques
Figure 3: Classes de criticité (22)
Lafigure 1 représente la courbe de Farmer, elle exprime la probabilité de défaillance ou sa fréquence en fonction de l'intensité ou de la gravité des conséquences, souvent exprimée en nombre de victimes. Cette représentation permet de définir
- le domaine de risque majeur (de forte gravité mais très peu fréquent) - le domaine de risque moyen
- le domaine du risque de la vie quotidienne.
En travaillant avec le diagramme de Farmer, on peut définir trois zones de criticité (16) (comme nous le montre ci-dessus lafigure 2 et la.figure 3):
Cl : risque négligeable.
C2 : le risque existe mais il est maitrisé.
C3 : le risque doit être traité en priorité pour le ramener au moins en zone C2.
L' échelle de gravité doit être établie, elle comporte généralement cinq niveaux (d'après les tableaux ci-dessus).
La cartographie des risques est un outil de management de la qualité. Elle permet la détection à priori des risques. La hiérarchisation de ces risques permet d'orienter les
Evaluation du suivi du Contrat de Bon Usage des médicaments grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
stratégies d'action des établissements de santé. L'objectif de cartographier les risques est de suivre l'efficacité des actions correctives mises en œuvre (mesure d'indicateurs).
2.3.2 Modèle de Reason (23)
Le modèle de Reason est utilisé lors de la survenue d'un accident ou incident afin d'en comprendre la cause et de proposer des actions pour qu'il ne se reproduise plus (3).
Actes réalisés Encadrement
Procédures en contact avec le patient par les professionnels Précurseurs
psychologiques Management
général
Erreurs latentes
Erreurs patentes
Evaluation du suivi du Cnntm!; .. leJJ?Al Usage des médicaments grâce à la réalisation d'audits mrt:\;ntre Hospitalier Universitaire de Grenoble
D'après lafigure 4, les accidents et incidents coITespondent à une suite de défaillance du système. Il y a quatre types de défaillances :
les eITeurs humaines. Elles peuvent être évitables ou non, prévisibles ou récupérables
les erreurs techniques : dysfonctiom1ement ou non fonctionnement la déviance progressive
dysfonctionnements organisationnels.
Dans la prévention des risques, on remarque d'ores et déjà que l'on ne pourra jamais s'affranchir de l'eITeur humaine. Par contre, il apparaît possible de se concentrer sur les défaillances de l'organisation du système afin de diminuer l'occuITence des événements défavorables. Lorsqu'un événement indésirable, un accident, un incident se produit, le modèle de Reason ne met pas en évidence qui s'est trompé mais pourquoi et comment les défenses se sont révélées _inefficaces. Le modèle de Reason est donc un outil permettant-de travailler sur la diminution des événements défavorables. Il a donc un rôle important car il contribue à l'amélioration continue de la qualité.
Lors de la survenue d'un événement défavorable, les « trous » doivent être identifiés. Ils coITespondent à des points critiques du processus. Puis, il faut élaborer des propositions d'actions cotTectives, de mise en place de procédures, de plan d'actions afin qu'il ne se reproduise plus. Enfin, afin d'évaluer et de suivre les actions cotTectives, des indicateurs de suivi sont mis en place à chaque point critique.
Cette démarche est utilisée par de nombreuses entreprises, mais également par les établissements de santé français, et les autorités publiques (HAS, AFSSAPS) afin d'établir les grandes lignes des programmes de gestion de risque.
Ainsi, }'Agence Française de Sécurité Sanitaire de Produits de Santé (AFSSAPS) a mis en place une méthodologie pour rechercher les causes d'un incident ou d'un effet transfusiom1el grave en s'appuyant sur le modèle de Reason (23).
Evaluation du suivi du Contrat de Bon Uzage des médicaments gr5cc ;i la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
2.4 Volonté gouvernementale : sécuriser le circuit du médicament
2 . 4. 1 Ci r c u i t du m éd i c a m e nt Etapes du circuitdu médicament (24)
Le processus du circuit du médicament est un processus complexe (16), qm comprend de nombreuses activités laissant ainsi la possibilité à de nombreuses erreurs. A la fin du processus, il faut bien entendu obtenir la satisfaction du client mais surtout une amélioration de son état de santé. La grande règle de ce processus est « primum non nocere ».
Tous les personnels de santé concernés par le processus du circuit du médicament sont interdépendants.
La HAS a établi une fiche (24) décrivant l'organisation du circuit du médicament en établissement de santé. Quatre étapes ont été identifiées :
Prescription : acte médical. Elle est réalisée par le médecin
Dispensation : acte pharmaceutique. Pour les médicaments onéreux, la
dispensation est obligatoirement nominative. Etape où le pharmacien, joue
un rôle majeur, notamment dans l'analyse phannaceutique.
Administration :-acte infirmier.
Le suivi thérapeutique du patient.
La sécurisation du circuit du médicament est un élément du Chapitre 1 du décret concernant le Contrat de Bon Usage (CBU) (25). Le but de maîtriser chacune de ces étapes est avant tout pour limiter le nombre d'erreurs qui peuvent avoir un impact impo1iant sur le patient.
·---- .. Evaluation du .,;;1;;, i--dli'<'..2ontrat de Bon Usage des médicaments grâce à la réalisat1nn d'audits au Ce-i.Jbr.~ ... -· Hospitalier Universitaire de Grenoble
L'infomïatisation du circuit du médicament, dans presque tous les établissements de santé, est un élément majeur d'amélioration. C'est une des obligations générales du CBU.
Pourquoi sécuriser le circuit du médicament? (26), (24). (27)
Le but de sécuriser le circuit du médicament est d'administrer le bon médicament, au bon patient, pour la bonne indication, à la bonne posologie, dans le respect des contre-indications, avec lin rapport bénéfice/risque optimum pour le patient. Sécuriser le circuit du médicament pennet d'une part de réduire les erreurs évitables (inadéquation du choix thérapeutique avec l'état physiopathologique du patient, erreur de posologie, erreur lors de l'administration ... ). Il permet également d'améliorer l'efficacité de l'organisation du circuit du médicament aussi bien au niveau des unités de soins qu'au niveau de la pharmacie à usage intérieur de l'établissement.
latrogénie médicamenteuse
La iatrogénie est définie par le Haut Comité de Santé Publique 1996 comme «les conséquences indésirables ou négatives sur l'état de santé individuel ou collectif de tout acte ou mesure pratiqués ou prescrits par un professionnel habilité et qui vise à préserver, améliorer ou rétablir la santé»
D'après l'étude ENEIS 2005 (28), (29):
55% des erreurs initiales à l'origine d'un effet indésirable grave lié au médicament sont dues à une erreur lors des étapes de Prescription-Administration
30-60% seraient évitables.
Evaluation du suivi du Conn-at &;-Bon Usage d<,,,tné4;c,Hnen;èl grâce à la réalisation d'audits au Centre Hospitalier Universitaire de Grenoble
Ainsi, se concentrer sur la sécmisation du circuit du médicament semble primordial pour un établissement de santé s'il veut s'engager dans une politique d'amélioration de la qualité. Pour un établissement de santé, maîtriser toutes les étapes du circuit du médicament est un véritable enjeu. Toutes les mesures mises en place pour piloter et contrôler ce processus sont autant de moyens mis en œuvre en faveur de l'approche processus développée par l'établissement de santé.
2.4.2 Contrat de Bon Usage
Son but
Le plan Hôpital 2007 a entrainé la modification du mode de financement des établissements de santé publics et privés. Ce nouveau mode de financement est appelé tarification à l'activité (T2A) (30), (31), (32) à l'origine du Contrat de Bon Usage fixant les conditions de remboursement en sus des produits onéreux. C'est la mise en place d'un cadre de facturation unique et de paiement des activités hospitalières de tous les établissements de santé. Pour cela, le séjour de chaque patient est classé selon un Groupe Homogène de Malades (GHM). Chaque GHM est associé à un Groupe Homogène de Séjour (GHS), défini par l' Assurance Maladie. Le GHS est en fait un tarif applicable à un GHM donné, c'est-à-dire qu'à chaque type de séjour correspond un seul GHS. Le coût de chaque acte ou de chaque activité a été évalué pour un type de prestation donnée et est englobé dans le coût de l'hospitalisation.
Cependant, certains produits de santé onéreux (médicaments, dispositifs médicaux) sont remboursés intégralement en plus du tarif GHS. On parle de produits «hors GHS »ou« sus GHS ». Cette liste de produits de santé fait l'objet d'un Arrêté du Ministre en charge de la santé (sur une recommandation du Conseil de l'hospitalisation).
-··---~-<E.;alna'tion:-•clu 5uivi du Contrat de Bon Usage des médicaments grft.:-;;) à-b réalisation d'aw.1iis--dH Gcmt:r<.~
--Hospitalier Universitaire de Grenoble
santé onéreux. Mais aussi, d'unifonniser les pratiques cliniques en France, afin que la prise en charge d'une pathologie dom1ée soit quasiment la même quelque soit l'établissement de santé. C'est un outil essentiel pour les pouvoirs publics, leur permettant de s'assurer que les produits innovants et coûteux sont utilisés avec pertinence par les professionnels de santé.
Un décret
Le décret n° 2005-1023 du 24 août 2005 (25) définit ce Contrat de Bon Usage des médicaments et des produits et prestations de l'article L.162-22-7 du CSS (Code de la Sécurité Sociale).
Ce contrat est établi pour trois à cmq ans, entre le représentant légal de l'établissement de santé et le directeur del' Agence Régionale Hospitalière après avis de la Commission Médicale d'Etablissement (CME) et de la COmmission des MEdicaments et Dlspositifs Médicaux Sté1iles (COMEDIMS). Ce contrat est négocié individuellement avec chaque établissement de santé en tenant compte de ses activités et de ses spécificités. Il est ensuite transmis à l'assurance maladie dont dépend l'établissement de santé.
Le CBU (33) fixe pour chaque établissement de soin: le calendrier d'exécution, les objectifs à atteindre ainsi que les indicateurs de suivis des résultats attendus.
Les engagements du contrat sont :
Améliorer et sécuriser le circuit du médicament et des produits et prestations Développer des pratiques pluridisciplinaires ou en réseau et respecter des référentiels.
Engagements spécifiques aux spécialités pharmaceutiques et produits et prestations mentionnés par l'article L.162-22-7
Evaluation du suivi du Contrat dc>l3on U:-;age"C!-ês:métlicaments grâce à la réalisation d'audits au Centre ,, . Hospitalier Universitaire de Grenoble
L'établissement doit également s'engageï dans une procédure d'auto-évaluation permettant de s'assurer des engagements signés dans le contrat.
Le 15 octobre de chaque année, l'établissement de santé doit rendre un rapport annuel qui sera analysé par l' ARH.
En contre partie du respect du CBU par l'établissement de santé, !'Assurance Maladie s'engage à rembourser :intégralement les médicaments et Dispositifs Médicaux (DM) onéreux. Par contre, si le contrat n'est pas respecté, Te taux de remboursement des produits de,santé hors GHS peut être réduit de 70% à 100% l'année suivante.
La circulaire du 19 janvier 2006 (34) précise la mise en place de dispositif d'observation et d'évaluation des pratiques de prescription des médicaments et DM hors GHS. L'Observatoire des Médicaments, des Dispositifs médicaux et des Innovations Thérapeutiques (OMEDIT) et la DHOS sont chargés d'évaluer et de suivre les pratiques de prescription.
L'OMEDIT a un rôle à l'échelon régional. On lui attribue deux grandes fonctions: Observation de suivi et d'analyse de prescription des médicaments et DM. L'OMEDIT suit la consommation de tous les médicaments et DM de la liste hors GHS des établissements de santé.
Expertise et appui aux ARH. L'OMEDIT analyse pour le compte del' ARH les infonnations nécessaires au contrôle du respect des engagements du CBU.
L'OMEDIT doit être indépendante de l'ARH dans toutes ses actions.
Au niveau national, la DHOS coordonne les activités des institutions nationales (AFSSAPS, HAS et INCA), del' ARH et de l'assurance maladie pour définir les critères de mise en œuvre du suivi qualitatif de certains produits.
0 • ,_,_ - · - ·-:. , . , E'Valuation du suivi du Contrat de Bon Usage des médicaments grâce à la "6td ;;,;aii<>.; -d'audits au Centre
Hospitalier Universitaire de Grenoble
Enjeu (35)
Le CBU pennet à tout établissement de santé de rentrer dans une dynamique d'amélioration de la qualité {ces enjeux de mise en place de démarche qualité ont déjà été abordés dans les paragraphes 1. et 2.).
Le CBU établit les grandes lignes directrices de la démarche qualité:
Sécurisation du circuit du médicament : prescription, dispensation, administration
Développer les pratiques pluridisciplinaire: dans le domaine du cancer, des maladies orphelines. Ce point requiert la mise en place de stratégie thérapeutique s'appuyant sur des protocoles validés et actuels ou sur les travaux de sociétés savantes.
Auto évaluation: développement d'audit interne.
2.4.3 La Haute Autorité de Santé
La HAS est une institution publique indépendante à caractère scientifique, créée par la loi du 13 août 2004. Son but est d'améliorer la qualité en santé.
La HAS s'estdéfinie cinq missions (36). En particulier, elle s'engage à améliorer-la---qualité du système de soin tout en tenant compte des contraintes des dépenses publiques. Dans ce but, elle a mis en place la certification des établissements de santé, l'accréditation des médecins et des équipes médicales et l'évaluation des pratiques professionnelles.
La procédure de certification est obligatoire pour tous les établissements de santé. C'est une démarche d'évaluation externe, indépendante de l'étab1issement de santé. Cette certification est attribuée pour quatre ans.
Evaluation du suivLdu"L:cm.tr;lt de Iton tJsage des médicaments grâce à la réalisation d'audit.--;,mrf:o;;ntre Hospitalier Universitaire de Grenoble
Depuis mai 2005, les établissements de santé sont dans le cadre de la deuxième version de certification et cela se poursuit jusqu'en 2010. A partir de janvier 2010 une troisième version V2010 (37) de certification a été mise en place. Cette dernière version met l'accent sur l'installation d'une démarche qualité allégée afin de limiter les risques d'épuisement. Elle favorise également l'utilisation d'indicateurs synthétiques, simples, facilement exploitables et mesurables. Ils doivent pennettre de comparer les établissements de santé entre eux. Enfin l'enjeu principal de cette troisième version de la certification est la communication et la mobilisation de l'ensemble des personnels médicaux et administratifs dans une démarche de qualité globale.
La certification HAS juge de la qualité globale de l'établissement de santé, et non d'un secteur particulier. La démarche de certification est décrite par une procédure.
Suite à un audit externe réalisé en 2007, la HAS a mis au point un projet stratégique de développement pour les années 2009-2011 (38) (39) dans le but de répondre à ses missions de façon plus efficiente. L'objectif de ce projet comprend quatre axes directeurs. Ce projet sera régulièrement suivi pour s'assurer des conditions de mise en œuvre (39).
Depuis 2006, la HAS est engagée dans le développement d'indicateurs de qualité, nommés Indicateurs Pour l' Amélioration de la Qualité et de la Sécurité des Soins (IP AQSS) ( 40). Ces indicateurs sont des mesures obligatoires à suivre pour la certification V2010. Ils constituent également une étape de l'évaluation des pratiques professionnelles. Ils pennettront ainsi un meilleur suivi de la qualité des établissements de santé.