UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE -RABAT-
ANNEE: 200 THESE N°: 72
E
E
t
t
u
u
d
d
e
e
d
d
e
e
s
s
c
c
a
a
u
u
s
s
e
e
s
s
e
e
t
t
d
d
e
e
s
s
f
f
a
a
c
c
t
t
e
e
u
u
r
r
s
s
d
d
e
e
r
r
i
i
s
s
q
q
u
u
e
e
d
d
e
e
l
l
a
a
m
m
o
o
r
r
t
t
a
a
l
l
i
i
t
t
é
é
p
p
e
e
r
r
i
i
n
n
a
a
t
t
a
a
l
l
e
e
:
:
E Ennqquueettee pprroossppeeccttiivvee aauu cceennttrree nnaattiioonnaall ddee rreeffeerreennccee e enn nneeoonnaattoollooggiiee eett nnuuttrriittiioonn eett aa llaa mmaatteerrnniittee ssoouuiissssii ddee rraabbaattTHESE
Présentée et soutenue publiquement le :………..
PAR
Mme. Ghizlane BOURFOUNE
Née le 22 Mars 1983 à Salé
Pour l'Obtention du Doctorat en
Médecine
MOTS CLES Mortalité périnatale – Mortinatalité – Mortalité néonatale précoce – Causes – Facteurs de risque.
JURY
Mme. N. LAMDOUAR BOUAZZAOUI PRESIDENT
Professeur de Pédiatrie
Mme. A. THIMOU IZGUA RAPPORTEUR
Professeur de Pédiatrie
Mme. A. MDAGHRI ALAOUI
Professeur de Pédiatrie
Mme. A. KHARBACH
A
A
n
n
o
o
t
t
r
r
e
e
M
M
a
a
î
î
t
t
r
r
e
e
,
,
P
P
r
r
é
é
s
s
i
i
d
d
e
e
n
n
t
t
d
d
e
e
t
t
h
h
è
è
s
s
e
e
M
M
a
a
d
d
a
a
m
m
e
e
l
l
e
e
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
N
N
.
.
L
L
A
A
M
M
D
D
O
O
U
U
A
A
R
R
B
B
O
O
U
U
A
A
Z
Z
Z
Z
A
A
O
O
U
U
I
I
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
d
d
e
e
P
P
é
é
d
d
i
i
a
a
t
t
r
r
i
i
e
e
N Noouussssoommmmeesseexxttrrêêmmeemmeennttsseennssiibblleessààll’’hhoonnnneeuurrqquueevvoouussnnoouussffaaiitteesseenn a acccceeppttaannttllaapprrééssiiddeenncceeddeennoottrreejjuurryyddeetthhèèssee.. V Veeuuiilllleezzttrroouuvveerriiccii ll''eexxpprreessssiioonnddeennoottrree rreessppeeccttuueeuusseeccoonnssiiddéérraattiioonneettnnoottrree p prrooffoonnddeeaaddmmiirraattiioonnppoouurrvvoossqquuaalliittéésssscciieennttiiffiiqquueesseetthhuummaaiinneess..A
A
n
n
o
o
t
t
r
r
e
e
M
M
a
a
î
î
t
t
r
r
e
e
e
e
t
t
R
R
a
a
p
p
p
p
o
o
r
r
t
t
e
e
u
u
r
r
d
d
e
e
T
T
h
h
è
è
s
s
e
e
M
M
a
a
d
d
a
a
m
m
e
e
l
l
e
e
p
p
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
A
A
.
.
T
T
H
H
I
I
M
M
O
O
U
U
I
I
Z
Z
G
G
U
U
A
A
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
d
d
e
e
P
P
é
é
d
d
i
i
a
a
t
t
r
r
i
i
e
e
N Noouussvvoouuss rreemmeerrcciioonnss cchheerr MMaaîîttrreeddee llaabbiieennvveeiillllaannccee qquuee vvoouussnnoouussaavveezzrréésseerrvvéé eenn n noouussiinnssppiirraannttcceettrraavvaaiill.. V Voottrree ddiissppoonniibbiilliittéé,, vvoottrree aammaabbiilliittéé,, vvoottrree rriigguueeuurr sscciieennttiiffiiqquuee nnoouuss oonntt ppeerrmmiiss d d’’aaccccoommpplliirrcceettrraavvaaiillddaannsslleessmmeeiilllleeuurreessccoonnddiittiioonnssqquuiissooiieenntt.. N Noottrree rreeccoonnnnaaiissssaannccee nn’’aa dd’’ééggaallee qquuee nnoottrree aaddmmiirraattiioonn p poouurrvvoossqquuaalliittééssiinntteelllleeccttuueelllleesseetthhuummaaiinneess..A
A
n
n
o
o
t
t
r
r
e
e
M
M
a
a
î
î
t
t
r
r
e
e
e
e
t
t
J
J
u
u
g
g
e
e
d
d
e
e
T
T
h
h
è
è
s
s
e
e
M
M
a
a
d
d
a
a
m
m
e
e
l
l
e
e
p
p
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
A
A
.
.
M
M
D
D
A
A
G
G
H
H
R
R
I
I
A
A
L
L
A
A
O
O
U
U
I
I
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
d
d
e
e
P
P
é
é
d
d
i
i
a
a
t
t
r
r
i
i
e
e
N
N
o
o
u
u
s
s
v
v
o
o
u
u
s
s
r
r
e
e
m
m
e
e
r
r
c
c
i
i
o
o
n
n
s
s
c
c
h
h
a
a
l
l
e
e
u
u
r
r
e
e
u
u
s
s
e
e
m
m
e
e
n
n
t
t
d
d
’
’
a
a
v
v
o
o
i
i
r
r
p
p
r
r
i
i
s
s
s
s
u
u
r
r
v
v
o
o
t
t
r
r
e
e
t
t
e
e
m
m
p
p
s
s
e
e
n
n
a
a
c
c
c
c
e
e
p
p
t
t
a
a
n
n
t
t
d
d
e
e
s
s
i
i
é
é
g
g
e
e
r
r
p
p
a
a
r
r
m
m
i
i
n
n
o
o
t
t
r
r
e
e
j
j
u
u
r
r
y
y
.
.
V
V
o
o
t
t
r
r
e
e
c
c
o
o
u
u
r
r
t
t
o
o
i
i
s
s
i
i
e
e
a
a
s
s
u
u
s
s
c
c
i
i
t
t
é
é
e
e
n
n
n
n
o
o
u
u
s
s
u
u
n
n
e
e
g
g
r
r
a
a
n
n
d
d
e
e
a
a
d
d
m
m
i
i
r
r
a
a
t
t
i
i
o
o
n
n
.
.
V
V
e
e
u
u
i
i
l
l
l
l
e
e
z
z
t
t
r
r
o
o
u
u
v
v
e
e
r
r
i
i
c
c
i
i
,
,
l
l
e
e
t
t
é
é
m
m
o
o
i
i
g
g
n
n
a
a
g
g
e
e
d
d
e
e
n
n
o
o
t
t
r
r
e
e
p
p
r
r
o
o
f
f
o
o
n
n
d
d
e
e
g
g
r
r
a
a
t
t
i
i
t
t
u
u
d
d
e
e
e
e
t
t
n
n
o
o
t
t
r
r
e
e
g
g
r
r
a
a
n
n
d
d
e
e
c
c
o
o
n
n
s
s
i
i
d
d
é
é
r
r
a
a
t
t
i
i
o
o
n
n
..A
A
n
n
o
o
t
t
r
r
e
e
m
m
a
a
î
î
t
t
r
r
e
e
e
e
t
t
j
j
u
u
g
g
e
e
d
d
e
e
t
t
h
h
è
è
s
s
e
e
M
M
a
a
d
d
a
a
m
m
e
e
l
l
e
e
p
p
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
A
A
.
.
K
K
H
H
A
A
R
R
B
B
A
A
C
C
H
H
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
d
d
e
e
G
G
y
y
n
n
é
é
c
c
o
o
l
l
o
o
g
g
i
i
e
e
-
-
O
O
b
b
s
s
t
t
é
é
t
t
r
r
i
i
q
q
u
u
e
e
V
V
o
o
t
t
r
r
e
e
p
p
r
r
é
é
s
s
e
e
n
n
c
c
e
e
p
p
a
a
r
r
m
m
i
i
c
c
e
e
j
j
u
u
r
r
y
y
c
c
o
o
n
n
s
s
t
t
i
i
t
t
u
u
e
e
p
p
o
o
u
u
r
r
n
n
o
o
u
u
s
s
u
u
n
n
g
g
r
r
a
a
n
n
d
d
h
h
o
o
n
n
n
n
e
e
u
u
r
r
.
.
V
V
o
o
u
u
s
s
n
n
o
o
u
u
s
s
a
a
v
v
e
e
z
z
t
t
o
o
u
u
j
j
o
o
u
u
r
r
s
s
a
a
c
c
c
c
u
u
e
e
i
i
l
l
l
l
i
i
a
a
v
v
e
e
c
c
a
a
m
m
a
a
b
b
i
i
l
l
i
i
t
t
é
é
.
.
N
N
o
o
u
u
s
s
v
v
o
o
u
u
s
s
s
s
o
o
m
m
m
m
e
e
s
s
r
r
e
e
c
c
o
o
n
n
n
n
a
a
i
i
s
s
s
s
a
a
n
n
t
t
s
s
d
d
e
e
l
l
a
a
s
s
p
p
o
o
n
n
t
t
a
a
n
n
é
é
i
i
t
t
é
é
a
a
v
v
e
e
c
c
l
l
a
a
q
q
u
u
e
e
l
l
l
l
e
e
v
v
o
o
u
u
s
s
a
a
v
v
e
e
z
z
a
a
c
c
c
c
e
e
p
p
t
t
é
é
d
d
e
e
j
j
u
u
g
g
e
e
r
r
n
n
o
o
t
t
r
r
e
e
t
t
r
r
a
a
v
v
a
a
i
i
l
l
.
.
V
V
e
e
u
u
i
i
l
l
l
l
e
e
z
z
c
c
r
r
o
o
i
i
r
r
e
e
,
,
c
c
h
h
e
e
r
r
M
M
a
a
î
î
t
t
r
r
e
e
,
,
e
e
n
n
n
n
o
o
t
t
r
r
e
e
p
p
r
r
o
o
f
f
o
o
n
n
d
d
e
e
e
e
s
s
t
t
i
i
m
m
e
e
e
e
t
t
n
n
o
o
t
t
r
r
e
e
h
h
a
a
u
u
t
t
e
e
c
c
o
o
n
n
s
s
i
i
d
d
é
é
r
r
a
a
t
t
i
i
o
o
n
n
.
.
A
A
P
P
r
r
.
.
L
L
.
.
K
K
A
A
R
R
B
B
O
O
U
U
B
B
I
I
P
P
r
r
o
o
f
f
e
e
s
s
s
s
e
e
u
u
r
r
d
d
e
e
P
P
é
é
d
d
i
i
a
a
t
t
r
r
i
i
e
e
N
N
o
o
u
u
s
s
v
v
o
o
u
u
s
s
r
r
e
e
m
m
e
e
r
r
c
c
i
i
o
o
n
n
s
s
d
d
e
e
v
v
o
o
t
t
r
r
e
e
a
a
i
i
d
d
e
e
à
à
l
l
’
’
é
é
l
l
a
a
b
b
o
o
r
r
a
a
t
t
i
i
o
o
n
n
d
d
e
e
c
c
e
e
t
t
r
r
a
a
v
v
a
a
i
i
l
l
.
.
V
V
e
e
u
u
i
i
l
l
l
l
e
e
z
z
t
t
r
r
o
o
u
u
v
v
e
e
r
r
i
i
c
c
i
i
l
l
’
’
e
e
x
x
p
p
r
r
e
e
s
s
s
s
i
i
o
o
n
n
d
d
e
e
n
n
o
o
s
s
s
s
i
i
n
n
c
c
è
è
r
r
e
e
s
s
r
r
e
e
m
m
e
e
r
r
c
c
i
i
e
e
m
m
e
e
n
n
t
t
s
s
.
.
.
.
LISTE DES ABREVIATIONS
MPN : Mortalité périnatale MN : Mortinatalité
MNNP : Mortalité néonatale précoce SA : Semaine d’aménorrhée
CNRNN : Centre national de référence en néonatologie et nutrition ATCD : Antécédents
CS : Centre de Santé
MPNG : Mortalité périnatale globale
HTAG : Hypertension artérielle gravidique PP : Placenta praevia
MAP : Menace d’accouchement prématuré AG : Age gestationnel
HRP : Hématome rétro placentaire SNN : Souffrance néonatale
DR : Détresse respiratoire
MFIU : Mort fœtal in utéro
IRM : Imagerie par résonance magnétique CMV : Cytomégalo virus
AC : Anticorps
SOMMAIRE INTRODUCTION ... 1 MATERIEL ET METHODES ... 5 RESULTATS ... 9 I. DONNEES EPIDEMIOLOGIQUES ... 10 A. Fréquence globale ... 10 1. Taux global de la MPN ... 10 2. Taux global de la MN ... 10 3. Taux global de la MNNP ... 11
4. Taux de la MN et de la MNNP par rapport à la MPNG ... 11
B. Données maternelles ... 12
1. L’âge ... 12
2. La gestation ... 13
3. La parité ... 14
4. La situation familiale ... 15
5. Les facteurs socio-économiques ... 16
5-1. Lieu d’habitat ... 16 5-2. Niveau socio-économique ... 17 5-3. Couverture sociale ... 18 5-4. Niveau d’instruction ... 19 5.5. Profession ... 20 6. ATCD maternels ... 21
6.1. ATCD médicaux –chirurgicaux ... 21
7. La surveillance prénatale ... 23
7.1 Le suivi de la grossesse ... 23
7.2. Les examens biologiques ... 24
7.3. Les examens échographiques ... 25
7.4. Pathologies dépistées et incidents survenus pendant la grossesse ... 26
7.5. Grossesse monofoetale ou multiple ... 27
C. Les conditions de l’accouchement ... 28
1. Le mode d’accouchement ... 28
2. La présentation ... 29
D. Les données fœtales et néonatales ... 30
1. L’âge gestationnel ... 30 2. Le poids de naissance ... 31 3. Le sexe de l’enfant ... 32 4. Le Score d’apgar ... 33 III. CAUSES DE LA MPN ... 34 A. Causes maternelles ... 34 B. Causes gravidiques ... 35 C. Causes obstétricales ... 36
D. Causes fœtales et néonatales ... 37
E : Causes inconnues ... 38
D DIISSCCUUSSSSIIOON N ... 39
I. DONNEES EPIDEMIOLOGIQUES ... 40
A. Fréquences globales ... 40
2. Taux global de la mortinatalité ... 45 3. Taux global de la mortalité néonatale précoce ... 46 B. Facteurs de risque maternels ... 47 1. Age maternel ... 47 2. La parité ... 48 3. La situation familiale ... 48
4. Les facteurs de risque socio-économiques ... 49 5. Les ATCD maternels obstétricaux ... 50 6. La surveillance prénatale ... 51 7. Les grossesses gémellaires ... 52 C. Facteurs de risque fœtaux. ... 53 1. Age gestationnel et poids de naissance ... 53 2. Le sexe de l’enfant ... 54 3. Le score d’apgar à la naissance ... 54 II. CAUSES DE LA MPN ... 55
A. Démarche diagnostique et étiologique ... 56 1. Enquête clinique ... 56 2. Enquête paraclinique ... 56 B. Les étiologies ... 58
1. Les pathologies maternelles ... 58 1-1 Les causes infectieuses ... 58 1-2 Le diabète ... 59 1-3 Les cardiopathies maternelles ... 60 2. Les pathologies gravidiques ... 61
2-2 l’hématome rétro-placentaire ... 62 2-3-L’isoimmunisation-Rhésus... 63 2-4-Le placenta praevia ... 64 3-Les pathologies obstétricales ... 65
3-1 La présentation de siège ... 65 3-2 Les pathologies funiculaires ... 66
3-3 Les dystocies et anomalies du travail ... 66 3-4 Les extractions instrumentales ... 67 3-5 La césarienne et MPN ... 68 4. Les pathologies foetales et néonatales ... 69
4.1 Souffrance fœtale aiguë –souffrance néonatale ... 69 4.2 La prématurité ... 70 4.3 Les infections néonatales ... 71 4.4 Les détresses respiratoires néonatales ... 71 4.5 Les malformations ... 72 5. Causes inconnues ... 73 LA PREVENTION ... 74 CONCLUSION ... 77 RESUME ... 79 REFERENCES BIBLIOGRAPHIQUES ... 83
Introduction
La mortalité périnatale : se définit par le nombre de morts-nés et d’enfants nés vivants puis décédés entre 0 et 6 jour ; elle regroupe la mortinatalité et la mortalité néonatale précoce.
Le taux de MPN : est le nombre de morts-nés et d’enfants nés vivants puis décédés entre 0 et 6 jours pour 1000 naissances totales.
La mortinatalité :
Autrefois, la MN déterminait le nombre de décès survenus entre 28 semaines d’aménorrhée, soit 180 jours et la naissance.
Actuellement, la limite de viabilité est reculée à 22 SA.
Dans notre étude, nous avons retenu l’ancienne définition qui reste préconisée dans la majorité des pays en voie de développement.
La mortalité néonatale précoce : est le nombre de décès de
Introduction
La mortalité périnatale reflète l’état de santé des femmes et la qualité des soins prodigués pendant la grossesse et la période périnatale.
Dans Les pays développés, la réduction de la mortalité périnatale est rendue possible grâce à l’amélioration des conditions socio-économiques et aux progrès thérapeutiques notamment les soins obstétricaux et la réanimation néonatale.
Dans les pays en développement, la mortalité périnatale n’a pas suivi la même évolution, et sa fréquence reste élevée, et ceci à cause des carences matérielles et humaines.
Pour réduire la mortalité périnatale, il est important de commencer par une évaluation exacte de la situation actuelle, en particulier de disposer d’informations sur les conditions des grossesses et des accouchements, d’estimer la fréquence de la mortalité périnatale, mais aussi de recenser les différentes causes de mortinatalité et de mortalité néonatale précoce et les principales causes d’hospitalisation au cours de la première semaine de vie afin d’élaborer des stratégies efficaces et adaptées pour la prévention de la mortalité périnatale.
Introduction
C’est pour ces raisons que nous avons réalisé ce travail, concernant la MPN, nos objectifs étant :
- d’évaluer la prévalence de la MPN à la maternité Souissi de Rabat et au service de néonatalogie.
- De déterminer les causes et les différents facteurs de risque de cette MPN.
- Et de proposer des mesures de prévention permettant d’éviter ou de diminuer le taux de MPN.
M
Matériel et méthodes
I. MATERIEL D’ETUDE :
Nous avons réalisé une étude prospective concernant la MPN dans l’unité de périnatalogie du CNRNN au sein de la maternité Souissi de Rabat durant la période du 20/03/2007 au 24/05/07.
Durant cette période, nous avons recensé tous les cas de morts-nés c’est-à- dire les enfants déclarés morts à leur naissance à la maternité Souissi de Rabat, ainsi que les cas de MNNP représentés par les enfants déclarés vivants à la naissance et dont le décès a eu lieu entre la naissance et la fin du
6ème jour révolu après la naissance aussi bien dans la maternité Souissi que
dans le CNRNN.
Dans notre étude, nous avons retenu l’ancienne définition de la MN, c’est-à-dire les cas de décès survenus entre 28 SA et la naissance.
L’enquête étiologique s’est basée dans notre travail sur des données purement cliniques, sans aucune exploration radiologique ou autopsique des cas décédés.
Matériel et méthodes
II. METHODES D’ETUDE :
Dans le but d’avoir des renseignements sur les parturientes, les nouveau-nés et les conditions d’accouchement, nous avons établi des fiches d’exploitation qui comportent les informations suivantes :
A. Informations concernant la mère :
Age, geste, parité Situation familiale
Niveau socio-économique, niveau d’instruction, profession, lieu d’habitat et couverture sociale.
ATCD maternels : - ATCD pathologiques médicaux- chirurgicaux - ATCD obstétricaux.
B. Le suivi de grossesse :
Grossesse suivie au non
Lieu de suivi (CS, privé, maternité) Bilans réalisés
Pathologies dépistées pendant la grossesse. Grossesse mono foetale ou multiple
Matériel et méthodes
C. Les conditions de l’accouchement :
Le mode d’accouchement
- Voie basse : - Non instrumentée
- Instrumentée (ventouse – Forceps) - Césarienne
La présentation
D. Informations concernant les nouveaux –nés :
Age gestationnel, poids de naissance, sexe.
Score d’apgar, état clinique du nouveau-né
E. Les causes déclarées.
F. Exploitations statistiques :
Les résultats de cette étude descriptive sont exprimés en pourcentages, moyennes et écarts types et seront comparés à ceux obtenus dans d’autres études, et aux données de la littérature.
R
Résultats
I. DONNES EPIDEMIOLOGIQUES :
Dans notre étude, nous avons recensé 2010 accouchements qui ont donné naissance à 2044 Nouveaux-nés.
Sur le total des naissances colligées, nous avons enregistré 110 cas de MPN dont 82 cas de morts-nés et 28 cas de MNNP.
A. Fréquence globale :
1. Taux global de la MPN :
Période Nombre des
naissances
Nombre de MPN
Taux pour 1000 naissances totales (‰)
Du 20/03/07
Au 24/05/07 2044 110 53,81
Tableau n° 1 : Fréquence de la MPN
Sur 2044 naissances, nous avons dénombré 110 décès périnatals soit un taux de 53,81 ‰ naissances totales.
2. Taux global de la MN : Période Naissances totales Nombre de MPN Nombre de MN Taux pour 1000 naissances totales (‰) Taux/MPNG (%) Du20/03/07 Au 24/05/07 2044 110 82 40,11 74,54 Tableau n°2 : Fréquence de la MN
Le taux global de morts-nés était de 40,1‰ naissance totales : la MN a représenté à elle seule 74,54% de La MPNG.
Résultats 3. Taux global de la MNNP : Période Naissances totales Nombre de MPN Nombre de MNNP Taux pour 1000 naissances vivantes (‰) Taux/MPNG (%) Du20/03/07 Au 24/05/07 2044 110 28 14,27 25,45 Tableau n°3 : Fréquence de la MNNP
Le taux global de MNNP était de 14,27‰ naissances vivantes ; la MNNP n’a représenté que 25,45‰ de la MPNG.
4. Taux de la MN et de la MNNP par rapport à la MPNG :
74,55% 25,45%
MN MNNP
Résultats
B. Données maternelles :
1. L’âge :
Age (ans) Nombre de cas %
18 2 1,81
18à 35 87 79,09
35 21 19,09
Total 110 100
Tableau n° IV : Répartition des parturientes en fonction de l’âge
1,81% 79,09% 19,09% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% <18 18à 35 >35
Figure n°2 : Répartition des parturientes en fonction de l’âge
L’âge de Nos parturientes variait entre 17 et 42 ans, avec une moyenne de 29 ± 5,75 ans, et une prédominance entre l’âge de 18 et 35 ans soit un taux de 79,09%.
Résultats
2. La gestation :
Gestation Nombre de cas %
1 46 41.82
2 32 29,09
3 12 10,91
>3 20 18,18
Total 110 100
Tableau n°V : Répartition des parturientes selon la gestation
41,82%
29,09% 10,91%
18,18%
1 2 3 4
Fig n°3 : Répartition des parturientes selon la gestion
La gestité moyenne était de 2,27 ± 1,62 et 41,82% des parturientes était des primigestes.
Résultats
3. La parité :
Nous avons considéré comme : - primipare : 1 partié - Secondipare : 2 parités
- Multipare : 3 parités
Parité Nombre des cas %
Primipare 51 46,36
Secondipare 38 34,54
multipare 21 19,09
Total 110 100
Tableau n°6 : Répartition des parturientes selon la parité
19,09%
46,36%
34,54%
Prinipare Secondipare multipare
Fig.n°4 : Répartitions des parturientes selon la parité
La parité moyenne était de 1,9 ± 1,16, 46,36% des parturientes était des primipares et 34,54% des secondipares.
Résultats
4. La situation familiale :
Situation familiale Nombre de cas %
Mariée 107 97,28
Célibataire 3 2,72
Total 110 100
Tableau n°7 : Répartition des parturientes selon le statut marital
97,28% 2,72%
Mariée Célibataire
Fig.n°5 : Répartition des parturientes selon le statut marital
On note que la quasi- totalité des parturientes était mariée, soit 97,28%, les célibataires ne représentaient que 2, 72%.
Résultats
5. Les facteurs de risque socio-économiques :
5-1. Lieu d’habitat :
Lieu d’habitat Nombre des cas %
Urbain 69 62,73
Rural 41 37,27
Total 110 100
Tableau n°8 : Répartition des parturientes selon le lieu d’habitat
62,73% 37,27%
Urbain Rural
Fig. n°6 : Répartition des parturientes selon le lieu d’habitat
Le lieu d’habitat des parturientes était essentiellement urbain, soit un taux de 62,73%.
Résultats
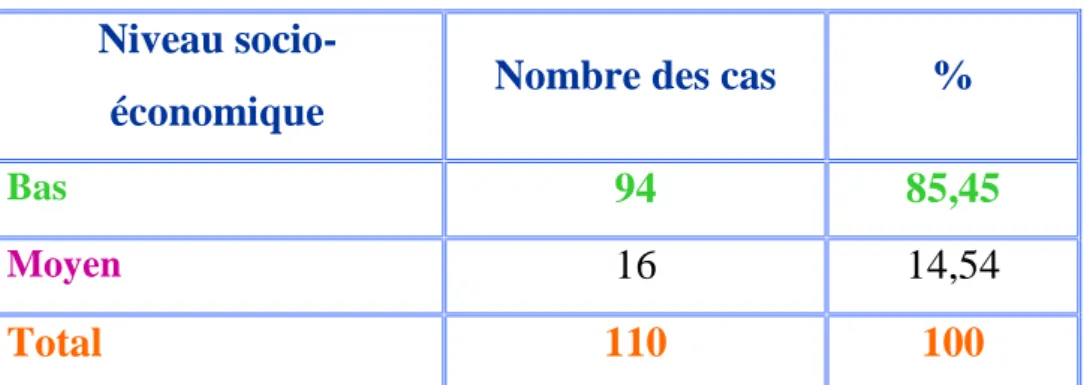
5-2. Niveau socio-économique :
Niveau
socio-économique Nombre des cas %
Bas 94 85,45
Moyen 16 14,54
Total 110 100
Tableau n°9: Répartition des parturientes selon le niveau socio-économique 85,45% 14,54% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% 90,00% Bas Moyen
Fig.n°7 : Répartition des parturientes selon le niveau socio-économique
On constate que la majorité des parturientes était de bas niveau socio-économique, soit 85,45%.
Résultats
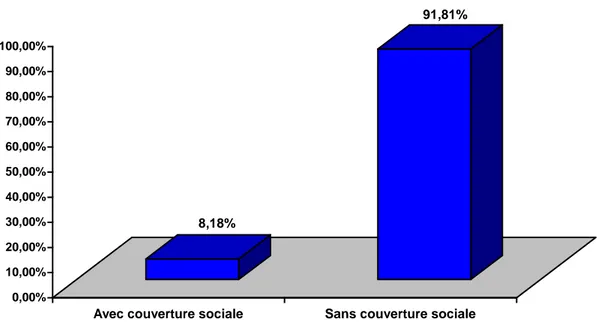
5-3 : Couverture sociale :
Couverture Sociale Nombre de cas %
Avec couverture sociale 9 8,18
Sans couverture sociale 101 91,81
Total 110 100
Tableau n°10 : Répartition des parturientes selon la couverture sociale
8,18% 91,81% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% 90,00% 100,00%
Avec couverture sociale Sans couverture sociale
Fig n°8 : Répartition des parturientes selon la couverture sociale
On note que la quasi-totalité des parturientes n’avait pas de couverture sociale, soit 91,81%.
Résultats
5-4. Niveau d’instruction :
Niveau d’instruction Nombre de cas %
Analphabétisme 59 53,63
Primaire 38 34,54
Secondaire 11 10
Universitaire 2 1,81
Total 110 100
Tableau n°11 : Répartition des parturientes selon le niveau d’instruction
53,63% 34,54% 10% 1,81% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00%
Analphabétisme Primaire Secondaire Universitaire
Fig. n°9 : Répartition des parturientes selon le niveau d’instruction
La moitié des parturientes était analphabètes, soit 53,63%, suivie des femmes n’ayant pas dépassé le niveau scolaire primaire dans une proportion de 34,54%.
Résultats
5.5. Profession :
Profession Nombre de cas %
Sans profession 58 52,73
Ouvrière 49 44,55
fonctionnaire 3 2,72
Total 110 100
Tableau n° 12. Répartition des parturientes selon la profession
44,55% 52,73% 2,72% Sans profession Ouvrière fonctionnaire
Fig n°10 : Répartition des parturientes selon la profession
La moitié des parturientes était sans profession, avec un taux de 52,73%, suivie des femmes ouvrières avec un taux de 44,55%.
Résultats
6. ATCD maternels :
6.1. ATCD médicaux –chirurgicaux :
ATCD Nombre de cas %
Asthme 3 18,75 Anémie 3 18,75 Phlébite 2 12,5 Cardiopathie 1 6,25 HTA 1 6,25 Diabète 2 12,5 Syphilis 1 6,25 Fibrome utérin 1 6,25 Nodule du sein 1 6,25 Greffe du rein 1 6,25 Total 16 14.54
Tableau n° 13 : Répartition des parturientes selon les ATCD médicaux-chirugicaux 18,75% 18,75% 12,50% 6,25% 6,25% 12,50% 6,25% 6,25% 6,25% 6,25% 0,00% 2,00% 4,00% 6,00% 8,00% 10,00% 12,00% 14,00% 16,00% 18,00% 20,00%
Asthme Anémie Phlébite Cardiopathie HTA Diabète Syphilis Fibrome utérin Nodule du sein Greffe du rein
Fig.n°13 : Répartition des parturientes selon les ATCD médicaux chirurgicaux
Parmi les 110 cas de MPN, nous avons relevé 16 cas d’ATCD Médicaux- chirurgicaux pathologiques, soit un taux de 14,54%, dont l’asthme et l’anémie
Résultats
6.2. ATCD obstétricaux :
ATCD obstétricaux Nombre de cas %
Morts-nés 13 11,81
Avortements 28 25,45
Accouchement prématuré 7 6,36
Total 110 100
Tableau n°14. Répartition des parturientes selon les ATCD obstétricaux
11,81% 25,45% 6,36% 0,00% 5,00% 10,00% 15,00% 20,00% 25,00% 30,00%
Mort-nés Avortements Accouchement prématuré
Fig. n°12 : Réparation des parturientes selon les ATCD obstétricaux
Sur 110 Cas de MPN, nous avons relevé 28 cas d’ATCD d’avortement, soit 25,45% et 13 cas de morts-nés soit 11,81%
Résultats
7. La surveillance prénatale :
7.1 Le suivi de la grossesse :
Grossesse non suivie Grossesse suivie
Nombre de cas 28 CS Privé Maternité 52 7 23 82 % 25,45 63,41 8,53 28,04 74,54 Total 110
Tableau n° XV. Répartition des parturientes selon la surveillance prénatale
CS Privé maternité
Grossesse non suivie
Fig.n°13 : Répartition des parturientes selon la surveillance prénatale
Les parturientes ayant suivi leur grossesse représentaient 74,54%, dont 63,41% dans des centres de santé, le rythme du suivi ainsi que le nombre de consultations n’ont pas été précisés dans le dossier obstétrical.
Résultats
7.2. Les examens biologiques :
Examensbiologiques Non réalisés
Réalisés
Parturientes ayant ramené leurs bilans
Parturientes n’ayant pas ramené leur bilan
Nombre de cas 29 18 35
53
% 35,37 33,96 66,03
64,63
Total des femmes
suivies 82
Tableau n°XIV : Répartition des parturientes selon la réalisation ou non des bilans biologiques
35,37%
64,63%
Bilan réalisé Bilan non réalisé
Fig.n° 14 : Répartition des parturientes selon la réalisation ou non des bilans biologiques
Parmi les 82 parturientes ayant suivi leur grossesse, 64,63% seulement ont fait des examens biologiques, dont la nature n’a pu être précisée par les mères et 66,03% parmi elles n’ont pas ramené leurs bilans avec eux.
Pour celles qui ont ramené leurs bilans, nous avons noté un seul cas de syphilis et deux cas de diabète.
Résultats
7.3. Les examens échographiques :
Examens échographiques Nombre des cas %
Non réalisés 50 60,97
Réalisés 32 39,02
Total des femmes suivies 82 74,54
Tableau n° 17 : Répartition des parturientes selon la réalisation ou non des examens échographiques
60,97% 39,02% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00%
Non réalisés Réalisés
Fig.n°15 : Répartition des parturientes selon la réalisation ou non des examens
échographiques
Parmi les 82 parturientes ayant suivi leur grossesse, 39,02% ont bénéficié d’un examen échographique. Ces examens échographiques ont montré deux cas d’hydramnios, et un cas de placenta praevia.
Résultats
7.4. Pathologies dépistées et incidents survenus pendant la grossesse :
Pathologies dépistées et incidents
survenus pendant la grossesse Nombre de cas %
Pré-éclampsie 29 26,36
Métrorragies du 3ème trimestre 7 6,36
MAP 5 4,54
Diabète gestationnel 2 1,81
Hydramnios 2 1,81
Syphilis 1 0,90
Total 110 100
Tableau n° 18 : Répartition des parturientes selon les pathologies dépistées pendant la grossesse 26,36% 6,36% 4,54% 1,81% 1,81% 0,90% 0,00% 5,00% 10,00% 15,00% 20,00% 25,00% 30,00% Pré-éclampsie Métrorragies du 3ème trimestre MAP Diabète gestationnel Hydramnios Syphilis
Fig.n° 16 : Répartition des parturientes selon les pathologies dépistées pendant la grossesse.
Sur 110 cas de MPN, nous avons relevé 29 cas de pré-éclampsie soit
Résultats
7.5. Grossesse monofoetale ou multiple :
Grossesse Nombre de cas %
Mono fœtale 95 86,36
multiple 15 13,63
Total 110 100
Tableau n°19. Fréquence des grossesses monofoetales et des grossesses multiples
86,36% 13,63%
Mono fœtale multiple
Fig. n°17 : Fréquence des grossesses monofœtales et des grossesses multiples
On note que la majorité des cas est issue d’une grossesse monofoetale, soit 86,36%. Les grossesses gémellaires représentaient 13,63% .
Résultats
C. Les conditions de l’accouchement :
1. Le mode d’accouchement :
Mode d’accouchement Nombre de cas %
Voiebasse Non instrumentée 102 92,73 Instrumentée Ventouse Forceps 1 0,91 1 0,91 0 0 Total 103 93,63 Césarienne 7 6,36 Total 110 100
Tableau n°XX : Répartition des parturientes selon la voie d’accouchement
92,73% 0,91% 6,36% VB non instrumentée VB Instrumentée Césarienne
Fig°18 : Répartition des parturientes selon la voie d’accouchement
L’accouchement s’est fait par voie basse dans 93,63%. La quasitotalité des accouchemens par voie basse était non instrumentée. La césarienne était indiquée dans 7 cas, dont 4 cas de pré-éclampsie, 2cas de présentation transverse et un cas de Bassin rétréci.
Résultats
2. La présentation :
Présentation Nombre de cas %
Sommet 78 70,90
Siège 30 27,27
Transverse 2 1,81
Total 100 100
Tableau n° 21 : Répartition des cas selon la présentation
70,90% 27,27% 1,81% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00%
Sommet Siège Transverse
Fig.n° 19 : Répartition des cas selon la présentation
La présentation du sommet était la plus fréquente avec un taux de 70,90%, suivie de la présentation du siège avec un taux de 27,27%.
Résultats
D. Les données fœtales et néonatales :
1. L’âge gestationnel :
L’AG en SA (x) Nombre de cas %
Imprécis 11 10 28 à 34 50 45,45 34X37 25 22,72 37X 39 11 10 39X 41 8 7,27 41X 43 5 4,54 Total 110 100
Tableau n° XXII : Répartition des cas selon l’age gestationnel.
10% 45,45% 22,72% 10% 7,27% 4,54% 0% 5% 10% 15% 20% 25% 30% 35% 40% 45% 50% Imprécis 28 à 34 34à 37 37 à 39 39 à 41 41 à 43
Fig. n° 20 : Répartition des cas selon l’âge gestationnel
L’âge gestationnel variait entre 28 et 43 SA, avec une moyenne de38. les prématurés représentaient 68,17% des cas dont les deux tiers ont un âge
Résultats
2. Le poids de naissance :
Poids de naissance
(en grammes) Nombre de cas %
<2500 <1000 92 14 83,63 15,21 1000-1500 33 35,86 1500-2500 45 48,91 2500≤P≤4000 14 12,72 4000P≤5000 4 3,63 Total 110 100 100
Tableau n° 23 : Répartition des cas selon le poids de naissance
83,63% 12,72% 3,63% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% 90,00% <2500 2500≤P≤4000 4000<P≤5000
Fig.n°21 : Répartition des cas selon le poids de naissance
Le poids des nouveaux-nés variait entre 650 g et 5000 g avec une moyenne de 1837,8 ±914.
Parmi les cas de MPN, les nouveaux-nés de poids <2500 représentaient 83,63% dont 15,21% pesant moins de 1000g, 35,86% pesant entre 1000 et 1500g et 48,91% pesant entre 1500 et 2500g.
Résultats
3. Le sexe de l’enfant :
Sexe Nombre de cas %
Masculin 51 46,37
Féminin 58 52,73
Indéterminé 1 0,90
Total 110 100
Tableau n°24 : Répartition des cas selon le sexe
46,37% 52,73% 0,90% Masculin Féminin Indéterminé
Fig n°22 : Répartition des cas selon le sexe
Résultats 4. Le Score d’apgar : Apgar 1’ 5’ 0 82(74,54%) 83(75,45%) 0-3 17(15,45%) 13(11,81%) 3-7 9(8,18%) 8(7,27%) 7-10 2(1,81%) 6(5,45%) Total 110(100%) 110(100%)
Tableau n°25: Répartition des cas selon le score d’apgar
74,54%75,45% 15,45% 11,81% 8,18%7,27% 1,81% 5,45% 0,00% 10,00% 20,00% 30,00% 40,00% 50,00% 60,00% 70,00% 80,00% 0 0-3 3-7 7-10 1’ 5’
Fig n°23 : Répartition des cas selon le score d'apgar
On note que les cas les plus fréquents des MPN sont représentés par les
mort-nés ayant un score d’apgar égal à 0 à la 1ère et à la 5ème min, ceux ayant un
score d’apgar compris entre 0 et 3 sont classés en 2ème
Résultats
III. CAUSES DE LA MPN : A. Causes maternelles :
Causes maternelles Nombre de cas Taux/MPNG (%)
Infections 9 8,18 Syphilis 1 0,9 chorioamniotite 7 6,36 Infection urinaire 1 0,9 Diabète 2 1,81 Cardiopathies 1 0,9 Tableau n° 26 : Principales causes maternelles de MPN
8,18% 1,81% 0,90% Infections Diabète Cardiopathies
Fig n°.24 : Principales causes maternelles de MPN
Les causes maternelles de MPN sont dominées par les maladies infectieuses (8,18%), suivies du diabète (1,81%).
Résultats
B. Causes gravidiques :
Pathologies gravidiques Nombre de cas Taux/MPNG (%)
Préeclampsie 28 25,45
éclampsie 1 0,9
HRP 9 8,18
Placenta praevia 3 2,72
Tableau n°27 : Les principales causes gravidiques de MPN
25,45% 0,90% 8,18% 2,72% 0,00% 5,00% 10,00% 15,00% 20,00% 25,00% 30,00%
Préeclampsie éclampsie HRP Placenta praevia
Fig n° 25 : Les principales causes gravidiques de MPN
Les causes gravidiques de MPN sont représentées par la prééclampsie dans 25,45% suivie de l’HRP dans 8,18% et du placenta praevia dans 2,72% des cas.
Résultats
C. Causes obstétricales :
Causes obstétricales Nombre de cas Taux/MPNG (%)
Présentation de siège 30 27,27
Pathologies funiculaires
(circulaire du cordon) 2 1,81 Dystocies et anomalies du travail 3 2,72
Extractions instrumentales 1 0,9 Tableau n°28 : Les principales causes obstétricales de MPN
27,27% 1,81% 2,72% 0,90% 0,00% 5,00% 10,00% 15,00% 20,00% 25,00% 30,00% Présentation de siège Pathologies funiculaires Dystocies et anomalies du travail Extractions instrumentales
Fig.n° 26 : Les principales causes obstétricales de MPN
La principale cause obstétricale de la MPN relevée dans notre série était la présentation de siège avec un taux de 27,27%, suivie des dystocies du travail et des pathologies funiculaires représentées par 2 cas de circulaire du cordon.