HAL Id: dumas-01824365
https://dumas.ccsd.cnrs.fr/dumas-01824365
Submitted on 27 Jun 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
des pathologies retenues dans le service de cardiologie
du CHU de Grenoble du Pr Mallion : enquête officinale
auprès de 100 patients, rôle du pharmacien d’officine
Stéphane Thévenet
To cite this version:
Stéphane Thévenet. Critères de choix des antihypertenseurs dans l’hypertension artérielle essentielle chronique en fonction des pathologies retenues dans le service de cardiologie du CHU de Grenoble du Pr Mallion : enquête officinale auprès de 100 patients, rôle du pharmacien d’officine. Sciences pharmaceutiques. 1995. �dumas-01824365�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
11111111111111111111111111111 D 115 017081 9
Année
1995UNIVERSITE
JOSEPH
FOURIER
GRENOBLE
1
-SCIENCES
.
TECHNOLOGIE
,
MEDECINE
U
.F
.R
.
DE
PHAR
.
i
'1AC
IE
Doma
ine
de
la
Merc
i
-LA
TRONCHE
Cr
i
tères
de
cho
ix
des
an
t
ihyper
tenseurs
dans
l
'hyper
tens
ion
ar
tér
ie
l
le
essen
t
ie
l
le
chron
ique
en
fonc
t
ion
des
pa
tho
log
ies
re
tenues
dans
le
serv
ice
de
card
io
log
ie
du
C
.H
.U
.
de
GRENOBLE
du
P
r
MALLION
Enquê
te
off
ic
ina
le
auprès
de
100
pa
t
ien
ts
Rô
le
du
pharmac
ien
d
'off
ic
ine
THESE
Présen
tée
à
l
'Un
ivers
i
té
Joseph
Four
ier
-GRENOBLE
1
pour
ob
ten
ir
le
grade
de
DOCTEUR
EN
PHARMACIE
par
S
téphane
THEVENET
Ce
t
te
thèse
sera
sou
tenue
pub
l
iquemen
t
le
27sep
tembre
1995devan
t
:
"'
.-
~onsieur
le
Professeur
J
.
CALOP
t~,
·
C, ..: ·.:...A .ç
-Mons
ieur
le
Professeur
J
.M
.
MALLION
"tlfcic ..,11.. ..-Mons
ieur
P
.
BAUSSAND
~.. Prés
iden
t
du
Jury
[Données à caractère personnel]
Pra
t
ic
ien
hosp
i
ta
l
ier
Pharmac
ien
t
i
tu
la
ire
Année 1995
Domaine de laMerci -LA TRONCHE
N° d'ordre:
Cr
i
tères
de
cho
ix
des
an
t
ihyper
tenseurs
dans
l
'hyper
tens
ion
ar
tér
ie
l
le
essen
t
ie
l
le
chron
ique
en
fonc
t
ion
des
pa
tho
log
ies
re
tenues
dans
le
serv
ice
de
card
io
log
ie
du
C
.H
.U
.
de
GRENOBLE
du
P
r
MALLION
Enquê
te
off
ic
ina
le
auprès
de
100
pa
t
ien
ts
Rô
le
du
pharmac
ien
d
'off
ic
ine
THESE
Présentée à l'UniversitéJoseph Fourier -GRENOBLE1
pour obtenir legrade de DOCTEUR EN PHARMACIE
par
Stéphane THEVENET
Cette thèsesera soutenue publiquement le27septembre 1995
devant:
,'
i
i ~~ ·,-Monsieur leProfesseur J. CALOP
et · ·
-Monsieur leProfesseur J.M. MALLION\,,''h ,1.',1 .· .! . _,·
-Monsieur P. BAUSSAND ~ ~,, ~ ... ~ ~
·. Président du Jury ·Praticien hospitalier
Pharmacien
[Données à caractère personnel]
A notre Président de thèse,
Monsieur le Professeur Jean CALOP,
Vous m'avez fait l'honneur d'accepter la présidence de ce jury, permettez-moi de vous exprimer ma profonde reconnaissance ainsi que mon plus grand respect. Je tiens également à vous remercier pour les précieux conseils au cours de nos différents entretiens.
Aux autres membres du jury,
Monsieur le Professeur J.M. MALLION,
Pour votre pédagogie hors pair que vous m'avez apportée lors de mon stage dans votre service.
Je vous remercie d'avoir accepté de siéger
à
ce jury et de juger ce travail. Soyez assuré de ma respectueuse gratitude.Monsieur P. BAUSSAND, Pharmacien titulaire,
Vous m'avez accueilli à bras ouverts dans votre officine, vous m'avez toujours soutenu, permettez-moi de vous exprimer ma profonde reconnaissance.
Que vos qualités humaines soient toujours pour moi un exemple.
Permettez-moi par la même occasion de vous remercier d'avoir accepté de sièger à ce jury et de juger ce travail.
Au souvenir des mes grands-pères et de ma grand-mère, A ma grand-mère,
A mes parents, pour leur soutien constant durant mes études, A mes.frères et à leurs épouses,
A mes nièces et à mon filleul, A mon parrain et ma marraine, A mes amis,
Avertissements au lecteur
Il est important de préciser que les informations fournies dans ce travail ne sont pas arrêtées et que leur réactualisation sera nécessaire.
Il faudra également tenir compte que les résultats de l'enquête réalisée entre avril et juin 1995 doivent être interprétés avec beaucoup de prudence en raison de la taille de l'échantillon et de leurs biais irréfutables.
§
]E
lR
.
.M
[
]EN1
r
]0)
1A
lP<0>1r
lH[][<CA
l[]R..]E
"JeJmre en piré§ence dle§ n1te§ ima'lltll'."e§ dle laFacudté et dle ime§ condii.§cii.ple§ :
DtJhtonOJl'."ell'." ceux <l[UCii. lffitOJffit [nstirncii.t dan§ les]pll'."écepte§ dle lITTOlffi airt et dle lernrtéimoii.gneirimairecommaii.ssanceemt 1re§tant fii.dlèlle
à
le1mrenseii.gneiment.D'exeirce1r dans ll,ii.nté1rêt dle lasa1mté pulbH<l[Uce, imap1rofessii.01m avec crnmscii.ence etde 1respecteir non seule1me1mt lalégii.slatU.rnmen vU.gemr, imaU.s aussU. les1règlles dle ll'hrnmnemr,de llapirobU.té etdu désii.ntéiresseiment.
De neja1maU.s oulbllii.eir ima1resp01msabU.Hté et imesdevoii.1rn e1mveirn leimafa.deetsa dii.gnU.té hunmaU.1me ; en aucun cas, jene crnmsendiraii.
à
utu.H.seir 1mes commaii.ssances etimonétat pornr crnr1r01mp1re lesimoemrnetfavrnrU.sell'." elles actes cirU.imU.nels.Q!Jce lleslhto1m1mes 1mtaccrnrdent lernrestime sU. jesuis Hdlèlle
à
imespirrnmesses.~ e jesois coucveirt dltopp1rolbe et1mépirii.sé de imes confll'."è1res sii.f
Y
1man<lrUJ[e''. "'INTRODUCTION
PREMIERE PARTIE
L'HYPERTENSION ARTERIELLE I- EPIDEMIOLOGIE II- DEFINITIONS III- CLASSIFICATION IV- PHYSIOPATHOLOGIEIV-1 Du point de vue hémodynamique IV-1. 1 Débit cardiaque
IV-1.2 Résistances périphériques totales IV- 2 Régulation
IV-2.1 Système nerveux adrénergique
IV -2. 2 Système rénine angiotensine aldostérone IV-2.3 Contrôle du bilan sodé
IV-2.4 Facteurs vasopresseurs
V- DETECTION ET CONFIRMATION V-1 Mesures de la pression artérielle
V-1. 1 Appareils
V-1.2 Méthode de mesure en consultation V-1. 3 Mesure ambulatoire V-2 Confirmation et suivi Pages: 18 19 19 21 21 21 21 23 23 23 25 27
29
31 31 31 31 32 34VI- DIAGNOSTIC VI-1 Anamnèse
VI-1.1 Age
VI-1.2 Recherche d'antécédents familiaux VI-1. 3 Recherche d'antécédents personnels VI-1.4 Symptômes récents
VI-1. 5 Mode de vie
VI-1. 6 Traitements en cours VI-2 Examen physique
VI-2.1 Etat général
VI-2.2 Recherche des lésions des organes cibles VI-2.3 Recherche des affections associées VI-3 Examens complémentaires
VI-4 Recherche étiologique VI-4.1 Affection rénale
VI-4.2 Affection rénovasculaire VI-4.3 Affection surrénalienne VI-4.4 Autres causes éventuelles
DEUXIEME PARTIE
TRAITEMENT
I- STATEGIE ET MOYENS ANTlliYPERTENSEURS 1-1 Stratégie du traitement 1-1.1 Buts I-1.2 Indications 1-1.3 Tactique 1-1.4 Surveillance I-2 Moyens
I-2.1 Mesures non médicamenteuses 1-2.1. l Réduction pondérale 34 34 34 36 36 36 36 37 37 37 38 38 39 40 41 41 41 41 42 43 43 43 43 45 51 53 53 55
I-2.1.2 Diminution de la consommation d'alcool 57 I-2.1.3 Augmentation de l'activité physique 57 I-2.1.4 Di:i.iinution des apports alimentaires en sodium 58 I-2.1. 5 Apports en potassium, calcium, magnésium 59 I-2. 1. 6 Autres facteurs alimentaires 60
I-2.1.7 Arrêt du tabagisme 60
I-2.1.8 Relaxation 61
I-2.2 Médicaments antihypertenseurs 62 I-2.2.1 Classification générale 63
I-2.2.2 Diurétiques 65
I-2.2.3 Bétabloquants 74
I-2.2.4 Inhibiteurs ou antagonistes calciques 84 I-2.2.5 Inhibiteurs de l'enzyme de conversion 92
I-2.2.6 Alphabloquants 100
I-2.2.7 Vasodilatateurs artériolaires directs 105 I-2.2.8 Antihypertenseurs centraux 108 I-2.2.9 Inhibiteurs de !'angiotensine II 113
II- COUT DES SOINS 115
TROISIEME PARTIE
CHOIX DE LA CLASSE THERAPEUTIQUE 117
I- SELON LES AFFECTIONS CONCOMITANTES 118
I-1 Sélection 118
I-1.1 Enquête dans le service de cardiologie se C du CHU
de GRENOBLE 118
I-1.1.1 Présentation 118
I-1. 1. 2 Choix des dossiers 118
I-1. 1. 2. 1 Eléments d'inclusion 118 I-1.1.2.2 Eléments d'exclusion 118
I-1. 1. 3 Résultats 119
I-1.1.3 .1 Répartition en fonction des pathologies
associées 119
I-2 Critères de choix de la classe d'antihypertenseurs en fonction de la
pathologie associée
121
I-2.1 Formes cliniques
122
I-2.1.1 Hypertension artérielle et troubles métaboliques
122
I-2.1.1.1 Diabète
122
I-2.1.1.2 Dyslipidémie
133
I-2.1.2 Insuffisance rénale
137
I-2.1.3 Personne âgée
146
I-2.2 Formes compliquées
155
I-2.2.1 Insuffisance coronarienne
155
I-2.2.2 Insuffisance cardiaque
162
II- SELON LA QUALITE DE VIE
172
QUATRIEME PARTIE
MATERIEL ET METHODE
176
I- MATERIEL : La Pharmacie BAUS SAND
177
I-1 Situation géographique
177
I-2 Profil de la population
177
I-2.1 Répartition par sexe et par tranche d'âge
177
I-2.2 Taux d'activité et position professionnelle
177
I-2.3 Taux de chomage selon l'âge
178
I-3 Personnel de l'officine
178
I-4 Clientèle
1 78
II-METHODE
179
II-1 Présentation
179
II-2 Personnes intérrogées
179
II-2.1 Eléments d'inclusion
179
II-2.2 Eléments d'exclusion
180
II-3 Présentation de l'enquête (questionnaire)
180
CINQUIEME PARTIE
RESULTATS DE L'ENQUETE188
I- RENSEIGNEMENTS GENERAUX
189
II- PHYSIOPATHOLOGIE
190
III-MODE DE VIE
192
IV- THERAPEUTIQUE
193
SIXIEME PARTIE
DISCUSSION203
I- INTERPRETATION DES RESULTATS
204
II- ROLE DU PHARMACIEN/HYPERTENDU
220
II-1 Relation pharmacien/hypertendu
220
II-2 Rôle au niveau de l'automédication
221
II-3 Rôle au niveau de la pathologie, de la prescription et des conseils
II-4 Rôle au niveau de l'observance 224
II-4. 1 Définitions 224
II-4.2 Facteurs pouvant influencer l'observance 226 II-4.3 Mesures de détection, de prévention et d'amélioration;
rôle du pharmacien à ces différents niveaux 228
III- ROLE DU PHARMACIEN/MEDECIN 231
III-1 Au niveau de l'ordonnance 231
III-2 Relation médecin/pharmacien 232
IV- ETUDES DE CAS (10 cas analysés) 234
IV-1 Présentation de la démarche 234
IV-1.1 Présentation du cas à partir du questionnaire 234
IV-1.2 Validation d'ordonnance 234
IV-1. 3 Individualisation thérapeutique (arbre décisionnel) 234
IV-2 Exemples choisis 235
IV-2. 1 Cas d'un hypertendu diabétique de type II 235 IV-2.2 Cas d'un hypertendu hypertriglycéridémique 242 IV-2.3 Cas d'un hypertendu hypercholestérolémique 250 IV-2.4 Cas d'une personne âgée hypertendue 255 IV-2.5 Cas d'un hypertendu insuffisant coronarien 261 IV-2.6 Cas d'un hypertendu insuffisant cardiaque 267 IV-2.7 Cas d'hypertendus avec polypathologies ci-dessus 276
CONCLUSION GENERALE
311ANNEXES
ANNEXE 1 : Liste des abréviations utilisées
ANNEXE 2 : Liste des antihypertenseurs disponibles sur le marché pharmaceutique français
ANNEXE 3 : Présentation des différentes classes d' antihypertenseurs ANNEXE 4 : Pharmacocinétique
ANNEXE 5 : Intéractions médicamenteuses
ANNEXE 6: Contre-Indications et précautions d'emploi
323
324
327
329
343
355367
Les maladies CV représentent la première cause de mortalité en France, l'HTA y participe de façon non négligeable.
C'est une pathologie d'actualité courante et les thérapeutiques faisant face ne cessent d'évoluer.
Le choix du traitement peut paraître difficile, mais en respectant le maximum de critères, allant des CI jusqu'aux facteurs pschysociaux du patient, l'option thérapeutique devient plus limitée. Ainsi, on assiste à une véritable individualisation du traitement ART, objectif de cette thèse.
En raison de la chronicité de l 'HT
A,
le pharmacien d'officine est amené à côtoyer régulièrement son client HT.Quel est son rôle face à l'HT et à sa maladie
?
Les deux premières parties de ce travail seront consacrées à l'HTA et à l'arsenal de la thérapeutique ART.
La troisième partie traitera du choix de la classe médicamenteuse selon les affections concomitantes retenues dans le service de cardiologie du Pr MALLION, avec arbres
décisionnels à la clé.
La quatrième partie, intitulée "MATERIEL ET METHODE" situera l'officine dans laquelle a été réalisée une enquête, ainsi que la présentation de celle-ci.
Les résultats seront exposés dans la partie suivante.
Nous poursuivrons par une discussion en interprétant les résultats de l:enquête, en nous entretenant sur le rôle du pharmacien d'officine face à son client HT et au médecin traitant.
Nous terminerons l'exposé par une étude de cas à partir d'exemples sélectionnés parmi les personnes intérrogées lors de l'étude. Il en résultera une validation d'ordonnance par la rédaction finale d'un avis pharmaceutique au médecin et par l'élaboration d'un arbre décisionnnel adapté à chaque personne.
PREMIERE PARTIE
1- EPIDEMIOLOGIE
(6) (58) (65) (79)L' HTA a été comparée à un "tueur silencieux". En effet, son apparition et son retentissement sont le plus souvent asymptomatiques. Cependant, ce retentissement est grave car il est responsable d'un excès de morbidité et de mortalité CV.
On évalue à 7-8 millions d 'HT en France.
De part le monde, 15 à 20 % de la population adulte ont des chiffres tensionnels élevés.
La prévalence de l'HTA augmente avec l'âge (moins de 5 % d'HT
à
20 ans;à
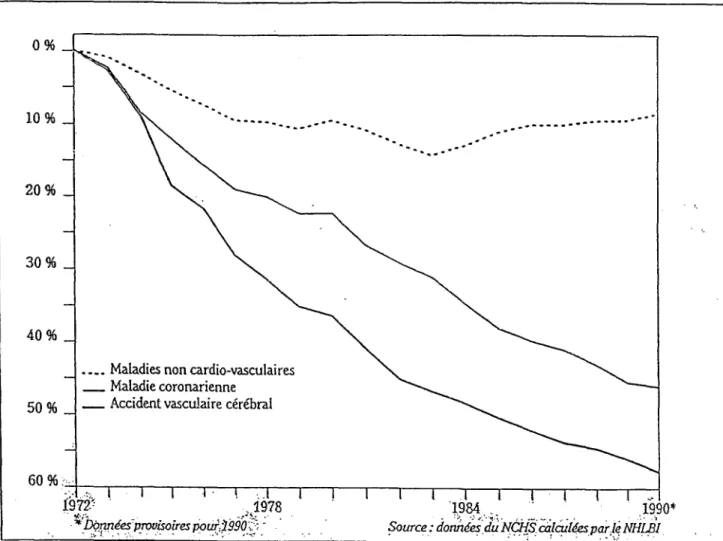
partir de 50 ans, le risque de survenue d'HTA chez la femme rejoint celui de l'homme).La prise en charge correcte de l'HTA permet d'expliquer la baisse de la mortalité CV malgré le nombre croissant d'HT, (mortalité par atteinte cardiaque/coronarienne a diminuée de 50 %,
celle par atteinte cérébrovasculaire de 57 % en 20 ans). Figure 1 et Tableau
1.
Le management de l'HT A ne consiste pas seulement à une diminution des chiffres tensionnels mais à une baisse des FR associés et de la mortalité CV diminuant ainsi un certain nombre de complications cardiaques. L'HTA multiplie par 9 le risque d' A VC, 5 d'IC, 2,5 d'Icor, 2,5 celui des artériopathies des membres inférieurs pour les principaux.
II- DEFINITIONS
La PA est la force motrice qui fait circuler le sang à travers tous les organes. Elle est définie par :
PA=DCxRPT
Selon l'OMS, la normotension est déterminée arbitrairement par une:
- PAS <140 mm de Hg (pression qui règne au niveau de l'aorte et des grosses artères lors de l'éjection du sang par le VG au cours de la contraction);
- P AD <90 en phase V de Korotkoff (définie par la disparition des bruits du coeur) ; la P AD étant la pression qui règne au niveau de l'aorte et des grosses artères au moment de la relaxation du VG.
Toujours selon l'OMS, l'HTA est arbitrairement définie par une PAS ?160 et/ou une PAD ?95 en phase V.
0% 10% 20% 30% 40%
...
.. ..
.
.
..
..
.. .
.
.
.
......
•••• Maladies non cardio-vasculaires _ Maladie coronarienne
...
---
.
...
-
-
..
-
..
-
.
.
.
.
.
.
.
.
..
--·
50 % - Accident vasculaire cérébral
60% '-:-"· r , , ,r , ~ ,
~~ i~
'
'
1978
~ . ~ ·"'*.DQ.rznées'p_rovisoires r or i ~ ~ · ~ ... •. .•, ·. ·.. . .. . .. '•. .~ "\'.'. 1984 -1990*
Source:o ~ r i Néii§i ~ parlé
NHLBI
• . . . . . . ·;.! . . ..• •...: ....
Figure1. Diminution en pourcentage du tauxde mortalité ajustéà l'âge depuis 1972, in(6)
1971-72** 1974-75** 1976-80*** 1988-91**0
Détection :pourcentage d1hypertendus rapportés par lemédecin
51
64 (54)73 (65) 84Traitement: pourcentage d'hypertendus sous traitement 36 34 (33) 56 (49) 73 Contrôle :pourcentage d'hypertendus ayant une pression 16 20 (11) 34 (21) 55 artérielle< 160 /95 mmHg en une occasion et signalés comme
prenant actuellement un traitementantihypertenseur
Note: les chiffres entre parenthèses correspondent aux pourcentages de patients ayant une PA de 140190 mmHg. *Défi.nie comme une eur~ 160195 mmHg en une occasion ou patient signalécomme prenant actuellement
wz traitementantihyperten.seur. Sources:
**
NHANESI'.***
NÉiANESIP.****
NHANES III, données non publiées fournies par le Centre de Contrôle des Maladies, Statistiques du Cenlre National de la Santé.III-CLASSIFICATIONS
L'HTA existe sous deux formes:
- HTA dite essentielle (95 % des cas) souvent d'étiologie inconnue;
- HT A dite secondaire ( 5 % des cas) d'étiologie connue (elle ne sera pas traitée dans ce travail).
On distingue l'HTA permanente de l'HTA labile (valeurs tensionnelles tantôt normales, tantôt supérieures selon le nycthémère et d'autres facteurs comme le stress,. .. ).
L'HTA dite par "effet blouse-blanche" peut se définir comme une HTA labile (développée dans un prochain chapitre).
De même, on différencie l'HTA systolodiastolique de l'HTA systolique pure (fréquente chez les personnes âgées).
Il existe ensuite différents stades d'HTA permanente avec des chiffres tensionnels leurs correspondants ; l'OMS propose aussi une classification en fonction du retentissement.
Tableaux 2, 3 et 4.
IV- PHYSIOPATHOLOGIE
IV-1 DU POINT DE VUE HEMODYNAMIQUE (26) (43)
PA=DCxRPT
IV-1.1 Débit cardiaque
Il représente la quantité de sang pompée par chaque ventricule par minute (1/mn).
DC=FCxVS
FC : fréquence cardiaque (battements/mn) sous l'influence du système végétatif et des hormones ;
VS : volume sanguin (1/battements) correspondant à la différence entre le VS dans le ventricule à la fin de la diastole (volume télédiastolique) et le volume restant à la fin de la systole (volume télésystolique).
Niveau PA
Systolique (mm.Hg) Diastolique (mm.Hg) Normocension <140 et <90 IITAlégère 140-180 et/ou 90-105 IITA limite(sous groupe} 140-160 cc/ou 90-95
filA modérée et sévère ~ et/ou ~
IITAsystolique isolée ~ et <90
ITTA systolique limite 140;;:160 et <90 (sollS groupe)
Tab
leau
2
.
Gass
i
f
ica
t
ion
de
l
'HTA
en
fonc
f!on
dun
iveau
de
PA
.
CritèresO
.M
.S
.
,
in
(65)
1
STADEI1
Pas de rccencissementviscéralISTADE II
1 Aueinte d'au moins un organe cible: .
\
-hypertrophie ventriculaire (radiologique.électroeardiographique. échocardiographique)
1-rétinopachie hypertensive
1
-
protéinurie etlou élévation de lacréatininémie ( 1.2à2.0 mg/dl)1-
plaque d'achérosclérose (radiologiqueouà l"échographie-doppler): carotides. aone. artères iliaqueset fémoralesSTADE III
Au moins une complicaùon viscérale :
-ca:ur: angine de poitrine, infarctusdu myocarde, insuffisancecardiaque
-cervc:iu :accident ischémiquetransitoire, accident vasculaire conslicué. encéphalopachie hypenensive
-fond d'ceil: hémorragies, exsudats rétiniens avec ou sans oedème papillaire
-rein: créacininémie plasmatique:> 2 mg/dl ou insuffisance rénale -vaisseaux :anéVtysme, dissection. occlusion artérielle
Tableau
3
.
ClassificationO
.M
.S
.
de l'HTAen fonction du retentissement viscéral, in(65)
Catél!orie PAS(mmH!!) PAD (mmfü) Normal <130 <85 Normal haute 130-139 85-89
Hypertension
Stade l (légère} 140-159 90-99
Stade 2 (modérée) 160-179 100-109
Stade 3 (sévère) 180-209 110-119
Stade 4(très sévère) ~ ~ 1
IV-1. 2 Résistances périphériques totales
Elles correspondent à la friction du sang sur l'artère s'opposant à son écoulement.
Cette résistance dépend de :
- la nature du sang (viscosité), elle même variant avec la vitesse de cisaillement et l'HTA:
*
plus la vitesse de cisaillement est élevée plus basse est la viscosité ;*
plus l'HT A est élevée plus haute est la viscosité.La viscosité est un facteur mineur dans la détermination de la résistance car elle est généralement constante.
- la géométrie du lit vasculaire : le degré de compliance traduit la fonction d'amortissement de l'onde systolique.
En résumé, l'augmentation des RPT est essentiellement dûe au rétrécissement du diamètre artériolaire.
Le niveau de pression artérielle peut être modifié par tous les facteurs influençant le DC et/ou les RPT.
IV-2 REGULATION
La régulation de la PA normale (physiologie) et la dysrégulation qui caractérise l'HT A (physiopathologie) font intervenir les mécanismes contrôlant les paramètres énoncés ci-dessous.
Ce sont:
- le système nerveux autonome régulant l'activité cardiaque et le tonus vasculaire; - le système rénine angiotensine participant lui aussi à la régulation du tonus vasculaire ; - les divers facteurs qui interviennent dans l'excrétion urinaire du sodium ;
- les facteurs vasopresseurs.
IV-2.1 Système nerveux adrénergique
L'arc réflexe impliqué dans cette régulation nerveuse comporte des voies afférentes, des centres et des voies efférentes:
- la voie afférente transmet aux centres des informations sur le niveau de PA recueilli par les barorécepteurs situés au niveau des bifurcations
carotidiennes (sinus carotidien) et de la crosse aortique;
- les centres sont situés au niveau du ive ventricule (tronc cérébral) ; - les voies efférentes (nerfs sympathiques) gagnent le coeur et les vaisseaux. L'arc baroréflexe fonctionne à la manière d'un frein modérant en permanence l'activité des centres sympathiques.
La transmission entre neurones sympathiques et organes effecteurs font intervenir un neuromédiateur, la noradrénaline dont la circulation nécessite la présence de récepteurs adrénergiques (deux sous groupes) :
- les récepteurs alphal :
*
postsynaptiques (au niveau des organes effecteurs) ;*
leur stimulation par des agonistes adrénergiques (noradrénaline et amines pressives) entraine une augmentation du tonus sympathique (vasoconstriction)*
leur stimulation par des antagonistes, une vasodilatation ; - les récepteurs alpha2 :*
périphériques, principalement présynaptiques, situés sur la terminaison nerveuse des fibres sympathiques postganglionaires ;*
leur stimulation entraine le relargage de la noradrénaline à partir des vésicules contenues dans des varicosités des terminaisons nerveuses ;*
leur stimulation entraine une diminution de l'activité du tonus sympathique (vasodilatation et diminution de la FC) ;- les récepteurs bétal :
*
localisés sur le tissu musculaire cardiaque ;*
leur stimulation par des agonistes adrénergiques entraine une augmentation de laFC;*
leur blocage par des antagonistes aboutit à l'effet inverse ; - les récepteurs béta2 :*
localisés au niveau des vaisseaux ;*
leur stimulation par des agonistes entraine une vasodilatation ;IV-2.2 SRAA
Ce système de régulation joue sur 2 composants : - le volume circulant par l'aldostérone ;
- le tonus vasomoteur par !'angiotensine.
Succintement , la biochimie de ce système est résumé Figure 2.
Les différents effets biologiques de !'angiotensine II concourent tous à rendre positif le bilan de l'eau et du sel et à augmenter le tonus vasculaire. Figure 3 :
- l'angiotensine II est le plus actif des vasoconstricteurs connus (10 fois plus que la noradrénaline) ;
- elle stimule l'activité du système sympathique stimulant lui-même la sécrétion de rénine;
- elle stimule la sécrétion d'aldostérone ;
- elle diminue la sécrétion urinaire de sodium indépendante de l'aldostérone ; - elle stimule la sensation de soif et augmente la sécrétion d'ADH positivant
ainsi le bilan hydrique.
La rénine est sécrétée par l'appareil jux:taglomérulaire rénal et régulée par : - le système barosensible répondant aux variations de pression de perfusion
rénale;
- le système chémosensible répondant aux variations de teneur en sodium de l'urine distale.
Ainsi toute diminution de pression de perfusion rénale et/ ou toute
augmentation de concentration sodée dans l'urine distale stimule la sécrétion de rénine.
L' activité adrénergique module, en la renforçant, la sécrétion de rénine par l'intermédiaire des recepteurs bétal.
Ang
io
tens
inogène
Rén
ine
---;-l
Ang
io
tens
ine
l
(
inac
t
ive
)
\
Enzyme
de
conve
is
ion
Feed-back
négatif
Ang
io
tens
ine
U
(ac
t
ive)
/
Vasocons
t
r
ic
t
ion
périphérique
Production
d
'a
ldos
térone
Augmentation de
p
ress
ion
a
r
téc
ie
l
le
Rétention hydrosodée Augmentation de lavo!émie Figure 2. Système rénine angiotensine, in (60)
®
~ ---·-- ~ ANGIOTENSINOGÈNE /,RÉNINE
~ <ixécucseurinactifderANGIOtl
#
'
INACTIVE ---RÉNINE__jANGIOTENSINE I
~
SURRÉNALES TIJ...OOSTà\ooc tCATECH:X..J.M1NES • VASOCOUSlRICTIO« ~ ~ •EFFEr~ VASOO:l«STRICT8A\Rèw.. PtJ!SS,l1{f LcSWt~ rW1 t ~~ ~tuW-lblJloc\ r.4aiio<\R.ËN!l-IC
~ ~ ~ Cl ~ -·
~~
t~~ PA ..-...sopc•..m. taw'lkd4w( ocybdn4 Figure 3. Système rénine angiotensine, in (26)(Système Katlicréine/Kinine 1
KALUCRÉINOGÈNE
l
BRADYKININESrlEC
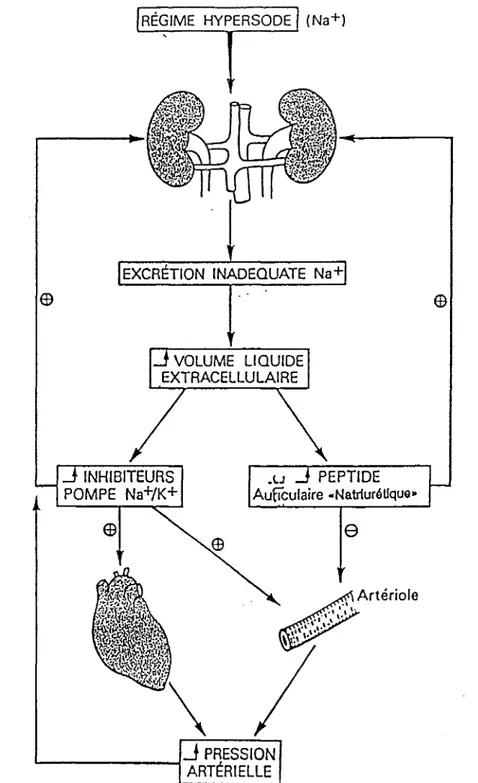
P8'110ES INACTIFS .,:.IV-2.3 Le contrôle du bilan sodé. Figure 4.
L'HT A est plus fréquente dans les populations ayant une consommation de sel
importante ; le régime désodé et les diurétiques diminuent la PA des HT.
L'étude de l'apport en sel est estimé par la natriurèse des 24 heures.
Le mécanisme pathologique est la diminution de la capacité du rein à excréter le
sodium.
La tendance à l'inflation volémique qui en résulte stimule le facteur endogène
(facteur natriurètique hypertensinogène) inhibiteur de la Na+r<+ ATPase.
Au niveau rénal ce facteur est diurétique puisqu'il déprime le transport
transmembranaire du sodium par les cellules tubulaires rénales, donc
réabsorption de cet électrolyte.
Au niveau des myocytes artériolaires, on assiste
àune augmentation de la
concentration intracellulaire en sodium par le jeu des contre-transports et
àl'augmentation de la concentration intracellulaire du calcium.
Ce calcium provoque la réponse contractile des myocytes par vasoconstriction
élevant les résistances vasculaires responsables de l'HT
A
Le meilleur témoin du caractère volodépendant ou sodium dépendant d'une
HT A est la constatation d'une ARP basse.
Environ 25
%des HT ont une rénine déprimée et peu stimulable.
La restriction alimentaire de sodium et/ou les diurétiques représentent le
traitement approprié.
Ces mesures suppriment ou diminuent la nécéssité de l'organisme de recourir
au facteur natriurétique hypertensinogène pour maintenir le bilan sodé.
œ
RÉGIME HYPERSODE (Na+)
EXCRÉTION INADEQUATE Na+
VOLUME LIQUIDE EXTRACELLULAIRE .u PEPTIDE Aufïculaire •NatrluréUque•
e
_J
PRESSION ' - - - 4 ARTÉRIELLE+ : stlmulatlon de la contraction ou excrétion Na• - : suppression de la contraction
IV-2.4 Les facteurs vasopresseurs
L'HTA peut résulter d'une altération dans l'équilibre entre les systèmes hormonaux vasodépresseurs (vasodilatateurs) et vasopresseurs
(vasoconstricteurs).
Ce déséquilibre pourrait être dû à des facteurs génétiques ou environnementaux. Ces hormones vasopressives vont entrainer un épaissisement de la paroi
(hyperplasie musculaire et fibrose de la média) responsable d'une augmentation du rapport paroi/lumière au niveau des vaisseaux aboutissant à un accroissement des RPT cause d'HT
A
La perte d'élasticité des artères de gros et moyens calibres (fibres élastiques remplacées par du collagène) est une cause d'une diminution de la compliance artérielle.
Par voie de conséquence, on constate une HTA
à
prédominance systolique observée chez beaucoup de personnes âgées.Ces hormones peuvent être également la cause directe de l'HT A en augmentant le DC ou indirecte en altérant l'activité sympathique et l'équilibre hydrique. Voici la liste des substances vasopressives et vasodépressives :
Vasopresseurs : Vasodépresseurs :
- le système rénine angiotensine - le facteur natriurétique atrial ou
- l'endothéline auriculaire (ANF)
- l'hormone natriurétique atriale (ANH) - les PGl2 et les PGE2
- la vasopressine (ADH) - le facteur de relaxation EDRF - les thromboxanes/leucotriènes - kallicréine/kinine
- la sérotonine - la dopamine
- le neuropeptide Y - l'action sur les recepteurs DA1et
- l'aldostérone DA2
/ , , t ...
'
~ ... ....'
.
I '\ '\. I \ \ I \ \ I \ \ 1 \ \ • 1 l 1 ,~
1 1 t =;j 1 1 / .c.1 ~ / ~ 1; t--:-:-.--0
1 o / ' • .a..I "5 1\ ~ , \ ·,.g
l
\
<
:-"
/
'
\
01
=
1
'
b(, .... / • ..z
1
:1 '
,
~
{l ai! '·,
~ n
-n
c'1r
1 ''
,:;
j
~ '. Cl 01 '-
~
:
-ê;I.
'
' / u..' ;'1 . ·, / 0 ' /:
~
'
\
/// 1 \ lProstac;ilandlnu? ~
i
\
1Bradyk
-
-
-
-
ln-
ln•?-
-
-
-
-
-
-
!
-+
'--+Ha'
\ 1 1 1~,
"'-' 1 1 ---H2C---J 1 1 l, 1-
-
-
-
-
-
______1
,__/!1
11
1
t
1
1
Rénine 1 ci1 1 1 El 1 1 ~ t I -<>I \ n~ ot n in 11 ___-/ -Ù 1 \ 1 ~ 1 \ 1 ~1
'
,
,
~ ,
:
·
-
.
/
~
. / '\.Prostagh1nd1nes 7/ '\.Oradyklnlne? Preulon 1r1Mtlk
Figure 5. Mécanismes permettant de luttercontre l'élévation de la PA, in (60)
'' _
...
V- DETECTION ET CONFIRMATION DE L'HTA
V-1 MESURES DE LAPA (6) (9)
Le diagnostic d'HT A ne doit pas être porté sur une seule visite.
Les valeurs initiales élevées doivent être confirmées lors de deux consultations ultérieures au minimum, espacées d'une ou plusieurs semaines (à moins que la PAS 2210 et/ou la PAD 2120) avec une valeur moyenne de PAD 290 et PAS 2140, valeurs nécessaires pour porter le diagnostic.
La moyenne se fera sur deux mesures au minimum, effectuées à 2 minutes d'intervalle. Si les deux premières mesures diffèrent de plus de 5 mm de Hg, une mesure
supplémentaire doit être effectuée.
V-1.1 Les appareils
Les plus courament utilisés sont :
- le manomètre à capsule (cadran circulaire et aiguille), peu encombrant et facile
à transporter (visites à domicile);
- le sphygmomanomètre
à
colonne de mercure est l'instrument de référence (utilisation au cabinet de consultation) ;- appareils entièrement automatiques :
*
à domicile, appareils d'automesures ;*
en ambulatoire, appareil de MAP A ;*
à l'officine.Ce type d'appareils automatiques, même s'ils sont souvent fiables, ne permettent pas une prise de mesure standardisée.
Ces valeurs de pression artérielle devront être interprétées par le médecin et comparées à celles effectuées à la consultation.
V-1.2 Méthode de mesure de la PA en consultation
Elle s'effectue à l'aide d'un sphygmomanomètre à colonne de mercure sur un patient en décubitus ou assis avec le bras nu posé sur un accoudoir
à
hauteur du coeur.La mesure de PA doit débuter après 5 minutes de repos, à distance de tout effort physique, émotionnel, d'ingestion de repas, de caféine ou de prises tabagiques au cours def: 30 minutes précédentes.
Le brassard, appliqué sur un bras nu dégagé de toute contrainte vestimentaire (éviter l'effet de garrot) doit être adapté à la taille du bras.
La poche gonflable en vessie de caoutchouc doit être suffisament grande pour recouvrir les 2/3 de la largeur du bras et de sa circonférence.
On gonfle soit d'emblée la poche pneumatique à 20 voire 22 cm de Hg, soit à une pression d'environ 5 cm de Hg au dessus de celle ayant abolie la perception du pouls radial.
Puis, on dégonfle la poche en tournant la virole de la paroi jusqu'à perception des bruits artériels ou bruits de Korotkoff correspondants à la PAS ; la disparition des bruits (phase V de Korotkofi) représentant la P AD.
La mesure de la maxima (PAS), 1 à 2 minutes après que le sujet se sera remis en position debout permettra la recherche d'une éventuelle hypotension
orthostatique.
On concluera à celle-ci en cas de PAS inférieure de 3 cm de Hg, voire davantage, à la PAS mesurée en décubitus.
Les étourdissements lors du passage du clinostastisme à l'orthostatisme ne surviendront que pour des baisses tensionnelles de plus de 3 cm de Hg.
V-1.3 Mesure ambulatoire de la PA ( 6) (9) ( 65)
Il se peut que les mesures de la PA obtenues dans les établissements de soins ne reflètent pas la PA habituelle ou moyenne du patient.
La mesure ambulatoire a permis d'obtenir des renseignements d'ordre
physiologique (valeurs de PA variables selon le nycthémère (maximale avant le réveil)), à visée pronostique et thérapeutique dans l'HTA.
Au niveau du pronostic, elle donne une meilleure valeur prédictive des complications de l'HT A que la mesure de consultation.
Concernant la thérapeutique, la baisse tensionnelle obtenue avec un médicament peut aisément être analysée en ambulatoire sur le nycthémère afin d'améliorer la répartition des prises médicamenteuses durant la journée.
Il existe de multiples cas dans lesquels les dispositifs automatiques de
surveillance ambulatoire non invasive de la PA peuvent être utiles. Tableau 5. En plus, on ajoutera l'HTA limite pour s'assurer de la nécéssité d'une prise en charge thérapeutique.
- Hypertension "du ·cabinet" ou "effet blouse
blanche" : hypertension constamment
élevée au cabinet, mais toujours normale
en dehors.
-- Évaluation d'une résistance au traitement.
- Évaluation de variations nocturnes
de la pression artÇrielle.
- Hypertension épisodique.
- Symptômes d'hypotension associés
à un traitement antihypertenseur
ou à un dysfonctionnement végétatif.
- Maladie du sinus carotidien
ou blocs de conduction*.
*Association auec une surveillance éledrocardiographique.
Tableau 5. Cas dans lesquels les dispositifs automatiques de survei1lance ambulatoire non
invasive
de
la PA peuvent être utiles, in (6)
V-2 CONFIRMATION ET SUIVI
Les mesures répétées de la PA permettront de déterminer si les valeurs initiales persistent et nécéssitent une surveillance attentive ou des soins rapides. Si elles sont revenues à la normale, elles ne demandront que le suivi régulier de leurs valeurs. Le rythme des mesures ultérieures sera basé sur les valeurs initiales de la PA ; le diagnostic et le traitement antérieur d'une maladie CV et des FR Tableau 6.
VI- DIAGNOSTIC
VI-1 ANAMNESE: interrogatoire complet (6) (53) (60) (79)
Il tient une place primordiale dans le diagnostic et ses étapes sont les suivantes :
VI-1. l Age (sexe) (79). Figure 6.
Dans les pays développés, la PA augmente avec l'âge, rare avant 30 ans, elle touche 10 % des sujets à 50 ans et plus encore par la suite.
La P AD, plus liée aux RPT, augmente jusqu'à 50 ans puis semble se stabiliser ; tandis que la PAS, qui reflète la rigidité artérielle, augmente de façon continue avec l'âge au moins jusqu'à 80 ans.
Cependant, dans les populations primitives où l'alimentation est pauvre en sel, ce phénomène ne se traduit pas.
Le niveau tensionnel de hommes de 15 à 65 ans est supérieur à celui des femmes, la situation s'inverse au delà.
Dép
is
tage
in
i
t
ia
l
Press
ion
a
r
té
r
ie
l
le
(mmHg
)*
Sys
to
l
ique
D
ias
to
l
ique
Con
t
rô
le
recommandé**
, <
130
<85
Nouveau
con
t
rô
le
dans
2
ans
130
-139
85
-89
Nouveau
con
t
rô
le
dans
1
an***
140
-159
90
-99
A
con
f
i
rme
r
dans
les
2
mo
is
160
-179
100
-109
Éva
lue
r
ou
ad
resse
r
àun
médec
in
dans
le
mo
is
àven
i
r
180
-209
110
-119
Éva
lue
r
ou
ad
resse
r
àun
médec
in
dans
la
sema
ine
~ ~
120
Éva
lue
r
ou
ad
resse
r
imméd
ia
temen
t
àun
médec
in
*
Si les catégories des pressions systolique et diastolique sont différentes, suivre la recommandation suggérant ledélai leplus court (par exemple, avec des valeurs de 160185 mmHg, lepatient doit être évalué ou adressé àun médecin dans un délai d'un mois).**
La. programmation des contrôles doit être modifiée en fonction des informationsli.ablessur.les mesuresantérieures de la pression artérielle, les autres facteurs de risque cardio-vasculaire ou l'atteinted'organes-cibles.
"
'**
Envisager de donner des conseils visantàmodifier le style de vie (voir le chapitre Ill).Tableau 6. Recommandations pour lecontrôle en fonction des mesures initialesde laPA chez l'adulteâgé de 18 ans au minimum, in(6)
28.50% 75 ans etplus 30.10% 65-74ans 23.60% 55-64ans 14.50% 40-54ans 3.10% 20-39ans 0.20% 0 5 10 15 20 25 30
Figure 6. Diagnostics de l'HTAen fonction de l'âge, in (60)
35
VI-1.2 Recherche d'ATCD familiaux
Il s'agit des ATCD d'HTA, de coronaropathie précoce, d'AVC, de maladie CV, de diabète sucré et de dyslipidémie.
Il est vrai qu'appartenir à une famille d'HT multiplie par 2 le risque d'HTA mais, il est difficile de faire la part de ce qui revient à l'hérédité et de ce qui revient aux mauvaises habitudes alimentaires partagées par la famille.
VI-1.3 Recherche d'ATCD personnels
Ils permettent de guider le choix du traitement.
Ceci concerne les symptômes d'affection CV (angor d'effort, ... ),
cérébrovasculaire (AVC, ... ) ou rénale, de diabète, de dyslipidémie ou de goutte, voire d'asthme ou d'artériopathies des membres inférieurs, ...
VI-1. 4 Symptômes récents
Il s'agit surtout de céphalées, d'épistaxis, de bourdonnements d'oreille
(acouphènes), de vertiges, d'asthénie, de palpitations, de sueurs, d'insomnie, de pollakiuries nocturnes, de précordialgies, de dyspnée d'effort, de soif
Ils sont souvent le motif de consultation amenant à découvrir une HT A.
VI-1.5 Mode de vie
- tabagisme ;
- alcool, FRCV à partir de 30 grammes d'éthanol pur par jour ; - habitudes alimentaires : graisses saturées, sodium, potassium :
*
à l'échelle d'une population, plus la consommation sodée est faible et moins il y a d'HT (esquimaux) ;*
pour un individu donné, il est impossible de relier le niveau tensionnel aux apports sodés ;*
la supplémentation en potassium est capable de diminuer la PA et d'antagoniser partiellement l'action ART d'une charge de sodium ; elle permettrait d'obtenir un rapport Na+/K + proche de 1 ;- prise de poids plus ou moins récente (corrélation entre les chiffres tensionnels
et indice de corpulence) ;
- activité physique de loisirs ;
- facteurs psychosociaux et environnementaux (situation familiale, profession,
condition de travail, niveau d'éducation, ... ) susceptibles d'influer sur le
contrôle de la PA ;
*
la personnalité de l'HT serait plus volontiers caractérisée par une
agressivité réprimée, alors que la richesse des relations sociales
réduirait le risque de l'HT A ;
*
la relation entre le stress chronique et l'HTA n'est pas clairement
démontrée mais on remarquera que la fréquence de l'HT A est plus
élevée dans certaines professions particulièrement exposées.
VI-1.6 Traitements en cours
Certains médicaments peuvent faire varier le niveau tensionnel et/ou modifier
l'efficacité des AHT.
Ils peuvent provenir de l'automédication, de prescriptions associées voire
de la même ordonnance.
Cette liste est détaillée dans le complément du questionnaire ; elle est non
exhaustive mais résume les principales interactions recueillies dans les différents
ouvrages consultés.
VI-2 EXAMEN PHYSIQUE (6) (9) (53)
Il s'applique à la recherche d'une cause, du retentissement voire d'une
complication de l'HT
A.Il comporte outre bien sûr la mesure de la PA :
VI-2.1 Examen de l'état général
- mesure du poids et de la taille ;
- rapport tour de taille/tour de hanche ;
- foie palpable (alcoolisme).
VI-2.2 Recherche de lésions des organes cibles
- examen CV soigneux :
*
recherche d'une augmentation de FC, d'un éclat des bruits du coeur, d'un souflle, d'une arythmie, de signes d'IC, d'un troisième (B3) ou d'un quatrième (B4) bruit cardiaque;*
examen cervical à la recherche d'un souflle carotidien, d'une dilatation veineuse ou d'une augmentation de volume de la glande thyroide ;*
examen des membres à la recherche de souflles, d'abolition de pouls artériels périphériques et d'un OMI ;*
auscultation des aires lombaires et para-ombilicales pour détecter un souflle évoquant une sténose de l'artère rénale.- examen de l'abdomen :
*
palpation soigneuse à la recherche de gros reins ou d'une pulsation aortique anormale.- examen du fond de l'oeil (avec ou sans dilatation pupillaire); - examen neurologique (A VC, AIT).
VI-2.3 Recherche des affections associées
- recherche des dépôts lipidiques extra vasculaires (arc cornéen, xanthomes tendineux, xanthélasma) ;
- examen pulmonaire (crépitants, dyspnée (IC), respiration sifllante (asthme),. .. ) .
A partir de l'ensemble des données de l'interrogatoire et de l'examen clinique, on peut pratiquement exclure les causes secondaires d'HT
A,
avoir une idée de sa sévérité et appprécier le profil de risque CV du patient.VI-3 EXAMENS COMPLEMENTAIRES (6) (9) (53)
Ils permettent d'identifier les patients à risque accru (atteinte rénale, (HVG), ... ),de reconnaitre d'autres FR (hypercholestérolémie, diabète) ou de découvrir une HT A secondaire.
Ils peuvent avoir leur importance dans le choix du traitement AHT.
Certains examens sont indispensables chez tout HT et doivent être réalisés avant la mise en route du traitement AHT.
Sang
Echantillon d'urines
(bandelettes réactives)* créatinémie *recherche d'hématurie
* kaliémie * recherche de protéinurie
*glycémie *uricémie * cholestérol * hématocrite
ECG
Tableau
7.Bilan minimum de l'O.MS., in (9)
- la créatinémie vise à détecter un retentissement ou une étiologie rénale ; - la kaliémie détecte un hyperaldostéronisme primaire (I) ou secondaire (II) ; - le cholestérol et la glycémie apprécient les FRCV associés ;
- la protéinurie et l'hématurie apprécient une affection rénale ou une néphropathie HT ;
-ECG:
* dépiste une atteinte coronarienne associée, des troubles de conduction qui contre-indiquent certains médicaments, des troubles de repolarisation
secondaires à une anomalie métabolique (hypokaliémie, hypercalcémie, ... ), des troubles du rythme ;
* il est d'autant indispensable qu'il existe des signes d'IC ou d'Icor.
Ce bilan permet dans la majorité des cas de rassurer le patient sur l'absence d'étiologie à son HT A, surtout lorsqu'il existe un contexte d'HTA familiale et qu'il s'agit d'une HTA modérée, d'apparition progressive.
La découverte d' une anomalie au bilan OMS devra entrainer d'autres
explorations complémentaires à visée diagnostiques ou pronostiques, comme (9) (51) : - bilan lipidique :
*cholestérol, TG, apoprotéines A1 et B;
* bilan d'autant plus indiqué qu'une hypercholestérolémie est dépistée au bilan OMS ; qu'il existe des ATCD familiaux d'Icor ou d'hypercholestérolémie, de multiples FR associés, des dépôts lipidiques, . . . ;
- dosage de l'hémoglobine glycosylée :
* intéressant en cas de diabète sucré, d'intolérance aux hydrates de carbones, d'obésité ou lorsqu'on suspecte un phéochromocytome;
- examen du fond de l'oeil :
* indispensable dans l'HTA sévère et inutile dans les autres types d'HTA sauf si le malade se plaint d'un trouble visuel particulier ;
- échographie cardiaque :
* apporte des renseignements complémentaires
à
l'ECG ;* apprécie le degré d'HVG, mesure la masse VG et la fonction du VG.
VI-4 RECHERCHE ETIOLOGIQUE
Dans de rares cas, on peut être amené à réaliser rapidement d'autres explorations: - HT A avant 40 ans ;
- HTA sévère avec une PAD >120 en permanence; - HT A d'apparition brutale ;
- HT A résistante au traitement ;
i~nes
Conséauences
1. AntécédentsAtteinte vasculaire(s) Sténose artère rénale ? Protéinurie, hématurie EÀ1Jloration rénale 2. Médicaments
Réglisse HT A iatrogène? Anorexigènes Enquête d'imputabilité AINS, ... Arrêt du médicament 3. Symptômes
Urologiques Enquête rénale Céphalées, sueurs et palpitations Phéochromocvtome ? 4. Données d'examens cliniques
Souffle para-ombilical Angiographie numérisée Rein palpable Urographie IV
5.Bilan OMS
Créatinine élevée, protéinurie, hématurie Enquête rénale HVPOkaliérnie Hvoeraldostéronisme
Tableau 8. Stratégie de dépistage, in (9)
On peut alors s'orienter vers :
VI-4. 1 Affection rénale (ex. polykystose)
VI-4.2 Affection rénovasculaire (ex. sténose artère rénale)
VI-4.3 Affection surrénalienne (ex. phéochromocytome ou hyperaldostéronisme I).
Dans ces formes d'HTA, certains examens sont systématiques par exemple en raison de la sévérité de l'HT
A
Il s'agit :-du fond de l'oeil;
-de l'échographie cardiaque et rénale ; -de lamesure de la clairance à lacréatinine.
VI-4.4 Autres causes éventuelles
Elles sont beaucoup plus rares et concernent des causes : -vasculaires :coarctation de l'aorte;
-exogènes :HT A iatrogène;laréversibilité de l'HTA est habituelle dans un délai de quelques semaines à six mois après l'arrêt du traitement.
DEUXIEME PARTIE
TRAITEMENT
1- STRATEGIE ET MOYENS ANTIHYPERTENSEURS
I-1 STRATEGIE DU TRAITEJ\1ENT
I-1.1 Buts (6) (16)
Ils sont de prévenir à long terme la morbidité et la mortalité CV associées à
l'HTA et de contrôler à court terme la PA ainsi que les autres FRCV
susceptibles d'être modifiés.
Se fixer un but de 140/90 ne parait pas idéal mais il semble plutôt conseillé
d'induire une réduction tensionnelle la mieux tolérée possible.
I-1.2 Indications (16) (29)
Quand faut-il traiter?
- HTA permanente (s'en assurer);
- tolérance viscérale mauvaise (HVG, anomalie du fond de !'oeil, ... ) ;
- vulnérabilité vasculaire particulière (ATCD familiaux, FR associés).
Il est maintenant évident que le traitement systématique de l'HT A modérée et
sévère est largement bénéfique en terme de morbidité et/ou mortalité; l'intérêt
d'une intervention thérapeutique systématique dans l'HTA légère est encore
débattu.
En tout état de cause, la décision de traiter ne doit pas être liée au seul niveau
tensionnel dans cette catégorie de patients.
Il faut savoir qu'à niveau de PA équivalent, il existe d'importantes différences de
risques CV entre les individus, différences liées aux autres FR. Tableau 9.
Cette démarche permet ainsi d'adapter la décision de traitement du risque CV :
plus le niveau tensionnel et/ou retentissement sont élevés plus la nécessité de
débuter un traitement est impérative. De même, plus il existe des FR associés
plus le traitement AHT doit débuter tôt.
Inversement, l'absence de FR, le caractère léger de l'HTA, l'espoir d'une
normalisation progressive spontanée d'une PA peu élevée feront différer le
début du traitement et permettront de diminuer les excès de traitement
(15 à 30
%d'abus selon les études) (64).
Age{*) Sexe (•)
Antécédents familiaux d'accidents CV précoces (*)
Pression artérielle systolique élevée Pression artérielle diastolique élevée Tabagisme
Elévation du cholestérol et du LOL-cholestérol Hypertrophie ventriculaire gauche
Antécédents d'événements cardiovasculaires {*) Antécédents d'événements cérébrovasculaires (*) Diabète Maladie rénale Microalbuminurie Obésité Sédentarité ( • 1 Non modifiables.
I-1.3 Tactique (6) (16) (29) (30) (59) (64) (71) (72)
Que le niveau tensionnel initial justifie ou non la mise en route d'un traitement
médicamenteux, les interventions non pharmacologiques doivent toujours être
conseillées.
De telles mesures devraient précéder dans l'HT A légère la décision d'initier un
traitement mécidamenteux. Elles permettent d'obtenir une baisse de la P AD de 3
à 5
mm de Hg.
Les médications ne seront induites qu'après 4
à6 mois d'échec total ou partiel
de ces mesures tout en les associant à ces modifications du style de vie.
Tableau 10.
La majorité des HTA dites essentielles sont légères à modérées.
Initialement, le traitement consiste à débuter par une monothérapie.
Tous les AHT sont capables de diminuer les chiffres tensionnels.
En 1977, l'élaboration des premiers critères de choix d'AHT était fondée sur le
traitement diurétique. Si le traitement était inadapté, on ajoutait un
bétabloquant, puis un vasodilatateur.
Dans les années 1980, avec l'approche des FR dans le management de l'HTA et
du fait du développement de nouveaux AHT, ce système simpliste a été modifié.
En première intention, on souligne l'importance des mesures non
pharmacologiques et on préconise une des 5 grandes classes de médicaments
préconisées par les experts de l'OMS (diurétiques, bétabloquants, IEC, I.calc.
ou alphabloquants).
Il a été démontré dans les essais cliniques contrôlés que les diurétiques et les
bétabloquants diminuent la morbidité et la mortalité CV ; ces deux classes de
médicaments recoivent la préférence en traitement de départ (ils ont plus de
recul).
Les autres AHT tels que IEC, I. cale., alphabloquants et alpha-bétabloquants
diminuent tout aussi efficacement la PA mais on ne les a pas utilisés dans des
essais contrôlés
àlong terme pour démontrer qu'ils diminuent la morbidité et la
mortalité CV
(àl'étude).
Il convient donc d'en réserver l'usage pour des indications particulières ou
quand les diurétiques et les bétabloquants se sont montrés mal tolérés ou
inefficaces (6).
Néanmoins, beaucoup d'experts en HTA ont comme opinion que les
bétabloquants et les diurétiques, sauf dans certaines circonstances, ne doivent
être utilisés qu'en deuxième ou troisième intention (71).
PA mesurée au moins 2 fois à 2 occasions. Valeur entre 90-105mmHg (PAD) et 140-180 mmHg (PAS)
1 :.··
T
~ Répéter les mesures au moins 2 fois
sur une période de 4 semaines
-1
Après
./ sem(lines
T T
PA< 140/90 rnmHg: Valeurs entre 90-105 mrnHg (PAD) et/oul40-180 Nouvelles mesures tous les 3 mois pdt 1 an mmHg(PAS): mesures non pharmacologiques et
surveillance de la PA
A.près 1
1
!
3 mois
t
f
PAD 90-95 mmHg et/ou PAD 95-100 mmHg et/ou PAS PAD 2: 100 mmHg ou PAS
PAS 140-160 mmHg: 160-180 mmHg : renforcer les 140-160 mmHg avec une PAD 2: 95
' renforcer les mesures non mesures non pharmacologiques et mmHg : renforcer le traitement non pharmacologiques cc considérer la mise en route d'un pharmacologique cc instituer le surveillance de la PA traitement médicamenteux en traitement médicamenteux
présence d'autres facteurs de
Après
l
1 1l
13 mois de plus
1 T
1
PAD 90-95 mmHg et/ou PAS PAD 90-95 mmHg et/ou PAD 95-100 mmHg ou PAS 140-160 mmHg : pas d'autre PAS 140-160 mmHg: 160-180 mmHg avec une PAD 2: 95
facteur de risque : poursuivre les présence d'autres facteurs mmHg: avec ou sans facteur de mesures non pharmacologiques et de risque : envisager le risque, instituer le traitement
surveillance de la PA traitement médicamenteux médicamenteux
Le choix initial du traitement AHT sera déterminé cas par cas après avoir pris en considération un certain nombre de paramètres tels que (6) (29) :
- données démographiques : âge, sexe, race
Elles ne constituent pas une raison suffisante pour éviter une classe thérapeutique, en particulier si d'autres avantages thérapeutiques la rendent souhaitables.
- maladies et traitements concomitants :
*
l'HTA est rarement isolée ; plus de 60 % des HT modérés sont atteints d'une pathologie subaïgue ou clinique associée (72) ;*
les AHT peuvent aggraver certaines maladies tout en améliorant d'autres;*
ils peuvent être contre-indiqués chez certaines personnes (en fonction de la maladie), entrainer des IM avec les médications concomitantes ;*
le choix d'un AHT qui traite en même temps une maladie coexistante peut simplifier les schémas thérapeutiques et réduire les coûts. - qualité de vie :*
tous les AHT peuvent entrainer des El ; il est indispensable derechercher les El ressentis pour éviter leur récidive pouvant conforter l'idée que tous les AHT sont potentiellement intolérables ;
*
or la tolérance est nécessaire pour une bonne observance thérapeutique.- mesures physiologiques et biochimiques :
Il s'agit notamment du poids corporel, de la glycémie, de la FC, ... étant utiles dans le choix d'un traitement spécifique.
- considérations économiques :
*
le coût du traitement (prix des médicaments, examens biologiques systématiques et spécifiques, les consultations,. .. ) peut constituer un obstacle au traitement ;*
on essaiera d'avoir un traitement avec le meilleur rapport coût/ efficacité.Cette individualisation du traitement est très dépendante de l'interrogatoire (16). Elle a un double but :
- orienter le choix thérapeutique en fonction des particularités de l'HT (page précédente) ;
- plus récemment :
*
réfléchir sur les doses recommandées ;*
envisager une monothérapie séquentielle ;*
surveiller les associations médicamenteuses.L'essentiel du problème réside dans le fait que les différentes recommandations et informations disponibles sur les AHT ou leurs associations sont issues de groupes de patients alors qu'elles doivent être appliquées au traitement d'un individu.
En d'autres termes, le dogme commercial "ce médicament, à cette dose, en une prise par jour pour tous vos HT" ne correspond certainement pas à la réalité. Le traitement de l'HT ne peut être standardisé, il est à la carte (16).
Les concepts de bénéfice/risque, coût/efficacité, coût/utilité et qualité de vie sont opérants pour optimiser le choix (72).
Le dosage le plus faible indiqué doit être choisi pour protéger le patient contre tout El, bien qu'il puisse être insuffisant pour contrôler immédiatement la PA.
Si la PA reste incontrôlée, la dose la plus basse doit être administrée pendant plusieurs semaines avant de passer à la dose supérieure.
Il faut savoir qu'il faut parfois des mois pour réguler efficacement une HT A tout en évitant les El du traitement.
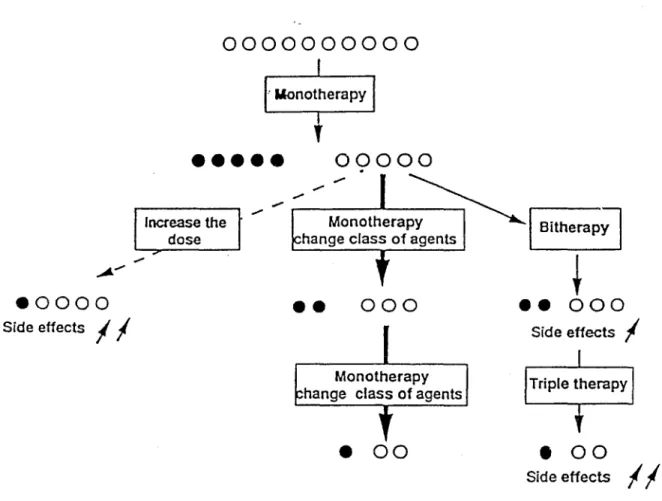
Au bout de 1 à 3 mois, si la réponse au traitement initial est insuffisante, si le patient ne présente pas d'El importants et qu'il suit bien son traitement ;
il
est possible d'envisager trois options pour la suite du traitement (6) :- augmenter la dose du premier médicament jusqu'à la posologie maximale ; - le remplacer par un médicament d'une autre classe ;
- ajouter un second médicament d'une autre classe.
Si un médicament AHT semble inefficace, l'OMS recommande de lui substituer un médicament d'une autre classe ; s'il l'est que partiellement, l'OMS conseille de lui adjoindre un médicament d'une autre classe plutôt que d'augmenter les doses du premier.(16)
Auparavant, si c'est le cas, les médecins doivent déterminer les raisons possibles de la mauvaise réponse au traitement. Tableau 11.
En terme d'associations,
il
est préférable de choisir des classes d' AHT classiquement synergiques (16) (59). Tableau 12.Indépendamment de l'effet AHT synergique, l'utilisation d'une association d'AHT à mode d'action différente peut avoir pour objectif de réduire les phénomènes de contre-régulation ou les El d'un AHT par adjonction d'un deuxième.
Si on ne choisit pas un diurétique comme premier médicament, il sera utile comme médicament de seconde intention car son addition potentialise généralement les effets des autres agents AHT.
• ' .
Non obseivance du traitement • Coût du
traitement--• Instructions peu claires et/ou non fournies par écrit au patient
• Éducation du patient inadéquate ou nulle
• Absence d'implication du patient dans le traitement • Effets secondaires du traitement
• Syndrome cérébral organique (par exemple déficit mnésique}
Causes liées aux médicaments • Doses trop faibles
• Associations inappropriées (par exemple, deux inhi-biteurs adrénergiques à action centrale)
• Inactivation rapide (par exemple, hydralazine) • Interactions médicamenteuses
Anti-inflammatoires non stéroïdiens Contraceptifs oraux
Sympathomimétiques Antidépresseurs Stéroïdes surrénaliens Décongestionnants nasals
Substances contenant de la réglisse (par exemple, tabac à chiquer)
Cocaïne Ciclosporine Érythropoïétine États associés
1
• Obésité croissante • Consommation d'alcool dépassant 30 cc d'éthanolpar1our Hypertension secondaire • Insuffisance rénale • Hypertension réno-vasculaire • Phéochromocytome • Hyperaldostéronisme primaire Surcharge volémique
• Traitement diurétique inadéquat • Apports excessifs de sodium
• Rétention hydrique par diminution de la pression artérielle
• Lésions rénales progressives Pseudo-hypertension
~ +. pmhlr Bêbhloq1111111 + + +++ +++ Dlurédqucs IEC + +++ ' ' ' ' I ' / ++ + : + + + + I ' Aatlaldqucs c•'--- ~
.
-·-···--· -dild ... L.L.._. ...~ + : MMUtT\.:1-fl&llUl "\.. f Ccnlnw: + ++ ++ + Autres 1'8.!0dllab!eun + ++ ++ :1: ++ +.
.
.
.
.
.
.
+ + ++ ....-
--
...-
...-
..-
-
-
-
.. .. .. .. ...--
.... + + + + :i:.
.
.
.
+ + + + + ++ + + +Tableau 12. Associations AHT, in (57)
+ ++ ++ :i: :1: + +