Prise en charge des fractures trochantériennes au CHU Mohamed VI de Marrakech
Texte intégral
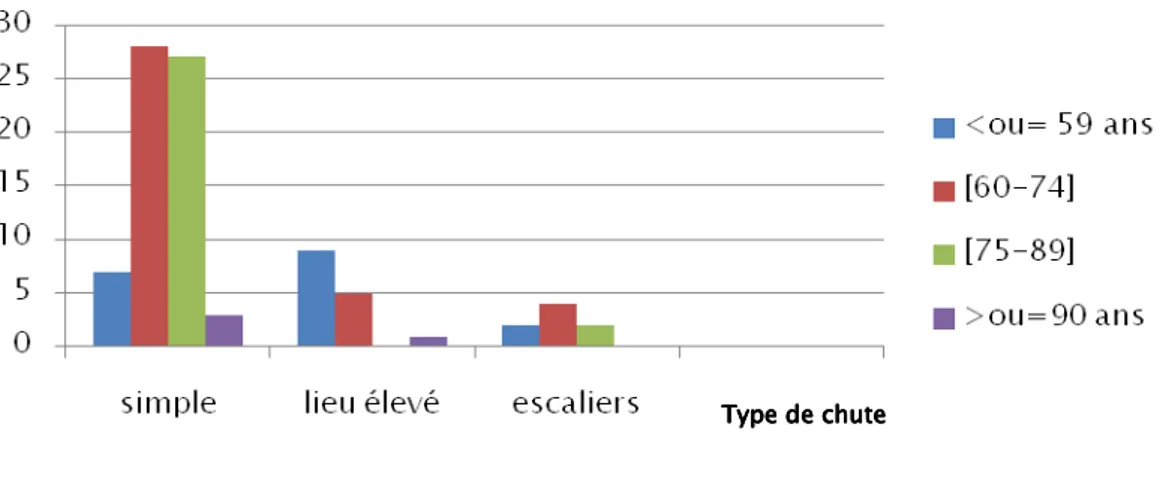
Figure

Documents relatifs
Dans notre série le traitement médical été essentiellement fait d’antalgiques administré systématiquement chez tous nos malades des l’admission, et de corticothérapie a forte
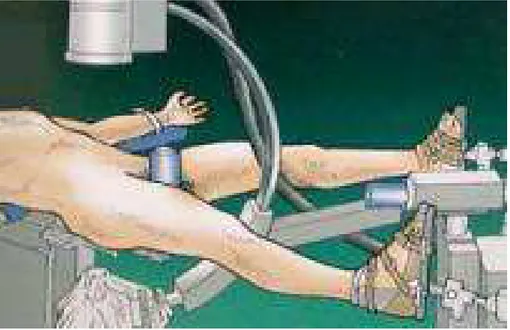
Dans notre série, le traitement a été orthopédique par contention par un collier plâtré chez 13 patients : 4 cas de fracture du col de l’odontoïde à trait oblique en bas et
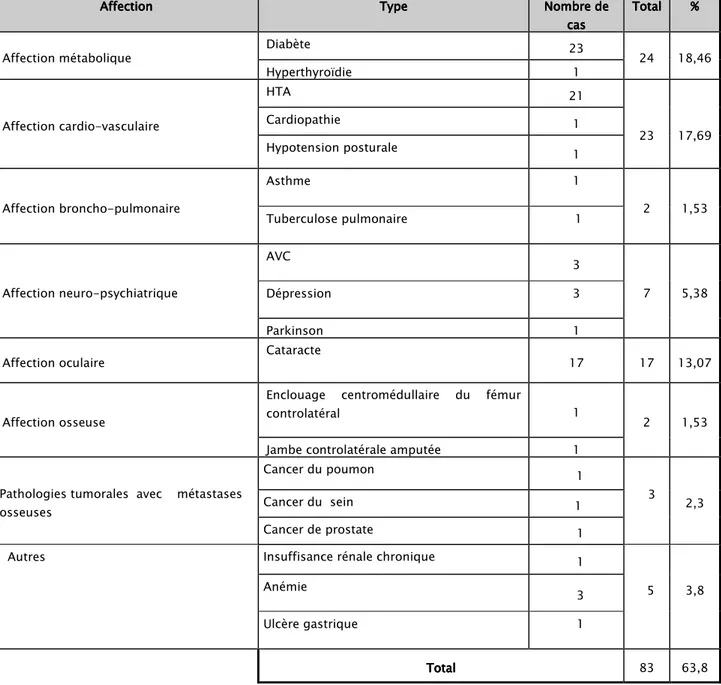
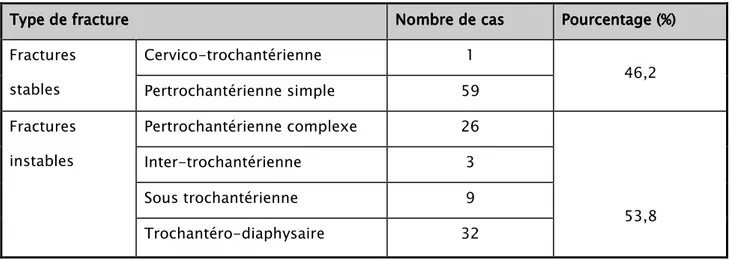
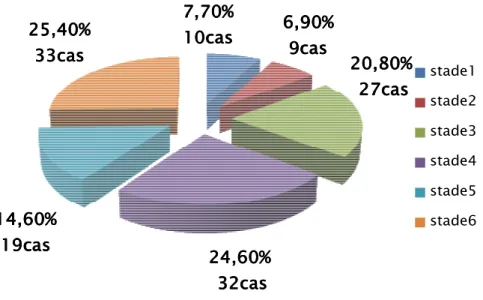
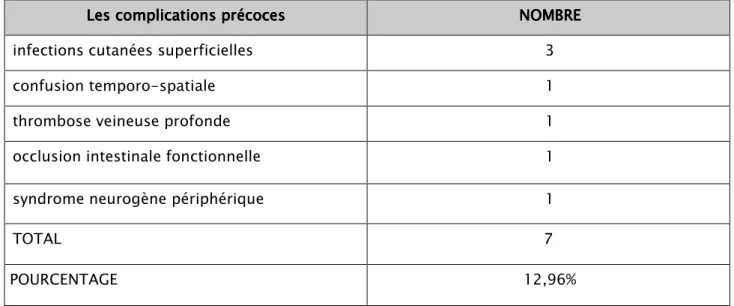
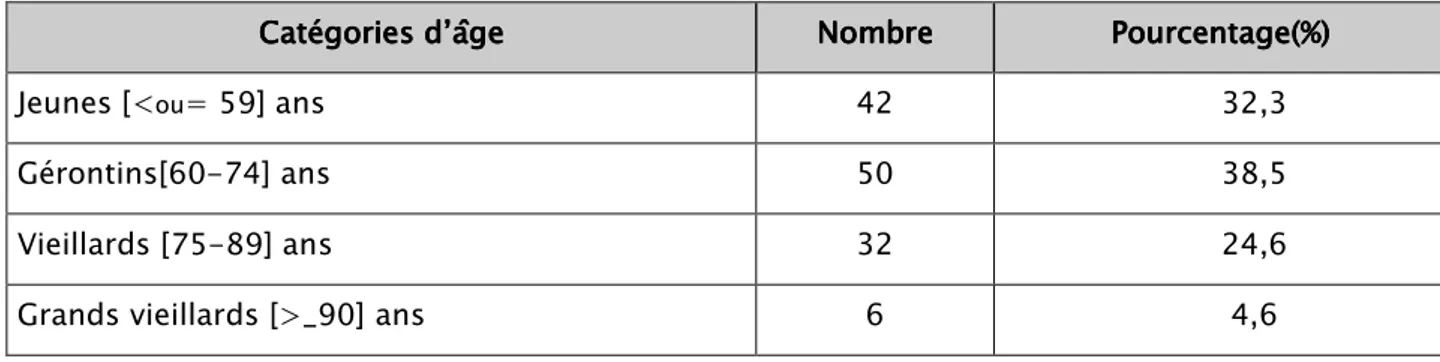
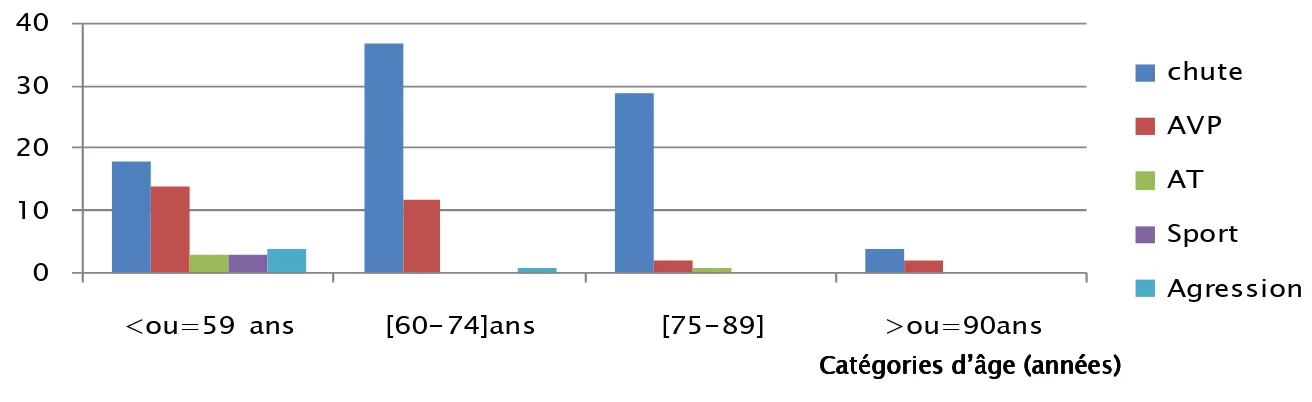
L’étude que nous avons réalisée, a concerné une série de 46 malades ; tous colligés au service de Traumatologie Orthopédie A à l’Hôpital IBN TOFAIL
Les suppurations intracrâniennes sont des collections purulentes d’origines infectieuses (bactériennes, parasitaires ou fungiques) réunissant les abcès et Les
Il s’agit d’une étude rétrospective des cas de pancréatite aigüe au cours de la grossesse dans le service de chirurgie viscérale de l’hôpital Ibn Tofail et du service de
Dans cette étude nous avons inclus tous les patients présentant un kyste hydatique cérébral ou vertébro-médullaire opérés au service de Neurochirurgie de l’hôpital Ibn Tofail
Dans notre étude, la radio chimiothérapie adjuvante a été réalisée chez 4.6 % des patients en utilisant des doses de radiothérapie de 45 à 50GY et des protocoles de chimiothérapie
Vous nous faites un grand honneur en acceptant de présider notre jury de thèse. Nous vous remercions très vivement de la bienveillance et de l’attention dont vous nous