HAL Id: dumas-01562114
https://dumas.ccsd.cnrs.fr/dumas-01562114
Submitted on 13 Jul 2017HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
L’intérêt de la psychomotricité dans le maintien à
domicile : application en Équipe Spécialisée Alzheimer à
travers l’éducation thérapeutique
Morgane Latrille
To cite this version:
Morgane Latrille. L’intérêt de la psychomotricité dans le maintien à domicile : application en Équipe Spécialisée Alzheimer à travers l’éducation thérapeutique. Médecine humaine et pathologie. 2017. �dumas-01562114�
UNIVERSITE DE BORDEAUX
Collège Sciences de la Santé
Institut de Formation en Psychomotricité
Mémoire en vue de l’obtention
du Diplôme d’Etat de Psychomotricien
LATRILLE Morgane
Née le 10 mai 1993 à Cenon (33)
Juin 2017
Directrice de mémoire : Maïlys NORMAND
L’intérêt de la psychomotricité
dans le maintien à domicile
Application en Equipe Spécialisée Alzheimer à travers l’éducation
thérapeutique
Remerciements
Je tiens tout d’abord à remercier mon maître de stage et directrice de mémoire, Maïlys, pour l’attention et l’écoute qu’elle a pu me consacrer tout au long de mon stage, pour la réalisation de ce mémoire, et pour ses précieux conseils.
Je remercie également mon second maître de stage, Béatrice CHENEL, pour la confiance qu’elle a pu m’accorder et pour la richesse de son expérience.
Merci à mes proches sans qui je n’aurais pu réaliser ce parcours, merci d’avoir soutenu mon projet professionnel.
Je souhaite enfin remercier l’ensemble des personnes (patients, personnel soignant) que j’ai pu rencontrer sur mes lieux de stage et qui m’ont permis de partager et de vivre de belles expériences.
Sommaire
Avant-‐propos p.2
Introduction p.3
I) Les démences : impact sur la vie quotidienne p.6 1) Du vieillissement normal au vieillissement pathologique p.6
2) Qu’est ce que la démence ? p.9
3) Les différents types de démence p.11
4) Les conséquences de la maladie p.28
5) Les prises en soin existantes face à la démence p.32
II) Vers une compréhension théorique de l’éducation thérapeutique p.36 en ESA
1) L’Equipe Spécialisée Alzheimer (ESA) p.36
2) L’éducation thérapeutique auprès de personnes âgées atteintes de démence p.45
III) De la rencontre à l’élaboration d’une prise en soin p.51 en psychomotricité adaptée
1) De l’éducation thérapeutique à l’éducation psychomotrice p.51
2) Etude de cas de Madame M. p.52
3) Etude de cas de Madame D. p.61
IV) Discussion p.73
1) Dans la relation soigné/soignant : qui éduque qui ? p.73
2) Le cadre du domicile dans la pratique psychomotrice p.74
3) La disposition psychique du psychomotricien dans la pratique de l’ESA p.78
Conclusion p.81
Bibliographie p.83
Sigles p.86
Annexes p.87
Avant-‐propos
« Lorsque nous regardons une photographie avec un filtre rose, nous ne voyons plus le vert… et les arbres apparaissent gris. Si l’on regarde une personne cognitivement défaillante, avec un filtre uniquement cognitif (…) on ne verra plus grand chose d’elle, on passera à côté de ce qu’elle ressent, de ce qu’elle éprouve, de ses émotions et de ses sentiments, de ses plaisirs et de ses tristesses… »1
1 GINESTE Y., PELISSIER J., Humanitude, comprendre la vieillesse et prendre soin des hommes vieux, Armand
Introduction
Grâce aux évolutions grandissantes réalisées en matière de santé, notre espérance de vie augmente de façon considérable au fil des années : nous vieillissons donc à des âges plus avancés. Mais vieillir signifie aussi avoir un risque plus important de développer une pathologie, car l’homme devient plus vulnérable sur les plans cognitifs et physiques.
Concernant la situation démographique en France, selon l’INSERM, en 2006, la population des personnes âgées de plus de 60 ans s’élève à 12,5 millions de personnes. A l’horizon 2050, si la baisse de mortalité se poursuit au même rythme qu’actuellement, les plus de 60 ans représenteront avec 22,4 millions de personnes, 35,1 % de la population française2.
D’après ces données, il est normal de constater que les services d’aide et de soins – dont la psychomotricité -‐ dans le domaine de la gériatrie se soient développés de manière considérable.
Mon intérêt pour la population gériatrique a débuté deux ans auparavant. En effet, j’ai effectué des remplacements d’aide à domicile durant ces deux dernières années et j’ai été amenée à travailler avec une population très souvent âgée. Cependant, ma mission se limitait seulement à l’accomplissement de tâches ménagères et aux déplacements extérieurs (accompagnement aux courses, aux rendez-‐vous médicaux). Durant ces différentes rencontres, j’ai aussi été très vite confrontée à l’importance et à la place que pouvaient prendre les pathologies démentielles au sein de la population gériatrique.
Après avoir fait plusieurs recherches sur les dispositifs de soin mis en place à domicile, j’ai donc découvert les Equipes mobiles Spécialisées Alzheimer (ESA) qui ont été crées suite au second plan national Alzheimer 2008-‐2012.
D’après la Haute Autorité de Santé (HAS), les ESA interviennent à domicile et se composent de professionnels formés à la réadaptation, à la stimulation et à l’accompagnement du patient et de son entourage dès le début de la maladie. L’équipe peut se composer d’un psychomotricien et/ou d’un ergothérapeute et d’assistants de soins en gérontologie (ASG)3. Mon expérience préalable au domicile m’a donc amenée à faire du lien avec ma future pratique et donc à l’impact que pouvait prendre la psychomotricité sur les pathologies démentielles, notamment dans la prise en soin au domicile. Pour cette principale raison, j’ai ainsi décidé d’effectuer mon stage en ESA.
Suite à cette orientation autour des pathologies démentielles, je me suis interrogée sur l’intérêt et l’apport spécifique de la psychomotricité auprès de ce public, et spécifiquement au quotidien du patient. J’ai alors cherché, en tenant compte de mes opportunités dans mon lieu de stage, à ce que je pouvais proposer afin de cibler mon sujet. Mon choix s’est alors porté sur le concept de l’éducation thérapeutique : en effet, ce dispositif est déjà connu, notamment dans le domaine des soins infirmiers, mais aussi en psychomotricité. Il s’illustre sur différentes pathologies chroniques : obésité, Syndrome de l’Immunodéficience Acquise (SIDA), cancer… Cependant, il peut aussi être appliqué à la maladie d’Alzheimer et autres démences apparentées.
Ma problématique sera donc la suivante : en tant que psychomotricien, que peut-‐on
apporter à des personnes âgées atteintes de pathologies démentielles et vivant au domicile, à travers l’éducation thérapeutique ?
Afin de débuter ce mémoire, une première partie sera tout d’abord dédiée à développer la notion de vieillissement normal et pathologique, pour aller vers la démence : son origine et les différents types de démences rencontrés au long de mon stage ainsi que leurs signes cliniques.
Cette partie me semble essentielle puisqu’elle va illustrer l’impact que peuvent avoir les pathologies démentielles sur l’autonomie et la dépendance du sujet à son domicile.
J’aborderai ensuite une seconde partie qui sera consacrée à une explication théorique du
concept d’éducation thérapeutique au sein de au sein de l’ESA. En effet, comme j’ai pu le
mentionner plus haut, j’ai décidé d’expliquer l’intérêt de la psychomotricité dans le maintien à domicile, à travers l’éducation thérapeutique. Après une brève présentation de la structure, je développerai plus précisément ce concept.
J’illustrerais ensuite ma pratique psychomotrice dans une troisième partie à l’aide de deux cas cliniques, et une dernière partie de discussion sera exposée dans le but d’amener une réflexion sur ma pratique, en particulier sur l’intervention au domicile : ses points positifs mais aussi ses limites, et les questionnements que j’ai pu soulever durant ce stage.
Partie I : Les démences : impact sur la vie quotidienne
1) Vieillissement normal et psychomotricité
a) Vieillissement normal et modifications psychomotrices
Selon l’Organisation Mondiale de la Santé (OMS), le vieillissement est le processus graduel et irréversible de modification des structures et des fonctions de l’organisme résultant du passage du temps.4
Le processus physiologique du vieillissement est normal, et il est unique pour chaque personne, en fonction de ses antécédents médicaux, de son hygiène de vie, de son bagage génétique, du niveau socioculturel, du niveau scolaire ou encore de ses habitudes de vie. Néanmoins, toute personne passe par les processus du vieillissement qui modifient de manière significative les différentes sphères le composant : « La problématique du sujet âgé est complexe et très variable selon l’individu et sa culture. Elle est à la fois organique, psychologique, affective, sociale, culturelle, morale et spirituelle. »5.
Sur le plan organique, nous pouvons observer une altération des différents sens (vision, ouïe, tact, goût, odorat, proprioception), et d’autres modifications physiologiques (troubles du sommeil, ostéoporose, arthrose) qui affectent la personne âgée dans sa mobilité et sa posture. On observe notamment « une réduction de la vitesse de la marche (…) une diminution de la hauteur du pas se traduisant pas des pas traînants, voire glissants sur le sol »6. Enfin, ces signes favorisent aussi la survenue des chutes, qui restent un motif de prise en soin régulier en psychomotricité chez la personne âgée.
Par le vieillissement physiologique normal, la personne âgée doit aussi faire certains deuils au niveau de son indépendance (ne plus pouvoir aller faire ses courses, ne plus pouvoir se laver seule, être incontinente) qui viennent diminuer considérablement l’image et l’estime
de soi, et qui suscite de l’anxiété, et parfois même de l’angoisse.
4 OMS, dans JUHEL J-‐C, La psychomotricité au service de la personne âgée, Chroniques Sociales, Lyon, 2010,
p.6.
5 POTEL C., Psychomotricité : entre théorie et pratique, Editions in Press, Paris, 2010, p.290.
A un âgé plus avancé, l’apparence physique se modifie : « Le corps qui vieillit ne vieillit pas silencieusement. »7. Le corps subit des modifications extérieures irrémédiables : pousse des cheveux blancs, rides de plus en plus marquées… Ces transformations « sont en règle générale vécues péjorativement et contribuent à la fragilisation de l’image de soi »8.
Sur le plan cognitif, « on constate seulement le déclin de la vitesse de traitement »9. Ce changement entraîne donc chez la personne âgée des difficultés d’adaptation face à de
nouvelles situations.
Enfin, sur le plan social et affectif, le vieillissement « suppose de continuer à désirer malgré les pertes et les traumatismes vécus depuis la naissance (…) »10. En effet, plus la
personne vieillit, plus elle est susceptible d’être confrontée à des événements de vie traumatisants ou à la perte d’êtres chers (parents, fratrie, amis). L’arrivée de l’âge de la retraite arrive et peut être parfois mal vécue : elle peut être perçue comme une mise à l’écart de la société. La personne vieillissante utilise ses capacités de résilience11 pour vivre
avec ces moments, souvent difficiles à accepter. Cependant, ces capacités peuvent être parfois compromises, et des moments de tristesse et d’isolement peuvent survenir suite à ces deuils.
Le vieillissement s’illustre par des pertes, mais cette période ne se résume pas à celles-‐ci. La personne âgée est aussi porteuse d’expériences riches qu’il faut prendre en considération. Elle s’est construite une histoire, une identité dont il faut tenir compte et qui font d’elle un individu unique et singulier.
7 FANTINI-‐HOWEL C. et all., Psychologie et psychopathologie de la personne âgée vieillissante, Dunod, Paris,
2014. 8 Ibid.
9 JUHEL J-‐C, La psychomotricité au service de la personne âgée, Chroniques Sociales, Lyon, 2010, p.11.
10 HESLON C., Accompagner le grand âge : psycho-‐gérontologie pratique, Dunod, Paris, 2008, p.16.
11 Résilience : notion introduite par Boris CURULNIK. C’est la capacité, pour un individu, à vaincre des situations traumatique, à continuer de vivre sa vie malgré des événements difficiles.
b) Intérêt de la psychomotricité au sein de la population gériatrique
Nous avons pu constater précédemment que le sujet âgé vieillit dans son corps mais aussi dans sa tête.
« L’intervention psychomotrice entraîne des réactions psychiques, une dialectique continuelle entre le corps et la pensée. Toute perturbation psychomotrice est une entrave au maintien de la personnalité. »12. Effectivement, la psychomotricité rend compte de la
constante liaison entre le corps et la psyché : en tant que soignant, le comportement psychomoteur doit donc sans cesse être pris en considération, quel que soit l’âge de la personne : « L’homme est un être psychomoteur. »13
Pour les autres professionnels de santé, la spécificité de la psychomotricité est éminemment ancrée dans la sphère corporelle. Cependant, il faut être vigilant à cette brève présentation de la psychomotricité, puisqu’en effet, le psychomotricien se préoccupe du corps, mais il n’est pas le seul à le faire (kinésithérapeute, ergothérapeute).
Concernant sa pratique, « son approche diffère, à commencer par la saisie dans ses deux sens (…), d’un corps qui agit et réagit. »14. L’approche du psychomotricien vis-‐à-‐vis du corps
est délicate : ce n’est pas un corps seul qui est pris en considération, mais un corps
complexe, en lien avec ses versants psychiques, affectifs, cognitifs, et fonctionnels, et en
interaction avec son environnement.
C’est donc ainsi que la psychomotricité prend tout son sens au travers de la population gériatrique puisqu’elle considère la personne âgée sous toutes ses sphères, et est en interaction permanente avec celle-‐ci.
Avec l’âge, l’être humain devient aussi sensible à l’apparition de maladies chroniques (cancer, diabète), aux accidents vasculaires cérébraux (AVC) et aux pathologies liées plus spécifiquement à la vieillesse. Parmi celles-‐ci, on retrouve les maladies neurodégénératives, et notamment les pathologies démentielles, que je vais développer désormais.
12 JUHEL J-‐C, La psychomotricité au service de la personne âgée, Chroniques Sociales, Lyon, 2010, p.1. 13 Ibid, p.1.
2) Qu’est ce que la démence ?
Le terme de démence est dérivé du latin dementia signifiant privé d’esprit. L’origine de ce terme émane du philosophe Cicéron, mais son apogée vient au XIVème siècle. Il fut généralement utilisé pour désigner la folie et les troubles mentaux graves, mais c’est Esquirol qui donne la première définition rigoureuse de la démence en 1838. Il décrit la démence comme une « affection cérébrale (…) caractérisée par l’affaiblissement de la sensibilité, de l’intelligence, de la volonté (…) L’homme qui est dans la démence a perdu la faculté de percevoir convenablement les objets, d’en saisir les rapports, de les comparer, d’en conserver le souvenir complet ; d’où l’impossibilité de raisonner juste »15.
De plus, Esquirol définit la démence comme « une maladie chronique, progressive et incurable, qui est rapportée à l’effet de l’âge. »16.
A cette époque, la démence est définie comme une affection neurologique de longue durée, aux conséquences irréversibles et touchant de nombreuses sphères de l’être humain : organique, cognitive, sensorielle et affectivo-‐émotionnelle.
C. BELIN précise qu’avant les années 1980, la démence est bien considérée comme « une détérioration globale des fonctions intellectuelles où il n’apparaît pas possible de différencier cliniquement les différents types de démence »17. La démence est un syndrome où certains symptômes peuvent s’exprimer, mais aucune démence spécifique n’est alors différenciée à cette époque.
Les critères propres de la démence tendent ensuite à se préciser avec l’apparition du
DSM-‐IV, qui insiste plus particulièrement sur certains critères cliniques spécifiques. Ainsi, la
notion de syndrome démentiel ou trouble neurocognitif majeur apparaît.
15 DEROUESNE C. in BELIN C. et all., Actualités sur les démences : aspects cliniques et neuropsychologiques, De
Boeck, 2006, p.11. 16 Ibid, p.11.
Enfin, selon la dernière version du DSM (DSM-‐V), le trouble neurocognitif majeur implique : -‐ La mise en évidence d’un déclin cognitif significatif par rapport au niveau de
performance antérieur dans un domaine cognitif ou plus (attention complexe,
fonctions exécutives, apprentissage et mémoire, langage, perception-‐motricité ou cognition sociale) sur la base :
• D’une préoccupation de l’individu, d’un informateur bien informé, ou du clinicien quant à un déclin significatif de la fonction cognitive ;
• D’un déficit de la performance cognitive, de préférence documenté par des tests neuropsychologiques standardisés ou, en leur absence, une autre évaluation clinique quantifiée.
-‐ Les déficits cognitifs interfèrent avec l’indépendance dans les activités quotidiennes (c’est à dire, au minimum, besoin d’aide pour les activités instrumentales complexes de la vie quotidienne telles que le paiement des factures ou la gestion des médicaments).
-‐ Les déficits cognitifs ne se produisent pas exclusivement dans le cadre d’un
délirium18.
-‐ Les déficits cognitifs ne sont pas mieux expliqués par un autre trouble mental (épisode dépressif majeur, schizophrénie).
On peut d’ores et déjà affirmer que le syndrome démentiel est un point de départ, une entité commune aux différents types de démence que je vais développer par la suite.
18 Délirium : perturbation de la conscience et modification du fonctionnement cognitif qui s’installe en un temps court (quelques heures ou quelques jours).
3) Les différents types de démence
Les causes de démence sont multiples et sont classées selon des caractéristiques spécifiques : âge de début, nature dégénérative ou non, type de lésion, et caractéristiques sémiologiques du tableau clinique.
On peut classer aussi les différents types de démences en fonction de la localisation des lésions ou encore de l’origine curable ou non de la pathologie : on retrouve dans les démences curables les démences infectieuses telles que la syphilis ou les démences métaboliques, endocriniennes et épileptiques. Quant aux démences non-‐curables, celles-‐ci sont caractérisées quant à leur origine neurodégénérative.
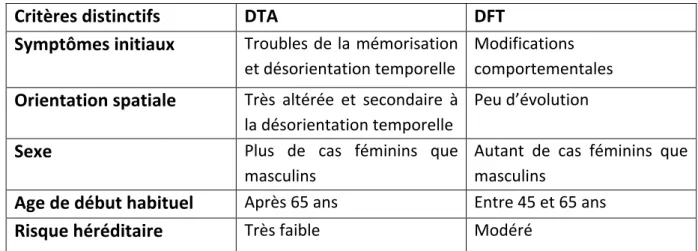
Dans ce mémoire, je présenterai seulement les pathologies démentielles à valeur neurodégénérative, rencontrées sur mon lieu de stage. Je développerai plus spécifiquement la démence de type Alzheimer (DTA), ainsi que la démence lobaire fronto-‐temporale (DFT) puisque ces deux types de démence font l’objet des deux cas cliniques que j’évoquerai dans la troisième partie de ce mémoire.
a) La démence de type Alzheimer (DTA)
a.1) Epidémiologie
La maladie d’Alzheimer représente la cause de sept à huit démences sur dix. Du fait de l’augmentation de l’espérance de vie et donc du vieillissement de la population, la prévalence de cette pathologie ne cesse d’augmenter chaque année. Outre le facteur prépondérant de l’âge, le sexe féminin est un second facteur de risque, surtout dans les formes tardives.
a.2) Neuropathologie
La maladie d’Alzheimer est la seule forme de démence à combiner deux types de lésions : les plaques séniles et la dégénérescence neuro-‐fibrillaire.
Les plaques séniles sont composées d’un cœur formé de dépôts d’un peptide amyloïde, le peptide Aβ. A l’état normal, seul une petite quantité de peptide Aβ est formée, mais, dans le cas de la maladie d’Alzheimer, ce peptide est produit en grande quantité et sous forme insoluble.
Concernant la dégénérescence neuro-‐fibrillaire, celle-‐ci résulte de « l’agrégation anormale des protéines tau, constituant du squelette du neurone et jouant un rôle essentiel dans le transport des protéines à l’intérieur des neurones. »19
L’association de ces deux types de lésion entraîne donc la mort neuronale.
Corps cellulaires neuronaux dans le cas d’un sujet sain (gauche) et d’un sujet atteint de DTA (droite)
a.3) Diagnostic
L’examen neuropsychologique est indispensable, mais désormais, l’imagerie
cérébrale permet de mettre en évidence une caractéristique majeure au diagnostic de la
maladie d’Alzheimer : l’atrophie de l’hippocampe. L’atrophie corticale est secondaire à l’atrophie hippocampique mais elle peut aussi être observée dans l’imagerie. Cependant, seule l’atrophie hippocampique possède une valeur diagnostique.
19 DEROUESNE C. in BELIN C. et all., Actualités sur les démences : aspects cliniques et
Atrophie hippocampique illustrée par Imagerie à Résonnance Magnétique (IRM) en coupe sagittale (sujet sain à gauche et sujet atteint de DTA à droite)
Un second examen biologique est aussi nécessaire au diagnostic de DTA : la ponction
lombaire. Effectivement, l’analyse du liquide céphalo-‐rachidien prélevé lors de cet examen
permettra au médecin de quantifier les protéines amyloïdes et tau, dont le dosage permettra de préciser ou non le diagnostic de DTA.
a.4) Signes cliniques observés
• Troubles de la mémoire
« Les troubles de la mémorisation portent atteinte à notre capacité à mémoriser, encoder, enregistrer une information. »20.
Dans le cadre de la DTA, les troubles de la mémorisation apparaissent généralement dès le début de l’évolution de la maladie. Les troubles mnésiques s’illustrent par de petits oublis, qui, avec l’évolution de la démence, prennent des proportions beaucoup plus importantes.
20 GINESTE Y, PELISSIER J., Humanitude, comprendre la vieillesse et prendre soin des hommes vieux, Armand
Cependant, ces plaintes mnésiques ne concernent pas toutes les voies qui permettent d’enregistrer des informations. En effet, grâce à des voies d’enregistrement affectives, « les informations et situations émotionnelles riches, affectives, importantes (…) peuvent être mémorisées sous une forme essentiellement émotionnelle. »21.
Au fur et à mesure de l’évolution de la maladie, la fréquence d’oubli devient de plus en plus élevée, et l’atteinte de la mémoire à long terme devient de plus en plus importante :
-‐ En premier lieu, on observe une atteinte de la mémoire sémantique : celle de la connaissance des mots, des concepts ;
-‐ Une atteinte de la mémoire autobiographique, qui évolue des faits les plus récents aux faits les plus anciens ;
-‐ Plus tardivement, une atteinte de la mémoire procédurale : difficultés, voire impossibilité à réaliser des gestes acquis, allant des gestes les plus complexes, aux gestes de la vie quotidienne (se laver, manger).
21 GINESTE Y, PELISSIER J., Humanitude, comprendre la vieillesse et prendre soin des hommes vieux, Armand
Cependant, les oublis et les souvenirs « dépendent énormément du contexte, de
l’atmosphère, des relations, de la vie psychique inconsciente »22. Par exemple, une personne âgée démente, en stade sévère, et ne sachant plus manger chez elle, peut parvenir de nouveau à manger de manière autonome dans un restaurant.
• Désorientation spatio-‐temporelle
Dans la DTA, la désorientation temporelle apparaît avant la désorientation spatiale, et celle-‐ci est illustrée par des oublis de la date ou de l’heure, ainsi que des rendez-‐vous.
22 GINESTE Y, PELISSIER J., Humanitude, comprendre la vieillesse et prendre soin des hommes vieux, Armand
Colin, 2005, p.137.
En début de passation de bilan, je demande à Madame D., atteinte de DTA en stade modéré, de me donner la date exacte du jour (nous étions le 15 décembre 2016) : jour de la semaine, mois, année, et éventuellement la saison actuelle. Cette patiente me répond de manière hésitante : « Attendez, on est en 2000… 2012 ? Et il fait beau dehors, alors on doit être au printemps ! »
Les repères temporels de Madame D. sont extrêmement fragilisés compte tenu de la maladie d’Alzheimer.
Dans le cas clinique présenté précédemment, Madame D. évoque une date qui n’a, à ma connaissance, aucun lien avec son histoire familiale. Cependant, chez un certain nombre de sujets souffrant de DTA, lorsqu’il est demandé de nommer l’année actuelle, il est très fréquent que la date de naissance du sujet soit une réponse. La date de naissance est un point d’ancrage pour ces personnes.
La désorientation spatiale est contemporaine à la désorientation temporelle. Elle va évoluer progressivement et devient totale en stade sévère. On observe chez ces sujets une
déambulation très importante. D’autre part, la personne malade perd les notions de jour/nuit (rythme nycthéméral), phénomène accentué par les troubles du sommeil
(somnolence diurne et éveil nocturne).
• Troubles du langage
Les troubles du langage se retrouvent très fréquemment et précocement dans la DTA, mais « il s’agit surtout d’anomie (oubli du mot) avec appauvrissement global de l’expression» 23
Cette anomie s’illustre par l’emploi de « mots-‐valises » (exemple : trucs, machin) et par des expressions toutes faites (exemple : c’est comme ça, voilà).
23 LACOMBLEZ L., MAHIEUX-‐LAURENT F., Les démences du sujet âgée, John Libbey Eurotext, Paris, 2003, p.10.
Madame B. présente un MMSE élevé à 21/30, est autonome dans les actes de la vie quotidienne, et bien repérée. Elle va au marché le mercredi matin. En atelier de mandala thérapeutique avec Madame B., je la questionne sur sa journée d’hier, à savoir si elle a été faire des courses au marché, et quels produits elle avait acheté là-‐bas. Cette patient me répond : « Oui, j’y suis allée, j’ai pris quelques trucs là-‐bas, pour bricoler. ». Dans cet exemple, nous pouvons donc bien constater l’utilisation de mots substitutifs par Madame B. qui lui permettent de pallier au manque du mot dont celle-‐ci souffre.
• Apraxie
Ce terme désigne « une incapacité de réaliser une séquence gestuelle, en l’absence de déficit moteur ou sensitif »24. Plusieurs types d’apraxies sont observables dans la DTA :
-‐ L’apraxie visuo-‐constructive : elle désigne l’incapacité à réaliser un geste consistant à élaborer, à partir d’éléments insignifiants, un tout signifiant. Elle s’illustre dans les jeux de constructions, le bricolage, ou encore l’activité graphomotrice.
-‐ L’apraxie idéatoire : elle désigne l’incapacité à organiser la représentation mentale du geste, ainsi que les séquences à effectuer pour le réaliser. Elle se caractérise par l’action utilisant des objets (procédure pour tracer un carré par exemple).
-‐ L’apraxie idéomotrice : elle désigne l’incapacité de la réalisation d’un geste ne comportant pas d’objet, de « faire semblant » de réaliser une action.
-‐ L’apraxie d’habillage : le sujet est dans l’incapacité de séquencer les différentes étapes de l’habillage et d’orienter ses habits correctement.
L’apraxie « n’est évidente que tardivement dans l’évolution (…). On peut la rechercher beaucoup plus tôt par l’imitation de gestes abstraits ou de mimes d’actions. »25
Ces différents types d’apraxies tendent à rendre le sujet atteint de DTA extrêmement
dépendant, notamment dans les actes de la vie quotidienne tel que cuisiner, s’habiller,
mettre le couvert, faire sa toilette.
• Syndrome dysexécutif
Le système exécutif sous-‐tend l’activité de planification, supervision et gestion de la pensée et des conduites. L’objectif principal de ce système est de nous permettre de nous
adapter à des tâches ou des situations nouvelles, et il est particulièrement impliqué dans
notre autonomie quotidienne : procédure pour faire un café, pour donner un verre d’eau…
24 LACOMBLEZ L., MAHIEUX-‐LAURENT F., Les démences du sujet âgé, John Libbey Eurotext, Paris, 2003, p.10.
Au niveau neurologique, ces fonctions sont sous-‐tendues par le bon fonctionnement des lobes frontaux, or, dans la DTA, l’apparition de lésions cérébrales au niveau de la région frontale est à l’origine de ce syndrome dysexécutif.
• Agnosie
L’agnosie constitue un trouble de la reconnaissance de stimuli en l’absence de déficit sensoriel. Plusieurs formes d’agnosies existent, mais la plus rencontrée dans la plupart des démences reste l’anosognosie : l’anosognosie est un trouble neuropsychologique qui se traduit par une méconnaissance, voire une ignorance de sa maladie.
• Troubles conceptuels et du jugement
Ces troubles sont en lien avec la flexibilité mentale, et c’est l’un des premiers signes cliniques remarquable par l’entourage. L. Lacomblez décrit que les patients atteints de la DTA « se révèlent dans l’incapacité du patient à faire face à des situations habituelles, requérant un effort créatif, ou la mise en place de stratégies particulières. »26. On peut observer ces troubles dans des situations particulières telles qu’effectuer sa déclaration d’impôts, faire des chèques, gérer ses finances…
26 LACOMBLEZ L., MAHIEUX-‐LAURENT F., Les démences du sujet âgé, John Libbey Eurotext, Paris, 2003, p.11.
Lors du premier bilan situationnel, je présente à Madame M. les missions de l’Equipe Spécialisée Alzheimer en la renommant « Equipe Mémoire » afin de ne pas la bouleverser ou l’inquiéter. Madame M. semble anxieuse et me répond : « Effectivement, j’ai toujours eu une petite mémoire mais ça n’a jamais changé, j’ai toujours été dans cet état-‐là, je ne vois pas ce que vous pourriez m’apporter de plus. ». L’anosognosie est illustrée dans cette vignette clinique : Madame M. ne comprend pas pour quelle raison nous venons chez elle, du fait de son anosognosie. Ceci suscite aussi chez elle de l’anxiété et peut engendrer un refus de soin qui est un risque majeur dans les prises en soin à domicile.
• Troubles psycho-‐comportementaux
Ils sont très remarquables et restent très souvent le principal signe d’alerte envers la famille.
a) Agitation :
C’est un syndrome « fourre-‐tout » pouvant exprimer aussi bien de l’instabilité psychomotrice que des troubles du sommeil ou encore un syndrome confusionnel. Une analyse précise des symptômes doit être effectuée pour étiqueter correctement le trouble observé.
b) Idées délirantes :
Ces idées délirantes sont essentiellement de type paranoïde : le sujet se plaint de vol d’argent, d’objets, et peut aussi s’en prendre au conjoint, persuadé que ce dernier l’a trompé. En clinique, on parle souvent de syndrome de persécution27.
c) Irritabilité :
L. Lacomblez décrit que « une irritabilité associé à une plainte mnésique doit être considérée comme un signe d’alerte majeur »28. En effet, dans la phase précoce
de la maladie, le sujet atteint peut se révéler irritable et ne supporter aucune observation ou aucun jugement de la part de son entourage.
27 Syndrome/délire de persécution : ensemble d’idées délirantes dans lesquelles le sujet affecté croît être
persécuté, être le « mauvais objet ».
28 LACOMBLEZ L., MAHIEUX-‐LAURENT F., Les démences du sujet âgé, John Libbey Eurotext, Paris, 2003, p.12.
En début de séance, Madame D. va chercher ses lunettes de vue. Elle m’évoque que ce sont ses enfants qui lui ont offert cette paire, mais son mari l’interrompt de façon bienveillante et la corrige dans ses propos, en lui signifiant que c’était bien lui qui lui avait payé cette paire. Madame D. s’énerve et lui répond de manière très autoritaire : « Vous voyez comment il est ! Il est obligé de s’en vanter tout le temps de ça ! ». Dans cette vignette clinique, nous pouvons remarquer que, face à ces plaintes mnésiques, Madame D. reste irritable.
d) Symptômes dépressifs :
Ils peuvent survenir à tout moment dans l’évolution de la maladie et sont extrêmement importants à repérer, car ils peuvent entraîner des troubles associés tels que des troubles du sommeil (insomnie ou hypersomnie), des troubles des
conduites alimentaires (anorexie, boulimie), ou encore de l’apathie.
L’apathie apparaît très précocement durant l’évolution de la maladie, et est rencontrée très fréquemment chez les sujets souffrant de DTA. Progressivement, elle induit le patient à un repli de soi et à un isolement progressif.
a.5) Evolution :
Bien que le début de la maladie soit insidieux, l’évolution de la DTA est très variable d’un sujet à l’autre et s’effectue généralement de manière progressive et non par « paliers ».
Cette évolution peut aussi dépendre de l’âge : plus une personne est jeune, plus l’évolution de la maladie sera significative et rapide.
Elle peut aussi dépendre du soutien et des aides mises en place : le déclin d’un patient bien entouré, avec une prise en charge des troubles assez précoce, pourra être moins important comparé à un patient seul, auquel aucune aide et aucune prise en soin n’aura été planifiée.
Lors du premier bilan situationnel avec Madame L. (atteinte de DTA à un stade léger), je lui demande d’évoquer ses centres d’intérêt. Je propose plusieurs types d’ateliers à Madame L. qui évoque toujours la même réponse : « Ça ne me dit trop rien, je n’ai jamais aimé faire quoi que ce soit, je préfère regarder la télé toute la journée. Je suis toute seule chez moi. ». Sur le long terme, l’apathie entraîne chez Madame L. un repli social progressif.
b) La démence lobaire fronto-‐temporale
b.1) Epidémiologie :
La démence fronto-‐temporale (DFT) peut survenir chez des sujets plus jeunes lorsqu’on la compare à la DTA : d’après F. Pasquier, « le pic de fréquence se situant entre 50 et 60 ans, voire beaucoup plus jeune »29. Cependant, elle peut aussi atteindre des sujets
âgés même si ce n’est pas la première cause de démence que l’on pourrait évoquer. Enfin, la DFT touche aussi bien les hommes que les femmes.
D’après le Docteur DERAMECOURT (neurologue au CHRU de Lille), « 30 à 40 % des DFT touchent plusieurs membres d’une même famille »30 : cette donnée nous laisse présager
une prédisposition génétique de la DFT.
b.2) Neuropathologie :
Au niveau macroscopique, elle peut s’observer par imagerie cérébrale et correspond à une atrophie des régions antérieures du cerveau : au niveau du lobe frontal et du lobe
temporal.
Ces atrophies correspondent à une dégénérescence neuronale au niveau de ces deux régions, notamment due à l’accumulation au sein des cellules nerveuses, de protéines anormales : la protéine Tau, retrouvée aussi dans la DTA, et la protéine TDP-‐43.
29 PASQUIER F. dans LACOMBLEZ L., MAHIEUX-‐LAURENT F., Les démences du sujet âgé, John Libbey Eurotext,
Paris, 2003, p.17.
30 Dr. DERAMECOURT dans Association pour le Développement des Neurosciences Appliquées :
http://www.alzheimer-‐adna.com/FL/recherchesDFT.htm
Atrophie de la région fronto-‐temporale illustrée par IRM cérébral en coupe coronale (sujet atteint de DFT à gauche, et sujet sain à droite)
Cependant, à la différence de la DTA, nous pouvons observer sur l’IRM d’un sujet atteint que l’atrophie hipoccampique est peu importante.
b.3) Diagnostic :
L’IRM est suffisante pour confirmer le diagnostic de DFT, mais on peut observer que le versant comportemental est perturbé très précocement, ce qui donne lieu à des troubles du comportement et de la personnalité assez remarquables : repli sur soi marqué, apathie,
émoussement affectif ou à contrario des signes de désinhibition.
Du fait de la survenue progressive des modifications comportementales, et ce, avant les troubles de la mémoire, les signes inauguraux de la maladie sont assez trompeurs. La DFT est alors confondue avec certaines maladies psychiatriques tels que le trouble bipolaire, la dépression ou l’alcoolisme, et ceci conduit très souvent à consulter un psychiatre dans un premier temps.
b.4) Signes cliniques :
Le tableau clinique de la DFT est très caractéristique, et peut même être effectué seulement sur entretien avec les proches. Elle est distinguée en premier lieu par des
troubles du comportement (apathie, aboulie, désinhibition) et des troubles du langage et de la compréhension, apparaissant ensemble ou successivement au cours de l’évolution de
la maladie.