Maladie de Verneuil: Expérience
du service de chirurgie plastique
sur 6 ans d'étude
THESE
PRESENTEE ET SOUTENUE PUBLIQUEMENT LE 12/07/2017
PAR
Mlle.
Sara ZAHID
Née le 02 Décembre 1991 à Paris
Médecin interne au CHU Mohammed VI Marrakech
POUR L’OBTENTION DU DOCTORAT EN MEDECINE
MOTS CLES :
Maladie de Verneuil - Hidradénite suppurée - Glandes sudoripares apocrines
Multidisciplinaire - Chirurgie
JURY
Mme. M. M. Mme. M. S. ETTALBIProfesseur de Chirurgie plastique
Y. BENCHEMKHA
Professeur agrégé de Chirurgie plastique
D. EL AMRANI
Professeur agrégé de Chirurgie plastique
H. RAIS
Professeur agrégée d'Anatomie pathologique
Y. NARJIS
PRESIDENT RAPPORTEUR
Au moment d’être admis à devenir membre de la profession médicale, je
m’engage solennellement à consacrer ma vie au service de l’humanité.
Je traiterai mes maîtres avec le respect et la reconnaissance qui leur sont dus.
Je pratiquerai ma profession avec conscience et dignité. La santé de mes
malades sera mon premier but.
Je ne trahirai pas les secrets qui me seront confiés.
Je maintiendrai par tous les moyens en mon pouvoir l’honneur et les nobles
traditions de la profession médicale.
Les médecins seront mes frères.
Aucune considération de religion, de nationalité, de race, aucune considération
politique et sociale, ne s’interposera entre mon devoir et mon patient.
Je maintiendrai strictement le respect de la vie humaine dés sa conception.
Même sous la menace, je n’userai pas mes connaissances médicales d’une façon
contraire aux lois de l’humanité.
Je m’y engage librement et sur mon honneur.
FACULTE DE MEDECINE ET DE PHARMACIE
MARRAKECH
Doyens Honoraires
: Pr. Badie Azzaman MEHADJI
: Pr. Abdelhaq ALAOUI YAZIDI
ADMINISTRATION
Doyen
: Pr. Mohammed BOUSKRAOUI
Vice doyen à la Recherche et la Coopération
: Pr. Mohamed AMINE
Vice doyen aux Affaires Pédagogiques
: Pr. Redouane EL FEZZAZI
Secrétaire Générale
: Mr. Azzeddine EL HOUDAIGUI
Professeurs de l’enseignement supérieur
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABOULFALAH Abderrahim Gynécologie-
obstétrique ETTALBI Saloua Chirurgie réparatrice et plastique ADERDOUR Lahcen Oto- rhino-
laryngologie FINECH Benasser Chirurgie – générale ADMOU Brahim Immunologie FOURAIJI Karima Chirurgie
pédiatrique B AIT BENALI Said Neurochirurgie GHANNANE
Houssine Neurochirurgie
AIT-SAB Imane Pédiatrie KHATOURI Ali Cardiologie
AKHDARI Nadia Dermatologie KISSANI Najib Neurologie
AMAL Said Dermatologie KOULALI IDRISSI
laryngologie ARSALANE Lamiae Microbiologie
-Virologie LMEJJATI Mohamed Neurochirurgie ASMOUKI Hamid Gynécologie-
obstétrique B LOUZI Abdelouahed Chirurgie – générale ASRI Fatima Psychiatrie MAHMAL Lahoucine Hématologie -
clinique BENELKHAIAT BENOMAR
Ridouan Chirurgie - générale MANOUDI Fatiha Psychiatrie BOUAITY Brahim Oto-rhino-
laryngologie MANSOURI Nadia Stomatologie et chiru maxillo faciale BOUGHALEM Mohamed Anesthésie -
réanimation MOUDOUNI Said Mohammed Urologie BOUKHIRA Abderrahman Biochimie - chimie MOUTAJ Redouane Parasitologie BOUMZEBRA Drissi Chirurgie
Cardio-Vasculaire MOUTAOUAKIL Abdeljalil Ophtalmologie BOURROUS Monir Pédiatrie A NAJEB Youssef Traumato-
orthopédie BOUSKRAOUI
Mohammed Pédiatrie A NEJMI Hicham Anesthésie- réanimation CHABAA Laila Biochimie NIAMANE Radouane Rhumatologie CHAKOUR Mohamed Hématologie OULAD SAIAD
Mohamed Chirurgie pédiatrique CHELLAK Saliha Biochimie- chimie RAJI Abdelaziz
Oto-rhino-laryngologie CHERIF IDRISSI EL
GANOUNI Najat Radiologie SAIDI Halim Traumato- orthopédie CHOULLI Mohamed
Khaled Neuro pharmacologie SAMKAOUI Mohamed Abdenasser
Anesthésie- réanimation
DAHAMI Zakaria Urologie SARF Ismail Urologie
EL ADIB Ahmed Rhassane Anesthésie-
réanimation SBIHI Mohamed Pédiatrie B EL FEZZAZI Redouane Chirurgie pédiatrique SOUMMANI Gynécologie-
EL HOUDZI Jamila Pédiatrie B YOUNOUS Said Anesthésie- réanimation ELFIKRI Abdelghani Radiologie ZOUHAIR Said Microbiologie ESSAADOUNI Lamiaa Médecine interne
Professeurs Agrégés
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABKARI Imad Traumato-
orthopédie B FADILI Wafaa Néphrologie ABOU EL HASSAN
Taoufik Anésthésie- réanimation FAKHIR Bouchra Gynécologie- obstétrique A ABOUCHADI Abdeljalil Stomatologie et
chir maxillo faciale GHOUNDALE Omar Urologie ABOUSSAIR Nisrine Génétique HACHIMI
Abdelhamid Réanimation médicale
ADALI Imane Psychiatrie HADEF Rachid Immunologie
ADALI Nawal Neurologie HAJJI Ibtissam Ophtalmologie AGHOUTANE El Mouhtadi Chirurgie
pédiatrique A HAOUACH Khalil Hématologie biologique AISSAOUI Younes Anesthésie -
réanimation HAROU Karam Gynécologie- obstétrique B AIT AMEUR Mustapha Hématologie
Biologique HOCAR Ouafa Dermatologie AIT BENKADDOUR Yassir Gynécologie-
obstétrique A JALAL Hicham Radiologie ALAOUI Mustapha Chirurgie-
vasculaire péripherique
KAMILI El Ouafi El
Aouni Chirurgie pédiatrique B
ALJ Soumaya Radiologie KHALLOUKI
Mohammed Anesthésie- réanimation
AMRO Lamyae Pneumo-
phtisiologie KHOUCHANI Mouna Radiothérapie ANIBA Khalid Neurochirurgie KRIET Mohamed Ophtalmologie
BAIZRI Hicham Endocrinologie et maladies
métaboliques
LOUHAB Nisrine Neurologie
BASRAOUI Dounia Radiologie MADHAR Si
Mohamed Traumato- orthopédie A BASSIR Ahlam Gynécologie-
obstétrique A MAOULAININE Fadl mrabih rabou Pédiatrie (Neonatologie) BELBARAKA Rhizlane Oncologie
médicale MATRANE Aboubakr Médecine nucléaire BELKHOU Ahlam Rhumatologie MEJDANE Abdelhadi Chirurgie Générale BEN DRISS Laila Cardiologie MOUAFFAK Youssef Anesthésie -
réanimation BENCHAMKHA Yassine Chirurgie
réparatrice et plastique
MOUFID Kamal Urologie
BENHIMA Mohamed
Amine Traumatologie - orthopédie B MSOUGGAR Yassine Chirurgie thoracique BENJILALI Laila Médecine interne NARJISS Youssef Chirurgie générale BENLAI Abdeslam Psychiatrie NOURI Hassan Oto rhino laryngologie BENZAROUEL Dounia Cardiologie OUALI IDRISSI
Mariem Radiologie
BOUCHENTOUF Rachid Pneumo-
phtisiologie OUBAHA Sofia Physiologie BOUKHANNI Lahcen Gynécologie-
obstétrique B QACIF Hassan Médecine interne BOURRAHOUAT Aicha Pédiatrie B QAMOUSS Youssef Anésthésie-
réanimation
BSISS Mohamed Aziz Biophysique RABBANI Khalid Chirurgie générale CHAFIK Rachid Traumato-
orthopédie A RADA Noureddine Pédiatrie A DRAISS Ghizlane Pédiatrie RAIS Hanane Anatomie
pathologique EL AMRANI Moulay Driss Anatomie RBAIBI Aziz Cardiologie
EL BARNI Rachid Chirurgie-
générale SAMLANI Zouhour Gastro- entérologie EL BOUCHTI Imane Rhumatologie SORAA Nabila Microbiologie -
virologie EL BOUIHI Mohamed Stomatologie et
chir maxillo faciale TAZI Mohamed Illias Hématologie- clinique EL HAOUATI Rachid Chiru Cardio
vasculaire ZAHLANE Kawtar Microbiologie - virologie EL HAOURY Hanane Traumato-
orthopédie A ZAHLANE Mouna Médecine interne EL IDRISSI SLITINE
Nadia Pédiatrie ZAOUI Sanaa Pharmacologie
EL KARIMI Saloua Cardiologie ZIADI Amra Anesthésie - réanimation EL KHAYARI Mina Réanimation
médicale ZYANI Mohammed Médecine interne EL MGHARI TABIB
Ghizlane Endocrinologie et maladies métaboliques
RAFIK Redda Neurologie
Professeurs Assistants
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABDELFETTAH Youness Rééducation et Réhabilitation Fonctionnelle
HAZMIRI Fatima
Ezzahra Histologie – Embryologie - Cytogénéque ABDOU Abdessamad Chiru Cardio
vasculaire IHBIBANE fatima Maladies Infectieuses ABIR Badreddine Stomatologie et
Chirurgie maxillo faciale
JANAH Hicham Pneumo- phtisiologie
ADARMOUCH Latifa Médecine Communautaire (médecine
préventive, santé publique et hygiène)
Réanimation
AMINE Abdellah Cardiologie LAKOUICHMI
Mohammed Stomatologie et Chirurgie maxillo faciale
ARABI Hafid Médecine
physique et réadaptation fonctionnelle
LALYA Issam Radiothérapie
ARSALANE Adil Chirurgie
Thoracique LOQMAN Souad Microbiologie et toxicologie environnementale ASSERRAJI Mohammed Néphrologie MAHFOUD Tarik Oncologie médicale BELBACHIR Anass Anatomie-
pathologique MARGAD Omar Traumatologie -orthopédie BELHADJ Ayoub Anesthésie
-Réanimation MLIHA TOUATI Mohammed Oto-Rhino - Laryngologie BENHADDOU Rajaa Ophtalmologie MOUHADI Khalid Psychiatrie BENJELLOUN HARZIMI
Amine Pneumo- phtisiologie MOUHSINE Abdelilah Radiologie BENNAOUI Fatiha Pédiatrie
(Neonatologie) MOUNACH Aziza Rhumatologie BOUCHAMA Rachid Chirurgie
générale MOUZARI Yassine Ophtalmologie BOUCHENTOUF Sidi
Mohammed Chirurgie générale NADER Youssef Traumatologie - orthopédie BOUKHRIS Jalal Traumatologie -
orthopédie NADOUR Karim Oto-Rhino - Laryngologie BOUZERDA Abdelmajid Cardiologie NAOUI Hafida Parasitologie
Mycologie CHETOUI Abdelkhalek Cardiologie NASSIM SABAH
Taoufik Chirurgie Réparatrice et Plastique CHRAA Mohamed Physiologie OUERIAGLI NABIH
Fadoua Psychiatrie
DAROUASSI Youssef Oto-Rhino -
EL HARRECH Youness Urologie SAJIAI Hafsa Pneumo- phtisiologie EL KAMOUNI Youssef Microbiologie
Virologie SALAMA Tarik Chirurgie pédiatrique EL KHADER Ahmed Chirurgie
générale SAOUAB Rachida Radiologie EL MEZOUARI El Moustafa Parasitologie
Mycologie SEBBANI Majda Médecine Communautaire (médecine
préventive, santé publique et hygiène) EL OMRANI Abdelhamid Radiothérapie SEDDIKI Rachid Anesthésie -
Réanimation ELQATNI Mohamed Médecine interne SERGHINI Issam Anesthésie - Réanimation
ESSADI Ismail Oncologie
Médicale SERHANE Hind Pneumo- phtisiologie FAKHRI Anass Histologie-
embyologie cytogénétique
TOURABI Khalid Chirurgie réparatrice et plastique
FDIL Naima Chimie de
Coordination Bio-organique
YASSIR Zakaria Pneumo- phtisiologie
FENNANE Hicham Chirurgie
Thoracique ZARROUKI Youssef Anesthésie - Réanimation GHAZI Mirieme Rhumatologie ZEMRAOUI Nadir Néphrologie GHOZLANI Imad Rhumatologie ZIDANE Moulay
Abdelfettah Chirurgie Thoracique Hammoune Nabil Radiologie ZOUIZRA Zahira Chirurgie
elles sont les charmants jardiniers par qui nos âmes sont fleuries»
Marcel Proust.
Je me dois d’avouer pleinement ma reconnaissance à toutes les
personnes qui m’ont soutenue durant mon parcours et qui ont su me
hisser vers le haut pour atteindre mon objectif. C’est avec amour, respect
et gratitude que je leur dédie cette thèse …
A mes parents Mariem EL MANJRA et le Pr. Aboubekre ZAHID,
Vous représentez pour moi le symbole de la bonté par excellence, la source de
tendresse et l’exemple du dévouement ..
Aucune dédicace ne saurait être assez éloquente pour exprimer ce que vous méritez,
pour tous les sacrifices que vous n’avez cessé de me donner depuis ma naissance,
durant mon enfance et même à l’âge adulte ..
Ce travail est le fruit de vos sacrifices que vous avez consentis pour mon éducation
et mon instruction.
Je vous dédie ce travail en témoignage de mon profond amour.
Puisse Dieu, le tout puissant, vous préserver et vous accorder santé, longue vie et
bonheur.
A mon frère Abderrahmane ZAHID
Mon grand frère malgré ton âge jeune .. tu m’as tant attendus dans le parking du
CHU .. toujours présent au moment des problèmes, je te souhaite un avenir plein de
joie, de réussite et de sérénité, tu resteras toujours mon frère bien aimé..
A ma sœur le Dr Hajar SAFFOUR
Mon âme-sœur, ma confidente .. depuis que j’ai atterris dans ce beau pays, tu m’as
appris tant .. depuis mes premières rédactions en arabes jusqu’aux grandes leçons de
la vie ..
Je souhaite que cette profonde amitié perdure .. et je te souhaite le bonheur dans ta
nouvelle vie
et spécialement à la mémoire de ma tante le Professeur Fatima ZAHID,
A Mes tantes Aziza ZAHID Saida ZAHID et Naima EL MANJRA
A mon oncle Simohammed El MANJRA
Qui ont toujours étaient présents à mes côtés pendant les moments les plus
difficiles.
A ma chère grand-mère Rabiaa CHRAIBI
Qui ne cesse de me combler de son amour.
A tous mes cousins et cousines
Pour les moments agréables et de plaisir partager ensemble.
A mes amies les Dr Fadwa JAAFARI, Dr Najat ELAATTOUL,
Dr Hind ASBAR, Dr Maria ZAKOUNE, Dr Zineb DARFAOUI, Dr Sara
IJDDA, Dr Layla BENDAOUD, Dr Hind TAOUFIK, Dr Sara BELBYAD,
Dr Karima BENJAOUAD , Dr Asma JDAR , Dr Yasmina MALKY, Dr Yasmine
TIMOUYAS, Dr Meriem TARMIDI ..
A mes collègues de la 14emme promotion d’internes du CHU MED VI
A mes amies et collègues du service de Dermatologie et d’Anatomopathologie du
CHU MED VI
personnes qui m'ont apporté leur aide et qui ont contribué à l'élaboration de ce travail.
Ma reconnaissance s'adresse à mon encadreur
Professeur Yassine BENCHEMKHA
Pour tous les efforts déployés pour me fournir les ressources documentaires dont j'ai
eu besoin et aussi pour sa disponibilité et ses encouragements permanents.
J'adresse mes vifs remerciements au
Professeur Saloua ETTALBI,
qui a bien accepté de présider ma soutenance thèse, pour son amabilité, et pour sa
bienveillance au bon déroulement de mon travail.
J'exprime aussi ma gratitude aux autres membres du jury :
Professeur Hanane RAIS,
Pour son extrême gentillesse, pour son souci et tous ses efforts déployés, pour ma
formation au cours de mon passage au service d’anatomopathologie du CHU
Mohammed VI
Professeur My Driss EL AMRANI,
Pour sa grande amabilité et gentillesse, pour sa disposition à la transmission de la
science lors de mon passage au service de chirurgie plastique du CHU Med VI.
Professeur Youssef NARJIS
Pour avoir accepté de juger mon travail.
Mes remerciements vont également aux médecins du service de chirurgie plastique
Dr DHIEDEH, Dr EJJYAR, Dr DEHAZ, Dr BHIHI, et Dr QUABOUL pour
leurs écoutes et leurs disponibilités et ainsi qu’à l’ensemble du personnel du service.
Enfin mes remerciements vont à tous mes professeurs ayant participé à ma
formation et spécialement à Professeur AMAL Said.
HS
:
Hidradènite Suppurée
CD
:
Cicatrisation Dirigée
IMC
:
Indice de Masse Corporelle
MICI
:
Maladie Inflammatoire Chronique des Intestins
SD
:
Suture Directe
PNN
:
Polynucléaires Neutrophiles
HE
:
Hématéine Eosine
HSSI
:
Heat Strain Score Index
TNF
:
Tumor Necrosis Factor
IL
:
Interleukin
Nd-YAG
:
Neodymium-Doped Yttrium Aluminium Garnet
MO
:
Microscopie Optique
PATIENTS ET METHODES
03
I. Patients
04
II. Méthodes
04
RESULTATS
05
I. Epidémiologie
06
II. Clinique
09
1. Facteurs de risque
09
2. Maladies associées
10
3. Signes fonctionnels
11
4. Signes physiques
12
III. Données para-cliniques
17
1. Anatomopathologie
17
2. Biologie
17
3. Bactériologie
18
4. Autres
18
IV. Données thérapeutiques
19
1. Etape préopératoire
19
2. Etape opératoire
20
3. Etape post-opératoire
23
V. Evolution
24
1. Avant traitement
24
2. Après traitement
25
DISCUSSION
27
I. Historique
28
2. Physiologie de la sudation
36
3. Flore microbienne cutanée
37
III. Physiopathologie de l’hidradènite suppurée
39
IV. Analyse épidémiologique
41
V. Analyse clinique
45
1. Facteurs de risque
45
2. Maladies associées
48
3. Signes fonctionnels
50
4. Signes physiques
52
5. Diagnostic de sévérité
56
6. Formes cliniques
59
7. Diagnostic différentiel
59
VI. Analyse para clinique
62
1. Anatomopathologie
62
2. Bactériologie
67
3. Autres
69
VII. Analyse thérapeutique
72
1. But
72
2. Moyens
72
2.1 Mesures générales72
2.2 Moyens médicaux73
2.3 Traitement physique79
2.4 Moyens chirurgicaux80
VIII. Evolution et complications
95
1. Sans traitement
95
2. Avec traitement
100
IX. Perspectives
104
CONCLUSION
105
RESUMES
107
ANNEXES
114
BIBLIOGRAPHIE
127
L
a maladie de Verneuil ou l’hidradénite suppurée (HS) est une maladie inflammatoire chronique et suppurative, fistulisante et sclérosante des follicules pilosébacés des régions anatomiques riches en glandes apocrines. La maladie a été nommée par Verneuil, chirurgien français, qui en 1864 a soutenu que le phénomène initial était une inflammation des glandes sudorales.I
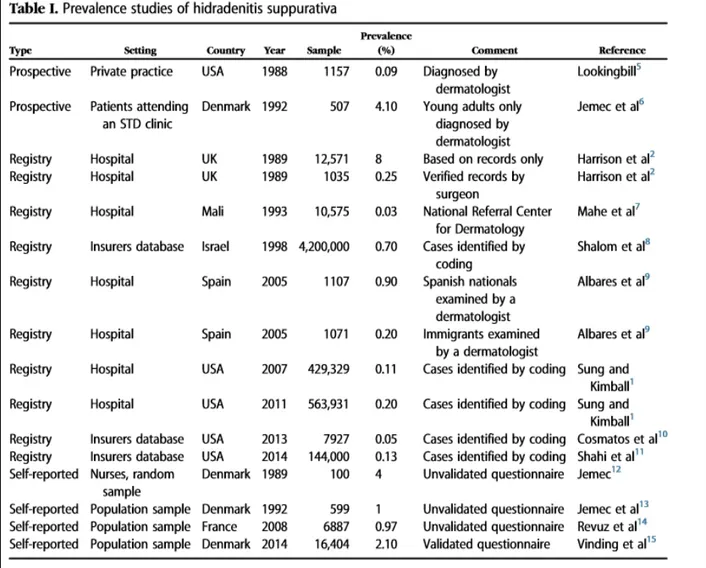
l s’agit d’une affection rare dont l’incidence n’a pas été clairement établie, la prévalence varie de 0.03% à 8% dans les pays industrialisés.L
a physiopathogénie de la maladie de Verneuil est encore sujette à de nombreuses controverses [48].L
es études démontrent la présence de multiples facteurs de risque associés à l’HS : le tabagisme et l’obésité seraient les deux principaux facteurs de risque.S
on diagnostic positif reste clinque, cependant nombreux sont les diagnostics différentiels, d’où l’intérêt du bilan para-clinque et notamment de l’étude anatomo-pathologique pour permettre le discernement de ces diagnostics.B
ien que le pronostic vital soit rarement mis en jeu, certaines complications peuvent être graves, si bien sur le plan local (dégénérescence maligne) que sur le plan général, où on note l’importance du retentissement psychique et socio-professionnel du fait des cicatrices inesthétiques.S
ur le plan thérapeutique, la prise en charge est multidisciplinaire mais non consensuelle, elle plaide à juguler les poussées et traiter les lésions constituées dans le but d’un meilleur confort pour le patient.L
’objectif de notre étude est de mettre un coup de projecteur sur cette maladie rare, sur ses aspects épidémiologiques, cliniques, et thérapeutiques, ceci à travers les résultats d’une étude rétrospective réalisée au sein de notre service et d’une revue de la littérature.I.
Nous avons réalisé une étude rétrospective descriptive concernant une série de cas de 13 patients atteints de maladie de Verneuil colligés au sein du service de chirurgie plastique et des brulés sur une période de 6 ans de Janvier 2009 à Janvier 2015.
Patients
Les critères d’inclusion étaient : - Diagnostic positif confirmé - Dossiers complets exploitables - Recul de l’étude supérieur à 6 mois Les critères d’exclusion étaient :
- Dossiers non exploitable
- Recul de l’étude inférieur à 6 mois - Patients perdus de vue
II.
Le recueil des données fut réalisé, pour chaque patient à partir des dossiers du service de chirurgie plastique après l’établissement d’une fiche d’exploitation (Annexe 1) :
Méthodes
Pour répondre à l’objectif principal de cette étude, les données suivantes ont été analysées :
- Données épidémiologiques, cliniques
- Données thérapeutiques sur la prise en charge en pré per et post-opératoire - Eléments de surveillance
I.
Treize cas de maladie de Verneuil ont été colligés sur la période d’étude.
Epidémiologie
1.
On note une prédominance du sexe masculin 76.6% versus 23.4% avec un sexe ratio de 3,3.
Sexe
2.
Figure 1: Répartition des malades selon le sexe.
La moyenne d’âge des patients de notre série était de 43,8 ans avec des extrêmes d’âge de 25 et 73 ans.
Age
La majorité des malades de notre série ont un âge inférieur à 35 ans, ce qui correspond à une population jeune.
Hommes 77% Femmes
Figure 2 : Répartition des malades selon l’âge.
3.
Dans notre série, six de nos malades (5 hommes et 1 femme) déclaraient être célibataire soit 46% de notre série.
Etat matrimonial
Figure 3 : Répartition selon l'état matrimonial. 0 1 2 3 4 5 6 7
< 35 ans 35-55 ans > 55 ans
46% 54%
4.
Niveau de scolarisation
Niveau socio-économique
Seulement quatre malades de notre série ont atteint un niveau d’étude universitaire au cours de leurs études.
Profession
Au sein de notre série cinq malades déclaraient être sans profession ce qui représente 38,4% des malades.
Figure 4 : Répartition selon la profession
Origine géographique
La majorité des malades de notre série etaient originaire du milieu urbain (10 cas) et 3 du milieu rural. Sans 39% Retraité 15% Autre 46%
II.
1.
Clinique
1.1.
Facteurs de risque
Le tabagisme actif était présent chez six de nos malades soit 46% de nos patients avec une moyenne de 31,1 paquets années.
Tabagisme
1.2.
La valeur moyenne d’indice de masse corporelle (IMC) des malades de notre série est de 25,78 kg/m² ce qui correspond à une de surpoids et avec des valeurs extrêmes de 20,2 et de 31,1 kg/m².
Obésité
Figure 5 : Représentation de la répartition de l'IMC dans notre série.
1.3.
Aucun cas similaire n’a été retrouvé dans les familles des cas de notre série.
Génétiques
39%
38% 23%
2.
Trois de nos patients avaient un antécédent d’acné conglobata et trois autres patients avaient un antécédent de psychose chronique, tuberculose pulmonaire traitée et un syndrome poly malformatif.
Maladies associées
Figure 6 : Maladies associées retrouvées chez nos patients.
Figure 7 : Photographies d'acné conglobata.
0 0
3 3
3.
3.1.
Signes fonctionnels
Les deux premiers motifs de consultation initiaux étaient l’éruption cutanée en elle-même et les cicatrices inesthétiques engendrées.
Motif de consultation initial
A noter que deux patients de notre série n’ont consultés qu’au stade de complication à type de transformation maligne révélée par des ulcérations.
Figure 8 : Représentation des principaux motifs de consultation.
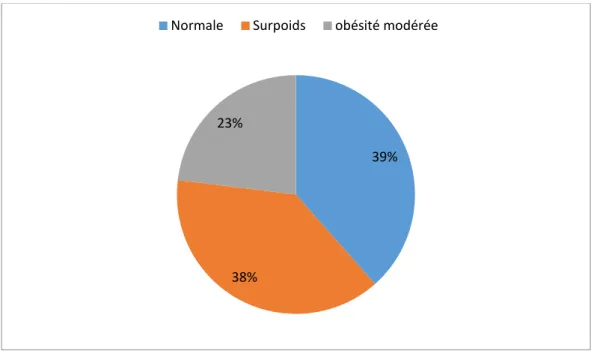
Figure 9 : Photographie d'HS au niveau du périnée avec écoulements. Douleur 19% Eruption cutanée 33% Ecoulement 19% Cicatrice inésthétique 25% Ulcérations 4%
Figure 10 : Photographies objectivant de multiples ulcérations sur HS.
3.2.
L’âge moyen de début de la maladie dans notre série était de 27,3 ans avec des extrêmes de 16 et 46 ans, l’âge moyen de début pour les femmes était de 24,2 ans et de 30,6 ans chez les hommes.
Age de début de la maladie
3.3.
Le délai diagnostic moyen de la maladie était de 9,32 ans avec des extrêmes de 2 mois et de 43 ans, le diagnostic a été porté par un dermatologue dans la majorité des cas.
Délai diagnostic de la maladie
4.
4.1.
Signes physiques
La localisation la plus retrouvée dans notre série est la localisation axillaire suivie de la localisation fessière.
Figure 11 : Topographie des lésions.
Le nombre de territoire atteint par malade en moyenne est de 2,61 avec des extrêmes de 1 et 5 .
Le nombre moyen de territoire atteint chez les femmes est de 2,65 et de 2,57 chez les hommes.
Figure 12 : Hidradènite suppurée de localisation axillaire. 13 2 2 4 9 4 11 1 2 0 8 0 2 1 0 4 1 4 Total Homme Femme
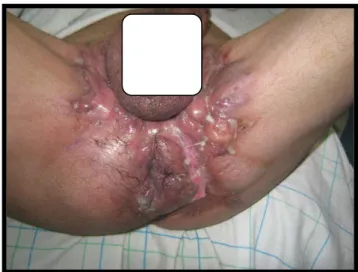
Figure 13 : Hidradenite suppurée en sous-mammaire.
Figure 14 Nombre de territoire atteint par personne.
4.2.
Tous les patients de notre série présentaient des lésions cutanées caractéristiques faites de nodules, placards cicatriciels hypertrophiques, trajets fistuleux et comédons.
Description des lésions
Deux de nos patients présentaient des lésions ulcéro-bourgeonnantes à bordures irrégulières sur placards cicatriciels.
1 2 4 3 1 1 2 3 4 5 Nombre de cas
Figure 15 : Placard cicatriciel au niveau fessier.
4.3.
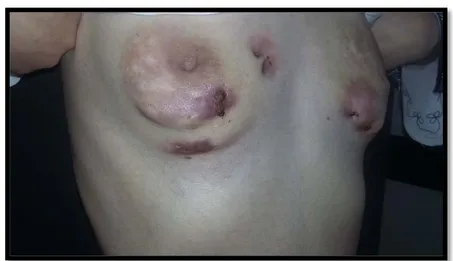
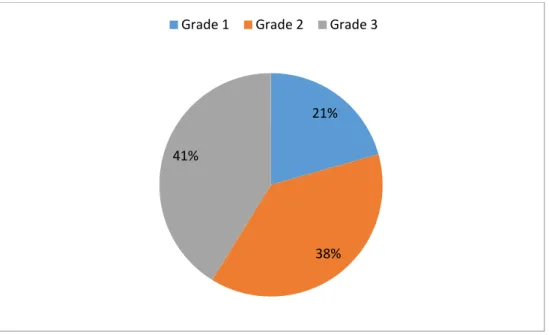
Le score de Hurley variait entre les 3 grades avec une prédominance du grade 3 pour les 34 territoires atteints chez nos 13 patients.
Score de Hurley
Figure 16 : Représentation de la répartition des différents grades de Hurley dans notre série. 21%
38% 41%
a.
On note une prédominance des grades 2 et 3 chez les hommes.
Score de Hurley et sexe
b.
Figure 17 : Score de Hurley répartit entre les deux sexes dans notre série.
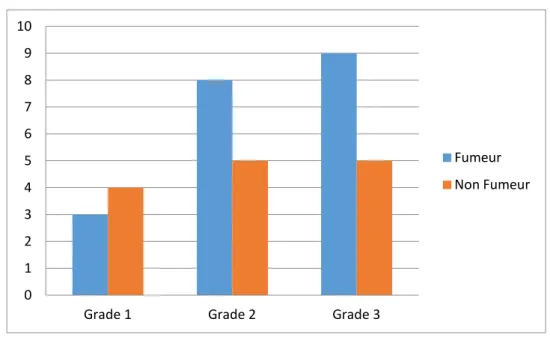
On note une sévérité plus importante de l’atteinte chez les fumeurs :
Score de Hurley et tabagisme
Figure 18 : Score de Hurley et tabagisme dans notre série. 5 9 12 2 4 2
Grade 1 Grade 2 Grade 3
Homme Femme 0 1 2 3 4 5 6 7 8 9 10
Grade 1 Grade 2 Grade 3
Fumeur Non Fumeur
c.
On note une variation de la sévérité des lésions en fonction du territoire atteint :
Score de Hurley selon le territoire
Figure 19 : Score de Hurley selon le territoire atteint
III.
1.
Données para-cliniques
Sur le plan macroscopique, la surface d’exérèse moyenne était approximativement de 86,76 cm² avec des extrêmes de 39,1 et 170,3 cm².
Anatomopathologie
Sur le plan microscopique, 11 cas correspondaient à une hidrosadénite chronique sans signe de malignité et 2 cas à un carcinome épidermoïde avec des limites de résection saines.
2.
Le bilan biologique a été réalisé à la recherche de complications (infectieuses, inflammatoires..).
Biologie
2 3 0 2 0 0 0 3 3 1 2 4 0 7 6 1 0 0Pubien Axillaire Fessier Genito
fémoral pérniéal mammaire sous Grade 1 Grade 2 Grade 3
Figure 20 : Résultats du bilan biologique dans notre série.
3.
L’étude bactériologique n’a pas était systématique et n’a était réalisée que chez un seul cas où elle a mis en évidence un staphylocoocque aureus multisensible.
Bactériologique
4.
Radiologie
Autres
En dehors du bilan pré-anesthésique, seuls les deux patients ayant développés une transformation maligne, ont bénéficiés d’un bilan d’extension (scanner thoraco-abdomino-pelvien + échographie inguinale) qui a mis en évidence des adénopathies supra-centimétrique au niveau inguinal. 3 0 4 1 3 0 2 0
IV.
1.
Données thérapeutiques
1.1.
Etape préopératoire
- Tous nos patients étaient informés des règles hygiéno-diététiques à respecter.
Traitements antérieurs de la maladie
- 56% des patients de notre série ont reçu un traitement médical à base d’antibiotiques (ciprofloxacine, cycline).
- Aucun de nos patients n’a reçu de traitement à base de rétinoïdes, ou immunosuppresseur, de biothérapie, de vitaminothérapie, ou d’hormonothérapie
- 33% des patients disent avoir suivi un traitement traditionnel.
- Deux patients de notre série ont bénéficié d’un traitement chirurgical avant leurs admissions dans notre service à type d’exérèse cutanée au nombre de 1 et 5 respectivement. Ainsi l’âge moyen de la première chirurgie dans notre série est de 40 ans avec des extrêmes de 22 ans et 65 ans.
- Aucun de nos patients n’a bénéficié de prise en charge psychologique spécialisée.
1.2.
- Nos patients ont été préparés et informés du principe du geste chirurgical, de ses avantages et de ses éventuelles complications.
Préparation à la chirurgie
- Ils ont bénéficié d’une consultation pré-anesthésique avec bilan pré-anesthésique à la recherche d’une contre-indication à l’anesthésie.
- Le nombre de patient ayant bénéficié d’une anesthésie générale était de 6 soit 46% des patients et 7 ont bénéficié d’une anesthésie locorégionale soit 54%, ceci en fonction de la localisation du geste opératoire et des tares associées.
- Les malades qui étaient en poussée ont été jugulés sur le plan infectieux par une antibiothérapie à base d’amoxicilline acide clavulanique 1g/6H pendant 8J.
- Nos patients ont bénéficiés en préopératoire d’un pansement à base de Bétadine, et un rasage des zones pileuses.
Figure 21 : Représentation des traitements antérieurs suivis.
2.
2.1.
Etape opératoire
- Onze patients de notre série ont bénéficié d’une exérèse large des lésions en passant à 2cm du territoire englobant les glandes apocrines.
Exérèse chirurgicale
- L’exérèse partielle et le drainage chirurgical n’ont pas été réalisés pour l’un de ces patients. - Deux patients ont bénéficiés d’une exérèse tumorale carcinologique pour carcinome
épidermoïde avec évidemment du territoire de drainage ganglionnaire. - Le nombre total de territoires opérés dans cette série est de 20.
- Le nombre de territoires opérés par patient variait entre 1 et 4 territoires avec une moyenne de 1,53 territoires par personne.
- Le score de Hurley des territoires opérés variait entre le deuxième et troisième grade avec une prédominance du grade 3.
56% 33%
11%
- Les territoires où l’exérèse cutanée large a était le plus réalisée sont les territoires fessiers suivi des territoires axillaires.
Figure 22 : Score de Hurley des territoires opérés.
Figure 23 : Territoires de réalisation de l'exérèse large. 0 2 4 6 8 10 12
Grade 1 Grade 2 Grade 3
0 7 8 3 2 0 Pubien Axillaire Fessier Genito
Figure 24 : Grades de Hurley des territoires opérés.
2.2.
Le type de couverture ayant été le plus utilisée dans cette série est la suture directe avec +/- cicatrisation dirigée :
Couverture
- La suture a été réalisée en deux plans : cutanée (fil résorbable) et sous cutanée (fil non résorbable)
- Un drainage a été mis en place pour les grandes surfaces d’exérèse (drain de Redon dans la majorité des cas)
La greffe cutanée de peau fine a été réalisée pour 7 territoires chez 6 patients avec un délai exérèse greffe de 3 mois et demi, les valeurs extrêmes étaient de 2 et 6 mois.
Les territoires où la greffe de peau a été réalisée sont le territoire fessier au nombre de 4 et le territoire axillaire au nombre de 3.
La cicatrisation dirigée a été menée pour les deux patients ayant bénéficié d’une exérèse carcinologique. 0 0 0 0 0 0 0 2 2 3 2 0 0 5 6 0 0 0
Pubien Axillaire Fessier Genito
fémoral pérniéal mammaire sous Grade 1 Grade 2 Grade 3
Figure 25 : Type de couverture réalisée dans notre série.
3.
3.1.
Etape post-opératoire
- Nos patients ont bénéficié d’une antibiothérapie prophylactique en postopératoire à base d’amoxicilline acide-clavulanique 1g/6h pendant 8J, une analgésie post-opératoire de palier I, et une héparinothérapie prophylactique si l’alitement a été engendré par la chirurgie.
Immédiate
- Une position adéquate du patient a été indiquée pour décharger la zone opérée.
- Un drainage non aspiratif a été réalisé pour les deux curages ganglionnaires inguinaux. - La réalisation de pansement a été effectuée selon le type de recouvrement réalisé.
3.2.
- La durée moyenne d’hospitalisation pour exérèse cutané large tout type de territoire confondu était de 4,15 jours, avec des extrêmes de 3 et 6 jours pour nos patients.
A moyen terme
- La durée moyenne d’hospitalisation pour greffe cutanée pour tout type de territoire était de 3,76 jours, avec des extrêmes de 3 et 8 jours pour nos patients.
Suture direct 55% Couverture dirigée 10% Greffe 35%
- Un contrôle régulier des malades se maintenait en consultation, avec réalisation de pansements adéquats.
- Le délai moyen exérèse greffe était de 48j.
3.3.
Les données présentes dans les dossiers médicaux ne permettaient pas d’évaluer le délai de cicatrisation pour chaque localisation opérée. Ce délai a donc été calculé pour chaque intervention et représente la durée pendant laquelle le patient s’astreignait à des soins locaux, de ce fait le délai de cicatrisation moyen après les interventions était de 72,1 jours (10,3 semaines).
A long terme
V.
1.
Evolution
La durée moyenne d’évolution de la maladie était de 16 ans avec des extrêmes de 1 et 48 ans pour nos patients. On distingue 3 formes évolutives (5) :
Avant traitement
- Forme intermittente : 3 patients soit 23% des patients
- Forme continue intermédiaire : 4 patients soit 31% des patients - Forme sévère : 6 patients soit 46% des patients
Figure 26 : Représentation des pourcentages des différentes formes évolutives dans notre série. Sur le plan local, les complications survenues chez nos patients sont :
- Une complication infectieuse à type d’érysipèle de la jambe chez un patient. - Une complication néoplasique par dégénérescence maligne chez deux patients.
Sur le plan général, on peut dire que le retentissement socio-professionnel chez nos patients était important puisque 46% de nos malades étaient célibataires et 38.4% étaient sans profession.
2.
2.1.
Après traitement
La satisfaction du traitement chirurgical a pu être appréciée en post-opératoire avec un recul de plus de 6 mois chez 7 patients qui se disent satisfaits du traitement chirurgical.
Satisfaction des patients
Dans notre étude, les patients contactés jugeaient l’intervention peut-être moins éprouvante que la maladie elle-même avant l’intervention.
23%
31% 46%
2.2.
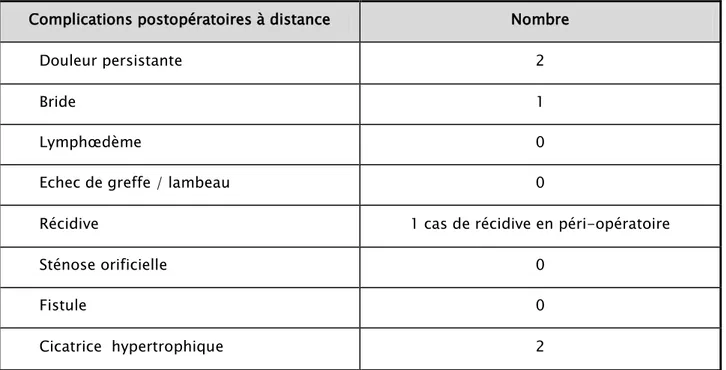
Les complications recherchées chez nos patients :
Complications postopératoires
Complications immédiates
Tableau I : Complications post-opératoires immédiates
Complications immédiates Nombre
Infection postopératoire 0
Hémorragie 1
Lâchage de suture 0
Complications postopératoires à distance.
Tableau II : Complications post-opératoires à distance Complications postopératoires à distance Nombre
Douleur persistante 2
Bride 1
Lymphœdème 0
Echec de greffe / lambeau 0
Récidive 1 cas de récidive en péri-opératoire
Sténose orificielle 0
Fistule 0
I.
La première description de la maladie revient à Alfred Louis Armand Marie Velpeau (1795-1867) en 1839 en nommant les lésions de cette pathologie sous le nom d’abcès tubéreux, se localisant dans les régions axillaires, les aréoles mammaires, et le pli inter fessier.
Historique
Aristide Auguste Stanislas Verneuil (1823-1895), en 1854, associa la maladie aux glandes sudoripares. Il évoquera l’origine sudorale, à une époque où l’on ignore tous des mécanismes de la sudation. Il proposera le terme d’hidrosadénite pour qualifier la maladie (de hidros : sueur et adên : glande).
En 1922, Schiefferdecker distingue les glandes sudoripares eccrines et apocrines et rattache la maladie à une pathologie de ces dernières.
En 1939, Brunstig évoque plutôt une infection secondaire des glandes apocrines en rapport avec une occlusion folliculaire empêchant leur sécrétion, le canal excréteur étant annexé au follicule pilosébacé.
En 1956, Pillsbury, Shelley et Kligman réunirent l’acne conglobata, l’hidrosadénite et la cellulite disséquante du cuir chevelu sous le nom de « triade d’occlusion folliculaire » dont le trait commun était une tendance à l’hyperkératinisation folliculaire aboutissant à une rétention de débris de kératine et secondairement à une infection bactérienne.
Ensuite, Pelxig et Kigman ajoutent à cette triade, le sinus pilonidal créant ainsi la notion de « tétrade acnéique ».
En 1989 , le terme d’« acné inversée » est introduit par Plewig et Steger, afin d’insister sur l’origine folliculaire de la maladie.
En 2005, Sellheyer et Krahl rapportent ce qui est probablement la plus importante étude histopathologique de cette pathologie. Ils ont étudié 176 biopsies d’acne inversa, et ont décrit
l’évolution de la maladie depuis ses débuts jusqu’à son état final de destruction et de fibrose, le tout accompagné par des illustrations de grande qualité.
Figure 27 : Schéma représentant les principales étapes de la découverte
II.
de la maladie de Verneuil
1.
Rappels
La peau est un organe à part entière constitué de trois couches superposées.
Anatomie de la peau et de ses annexes
Les annexes cutanées regroupent les glandes cutanées et les phanères.
Les glandes cutanées sont les glandes sudoripares eccrines, les glandes sudoripares apocrines et les glandes sébacées.
1.1.
Les différents constituants de la surface vers la profondeur de la peau sont :
La peau
- l’épiderme - le derme - l’hypoderme
a.
L’épiderme, couche la plus superficielle de la peau, est un épithélium pavimenteux stratifié kératinisé dont la constitution entrent 4 populations cellulaires différentes :
L’épiderme
- les kératinocytes - les mélanocytes
- les cellules de Langerhans - les cellules de Merkel
L’épiderme ne contient aucun vaisseau sanguin ni lymphatique, mais renferme de nombreuses terminaisons nerveuses libres.
Les kératinocytes subissent en permanence une évolution morphologique témoignant de leur kératinisation sous-tendant le rôle de barrière protectrice (mécanique et chimique) de l’épiderme. Cette évolution se fait de la profondeur vers la superficie et permet de distinguer sur une coupe d’épiderme quatre couches superposées de la profondeur vers la superficie :
- la couche germinative (ou basale). - la couche à épines (ou spineuse).
- la couche granuleuse
Figure 28 : Différentes assises cellulaires constituant l'épiderme.
b.
Véritable charpente de la peau, il est constitué de cellules fixes qui sont les fibroblastes et de cellules mobiles qui sont les cellules sanguines. À ces cellules s’associent des fibres de collagène, d’élastine et de réticuline. La cohésion de l’ensemble est assurée par la substance fondamentale constituée essentiellement de mucopolysaccharides et parmi eux l’acide hyaluronique. Au sein du derme se trouvent les vaisseaux qui s’arrêtent à la couche basale de l’épiderme.
Le derme
c.
Couche la plus profonde de la peau, elle constitue la graisse plus ou moins épaisse selon les individus, elle est contenue dans des lobules séparés les uns des autres par des fibres identiques à celles du derme, ces fib res assurant à la fois la nutrition et la tenue de l’hypoderme. Cette couche hypodermique a essentiellement une fonction d’amortisseur des chocs et de protection du froid par isolation.
1.2.
a.
Les annexes cutanées
a.1.
Les glandes sudorales
Embryologie
Glandes sudorales apocrines
Les glandes sudorales apocrines (ou glandes de Schiefferdecker) sont anatomiquement et embryologiquement liées aux glandes sébacées et aux poils.
Elles proviennent du germe épithélial primaire, avec les poils et les glandes sébacées: à la neuvième semaine de la vie embryonnaire, l’épiderme envoie obliquement dans le derme un prolongement de son stratum germinativum, formant l’ébauche pilaire, qui comporte sur sa face postérieure trois renflements : le renflement inférieur sera à l’origine du muscle arrecteur du poil, le renflement moyen correspond à l’ébauche sébacée, le renflement inférieur donnera la glande apocrine.
En raison de cette origine embryologique commune, les glandes apocrines sont associées à un follicule pileux. Leur canal excréteur s’abouche dans l’entonnoir folliculaire, au-dessus du canal excréteur de la glande sébacée.
Localisation
Les glandes apocrines sont réparties essentiellement au niveau des aisselles, des conduits auditifs, des aréoles mammaires, du pubis, des organes génitaux externes. On peut également trouver occasionnellement quelques glandes apocrines isolées autour de l’ombilic, aux paupières, sur le cuir chevelu, le visage, les faces antéro-latérales du tronc.
Anatomie
Les glandes apocrines sont plus volumineuses que les glandes eccrines (3 à 5 mm de diamètre) et sont constituées de deux parties :
- d’un glomérule sudoral excréteur, constitué de grandes cavités de 200 μ de diamètre, bordées par une assise interne faite de cellules sécrétrices cubiques, dont la taille varie
selon le stade de la sécrétion et une couche cellulaire externe aplatie, discontinue, faite de cellules myoépithéliales. Le mode de sécrétion se fait par décapitation.
- d’un canal excréteur court, rectiligne, s’abouchant dans l’infundibulum pilaire au-dessus du canal excréteur de la glande sébacée, ou parfois directement à la surface de la peau.
Figure 29 : Glandes sudorales apocrines en MO. a.Portion sécrétrice. b.Portion excrétrice.
a.2.
Elles sont constituées d’un peloton sudoripare situé dans le derme, que prolonge le canal excréteur jusqu’à l’orifice situé à la surface cutanée. Ces orifices constituent les pores de la peau. On trouve des glandes eccrines sur la quasi-totalité du tégument (2 à 5 millions au total, soit une densité, variable selon la topographie, de 150 à 350 par cm²). Elles sont innervées par le système nerveux sympathique, mais le principal neurotransmetteur est l’acétylcholine. Les glandes eccrines sont constituées de cellules épithéliales (il en existe deux types), qui
interviennent dans la sécrétion et la réabsorption d’électrolytes, et de cellules myoépithéliales, qui interviennent comme moteur de l’excrétion sudorale.
Figure 30 : Répartition des glandes sudoripares apocrines et eccrines.
b.
Les glandes sébacées font partie intégrante de l’unité pilosébacée et sont retrouvées sur toute la surface du corps à l’exception des paumes et des plantes. La glande elle-même est faite de plusieurs lobules qui sont séparés par du tissu conjonctivo-vasculaire. Ces lobules se vident dans un court canal qui lui-même s’abouche dans la partie supérieure du canal folliculaire à hauteur de l’infundibulum. Il peut y avoir plusieurs canaux sébacés qui se drainent dans la partie supérieure du canal folliculaire. Le follicule pileux, le poil, la glande sébacée et les muscles arrecteurs pilaires ainsi que, dans certaines régions, les glandes apocrines forment l’unité pilosébacée.
c.
Figure 31 : Représentation schématique de l'unité pilo-sébacée. Le poil
Poils et ongles
Le poil dérive d’une invagination tubulaire de l’épiderme qui s’étend profondément dans le derme.
Cette invagination constitue la paroi de l’infundibulum, puis la gaine épithéliale externe du poil. Au fur et à mesure qu’on s’éloigne de la surface cutanée, dans la région sus-isthmique la paroi de l’infundibulum s’amincit progressivement du fait de la disparition de la couche cornée, puis de la couche granuleuse. La paroi de l’infundibulum se prolonge dans la région sous isthmique par la gaine épithéliale externe qui elle aussi s’amincit progressivement. La couche spineuse finit par disparaître et la gaine épithéliale externe est alors réduite à une seule assise cellulaire.
Le poil présente un cycle pilaire constitué de 3 phases :
- la phase anagène, phase de croissance où le follicule est profond et a une activité kératogène. Cette phase dure de 2 à 3 ans chez l’homme et de 6 à 8 ans chez la femme. Durant cette période, le poil s’allonge de 0,2 à 0,5 millimètre par jour.
- la phase catagène est courte, 3 semaines en moyenne. La partie profonde du follicule pileux se résorbe.
- la phase télogène dure 3 à 6 mois. Le poil est au repos, puis un nouveau follicule anagène se reforme et le poil télogène tombe définitivement. Normalement, 85 à 90 % des cheveux sont en phase anagène, 0 à 10% des cheveux en phase télogène.
L’ongle
L’ongle est constitué de 2 parties : - Une partie visible : le corps de l’ongle.
- Une partie cachée sous un repli cutané : la racine.
2.
La sudation est un phénomène qui consiste essentiellement à évacuer de la chaleur (thermolyse) grâce au phénomène d’évaporation d’eau à la surface de la peau.
Physiologie de la sudation
La sueur, sécrétée et excrétée par les glandes sudoripares, est un soluté hypotonique formé à partir du plasma sanguin. Elle est principalement composée d’eau et d’électrolytes, dont les principaux sont le chlorure de sodium, le potassium, et les bicarbonates. Elle contient également des composés inorganiques tels que de l’acide lactique, de l’urée et de l’ammoniac.
Les glandes sudorales eccrines secrètent et excrètent la sueur de façon continue, la perspiration insensible produit environ 200 ml de sueur par heure dans un environnement à 18°C dans un organisme au repos. Le flux sudoral est modulé en fonction des besoins de la thermorégulation. La production de sueur peut ainsi atteindre plusieurs litres par heure sur une courte période. La sueur étant hypo-osmotique, la sudation entraîne une perte d’eau relativement plus importante que la perte de chlorure de sodium, et aboutit ainsi à déclencher la sensation de soif.
En cas d’élévation de la température interne, l’hypothalamus stimule la production et l’évacuation de sueur par l’intermédiaire du système nerveux sympathique. La stimulation des glandes eccrines peut également être déclenchée par des stimuli émotionnels.
Les glandes apocrines quand à elles produisent et excrètent un soluté dont la composition est différente de celui des glandes eccrines, notamment plus riche en protéines. La sécrétion des glandes apocrines peut se mélanger au sébum sécrété par les glandes sébacées. La dégradation de la sueur stagnant à la surface cutanée par des bactéries produit au bout d’un certain temps une odeur souvent ressentie comme désagréable. Les glandes apocrines interviennent peu dans le processus de thermorégulation. Chez les animaux, cette sueur odoriférante pourrait jouer un rôle d’attraction sexuelle.
3.
3.1.
Flore microbienne cutanée
La peau humaine normale est colonisée par un grand nombre d’organismes qui vivent en commensaux à sa surface.
Description générale de la flore cutanée
On distingue :
- Une flore microbienne permanente - Une flore microbienne transitoire
a.
C’est une flore microbienne résidant de façon stable sur la peau, le plus souvent au niveau de la couche cornée ou au niveau du follicule pileux. Elle n’est pas pathogène en conditions physiologiques.
Flore microbienne permanente
Il s’agit principalement :
- de bactéries : organismes corynébactériformes comportant des corynébactéries et des bactéries du genre brevibacterium, des propionibactéries, des staphylocoques coagulase
négatif, notamment epidermidis et de microcoques. Les seules bactéries Gram négatif résidentes de la peau font partie du genre Acinetobacter,
- de levures lipophiles du genre Malassezia,
- de parasites de la famille des acariens tels les Demodex,
- et probablement certains virus (notamment de la famille des Papillomavirus),
b.
C’est une flore microbienne pouvant contaminer temporairement la peau ou s’installer plus durablement dans des topographies (gites) propices par les conditions d’humidité, de pH (périnée, recessus narinaires, conduits auditifs externes) ou en cas d’effraction de la barrière épidermique.
Flore microbienne transitoire
Il s’agit en particulier :
- de bactéries de la famille des Staphylocoques aureus, Streptocoques, bacillus, Neisseiria et de bacilles gram négatifs tels que Pseudomonas.
- de levures telles que des Candida (albicans et parapsilopsis notamment).
3.2.
La flore microbienne varie de manière qualitative et quantitative selon :
Contrôle de la flore microbienne cutanée
- l’humidité, le pH, la température. - les lipides présents à la surface cutanée - les phénomènes d’interférences microbiennes
- le processus d’adhésion des bactéries sur les cellules épidermiques
- la synthèse de peptides anti-microbiens tels que les défensines par les kératinocytes - la présence d’anticorps dans la sueur jouant un rôle dans l’immunité de surface.
3.3.
Il y a des différences quantitatives selon les régions de la peau dues aux facteurs sus-décrit qui peuvent inhiber ou tuer certains types de micro-organismes. Ces différences permettent de distinguer trois régions de la peau (95) :
Particularités selon la topographie
- les creux axillaires, le périnée et les espaces interdigitaux des pieds - les mains, le visage et le tronc
- les bras et les jambes
Ainsi, les régions humides et chaudes comme les plis axillaires, la région périnéale sont davantage colonisées par la flore bactérienne habituelle et parfois par des bacilles gram négatifs, par rapport à la peau revêtant les extrémités. Il en va de même pour la peau plus grasse, riche en sébum du front, de la région médiofaciale et thoracique antérieure davantage colonisée par les levures lipophiles du genre Malassezia.
On peut noter par ailleurs la colonisation préférentielle du follicule pileux par Propionibacterium acnes.
Notons également que les Candida, hôte habituel des muqueuses, peuvent occasionnellement être retrouvés à proximité de la région buccale ou génitale ou, du fait de contacts plus fréquents avec ces zones orificielles, au niveau des doigts.
III.
La physiopathologie de l’HS reste pour le moment non élucidée.
Physiopathologie de l’hidradènite suppurée
Lors de sa description initiale, l’hidradénite suppurée était considérée comme liée à une inflammation des glandes sudorales (2). A l’heure actuelle, l’inflammation des glandes apocrines est considérée comme un phénomène secondaire par plusieurs auteurs.
De nombreuses études suggèrent qu’une occlusion folliculaire puisse être le phénomène initial impliqué (1) (3). Elle serait responsable d’une dilatation de l’annexe pilo-sébacée pouvant
conduire à sa rupture. Le déversement du contenu du follicule entraînerait alors une réponse inflammatoire avec afflux de polynucléaires neutrophiles, lymphocytes et histiocytes. Cette réaction inflammatoire conduirait à la formation d’abcès puis de trajets fistuleux.
Le mécanisme de cette obstruction folliculaire reste inconnu. Les hypothèses d’hyper ou parakératose, d’anomalie de la kératine et d’anomalie anatomique des follicules pileux (4) ont été évoquées.
Cependant, l’hypothèse considérant l’occlusion folliculaire comme premier phénomène est controversée puisque cette occlusion n’a pas été démontrée dans des biopsies précoces en peau d’allure normale (5).
Le rôle de facteurs hormonaux a également été étudié dans de multiples études dont les résultats sont contradictoires (1). Néanmoins, comme le suggèrent plusieurs travaux, l’hyperandrogénie ne semble pas impliquée dans le mécanisme de l’HS (6) (7) (8). La prédominance de cette pathologie chez les femmes va également à l’encontre de cette hypothèse.
Les principales bactéries présentes dans les lésions d’HS sont les staphylocoques à coagulase négative et les anaérobies (9). Les nombreuses études sont également contradictoires au sujet de l’éventuelle implication de celles-ci. Il semble que la colonisation bactérienne soit un phénomène secondaire, potentiellement responsable d’une exacerbation, et non la cause de la maladie. En effet, la culture de produit d’aspiration de lésion précoce de maladie de Verneuil est négative dans 51% des cas (10).
Des facteurs environnementaux tels que le tabagisme, l’obésité et des facteurs génétiques semblent également impliqués. Plusieurs études rapportent la présence d’une histoire familiale d’HS chez 30 à 40% des patients. Récemment, différentes mutations de la gammasecrétase ont été découvertes au sein de plusieurs familles (13).
- - une altération des polynucléaires neutrophiles avec altération de leur chimiotactisme, - - une modification de l’activité des glandes sudorales
- - une production de métabolites toxiques dans la sueur
Par ailleurs, l’obésité pourrait aggraver la maladie à travers les mécanismes suivants (1) : - - Rétention de la transpiration et macération
- - Métabolisme hormonal anormal
- - Occlusion folliculaire liée à une hyperkératose secondaire aux frottements
Ceci démontre que la réflexion concernant la physiopathologie de l’hidradènite suppurée doit se poursuivre.
IV.
La maladie de Verneuil est une affection rare dont l’incidence n’a pas été clairement établie, la prévalence varie de 0.03% à 8% dans les pays industrialisés selon une étude publiée en juin 2015 [31].
Tableau III : Représentation des différentes études sur la prévalence de l'HS à travers le monde.
1. Le sexe
Il existe une prédominance féminine (6) avec un sexe ratio de 1:2,7 à 1:3,3 selon de nombreuses études (5) (2) à travers le monde.
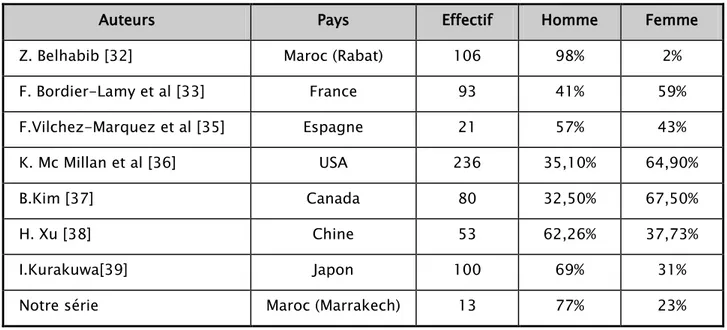
Notre série se distingue par la prédominance du sexe masculin avec un sexe ratio de 3.3, ceci peut être expliqué par la sévérité de la maladie qui est plus importante chez les hommes [11] et donc nécessite un recours plus fréquent au traitement chirurgical.
Dans le tableau ci-dessous, la comparaison des séries de cas évoque la présence d’une discordance des résultats, ceci peut être expliqué par la méthode d’échantillonnage qui diffère selon le type d’étude.
Tableau IV : Comparaison de la répartition de l’HS entre les deux sexes.
Auteurs Pays Effectif Homme Femme
Z. Belhabib [32] Maroc (Rabat) 106 98% 2%
F. Bordier-Lamy et al [33] France 93 41% 59% F.Vilchez-Marquez et al [35] Espagne 21 57% 43% K. Mc Millan et al [36] USA 236 35,10% 64,90% B.Kim [37] Canada 80 32,50% 67,50% H. Xu [38] Chine 53 62,26% 37,73% I.Kurakuwa[39] Japon 100 69% 31%
Notre série Maroc (Marrakech) 13 77% 23%
2. Age
La moyenne d’âge des patients de notre série était de 43,8 ans au moment de l’étude ce qui reste légèrement élevé par rapport aux autres études comme le montre le tableau ci-joint, ceci peut être expliqué par la prise en charge chirurgicale retardée des formes sévères dans notre contexte, en effet plusieurs études démontrent l’intérêt d’une prise en charge chirurgicale précoce (129) lorsqu’elle est indiquée. Ceci permettrait une meilleure réponse thérapeutique.
Le mode d’échantillonnage de chaque étude peut également expliquer cette différence de moyenne d’âges.
Tableau V : Comparaison des moyennes d’âge de différentes études
Auteurs Pays Effectif Age au moment de l'étude
D. Guedes De Carvalho et al [34] France 35 33,42
Anne M.R.Schrader (50) Pays-Bas 846 38
Z. Belhabib [32] Maroc (Rabat) 106 39
C. Dessinioti [43] Grèce 133 34,5
Notre série Maroc (Marrakech) 13 43,8
3. Etat matrimonial
Dans notre série, six de nos malades (5hommes et 1 femme) déclaraient être célibataire soit 46% des cas.
En effet la maladie de Verneuil présente un grand impact psycho-social. La peur de la stigmatisation et la honte, ressenties notamment en raison de l’odeur des lésions et des cicatrices, sont responsables d’un isolement social (156). Aussi, l’HS est responsable d’importantes perturbations de la vie sexuelle : les patients souffrant d’HS présentaient plus de dysfonction sexuelle et de détresse sexuelle que le groupe témoin dans l’étude de Kurek et al. (42). La détresse sexuelle était d’ailleurs plus importante chez les femmes que chez les hommes dans cette même étude.
4. Niveau socio-économique
Profession
Le taux de chômage dans notre série était de 39%, il atteint le taux de 25% dans une série de patients atteint d’HS réalisée au Danemark en 2016 [41].
D'autres études ont révélé un taux de 58,1% d’absentéisme chez les patients atteints d’HS et que l’HS cause une perte moyenne de 33,6 ± 26,1 jours de travail par an (47). Cela suggère l'impact important de la maladie sur le statut du travail.
Aucune donnée sur la raison spécifique du chômage n'était disponible. On pourrait penser que la douleur et les aspects psychologiques de HS affectent les capacités du patient à maintenir un emploi (47).
La topographie des lésions le plus retrouvées chez ces patients sont les localisations axillaires et sous mammaires (47).
Niveau de scolarisation
Seulement quatre malades de notre série ont atteint un niveau d’étude universitaire au cours de leurs scolarisations. Dans la série de P.Theut et al. (47), les malades sans profession avaient un niveau d’études largement inférieur à celui des malades conservant un emploi, ce qui suggère le retentissement de la maladie sur la poursuite des études et de là la diminution de l’offre d’emploi.
V. Analyse clinique
1. Facteurs de risque
1.1. Tabagisme
Le tabagisme est beaucoup plus fréquent chez les patients présentant une HS par rapport à la population générale (5). Selon une revue de la littérature, cette association est évaluée avec un odds ratio moyen de 4,34 (IC95% 2,48-7,60) (18).
Bien qu’il soit associé à l’HS, il est actuellement impossible de dire s’il constitue un réel facteur de risque. En effet, les résultats disponibles concernant la relation entre sévérité de la maladie et tabagisme sont contradictoires. Une étude rapporte une sévérité significativement plus importante chez les fumeurs par rapport aux non-fumeurs (25) alors que d’autres ne rapportent pas de différence (15). Une autre étude rapporte une association significative entre le nombre de paquet-année fumé et la sévérité de l’HS (26). Il est difficile de déterminer si le tabagisme constitue un facteur de risque ou une conséquence de cette pathologie chronique (157).
Par ailleurs, bien qu’une étude rapporte un taux de rémission plus élevé chez les patients non-fumeurs par rapport aux patients présentant un tabagisme actuel (27) l’impact du sevrage tabagique sur l’évolution de la maladie n’a pas été étudié.
Le tableau ci-dessous montre l’importance du taux de fumeurs dans l’HS. Tableau VI : Comparaison des différents taux de tabagisme retrouvés dans la littérature
1.2. Obésité
L’indice de masse corporelle moyen retrouvé chez nos patients rejoint les données de la littérature :
Tableau VII : Comparaison des taux d'IMC de cas de différentes séries.
Auteurs Pays Effectif IMC>25
F. Bordier-Lamy et al [33] France 93 39%
B.Kim [37] Canada 80 41,25%
Anne M.R.Schrader (50) Pays-bas 846 63,80%
I.Kurakuwa[39] Japon 100 15%
Notre série Maroc (Marrakech) 13 61%
La surcharge pondérale est associée aux formes sévères d’HS [50].
Auteurs Pays Effectif Tabagisme
F. Bordier-Lamy et al [33] France 93 60%
D. Guedes De Carvalho et al [34] France 35 40%
C. Dessinioti [43] Grece 133 84% (anciens fumeurs inclus)
B.Kim [37] Canada 80 64%
H. Xu [38] Chine 53 34%
I.Kurakuwa[39] Japon 100 29%
On note également la prévalence du syndrome métabolique qui est beaucoup plus importante chez les patients souffrant d’HS que dans la population générale : entre 40 et 50% selon les études (16) (17).
Ces résultats ne sont pas surprenants en raison des taux élevés d’obésité chez les patients présentant une HS. Les mécanismes biologiques pouvant être impliqués dans cette association épidémiologique restent inconnus et le syndrome métabolique pourrait être en lien avec le terrain du patient plutôt qu’avec la maladie elle-même. Actuellement, il est impossible de déterminer si la pathologie inflammatoire chronique entraine le syndrome métabolique ou si le syndrome métabolique entraine la pathologie inflammatoire chronique (17).
Les patients souffrant de maladie de Verneuil présentent donc un sur-risque cardiovasculaire (18) : les taux d’infarctus du myocarde, d’AVC ischémique et de décès de cause cardio-vasculaire sont significativement plus élevés par rapport à la population générale (19). Ces données soulignent l’importance du dépistage et de la prise en charge des facteurs de risque cardio-vasculaires modifiables chez ces patients.
1.3. Génétique
Aucun de nos patients ne présentait d’antécédents familiaux, ce qui ne rejoint pas la littérature où plusieurs études parlent de l’HS comme maladie autosomique dominante (48).
Une étude de génétique moléculaire a trouvé un lien à deux locus sur les chromosomes 6 et 19 dans trois familles, mais aucun lien de ces locus dans d’autres familles.
Une histoire familiale a été à plusieurs reprises documentée dans des sous-groupes de patients (5) .Dans une étude, 14 des 26 cas index (53,8 %) avaient une histoire familiale. Des données issues de 11 familles (42,3 %) suggèrent une transmission monogénique en dominance autosomique. Cependant, la fréquence de la maladie dans les familles était inférieure de 50 % à celle qui aurait été attendue pour une transmission autosomique dominante (5).Parmi les raisons de cette discordance, on peut évoquer une influence hormonale sur l’expression génétique, une transmission polygénique plutôt que monogénique et des interactions gène-environnement. Cette discordance est schématisée dans le tableau ci-dessous :
Tableau VIII : Comparaison entre différentes séries sur la présence de cas similaire familiaux
2. Maladies associées
Nos résultats comparés à ceux de la littérature résumés dans ce tableau en ce qui concerne la présence de maladies associées :
Tableau IX : Comparaison entre différentes études sur la présence de maladies associées à l’HS.
Auteurs Pays Effectif MICI Kyste
pilonidal Acné Diabète
F. Bordier-Lamy et al [33] France 93 1% 28% 30% 7,50% D. Guedes De Carvalho et al [34] France 35 8,57% 14,29% 34,29% - F.Vilchez-Marquez et al [35] Espagne 21 - - - 9,50% B.Kim [37] Canada 80 - - - 25,60% H. Xu [38] Chine 53 - - 34% - I.Kurakuwa[39] Japon 100 0% 2% 6% 11%
Notre série Maroc
(Marrakech) 13 0% 0% 23% 15%
Auteurs Pays Effectif Antécédant familial
F. Bordier-Lamy et al [33] France 93 4,49%
I.Kurakuwa[39] Japon 100 2%
C. Dessinioti [43] Grece 133 25,60%