HAL Id: dumas-01781279
https://dumas.ccsd.cnrs.fr/dumas-01781279
Submitted on 30 Apr 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Distributed under a Creative Commons Attribution - NonCommercial - NoDerivatives| 4.0 International License
Place de la décoronation dans la prise en charge des
incisives permanentes réimplantées chez l’enfant et
l’adolescent
Capucine Duflocq
To cite this version:
Capucine Duflocq. Place de la décoronation dans la prise en charge des incisives permanentes réim-plantées chez l’enfant et l’adolescent. Sciences du Vivant [q-bio]. 2017. �dumas-01781279�
AVERTISSEMENT
Cette thèse d’exercice est le fruit d’un travail approuvé par le jury de soutenance
et réalisé dans le but d’obtenir le diplôme d’État de docteur en chirurgie
dentaire. Ce document est mis à disposition de l’ensemble de la communauté
universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation
de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite encourt toute
poursuite pénale.
Code de la Propriété Intellectuelle. Articles L 122.4
UNIVERSITÉ PARIS DESCARTES
FACULTÉ DE CHIRURGIE DENTAIRE
Année 2017 N° 066
THÈSE
POUR LE DIPLÔME D’ÉTAT DE DOCTEUR EN CHIRURGIE DENTAIRE Présentée et soutenue publiquement le : 22 novembre 2017
Par
Capucine DUFLOCQ
Place de la décoronation dans la prise en charge des incisives
permanentes réimplantées chez l’enfant et l’adolescent
Dirigée par Mme le Docteur Arabelle Vanderzwalm
JURY
Mme le Professeur Marysette Folliguet Président
M. le Docteur Thông Nguyen Assesseur
Mme le Docteur Nadège Jegat Assesseur
Remerciements
À Mme le Professeur Marysette Folliguet
Docteur en Chirurgie dentaire
Spécialiste qualifiée en Médecine bucco-dentaire Docteur en Sciences odontologiques
Doctorat d’État en Odontologie
Professeur des Universités, Faculté de Chirurgie dentaire Paris Descartes Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris
Vice-Doyen de la faculté de Chirurgie dentaire Paris Descartes Chef de Service de l’hôpital Louis Mourier
Chevalier de l’ordre national de la Légion d’honneur Officier de l’ordre des palmes académiques
Merci de m’avoir fait l’honneur de présider cette thèse qui conclut mes 5 années de formation au sein de votre service.
À Mme le Docteur Arabelle Vanderzwalm
Docteur en Chirurgie dentaire
Docteur de l’Université Paris Descartes
Maître des Conférences des Universités, Faculté de Chirurgie dentaire Paris Descartes Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris
Merci de m’avoir fait confiance et d’avoir accepté cette belle aventure que représente l’écriture d’une thèse d’exercice. Merci de m’avoir donné le gout de la pédodontie, vous resterez toujours mon modèle en la matière.
À M. le Docteur Thông Nguyen
Ancien Interne des Hôpitaux de Bordeaux
Ancien Chef de Clinique - Assistant des Hôpitaux de Paris
Maître de Conférences des Universités, Université Paris Descartes Docteur en Médecine
Chirurgie Plastique, Reconstructrice et Esthétique Chirurgie Maxillofaciale et Stomatologie
Médecin Fédéral, Fédération Française du Sport Universitaire
Merci d’avoir accepté de participer à ce jury de thèse et pour le soutien que vous m’avez apporté pendant mes années de formation à vos côtés
À Mme le Docteur Nadège Jegat
Docteur en Chirurgie dentaire
Spécialiste qualifiée en Médecine bucco-dentaire Ancien Interne des Hôpitaux
Docteur de l’Université Paris Descartes
Maître des Conférences des Universités, Faculté de Chirurgie dentaire Paris Descartes Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris
À Mme le Docteur Hien Tran
Docteur en Chirurgie dentaire
Docteur de l’Université Paris Descartes
Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris Ancien Chef de Service de l’Hôpital Max Fourestier
Merci d’avoir accepté de participer à ce jury de thèse et pour cette année de formation passée au sein de votre service.
À mes parents,
Merci de m’avoir donné les ailes pour prendre mon envol il y a bientôt 10 ans. Merci d’avoir toujours cru en moi, vous êtes ma force et ma principale inspiration dans ma quête d’une vie heureuse. Notre famille est unie et épanouie grâce à vous.
À mes deux frères,
Merci de m’avoir toujours protégée, sans vous je ne serais pas devenue la femme que je suis aujourd’hui.
À ma soeur, ma jumelle de 4 ans d’écart,
Merci de m’avoir pardonné mes maladresses à ton égard pendant notre jeunesse, je t’aime de tout mon cœur. « Parce que j’ai une sœur, j’aurai toujours une amie »
À Vincent, mon formidable fiancé,
Je ne remercierai jamais assez la vie de m’avoir permise de croiser ta route dès les premiers jours de nos études à la fac. Nous avons tracé une belle route depuis toutes ces années, nos projets sont grands et beaux, je suis si fière de devenir ta femme dans quelques mois. Merci, merci tout simplement d’être toi.
À Mailys,
Merci d’être toujours à mes côtés, tu es une force de la nature et une amie en or. À Sylvie,
Tu as été pour moi un véritable pilier pendant toutes mes années de formation. Merci d’avoir toujours ouvert tes bras quand j’en avais besoin, à tes côtés j’ai toujours trouvé une oreille attentive et réconfortante. Merci de m’avoir donné la force quand je n’en avais plus. À tout le personnel de la faculté de Montrouge et de l’hôpital Louis Mourier,
Merci pour tous ces bons (et moins bons mais formateurs) moments passés pendant ces 6 années.
À M. Mathieu Bonnerot,
Qui nous a quittés précocément le 13 novembre 2015.
Diplômé de la Faculté de Chirurgie Dentaire Paris Descartes
Classé 16ème au concours national d’internat en odontologie, année 2015-2016
Pour que ton nom ne soit pas oublié.
On a commencé nos études ensemble, tu aurais dû toi aussi passer ta thèse d’exercice dans cette faculté… Mais ton nom n’apparaîtra jamais sur le registre des thèses.
Merci d’avoir croisé ma route, merci d’avoir été mon ami pendant ces trop courtes années.
1
Table des matières
INTRODUCTION ... 3
1: L’EXPULSION DE LA DENT PERMANENTE ... 5
1.1LES LESIONS TISSULAIRES ... 6
1.2LA PRISE EN CHARGE ET LES PROTOCOLES DE REIMPLANTATION ... 7
1.2.1 Milieu de conservation adéquat et/ou temps extra-oral au sec inférieur à 60 minutes ... 11
1.2.2 Milieu de conservation inadéquat et/ou temps extra-oral au sec supérieur à 60 minutes ... 11
1.2.3 Suivi ... 12
1.3.LES PRONOSTICS DE LA REIMPLANTATION ... 13
1.3.1 Pronostic d’une réimplantation immédiate dans des conditions favorables ... 13
1.3.2 Pronostic d’une réimplantation immédiate dans des conditions défavorables ... 13
1.4.LES COMPLICATIONS DE LA REIMPLANTATION ... 14
1.4.1 Les complications pulpaires ... 14
1.4.2 Les complications parodontales ... 14
2 : L’ANKYLOSE ... 18
2.1.DEFINITION ... 18
2.2.LES MECANISMES PHYSIOLOGIQUES DE L’ANKYLOSE ... 18
2.3.LE DIAGNOSTIC ... 20
2.4.LES SEQUELLES ... 21
2.4.1 Sur le plan biologique ... 21
2.4.2 Sur le plan clinique ... 22
2.5.PRISE EN CHARGE ... 24
3 : LA DECORONATION ... 26
3.1.DESCRIPTION ... 26
3.2.INDICATIONS ... 26
3.2.1. Selon l’âge du patient ... 26
3.2.2. Selon le degré d’infratopie ... 27
3.3.MISE EN OEUVRE ... 30
3.3.1. Plateau technique ... 30
3.3.2. Protocole opératoire ... 30
3.3.3. Remplacement de la couronne ... 32
2
CONCLUSION ... 37 BIBLIOGRAPHIE ... 38 TABLE DES FIGURES ... 40 TABLE DES TABLEAUX ... 42
3
Introduction
L’enfance et l’adolescence sont des périodes à haut risque de traumatisme dentaire, 80% ont lieu avant 20 ans. 1
L’expulsion dentaire est un traumatisme alvéolo-dentaire sévère où la dent est déplacée complètement hors de son alvéole. Elle représente 1 à 16% des traumatismes dentaires2, et 0,5 à
3% des traumatismes des dents permanentes3. L’expulsion est plus fréquente chez les enfants âgés
de 7 à 9 ans en phase d’établissement de la denture mixte en raison de l’immaturité des structures : laxité ligamentaire plus importante, densité plus faible de la minéralisation de l’os alvéolaire, et longueur radiculaire plus courte. Ce qui confère à la dent permanente immature une plus faible résistance aux forces extrusives. Les incisives centrales maxillaires sont les dents les plus concernées.4
La réimplantation est le traitement incontournable, mais chez l’enfant cette prise en charge, même bien conduite selon les recommandations de l’International Association for Dental Traumatology, aboutit très fréquemment à une ankylose de la dent et se termine, à plus ou moins long terme, par sa perte accompagnée d’importantes séquelles parodontales.
Cette thèse a pour objectif d’expliquer une des prises en charge possibles quand le diagnostic d’ankylose est posé chez un enfant ou un adolescent après réimplantation d’une dent expulsée.
1 Lee et Divaris, « Hidden consequences of dental trauma : the social and psychological effects ».
2 Flores et al., « Guidelines for the management of traumatic dental injuries. 2. Avulsion of permanent teeth ». 3 Andreasen, Andreasen, et Andersson, Textbook and color atlas of traumatic injuries to the teeth.
4
Figure 1 : Illustration d’une luxation totale ou expulsion.
Source : Andreasen et al, Textbook and color atlas of traumatic injuries to the teeth, 2007
5
1 : L’expulsion de la dent permanente
Le diagnostic est clinique et radiographique. Cliniquement l’alvéole est vide ou remplie d’un coagulum. L’examen radiologique est indispensable afin de mettre en évidence d’éventuelles fractures alvéolaires, l’intégrité des racines des dents adjacentes et de faire le diagnostic différentiel avec une fracture coronaire au collet ou bien avec une intrusion totale si la dent n’a pas été retrouvée.
Figure 2 : Enfant de 8 ans après expulsion de 11
Source : Dr Arabelle Vanderzwalm
Figure 3: Photographie et radiographie dans le cas d’une intrusion totale. La radiographie rétro-alvéolaire permet d’établir le diagnostic différentiel avec une expulsion
6
1.1 Les lésions tissulaires
L’expulsion dentaire provoque un traumatisme de rupture du tissu pulpaire et du ligament parodontal.
Contexte pulpaire après expulsion :
La section du paquet vasculaire entraine une nécrose pulpaire immédiate par arrêt d’apport sanguin.
Contexte parodontal après expulsion :
Tous les tissus parodontaux sont concernés, ligament, cément et os alvéolaire. Nous observons : - des lésions du cément provoquées par l’arrachement des fibres ligamentaires
- des lésions osseuses le long des parois alvéolaires avec rupture des capillaires à l’origine d’un saignement et d’une inflammation
- une partie du ligament reste attachée à la surface de la racine avec sa population cellulaire qui est encore vivante.
La contamination bactérienne est immédiate, dès que la dent est sortie de son alvéole.
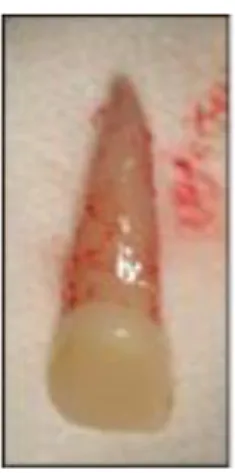
Figure 4: Photographie d’une incisive permanente expulsée présentant des cellules ligamentaires sur la surface radiculaire
7
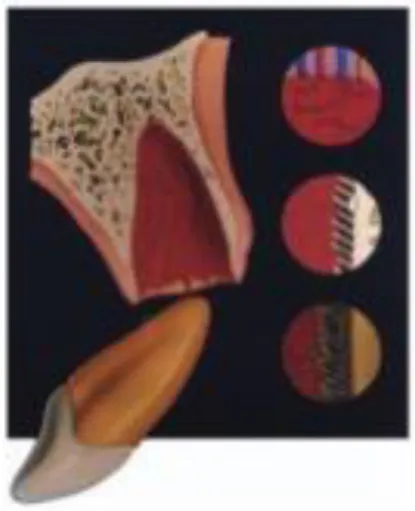
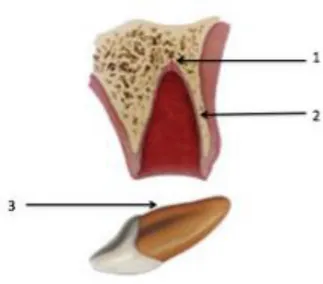
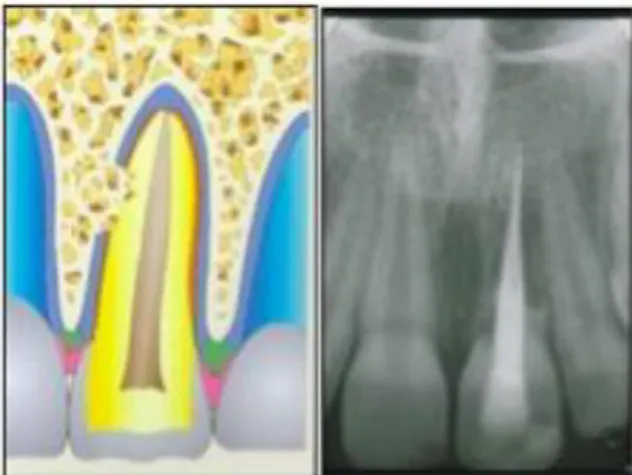
Figure 5 : Schéma illustrant le contexte tissulaire d’une expulsion
(1 : rupture du paquet vasculo-nerveux ; 2 : rupture du ligament parodontal ; 3 : exposition radiculaire).
Source : Andreasen et al, Textbook and color atlas of traumatic injuries to the teeth, 2007
1.2 La prise en charge et les protocoles de réimplantation
La réimplantation est le traitement de l’expulsion et elle doit être réalisée le plus rapidement possible après le traumatisme : c’est l’urgence absolue en odontologie.
Les objectifs de la réimplantation immédiate d’une dent permanente immature avec un diamètre apical supérieur à 1 mm sont :
- La revascularisation avec reprise de la radiculogénèse et de l’apexogénèse
- La réparation du ligament parodontal à partir des fibroblastes maintenus à la surface de la racine et le long de la paroi alvéolaire
Pour une dent permanente mature l’objectif est uniquement l’obtention d’une réattache ligamentaire puisque la revascularisation ne peut avoir lieu du fait de la fermeture apicale.
La réimplantation est considérée comme réussie quand le ligament a été réparé. Il est donc impératif que les cellules du ligament à la surface de la racine puissent rester vivantes jusqu’à la prise en charge du patient permettant ainsi cette régénération ligamentaire. Pour cela le temps écoulé avant
8
l’intervention appelé temps extra-alvéolaire (TEA), doit être le plus court possible, au-delà de vingt minutes les cellules ne seront plus viables .5
Si la réimplantation ne peut pas être réalisée avant ce délai de vingt minutes la dent doit être placée dans un milieu compatible avec la survie cellulaire. Idéalement il existe des kits prêts à l’emploi contenant une solution saline isotonique et des nutriments cellulaires (acides aminés, glucose, vitamines) qui permettent la conservation de la dent jusqu’à 24 heures.
Figure 6 : Exemples de kits prêts à l’emploi : DENTOSAFE® à gauche, SOSDENTOBOX® commercialisé par Miradent à droite
Cependant ces systèmes sont peu répandus et d’autres milieux de conservation sont utilisés.
- Le lait dont le pH et l’osmolarité sont similaires au sang semble être le meilleur. Il doit être stérile (la bouteille non entamée) et de préférence traité UHT (Ultra Haute Température) - La salive. L’inconvénient est qu’elle est particulièrement septique
- Le sérum physiologique
Si le patient consulte avec retard, ou si la dent est mal conservée, à sec par exemple, la dent sera quand même réimplantée. Les cellules parodontales ne sont pas viables et la régénération ligamentaire n’est pas possible ce qui aboutit à l’ankylose. L’ankylose s’accompagne de la résorption radiculaire de remplacement qui conduit à la perte de la dent dans un délai plus ou moins long. Bien que le pronostic soit défavorable, cette réimplantation est conseillée car elle permet de conserver une hauteur et une épaisseur d’os alvéolaire favorables pour une réhabilitation ultérieure, éventuellement implantaire. De plus c’est une solution simple qui permet de restaurer immédiatement le sourire du patient ce qui est appréciable psychologiquement pour l’enfant et sa famille.
Protocoles de réimplantation 67
9
Bien qu’elles soient exceptionnelles, il existe des contre-indications à la réimplantation.
- Contre-indications générales, liées au patient. Ce sont les patients qui présentent un risque infectieux (risque oslérien ou immunodépression) et les patients avec un handicap mental lourd
- Contre-indications locales, liées à la dent : parodontite agressive, lésion carieuse importante
L’IADT a édité en 2012 des protocoles de réimplantation suivant les différentes situations cliniques : apex ouvert ou fermé et conditions de conservation favorables ou défavorables.
Mais dans toutes les circonstances il est recommandé de : - Manipuler la dent par la couronne
- Décontaminer le site à la chlorhexidine - Réaliser une anesthésie
- Rincer l’alvéole au sérum physiologique
- Repositionner les fragments osseux en cas de fracture alvéolaire associée - Replacer la dent avec des manœuvres douces
- Contrôler le positionnement avec une radiographie - Contrôler l’occlusion
6 Pouch Tortiger, Roy, et Fraysse, « Expulsions dentaires : conduite à tenir en urgence ».
7 Andersson et al., « International association of dental traumatology guidelines for the management of traumatic dental injuries. 2. Avulsion of permanent teeth ».
10
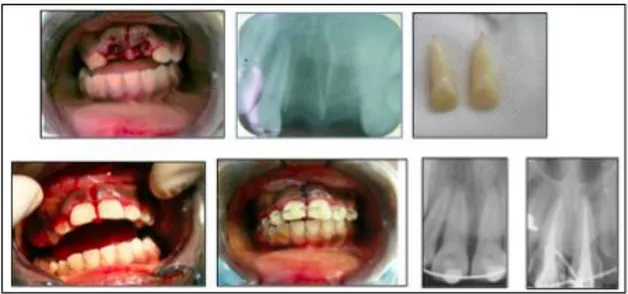
Figure 7: Réimplantation de 11 et 21 chez un garçon de 12 ans
Source : Dr Arabelle Vanderzwalm
Il existe trois protocoles de réimplantation selon la maturité apicale et les conditions de conservation - Apex ouvert – conditions de conservation favorables
- Apex fermé – conditions de conservation favorables - Apex ouvert et apex fermé – conditions défavorables
11
1.2.1 Milieu de conservation adéquat et/ou temps extra-oral au sec inférieur à 60 minutes
Tableau 1 : Protocoles de réimplantation dans le cas d’une dent conservée dans un milieu de conservation adéquat et/ou temps extra-oral au sec inférieur à 60 minutes
PROTOCOLES DE REIMPLANTATION
Dent immature (apex ouvert) Dent mature (apex fermé)
La revascularisation et la réparation du ligament parodontal sont possibles
La revascularisation pulpaire est impossible, mais le potentiel de guérison du ligament parodontal existe
Tremper la dent dans une solution de minocycline ou doxycycline 1mg/20mL de sérum physiologique pendant 5 minutes
Rincer la dent au sérum physiologique Tremper la dent dans du sérum physiologique
Réimplanter la dent avec une pression digitale légère, ne pas forcer Suturer si nécessaire les plaies gingivales
Réaliser une contention souple pour 2 semaines (4 semaines si fracture osseuse associée) Surveillance clinique et radiographique
1.2.2 Milieu de conservation inadéquat et/ou temps extra-oral au sec supérieur à 60
minutes
Le ligament parodontal est nécrosé et aucune réparation n’est envisageable. L’ankylose dentaire qui s’ensuit est inévitable et implique un suivi rigoureux après la réimplantation.
Le pronostic de la réimplantation tardive est mauvais. En plus des considérations psychologiques, elle est effectuée pour restaurer l’esthétique et les fonctions assurées par la dent.
12
Tableau 2 : Protocoles de réimplantation dans le cas d’une dent conservée dans un milieu de conservation inadéquat et/ou temps extra-oral au sec supérieur à 60 minutes
PROTOCOLES DE REIMPLANTATION
Dent immature (apex ouvert) Dent mature (apex fermé)
Objectif de la prise en charge : limiter et ralentir le processus de résorption radiculaire (résorption de remplacement)
Retirer les débris cellulaires de la surface radiculaire à l’aide d’une compresse imbibée de sérum physiologique
Réimplanter la dent avec une pression digitale légère, ne pas forcer Suturer si nécessaire les plaies gingivales
Réaliser une contention souple pour 4 semaines
Réaliser le traitement endodontique à 1 semaine et placer de l’hydroxyde de Calcium dans le canal pendant 1 mois
Surveillance clinique et radiographique
1.2.3 Suivi
Des contrôles cliniques et radiographiques sont à réaliser à 4 semaines, 3 mois, 6 mois, 1 an puis tous les ans.
- Les contrôles cliniques permettent d’évaluer la présence ou non d’une symptomatologie, la présence d’une fistule, l’aspect de la gencive, l’aspect de la dent : la teinte, la mobilité augmentée ou au contraire diminuée de la dent, la position de la dent par rapport aux controlatérales (infra position possible).
- Les contrôles radiographiques permettent d’évaluer le stade d’édification radiculaire et de fermeture apicale, de mettre en évidence la présence d’une résorption radiculaire externe et/ou d’une lésion péri-apicale.
13
1.3. Les pronostics de la réimplantation
1.3.1 Pronostic d’une réimplantation immédiate dans des conditions favorables
Lorsque le temps extra-oral au sec est compris entre 5 et 60 minutes : estimation des risques en fonction du nombre d’années :
Tableau 3 : Chez l’enfant
Apex ouvert Perte de la dent Nécrose Ankylose
1 an 2,7 % 74,3 % 37,8%
3 ans 24,7 % 74,3 % 44,4 %
10 ans 49,3 % 74,3 % 46,3 %
Source : http://www.dentaltraumaguide.org/
Tableau 4 : Chez l’adolescent
Apex fermé Perte de la dent Nécrose Ankylose
1 an 1,1 % / 68,2%
3 ans 13,9 % / 75,3 %
10 ans 44,3 % / 79 %
Source : http://www.dentaltraumaguide.org/
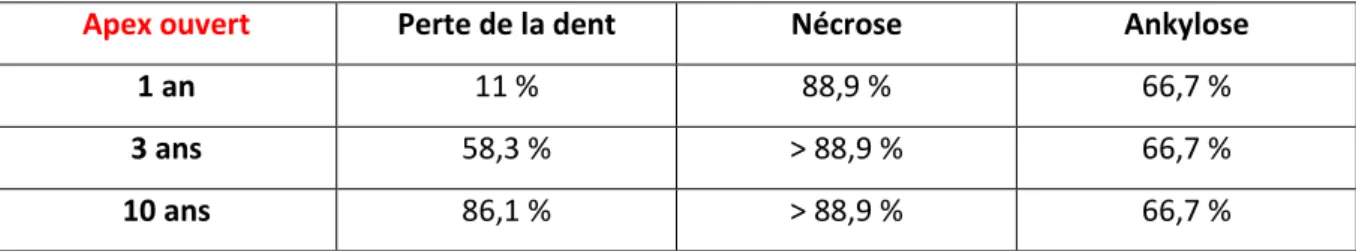
1.3.2 Pronostic d’une réimplantation immédiate dans des conditions défavorables
Lorsque le temps extra-oral au sec est supérieur 60 minutes : estimation des risques en fonction du nombre d’années :
Tableau 5 : Chez l’enfant
Apex ouvert Perte de la dent Nécrose Ankylose
1 an 11 % 88,9 % 66,7 %
3 ans 58,3 % > 88,9 % 66,7 %
10 ans 86,1 % > 88,9 % 66,7 %
14
Tableau 6 : Chez l’adolescent
Apex fermé Perte de la dent Nécrose Ankylose
1 an % / 73,8 %
3 ans 13,1 % / 86,9 %
10 ans 70,1 % / 89,5 %
Source : http://www.dentaltraumaguide.org/
1.4. Les complications de la réimplantation
1.4.1 Les complications pulpaires
8La complication majeure est l’infection due à la contamination bactérienne immédiate lors de l’expulsion.
Les signes cliniques d’une infection endodontique sont : - une douleur
- une sensibilité à la percussion axiale - des test de sensibilité pulpaire négatifs
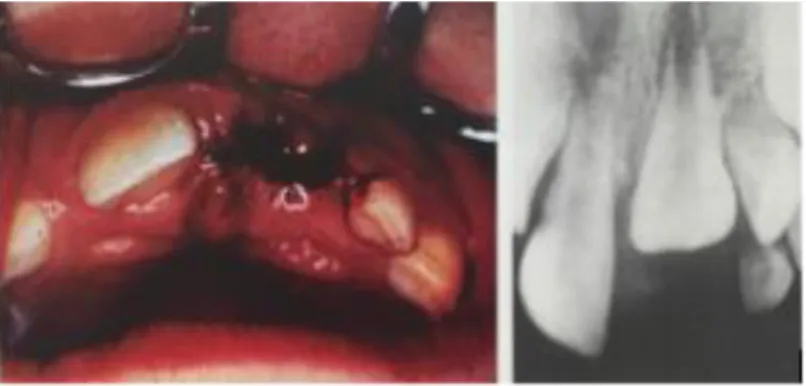
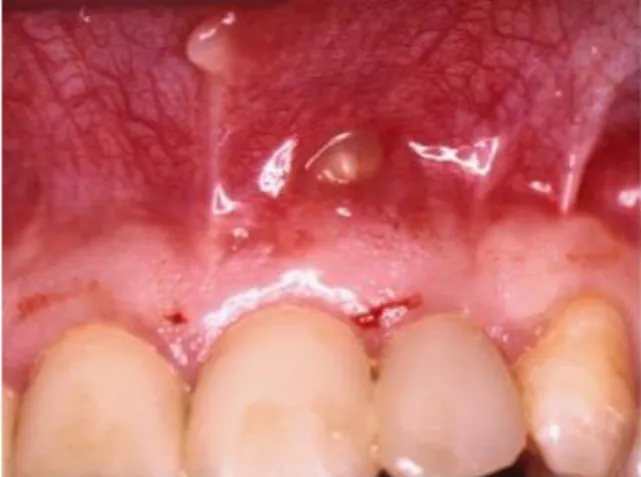
Le signe radiologique d’une infection endodontique est une image apicale radio-claire. Figure 8: Vue clinique d’une fistule en vestibulaire de 11
Source : Dr Arabelle Vanderzwalm
1.4.2 Les complications parodontales
15 Ce sont les résorptions radiculaires externes.
- La résorption inflammatoire est agressive et progressive entretenue par la présence de la pulpe nécrosée infectée, elle persiste tant que le traitement endodontique n’a pas été effectué. Radiographiquement, on observe des zones radioclaires sur la surface radiculaire et dans l’os environnant les lésions radiculaires.
Figure 9: Illustration et radiographique d’une résorption inflammatoire sur la dent n°11
Sources : Illustration : Tsukiboshi et al, Autotransplantation of teeth, 2001. Radiographie : Dr Arabelle VANDERZWALM
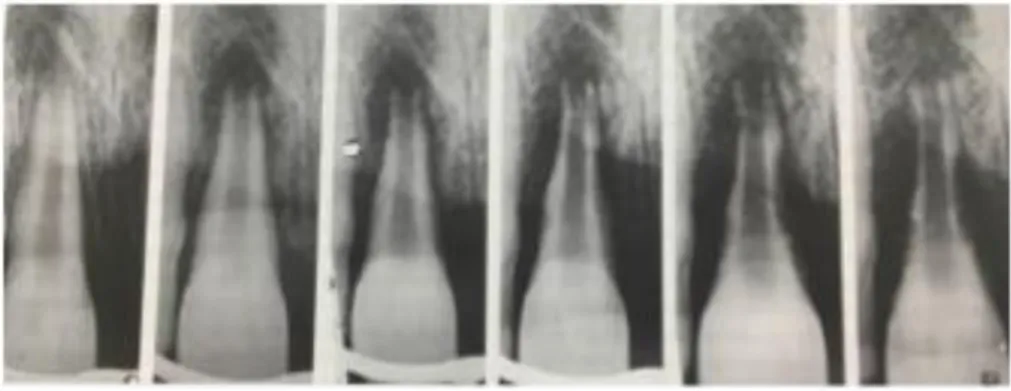
La résorption inflammatoire aboutit à la destruction de la racine en quelques mois ainsi qu’à une destruction osseuse.
Figure 10 : Résorption inflammatoire d’une incisive centrale ré-implantée suivie pendant 3 mois
16
- La résorption de remplacement. Elle se produit systématiquement quand il y a absence de ligament : l’os alvéolaire vient en contact de la dent, la couche externe du cément protectrice est détruite et les ostéoclastes résorbent la cément et la dentine. Dans ce cas de résorption, l’activité ostéoclastique amène à la résorption dentaire, tandis que l’activité ostéoblastique induit une formation osseuse dans la zone résorbée. La fusion de l’os et de la racine de la dent aboutit à une ankylose dentaire.
Radiographiquement, la racine semble disparaître sous l’os environnant, avec une disparition totale du ligament alvéolo-dentaire. Ce type de résorption ne peut pas être arrêtée.
Figure 11: Illustration et radiographie d’une résorption de remplacement sur la dent n° 21
Sources : Illustration : Tsukiboshi et al, Autotransplantation of teeth, 2001. Radiographie : Dr Arabelle Vanderzwalm
La vitesse de remplacement est liée à l’âge du patient donc à la vitesse du remodelage osseux qui est plus rapide chez l’enfant en pleine croissance, celle-ci est plus élevée chez les patients jeunes (8-12 ans) comparés aux patients plus âgés (17-39ans). Chez les plus jeunes, la racine peut être totalement résorbée en 3 à 7 ans, alors que chez les patients plus âgés, cela met plusieurs décennies. 9
Les tissus dentaires résorbés sont remplacés au fur et à mesure par de l’os nouvellement formé. La dent est alors ankylosée, sans aucune mobilité. La résorption de remplacement aboutit à la perte de la dent à plus ou moins long terme.
9 Andersson, Bodin, et Sörensen, « Progression of root resorption following replantation of human teeth after extended extraoral storage ».
17
Figure 12: Illustration de la résorption de remplacement. Les ostéoclastes en absence de barrière(ligament alvéolo-dentaire) entrent en contact direct avec la surface dentaire. Le cycle de
résorption/apposition osseuse se fait au contact de la dent.
Source : Andreasen et al, Textbook and color atlas of traumatic injuries to the teeth, 2007
18
2 : L’ankylose
2.1. Définition
L’ankylose dentaire est définie comme une fusion du cément ou de la dentine avec l’os alvéolaire, due à l’absence du ligament alvéolo-dentaire de la dent atteinte. Elle est la conséquence de la résorption de remplacement radiculaire caractérisée par un comblement de l’espace ligamentaire par du tissu osseux nouvellement formé.
Si l’ankylose touche moins de 20% de la surface radiculaire elle est réversible. Pour les traumatismes sévères (l’expulsion/réimplantation ou l’intrusion), l’ankylose est totale et irréversible. 10
2.2. Les mécanismes physiologiques de l’ankylose
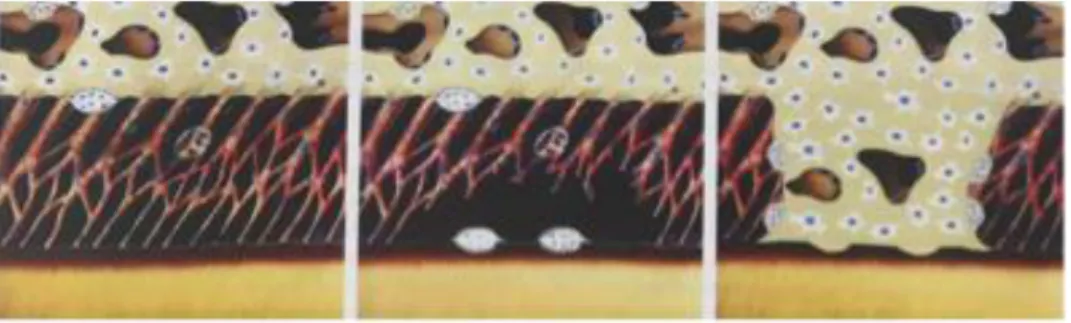
La résorption de remplacement est le phénomène pathologique durant lequel la racine dentaire est résorbée et remplacée par de l’os.
Quand une racine dentaire avec un ligament parodontal nécrosé est en contact direct avec l’os alvéolaire, le cément et la dentine sont impliqués dans le remodelage osseux, ainsi la résorption osseuse et l’apposition osseuse apparaissent simultanément sur la surface radiculaire. La résorption de remplacement débute, la racine est remplacée par de l’os au cours du mécanisme de remodelage osseux physiologique.
Le remodelage osseux est constitué de 5 phases 11 :
1. la phase d’activation : cette phase conduit au recrutement de précurseurs mononucléés des ostéoclastes à la surface osseuse
2. la phase de résorption : les ostéoclastes multinucléés adhérent à la surface, forment des micro-chambres de résorption sous lesquelles la phase minérale est dissoute par acidification, et la phase organique est mise à nue, puis dégradée par des enzymes protéolytiques (collagénase et cathepsine)
3. la phase d’inversion : cette phase, aboutit par le biais de cellules mononucléées de type macrophagiques, au lissage de la surface résorbée.
10 Naulin-Ifi, Traumatologie clinique : de la théorie à la pratique.
19
4. La phase de formation : les ostéoblastes sont recrutés au niveau de la lacune et synthétisent une matrice collagénique qui se minéralise.
5. La phase de quiescence : le tissu osseux revient à “l’état de veille”, jusqu’à la nouvelle phase de remodelage, dont le déclenchement peut être d’origine mécanique, systémique ou locale.
Figure 13: Illustration représentant les 5 étapes du remodelage osseux
Source : Odin G., Modélisation numérique de l’os mandibulaire appliquée à l’implantologie dentaire et maxillo-faciale, 2008
Le système régulateur du métabolisme osseux est constitué par le système RANK/RANKL/OPG.1213
L’ostéoclaste est une cellule multinucléée qui résorbe l’os et qui a pour origine la lignée myéloïde du système hématopoïétique. La voie de différenciation physiologique dépend d’une interaction avec l’ostéoblaste. En effet, les ostéoblastes et les cellules stromales de la moelle osseuse hématopoïétique synthétisent une molécule sous 2 formes :
12 Coetzee et Kruger, « Osteoprotegerin-receptor activator of nuclear factor-kappab ligand ratio : a new approach to osteoporosis treatment ? »
20
- une forme membranaire : nommée RANKL, elle se lie en présence de M-CSF (Macrophage Colony Stimulating Factor) à son récepteur RANK situé sur les précurseurs ostéoclastiques qui sont alors activés. Cette activation conduit à la différenciation d’ostéoclastes
- une forme soluble, l’ostéoprotégérine OPG, ayant une structure proche de RANK, se fixe sur le récepteur RANK bloque la différenciation ostéoclastique.
Ainsi les ostéoblastes régulent la différenciation ostéoclastique en activant ou inhibant celle-ci par synthèse de la forma soluble ou membranaire de la molécule RANKL. Le ratio entre le niveau d’expression de RANKL et d’OPG par les ostéoblastes définit le nombre d’ostéoclastes formés.
Figure 14: Illustration du système RANK/RANKL/OPG
Source : Coetzee et al, « Osteoprotegerin-receptor activator of nuclear factor-kappaB ligand ratio: a new approach to osteoporosis treatment? », 2004
2.3. Le diagnostic
Cliniquement les tests de percussion et de mobilité sont utilisés pour diagnostiquer précocement une ankylose.
Le diagnostic clinique est possible lorsqu’au moins 20% de la surface radiculaire sont impliqués. Le test de percussion sur dent ankylosée révèle un son métallique et clair, le test de mobilité indique une absence totale de mobilité de la dent.
21
Le diagnostic radiographique d’ankylose dépend de la localisation. En effet, une ankylose linguale ou vestibulaire ne peut être détectée, et seulement 1/3 des zones d’ankylose proximales sont détectées. Ceci est du à la superposition d’autres structures. 14
Après réimplantation une disparition totale de l’espace desmodontal est observée avec une continuité entre l’os et la racine dentaire. A terme, l’image de la racine dentaire disparaît remplacée par de l’os.
Figure 15: Radiographie d’un patient de 15 ans après réimplantation des dents n° 21 et 22 à l’âge de 12 ans
Source : Dr Arabelle Vanderzwalm
2.4. Les séquelles
2.4.1 Sur le plan biologique
Le ligament alvéolo-dentaire est un tissu conjonctif constitué par des faisceaux de fibres de collagène de type I unissant à l’aide de fibres le cément à l’os alvéolaire. Il a un rôle de barrière physique et chimique protectrice. 15
Il représente une barrière physique en amortissant les forces mécaniques provoquées par les fonctions orales (mastication) ou autres (orthodontie), et en les transférant au tissu osseux alvéolaire. La répartition des forces se fait par l’intermédiaire des fibres desmodontales.
14 Andersson et al., « Tooth ankylosis : clinical, radiographic and histological assessments ».
15 Fonzi, Garberoglio, et Zerosi, Anatomie microscopique de la dent et du parodonte : corrélations anatomo-cliniques : texte
22
Figure 16: Vue au microscope électronique (x260). LP : ligament parodontal. On observe la pénétration des fibres (flèches) à l’intérieur de l’os alvéolaire (OA).
Source : Fonzi et al, Anatomie microscopique de la dent et du parodonte : corrélations anatomo-cliniques, 1994
Au niveau biologique, les fibroblastes jouent un rôle régulateur sur le remodelage osseux en secrétant des molécules comme :
- les Receptor Activator of Nuclear Factor Kappa-B Ligand (RANKL) permettant de réguler l’activité des ostéoclastes. Les RANKL captent les RANK libérés pour activer les récepteurs ostéoclastiques, ce qui diminue le nombre d’ostéoclastes activés.
- Cytokine TGFB (Transforming Growth Factor Beta) qui diminue la prolifération des ostéoclastes
- BMP (Bone Morphogenetic Protein), IGF (Insuline-Like Growth Factor), FGF (Fibroblast Growth Factor) : augmentent l’activité des ostéoblastes
En cas de disparition du ligament alvéolo-dentaire, il y a une perte de cette barrière physique et biologique, les cellules clastiques se fixent sur le cément minéralisé dont la matrice minérale est semblable à celle de l’os, le processus de résorption de remplacement débute.
2.4.2 Sur le plan clinique
Les séquelles sont fonctionnelles et esthétiques.
Lorsque la résorption de remplacement apparaît alors que la croissance osseuse alvéolaire n’est pas terminée, la dent ankylosée se retrouve au cours du temps en infraposition. La croissance du
23
maxillaire est accompagnée par l’éruption des incisives qui se produit dans la même direction en bas et en avant. Une dent réimplantée ankylosée n’a plus de ligament et ne peut plus effectuer ce mouvement et terminer son éruption. Elle reste bloquée, en infratopie, dans la position où elle a été réimplantée.
Figure 17: Ankylose de 11 réimplantée à l’âge de 9 ans chez un patient de 11 ans associée à une infraposition
Source : Dr Arabelle Vanderzwalm
Plus l’ankylose apparaît chez un sujet jeune, plus l’évolution de l’infraposition sera importante. Lorsque l’ankylose est diagnostiquée avant 10 ans, il existe un risque élevé d’infraposition sévère16.
L’augmentation de l’infraposition est en moyenne de 0,42 mm par an chez les sujets de moins de 16 ans, 0,14 mm par an chez les sujets âgés de 16 à 19 ans et 0,07 mm par an chez les sujets de plus de 44 ans.17
16 Malmgren et Malmgren, « Rate of infraposition of reimplanted ankylosed incisors related to age and growth in children and adolescents ».
24
Figure 18: Infraclusion progressive d’une incisive centrale réimplantée chez un garçon de 12 ans. (De gauche à droite : photos à 13 ans ; 14,5 ans et 15 ans)
Source : Andreasen et al, Textbook and color atlas of traumatic injuries to the teeth, 2007
Les conséquences d’une dent ankylosée sur le parodonte sont proportionnelles au degré d’infraclusion. En effet, une infraclusion marquée s’accompagne d’une perte de hauteur de l’os alvéolaire pouvant avoir pour effet une dénudation radiculaire des dents adjacentes.
Lorsque l’infratopie est sévère la fonction d’incision est perturbée.
Les collets ne sont plus alignés, le trouble esthétique est majeur et motive la consultation du patient qui est adolescent à ce moment là.
2.5. Prise en charge
La résorption de remplacement ne peut pas être arrêtée.
Il n’existe aucun traitement curatif de la résorption de remplacement. Seul un traitement préventif est possible : conserver la vitalité des cellules desmodontales (réimplantation immédiate).
Après la pose du diagnostic d’ankylose, différentes options de traitement sont possibles afin de limiter les conséquences esthétiques et fonctionnelles.
Un traitement orthodontique pour repositionner la dent ne peut être envisagé du fait de l’absence de ligament : la dent ankylosée ne peut être mobilisée.
L’extraction dès le diagnostic posé n’est pas recommandée en raison de la perte osseuse qu’elle entraîne et qui compromettrait la réhabilitation prothétique ultérieure.
25
Figure 19 : A) Radiographie préopératoire d’une dent ankylosée en infraposition. B) Photographie montrant la présence d’os attaché à la racine
Source : Malmgren et al, «Alveolar bone development after decoronation of ankylosed teeth »., 2006
L’objectif de la prise en charge de l’ankylose chez l’enfant ou l’adolescent est d’éviter l’aggravation de l’infratopie afin de conserver un alignement des collets, donc le sourire, et de maintenir l’os alvéolaire.
Malmgren en 1984 propose une technique « la décoronation » 18 qui consiste à consiste à retirer la
couronne et le contenu canalaire de la dent, en laissant la racine en place dans son alvéole qui sert ainsi de matrice pour le développement osseux.
26
3 : La décoronation
3.1. Description
Lorsqu’une dent ankylosée se retrouve en infraposition, son extraction peut présenter des difficultés et ainsi être traumatique. Ceci peut provoquer des pertes osseuses et une déformation de la crête alvéolaire, engendrant ainsi des problèmes esthétiques et compromettre le traitement prothétique.19
La décoronation consiste à laisser la racine dans l’alvéole afin qu’elle soit remplacée par de l’os, elle permet de préserver l’os alvéolaire, améliorant ainsi les conditions de prise en charge prothétique. La racine restant dans l’os joue le rôle de matrice pour la néo formation osseuse jusqu’à sa résorption totale et donc sa disparition complète.
La décoronation permet de préserver l’épaisseur et la hauteur de la crête alvéolaire tout en permettant une apposition osseuse verticale. 20
Deux mécanismes interviennent dans la préservation osseuse21 :
- lors de la formation du caillot en coronaire de la racine ankylosée, les cellules du métabolisme osseux sont stimulées ce qui induit la croissance osseuse physiologique
- lors du retrait de la partie coronaire de la racine sur 1 mm sous le niveau de la crête osseuse, les fibres circonférentielles et inter dentaires sont sectionnées, ce qui permet à la dent adjacente de faire son éruption sans restriction. Lors du processus d’éruption de la dent adjacente, la formation osseuse a lieu.
3.2. Indications
3.2.1. Selon l’âge du patient
Après diagnostic d’ankylose, la conduite à tenir dépend de l’âge du patient22 :
19 Cohenca et Stabholz, « Decoronation : a conservative method to treat ankylosed teeth for preservation of alveolar ridge prior to permanent prosthetic reconstruction : literature review and case presentation ».
20 Sigurdsson, « Decoronation as an approach to treat ankylosis in growing children ».
21 Mohadeb, Somar, et He, « Effectiveness of decoronation technique in the treatment of ankylosis : a systematic review ». 22 Malmgren, « Decoronation : how, why, and when ? »
27
- Entre 7 et 10 ans (denture mixte), la décoronation doit être réalisée dans les 2 ans suivant le diagnostic d’ankylose.
- Entre 10 et 12 ans, le choix se fera au cas par cas. Si l’ankylose s’installe pendant le pic de croissance, induisant une évolution rapide de l’infraclusion, la décoronation doit être pratiquée dès que le diagnostic d’ankylose est posé.
- Après 12 ans (denture permanente), le degré d’infraposition évolue lentement. La décoronation n’est pas forcément nécessaire, mais des contrôles annuels doivent être réalisés. La décoronation doit être réalisée 2 ans avant la chirurgie implantaire. 23
3.2.2. Selon le degré d’infratopie
Les 4 stades d’infraposition sont mesurés par rapport à l’incisive controlatérale saine24 :
Figure 20 : Photographie illustrant la prise de mesure
Source : Malmgren et al, « Rate of Infraposition of Reimplanted Ankylosed Incisors Related to Age and Growth in Children and Adolescents », 2002
L’infraposition de la dent ankylosée est mesurée dans la région cervicale. Le point A de la ligne cervicale, perpendiculaire au grand axe de la couronne de la dent controlatérale, est transféré sur la dent en infraposition. La distance entre ce point au point correspondant de la dent ankylosée (B) est mesurée.
- Stade 1 : infraposition faible : inférieure à 1/8ème de la hauteur coronaire
23 Sapir et Shapira, « Decoronation for the management of an ankylosed young permanent tooth ».
24 Malmgren et Malmgren, « Rate of infraposition of reimplanted ankylosed incisors related to age and growth in children and adolescents ».
28
Figure 21 : Infraposition faible
Source : Malmgren et al, « Rate of Infraposition of Reimplanted Ankylosed Incisors Related to Age and Growth in Children and Adolescents », 2002
- Stade 2 : infraposition modérée : supérieure ou égale à 1/8ème mais inférieure à ¼ de la hauteur coronaire
Figure 22 : Infraposition modérée
Source : Malmgren et al, « Rate of Infraposition of Reimplanted Ankylosed Incisors Related to Age and Growth in Children and Adolescents», 2002
- Stade 3 : infraposition sévère : supérieure ou égale à ¼ mais inférieure à ½ de la hauteur coronaire
29
Figure 23 : Infraposition sévère
Source : Malmgren et al, « Rate of Infraposition of Reimplanted Ankylosed Incisors Related to Age and Growth in Children and Adolescents, » 2002
- Stade 4 : infraposition extrême : supérieure ou égale à ½ de la hauteur coronaire
Figure 24 : Infraposition extrême
Source : Malmgren et al, « Rate of Infraposition of Reimplanted Ankylosed Incisors Related to Age and Growth in Children and Adolescents», 2002
La technique de décoronation est indiquée à partir du stade 2 (infraposition modérée : supérieure ou égale à 1/8ème mais inférieure à ¼ de la hauteur coronaire).
30
3.3. Mise en oeuvre
3.3.1. Plateau technique
25 - Matériel d’anesthésie locale - Bistouri- Lime endodontique Hedström de gros diamètre
- Fraise conique longue (KOMET 858.314.010) et boule diamantée (KOMET 6801.314.014) - Sérum physiologique
- Fil de suture
3.3.2. Protocole opératoire
26- Anesthésie locale
- Lever un lambeau muco-périosté de pleine épaisseur
- Sectionner par fraisage à la jonction émail-cément et retirer la couronne dentaire à l’aide d’une fraise conique longue sur turbine avec irrigation
- Diminuer la partie coronaire de la racine de la dent jusqu’à 1 à 2mm sous la crête alvéolaire en prenant garde de ne pas léser l’os alvéolaire
- Nettoyer le canal radiculaire de tout son contenu (tissu pulpaire, médication intracanalaire ou matériau d’obturation) avec une lime H de gros diamètre
- Irriguer abondamment avec du sérum physiologique
- Générer un saignement à l’intérieur du canal radiculaire (passage d’une lime endodontique stérile au-delà de l’apex)
- Suturer hermétiquement le lambeau
25 Muller-Bolla et Collège des enseignants en odontologie pédiatrique, Fiches pratiques d’odontologie pédiatrique. 26 Ibid.
31
Figure 25 : Cas clinique : décoronation de 21
Radiographie à 6 mois post-opératoire à gauche, 3 ans post-opératoire à droite
Source : Diniz-Rebouças et al, « Decoronation as an alternative procedure for dental ankylosis after dental reimplantation due to trauma in a growing child: case report », 2015
32
3.3.3. Remplacement de la couronne
La technique employée pour le remplacement de la couronne dépend de l’âge.
- Pendant l’éruption des canines permanentes, la distance inter-canine augmente, et les incisives latérales changent de position. La dent prothétique ne peut être fixée aux dents adjacentes avant la fin de l’éruption des canines.27
Figure 26 : Photographies et radiographies prises chez un garçon de 10 ans. A gauche : les incisives latérales ont une position mésiale. A droite : 2 ans après les incisives latérales ont basculé en distal
en parallèle de l’éruption des canines.
Source : Malmgren et al, « Decoronation : How, Why, and When ? » , 2000
La dent peut être remplacée par un appareil amovible avec crochets d’Adam’s ou crochets boule sur les molaires temporaires ou les 1ères molaires permanentes.
33
Une alternative thérapeutique consiste à réaliser un dispositif fixe composé de bagues scellées sur les 2èmes molaires temporaires, la dent prothétique étant fixée sur un arc palatin.
Figure 27 : Dispositif fixe : arc palatin solidarisé à l’aide de bague sur les 2 èmes molaires temporaires
Source : Malmgren et al, « Decoronation : How, Why, and When ? » , 2000
- Après éruption complète des canines permanentes, un bridge peut être envisagé. La couronne extraite lors de la décoronation peut être utilisée comme couronne prothétique en veillant à laisser une espace entre la dent et la gencive au collet afin de ne pas compresser la gencive sous-jacente sous laquelle il y a formation d’un nouveau rebord osseux.
Figure 28 : Contrôles cliniques après décoronation de la 21. A droite, la dent prothétique a du être réduite en raison de la formation osseuse 1 an après la chirurgie
34
Figure 29 : Radiographies et illustrations avant et après décoronation d’une incisive centrale maxillaire ankylosée chez un enfant de 13 ans. On observe une augmentation osseuse verticale.A)
Préopératoire B) Post-opératoire C) 6 mois post-opératoire D) 12 mois post-opératoire.
Source : Malmgren et al, « Alveolar bone development after decoronation of ankylosed teeth», 2008
3.4. Limites
- Le choix de la thérapeutique est à discuter avec les parents du patient afin d’obtenir un consentement éclairé au soin. Les parents peuvent avoir des difficultés à comprendre le bien fondé des multiples séances de soins, notamment quand la dent est d’abord réimplantée, puis traitée endodontiquement, puis finalement décoronée. Il est important d’expliquer que le plan de traitement peut changer lors des rendez-vous de réévaluation en fonction des signes cliniques et radiographiques relevés.
- La décoronation est une procédure chirurgicale qui peut être difficile à mettre en œuvre chez le jeune enfant.
35
- Le délai entre la décoronation et la prise en charge implantaire implique une temporisation à long terme qui peut être difficile à mettre en œuvre. En effet, la prothèse de temporisation doit respecter l’éruption des dents adjacentes et le développement de l’arcade dentaire. De plus, un espace doit être respecté entre la dent prothétique et la gencive en cervical en raison de l’apposition osseuse. Ainsi, un contrôle régulier est à entreprendre durant toute la phase de temporisation prothétique.
- Cette technique n’exclue pas la nécessité de greffe osseuse au moment de la pose de l’implant. La décoronation aide à préserver le niveau osseux initial mais des greffes osseuses peuvent être nécessaires pour améliorer la stabilité de l’implant, notamment en cas de concavité vestibulaire . Dans ce cas, la décoronation est considérée comme une technique de régénération osseuse guidée. 28
- ll existe des cas où une partie de la racine persiste au moment de la pose de l’implant, cependant la racine résiduelle ne doit pas forcément être extraite avant la mise en place implantaire. Si la racine résiduelle est asymptomatique cliniquement et radiographiquement et recouverte par de l’os ou une gencive saine (absence d’inflammation) l’implant peut être mis au contact de la racine résiduelle sans compromettre l’intégration implantaire. 29
Dans ce cas, d’un côté une ostéointégration est obtenue aux endroits où l’implant est en contact de l’os, d’un autre côté une « intégration minérale » a lieu au contact de les tissus dentaires. 30
28 Cohenca et Stabholz, « Decoronation : a conservative method to treat ankylosed teeth for preservation of alveolar ridge prior to permanent prosthetic reconstruction : literature review and case presentation ».
29 Davarpanah et Szmukler-Moncler, « Unconventional implant treatment. 1. Implant placement in contact with ankylosed root fragments : a series of five case reports ».
30 Szmukler-Moncler et al., « Unconventional implant placement. 3. Implant placement encroaching upon residual roots : a report of six cases ».
36
Figure 30 : Radiographie d’un implant posé au contact de résidu radiculaire d’une dent ankylosée associée à une résorption interne. A gauche : pré-opératoire, à droite : contrôle à
27 mois (fragment radiculaire visible sur la face distale de l’implant
Source : Davarpanah et al, « Unconventional implant treatment: I. Implant placement in contact with ankylosed root fragments. A series of five case reports », 2009
37
Conclusion
La prise en charge d’une incisive réimplantée ankylosée est un défi thérapeutique pluridisciplinaire. La décoronation est une technique chirurgicale fiable permettant à la fois de prévenir le préjudice esthétique lié à l’infratopie de la dent et de préserver l’os alvéolaire en vue d’une réhabilitation prothétique ultérieure, implantaire par exemple. Cependant, cette technique présente des limites. La prévention de l’ankylose reste la prise en charge de choix, celle-ci passe tout d’abord par la prévention de la survenue des traumatismes dentaires qui en sont à l’origine : évaluation des populations et des situations à risque (enfants de 7 à 9 ans, malposition dentaire de type proalvéolie, pratique d’un sport à risque), et la prévention des complications survenant après le traumatisme. Cela passe par le rôle d’information joué par le chirurgien-dentiste afin d’améliorer la prise en charge immédiate de l’expulsion sur le lieu du traumatisme ainsi qu’un suivi clinique et radiographique rigoureux sur plusieurs années.
38
Bibliographie
Andersson, L., J. O. Andreasen, P. Day, G. Heithersay, M. Trope, A. J. Diangelis, D. J. Kenny, et al. « International association of dental traumatology guidelines for the management of traumatic dental injuries. 2. Avulsion of permanent teeth ». Dental traumatology 28, no 2
(2012): 88‑ 96. doi:10.1111/j.1600-9657.2012.01125.x.
Andersson, L., L. Blomlöf, S. Lindskog, B. Feiglin, et L. Hammarström. « Tooth ankylosis : clinical, radiographic and histological assessments ». International journal of oral surgery 13, no 5
(1984): 423‑ 31.
Andersson, L., I. Bodin, et S. Sörensen. « Progression of root resorption following replantation of human teeth after extended extraoral storage ». Endodontics & dental traumatology 5, no 1
(1989): 38‑ 47.
Andreasen, J. O., F. M. Andreasen, et L. Andersson, éd. Textbook and color atlas of traumatic injuries
to the teeth. 4th ed. Oxford: Blackwell Munksgaard, 2007.
Andreasen, J. O., M. K. Borum, H. L. Jacobsen, et F. M. Andreasen. « Replantation of 400 avulsed permanent incisors. 2. Factors related to pulpal healing ». Endodontics & dental
traumatology 11, no 2 (1995): 59‑ 68.
Cho, S-Y, et A. C. Cheng. « Replantation of an avulsed incisor after prolonged dry storage : a case report ». Journal - Canadian dental association 68, no 5 (2002): 297‑ 300.
Coetzee, M., et M. C Kruger. « Osteoprotegerin-receptor activator of nuclear factor-kappab ligand ratio : a new approach to osteoporosis treatment ? » Southern medical journal 97, no 5
(2004): 506‑ 11.
Cohenca, N., et A. Stabholz. « Decoronation : a conservative method to treat ankylosed teeth for preservation of alveolar ridge prior to permanent prosthetic reconstruction : literature review and case presentation ». Dental traumatology 23, no 2 (2007): 87‑ 94.
doi:10.1111/j.1600-9657.2006.00454.x.
Davarpanah, M., et S. Szmukler-Moncler. « Unconventional implant treatment. 1. Implant placement in contact with ankylosed root fragments : a series of five case reports ». Clinical oral
implants research 20, no 8 (2009): 851‑ 56. doi:10.1111/j.1600-0501.2008.01653.x.
Flores, M. T., L. Andersson, J. O. Andreasen, L. K. Bakland, B. Malmgren, F. Barnett, C. Bourguignon, et al. « Guidelines for the management of traumatic dental injuries. 2. Avulsion of permanent teeth ». Dental traumatology 23, no 3 (2007): 130‑ 36.
doi:10.1111/j.1600-9657.2007.00605.x.
Fonzi, L.., R. Garberoglio, et C. Zerosi. Anatomie microscopique de la dent et du parodonte :
corrélations anatomo-cliniques : texte et atlas. Padue: Piccin nuova libraria, 1994.
Kawanami, M., J. O. Andreasen, M. K. Borum, S. Schou, E. Hjørting-Hansen, et H. Kato. « Infraposition of ankylosed permanent maxillary incisors after replantation related to age and sex ».
Endodontics & dental traumatology 15, no 2 (1999): 50‑ 56.
Lee, J.Y., et K Divaris. « Hidden consequences of dental trauma : the social and psychological effects ». Pediatric dentistry 31, no 2 (2009): 96‑ 101.
Malmgren, B. « Decoronation : how, why, and when ? » Journal of the California dental association 28, no 11 (2000): 846‑ 54.
Malmgren, B., M. Cvek, M. Lundberg, et A. Frykholm. « Surgical treatment of ankylosed and infrapositioned reimplanted incisors in adolescents ». Scandinavian journal of dental
research 92, no 5 (1984): 391‑ 99.
Malmgren, B., et O. Malmgren. « Rate of infraposition of reimplanted ankylosed incisors related to age and growth in children and adolescents ». Dental traumatology 18, no 1 (2002): 28‑ 36.
39
Mohadeb, J. V. N., M. Somar, et H. He. « Effectiveness of decoronation technique in the treatment of ankylosis : a systematic review ». Dental traumatology 32, no 4 (2016): 255‑ 63.
doi:10.1111/edt.12247.
Muller-Bolla, M., et Collège des enseignants en odontologie pédiatrique, éd. Fiches pratiques
d’odontologie pédiatrique. Rueil-Malmaison: Éditions CdP, 2014.
Naulin-Ifi, C., éd. Traumatologie clinique : de la théorie à la pratique. Paris: Espace ID, 2016.
Odin, G. « Modélisation numérique de l’os mandibulaire appliquée à l’implantologie dentaire et maxillo-faciale ». Thèse de doctorat, École nationale supérieure des mines, 2008.
Pouch Tortiger, D., E. Roy, et C. Fraysse. « Expulsions dentaires : conduite à tenir en urgence ». Revue
d’odonto-stomatologie 37, no 2 (2008): 109‑ 21.
Sapir, S., et J. Shapira. « Decoronation for the management of an ankylosed young permanent tooth ». Dental traumatology 24, no 1 (2008): 131‑ 35.
doi:10.1111/j.1600-9657.2006.00506.x.
Sigurdsson, A. « Decoronation as an approach to treat ankylosis in growing children ». American
academy of pediatric dentistry 31, no 2 (2009): 123‑ 28.
Szmukler-Moncler, S., M. Davarpanah, K. Davarpanah, N. Capelle-Ouadah, G. Demurashvili, et P. Rajzbaum. « Unconventional implant placement. 3. Implant placement encroaching upon residual roots : a report of six cases ». Clinical implant dentistry and related research 17, no
40
Table des figures
Figure 1 : Illustration d’une luxation totale ou expulsion. ... 4
Figure 2 : Enfant de 8 ans après expulsion de 11 ... 5
Figure 3: Photographie et radiographie dans le cas d’une intrusion totale. La radiographie rétro-alvéolaire permet d’établir le diagnostic différentiel avec une expulsion ... 5
Figure 4: Photographie d’une incisive permanente expulsée présentant des cellules ligamentaires sur la surface radiculaire ... 6
Figure 5 : Schéma illustrant le contexte tissulaire d’une expulsion ... 7
(1 : rupture du paquet vasculo-nerveux ; 2 : rupture du ligament parodontal ; 3 : exposition radiculaire). ... 7
Figure 6 : Exemples de kits prêts à l’emploi : DENTOSAFE® à gauche, SOSDENTOBOX® commercialisé par Miradent à droite ... 8
Figure 7: Réimplantation de 11 et 21 chez un garçon de 12 ans ... 10
Figure 8: Vue clinique d’une fistule en vestibulaire de 11 ... 14
Figure 9: Illustration et radiographique d’une résorption inflammatoire sur la dent n°11 ... 15
Figure 10 : Résorption inflammatoire d’une incisive centrale ré-implantée suivie pendant 3 mois .... 15
Figure 11: Illustration et radiographie d’une résorption de remplacement sur la dent n° 21 ... 16
Figure 12: Illustration de la résorption de remplacement. Les ostéoclastes en absence de barrière(ligament alvéolo-dentaire) entrent en contact direct avec la surface dentaire. Le cycle de résorption/apposition osseuse se fait au contact de la dent. ... 17
Figure 13: Illustration représentant les 5 étapes du remodelage osseux ... 19
Figure 14: Illustration du système RANK/RANKL/OPG ... 20
Figure 15: Radiographie d’un patient de 15 ans après réimplantation des dents n° 21 et 22 à l’âge de 12 ans ... 21
Figure 16: Vue au microscope électronique (x260). LP : ligament parodontal. On observe la pénétration des fibres (flèches) à l’intérieur de l’os alvéolaire (OA). ... 22
Figure 17: Ankylose de 11 réimplantée à l’âge de 9 ans chez un patient de 11 ans associée à une infraposition ... 23
Figure 18: Infraclusion progressive d’une incisive centrale réimplantée chez un garçon de 12 ans. (De gauche à droite : photos à 13 ans ; 14,5 ans et 15 ans) ... 24
Figure 19 : A) Radiographie préopératoire d’une dent ankylosée en infraposition. B) Photographie montrant la présence d’os attaché à la racine ... 25
41
Figure 20 : Photographie illustrant la prise de mesure ... 27
Figure 21 : Infraposition faible ... 28
Figure 22 : Infraposition modérée ... 28
Figure 23 : Infraposition sévère ... 29
Figure 24 : Infraposition extrême ... 29
Figure 25 : Cas clinique : décoronation de 21 ... 31
Figure 26 : Photographies et radiographies prises chez un garçon de 10 ans. A gauche : les incisives latérales ont une position mésiale. A droite : 2 ans après les incisives latérales ont basculé en distal en parallèle de l’éruption des canines. ... 32
Figure 27 : Dispositif fixe : arc palatin solidarisé à l’aide de bague sur les 2 èmes molaires temporaires ... 33
Figure 28 : Contrôles cliniques après décoronation de la 21. A droite, la dent prothétique a du être réduite en raison de la formation osseuse 1 an après la chirurgie ... 33
Figure 29 : Radiographies et illustrations avant et après décoronation d’une incisive centrale maxillaire ankylosée chez un enfant de 13 ans. On observe une augmentation osseuse verticale.A) Préopératoire B) Post-opératoire C) 6 mois post-opératoire D) 12 mois post-opératoire. ... 34
42
Table des tableaux
Tableau 1 : Protocoles de réimplantation dans le cas d’une dent conservée dans un milieu de conservation adéquat et/ou temps extra-oral au sec inférieur à 60 minutes ... 11 Tableau 2 : Protocoles de réimplantation dans le cas d’une dent conservée dans un milieu de conservation inadéquat et/ou temps extra-oral au sec supérieur à 60 minutes ... 12 Tableau 3 : Pronostic d’une réimplantation immédiate dans des conditions favorables chez l’enfant13 Tableau 4 : Pronostic d’une réimplantation immédiate dans des conditions favorables chez l’adolescent ... 13 Tableau 5 : Pronostic d’une réimplantation immédiate dans des conditions défavorables chez l’enfant ... 13 Tableau 6 : Pronostic d’une réimplantation immédiate dans des conditions défavorables chez l’adolescent ... 14
Vu, le Directeur de thèse
Docteur Arabelle VANDERZWALM
Vu, le Doyen de la Faculté de Chirurgie dentaire de l’Université Paris Descartes
Professeur Louis MAMAN
Vu, le Président de l’Université Paris Descartes Professeur Frédéric DARDEL
Pour le Président et par délégation, Le Doyen Louis MAMAN
Place de la décoronation dans la prise en charge des incisives
permanentes réimplantées chez l’enfant et l’adolescent
Résumé :
L’enfance et l’adolescence sont des périodes à haut risque de traumatisme dentaire, l’expulsion est le déplacement complet de la dent hors de son alvéole et représente 1 à 16% des traumatismes de dents permanentes. Ce traumatisme apparaît plus chez les enfants âgés de 7 à 9 ans en raison de la souplesse ligamentaire et la faible minéralisation de l’os environnant, générant une faible résistance de la dent aux forces extrusives. Les incisives centrales maxillaires sont les dents les plus concernées. Les expulsions dentaires sont une situation d’urgence, car tout délai dans la prise en charge est défavorable au pronostic. La réimplantation immédiate ou tardive avec mise en place d’une contention est le traitement de choix dans la majorité des cas. Le pronostic dépend du traitement de la dent avant réimplantation, du temps extra-alvéolaire, le milieu de conservation et l’état de santé du patient. Après une lésion du ligament parodontal, plusieurs suites opératoires sont possibles dont l’ankylose dentaire. Celle-ci est définie comme une fusion du cément ou de la dentine avec l’os alvéolaire, entraînant une absence de mobilité dentaire ainsi qu’un arrêt de croissance du procès alvéolaire de la dent concernée. L’ankylose entraine une infraclusion ayant des conséquences esthétiques importantes (ligne du sourire perturbée). L’une des solutions thérapeutiques consiste en une extraction de la dent ankylosée, entraînant une perte osseuse et compromettant le remplacement de la dent par un implant. Ainsi, Malmgren et al ont présenté en 1984 une autre prise en charge : la décoronation, consistant à retirer la couronne et le contenu canalaire de la dent, en laissant la racine en place dans son alvéole. Cette thèse a pour objectif d’expliquer cette prise en charge possible quand le diagnostic d’ankylose est posé chez un enfant ou un adolescent après réimplantation d’une dent expulsée.
Discipline :
Odontologie pédiatrique
Mots clés fMesh et Rameau :
Réimplantation dentaire -- Dissertations universitaires ; Extrusion dentaire -- Dissertations universitaires ; Rhizalyse -- Thèses et écrits académiques ; Dents -- Ankylose -- Thèses et écrits académiques