Questionnaire des pensées et anticipations au sujet du
cancer
Mémoire doctoral
Émilie Gilbert
Doctorat en psychologie
Docteure en psychologie (D.Psy.)
Questionnaire des pensées et anticipations au sujet du
cancer
Mémoire doctoral
Émilie Gilbert
Sous la direction de :
Josée Savard, directrice de recherche
Pierre Gagnon, codirecteur
Résumé
Le présent mémoire a pour objectif de développer un questionnaire qui permettra éventuellement de comparer l’influence respective des pensées négatives, positives et réalistes sur l’adaptation psychologique au cancer du sein, et ce, durant et après les traitements de chimiothérapie. Ce questionnaire a été développé de manière à avoir une structure similaire à celle du Orientation to Motherhood scale (OM; Churchill & Davis, 2010), lequel quantifie la fréquence d’occurrence de pensées anticipatoires à valence positive et négative afin de déterminer si l’orientation de pensée des répondants est davantage négative, positive ou réaliste. Ce mémoire vise également à récolter de l’information sur la nature des pensées des patientes avant la chimiothérapie. Deux étapes ont été nécessaires afin de rencontrer ces objectifs. Dans un premier temps, vingt-cinq femmes atteintes d’un cancer du sein ont pris part à une première série d’entrevues individuelles visant à générer une banque d’items potentiels pour le questionnaire (N = 15). Par la suite, une deuxième série d’entrevues a été menée afin de permettre la tenue d’une étude pilote (N = 10) et de raffiner la forme et le contenu du questionnaire. Le Questionnaire des pensées et anticipations au sujet du cancer (PAC) est un questionnaire auto-rapporté de 51 items permettant de documenter la fréquence de diverses pensées anticipatoires à valence positive et négative chez les femmes s’apprêtant à commencer des traitements de chimiothérapie pour un cancer du sein. Les résultats de l’étude pilote sont encourageants quant à la capacité du PAC à discriminer les participantes entre elles sur la fréquence de leurs pensées à valence positive et négative. De plus, les différents profils observés chez les participantes de l’étude pilote supportent l’existence d’une relation entre les réponses au PAC et la détresse psychologique. Les données préliminaires mettent également en lumière la plus forte fréquence de pensées à valence positive que négative.
Table des matières
Résumé ... iii
Liste des tableaux ... v
Liste des figures ... vi
Remerciements ... vii
Avant-propos ... ix
Introduction ... 1
Statistiques sur le cancer ... 1
Traitement du cancer du sein... 1
Troubles psychologiques ... 2
Adaptation ... 3
Stratégies cognitives d’adaptation au cancer ... 3
Pensée positive... 3
Pensée réaliste et thérapie cognitive-comportementale ...10
Études comparatives sur la pensée positive et la pensée réaliste ...12
Pensées prétraitement ...14
Résumé et rationnel de l’étude ...15
Objectifs de l’étude ...16
Hypothèses ...16
Article. Assessing negative, positive and realistic thoughts about cancer: Development of the Thoughts and Anticipations about Cancer questionnaire ...17
Abstract ...19 Introduction ...20 Method ...22 Recruitment ...22 Measures ...23 Procedure ...23 Results ...25
Content of the TAC ...25
Pre-Treatment Thoughts ...26
Association between Pre-Treatment TAC Scores and Psychological Distress ...27
Discussion ...27
References ...32
Conclusion générale ...41
Résumé des résultats obtenus...41
Contenu du questionnaire ...41
Prédominance de pensées positives. ...43
Associations entre les profils au PAC et la détresse psychologique...44
Limites et forces de l’étude ...45
Recherches futures et implications cliniques ...46
Références ...48
Liste des tableaux
Table 1. Participants’ demographic and medical characteristics for each phase of the study. ... 38 Table 2. Mean frequency of occurrence and SD for each TAC item (N = 10) ... 39
Liste des figures
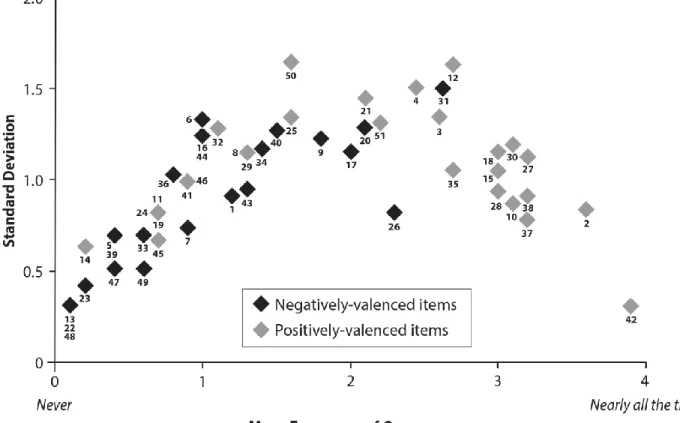
Figure 1. Means and variability (SD) of frequency of occurrence for the 51 items of the TAC (N = 10). ... 36 Figure 2 ... 37 a. Relationship between averaged frequency of occurrence of positive thoughts and HADS depression and
anxiety scores (N = 10) ... 37 b. Relationship between averaged frequency of occurrence of negative thoughts and HADS depression and
anxiety scores (N = 10) ... 37 c. Relationship between the ratio (%) of positive thoughts reported (frequency > 0) on the total number of
Remerciements
J’ouvre ces remerciements en faisant un clin d’œil à la vie et à ses rebondissements; ce mémoire doctoral était bien loin de ma réalité il n’y a que quelques années alors que j’étudiais en musique. C’est ainsi, un peu naïve, que je suis entrée au doctorat dans le laboratoire de psycho-oncologie sociale du Dr. Savard. J’avais entendu parler de la rigueur de son travail et de son implication soutenue quant aux projets de recherche de ses étudiants. Toutefois, j’ai également découvert son côté comique et encourageant qui a grandement contribué au plaisir de cette aventure. Par sa direction avisée et exigeante, elle a su me ramener vers la poursuite d’un travail rigoureux et minutieux, et ce, même lorsque j’avais envie de quitter le navire. C’est pour ces raisons que je vous présente ce mémoire doctoral avec un grand sentiment d’accomplissement et de fierté.
Je tiens à remercier mon co-directeur, Dr Gagnon qui a toujours eu de bons mots pour la pertinence de ce projet et qui a su pousser ma réflexion plus loin. Merci également à Marie-Hélène, qui a été très disponible pour quelque question que ce soit et qui s’est impliquée très concrètement dans le projet du début à la fin. Avec Josée et elle, j’étais sans l’ombre d’un doute entourée de l’équipe la plus efficace qu’il soit. Bien que j’aies eu peu affaire à Hans, il a néanmoins été une source de bons conseils et surtout un symbole rassurant pour calmer ma crainte des statistiques.
Merci également à Dr. Foldes-Busque, membre de mon comité, pour la minutie avec laquelle il s’est appliqué à étudier mon mémoire et ce, version après version. Je tiens également à souligner l’implication des membres du comité d’experts soit, Aude-Caplette Gingras et Lucie Casault.
Un merci tout spécial au Centre des Maladies du sein Deschênes-Fabia pour leur collaboration au projet, acceptant que le recrutement des participantes se fassent dans leur institution. Le recrutement n’aurait pu être possible sans l’aide de l’infirmière Amélie Michaud qui m’a toujours présentée chaleureusement et professionnellement aux patientes.
Ce projet n’aurait pu être mené avec autant de plaisir sans l’accueil chaleureux des filles du laboratoire. C’est dans un esprit d’entraide et de générosité que chacune d’elle m’a guidée dans la réalisation de ce projet, me donnant tantôt accès à leur demande d’éthique comme modèle et me guidant tantôt dans le recrutement des participantes ou l’écriture de l’article. Un merci particulier à Louis-Philippe qui, avec son humour, sa spontanéité et sa franchise, a allégé tout le processus alors que nous avons parcouru ensemble la plupart des étapes pour mener à terme notre mémoire doctoral.
Merci à mes amies, pour ce mémoire, mais surtout pour l’entièreté du doctorat, car il est beaucoup plus facile de passer au travers des moments difficiles avec vous. Merci de m’avoir permis de ventiler, de chialer, de pleurer pour que je puisse rapidement me retrousser les manches et retourner au travail. Un merci particulier à Marie-Pier qui m’a aidée avec la mise en page, là où je n’avais plus l’énergie d’être minutieuse! Merci à ma famille de m’avoir soutenue ces 10 dernières années d’université et dans cette seconde carrière; à mon père d’avoir réussi à tolérer toutes les incertitudes de cette démarche et à ma mère d’avoir toujours été une source de réconfort. Merci à Phil car tu es la raison de notre retour à Québec !
Finalement, merci à Antonin. Si quelqu’un a fait des sacrifices dans tout cela, c’est bien toi. Merci d’avoir enduré toutes ces petites paniques, tous ces « oui oui, je finis ça et j’arrive » qui s’éternisaient, ces « en fin de semaine, je vais devoir travailler quelques heures sur mon mémoire » qui se transformaient en journée complète! Merci de t’être réjoui avec moi de chaque étape franchie et de t’être ensuite à chaque fois surpris que ce n’était pas encore la dernière. Merci d’avoir accepté mon mode de vie d’étudiante alors que toi tu as depuis longtemps traversé dans le monde du travail. Merci d’avoir accepté de retarder nos projets pour que je puisse faire le métier que je voulais. Merci pour tout ce que je n’arrive pas à mettre en mots.
Merci à ma sœur Joanie, car chaque défi que je relève, chaque once de confiance en moi que j’ai part de toi et de la place privilégiée que tu as eue dans mon cœur et que tu auras toujours. Ce « nous » réconfortant, à l’abris de tout, c’est le plus beau cadeau que m’ait fait la vie.
Finalement, c’est avant tout vers l’ensemble des participantes rencontrées que je tourne ma plus grande gratitude. Vous m’avez laissée entrer dans votre vie à un moment de grande vulnérabilité. Merci pour votre confiance, votre honnêteté, votre sincérité. Merci d’avoir pris le risque de partager vos craintes avec moi. Je suis certainement très fière des résultats obtenus et du mémoire que je présente ici, mais c’est avant tout vous qui m’avez marquée. Je pense parfois à vous, espérant que le meilleur vous est arrivé. Merci.
Avant-propos
L’auteure du mémoire doctoral, Émilie Gilbert, a effectué le recrutement des participantes, les analyses, l’interprétation des résultats et la rédaction de l’article scientifique du présent travail avec la collaboration de Josée Savard, Ph.D., directrice de recherche, professeure à l’École de psychologie de l’Université Laval et chercheuse au Centre de recherche du CHU de Québec-Université Laval et de Pierre Gagnon, M.D., co-directeur de recherche, psychiatre à L’Hôtel-Dieu de Québec et chercheur au Centre de recherche du CHU de Québec-Université Laval. En plus de ces deux collaborateurs, l’article scientifique a été rédigé en collaboration avec Guillaume Foldes-Busque, Ph.D.-D.Psy., membre du comité de mémoire et professeur à l’école de psychologie de l’Université Laval, Marie-Hélène Savard, Ph.D., coordonnatrice de recherche au Centre de recherche du CHU de Québec-Université Laval et Hans Ivers, Ph.D., statisticien au Centre de recherche du CHU de Québec-Université Laval. L'introduction générale de la thèse ainsi que la conclusion ont été rédigées par Émilie Gilbert, sous la supervision de Josée Savard. Des démarches pour soumettre l’article à une revue scientifique en vue d’une publication sont déjà entamées.
Introduction
Statistiques sur le cancer
Selon les estimations disponibles, 196 900 Canadiens recevront un diagnostic de cancer en 2015 et 78 000 mourront de cette maladie. Il est également estimé que 2 Canadiens sur 5 feront face à un diagnostic de cancer au cours de leur vie et que 1 sur 4 y succombera. Chez les hommes, il est attendu que les cancers de la prostate, les cancers colorectaux et les cancers du poumon seront les diagnostics les plus fréquemment rencontrés, comptant respectivement pour 23,9%, 13,9% et 13,5% des nouveaux diagnostics en 2015. Chez les femmes, le tableau est similaire avec le cancer du sein venant en premier, représentant 25,9% des nouveaux cas, suivi des cancers du poumon et colorectaux comptant respectivement pour 13,5% et 11,5% des diagnostics. Il est aussi estimé que près d’une femme sur 9 sera atteinte d’un cancer du sein au cours de sa vie. Bien que ce cancer soit le deuxième plus mortel chez la femme après celui du poumon, la mortalité y étant associée a grandement diminué au cours des dernières années. Cela s’explique, entre autres, par le dépistage précoce et l’amélioration de l’efficacité des traitements oncologiques (Comité consultatif de la Société canadienne du cancer, 2015).
Traitement du cancer du sein
Il existe deux grands types de traitements oncologiques pour le cancer du sein : les traitements locaux et les traitements systémiques. Les traitements locaux, comme la chirurgie et la radiothérapie, ont pour but d’enlever ou de détruire les cellules cancéreuses d’une zone précise du corps (Love & Lindsey, 2005). Les traitements systémiques, comme la chimiothérapie et l’hormonothérapie, ont pour but de détruire les cellules cancéreuses qui pourraient s’être répandues ailleurs dans le corps (Love & Lindsey, 2005). Les traitements systémiques sont généralement utilisés comme traitements adjuvants, mais peuvent également être utilisés comme traitements néoadjuvants afin de diminuer la grosseur de la tumeur avant de procéder à la chirurgie (National Comprehensive Cancer Network, 2011).
Bien que les types et l’ordre des traitements choisis puissent varier d’une patiente à l’autre, la plupart des femmes qui souffrent d’un cancer du sein recevront une chirurgie afin d’enlever la masse tumorale au sein. La radiothérapie est souvent ajoutée par la suite dans le but de détruire les cellules cancéreuses qui pourraient être encore présentes après la chirurgie (National Comprehensive Cancer Network, 2011). Dans la majorité des cas, un traitement systémique, comme la chimiothérapie et/ou l’hormonothérapie, sera aussi administré.
La chimiothérapie consiste en l’administration de médicaments par voie intraveineuse ou orale. Ces médicaments circulent dans l’ensemble de l’organisme et entravent la croissance des cellules cancéreuses.
Par contre, ils endommagent également des cellules saines, en particulier celles qui se divisent rapidement, expliquant plusieurs des effets secondaires de la chimiothérapie. Les effets secondaires varient selon le protocole de chimiothérapie et diffèrent également d’une femme à l’autre. De façon générale, ils comprennent la diminution du nombre de globules blancs présents dans l’organisme rendant la personne plus vulnérable aux infections, une diminution de la concentration des plaquettes dans le sang augmentant le risque de saignements et d’ecchymoses, des nausées et vomissements, la perte des cheveux, des ulcères buccaux, de la fatigue et l’aggravation ou le déclenchement de symptômes ménopausiques (National Comprehensive Cancer Network, 2011).
Troubles psychologiques
L’expérience entourant un diagnostic de cancer du sein est parsemée de plusieurs stresseurs. Bien que ceux-ci varient d’une personne à l’autre, en nombre comme en intensité, une bonne proportion des patientes vivent suffisamment de stress pour causer des difficultés d’adaptation (Saltzberg, 1991). En effet, la prévalence de troubles psychologiques chez les personnes atteintes d’un cancer se situerait entre 15 à 50% (Bottomley, 1998; Derogatis, Morrow, Fetting, & et al., 1983; Holland & Alici, 2010). Parmi les troubles psychologiques fréquemment rencontrés, le trouble d’adaptation représente plus du deux tiers des diagnostics, suivi de la dépression majeure comptant pour 10 à 15% des troubles diagnostiqués (Holland & Alici, 2010). Dans le contexte du cancer du sein plus précisément, les statistiques indiquent qu’environ la moitié des patientes présentent de la dépression, de l’anxiété ou une combinaison des deux au cours de la première année suivant le diagnostic (Burgess et al., 2005). Une étude récente rapporte que le cancer du sein est associé à la plus forte prévalence de trouble psychologique parmi tous les types de cancer, avec une prévalence de 42% (Mehnert et al., 2014).
La littérature sur l’adaptation psychologique en contexte de cancer du sein suggère que la période entourant les traitements est associée à d’importants niveaux de détresse psychologique (Burgess et al., 2005; Henselmans et al., 2010). Malgré tout, une proportion significative de patientes démontrent une bonne adaptation psychologique à cette étape de la trajectoire de soins (Helgeson, Snyder, & Seltman, 2004; Henselmans et al., 2010). Selon le modèle cognitif des émotions (Beck, 1976), ces différentes réactions seraient attribuables à différentes façons d’interpréter le cancer et ses conséquences. En effet, ce modèle cognitif postule que ce ne sont pas les évènements comme tels qui déterminent la nature et l’intensité de la réaction émotionnelle, mais plutôt la manière dont les évènements sont perçus. En lien avec ce postulat, de plus en plus de recherches se concentrent sur l’étude d’une relation possible entre les stratégies cognitives adoptées et l’adaptation psychologique des patients.
Adaptation
L’adaptation (« coping ») est définie par Folkman et Lazarus (1984) comme la production « d’efforts cognitifs et comportementaux qui changent constamment et qui sont déployés dans le but de contrôler des demandes spécifiques et\ou internes qui sont évaluées comme menaçantes ou excédant les ressources de la personne » (traduction libre, p. 141). Ces auteurs divisent les stratégies d’adaptation en deux catégories: celles « centrées sur le problème » et celles « centrées sur l’émotion ». Les stratégies centrées sur le problème sont majoritairement employées lorsque la personne évalue que quelque chose peut être fait pour modifier les conditions environnementales qui la menacent. Ainsi, ces stratégies sont davantage concrètes et sont similaires aux stratégies de résolution de problème. Les stratégies centrées sur les émotions ont, quant à elles, plus de chances d’être utilisées lorsque l’individu perçoit que rien ne peut être fait pour modifier la situation. Les stratégies qui en découlent sont donc davantage dirigées vers la diminution de la détresse émotionnelle et consistent plutôt en divers processus cognitifs (Lazarus & Folkman, 1984).
Stratégies cognitives d’adaptation au cancer
Un consensus existe dans la littérature quant à l’effet délétère d’un haut niveau de pessimisme sur l’adaptation au cancer. En effet, le pessimisme a, entre autres, été associé à l’utilisation de stratégies d’adaptation plus passives lesquelles seraient associées au sentiment d’être sans espoir et de se sentir sans ressources pour changer la situation (Carver et al., 1993; Schou, Ekeberg, Ruland, Sandvik, & Karesen, 2004). Plusieurs études relient le pessimisme à des niveaux plus élevés de détresse psychologique chez les patients atteints de cancer (e.g., Carver et al., 1994; Colby & Shifren, 2012; Epping-Jordan et al., 1999; Schou et al., 2004; Sohl et al., 2011; Zenger, Brix, Borowski, Stolzenburg, & Hinz, 2010). La pensée positive et la pensée réaliste sont deux stratégies cognitives proposées dans la littérature comme alternatives au pessimisme et identifiées comme facilitant l’adaptation des patients.
Pensée positive
L’endossement de la pensée positive pour faire face au cancer est grandement valorisé dans la société actuelle. Certains auteurs vont même jusqu’à en parler comme d’une norme sociale (Wilkinson & Kitzinger, 2000), c’est-à-dire comme d’une conduite à suivre. Cela se reflète également dans la littérature grand public (« psycho pop »), où l’on retrouve beaucoup de livres faisant de la pensée positive un élément essentiel à l’adaptation au cancer et voire même à la guérison (e.g.; Boukaram, 2011; Bourbeau, 2013). Ce mouvement est particulièrement fort dans les différentes organisations qui soutiennent les femmes atteintes d’un cancer du sein et dont le ruban rose est devenu un emblème. Ainsi, il convient de tenter de définir ce qu’est la pensée positive.
Les définitions de la pensée positive que l’on retrouve dans la littérature scientifique et grand public sont très hétérogènes (Ruthig, Holfeld, & Hanson, 2012; Wilkinson & Kitzinger, 2000). Ruthing, Holfeld et Hanson (2012) définissent la pensée positive comme « une stratégie cognitive intentionnelle d’être positif qui inclut à la fois vivre et exprimer des pensées positives, ainsi que supprimer les pensées négatives et les peurs » (traduction libre, p. 1245). Saltzberg (1991) décrit plutôt différents types de pensée positive, dont « se concentrer sur les événements positifs et les dénouements heureux », « trouver un sens aux événements négatifs » et « être optimiste de façon générale ». Dans la littérature grand public, Woodstock décrit, quant à elle, avoir observé que l’essence de la pensée positive était la croyance que les pensées façonnent la réalité, que les pensées ont un pouvoir. Par le simple pouvoir des pensées, il serait ainsi possible d’avoir un impact sur notre santé, nos relations, notre travail, etc. Bruckbauer et Ward (1993) ont questionné les croyances de 167 personnes de la population en général sur leur compréhension de ce qu’était avoir un attitude positive (« positive mental attitude ») et de ses implications sur la santé. L’exercice a procuré un large éventail de définitions bien que la plupart référaient à l’optimisme et à l’espoir. Ainsi, malgré qu’aucune définition de la pensée positive ne fasse encore l’unanimité dans la communauté scientifique, la définition de McCreaddie, Payne et Froggat (2010) semble parvenir à englober les différents aspects relevés dans la littérature. Selon ces auteurs, la pensée positive est « a generic phrase used to describe any derivative encompassing hope, optimism, positive mental attitude, including ‘being positive’. It is taken to mean a particular attitude, belief, feeling or behaviour that may infer optimism but may not represent the ‘realities’ of the individual or of their situated context » (p. 284).
Construits apparentés à la pensée positive.
Plusieurs construits s’apparentant à la pensée positive sont retrouvés dans la littérature. L’esprit combatif, la réévaluation positive, l’optimisme dispositionnel, l’optimisme situationnel et l’optimisme irréaliste en font partie.
Esprit combatif. Selon O’Brien (2010), adopter un esprit combatif pour faire face au cancer comprend trois principaux éléments : un grand optimisme vis-à-vis son pronostic, la croyance que la maladie et ses effets sont contrôlables et une attitude déterminée à s’adapter à la situation. L’esprit combatif comme stratégie d’adaptation au cancer a été étudié pour la première fois par Greer, Morris et Pettingale en 1979. L’étude en question visait à valider les observations anecdotiques de cliniciens ainsi que les résultats d’un petit nombre d’études suggérant que la réaction psychologique d’un patient à son diagnostic de cancer aurait une influence sur son pronostic. Des entrevues réalisées auprès de femmes atteintes d’un cancer du sein ont permis d’identifier quatre attitudes possibles pour faire face au diagnostic: le déni, l’esprit combatif, l’acceptation stoïque et le sentiment d’impuissance/désespoir. Bien que les résultats de cette étude suggéraient qu’un esprit combatif était associé à de meilleurs taux de survie sans récidive (Greer et al., 1979;
subséquentes n’ont toutefois pas reproduit ces résultats. En effet, entre 1979 et 2001, neuf autres études ont tenté de déceler l’existence d’un lien entre l’adoption d’un esprit combatif par le patient et sa survie. Parmi celles-ci, une seule étude, de petite envergure, a supporté les résultats de Greer et ses collaborateurs (Petticrew, Bell, & Hunter, 2002).
D’abord identifiées à l’aide d’une analyse qualitative (Greer et al., 1979), les quatre différentes attitudes pour faire face au cancer (le déni, l’esprit combatif, l’acceptation stoïque et le sentiment d’impuissance/désespoir) ont ensuite été évaluées à l’aide d’un questionnaire auto-rapporté, le Mental Adjustment to Cancer scale (MAC; Watson et al., 1988) et sa version abrégée, le Mini-MAC (Watson et al., 1994). Ces questionnaires ont permis de faciliter les études auprès de grands échantillons. Parmi les items évaluant l’esprit combatif, on retrouve des énoncés tels que « I am very optimistic » ou « I am determined to beat this disease ». De nombreuses études associent l’esprit combattif à une meilleure adaptation psychologique au cancer, tant chez des femmes ayant un cancer du sein (Classen, Koopman, Angell, & Spiegel, 1996; Ferrero, Barreto, & Toledo, 1994; Schou et al., 2004; Watson et al., 1991), que chez des patients atteints d’autres types de cancer (Cordova et al., 2003; Grassi, Rosti, Lasalvia, & Marangolo, 1993; Lampic et al., 1994; Schnoll, Mackinnon, Stolbach, & Lorman, 1995). Tel qu’implicite à sa définition (c.-à-d., une attitude déterminée à s’adapter à la situation), la présence d’un esprit combatif est associée à une position plus active face à la maladie (Schou et al., 2004) et à l’usage de stratégies d’adaptation davantage centrées sur le problème que sur les émotions (Gilbar, Or-Han, & Plivazky, 2005).
Réévaluation positive. La réévaluation positive est un construit relativement large issu de la littérature sur l’adaptation à un stresseur et réfère à l’adoption « d’un point de vue positif par rapport à la situation stressante » (traduction libre de Palensky, 2004, p. 35). Dans la littérature portant sur l’adaptation au cancer plus spécifiquement, ce construit a, entre autres, été étudié à l’aide du questionnaire Ways of Coping – Cancer version (WOC-CA; Dunkel-Schetter, Feinstein, Taylor, & Falke, 1992) et du COPE (Carver, Scheier, & Weintraub, 1989). Le WOC-CA est une adaptation du Ways of Coping checklist (WOC; Folkman & Lazarus, 1980) dont les items ont été modifiés afin d’être plus pertinents au contexte de cancer. Le WOC-CA contient 52 items évaluant l’utilisation de différentes stratégies d’adaptation. À l’aide d’une échelle de type Likert, le répondant doit y indiquer la fréquence à laquelle il a recours à chacune des stratégies proposées. Validé auprès de 668 personnes atteintes de divers types de cancer, une analyse factorielle du WOC-CA a permis d’identifier 5 facteurs. Le facteur ‘focus on the positive’, composé de 12 items et associé à la réinterprétation positive, contient des items tels que : « Rediscover what is important in life », « Changed or grew as a person » et « Came out of the experience better than before ».
Les analyses de cette première étude utilisant le WOC-CA (Dunkel-Schetter et al., 1992) ont révélé qu’un niveau plus faible de détresse émotionnelle, telle que mesurée par le Profile of Mood States (Lorr,
McNair, & Fisher, 1982), était associé à une utilisation plus marquée de la réinterprétation positive. Des résultats similaires ont été obtenus dans les études utilisant une version modifiée du COPE (Carver et al., 1993; Carver et al., 1989). Ce questionnaire contient 15 sous-échelles dont l’échelle ‘réinterprétation positive et croissance’ qui consiste également à percevoir ce qu’il y a de positif dans ce qui arrive (Carver et al., 1989). Similairement aux résultats obtenus avec le WOC-CA, une étude réalisée auprès de femmes atteintes d’un cancer du sein a montré qu’un niveau de détresse émotionnelle plus faible était associé à une utilisation accrue de la réinterprétation positive (Carver et al., 1993).
Ces résultats sont en ligne avec un courant de recherche plus récent s’intéressant aux effets de l’identification de bénéfices (« benefit finding ») et de l’expérience d’une croissance traumatique (« post-traumatic growth ») suite à un diagnostic de cancer. Ces termes sont souvent utilisés de manière interchangeable dans la littérature et expriment que « quelque chose de nouveau et de positif s’est produit dans la vie de la personne et représente un bénéfice personnel et une amélioration lorsque comparé au niveau avant la crise » (traduction libre de Barskova & Oesterreich, 2009, p. 1710). En effet, bien qu’être atteint d’un cancer soit un évènement négatif en soi, certains patients semblent retirer du positif de cette expérience (Antoni et al., 2001; Carver & Antoni, 2004). Entre autres, certains rapportent avoir découvert de nouvelles compétences et ressources personnelles, trouvé un nouveau sens à leur vie, réalisé l’importance d’entretenir et de nourrir leurs relations avec leurs proches, fait la découverte d’une nouvelle spiritualité et revu leurs priorités (Antoni et al., 2001). Toutefois, la littérature fournit des résultats contradictoires sur les liens entre l’identification de bénéfices et l’adaptation psychologique au cancer. Une recension de la littérature récente rapporte les résultats de six études transversales se penchant sur une relation possible entre la croissance post-traumatique et la détresse psychologique chez des personnes atteintes de cancer (Barskova & Oesterreich, 2009). Alors que la moitié des études de cette recension ont montré qu’un niveau plus élevé de croissance post-traumatique était lié à un niveau de détresse plus bas, l’autre moitié, constituée uniquement d’études menées auprès de femmes avec un cancer du sein, ne rapporte aucune association significative entre ces deux variables.
Optimisme dispositionnel. L’optimisme dispositionnel est un autre concept qui s’apparente à celui de la pensée positive quoiqu’il réfère davantage à un trait de personnalité stable dans le temps. Il est généralement mesuré à l’aide du Life Orientation Test (LOT; Scheier & Carver, 1985) ou de la version révisée de ce dernier (LOT-R; Scheier, Carver, & Bridges, 1994). On y retrouve des items tels que : « Dans les moments d’incertitude, je m’attends habituellement au mieux » ou « Je suis toujours optimiste face à mon avenir» (Trottier, Mageau, Trudel, & Halliwell, 2008).
prostate (Johnson, 1996), du nasopharynx (Yu, Fielding, & Chan, 2003), de la tête et/ou cou (Allison, Guichard, & Gilain, 2000; Horney et al., 2011) ainsi qu’auprès de patients atteints d’une variété de cancers (Christman, 1990). Une récente étude a toutefois tenté de déterminer si les bénéfices de l’optimisme sur la détresse psychologique se maintenaient en présence d’un niveau plus extrême d’optimisme (Ferrill, 2012). Pour ce faire, 250 participants recrutés par le biais d’une sollicitation électronique et par les médias sociaux ont rempli le LOT-R. Les participants dont le score se trouvait au-dessus de la médiane étaient considérés comme des personnes optimistes. Parmi ceux-ci, ceux dont le score au LOT-R se retrouvait dans le quartile supérieur étaient considérés comme étant des optimistes extrêmes alors que ceux dans le quartile inférieur étaient considérés comme étant des optimistes réalistes. Aucune différence significative n’a été observée entre les optimistes extrêmes et les optimistes réalistes quant au niveau de symptômes dépressifs. Cependant, les résultats ont révélé une plus forte présence de déni, de dissociation, de rationalisation et de clivage chez les optimistes extrêmes. Comme cette étude a été menée auprès de la population en général, d’autres études seront nécessaires afin de déterminer si ces résultats se généralisent aux patients atteints de cancer.
Optimisme situationnel. L’optimisme situationnel est défini comme les attentes d’un individu par rapport à une situation précise (Armor & Taylor, 1998). Ainsi, contrairement à l’optimisme dispositionnel qui désigne le niveau d’optimisme de la personne de façon générale, l’optimisme situationnel concerne une situation spécifique comme, par exemple, l’optimisme d’un étudiant en droit quant à ses chances de réussir son examen du barreau. Ce niveau d’optimisme spécifique à une situation dépendrait de l’interaction entre des facteurs internes et externes à la personne. Les facteurs externes seraient en lien avec les exigences et paramètres de la situation comme, par exemple, le temps disponible pour se préparer à l’examen ou le niveau de difficulté envisagé de celui-ci. Les facteurs internes à la personne seraient plutôt la perception de sa capacité à surmonter des situations difficiles de façon générale, soit son niveau d’optimisme dispositionnel (Armor & Taylor, 1998).
Dans l’étude de l’adaptation psychologique au cancer, on pourrait croire que l’optimisme situationnel serait un construit d’intérêt puisque l’optimisme d’une personne face à ce stresseur hors du commun pourrait différer de sa façon habituelle d’aborder des stresseurs plus courants. Toutefois, très peu d’études ont évalué les effets de divers niveaux d’optimisme situationnel sur la détresse vécue par les patients atteints de cancer. Ceci pourrait découler d’une recommandation faite par Scheier et Carver (1987), auteurs du LOT à l’effet que « dans le cas où la personne n’a pas d’expérience antérieure avec le stresseur en question, ou dans une situation où l’évènement stressant évolue sur une longue période de temps, les attentes générales de la personne, soit l’optimisme dispositionnel, jouent un rôle plus important dans l’évaluation que la personne fait de la situation » (traduction libre de Scheier & Carver, 1987, p. 171). Ainsi, nous n’avons pu identifier qu’une seule étude qui s’est intéressée à l’influence de l’optimisme situationnel sur l’adaptation psychologique au
cancer. De Moor et ses collaborateurs (2006) ont comparé l’effet protecteur potentiel de l’optimisme dispositionnel et de l’optimisme situationnel sur la détresse psychologique et la qualité de vie de femmes recevant des traitements de chimiothérapie pour un cancer de l’ovaire. L’optimisme dispositionnel a été évalué à l’aide du LOT, alors que l’optimisme situationnel a été mesuré à l’aide du Treatment-Specific Optimism Scale (TSOS). Les résultats suggèrent que les deux types d’optimisme seraient associés à moins de détresse psychologique.
Bien que cette étude suggère que l’optimisme situationnel soit également relié à une meilleure adaptation psychologique à un diagnostic de cancer, des études supplémentaires seront nécessaires afin de répliquer ces résultats. Davantage de recherche serait également pertinente afin de valider l’hypothèse de Scheier et Carver (2006) voulant que l’évaluation d’une situation comportant un stresseur nouveau et évoluant sur le long court, tel que le cancer, soit davantage influencée par l’optimisme dispositionnel et ne relève effectivement pas d’une évaluation plus spécifique de la situation (optimisme situationnel).
Optimisme irréaliste. L’optimisme irréaliste s’apparente également à la pensée positive. On parle d’un optimisme irréaliste lorsque « la personne perçoit ses chances de succès comme étant meilleures que celles des autres personnes dans des circonstances similaires » (traduction libre de Clarke, Lovegrove, Williams, & Machperson, 2000, p. 368). Cette définition suggère donc que pour parler d’optimisme irréaliste, on doit être en mesure de dire objectivement que cette personne a tort d’avancer que ses chances, par exemple celles de guérir du cancer, sont meilleures que celles des autres patients dans une situation similaire. Dans le contexte du cancer, il est généralement assez difficile de distinguer si l'optimisme de la personne est irréaliste ou non, sauf lorsque les attentes du patients sont clairement exagérées. Que ce soit en lien avec le pronostic du cancer, les risques de récidive ou la probabilité de ressentir des effets secondaires des traitements, il est très difficile d’établir la frontière entre des attentes réalistes ou irréalistes. En effet, un niveau élevé d’incertitude est inhérent à la plupart des diagnostics de cancer. Par contre, en contexte de cancer métastatique, l'optimisme irréaliste devient évident lorsque les patients croient pouvoir guérir.
Quelques chercheurs se sont penchés sur cette question. En 2001, Chow et ses collaborateurs ont questionné 60 patients atteints d’un cancer métastatique (c.-à-d., incurable) sur leur perception de la visée de leurs traitements de radiothérapie. Les résultats ont mis en lumière que 20% d’entre eux pensaient à tort que cette radiothérapie palliative allait guérir leur cancer et que 38% croyaient de façon irréaliste qu’elle allait prolonger leur vie. Seulement 52% des patients croyaient avec raison que la radiothérapie avait pour but de diminuer leurs symptômes. Par contre, tel que soulevé par les auteurs, cet apparent optimisme irréaliste pourrait ne pas venir seulement des patients, mais aussi de l’information, ou du manque d’information, transmise par leur médecin. Cette question a été ré-investiguée une décennie plus tard (Mitera et al., 2012) en
96% des patients rapportaient être satisfaits de l’information reçue lors de l’entretien, le pourcentage de personnes croyant que la radiothérapie allait les guérir du cancer n’avait pas changé (23% avant comme après la consultation). Comme les auteurs le mentionnent, ce type d’optimisme irréaliste se rapproche beaucoup du déni. Ainsi, l’optimisme irréaliste semble être indépendant de l’information reçue. Temel et ses collaborateurs abondent en ce sens en affirmant qu’aucune intervention n’est encore parvenue à modifier la façon dont les patients perçoivent leur pronostic (2011). L’étude de Leighl et ses collaborateurs (2008) en est un exemple. En effet, dans cette étude, même après avoir consulté un document pour les aider à prendre une décision quant à leur traitement, la totalité des patients atteints d’un cancer du poumon métastatique non à petites cellules (20 participants) rapportait qu’un tel cancer était guérissable. Pourtant, le document stipulait clairement que les traitements disponibles n’étaient pas à visée curative.
Une étude a investigué la relation entre l’optimisme face aux traitements et la détresse psychologique chez des patients atteints d’un cancer métastatique du rein prenant part à une étude de phase I (Cohen, De Moor, & Amato, 2001). Les analyses ont révélé que 87% des patients croyaient que le traitement allait les guérir alors que les études de phase I ne font que tester l’innocuité des nouveaux traitements. Un niveau d’optimisme plus élevé quant aux traitements était associé à moins de symptômes dépressifs au niveau de base ainsi qu’à la fin des traitements. Bien que ces résultats semblent suggérer que l’optimisme irréaliste serait associé à moins de détresse psychologique, il faut toutefois tenir compte du fait que la mesure d’optimisme vis-à-vis les traitements n’incluait pas uniquement des items mesurant l’optimise irréaliste (ex. : « I feel confident when I think about my treatment »).
Résumé. En somme, les études sur des construits connexes à la pensée positive, soit l’esprit combatif, la réévaluation positive, l’optimisme dispositionnel, l’optimisme situationnel et l’optimisme irréaliste, supportent l’idée que l’adoption de la pensée positive conduirait à une meilleure adaptation psychologique chez les patients atteints d’un cancer. Toutefois, plusieurs auteurs formulent certaines mises en garde quant à cette stratégie cognitive.
Critiques de l’impact de la pensée positive sur l’adaptation psychologique.
Wilkinson et Kitzinger (2000) remettent en doute la pertinence de conclure à la présence de la pensée positive lorsqu’elle est établie par le simple endossement d’un item tel que « I am determined to beat this disease » dans un questionnaire. Ils avancent que la promotion de la pensée positive dans notre culture s’est transformée avec le temps en une norme sociale perverse qui met de la pression sur les patients afin qu’ils s’y conforment. Ainsi, une personne peut noter qu’elle est hautement déterminée à se battre contre le cancer et à garder une attitude positive parce qu’elle croit que c’est la bonne chose à faire ou la bonne réponse à donner, sans pour autant adopter réellement cette attitude sur une base quotidienne.
Selon Ehrenreich (2009), la pensée positive servirait à se donner une illusion de confiance en présence d’éléments menaçants. Elle avance qu’une personne qui aurait réellement confiance quant à l’issue d’une situation donnée n’aurait pas besoin d’avoir recours à cette stratégie cognitive. Ainsi, l’adoption de la pensée positive dissimulerait, selon elle, la présence d’anxiété et d’insécurité face à la situation. Savard (2010) abonde en ce sens, décrivant l’adoption de la pensée positive en contexte de cancer comme une tentative pour se sentir mieux émotionnellement suite à une réaction initiale d’anxiété ou de tristesse associée à des pensées négatives ou catastrophiques (ex. : « Je vais mourir »). Bien qu’un effet bénéfique puisse être perceptible à court terme (c.-à-d., diminution des pensées négatives et des émotions associées), il est très difficile pour le patient de continuer à croire à ses pensées positives à long terme (ex. : « je n’aurai pas d’effets secondaires des traitements », « je vais guérir », « je pourrai rapidement retourner à mon quotidien »). En effet, le doute a de fortes chances de s’installer face à ces pensées exagérément positives (« Pourquoi le cancer m’épargnerait-il et pas les autres? »), cédant la place aux pensées négatives initiales. On peut alors assister à une accentuation des perturbations émotionnelles puisque la détresse émotionnelle éprouvée suite au retour des pensées négatives est plus importante et que la personne se sent coupable de n’avoir pas su conserver son attitude positive. Cela sera d’autant plus vrai si la personne croit qu’une attitude positive est essentielle à son adaptation psychologique, voire même à sa survie (Savard, 2010), ajoutant ainsi à la pression ressentie et contribuant à la détresse émotionnelle vécue. Alors qu’aucune étude n’ait, à notre connaissance, encore étudié directement le cycle de la « tyrannie de la pensée positive » décrit par Savard (2010), plusieurs auteurs, dans des écrits davantage argumentatifs, mentionnent l’existence possible d’une association entre la pensée positive et la culpabilité (De Raeve, 1997; Rittenberg, 1995).
Pensée réaliste et thérapie cognitive-comportementale
Bien que l’approche de la pensée positive soit fortement mise de l’avant dans la littérature grand public (« psycho pop »), les intervenants psychosociaux prônent généralement l’adoption de la pensée réaliste pour favoriser l’adaptation au cancer. Selon Savard (2010), la pensée réaliste se situerait à mi-chemin entre les pensées négatives et les pensées positives. Il s’agirait de percevoir la situation telle qu’elle est, tant avec ses éléments positifs que négatifs. Cette vision plus nuancée, que Savard appelle également « l’optimisme réaliste », permettrait d’envisager les différents scénarios possibles d’une situation donnée (incluant la possibilité de mourir du cancer) tout en espérant que le meilleur survienne. La pensée réaliste aiderait ainsi le patient à mieux s’adapter à la réalité. Alors que l’on ne retrouve pas encore le concept d’optimisme réaliste dans les études en psycho-oncologie de manière générale, la littérature sur les soins palliatifs en fait mention (Back, Arnold, & Quill, 2003; Clayton, Butow, Arnold, & Tattersall, 2005; Nogler, 2014). En effet, cette littérature souligne qu’espérer que le meilleur survienne n’est pas mutuellement exclusif avec l’idée d’envisager la mort (Back et al., 2003). De plus, une telle approche est identifiée comme nécessaire pour
permettre au patient de faire des choix éclairés sur la façon dont il souhaite mourir ou jusqu’où il désire aller avec les traitements médicaux (Nogler, 2014).
Cette conception de la pensée réaliste s’inspire largement des prémisses de la thérapie cognitive-comportementale (TCC) qui gravitent autour du principe de réalité et de rationalité. La thérapie cognitive de Beck et la thérapie rationnelle-émotive d’Ellis sont deux exemples de psychothérapie basée sur l’idée que ce ne sont pas les évènements en tant que tels qui déterminent la nature et la force des émotions, mais plutôt l’interprétation que l’on en fait (Beck, 1976; Ellis, 1962). La thérapie émotivo-rationnelle d’Ellis est l’une des premières approches cognitives-comportementales qui ait été développée (Dobson & Block, 2010). L’objectif de cette thérapie est d’identifier les croyances irrationnelles qui sont au cœur de la détresse émotionnelle de la personne (Ellis, 1962). Elle vise, entre autres, à développer chez le patient une plus grande flexibilité, une meilleure adaptation à l’incertitude et une vision de la réalité qui ne soit pas utopique (Dobson & Block, 2010). Initialement développée pour traiter la dépression, la thérapie cognitive de Beck s’appuie également sur l’idée que la façon dont l’individu perçoit la réalité est en grande partie responsable de son état affectif (Dobson & Block, 2010). L’objectif de cette thérapie est de remplacer les cognitions erronées que la personne entretient face à ce qui lui arrive par une évaluation plus réaliste de la situation (Beck, 1979). Selon Beck, les pensées irréalistes ou dysfonctionnelles découlent de schémas ou croyances de base, soit des façons de penser acquises tôt dans le développement de l’individu (Dobson & Block, 2010). La restructuration cognitive est une stratégie qui permet d’amener directement le patient à changer ses pensées dysfonctionnelles ou erronées en pensées alternatives rationnelles, donc davantage basées sur la réalité (Chaloult, 2008).
Selon les conclusions d’une recension de la littérature regroupant 22 études, la TCC est efficace pour diminuer la détresse psychologique chez les patientes atteintes d’un cancer du sein (Tatrow & Montgomery, 2006). Toujours auprès des patients avec un cancer du sein, une recension plus récente des écrits en arrive à la même conclusion, alors que six des sept études répertoriées utilisant la TCC ont montré une diminution des symptômes dépressifs ou anxieux et/ou une augmentation de la qualité de vie des participantes (Fors et al., 2011). Bien que ces résultats semblent appuyer l’idée que la pensée réaliste conduirait à une meilleure adaptation psychologique au cancer, ceux-ci doivent être considérés avec précaution. Premièrement, dans la recension de Tartrow et Montgomery (2006), les études étaient catégorisées comme utilisant la TCC dès qu’elles employaient une quelconque technique en lien avec cette approche. Ainsi, ce ne sont pas toutes les études recensées qui ont utilisé une méthode visant un changement cognitif telle que la restructuration cognitive. En effet, certains protocoles dits d’approche TCC préconisaient plutôt le recours à la relaxation ou l’hypnose, par exemple. Deuxièmement, il est également important de mentionner que l’utilisation de la restructuration cognitive ne garantit pas que les patients soient amenés à modifier leurs pensées inadaptées en pensées plus rationnelles et réalistes. Par exemple, l’Adjuvant Psychological Therapy (APT) est présentée comme une TCC développée pour assister le patient durant la période de traitement et a comme un de ses
principaux objectifs d’améliorer l’adaptation psychologique au cancer en amenant le patient à adopter un esprit combatif, attitude très près de la pensée positive tel que discuté précédemment (Moorey & Greer, 2011).
En somme, la littérature portant sur l’efficacité de la TCC à diminuer la détresse psychologique vécue en contexte de cancer supporte indirectement que la pensée réaliste ou l’optimisme réaliste aiderait les patients à mieux s’adapter à leur diagnostic. Toutefois, des études visant à explorer cette hypothèse plus directement sont nécessaires afin d’éclaircir cette question.
Études comparatives sur la pensée positive et la pensée réaliste
À notre connaissance, aucune étude comparative n’a encore été menée afin d’établir laquelle des stratégies cognitives entre la pensée réaliste et la pensée positive serait supérieure à l’autre quant à son influence sur le niveau de détresse psychologique vécu par les patients atteints de cancer. Toutefois, cette question a été investiguée par Churchill et Davis (2010) dans le contexte de la maternité. Plus précisément, ces auteurs ont évalué chez de futures mères l’effet de diverses façons d’anticiper l’arrivée de leur premier enfant sur leur adaptation psychologique une fois l’enfant né. L’hypothèse était qu’une vision réaliste des évènements à venir, plutôt qu’une vision positive ou négative, faciliterait cette importante transition. Pour ces auteurs, être réaliste face au fait de devenir mère d’un premier enfant consistait à avoir une vision de cet événement qui soit suffisamment large pour contenir une vaste étendue de scénarios possibles, tant positifs que négatifs. La méthodologie choisie afin de tester cette hypothèse consistait à demander aux futures mères, à l’aide du Orientation to Motherhood scale (OM; Churchill & Davis, 2010), la fréquence à laquelle elles avaient pensé au cours des deux dernières semaines à une variété d’éléments positifs et négatifs associés à la naissance de leur enfant.
L’OM (Annexe A), qui peut être auto-rapporté ou administré par un évaluateur, est constitué de 12 items, dont cinq évaluent des aspects positifs de la maternité, par exemple « the joys of motherhood » ou « holding a beautiful healthy baby in your arms », et sept évaluent des aspects négatifs, par exemple « a difficult childbirth » ou « the lack of sleep you will get after the baby is born ». Les participantes devaient indiquer à quelle fréquence elles avaient pensé à chacune de ces possibilités au cours des deux dernières semaines en choisissant parmi les cinq options suivantes : jamais (« 0 »), moins d’une fois par semaine (« 1 »), une fois par semaine (« 2 »), une fois par jour (« 3 ») et plus d’une fois par jour (« 4 »). Une femme qui, comparativement aux autres participantes de l’étude, avait beaucoup de pensées positives, mais peu de négatives, était considérée comme étant ‘d’orientation positive’, alors qu’une femme qui avait beaucoup de pensées négatives et peu de positives, était considérée comme étant ‘d’orientation négative’. Si elle avait plutôt peu de pensées positives comme négatives, elle était considérée comme ‘peu orientée vers le futur’, alors que si elle avait beaucoup de pensées positives et négatives, on parlait d’une ‘orientation réaliste’, car on
Les résultats d’une première étude visant à valider l’OM ont révélé que, durant la grossesse, les femmes d’orientation réaliste (beaucoup de pensées positives comme négatives comparativement aux autres participantes) n’étaient pas plus déprimées que celles d’orientation positive (beaucoup de pensées positives et peu de négatives). Toutefois, les femmes d’orientation négative (beaucoup de pensées négatives mais peu de pensées positives) avaient des symptômes dépressifs plus élevés. En d’autres mots, celles qui avaient beaucoup de pensées négatives ont obtenu des scores plus élevés au Epidemiological Studies Depression scale (CES-D), mais seulement si elles avaient également peu de pensées positives pour contrebalancer (Churchill & Davis, 2010).
Une seconde étude, cette fois-ci prospective, a été menée auprès de 70 femmes enceintes de leur premier enfant. Les participantes ont répondu à l’OM au cours de leur troisième trimestre de grossesse. Dans cet échantillon, 22 femmes étaient d’orientation réaliste (beaucoup de pensées positives et négatives), 13 d’orientation positive (beaucoup de pensées positives et peu de négatives), 16 d’orientation négative (beaucoup de pensées négatives et peu de positives) et 18 peu orientées vers le futur (peu de pensées positives comme négatives). Trois mois après la naissance de leur enfant, les participantes ont répondu à des questions ouvertes concernant leur expérience depuis l’accouchement, notamment des questions à savoir si elles avaient eu des surprises négatives depuis l’arrivée du bébé à la maison (ex.: allaitement plus difficile que prévu, prendre soin du bébé demande plus de temps qu’elle ne l’aurait pensé). Les symptômes dépressifs des participantes ont également été mesurés à l’aide du CES-D. En moyenne, les analyses ont révélé que les symptômes dépressifs des femmes ont diminué suite à la naissance de l’enfant comparativement à durant la grossesse. Par contre, lorsque des événements négatifs inattendus sont survenus, les femmes ayant davantage de pensées négatives pré-partum (orientation réaliste et orientation négative) étaient les seules à montrer un déclin de leurs symptômes dépressifs. En fait, les femmes qui n’avaient que peu considéré de potentiels éléments négatifs associés à la maternité avant la naissance de l’enfant (orientation positive ou non-orientée vers le futur) ont vu leurs symptômes dépressifs augmenter. Toutefois, quand aucune surprise désagréable n’accompagnait l’arrivée du bébé, tous les groupes de mères montraient une diminution similaire de leurs symptômes dépressifs (Churchill & Davis, 2010).
Le but de ce mémoire doctoral est de développer un questionnaire ayant la même structure que l’OM (Churchill & Davis, 2010), mais contenant des items adaptés au cancer du sein. Éventuellement un tel questionnaire pourrait permettre de comparer l’influence de la pensée positive et de la pensée réaliste sur l’adaptation psychologique des patientes. En effet, l’une des forces de l’OM est que ce questionnaire opérationnalise la pensée réaliste d’une façon qui n’implique pas de jugement sur ce qui peut être considéré ou non comme une pensée réaliste. C’est plutôt par le profil global de la fréquence des anticipations positives et négatives qu’une personne, comparativement aux autres, peut être identifiée comme ayant une pensée davantage réaliste ou davantage positive. Le fait de ne pas avoir à juger de la nature réaliste ou non de
chaque pensée est un avantage considérable pour l’étude des stratégies cognitives en contexte oncologique. En effet, comme mentionné précédemment, évaluer si une pensée est réaliste ou non dans un tel contexte dépend beaucoup de la réalité de chaque participante et implique ainsi un fort niveau de subjectivité difficile à opérationnaliser.
Pensées prétraitement
Bien connaître quelles sont les pensées typiques des femmes atteintes d’un cancer du sein est une condition essentielle au développement d’un questionnaire qui pourrait distinguer celles qui ont un profil de pensées réaliste versus positif par rapport à leur maladie. Dans le cadre de ce mémoire doctoral, nous nous intéresserons à la période précédant le début des traitements oncologiques. Comme cette période est associée à davantage de détresse psychologique (Bárez et al., 2007; Burgess et al., 2005; Henselmans et al., 2010), évaluer l’orientation des pensées des femmes à ce moment apparaît particulièrement pertinent. Toutefois, très peu d’information existe dans la littérature sur les pensées prétraitement des femmes avec un cancer du sein.
En 2010, Lally a élaboré une théorie des processus de pensées et des comportements prétraitement des femmes ayant reçu un diagnostic de cancer du sein appelée Acclimating to Breast Cancer. Cette théorie est issue d’une étude qualitative menée auprès de 18 femmes ayant reçu ce diagnostic. Trois étapes sont distinguées, soit « survoler la situation », « se mettre en action » et « l’émergence de soi ». La première étape, « survoler la situation », comprend deux concepts. Le premier consiste à « trouver un sens » au cancer. En plus de la recherche des causes et d’un sens au diagnostic, ce concept regroupe également la peur de mourir et la crainte que le cancer évolue et se propage. Le second concept est « l’introspection ». Il comprend, entre autres, les réflexions qu’ont les femmes sur l’impact que leur cancer aura sur leurs différents rôles professionnels et personnels, ainsi que sur leur conception de soi. La seconde étape, « se mettre en action », consiste en l’utilisation de cinq stratégies possibles visant à maintenir l’intégrité de la personne : (1) fuir les pensées, évènements ou personnes qui rappellent le cancer; (2) rechercher activement de l’information sur le cancer du sein; (3) décider de se mettre en priorité (ex. : partir en voyage, faire des choses agréables); (4) choisir de ne pas informer certaines personnes de leur diagnostic, tenter d’incorporer le cancer à leur vie (ex. : continuer à travailler, faire les voyages qui étaient prévus, partager leur expérience); et (5) considérer les différents scénarios, positifs comme négatifs, en lien avec leur traitement et pronostic afin de se sentir davantage en contrôle. La dernière étape est en fait la conséquence des étapes précédentes. Les femmes embrassent ou rejettent les changements survenus dans leurs croyances et leur attitude face à la vie. Alors que certaines parlent de croissance personnelle et envisagent de nouvelles avenues pour le futur, d’autres sont davantage préoccupées par la peur de l’inconnu et la peur de mourir.
Bien qu’elle offre de l’information très intéressante d’un point de vue clinique, cette étude de type qualitatif ne permet toutefois pas d’avoir accès au contenu précis des pensées des femmes s’apprêtant à commencer des traitements pour le cancer du sein. Une étape préalable au développement du questionnaire consistera donc à effectuer des entrevues individuelles avec des femmes sur le point de débuter une chimiothérapie afin d’identifier les pensées qui surviennent le plus fréquemment durant cette période.
Résumé et rationnel de l’étude
La prévalence de détresse psychologique est considérable chez les femmes atteintes d’un cancer du sein, avec près de la moitié des femmes présentant un épisode de dépression, d’anxiété ou un combinaison des deux au cours de la première année suivant leur diagnostique (Burgess et al., 2005). Il est bien établi que le pessimisme (c.-à-d., entretenir des pensées négatives) est associé à davantage de détresse psychologique (e.g., Carver et al., 1994; Colby & Shifren, 2012; Epping-Jordan et al., 1999; Schou et al., 2004; Sohl et al., 2011; Zenger et al., 2010). Néanmoins, une certaine controverse existe à savoir laquelle de la pensée positive ou de la pensée réaliste constitue la meilleure option pour favoriser l’adaptation psychologique des patientes à leur diagnostic comme à leurs traitements. En effet, d’un côté les données de recherches indiquent que l’endossement d’une attitude ou de stratégies cognitives connexes à la pensée positive, telles que l’esprit combatif (e.g., Classen et al., 1996; Ferrero et al., 1994; Schou et al., 2004; Watson et al., 1991), la réévaluation cognitive (Carver et al., 1993) et l’optimisme dispositionnel (e.g., Carver et al., 1993; Schou et al., 2004), est associé à moins de détresse psychologique. D’un autre côté, les études appuyant l’efficacité de la TCC à diminuer la détresse vécue par les patientes atteintes d’un cancer du sein (Jassim, Whitford, Hickey, & Carter, 2015; Tatrow & Montgomery, 2006) supportent indirectement l’idée que la pensée réaliste facilite l’adaptation psychologique à cette maladie.
Ainsi, la littérature scientifique suggère que tant la pensée positive que la pensée réaliste seraient des stratégies cognitives adaptées pour faire face à un diagnostic de cancer. Toutefois, aucune étude n’a encore comparé l’effet de ces deux stratégies en contexte oncologique. Une telle comparaison est nécessaire afin de fournir une ligne de conduite claire aux intervenants psychosociaux comme aux patients, d’autant qu’on retrouve une disparité entre ce qui apparait valorisé dans la population en général (soit la pensée positive) et dans les milieux hospitaliers (soit fréquemment la pensée réaliste découlant de l’utilisation fréquente de la TCC en psycho-oncologie).
Le manque d’études comparant les effets de la pensée positive et de la pensée réaliste s’expliquant probablement par l’absence d’outils capables de les distinguer, le présent mémoire doctoral vise donc à élaborer un questionnaire permettant de discriminer entre l’adoption d’une pensée positive ou réaliste chez les femmes atteintes d’un cancer du sein s’apprêtant à commencer des traitements de chimiothérapie. Plus précisément, ce questionnaire suivra la structure de l’OM (Churchill & Davis, 2010). L’OM opérationnalise la
pensée réaliste d’une façon qui n’implique pas de jugement sur l’aspect réaliste ou non de chaque pensée. En effet, ce questionnaire permet de catégoriser les profils cognitifs des participantes comme réalistes ou positifs en comparant la fréquence de pensées à valence positive et négative associées au stresseur et survenant dans leur quotidien. Il s’agit là d’un avantage important puisqu’évaluer si une pensée est réaliste ou non en contexte oncologique s’avère très difficile, voire même parfois impossible, considérant la nature incertaine de la maladie.
Objectifs de l’étude
La présente étude comporte trois objectifs. Le premier et principal objectif est de créer un questionnaire (le PAC), sur le modèle de l’OM (Churchill & Davis, 2010), permettant de mesurer la fréquence d’occurrence de diverses pensées anticipatoires à valence positive et négative chez les femmes s’apprêtant à commencer des traitements de chimiothérapie pour un cancer du sein. Comme il fut possible de le faire avec l’OM, il est attendu que ce questionnaire sera en mesurer d’identifier des profils cognitifs prétraitement qui soient davantage positifs ou davantage réalistes. Le second objectif est de rapporter la fréquence des pensées à valence positive et négative telle que mesurée par le PAC et d’ainsi recueillir de l’information sur les pensées des patientes à cette étape du diagnostic. Finalement, le troisième objectif est d’investiguer par une étude pilote si certains profils cognitifs prétraitement, tels qu’identifiés par le PAC, sont associés de manière transversales à la détresse psychologique des patientes.
Hypothèses
Aucune hypothèse n’est énoncée pour les deux premiers objectifs compte tenu de leur caractère exploratoire et descriptif. Quant à l’objectif 3, bien que la petite taille d’échantillon envisagée empêchera d’effectuer des analyses inférentielles, il est attendu qu’une plus grande fréquence de pensées négatives soit associée à une détresse psychologique plus élevée. Comme il n’est pas possible d’établir clairement comment le questionnaire développé sera coté pour distinguer la pensée positive de la pensée réaliste, aucune hypothèse n’est posée à ce sujet.
Article. Assessing negative, positive and realistic
thoughts about cancer: Development of the
Thoughts and Anticipations about Cancer
questionnaire
Assessing negative, positive and realistic thoughts about cancer: Development of the Thoughts and Anticipations about Cancer questionnaire
Émilie Gilbert1-3, Josée Savard1-3, Pierre Gagnon2-4, Marie-Hélène Savard1-3, Hans Ivers1-3 and Guillaume Foldes-Busque1
1 School of Psychology, Université Laval 2 CHU de Québec-Université Laval Research Center
3 Université Laval Cancer Research Center 4 Faculty of pharmacy, Université Laval
Québec, Canada
Correspondance concerning this article should be sent to : Josée Savard, Ph.D., Centre de recherche du CHU de Québec-L’Hôtel-Dieu de Québec, 11 Côte du Palais, Québec (Québec), G1R 2J6. Phone number: (418) 525-4444 #20622. E-mail: josee.Savard@psy.ulaval.ca
Abstract
Purpose. There is a widespread belief that positive thinking is a key strategy to cope with cancer. While dispositional optimism is associated with lower cancer-related psychological distress, the literature supporting the efficacy of cognitive-behavioral therapy indirectly suggests that realistic thinking is also an effective strategy. A tool is needed to directly compare the effect of realistic thinking vs. positive thinking on adjustment to cancer. Goals: 1) develop the Thoughts and Anticipations about Cancer questionnaire (TAC); 2) provide preliminary data on its relationships with psychological distress.
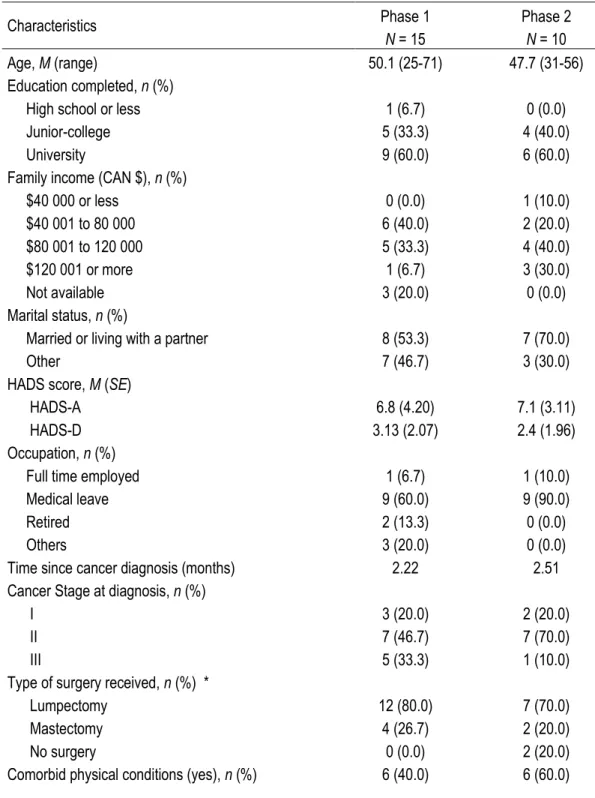
Methods. Individual interviews were held with 15 women about to initiate chemotherapy for breast cancer. Interviews were transcribed verbatim and TAC items were derived from that information with the help of a committee of experts. Then, 10 other women were interviewed and administered the TAC and the Hospital Anxiety and Depression Scale to refine the TAC content and to provide preliminary data on its association with psychological distress.
Results. 51 items compose the TAC, 27 items with a negative valence and 24 with a positive one. Women reported more positive thoughts than negative ones. Stronger associations of psychological distress were found with negative items (depression: r=.66; anxiety: r=.62) than with positive ones (depression: r=.38; anxiety: r=.15).
Conclusions. The TAC is a promising tool to assess the effect of negative, positive and realistic thinking on psychological adjustment to cancer.
Implications for cancer survivors. Eventually, research using the TAC will inform patients on whether positive thinking is an effective cognitive strategy or if being more realistic is better.
Introduction
Breast cancer is the most prevalent cancer diagnosed in women, representing 25.9% of the new cases in 2015 (Canadian Cancer Society’s advisory committee on cancer statistics). Although its prognosis is often favorable, breast cancer patients show the highest prevalence rates of psychological disorders as compared to patients with other types of malignancy (Mehnert et al., 2014). Studies have also revealed that the active cancer treatment phase is associated with important levels of psychological distress (Boehmke & Dickerson, 2005; Burgess et al., 2005; Henselmans et al., 2010). Nevertheless, a significant proportion of women show a good psychological adjustment even during treatment, a stressful period whose outcomes and side effects are difficult to predict (Deshields, Tibbs, Fan, & Taylor, 2006; Helgeson et al., 2004; Henselmans et al., 2010).
According to Beck’s cognitive model of emotions (Beck, 1976), these different inter-individual reactions would mainly be attributable to distinct ways of interpreting cancer and its consequences. Understanding the cognitive processes leading to less psychological distress in cancer patients has been the focus of several studies in the past decades. In line with the valorization of positive thinking in the general population and in a myriad of pop-psychology books as a way to better adjust to cancer, many studies have investigated its association with psychological distress in the cancer context. The bulk of evidence confirms that various constructs similar to positive thinking, such as “dispositional optimism” (e.g., Carver et al., 1993; Schou et al., 2004), “fighting spirit” (e.g., Classen et al., 1996; Ferrero et al., 1994; Schou et al., 2004; Watson et al., 1991), and “positive reframing” (Carver et al., 1993), are associated with a better psychological adjustment.
Nevertheless, some authors have challenged such a conclusion and have suggested that positive thinking, especially when it does not reflect the patients’ reality (Bortolotti & Antrobus, 2015; Rittenberg, 1995; Savard, 2010), could have a detrimental effect on their adjustment. This view is consistent with the principles underlying cognitive-behavioural therapy (CBT, Beck, 1979; Ellis, 1962), which helps patients reframe their erroneous or dysfunctional thoughts into more realistic interpretations. The fact that CBT has been shown to be efficacious at reducing anxiety, depression, mood disturbances and psychological distress in general, as well as improving quality of life in breast cancer patients (Fors et al., 2011; Jassim et al., 2015; Tatrow & Montgomery, 2006) indirectly supports the idea that realistic thinking also promotes psychological adjustment. This is in line with Savard’s (2010) suggestion that “realistic optimism”, which she defined as “the consideration of all possible realistic scenarios, both positive and negative ones, while hoping that the best will happen”, constitutes the optimal cognitive strategy to cope with cancer . This “hoping for the best while preparing for the worst” cognitive strategy is also increasingly suggested in the end-of-life literature (Back et al., 2003; Clayton