1
UNIVERSITE DE PICARDIE JULES VERNES
FACULTE DE MEDECINE D’AMIENS
ANNEE : 2018 N° : 2018 - 74
Pré-briefing et stress en simulation : intérêt de la mesure
de la variabilité de la fréquence cardiaque
THESE POUR LE DIPLOME D’ÉTAT DE
DOCTEUR EN MEDECINE
Spécialité : Médecine du Travail
Présentée et soutenue publiquement le 05/07/2018
Par
Antoaneta PEIA-PATRU
PRESIDENT DU JURY Monsieur le Professeur Maxime GIGNON
MEMBRES DU JURY Monsieur le Professeur Yazine MAHJOUB
Madame le Professeur Christine AMMIRATI
Monsieur le Professeur Frédéric TELLIEZ
Monsieur le Docteur Michel LEFRANC
Madame le Docteur Emilie BOUREL-PONCHEL
DIRECTEUR DE THESE Monsieur le Professeur Maxime GIGNON
2 A mon président de jury et directeur de thèse,
Monsieur le Professeur Maxime GIGNON Professeur des Universités – Praticien Hospitalier Épidémiologie, Hygiène Hospitalière et Santé Publique
Je vous remercie d’avoir dirigé mon travail de thèse et que vous m’ayez accordé votre confiance en acceptant de l’encadrer. Je vous remercie pour votre patience et vos multiples conseils. Vous me faites aussi l’honneur de présider ce jury, recevez mes sincères remerciements et le témoignage de ma profonde considération.
3 A nos membres du Jury
Monsieur le Professeur Yazine MAHJOUB Professeur des Universités - Praticien Hospitalier Anesthésiologie, réanimation, médecine d'urgence
Je vous remercie vivement de l’intérêt que vous avez porté à ce travail et d’avoir accepté de faire partie du jury de thèse.
4 Madame le Professeur Christine AMMIRATI Praticien Hospitalier, Professeur associé des Universités
Anesthésie-Réanimation, option Médecine d’Urgence
Chef du Pôle Médecine d’Urgence, Médecine légale et sociale
Responsable du service SAMU-SMUR-CESU, service d'accueil des urgences Officier dans l'Ordre National du Mérite Chevalier dans l'Ordre des Palmes Académiques
Vous m’avez orientée dans mes recherches et vous m’avez accueilli au sein de l’équipe CESU 80. Sans vous, ce travail n’aurait pas été possible.
5 Monsieur le Professeur Frédéric TELLIEZ
Professeur des Universités
Directeur de L'Institut d'Ingénierie de la Santé PériTox-Périnatalité & Risques Toxiques UMR-I 01 Unité mixte INERIS
Vous m’avez accueilli dans votre laboratoire et vous m’avez encouragé et guidé avec beaucoup de patience tout au long de ce travail. Votre aide a été essentielle pour mener à bien ce travail.
6 Monsieur le Docteur Michel LEFRANC
Maître de Conférences des Universités - Praticien Hospitalier Neurochirurgie
Je vous remercie d’avoir accepté de de faire partie du jury de thèse. Veuillez trouver ici le témoignage de ma profonde gratitude.
7 Madame le Docteur Emilie BOUREL-PONCHEL
Maître de Conférences des Universités - Praticien Hospitalier Exploration fonctionnelle du système nerveux
Je vous remercie de l’honneur que vous me faites en acceptant de juger cette thèse. Veuillez trouver ici l’expression de ma profonde estime.
8 Je remercie tout particulièrement ma chère amie, Mihaela, qui a consciencieusement relu et décortiqué de façon enrichissante ce travail, disponible jusqu’au bout. Ton encouragement m’a permis d’arriver à la fin de ce travail.
Je remercie l’ensemble des personnels et tout particulièrement les formateurs du CESU 80 qui m’ont accueilli et m’ont permis de mener ce travail.
Merci au Docteur Doutrellot, médecin responsable de l’enseignement en médecine du travail. Votre dévouement et vos nombreuses présentations m’ont beaucoup inspiré.
A tous mes collègues de médecine du travail, les bons moments passés ensemble ne seront pas oubliés.
A mon mari, pour le soutien sans limites et l’amour inconditionnel.
A mes enfants, Daniel et Anastasia, vous êtes le rayon de soleil dans ma vie.
A mes parents, qui m’ont accordé la liberté d’action et qui restent un modèle à suivre.
Enfin, j’ai une pensée toute particulière pour mes grands-parents, Maria et Constantin Nicolescu, que je considère les piliers fondateurs de ce que je suis et de ce que je fais.
9 Table des matières
Liste des abréviations ...11
I.INTRODUCTION...13
I.1. Stress psychologique et système nerveux autonome ...14
I.2. Variabilité de la fréquence cardiaque ...15
I.2.a. Bases physiologiques ...15
I.2.b. Méthodes de mesure ...18
I.2.c. Implications cliniques ...22
I.3. Evaluation du stress en pédagogie médicale ...23
I.4. La simulation en santé : outil pédagogique incontournable...24
I.5. Objectifs de l’étude ...27
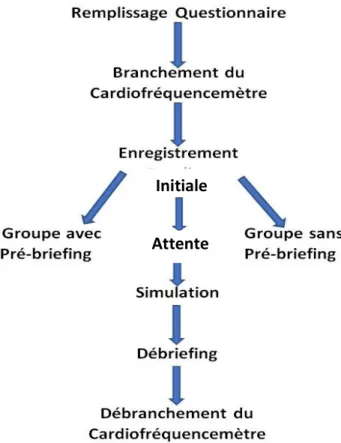
II.MATERIEL ET METHODES ...28
II.1. Schéma et design de l’étude ...28
II.2. Population de l’étude ...28
II.2.a. Recrutement des participants ...28
II.2.b. Déroulement d’une session de formation par simulation médicale ...28
II.2.c. Critères d’éligibilité ...29
II.2.d. Constitution des groupes ...29
II.3. Déroulement de l’épreuve de simulation ...30
II.4. Évaluation de l’anxiété : état et trait...31
II.4. Mesure de la variabilité de la fréquence cardiaque ...32
II.4.a. Enregistrement ...32
II.4.b. Paramètres d’intérêt ...32
II.4.c. Extraction et interprétation des données ...33
II.6. Analyse statistique ...35
III.RESULTATS ...36
III.1. Caractéristiques démographiques à l’inclusion ...36
III.2. Évaluation de l’anxiété ...37
III.2.a. Inventaire STAI : État-Trait ...38
III.2.b. Autoévaluation par EVA ...39
III.2.c. Corrélation STAI-EVA ...39
III.3. Mesure de la variabilité de la fréquence cardiaque ...39
III.4. Corrélation anxiété – variabilité de la fréquence cardiaque ...44
IV.DISCUSSION ...48
Évaluation de l’anxiété ...49
Mesure de la variabilité de la fréquence cardiaque ...50
10
Perspectives ...56
IV.CONCLUSION ...59
V.BIBLIOGRAPHIE ...60
VI.ANNEXES ...66
Annexe 1. Liste des figures et tableaux ...66
Liste des figures ...66
Liste des tableaux ...66
Annexe 2. Evaluation de l’anxiété...67
a. Échelle visuelle analogique ...67
b. Questionnaire STAI-ÉTAT ...68
11
Liste des abréviations
A : attente
ASR : arythmie sinusale respiratoire BPM : battements par minute CCA : cortex cingulaire antérieur CPF : cortex préfrontal
CPFdl : cortex préfrontal dorsolatéral D : débriefing
DF : domaine fréquentielle DT : domaine temporelle EEG : électroencéphalogramme ECG : électrocardiogramme
EVA : évaluation visuelle d’anxiété FC : fréquence cardiaque
HAS : Haute Autorité de la Santé HEP: heartbeat evoked potentials Hf : high frequencies
I : phase initiale Lf : low frequencies
mRR : moyenne de la durée des intervalles RR MW : Test U de Mann-Whitney
NSA : nœud sino-auriculaire NTS : noyau du tractus solitaire
n.u : normalised unites ou unités normalisées PB : pré-briefing
PB(+) : le groupe ayant bénéficié de pré-briefing PB(-) : le groupe n’ayant pas bénéficié de pré-briefing pNN50 : proportion of NN50
PS : parasympathique R : rho de Spearman
RAC : réseau autonomique central
RMSSD : root mean square of successive differences S : sympathique
12 SDNN : standard deviation of NN intervals
SNA : système nerveux autonome SNC : système nerveux centrale
SSPT : syndrome du stress post-traumatique STAI : State Traite Anxiety Inventory TA : tension artérielle
TV : total variability TP : total power
TFR : Transformation de Fourier Rapide VFC : variabilité de la fréquence cardiaque VLF : very low frequency
VPA : variabilité de la pression artérielle VT : variabilité totale
13
I.INTRODUCTION
Le philosophe François de la Rochefoucauld affirmait que « l'esprit est toujours la dupe du cœur », soulignant l’opposition entre le cœur et l’esprit. L’esprit, traduisant en psychologie contemporaine l’ensemble des activités mentales humaines est en réalité dirigé par le cœur. Existe-t-il une explication biologique derrière cette affirmation ? La relation étroite entre le stress psychologique et ses déterminants biologiques est désormais bien connue [1]. Il est établi que le cerveau est le dirigeant principal de notre jugement, mais il semble exister également une transmission ascendante. La possibilité que notre cœur puisse influencer nos pensées et nos comportements en réponse à différents stimuli, reste encore à explorer.
Le stress, défini comme toute menace à l’égard de l’état d’homéostasie de l’organisme, peut conduire, en cas d’excès, à des troubles psychologiques (anxiété, dépression, suicide). Lorsqu’un individu est soumis à un stress psychologique, le système nerveux autonome (SNA) est mis en jeu avec l’activation de ses deux composantes : sympathique et parasympathique. Au cours des dernières décennies, un lien entre le SNA et la mortalité cardiovasculaire a été établi. Un des marqueurs les plus prometteurs de l’activité du SNA est constitué par la variabilité de la fréquence cardiaque (VFC). Le stress aigu entraine une diminution de la VFC [2]. Or, la réduction de la VFC a été associée à la survenue des événements cardiovasculaires majeurs. Une des méthodes d’étudier le stress est celle d’analyser le comportement des étudiants en santé, qui, selon plusieurs études, sont victimes d’un stress important [3].
Plus récemment, la simulation a pris une place importante dans l’enseignement médical et le Centre Hospitalier Universitaire Amiens-Picardie possède la plus grande plateforme de simulation d’Europe, SimUSanté®. La simulation en pédagogie comporte plusieurs phases dont le briefing, le pré-briefing, qui précède la simulation et le débriefing, qui succède à la simulation [4]. Si l’effet du débriefing sur l’apprentissage est clairement identifié, l’étape de pré-briefing, moins étudiée, semble plus controversée. Le pré-briefing, visant à expliquer aux étudiants le contenu de l’épreuve à laquelle ils vont devoir faire face, a pour but de réduire le stress des étudiants en les préparant au scénario de la simulation.
***
Par conséquent, nous avons souhaité évaluer l’impact d’une phase de pré-briefing sur le stress des étudiants en santé au cours d’une formation aux gestes et soins d’urgences par simulation, en mesurant la VFC et l’anxiété, comme marqueurs de stress.
14
I.1. Stress psychologique et système nerveux autonome
Selon Hans Selye, le stress « est une réponse non spécifique de l’organisme à toute demande qui lui est faite » [5]. Le stress négatif est perçu quand un déséquilibre s’installe entre les contraintes et les ressources, induisant l’incapacité du corps de s’adapter à une stimulation ou un changement et peut provoquer des effets néfastes. La réaction de stress peut entraîner des maladies cardio-vasculaires, mentales, des troubles musculo-squelettiques et peut déterminer le décès prématuré [6]. Le coût social du stress ne doit pas être ignoré, le stress peut engendrer de l’absentéisme au travail et la cessation prématurée d’activité [7].
Il existe plusieurs aspects qui détermineront notre caractère et notre capacité d’adaptation aux situations de stress. Chaque individu possède des traits de personnalités intrinsèques qui influence différemment le vécu du stress. Les traits de personnalité ou « dispositions comportementales acquises » existeraient à l’état latent et seraient réactivées de manière efficace par certains aspects d’une situation [8]. Chaque trait de personnalité, être communicatif, ambitieux ou anxieux, peut s'avérer aussi motivant qu'invalidant pour l’apprentissage et l’évolution professionnelle.
L’émotion constitue l’évaluation rapide d’une situation requérant une adaptation de l’individu ; elle intègre cognition et comportement [9]. Les troubles émotionnels tels que l’anxiété, la dépression et les attaques de panique ont un impact négatif sur le fonctionnement du SNA [10]. Si le système nerveux central (SNC) a la fonction exécutive principale du corps, il est cependant relié au SNA, le régulateur interne de l’organisme. Le circuit des émotions implique l’activation des deux entités du système nerveux.
Ce cerveau végétatif joue un rôle important dans la régularisation cardiaque. Le système cardio-vasculaire est un système dynamique et la VFC représente une caractéristique de ce fonctionnement. Un niveau optimal de la VFC est essentiel pour l’adaptabilité face à un évènement stressant, car une variation réduite peut indiquer un état pathologique et une instabilité trop importante peut signaler une utilisation d’énergie inefficace. L’étude de la VFC va permettre une évaluation non invasive de l’activité du SNA traduite par la dynamique entre la fonction cérébrale exécutive et le rythme cardiaque.
Le stress est à distinguer de l’anxiété. Cette dernière est une émotion alors que le stress est un mécanisme de réponse pouvant entraîner différentes émotions, dont l'anxiété [9].
15 L’anxiété est définie comme une sorte de peur sans objet particulier sur le plan cognitif [11]. L’anxiété, considérée comme état, correspond à un état passager et est définie comme une émotion transitoire caractérisée par un travail cognitif d’appréhension et par une activation physiologique du SNA. Elle est réactionnelle et transitoire. Elle ne constitue pas un handicap dans la vie sociale, professionnelle et personnelle.
Comment l’anxiété influence-t-elle les capacités d’apprentissage et les performances ?
L’anxiété a été imputée dans le déclenchement et le maintien du biais attentionnel du traitement de l’information. Les différences attentionnelles entre les sujets anxieux et non anxieux semblent s’exprimer pleinement lorsque l’attention sélective est sollicitée [12]. Des études de neurobiologie ont montré que l’anxiété correspond à une régulation perturbée du cortex préfrontal (CPF) accompagnée d’une hyperréactivité de l’amygdale, impliquée dans les processus attentionnel et interprétatif [13,14].
Le cortex frontal est essentiel pour le contrôle cognitif, la prise en compte du contexte et l’adaptation pertinente des comportements. Le cortex préfrontal dorso-latéral (CPFdl) et le cortex cingulaire antérieur (CCA) font partie du cortex frontal et jouent un rôle essentiel dans les hautes fonctions exécutives comme le processus de prise de décisions et les réponses comportementales [15].
Plusieurs études ont mis en évidence la corrélation entre le CPF, le CCA et l’amygdale qui sont connectés aux noyaux du tronc cérébral intervenant dans la régulation et le contrôle de la fréquence cardiaque (FC) et de sa variabilité. La VFC représente alors un marqueur potentiel du fonctionnement du cerveau et de la vulnérabilité à la psychopathologie [16–18].
I.2. Variabilité de la fréquence cardiaque
I.2.a. Bases physiologiques
L’automatisme cardiaque est déterminé par le tissu nodal, mais la FC est aussi sous l’influence du SNA. En l’absence d’empreinte extrinsèque neuronale ou hormonale, l’automatisme intrinsèque au niveau du nœud sino-auriculaire (NSA) induit une FC de 100 à 110 battements par minute (bpm). Le tonus vagal réduit cette FC jusqu’à 60-80 bpm et le sympathique peut l’augmenter jusqu’à 200bpm (Figure 1) [19].
16
Figure 1. Représentation schématique de l’influence du système nerveux autonome sur le nœud sino-auriculaire (NSA)
L’activité sympathique augmente la FC et diminue la VFC, avec un délai de réponse de plus de 5 secondes alors que le parasympathique réagit très vite, en moins d’une seconde, avec une diminution de la FC et la majoration de la VFC [20]. Ces deux composantes fonctionnent simultanément, le parasympathique pouvant surpasser l’influence du sympathique [21,22].
Le nerf vague influence la FC via l’acétyle-choline. Les récepteurs acétyle-cholinergiques muscariniques entrainent une diminution de la FC par la sortie d’ions de K+ et le maintien de la repolarisation. L’adrénaline et la noradrénaline sont les médiateurs du système sympathique et agissent sur les récepteurs beta-adrénergiques qui entraînent une accélération de la dépolarisation déterminée par les ions de Ca 2+ qui rentrent dans les cellules [19].
La FC n’a pas de valeur fixe, elle fluctue au cours du temps. L’analyse de la VFC représente l’oscillation de l’intervalle entre deux battements cardiaques consécutifs, c’est-à-dire entre chaque intervalle R-R [23]. La VFC est également référencée sous les termes de “variabilité́ sinusale” ou encore “d’arythmie respiratoire”. La VFC représente la modification complexe de la FC résultant de la coordination du SNA et les influences respiratoires, circulatoires, endocriniennes et mécaniques. L'analyse de la VFC est devenue un outil de diagnostic en cardiologie [24]. Elle reconnaît une large utilisation en recherche dans plusieurs domaines médicaux comme l’endocrinologie, la neurologie, les maladies inflammatoires, la néonatologie, la médecine du sport et les psychopathologies.
La VFC comporte deux dimensions temporales : la variabilité circadienne (ou nycthémérale) et la variabilité à « court terme », spontanée ou induite par l’effort, un changement de position ou une émotion [25,26].
Selon Porges et al., la VFC est la plus élevée à la naissance et diminue graduellement avec l’avancement en âge [27]. Les travaux de recherche de Thayer et al. montrent que la VFC
17 diffère en fonction du sexe. Les femmes ont un contrôle parasympathique plus important de leur SNA comparées aux hommes. Ainsi, les jeunes femmes de 25 à 34 ans ont une VFC plus élevée comparée aux hommes du même âge. Ces différences s’estompent à partir de 55 ans [28]. Une des explications de ce phénomène pourrait être les influences hormonales distinctes entre les deux sexes [29].
Dans le modèle d’intégration neuro-viscérale, la VFC est un bon outil pour l’évaluation d’un état anxieux. Selon Thayer [30], la VFC est liée à un réseau de structures nerveuses, responsable du contrôle autonome, appelé « Central Autonomic Network (CAN) » par les anglo-saxons et mentionné dans la littérature francophone comme « le réseau autonomique central (RAC) » [31]. Ce réseau est impliqué dans la régulation du SNA et l’adaptabilité de la fonction cognitive et affective. Le RAC représente la boucle neuronale cortico-sous-corticale. Thayer et al. avancent l’hypothèse que la VFC serait un indicateur de la modulation émotionnelle et physiologique des structures cérébrales. Les zones limbiques de l’hippocampe et l’amygdale sont activées en cas de stress alors que l’activité du CPF est diminuée quand l’individu se sent en danger. L’anxiété peut être considérée comme résultante d’une altération de l’équilibre entre l’amygdale et l’activité préfrontale. Une inactivité prolongée du CPF détermine une vigilance exacerbée accompagnée d’un comportement défensif et une isolation sociale. Sur le plan autonome, l’anxiété est caractérisée par une diminution de l’activité vagale et une réduction de la VFC. La perception d’un environnement sécurisant réduit l’activation de l’amygdale et stimule le contrôle émotionnel du CPF. Le CPF, le CCA, le cortex insulaire et l’hypothalamus forment un réseau de structures interconnectées qui présente des connexions dynamiques avec l’amygdale. L'activation de l'amygdale par ce réseau provoque l'inhibition du noyau du tractus solitaire qui, à son tour, inhibe les neurones moteurs vagaux dans le noyau moteur dorsal et le noyau ambigu du nerf vague situés dans le tronc cérébral. Ces deux noyaux relient le système nerveux parasympathique au nœud sino-auriculaire cardiaque. Grace à ce réseau structural la fonction du CPF est traduite par la VFC (Figure 2) [17].
18
Figure 2. Régulation neurologique centrale de la VFC : adaptation du schéma de Thayer et al.
I.2.b. Méthodes de mesure
L’analyse de la VFC consiste en une série de mesures de variations successives de l’intervalle RR. Différents facteurs physiologiques peuvent influencer la VFC tels que le sexe, l'âge, le rythme circadien, la respiration et la position du corps. Les mesures de la VFC sont non-invasives et hautement reproductibles. La plupart des fabricants d'appareils Holter aujourd'hui recommandent des programmes d'analyse VFC qui sont incorporées dans leurs systèmes. Bien que l'analyse par ordinateur des enregistrements se soit améliorée, l'intervention humaine est nécessaire dans la plupart des mesures de la VFC afin de détecter les battements erronés, les artefacts ou les modifications dans la vitesse de la bande qui peuvent altérer les résultats.
L’analyse de la VFC est exprimée et quantifiée dans le domaine temporel et fréquentiel [23]. Les analyses temporelles et fréquentielles sont des méthodes différentes pour étudier les mêmes données, mais des corrélations existent entre certains paramètres temporels et fréquentiels de la VFC.
19 Analyse temporale de la VFC
L’analyse du domaine temporel comprend une représentation graphique des intervalles R-R en fonction du temps. Dans un enregistrement ECG continu, chaque complexe QR-RS est détecté et les intervalles normaux RR (intervalles NN), soit la FC instantanée, sont alors déterminés. Ceci permet le calcul des plusieurs variables : l'intervalle RR moyen, la FC moyenne, la différence entre l'intervalle RR le plus long et le plus court ou la différence de FC de jour ou de nuit.
Ces indices statistiques dans le domaine temporel sont divisés en deux catégories : (1) des variables dérivées directement à partir des intervalles eux-mêmes ou (2) des variables provenant des différences entre les intervalles NN adjacents. Le Tableau 1 résume les paramètres les plus fréquemment utilisés du domaine temporel. Les paramètres de la première catégorie sont SDNN, SDANN et ceux de la deuxième catégorie sont RMSSD et pNN50.
L’intervalle RR moyen (Mean RR) (ms) correspond à la moyenne de la durée des intervalles RR sur un intervalle de temps défini.
Le SDNN (ms) est l'écart type de la variance (de tous les intervalles RR normaux) pendant la période de mesure, couramment utilisée pour évaluer la VFC. Le SDNN représente une estimation globale de la VFC et est dépendante de la durée d’enregistrement. La SDANN est un indice de la variabilité de la moyenne sur 5 minutes. Ainsi, elle fournit des informations à long terme. Il s'agit d'un indice sensible de fréquences basses, comme l'activité physique, les changements de position, le rythme circadien.
Le pNN50 est le pourcentage de différences de plus de 50 ms, entre les intervalles R-R successifs.
La RMSSD (ms) est la racine carrée de la moyenne des différences au carré entre les intervalles R-R successifs. RMSSD minimise les effets potentiels de la respiration dans l’analyse du tonus vagal de la VFC.
La RMSSD et le pNN50 sont les paramètres les plus communs fondés sur des différences d'intervalle. Ces mesures correspondent à des changements de la VFC à court terme et ne dépendent pas des variations jour/nuit. Elles reflètent les altérations du tonus autonome qui sont principalement médiées par le vague. Par rapport au pNN50, la RMSSD semble plus stable et devrait être préférée en clinique.
20 Analyse spectrale de la VFC
La méthode d’analyse spectrale ou fréquentielle représente le calcul du contenu spectral d’une série chronologique des intervalles R-R consécutifs avec l’aide de l’algorithme de Transformation de Fourier Rapide (TFR) méthode d’analyse non paramétrique. Ce type d’analyse spectrale permet d'analyser aussi bien des enregistrements de longues durées (24 h) que des périodes de temps beaucoup plus courtes de deux à cinq minutes [25].
Les enregistrements permettent d’identifier quatre composantes spectrales principales : 1. la composante haute fréquence (High Frequency HF) : entre 0.15 et 0.4 Hz qui
représente l’activité vagale parasympathique et qui contient aussi l’onde de Traube-Hering, liée à l’arythmie sinusale respiratoire qui entraine une accélération de la FC en inspiration et un ralentissement lors de l’expiration. Bien que le PS domine, le sympathique joue aussi un rôle, minime mais qui peut influencer jusqu’à 10 % cette bande de fréquence haute.[21] L’hypothèse que la bande de haute fréquence de la VFC (HF-VFC) caractérisant l’activité parasympathique exprimerait la fonction du CPF, repose sur trois considérations [17] :
L’existence de fibres efférentes inhibitrices du CPF médian au système nerveux parasympathique (le substrat autonome de HF-VFC)
L’association positive entre la bande HF-VFC de repos et les performances des fonctions exécutives
Les corrélations positives entre HF-VFC et CPF dans les modèles de neuroimagerie
2. la composante basse fréquence (Low Frequency LF) : est une bande entre 0.04 et 0.15 Hz calculé en millisecondes, cette mesure reflète généralement l’activité sympathique, mais aussi en partie le nerf vague représenté par l’onde de Mayer (reflet de l’activité baroréflexe). L’influence du PS peut aussi être ressenti s’il existe une respiration contrôlée, avec un rythme de 0,1 Hz d’environ 6 inspirations par minute.
21 3. la composante de très basse fréquence (Very Low Frequency), entre 0,003 Hz et 0,04 Hz traduit les mécanismes de régulation à long terme de la FC tels que la thermorégulation et les mécanismes hormonaux.
La bande VLF semble refléter le rythme intrinsèque du cœur et ses oscillations apparaissent d’être modulés par les fibres efférentes sympathiques. Une hausse dans la puissance de cette bande est observée pendant la nuit avec un pic avant le réveil. Il existe une association entre l’amplification de cette bande de fréquence dans l’arythmie létale, les pics d’inflammation [32], la baisse du testostérone et le syndrome du stress post-traumatique(SSPT) [33]. Une intensification de l’activité sympathique efférente peut déplacer la VFL et de la faire franchir dans la bande LF s’il existe un excitant significatif. Le VLF déduite des enregistrements d’une durée courte, inférieure à cinq minutes, ne devrait pas être calculée [21]. L’origine de la bande de très basse fréquence (entre 0,0033 et 0,04 Hz) n'est pas bien connue, mais serait attribuée à la régulation thermique des organes internes.
4. la composante d’ultra basse fréquence (Ultra Low Frequency ULF) bande sous 0,003 Hz, qui ne peut être obtenue qu’à partir d’enregistrements de longue durée, de minimum 24 heures. Les oscillations circadiennes sont les facteurs primaires qui influencent cette bande comme la température corporelle, le métabolisme et le système rénine-angiotensine.
Ces différentes composantes précédemment évoquées peuvent être exprimés : en millisecondes carré (ms2) ou en unités normalisée (n.u) calculés avec les formules suivantes : LF nu = 100 X LF/ (Variabilité Totale - VLF) et HF nu = 100 X HF/ (Variabilité Totale - VLF).
La puissance totale de la variabilité (Variabilité Totale, VT) de l'intervalle RR calculé en millisecondes représente la variance totale et correspond à la somme des quatre bandes spectrales LF, HF, ULF et VLF.
Le rapport mathématique LF / HF (rapport entre Basses Fréquences et Hautes Fréquences en unités normalisées LF/HF= Lf n.u / Hf n.u.) peut être calculé. Concernant le rapport Lf/Hf, il existe plusieurs théories. Certains auteurs le présente comme un indicateur de l’équilibre sympatho-vagale avec des valeurs hautes reflètent la domination du système sympathique, tandis que des valeurs basses la domination du système parasympathique [34].
22 D’autres auteures sont sceptiques sur la corrélation linéaire entre les deux branches du SNA et par conséquent, le rapport LF/HF doit être interprété avec réserve. Le rapport LF/HF est directement proportionnel à la FC, avec une augmentation si la FC est élevée est une diminution si la FC réduite [21].
L’analyse spectrale sur des enregistrements de 24 h montre que la composante LF est prédominante la journée et la composante Hf prédomine la nuit. Sur les enregistrements de longue durée, HF et LF représentent 5% de la Puissance totale alors que le reste de 95 % est formé par les composantes ULF et VLF dont les implications physiologiques restent encore à étudier.
Les analyses de la VFC ont démontré que la bande LF augmente en cas de stress mental, effort physique moyen ou occlusion d’une artère coronaire et la bande Hf est induite par une respiration contrôlée ou une stimulation froide de la face [35].
En 1996, un Groupe de travail de la Société européenne de Cardiologie (ESC) et la Société Nord-Américaine de Stimulation et d'électrophysiologie (NASPE) ont défini et établi des normes de mesure, interprétation physiologique et utilisation clinique de la VFC[36]. De toutes les variables du domaine temporel et des méthodes géométriques disponibles, le Groupe de travail de l'ESC et l'NASPE ont recommandé l'utilisation de quatre mesures pour l'évaluation de la VFC : SDNN, SDANN, RMSSD et l'indice triangulaire de HRV. Le SDNN est liée à la puissance totale (variance), alors que RMSSD et pNN50 détectent des oscillations dans la bande de haute fréquence (HF). Ainsi, les deux paramètres, RMSSD et pNN50, sont recommandés pour évaluer le tonus parasympathique.
I.2.c. Implications cliniques
Les travaux de Thayer et al. ont mis en évidence une corrélation entre la VFC contrôlée par le nerf vague et le niveau d’activation du cortex préfrontal et la maitrise des émotions ayant un pouvoir d’inhiber les pensées intrusives et les souvenirs non désirées [37]. En effet, l'augmentation de l'anxiété, de la rumination et les difficultés dans la maîtrise des émotions sont associées à une diminution de la VFC médiée par le nerf vague.
Une étude française confirme l’implication du cortex préfrontal dans l’atténuation du stress, le CPF étant en contact direct avec l’hypothalamus et exerçant un contrôle sur l’amygdale pour moduler les effets des dangers potentiels. La gestion des émotions et le travail mental sont contrôlés par le CPF. La VFC est un marqueur sensible des émotions alors que le travail mental peut avoir des conséquences sur la mémoire opérationnelle et les
23 fonctions exécutives. Le stress peut réduire l’efficacité cognitive même sans avoir un impact réel sur la performance de la tâche [38].
Les potentiels évoqués par les battements du cœur (HEP : heartbeat evoked potentials) représentent des segments sur l’électro-encéphalogramme (EEG) synchronisés avec le rythme cardiaque témoignant de l’influence de l’activité cardiaque sur le fonctionnement cérébral. Les HEP sont détectables avec une latence de 50 à 550 ms après chaque battement cardiaque et la VFC influence l’amplitude des HEP [39]. Des études confirment que les informations viscérales, par l’intermédiaire de la VFC sont constamment évaluées par le cerveau avec une potentielle influence sur la cognition [40].
Certains travaux de recherche soulignent le rôle de la VFC qui sert à quantifier l’élasticité physiologique et la flexibilité comportementale. Une VFC haute peut prédire une bonne maîtrise de soi et une réduction des émotions négatives pendant un stress aigu [41].
Les paramètres de la VFC peuvent être utilisés comme une méthode de diagnostic dans l’anxiété. Une diminution de la VFC accompagnée d’une activité parasympathique réduite a été identifiée dans de nombreuses pathologies cardiaques et chez les patients souffrants d’attaques de panique et d’anxiété [42].
I.3. Évaluation du stress en pédagogie médicale
Le personnel de santé est prédisposé à un stress lié au travail plus important que la population générale. Le travail implique : gestion des situations imprévues, urgences, manque de sommeil, travail posté, gardes prolongées et une vigilance soutenue. La réponse aux différentes situations mentionnées ci-dessus implique l’activation du SNA [43]. Adams et al. ont montré que le tonus sympathique augmente avant ou pendant les gardes de nuit dans le département d’urgences [44].
La performance des soignants dépend de la perception individuelle de la tache exigée et les ressources allouées pour l’accomplir. Le stress jusqu’à un certain niveau peut améliorer l’exécution des taches, mais, si les exigences dépassent les ressources individuelles, le stress peut avoir un impact négatif. Un stress important parmi les soignants peut déclencher des erreurs dans la prise en charge des patients.
Les chercheurs ont démontré l’impact négatif du stress sur le processus d’apprentissage et l’efficacité de l’entrainement dans les situations des simulations de GSU. Le stress aigu induit une augmentation de la FC et une diminution de la VFC [2].
24 Les résultats d’une méta-analyse effectuée en 2017 montrent que le biofeedback de la VFC est un traitement efficace pour l’anxiété. Au repos, une VFC élevée a pu prédire une bonne stratégie d’autorégulation et une émotion négative réduite devant un stress aigu. Le biofeedback de la VFC pourrait permettre une régulation du fonctionnement physiologique par l’intermède de la respiration contrôlée [45].
Une bonne compréhension de l’impact des exercices de simulation sur le comportement réactionnel des étudiants et l’introduction de stratégies d’autorégulation peuvent orienter le travail de perspective pour les enseignants. Pour optimiser la réaction des étudiants dans les situations critiques retrouvées dans la pratique clinique, les exercices de simulations en GSU ont été introduits dans la formation médicale.
I.4. La simulation en santé : outil pédagogique incontournable
La simulation en santé a été définie par la Chambre des représentants aux États-Unis et traduite dans le rapport de la Haute Autorité de Santé (HAS) du 2012 comme : « l’utilisation d’un matériel (comme un mannequin ou un simulateur procédural), de la réalité virtuelle ou d’un patient standardisé pour reproduire des situations ou des environnements de soin, dans le but d’enseigner des procédures diagnostiques et thérapeutiques et de répéter des processus, des concepts médicaux ou des prises de décision par un professionnel de santé ou une équipe de professionnels » [46].
La simulation en santé est devenue l'un des piliers dans l'enseignement moderne en sciences de la santé. Cette méthode pédagogique offre aux étudiants la possibilité d’acquérir des compétences et de renforcer les acquis à travers une expérience concrète sans impacter la sécurité des patients et tout en conservant un haut degré de réalisme. Ce type d’enseignement favorise l’apprentissage dit « actif » et facilite la réflexion en groupe. La prise de conscience de l’importance du facteur humain dans les erreurs médicales propose la simulation médicale comme l’un des moyens permettant de réduire leur fréquence ou leurs conséquences [47].
Dans la littérature, la simulation apparaît comme une technique utile qui permet aux petits groupes d'étudiants d’apprendre, dans un environnement sécurisant et sous contrôle, comment réagir de manière adéquate dans une situation critique. La simulation autorise le droit à l’erreur puisqu’elle aide l’apprenant à revenir sur sa démarche réflexive et permet des allers-retours sur l’information. Ce type de formation est très utile pour équiper les étudiants d’un bagage des connaissances techniques avant de les utiliser dans la pratique professionnelle [48,49]. Hayden et al. ont conduit une étude randomisée, dans une population d’étudiants infirmiers sur une période de deux ans, entre 2011 et 2013, comparant un programme
25 classique d’enseignement et à un programme associant des heures d’apprentissage par simulation. Cette étude a apporté des preuves substantielles quant à l’efficacité de la formation par simulation avec des diplômés prêts pour la pratique clinique.[50] D’autres auteurs relatent également que la substitution des heures de formation classique par des séances de simulation produit les mêmes résultats éducatifs et des capacités équivalentes d’exercer [51]. Une revue de la littérature de 2010 à 2015 sur l’impact de l'éducation par simulation pour les étudiants en soins infirmiers montre que ce type de formation aide le développement psychomoteur et améliore l’efficacité personnelle et la confiance [52]. La phase de la simulation serait bénéfique aux étudiants et favoriserait le développement de l’évaluation d’une situation clinique [53].
Plusieurs méthodes pédagogiques peuvent être utilisées pour améliorer l'apprentissage des professionnels de santé. L’intérêt d’un travail sur situation simulée offre du réalisme et, avec les techniques en simulation d’haute-fidélité, les éducateurs peuvent reproduire de nombreuses situations retrouvées dans la pratique médicale comprenant des problèmes cliniques critiques et peu courants. Ainsi les élèves peuvent acquérir et pratiquer leurs compétences motrices et cognitives en soins médicaux.
En simulation en santé, le rôle de l’enseignant est d’être planificateur, producteur de ressources, fournisseur d’information, superviseur et évaluateur [54]. Sa position est importante car c’est lui le responsable de la gestion du groupe. Il observe et repère les modes de pensée des étudiants permettent de faire des allers-retours dans l’approche analytique des informations et compétences. Une séance de simulation répond à une méthodologie précise et suit un protocole bien établi et prévu préalablement dans ses moindres détails. Dans cette étude les étapes de la simulation comptent : le briefing, le pré-briefing, le déroulement du scenario et le débriefing.
Le briefing doit orienter les participants dans l'espace, les familiariser avec l'équipement, le simulateur et la méthode d'évaluation. Lors de cette étape les rôles sont attribués, l’encadrement dans le temps et les objectifs généraux sont mentionnés.
Le pré-briefing représente le scenario de la simulation et la contextualisation de la situation du patient, par exemple ce qui a précédé la prise en charge simulée (sortie du bloc opératoire ou le contenu d’appel du médecin régulateur). Il permet de donner à l’apprenant tous les éléments nécessaires à la compréhension de la situation simulée : l’état initial et l’évolution clinique du patient, voire l’anamnèse et l’environnement de la situation (locaux,
26 présence de tiers ou de la famille). Les séances contextualisées aident à la transférabilité des apprentissages.
La séance de simulation correspond à la mise en action des étudiants qui sont guidés par le formateur qui adapte l’évolution du scenario en fonction de leurs réactions. L’apprenant joue son rôle face à la situation concrète. Il peut s’agir d’une expérience d’entraînement ou d’apprentissage.
Le débriefing permet, aux élèves, de prendre du recul par rapport à la situation simulée, de faire une auto-évaluation et, au formateur, de faire une synthèse du déroulement de la simulation et d’analyser conjointement avec les étudiants leur performance. Un des éléments importants des méthodes de simulation est de permettre aux apprenants de développer les éléments nécessaires pour savoir gérer le stress et identifier les modalités de diminuer le niveau ressenti pour mieux faire face ultérieurement dans une situation réelle. Cette étape favorise le développement des capacités du raisonnement clinique et permet d’optimiser l’échange entre professionnels qui conduit à la reconnaissance de la force d’une équipe de travail.
Foronda et al., dans une revue de la littérature examinant 101 articles concernant l'évaluation de la simulation dans la formation des infirmiers font les observations suivantes [55] :
1) toutes les études montrent une association positive entre la simulation et le taux de satisfaction des élèves infirmiers ;
2) la simulation est considérée comme un moyen permettant d’améliorer la communication ;
3) la simulation améliore le niveau de confiance et l’efficacité personnelle, l’acquisition de compétences et connaissances ;
4) la plupart des études suggèrent que la simulation a provoqué de l'anxiété ou du stress aux étudiants et que la relation entre le niveau d'anxiété et l’impact sur l’apprentissage reste à être identifiée.
Des nombreux auteurs montrent que les simulations favorisent chez les étudiants l’apparition d’une attitude active d’apprentissage qui détermine un effet positif sur l’acquisition des connaissances des sujets [9,43,56]. Dans une situation d’urgence, l’apprentissage par la simulation est essentiel et permet de consolider les capacités de résolution des difficultés rencontrées. La simulation de gestes et soins d’urgence améliore la
27 confiance en soi, offre une expérience dans le processus d'apprentissage et constitue une stratégie pédagogique clé pour développer des compétences dans la gestion du stress.
L’apprentissage repose sur les connaissances acquises antérieurement et un étudiant peut ressentir une appréhension devant une simulation par rapport à son niveau de préparation mais aussi par rapport à son trait de personnalité. En situation de stress, les capacités d’apprentissage sont affaiblies. Il est capital de percevoir le stress dans sa juste mesure pour développer par la suite des stratégies adaptées pour minorer son influence.
Les séances de simulation utilisées comme méthode pédagogique dans l’enseignement des soins d’urgence peuvent déclencher l’apparition d’un état anxieux parmi les étudiants et être considérées comme un facteur de stress [55].
Le stress et l'anxiété affectent le processus d'apprentissage. C'est pourquoi il semble important de développer des mesures adéquates d’évaluation des méthodes pédagogiques assistées par la simulation clinique.
Le pré-briefing représente un moment clé des exercices de simulation car c’est l’occasion de découvrir le contexte du déroulement du scenario et correspond au conditionnement de la pensée. Émettre des suppositions est un phénomène potentiellement anxiogène pour les étudiants [57,58].
Nous formulons l’hypothèse que le pré-briefing, en tant qu’élément impliqué dans la diminution du stress, pourrait influencer la VFC et l’anxiété. Afin de tester cette hypothèse nous avons conduit une étude expérimentale contrôlée randomisée, incluant des étudiants en santé exerçant une activité d’apprentissage des GSU en simulation médicale.
I.5. Objectifs de l’étude
L’objectif principal de cette étude a été d’analyser l’influence de la phase du pré-briefing sur la VFC, considérée comme paramètre-index, marqueur sensible des processus cognitifs, de la charge mentale et émotionnelle des étudiants, lors de l’apprentissage, en simulation, d’une situation d’urgence dans une population d’étudiants en santé.
L’objectif secondaire était d’étudier l’interaction entre la VFC et le trait d’anxiété des sujets.
28
II.MATERIEL ET METHODES
II.1. Schéma et design de l’étude
Nous avons mené une étude contrôlée, randomisée, visant à comparer l’état de stress évalué par la mesure de la VFC et de l’anxiété chez des étudiants en santé au cours de séances de formation aux GSU par la simulation avec ou sans pré-briefing. Les explorations ont été réalisées dans le cadre de séances de formation effectuées à SimUSanté®, Centre de Pédagogie Active et Simulation en Santé. Les paramètres temporels et fréquentiels de la VFC ainsi que l’état d’anxiété selon des scores validés ont été colligés.
II.2. Population de l’étude
II.2.a. Recrutement des participants
Les sujets ont été recrutés parmi les étudiants participant aux sessions de formation de gestes et soins d’urgences dans les locaux de SimUSanté® du CHU Amiens-Picardie sur une période de trois jours en avril 2015.
II.2.b. Déroulement d’une session de formation par simulation médicale
Les exercices se sont déroulés dans un environnement simulé qui reproduisait soit une salle de soins d’un hôpital soit un domicile (Figure 3). En fonction du scenario de la simulation, le rôle du patient était joué soit par un apprenant ou un mannequin haute-fidélité.
29 II.2.c. Critères d’éligibilité
Les critères d’éligibilité étaient les suivants : Critères d’inclusion :
Étudiant en santé Âge < 50 ans Critères d’exclusion :
Trouble de rythme cardiaque
Pathologie endocrinienne (hyperthyroïdie, diabète) Hypertension artérielle (HTA)
Grossesse en cours ou allaitement Traitement anti-inflammatoire
Traitements interférant avec la FC (bétabloquants, inhibiteurs calciques, agonistes des récepteurs alpha1 etc.)
Traitements psychotropes
II.2.d. Constitution des groupes
Dans le cadre de la formation GSU par simulation médicale, organisée par SimUSanté®, CHU Amiens-Picardie, l’équipe pédagogique constituait des groupes de 20 étudiants dont deux allaient effectuer la simulation. Chaque groupe bénéficiait de trois séances de simulation correspondant à trois scénarios cliniques différents. Six séances de simulation avaient lieu au cours d’une demi-journée dans deux salles différentes. Un formateur était désigné pour chaque groupe. Le formateur était soit un médecin, soit un infirmier du CESU 80.
Pour la réalisation de cette étude, chaque groupe de 20 étudiants était divisé en deux sous-groupes de 10 étudiants par tirage au sort : avec pré-briefing (PB+) ou sans pré-briefing (PB-). Les étudiants étaient préalablement informés de leur participation à une étude sur l’influence d’une simulation de GSU sur leur FC et leur état d’anxiété. Aucune information sur leur appartenance à un groupe ou l’autre ou sur l’hypothèse de travail ne leur a été précisée. Le formateur réalisait ensuite un screening des critères d’éligibilité.
Parmi les étudiants de chaque sous-groupe remplissant ces critères et acceptant de participer à l’étude, deux étudiants étaient tirés au sort pour réaliser la tache de simulation. Le recrutement a été réalisé sur 8 groupes d’étudiants ayant effectué chacun 3 simulations. Par conséquent chaque groupe de 20 étudiants effectuant trois simulations, les mêmes étudiants participaient 3 fois au tirage au sort. En cas de tirage au sort du même étudiant au cours de
30 deux séances de simulation, un nouveau tirage était effectué. Les deux étudiants par groupe tirés au sort étaient désignés comme effecteurs de l’exercice de simulation, alors que leurs collègues étaient présents comme spectateurs. Les étudiants effectuant la simulation ont bénéficié d’une mesure de la VFC pendant toute la durée du test.
Quarante-huit sujets volontaires ont été recrutés.
II.3. Déroulement de l’épreuve de simulation
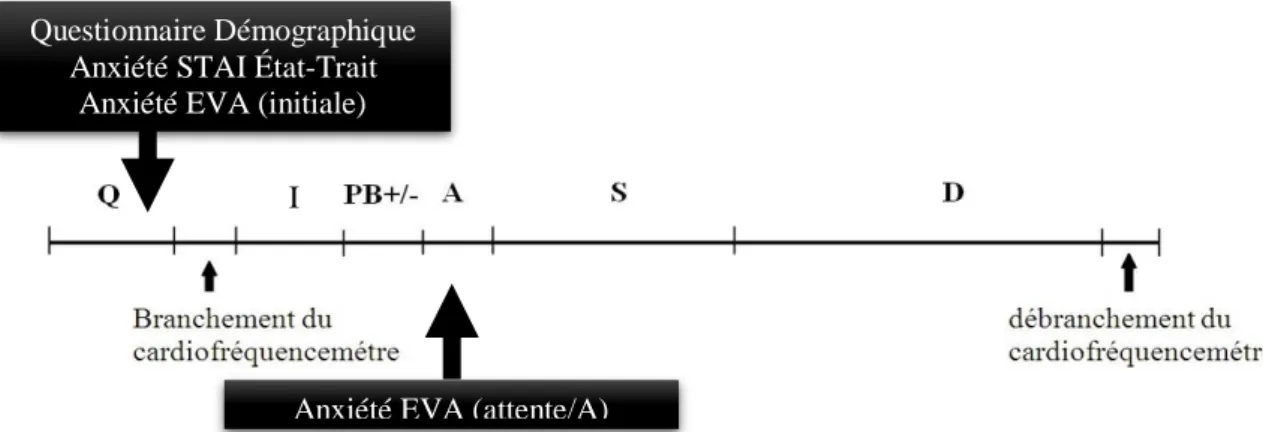
La figue 4 représente le protocole testé. Préalablement à l’épreuve de simulation, les sujets sélectionnés par tirage au sort remplissaient deux questionnaires comprenant : (1) les données démographiques âge, sexe, poids, niveau d’études, tabagisme, connaissance des gestes soins d’urgence (GSU) et (2) l’évaluation du niveau d’anxiété (Annexe 2).
Les sujets bénéficiaient ensuite de la mise en place du système d’enregistrement constitué d’une montre Polar v800 et une sangle pectorale avec un capteur de FC. L’écran de la montre était recouvert pour que les participants ne puissent pas visualiser le niveau de leur FC. Pour chaque participant, l’enregistrement débutait par une période initiale de référence (I) d’une durée de 5 minutes, dans une pièce à part, au calme, en position assise. Il s’ensuivait l’étape de briefing, d’une durée de 5 minutes, dont l’objectif était de familiariser les participants aux locaux et au matériel utilisé (charriot d’urgence).
Le groupe était séparé en deux correspondant aux sous-groupes préalablement formés par tirage au sort. Chaque sous-groupe était placé dans une salle de débriefing, mitoyenne de la salle de simulation. Un des deux sous-groupes bénéficiait d’une période de pré-briefing d’environ trois minutes (groupe PB(+)). Cette étape consistait à préciser des informations sur la situation clinique à suivre, comme l’âge du patient, les antécédents, dossier médical, sortie du bloc opératoire, présence de la famille, feuille d’intervention SMUR. L’autre groupe, PB(-) ne bénéficiait d’aucune information sur le scénarioclinique.
Après une période d’attente de 3 minutes devant la salle de simulation, l’évaluation de l’état d’anxiété a été de nouveau recueillie à l’aide de l’échelle visuelle analogique (EVA).
L’étude a été poursuivie avec la tâche de simulation. Cette étape a durée entre 10 à 15 minutes. Un enregistrement vidéo a été réalisé pour chaque simulation. Trois scenarios ont été proposés conformément aux recommandations d'utilisation des tâches corrélées non identiques, pour éviter l’habituation aux conditions expérimentales et l'effet d’apprentissage :
1. Patient hypoglycémique en état d’inconscience 2. Détresse respiratoire chez un patient asthmatique 3. Arrêt cardio-respiratoire
31 Chaque étudiant a effectué un seul scénario parmi ces trois possibilités.
Après la simulation, une période de débriefing de 15 à 30 minutes a eu lieu pour chaque groupe. L’enregistrement prenait fin après le débriefing.
Un observateur a réalisé un suivi des gestes des participants notés sur une échelle temporelle. L’enregistrement de la VFC a été réalisé en continue pendant la totalité du processus d’apprentissage de GSU soit entre 45 minutes et une heure.
Sur l’ensemble d’un enregistrement donné, quatre périodes de 3 minutes ont été analysées au cours des étapes suivantes (Figure 4) :
- Phase Initiale (I) - Attente (A) - Simulation (S) - Débriefing (D)
Figure 4. Étapes de l’étude
II.4. Évaluation de l’anxiété : état et trait
L’anxiété instantanée (au moment de l’étude) et l’anxiété habituelle ont été mesurées à l’aide de l’inventaire d’anxiété État-Trait Forme Y (State-Trait Anxiety Inventory (STAI-Y)) et d’une échelle visuelle analogique (Annexe 2).
Le questionnaire de l’Inventaire d’anxiété État-Trait Forme Y (State-Trait Anxiety Inventory (STAI-Y))[8] est un outil validé est largement utilisé, qui permet d’évaluer l’anxiété en tant que trait de personnalité et en tant qu’état émotionnel lié à une situation
Initiale Attente
32 particulière. Deux échelles distinctes sont utilisées : le STAI-forme Y-A pour évaluer l’état d’anxiété et le STAI-forme Y-B pour évaluer le trait d’anxiété. Chaque échelle comprend 20 items permettant de saisir ce que les sujets ressentent « à l’instant, juste en ce moment » ou ce qu’ils ressentent « habituellement ». Chaque réponse est gradée de 1 à 4, dont 1 indique le niveau d’anxiété le plus faible et 4, le plus fort. Les résultats varient d’un score de 20 à 80.
Un autre outil utilisé pour l’évaluation du stress a été l’échelle visuelle analogique (EVA) qui est une échelle subjective d’auto-évaluation avec des résultats allant de 0 à 10 où 0 signifie l’absence de stress et 10 le stress maximum. Elle a été renseignée au moment du recrutement et après la période de pré-briefing (Annexe 2).
II.4. Mesure de la variabilité de la fréquence cardiaque
II.4.a. Enregistrement
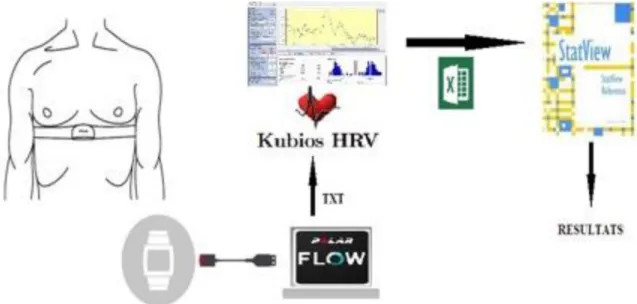
L’enregistrement du rythme cardiaque a été réalisé à l’aide d’un dispositif Polar (cardiofréquencemètre), composé d’une ceinture thoracique (Polar H7) et d’une montre Polar V800 (Polar Electro Oy, Kempele, Finland). Ce dispositif permet la détection de l’onde R du signal cardiaque et l’acquisition des intervalles RR. La fréquence d’échantillonnage est de 1000 Hz [59]. Les enregistrements du signal RR (ms) sont ensuite visualisés avec le logiciel PolarFlow, et transformées en fichier texte.
II.4.b. Paramètres d’intérêt
Dans cette étude, la VFC a été évaluée par deux méthodes : (1) temporale et (2) fréquentielle. Les paramètres recueillis ont été les suivants :
(1) Dans le domaine temporel : Intervalle RR moyen (ms), SDNN (ms), RMSSD (ms), pNN50 (%)
(2) Dans le domaine spectral : LF (ms2), HF (ms2), VT (ms2), LF (n.u), HF (n.u) et le
rapport LF/HF.
33
Paramètre Définition Interprétation
Intervalle RR moyen R (ms)
La moyenne de la durée des intervalles RR Corrélé à la fréquence cardiaque
SDNN (ms) L’écart type de la variance (de tous les
intervalles RR normaux)
Estimation globale de la VFC
pNN50 Le pourcentage de différences de plus de 50 ms, entre les intervalles R-R successifs.
Tonus vagal
RMSSD (ms) La racine carrée de la moyenne des différences au carré entre les intervalles R-R successifs
Tonus vagal
HF La bande de haute fréquence HF (ms2)/ n.u
Tonus vagal prédominant
LF La bande de basse fréquence LF (ms2)/ n.u
Mélange d’activité sympathique et parasympathique
VLF La composante de très basse fréquence Mécanismes de thermorégulation et hormonaux
ULF La composante d’ultra basse fréquence La température corporelle, le métabolisme et le système rénine-angiotensine
VT La variabilité totale représente la somme entre LF, HF, VLF et ULF
La variation de l’activité du SNA
LF/HF Le rapport entre LF n.u / HF n.u Mécanismes de thermorégulation et hormonaux
Tableau 1. Les paramètres de la VFC et leur interprétation
II.4.c. Extraction et interprétation des données
Les fichiers texte obtenus avec le cardiofréquencemètre sont ensuite analysés avec le logiciel Kubios 2.0. qui permet de calculer les paramètres de la VFC dans les domaines temporel et fréquentiel (Figure 5). Il s’agit d’un logiciel d’analyse des intervalles de variabilité cardiaque, créé par un groupe finlandais et disponible sur internet gratuitement pour usage non commercial, notamment dans la recherche. Il est disponible sur le site d’internet : http//kubios.uef.fi. (Biosignal Analysis and Medical Imaging Group, University of Eastern Finland, Finland). L’exemple type de l’affichage des résultats d’un enregistrement avec le cardio-fréquencemètre analysé par le logiciel Kubios® est représenté dans la Figure 6.
La recherche d’artefacts a été réalisée visuellement et, si besoin, un filtre permettant de supprimer les événements ectopiques et les artéfacts a été utilisé.
Les résultats ont été inscrits dans un fichier MS Excel (ver. 2013, Microsoft, Redmond, WA, USA) et analysés par la suite avec le logiciel de statistiques StatView®.
34
Figure 5. Représentation schématique du recueil et de l’analyse des enregistrements : enregistrement de la fréquence cardiaque par cardiofréquencemètre (Polar Flow®), extraction de l’enregistrement par le logiciel Kubios HRV® et analyse avec StatView® après transfert préalable dans un fichier Microsoft Excel®
Figure 6. Exemple d’une analyse des paramètres dans le domaine temporel et fréquentiel avec le logiciel Kubios®
35
II.6. Analyse statistique
Ce travail est une étude expérimentale, contrôlée, randomisée dont la seule intervention est constituée par le pré-briefing. L’analyse statistique a comporté une partie descriptive et une partie inférentielle. L’analyse statistique descriptive des variables quantitatives s'est faite en donnant pour chaque variable, les paramètres de position (moyenne, médiane, minimum, maximum, premier et troisième quartiles) ainsi que les paramètres de dispersion (variance, écart-type, étendue, écart interquartile). Le caractère gaussien des données a été testé par le test de Shapiro-Wilk. Le descriptif des variables qualitatives s'est fait en donnant les effectifs et proportions de chaque modalité dans l’échantillon.
L’analyse inférentielle pour les variables qualitatives s'est faite soit avec un test du chi2 soit avec un test exact de Fisher, selon les effectifs théoriques des tableaux croisés.
Pour chaque variable, le rapport de côtes et son intervalle de confiance à 95% ont été estimés. L’erreur de type I acceptée était un risque alpha de 5% que l’hypothèse nulle soit rejetée, soit une valeur de p<0.05 a été considérée comme significative.
Les comparaisons de variables quantitatives entre groupes ont été réalisées soit par un test de Student (lorsque la variable d’intérêt était gaussienne), soit par un test non-paramétrique dans le cas contraire (test U de Mann-Whitney, test de rangs de Wilcoxon et la corrélation de Spearman. [60]. Les analyses statistiques ont été réalisées à l’aide du logiciel StatView®.
36
III.RESULTATS
III.1. Caractéristiques démographiques à l’inclusion
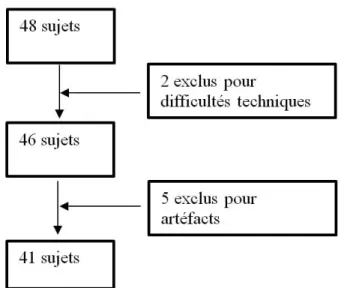
Quarante-huit sujets ont été inclus dans cette étude : 4 étaient des étudiants infirmiers anesthésistes, 2 internes en DESC de médecine d’urgence, 1 élève aide-soignant et 41 étudiants infirmiers en fin d’études (dernier semestre) qui participaient à la formation de simulation Gestes et soins d’urgence (GSU). Sur les 48 enregistrements effectués, deux n’ont pas pu être exploités en raison de la mauvaise qualité de l’acquisition (problèmes de position de la ceinture thoracique) et cinq enregistrements ont été éliminés à cause des nombreux artefacts (Figure 7).
Figure 7. Diagramme de flux de l’étude
L’analyse des résultats concerne les 41 sujets dont l’enregistrement de la VFC était interprétable. Parmi eux, on décomptait 33 femmes et 8 hommes. L’âge moyen était de 25 ± 6 ans avec un Indice de Masse corporelle (IMC) de 23,4 ± 4 (kg.m-2). Vingt-trois étaient
non-fumeurs et 18 non-fumeurs. La majorité avait déjà été formée en GSU (83%). Le niveau d’étude prépondérant était représenté par des étudiants infirmiers (88%), les étudiants aide-soignant (2,4%), infirmiers-anesthésiste (7,3%) et un interne en DESC de médecine d’urgence (2,4%) représentant une minorité de la cohorte.
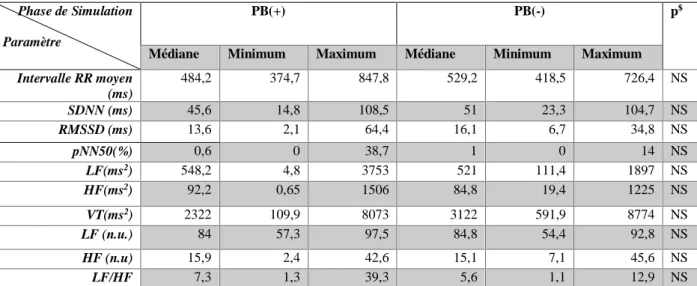
La randomisation avait permis la création de deux groupes de 24 sujets chacun : (1) avec pré-briefing (PB+) et (2) sans pré-briefing (PB-). Après élimination des enregistrements inexploitables, les deux groupes étaient composés de 23 sujets (PB+) et, respectivement, de 18 sujets (PB-).
37 Les caractéristiques à l’inclusion selon la répartition par groupes (avec ou sans pré-briefing) figurent dans le Tableau 2. Il n’existe pas de différence statistiquement significative entre les deux groupes en termes de caractéristiques démographiques à l’inclusion.
Caractéristique Total N = 41 m±DS (min-max)/ N (%) Pré-briefing (+) N= 23 (56%) m±DS (min-max)/ N (%) Pré-briefing (-) N=18 (44%) m±DS (min-max)/ N (%) P Age (ans) 25±5,7 (20-42) 25,8±6,3 (20-42) 24,1± 4,9 (20-42) 0,35 Sexe masculin 8 (19,5) 4(17,3) 4(22,2) 0,71 Taille (cm) 167±8,9 (155-190) 168±8,4 (155-185) 167±9,7 (155-190) 0,72 Poids (kg) 66±13,4 (45-100) 67,8±14,4 (45-100) 63,6±11,9 (49-95) 0,32 IMC (kg/m2) 23,4±4,1 (18,2-37,6) 24±5 (18,3-37,6) 22,6±2,7 (18,6-27,7) 0,29 Tabagisme actif 18 (43,9) 10 (43,4) 8 (44,4) 1 Expérience GSU 34 (82,9) 18 (78,2) 16 (88,8) 0,43 Niveau d’étude Étudiant AS Étudiant IDE Étudiant IADE Interne 1 (2,4) 36 (87,8) 3 (7,3) 1 (2,4) 0 20 (87) 2 (8,7) 1 (4,3) 1 (5,6) 16 (88,8) 1 (5,6) 0 0,87
Tableau 2. Caractéristiques démographiques à l’inclusion. AS : aide-soignant ; IDE : infirmier diplômé d’état ; IADE : infirmier-anesthésiste diplômé d’état ; DS : déviation standard ; GSU : gestes et soins d’urgence ; IMC : index de masse corporelle ; m : moyenne ; min : minimum ; max : maximum ; N : nombre.
III.2. Évaluation de l’anxiété
L’anxiété a été évaluée par deux méthodes (Figure 8) :
(1) L’inventaire STAI, réalisé préalablement au branchement du cardiofrequencemetre (2) L’auto-évaluation par EVA, effectuée à 2 reprises : préalablement au branchement du
cardiofréquencemètre et en pré-simulation ou phase d’attente (A) pour le groupe PB(-) et après pré-briefing pour le groupe PB(+).
Figure 8. Chronologie de l’application des questionnaires d’anxiété. A : attente ; I : phase initiale ; D : débriefing ; EVA : échelle visuelle analogique ; PB+/- : étape de pré-briefing ; S : simulation.
Questionnaire Démographique Anxiété STAI État-Trait
Anxiété EVA (initiale)
Anxiété EVA (attente/A) I
38 III.2.a. Inventaire STAI : État-Trait
L’inventaire STAI a été appliqué en même temps que le questionnaire des caractéristiques démographiques soit avant la phase initiale (I). On observe qu’il n’existe pas de différence entre les deux groupes pour le score STAI-TRAIT. Cependant, les deux groupes diffèrent significativement pour la composante « STAI-ÉTAT » (p=0,04) (Tableau 3). Ceci témoigne d’une différence en termes d’anxiété « instantanée » et non pas « habituelle ». Les femmes ont un trait de personnalité plus anxieux que les hommes (Tableau 4).
Groupe Caractéristique Total N = 41 m±DS (min-max) Pré-briefing (+) N= 23 (56%) m±DS (min-max) Pré-briefing (-) N=18 (44%) m±DS (min-max) p STAI (Trait) 39,7±8 (23-59) 39,6±7,4 (26-57) 39,9±9,1 (23-59) 0,90 STAI (État) 34,9±9,1 (21-63) 37,5±10,6 (23-63) 31,7±5,7 (21-44) 0,04 EVA (Initiale) 3,9±2 (1-9) 4,7±2,1 (1-9) 3±1,5 (1-6) 0,006 EVA (Attente) 5,4±1,8 (1-9) 6±1,8 (3-9) 4,5±1,7 (1- 7) 0,01 EVA(Attente-Initiale) 1,4±1,8 (-2-6) 1,3±1,7 (-2-5) 1,5±1,9 (-1-6) 0,72 Tableau 3. Évaluation de l’anxiété selon le questionnaire STAI et l’échelle visuelle analogique. DS : déviation standard ; EVA : échelle visuelle analogique ; m : moyenne ; min : minimum ; max : maximum ; N : nombre. Caractéristique Femmes N=33 m±DS Hommes N=8 m±DS p$ STAI (Trait) 41,5 ±7,6 32,6±6,1 0,004
Tableau 4. Évaluation de l’anxiété par le questionnaire STAI (Trait) en fonction du sexe. $ : Test
Mann Whitney
Les médianes des scores STAI-ÉTAT et STAI-TRAIT étaient respectivement de 34 et 40 (Tableau 5). Selon cette médiane, nous avons défini deux niveaux d’anxiété : (1) faible (score < médiane) et (2) élevé (score médiane).
Catégorie Niveau faible Niveau élevé
Anxiété STAI (État) <34 34
Anxiété STAI (Trait) <40 40
Tableau 5. Définition des niveaux d’anxiété (faible versus élevé) selon la médiane des score STAI (État) et STAI (Trait)
39 III.2.b. Autoévaluation par EVA
L’autoévaluation de l’anxiété par EVA permet de montrer un niveau d’anxiété significativement plus élevé dans le groupe PB(+) par rapport au groupe PB(-) avant la phase initiale (I) et en phase d’attente (A) (p = 0,006 et respectivement p=0,01).
L’EVA ayant été mesurée à deux reprises, il est possible d’étudier sa dynamique au sein de chaque groupe et l’on constate que l’anxiété augmente dans les deux groupes de manière significative entre les deux applications du test (p = 0,03 pour le groupe PB(+) et p = 0,008 pour le groupe PB(-)). L’augmentation de l’EVA entre les deux moments d’application du test (EVA(attente-initiale)) n ‘est pas significativement différente entre les deux groupes.
III.2.c. Corrélation STAI-EVA
Nous avons observé une correspondance entre la répartition des niveaux d’anxiété selon le questionnaire STAI et la dynamique de croissance de l’anxiété autoévaluée par EVA (Tableau 6).
Catégorie EVA initiale
m±DS
EVA attente m±DS
p
STAI (État) Faible 2,7±1,5 4,7±1,7 0,001
Élevé 4,8±1,9 5,8±1,9 0,001
STAI (Trait) Faible 3,6±2 5,2±1,9 0,003
Élevé 4,2±2 5,5±1,8 0,005
Tableau 6. Corrélation entre l’évaluation de l’anxiété par le questionnaire STAI et l’EVA. DS : déviation standard ; m : moyenne.
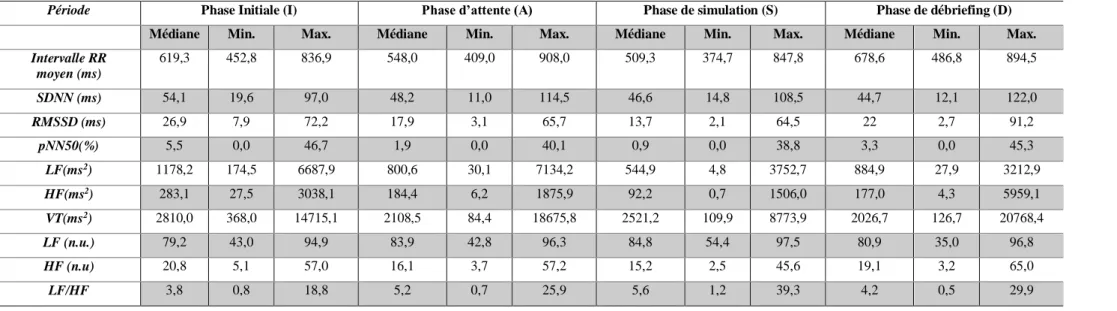
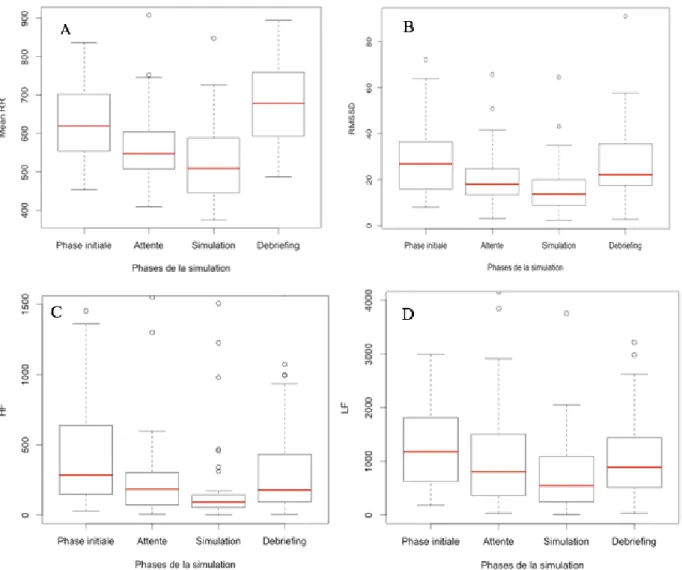
III.3. Mesure de la variabilité de la fréquence cardiaque
Pour chaque période étudiée (phase initiale (I), attente (A), simulation (S), débriefing (D)) les valeurs des paramètres de la VFC du domaine temporel et fréquentiel sont présentées dans le tableau 7.