Lésions du tube digestif par ingestion de produits caustiques
Texte intégral
Figure

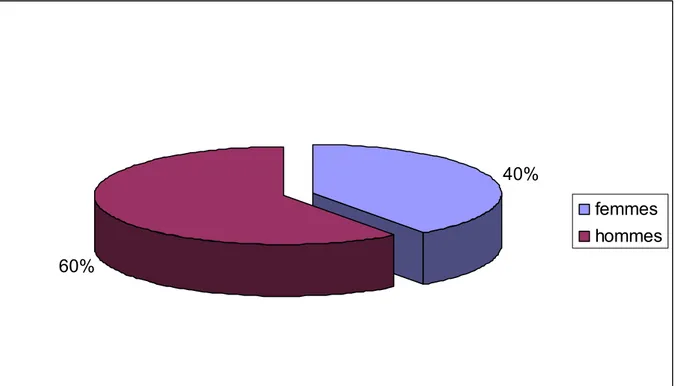


Documents relatifs
Without loss of generality we may assume that the formula ip for which we need to prove (Sj-TDC) is arithmetic. The aim is to prove the claim by transfinite induction on
Dermatologie Gastro-Entérologie Anatomie Pathologique Psychiatrie Chirurgie Générale Pédiatrie Chirurgie Pédiatrique Dermatologie Chirurgie Générale Gynécologie
Cette voie combinée peut également être décomposée en trois étapes, comprenant alors une libération postérieure, une réduction et une arthrodèse par voie antérieure, et dans
La rareté des données épidémiologiques sur cette affection nous a amené à réaliser cette étude, dans 20 centres de santé et 10 cabinets de médecine générale dans la province de
Nous avons analysé rétrospectivement 30 observations d’occlusion iliaque longue classe TASC C et D, traitée par angioplastie avec stenting par voie humérale et radial,
Roulin et al ont également montrés qu’il n’existait pas de différence significative entre les 2 groupes en termes de complications post opératoires, avec un taux globale
Objectif : présenter l’expérience de l’équipe d’anesthésie réanimation concernant la prise en charge péri opératoire des césariennes en mission humanitaire au camp
L’accès difficile aux soins était un déterminant de l’hésitation vaccinale qui figure dans plusieurs études ainsi que dans nos résultats, pour y remédier, l’idéal serait


