HAL Id: dumas-01913321
https://dumas.ccsd.cnrs.fr/dumas-01913321
Submitted on 6 Nov 2018
Les sages-femmes et l’utilisation de l’oxytocine au cours
du travail spontané
Johanne Isidore
To cite this version:
Johanne Isidore. Les sages-femmes et l’utilisation de l’oxytocine au cours du travail spontané. Gyné-cologie et obstétrique. 2016. �dumas-01913321�
UNIVERSITE DE VERSAILLES SAINT-QUENTIN-EN-YVELINES
UFR DES SCIENCES DE LA SANTE SIMONE VEIL
Département de maïeutique
MEMOIRE DE DIPLOME D’ETAT DE SAGE-FEMME
DE L’UNIVERSITE DE VERSAILLES SAINT–QUENTIN–EN-YVELINES
DISCIPLINE / SPECIALITE : Maïeutique
Présenté par :
Johanne Isidore
En vue de l’obtention du Diplôme d’État de sage-femme
Les sages-femmes et l’utilisation de l’oxytocine au
cours du travail spontané
Soutenu le : 20/09/2016
JURY
Mme B. Kashani, sage-femme enseignante Mme C. Thuillier, gynécologue-obstétricien Mme J. Fort, sage-femme
Avertissement
Ce mémoire est le fruit d’un travail approuvé par le jury de soutenance et réalisé dans le but d’obtenir le diplôme d’État de sage-femme. Ce document est mis à disposition de l’ensemble de la communauté universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite expose son auteur à des poursuites pénales.
Remerciements
Un très grand merci à Anne Rousseau, directrice de ce mémoire, pour son soutien continu et ses précieux conseils.
Table des matières
AVERTISSEMENT II
REMERCIEMENTS III
TABLE DES MATIERES IV
LISTE DES TABLEAUX VII
LISTE DES FIGURES VIII
LISTE DES ANNEXES IX
LEXIQUE X
LES SAGES-FEMMES ET L’UTILISATION DE L’OXYTOCINE AU COURS DU TRAVAIL
SPONTANE. XI
MIDWIVES AND LABOR AUGMENTATION BY OXYTOCIN. XII
INTRODUCTION 1
1 PREMIERE PARTIE : UTILISATION DE L’OXYTOCINE AU COURS DU TRAVAIL
1.2 Les facteurs pouvant influencer l’utilisation de l’oxytocine au cours du travail spontané 8
1.2.1 Les facteurs obstétricaux 8
1.2.2 Les facteurs non obstétricaux 11
2 SECONDE PARTIE : MATERIEL ET METHODE 13
2.1 Objectifs et hypothèses 13
2.2 Description de l’étude 13
2.2.1 Type d’étude, participants et dispositif de recherche 13 2.2.2 Participants et déroulement de l’étude 14
2.2.3 Variables retenues 15
2.2.4 Stratégie d’analyse 15
2.2.5 Considérations éthiques et obligations réglementaires 16
3 TROISIEME PARTIE : RESULTATS 17
3.1 Présentation de la population 17
3.1.1 En fonction du niveau de maternité et du nombre d’accouchement 17
3.1.2 En fonction de l’expérience 17
3.1.3 En fonction du travail de jour et de nuit 18
3.2 Principaux résultats 18
3.2.1 Pose de l’indication d’oxytocine face à un ralentissement de la vitesse de dilatation 18 3.2.2 Pose de l’indication d’oxytocine face à une suspicion d’altération du bien-être fœtal sans
ralentissement de la dilatation 19
3.3 Résultats secondaires 20
3.3.1 Définition du travail dystocique 20 3.3.2 Facteurs non obstétricaux intervenant dans l’utilisation de l’oxytocine selon les sages-femmes 22 3.3.3 Perception de la fréquence d’utilisation de l’oxytocine au cours du travail spontané par les sages-femmes 23
4 TROISIEME PARTIE : DISCUSSION 24
4.1 Discussion des résultats 24
4.1.1 Existence d’une variation de la définition du travail dystocique entre les sages-femmes… 24 4.1.2 … Entraînant des variations dans l’utilisation de l’oxytocine au cours du travail spontané 26 4.1.3 Existence d’autres facteurs pouvant influencer l’utilisation de l’oxytocine… 29
4.1.4 … Pouvant entraîner des différences entre les sages-femmes dans leur perception de la fréquence
d’utilisation de l’oxytocine 31
4.2 Discussion des points forts et des points faibles de l’étude 31
4.2.1 Points forts 31
4.2.2 Limites et biais 31
4.3 Implications et perspectives 32
4.3.1 Importance de publier des recommandations sur l’utilisation de l’oxytocine 32 4.3.2 Amélioration de la reconnaissance de l’influence de facteurs externes sur l’utilisation de l’oxytocine
33
CONCLUSION 34
BIBLIOGRAPHIE 35
Liste des tableaux
Tableau 1 : Répartition des sages-femmes et nombre d’accouchements annuel en fonction du niveau de maternité ... 17 Tableau 2: facteurs influençant l’utilisation de l’oxytocine selon les sages-femmes . 23
Liste des figures
Figure 1 : Répartition des sages-femmes en fonction de l’expérience ... 18 Figure 2 : partogramme n°1 et répartition de l’utilisation de l’oxytocine ... 19 Figure 3 : Partogramme 2 et répartition de l’utilisation de l’oxytocine. ... 20
Liste des annexes
Annexe I : Partogramme n°1 ... 40 Annexe II : Partogramme n°2………..41
Annexe III : Questionnaire………...42
Lexique
ACOG : American Congress of Obstetricians and Gynecologists
Les sages-femmes et l’utilisation de l’oxytocine
au cours du travail spontané.
Objectifs : Les sages-femmes sont en première ligne pour la prescription
d’oxytocine au cours du travail, utilisation pour laquelle il n’existe pas encore de recommandations en France, malgré une utilisation relativement importante. Cette étude avait donc pour objectif de mieux comprendre sur quels critères et à quels moments les sages-femmes posaient l’indication de l’oxytocine au cours du travail.
Matériel et méthodes : Un questionnaire comportant 2 partogrammes fictifs a été
envoyé à des sages-femmes en utilisant l’effet « boule de neige ». Ils ont servi à évaluer le moment d’utilisation de l’oxytocine par les sages-femmes, d’une part face à un ralentissement de la dilatation, et d’autre part face à l’apparition d’anomalies du rythme cardiaque fœtal et d’un liquide teinté.
Résultats : Au total 204 sages-femmes ont participé à l’étude. La majorité des
sages-femmes (69,10%) continuaient de suivre la règle du 1cm/h, seuil en-dessous duquel elles utilisaient de l’oxytocine. Par contre, 22,54% des sages-femmes n’avaient, elles, pas utilisé de l’oxytocine face au premier partogramme. Face à l’apparition d’anomalies du rythme cardiaque fœtal et d’un liquide teinté en dehors d’un ralentissement de la dilatation, 28,9% des sages-femmes ont utilisé de l’oxytocine à des moments variés au cours du travail.
Conclusion : Il existe des variations dans l’utilisation de l’oxytocine au cours du
travail spontané par les sages-femmes. Ces variations peuvent s’expliquer en partie par des variations dans les définitions du travail dystocique. De plus l’influence de facteurs extérieurs tels qu’un service surchargé ou le manque d’expérience pourrait également être approfondie.
Midwives and labor augmentation by oxytocin.
Objective : Midwives are at the forefront in oxytocin prescription during spontaneous
labor, use for which there is still non recommendation in France in spite a important use. The aim of this study was to get a better understanding of the criteria and moment of use of oxytocin by midwives during labor.
Methods : A questionnary including two dummy parthographs was send to midwives
using the “snowball effect”. The reaction of the miwdwives was evaluated facing a slowdown of cervical dilatation in a first part and troubles of fetal heart rate and stained amniotic fluid without slow dilatation context in a second part.
Results : 204 midwives answered the questionnary. Most of the midwives in this
study (69,10%) still follow the rule of the 1cm/hour, under which they use oxytocin. 22,54% of the midwives did not use oxytocin in this case. Facing troubles of fetal heart rate and stained amniotic fluid without dilatation slowdown, 28,9% of the midwives used oxytocin at varied moments of labor.
Conclusion : Variations exist in oxytocin use during spontaneous labor by midwives.
A part of those variations can be explained by a difficulty for midwives to define dystocia during labor. Furthermore, the influence of external factors as overburdened services and lack of experience could be also investigated.
Introduction
L’oxytocine de synthèse, arrivée en France sous la forme de Syntocinon® dans les années 1970, s’est rapidement imposée dans la pratique obstétricale des pays développés, notamment comme partie intégrante du travail dirigé (avec la rupture artificielle précoce des membranes et la mobilisation). En effet d’après l’enquête périnatale de 2010, en France, sur 66,5% de parturientes rentrant en travail spontanément, 58% recevaient de l’ocytocine au cours du travail1. Des chiffres à peu
près semblables ont été retrouvés dans des études menées aux USA et en Allemagne2, 3.
L’utilisation du Syntocinon dans ses autres indications, qui sont la chirurgie obstétricale, la prise en charge de l’hémorragie du post-partum et le déclenchement du travail, sont renseignées et encadrées par des recommandations de sociétés savantes et des protocoles de services. Son utilisation au cours d’un travail spontané, avec pour indication l’insuffisance des contractions utérines, est par contre encore, à notre connaissance, majoritairement laissée à la libre appréciation des praticiens4.
L’utilisation de l’oxytocine au cours du travail spontané a montré des bénéfices évidents notamment sur la réduction de la durée du travail5. Mais les recherches
soulèvent également de plus en plus de risques non négligeables à son utilisation, pour la mère comme pour son enfant, surtout dus à son mésusage6, 7. Or, les limites
floues de ses indications et modalités d’administration au cours du travail spontané favorisent ce mésusage et donc les risques qui y sont associés.
Les sages-femmes ont le droit de prescription du Syntocinon® depuis 2004, elles sont donc en premières lignes quant à sa bonne utilisation8. C’est pourquoi
nous avons choisi de nous tourner vers elles et de les interroger, dans l’objectif de mieux comprendre leur utilisation du Syntocinon® au cours du travail spontané.
Nous ferons pour commencer une revue de la littérature concernant l’utilisation de l’oxytocine au cours du travail spontané. Par la suite nous présenterons notre étude menée auprès des sages-femmes. Puis nous discuterons les résultats obtenus au regard des éléments retrouvés dans la littérature.
1 Première partie : Utilisation de l’oxytocine au
cours du travail spontané – revue de la
littérature
1.1 Indication de l’oxytocine au cours du travail spontané
1.1.1 L’ocytocine
L’ocytocine, dont l’étymologie vient du grec et signifie accouchement rapide, a été découverte en 1909 par le neurophysiologiste anglais Sir Henry Dale. C’est dans les années 1950 qu’elle va pouvoir être synthétisée de manière artificielle, grâce aux recherches d’un biochimiste américain, Vincent de Vignaud9,10 .
L’ocytocine est une hormone polypeptidique, synthétisée pas l’hypothalamus et sécrétée par la post-hypophyse de manière pulsatile. C’est par l’activation de son récepteur que l’oxytocine va permettre l’entrée de Ca2+ dans les cellules myométriales et ainsi déclencher la contraction du myomètre. Son activité, via la modulation du nombre de ses récepteurs, est inhibée par la progestérone et stimulée par les œstrogènes, le nombre de ses récepteurs augmentant de manière importante en fin de grossesse11.
Dès le début du travail, l’ocytocine va avoir un rétro-contrôle positif sur sa propre sécrétion. Premièrement via la stimulation de mécano-récepteurs du col de l’utérus qui vont s’activer face à la pression exercée par la présentation fœtale lors des contractions. Et également par la stimulation de la synthèse de prostaglandines, hormones favorisant également la maturation du col et la mise en place des contractions. Ainsi les contractions vont augmenter en fréquence et en intensité progressivement suivant l’élévation de la production d’oxytocine12.
Aux vues de ces propriétés, il est assez facile de comprendre l’intérêt qu’a représenté en obstétrique l’arrivée d’un analogue de cette hormone.
1.1.2 L’oxytocine : indication et modalités d’utilisation
Dans les années 1970, un analogue de synthèse de l’ocytocine est commercialisé en France : l’oxytocine. Celui-ci possède l’avantage d’avoir un délai d’action court, moins d’une minute en injection intra-veineuse, et de posséder une demi-vie courte, de 3 à 17 minutes. Les effets indésirables paraissent donc relativement faciles à maîtriser par l’arrêt de la perfusion. La réponse utérine au Syntocinon® augmente progressivement jusqu’à atteindre un plateau en 20 à 40 minutes et peut durer environ 30 minutes13.
Ses indications, retrouvées selon la commission de transparence de la Haute Autorité de Santé (HAS) sont :
-l’insuffisance des contractions utérines au début ou en cours du travail
-la chirurgie obstétricale pour l’obtention d’une bonne rétraction utérine,
-l’atonie utérine dans un contexte d’hémorragie de la délivrance4.
Dans le cadre de l’insuffisance des contractions utérines, la HAS a également publié des recommandations quant aux modalités d’administration. Elle doit être réalisée par perfusion intra-veineuse lente via une pompe à haute précision, après dilution de 5UI de Syntocinon® dans 500ml de sérum glucosé isotonique. Le titrage commence entre 1 à 4 mUI par minutes et peut être augmenté jusqu’à 20 mUI par minute4. Si
des recommandations d’utilisations plus précises ont été publiées sur l’utilisation du Syntocinon® lors du déclenchement du travail, les recommandations concernant son utilisation au cours de travail spontané restent relativement larges, notamment en ce qui concerne les modalités d’augmentation du débit14.
1.1.3 Les bénéfices et les risques
1.1.3.1 Les bénéfices
L’utilisation de l’oxytocine au cours d’un travail spontané a donc pour objectif de compenser l’insuffisance des contractions dans le but de prévenir la dystocie, celle-ci étant notamment la première cause de césarienne chez les primipares. Selon l’American Congress of Obstetricians and Gynecologists, la dystocie au cours du travail serait, directement ou indirectement, à l’origine de 60% des césariennes réalisées aux Etats-Unis en pourvoyant des utérus cicatriciels et augmentant ainsi le risque de césariennes itératives15.
En 2013 deux revues de la Cochrane sont publiées sur le sujet, une concernant l’impact du travail dirigé (amniotomie et perfusion d’oxytocine) et une seconde ne s’intéressant qu’à l’administration d’oxytocine au cours du travail16,5. La première
retrouve un léger effet protecteur de l’administration d’oxytocine sur le risque de césarienne (RR=0,87 ; IC=[0,77-0,99]), effet protecteur non retrouvé dans la seconde revue.
Les deux études s’accordent cependant sur le fait que l’administration d’oxytocine permet une réduction de la durée du travail d’environs 2 heures. Or un travail trop long présente un risque augmenté de morbidité maternelle et néonatale (infection, extraction instrumentale, hypo-anoxie périnatale, hémorragie du post-partum)15, 17.La
diminution de la durée du travail par l’oxytocine permet de penser que celle-ci aurait également un effet protecteur par rapport aux risques du travail prolongé5.
Un travail long serait également plus négativement ressenti par les patientes, qui garderaient une mauvaise expérience de leur travail et de leur accouchement18.
Bien que l’oxytocine présente des avantages certains, notamment sur la réduction de la durée du travail, elle semble également comporter des risques que nous allons détailler.
1.1.3.2 Les risques
L’oxytocine de par son action sur la contractilité utérine est aussi à risque d’entraîner une hyperactivité utérine et donc des complications pour la mère comme pour l’enfant19,20. L’hyperactivité utérine se définit surtout par une fréquence de
contractions supérieure à 5 par 10 minutes et/ou présence d’un mauvais relâchement utérin entre les contractions20,21. Une hyperactivité peut causer, par diminution de
l’irrigation placentaire et funiculaire, des risques d’hypoxie/anoxie fœtale entraînant un risque majoré d’anomalies du rythme cardiaque fœtal et donc de césariennes en urgence ou de naissances instrumentales avec toutes les complications que cela peut également entraîner pour la mère19,20. L’hyperstimulation utérine peut
également entraîner une rupture utérine ou encore une atonie secondaire avec un risque d’hémorragie du post-partum immédiat.
C’est d’ailleurs ce qu’a démontré une étude française, mettant en évidence une augmentation significative du risque d’hémorragie du postpartum sévère après une exposition trop forte et/ou prolongée à l’oxytocine pendant le travail7.
Un mémoire d’étudiante sage-femme s’est également intéressé au respect d’un protocole de prise en charge de travail dystocique en analysant parallèlement les complications maternelles et fœtales/néonatales. Différents points sont intéressants à relever : une augmentation significative de l’apparition d’anomalies du RCF a été observée après mise sous oxytocine quand l’indication n’avait pas été respectée (et également ses modalités d’utilisation), ainsi qu’une augmentation significative des hémorragies du post-partum, de la mise sous Nalador et d’un APGAR inférieur à 7 à 5 minutes de vie en cas de non-respect de la durée des paliers (durée des paliers inférieure à 20 minutes)22.
De nombreuses études relèvent en effet ces complications dues principalement à un mésusage du Syntocinon®. Dans un article publié en 2014, d’après une étude
Depuis 2007, l’ISMP (the Institute for Safe Medication Practices) a quant à lui classé l’ocytocine administrée en IV dans sa liste de médicaments à haut risque (High-alert medication), ceci du fait des complications importantes que peut amener une mauvaise utilisation de ce produit23.
Comme nous l’avons vu précédemment, l’utilisation de l’oxytocine a pour objectif de prévenir la dystocie, première cause de césarienne chez les primipares. Indication que nous allons donc essayer de mieux comprendre dans la prochaine partie.
1.1.4 La définition de la dystocie et ses limites
La dystocie, qui toucherait environs un tiers des primi-parturientes24, peut se diviser
en deux sous-catégories :
-la dystocie dynamique due à une insuffisance des contractions. Celles-ci sont en général considérées comme insuffisantes si leur fréquence est inférieure à 3 par 10 minutes et/ou une amplitude inférieure à 25mmHg au-dessus de la ligne de base.
-la dystocie mécanique, souvent due à une malposition fœtale et/ou une disproportion foeto-pelvienne.
Il reste cependant difficile d’établir une étiologie précise, ces causes étant souvent interdépendantes, mais amenant toutes deux à un arrêt de la progression du travail ou tout du moins à une évolution particulièrement lente25.
Les limites de la définition de la dystocie résident alors principalement dans la description de ce qu’est le déroulement et la durée d’un travail normal, description toujours en évolution26.
L’oxytocine a été utilisée chez 58% des femmes avec une mise en travail spontanée en France en 20101. Des taux d’utilisation importants ont également été retrouvés
dans d’autres pays, par exemple les Etats-Unis, avec un taux d’utilisation de l’oxytocine au cours du travail spontané à 47% pour les nullipares et 45% pour les multipares3. Ces taux importants peuvent également refléter des déviances quant à
la bonne utilisation de l’oxytocine, alors associée à un risque augmenté de complications materno-fœtales27.Comme nous venons de le voir, la définition du
travail dystocique, censée être l’indication de l’oxytocine au cours du travail, manque de précision. Nous allons donc essayer d’approfondir cette donnée dans le chapitre suivant et voir quels autres facteurs influents potentiels sont retrouvés dans la littérature.
1.2 Les facteurs pouvant influencer l’utilisation de
l’oxytocine au cours du travail spontané
1.2.1 Les facteurs obstétricaux
1.2.1.1 Evolution de la définition de la durée physiologique du travail
La définition de la durée physiologique du travail a varié au fil du temps, dépendant des différentes études menées et des nouveaux moyens médicamenteux et techniques, comme la péridurale et l’oxytocine entre autres.
La vision actuelle de la durée et de l’évolution d’un travail eutocique se base notamment sur les travaux menés par E. Friedman dans les années 1950, à partir de l’observation de plusieurs centaines de femmes en travail. Le travail dit normal se décomposerait selon lui en :
-une phase de latence qui correspond à l’effacement et à la dilatation du col jusqu’à 3cm. La durée moyenne de cette phase ayant été évaluée à 8-10 heures (maximum 20 heures) pour les nullipares et 5 à 6 heures pour les multipares (maximum 14 heures).
-une phase active qui correspond à la dilatation d’environ 3cm à la dilatation complète. La vitesse de dilatation minimale est alors pour les nullipares de 1,2cm/h et de 1,5cm/h pour les multipares25, 28.
vitesses énoncées par Friedman), doit rentrer dans le schéma de prise en charge active du travail. Prise en charge qui se déroule ainsi : la poche des eaux est rompue artificiellement et une heure après une perfusion d’oxytocine est débutée. Sur les 1000 primipares recrutées pour son étude, 55% ont eu besoin du recours à cette prise en charge active, ce qui est en accord avec les chiffres retrouvés par l’enquête périnatale de 201029.
Cette manière d’appréhender le travail, et de le diriger, s’est rapidement répandue et a été souvent prônée de manière systématique et précoce, davantage comme traitement préventif de la dystocie30. Certains travaux commencent cependant à
évoquer la possibilité d’accepter une vitesse d’avancement plus lente sans modification de la morbidité maternelle et néonatale26.
Ainsi une étude a été menée sur 630 primipares présentant une stagnation de la dilatation définie comme une absence de dilatation sur 2 heures ou une vitesse de dilatation inférieure à 1cm/h sur 3 heures. Ces patientes étaient randomisées en deux groupes avec un décalage dans la mise en place d’une prise en charge active du travail de 3 heures entre les deux groupes. Il n’y a pas eu de différences significatives observées entre les deux groupes sur la morbidité materno-fœtale, la seule différence significative étant la réduction de la durée du travail pour le groupe avec une prise en charge directe31. Une étude scandinave de 2016 a même retrouvé
une diminution significative des césariennes en urgence pour détresse fœtale, ainsi que du taux de pH néonatal inférieur à 7,1 en décalant l’utilisation de l’oxytocine de 4h. Seulement une augmentation significative du taux d’HPP sévère a été également notée dans le groupe recevant de l’oxytocine en décalé27.
De la même manière, de nouvelles recommandations américaines, basées sur une étude de Zhang et al. ont été publiées en 2014 3,28. Pour l’étude une banque de
données comptant 62 415 parturientes ayant accouché par voie vaginal d’un enfant en présentation céphalique et en bonne santé a été utilisée. Ces nouvelles recommandations admettent de nouveaux critères concernant le travail eutocique. Il semblerait que l’entrée en phase active puisse être déplacée à 6 centimètres et non plus à 3, ce qui autorise une vitesse de dilatation plus lente avant 6 centimètres. Des variations ont également été observées avec les vitesses émises par Friedman
pouvant être plus lente de 0,5 à 0,7cm/h pour une nullipare et 0,5 à 1,3cm/h pour une multipare en phase active. Une stagnation de la dilatation serait, elle, alors définie comme une absence de progression de la dilatation à ou au-delà de 6 centimètres pendant 4 heures à membranes rompues et avec une bonne contractilité utérine. Ce délai peut être poussé à 6 heures si une mauvaise contractilité utérine a nécessité une administration d’oxytocine 3, 28. Zhang et al. restent cependant prudents en
précisant que si une durée de stagnation de 4 heures peut être normale avant 6 cm, cette durée est probablement trop longue pour s’appliquer après 6cm 3.
La limite entre travail eutocique et dystocique continue d’évoluer, avec parfois de grandes différences comme entre la vitesse de 1cm/h de l’école de Dublin et les nouvelles recommandations américaines. Il est alors peut être plus difficile pour les professionnels de savoir quand poser l’indication d’oxytocine au cours du travail. D’autant que d’autres facteurs autres que la durée du travail semblent aussi rentrer en ligne de compte.
1.2.1.2 Autres facteurs obstétricaux
Comme nous l’avons vu précédemment les limites de la durée physiologique du travail restent floues et finalement pourraient être déterminées par la bonne tolérance materno-fœtale au déroulement du travail, de plus en plus mise en jeu au fur et à mesure que le travail se prolonge. La présence de facteurs de risque - apparition d’anomalies du rythme cardiaque fœtal, un liquide teinté, une fièvre maternelle ou un prélèvement vaginal positif au streptocoque B et une poche des eaux rompue - en début ou au cours du travail pourrait encourager une utilisation préventive de Syntocinon® pour éviter un travail trop long.
Seulement quelques mentions de ces pratiques ont été retrouvées principalement dans des études qualitatives et mémoires de sage-femme32, 33, 34.Cependant dans
1.2.2 Les facteurs non obstétricaux
Des études se sont également intéressées aux facteurs non médicaux pouvant influencer l’utilisation de l’oxytocine. Une enquête suédoise a pour cela interrogé la relation des sages-femmes à l’oxytocine de synthèse ainsi que leur ressenti par rapport à l’optimisation du travail. Ces entretiens ont mis en évidence une sorte de conflit interne chez les quinze sages-femmes interrogées. Bien que connaissant les risques de l’accélération du travail par oxytocine, elles souhaitent être perçues comme des praticiens compétents, être en accord avec l’activité de leur service ainsi qu’avec leurs collègues et faire au mieux pour leur patientes. Ce qui les pousserait parfois à administrer de l’oxytocine sans réelle indication clinique à la demande d’une patiente fatiguée qui souhaite également un travail rapide ou encore, encouragées par le cadre et la charge de travail, en citant l’une d’elles, pour que « le job soit fait »37.
Une étude française, plutôt réalisée dans une optique sociologique cette fois ; retrouve cette notion d’influence du cadre de travail dans l’utilisation de l’oxytocine. Abordant le déclenchement de convenance et le travail dirigé auprès de professionnels, médecins et sages-femmes, il ressort surtout une différence de conduite selon le niveau de la maternité. Les petites structures, n’ayant pas toujours le personnel médical nécessaire en cas de complication sur place, auraient davantage tendance à « planifier » le travail pour optimiser la sécurité autour des parturientes. D’importantes divergences d’opinions entre professionnels sur ce que devrait être un bon accouchement, tant au point de vue physique que du ressenti psychologique des patientes, ressortent de cette étude. Ces différences d’opinions ont alors un impact sur la gestion des risques inhérents à un accouchement et donc les différentes interventions durant le travail34.
L’utilisation de l’oxytocine au cours du travail spontané est aujourd’hui une pratique obstétricale courante en France1 mais aussi à l’étranger. Cependant son emploi
reste peu encadré malgré les risques qu’une mauvaise utilisation de ce produit peut entraîner, et ce même alors que des protocoles ont été mis en place dans certains services. Nous allons donc essayer dans les parties suivantes de mieux appréhender quelle utilisation en est faite par les sages-femmes françaises et quels facteurs sont pris en considération.
2 Seconde partie : Matériel et méthode
2.1 Objectifs et hypothèses
L’objectif principal de l’étude était de décrire les indications d’utilisation de l’oxytocine par les sages-femmes et l’objectif secondaire de comprendre quels facteurs pouvaient les influencer.
La perspective de cette étude était de mieux comprendre, aux vues des risques que peut entraîner l’utilisation de l’oxytocine pour la mère comme pour l’enfant, l’usage important qui en est fait au cours du travail (58% des femmes étant rentrées en travail spontanément en 2010)1.
Nous avons donc formulé deux hypothèses :
-il existe des variations du moment d’utilisation de l’oxytocine face à un ralentissement de la vitesse de dilatation cervicale,
-la suspicion d’une hypoxie fœtale peut être, pour certaines sages-femmes, une indication à l’utilisation d’oxytocine en dehors d’un contexte de ralentissement du travail.
2.2 Description de l’étude
2.2.1 Type d’étude, participants et dispositif de recherche
L’étude menée était une étude transversale descriptive multicentrique, s’appuyant sur un questionnaire numérique.
Ce questionnaire numérique a été créé via GoogleForms® (présenté en annexe). Le questionnaire se décomposait en plusieurs parties portant sur
- deux vignettes cliniques avec deux partogrammes (présentés en annexes) défilant au fur et à mesure tant que la sage-femme n’utilisait pas d’oxytocine. Le défilé du partogramme s’arrêtait à partir du moment où elle décidait d’utiliser de l’oxytocine. Il n’y avait pas de retour en arrière possible. Ces partogrammes ont été créés pour l’étude, dans le but d’étudier le moment où était utilisée l’oxytocine. Le premier partogramme reposait sur l’appréciation de la durée du travail physiologique et de la tolérance au ralentissement voire à la stagnation de la dilatation pour tester la première hypothèse. Le deuxième partogramme reposait sur une suspicion d’altération de la tolérance fœtale au travail sans notion de ralentissement de la vitesse de dilatation, pour tester la deuxième hypothèse.
-les possibles facteurs influents ainsi que la fréquence d’utilisation de l’oxytocine au cours d’un travail spontané.
Le choix de l’utilisation de vignettes cliniques reposait sur l’intérêt de pouvoir recueillir la réaction des sages-femmes face à une même situation. Cette méthode d’étude et d’évaluation des pratiques professionnelles a été validée en 2000 par Peabody et al suite à une comparaison avec l’attitude tenue devant un patient standardisé, qui est une méthode de référence38. De plus, facile à mettre en place et à diffuser, elle
paraissait donc une méthode de choix pour la réalisation de l’étude.
2.2.2 Participants et déroulement de l’étude
Le questionnaire et a été diffusé via internet grâce à des listes de mails (notamment anciens étudiants sages-femmes, liste de diffusion par des cadres sages-femmes d’Ile de France), en demandant de diffuser également à leur collègues et amis concernés utilisant ainsi l’effet « boule de neige ». Il s’adressait uniquement à des sages-femmes hospitalières sans autres critère d’exclusion ou d’inclusion.
2.2.3 Variables retenues
Les critères retenus pour répondre aux objectifs ont été :
- les variables descriptives pour l’analyse de la population (niveau de la maternité, nombre d’accouchements annuel de la maternité, nombre d’années d’expérience)
- les heures où les sages-femmes décidaient d’utiliser de l’oxytocine, si elles en utilisaient, pour les deux partogrammes, permettant de voir si cette décision était homogène entre les sages-femmes ou s’il existait des variations.
- des variables portant plus sur la perception que les sages-femmes avaient du travail dystocique et de l’utilisation de l’oxytocine au cours du travail spontané :
-définition personnelle du travail dystocique
-les facteurs non obstétricaux pouvant, selon elles, influencer l’utilisation de l’oxytocine (un service surchargé, le manque d’expérience, le chef de garde, le travail de nuit, l’avis de la patiente, autres…). Ces facteurs proposés aux sages-femmes l’ont été sur la base de facteurs déjà nommés dans la littérature par des enquêtes qualitatives, en laissant la possibilité aux sages-femmes d’en nommer d’autres.
- le pourcentage de travails spontanés au cours desquels était utilisée l’oxytocine d’après elles.
2.2.4 Stratégie d’analyse
L’analyse des résultats a été faite via le logiciel Excel®. Les variables quantitatives ont été décrites par leurs moyenne, écart type et médiane. Les variables qualitatives ont été décrites par la proportion et le pourcentage.
Concernant l’analyse des réponses à la question ouverte portant sur la définition personnelle du travail dystocique, une analyse par mots-clés a été réalisée.
2.2.5 Considérations éthiques et obligations réglementaires
Le questionnaire étant totalement anonyme et les partogrammes n’étant pas ceux de patientes ayant existé, il n’a pas été nécessaire de faire de démarche auprès d’un organisme particulier. Les sages-femmes étaient libres de ne pas participer.
3 Troisième partie : Résultats
3.1 Présentation de la population
3.1.1 En fonction du niveau de maternité et du nombre
d’accouchement
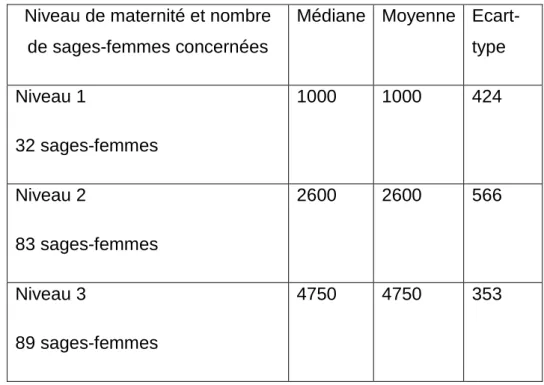
204 sages-femmes ont répondu au questionnaire. La répartition en fonction de leur lieu de travail (niveau de la maternité) et du nombre d’accouchements annuel est décrite dans le tableau 1 ci-dessous :
Niveau de maternité et nombre de sages-femmes concernées
Médiane Moyenne Ecart-type Niveau 1 32 sages-femmes 1000 1000 424 Niveau 2 83 sages-femmes 2600 2600 566 Niveau 3 89 sages-femmes 4750 4750 353
Tableau 1 : Répartition des sages-femmes et nombre d’accouchements annuel en fonction du niveau de maternité
3.1.2 En fonction de l’expérience
L’expérience des sages-femmes a été arbitrairement décomposée en 3 catégories : inférieure à 5 ans, entre 5 et 10 ans et supérieure à 10 ans. Voici le graphique décrivant la répartition des sages-femmes en fonction de leur expérience :
50,5% 103 25,5% 52 24% 49
Répartition des sages-femmes en
fonction de l'expérience
Moins de 5 ans Entre 5 et 10 ans Plus de 10 ans
Figure 1 : Répartition des sages-femmes en fonction de l’expérience
3.1.3 En fonction du travail de jour et de nuit
Il a également été demandé aux sages-femmes si elles travaillaient davantage de nuit ou de jour.
Il en est ressorti que 66,2% (135 sages-femmes) travaillaient équitablement de jour et de nuit, que 20,1%( soit 41 sages-femmes) travaillaient davantage de jour et 13,7% (soit 28 sages-femmes) travaillaient davantage de nuit.
3.2 Principaux résultats
3.2.1 Pose de l’indication d’oxytocine face à un ralentissement de la
vitesse de dilatation
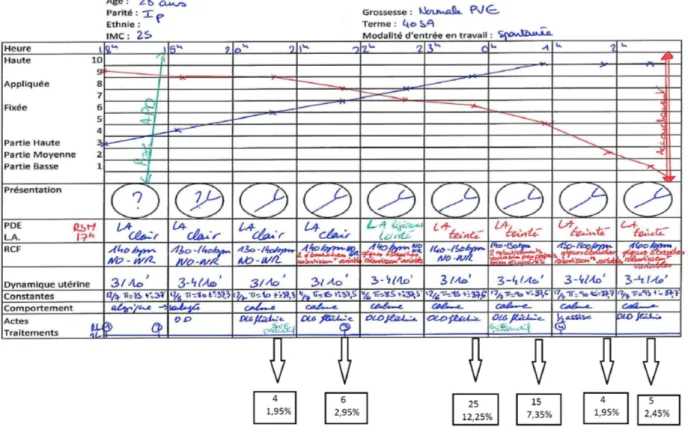
Voici sur la figure N°1 ci-dessous, le partogramme proposé aux sages-femmes et la répartition de leur utilisation de l’oxytocine en fonction du moment de début
Figure 2 : Partogramme n°1 et répartition de l’utilisation de l’oxytocine
En tout 46 femmes n’ont pas utilisé d’oxytocine, soit 22,55% et 158 sages-femmes ont utilisé de l’oxytocine, soit 77,45%.
3.2.2 Pose de l’indication d’oxytocine face à une suspicion
d’altération du bien-être fœtal sans ralentissement de la
dilatation
Voici la figure 2 qui présente le partogramme présenté aux sages-femmes et la répartition de leur utilisation de l’oxytocine en fonction du moment de début d’utilisation (nombre de sages-femmes et pourcentage correspondant par rapport à l’effectif total) :
Figure 3 : Partogramme 2 et répartition de l’utilisation de l’oxytocine.
En tout 145 sages-femmes n’ont pas utilisé d’oxytocine, soit 71,08% et 59 en ont utilisé, soit 28,92%.
3.3 Résultats secondaires
3.3.1 Définition du travail dystocique
Il a été demandé aux sages-femmes leur définition du travail dystocique. Cette question étant une question ouverte, nous avons décidé pour faciliter l’interprétation des réponses, de se baser sur les mots-clés/concepts retrouvés. Plusieurs mots-clés ont pu être utilisés dans une seule réponse.
-35 sages-femmes ont parlé d’un travail long ou disharmonieux,
-21 sages-femmes l’ont défini comme un travail nécessitant une intervention médicale,
-12 sages-femmes l’ont caractérisé par la présence d’anomalies/pathologies influençant le déroulement du travail.
3.3.1.2 Stagnation, vitesse de dilatation et anomalies de la présentation
a. Stagnation
Le mot de « stagnation » a été employé dans 90 réponses avec plus ou moins de détails pour définir le travail dystocique, ainsi :
-45 sages-femmes ont employé le terme de « stagnation » seul,
-24 sages-femmes ont parlé de stagnation malgré une contractilité utérine satisfaisante,
-16 sages-femmes ont précisé une durée de stagnation pour définir le travail dystocique :
-13 sages-femmes définissaient le travail dystocique par la présence d’une stagnation de plus de 2 heures,
-2 sages-femmes parlaient elles de travail dystocique après 3 heures de stagnation,
-1 sage-femme le définissait par une stagnation de plus de 4 à 6 heures,
-5 sages-femmes ont précisé qu’elles ne parlaient de travail dystocique qu’en cas de stagnation en phase active du travail.
-18 sages-femmes ont également parlé de défaut d’engagement en plus de la stagnation de la dilatation.
b. Vitesse de dilatation
Le travail dystocique a également été défini par 14 sages-femmes comme correspondant à une vitesse de dilation inférieure à 1cm par heure.
c. Origines de la stagnation
Le problème du travail dystocique a été abordé par ses origines dynamiques ou mécaniques par 31 sages-femmes :
-l’hypocinésie de fréquence et/ou d’intensité a été citée par 13 sages-femmes
-les problèmes liés à la présentation fœtale (et notamment la confrontation au bassin maternel) ont été cités par 18 sages-femmes.
3.3.1.3 Altération de la tolérance fœtale au travail
L’altération de la tolérance fœtale au travail, notamment par l’apparition d’anomalies du rythme cardiaque fœtal et d’un liquide teinté, a été mentionnée dans la définition du travail dystocique par 21 sages-femmes.
3.3.2 Facteurs non obstétricaux intervenant dans l’utilisation de
l’oxytocine selon les sages-femmes
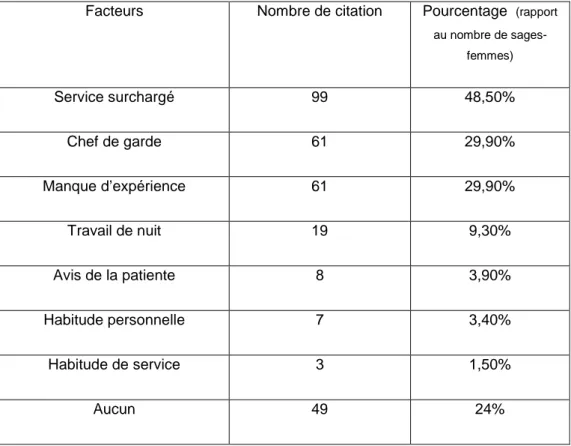
Nous avions demandé aux sages-femmes, dans une question à choix multiples, quels facteurs (non obstétricaux) pouvaient, selon elles, influencer l’utilisation de l’oxytocine.
Facteurs Nombre de citation Pourcentage (rapport au nombre de sages-femmes) Service surchargé 99 48,50% Chef de garde 61 29,90% Manque d’expérience 61 29,90% Travail de nuit 19 9,30% Avis de la patiente 8 3,90% Habitude personnelle 7 3,40% Habitude de service 3 1,50% Aucun 49 24%
Tableau 2: Facteurs influençant l’utilisation de l’oxytocine selon les sages-femmes
3.3.3 Perception de la fréquence d’utilisation de l’oxytocine au
cours du travail spontané par les sages-femmes
Il a également été demandé aux sages-femmes ce qu’elles pensaient de la fréquence de l’utilisation de l’oxytocine au cours du travail spontané. Les réponses se répartissaient ainsi :
-43 sages-femmes pensaient que l’oxytocine est utilisée dans environs 25% des cas,
-107 pensaient qu’elle est utilisée dans environs 50% des cas,
4 Troisième partie : Discussion
4.1 Discussion des résultats
4.1.1 Existence d’une variation de la définition du travail dystocique
entre les sages-femmes…
Nous avions vu au cours de la première partie que la description du travail dystocique était encore en évolution, rendant difficile une définition claire. Cela s’est également ressenti dans les réponses des sages-femmes concernant leur définition du travail dystocique.
En effet 46 % d’entre elles ont utilisé des termes très généraux pour le définir tels qu’un travail « non physiologique », « disharmonieux », « long » ou encore « nécessitant une intervention médicale ». Pourtant dans ces termes se retrouvent deux idées importantes rentrant dans les caractéristiques du travail dystocique, l’idée d’un travail long et celle de la « nécessité d’une intervention médicale ».
Ceci rappelle d’abords la prise en charge active du travail recommandée par K. O’Driscoll pour une vitesse de dilatation inférieure à 1cm/h29. Ce seuil de référence
ayant été cité explicitement par 14 sages-femmes dans leur définition du travail dystocique.
Le mot « stagnation », mot-clé le plus retrouvé dans les définitions données (cité 90 fois), n’a, lui, majoritairement pas été associée à une notion de durée. Pourtant il peut également se rapprocher de la règle du 1 cm/h, vitesse en dessous de laquelle
Quelques sages-femmes (16 sur 90) ont associé une notion de durée à la stagnation. La majorité d’entre elles (13 sur 16) se basant sur une stagnation d’au moins 2 heures, seuil longtemps et encore souvent retenu comme indication d’une césarienne pour stagnation. Mais finalement un tout petit nombre - 3 sages-femmes- ont évoqué une durée plus longue et se rapprochant davantage des dernières recommandations américaines28 (stagnation supérieure à 3 heures pour 2 d’entre
elles et entre 4 et 6 heures pour une autre).
Si 31 sages-femmes se sont, elles, référées aux causes de la dystocie en mentionnant son origine dynamique (défaut de contractilité) et son origine mécanique (mauvaise présentation fœtale et/ou disproportion fœto-pelvienne), 24 sages-femmes n’ont, elles, parlé travail dystocique qu’en cas de stagnation avec une contractilité satisfaisante. Cette notion de contractilité satisfaisante est d’autant plus importante qu’un défaut de contraction peut être a priori corrigé par la direction du travail. Elle se retrouve d’ailleurs également dans les recommandations américaines, le délai possible d’expectative avant de parler d’arrêt du travail pouvant passer de 4 à 6 heures en fonction de la contractilité.
18 sages-femmes avaient parlé de défaut d’engagement en plus de la stagnation. Selon l’ACOG si le délai nécessaire pour parler d’arrêt du travail doit être abordé en fonction d’une contractilité satisfaisante ou non, celui pour parler de défaut d’engagement doit être défini surtout en fonction de la parité de la patiente, de la présence d’une analgésie péridurale28.
L’altération de la tolérance fœtale au travail a été citée par 21 sages-femmes comme faisant partie de la définition du travail dystocique. Cette notion est à regrouper avec les idées générales citées plus haut de travail non physiologique, présentant des anomalies/pathologies, ou encore nécessitant une intervention médicale. Elle est d’ailleurs, au final, à la base des travaux s’intéressant à la durée physiologique du travail, qui essayent majoritairement de définir cette dernière en fonction aux taux de complications survenues chez la mère ou le nouveau-né.
Après avoir vu ce que pouvait regrouper dans l’esprit des sages-femmes la notion de travail dystocique, nous allons discuter de comment ces idées/concepts ressortent dans leur utilisation de l’oxytocine.
4.1.2 … Entraînant des variations dans l’utilisation de l’oxytocine au
cours du travail spontané
4.1.2.1 Face à un ralentissement de la vitesse de dilatation
Le partogramme n°1 permettait d’étudier l’attitude des sages-femmes et leur décision d’utiliser ou non de l’oxytocine face à un ralentissement de la vitesse de dilatation (en prenant comme norme une vitesse de dilatation de 1cm/h), en l’absence de retentissement fœtal ou maternel.
Les résultats ont alors pu être classés en deux grandes catégories, la grande partie, soit 77,45%, des sages-femmes (soit 158) utilisant de l’oxytocine et 22,55% des sages-femmes (soit 46) n’en utilisant pas.
A l’intérieur de la catégorie des sages-femmes utilisant de l’oxytocine il existe finalement peu de variations. En effet la très grande majorité - 89,24% des sages-femmes (soit 141 sur 158) - commençait à l’utiliser à 22h30, c’est-à-dire après 1 heure de stagnation de la dilatation à 7 cm. Les autres sages-femmes l’utilisant surtout pour aider à la descente de la présentation fœtale (à 21h30 par 8 sages-femmes, 0h30 par 6 sages-femmes et à 3h30 par 1 sage-femme) quand celle-ci semble stagner ou pour favoriser l’engagement. Une sage-femme l’ayant utilisé après un deuxième épisode de stagnation à 1h30 et une sage-femme pour l’optimisation des efforts expulsifs à 4h30.
Comme nous l’avions remarqué plus haut cette utilisation majoritaire de l’oxytocine correspond à la définition que beaucoup de sages-femmes ont donné du travail dystocique, c’est-à-dire un travail présentant une stagnation de la dilatation.
Cette utilisation de l’oxytocine rejoint les recommandations de prise en charge active du travail dans le but de prévenir la césarienne pour dystocie29 (et dont l’efficacité a
au 95ème percentile) et ce sans entraîner de complication materno-fœtales. Dencker et al . n’ont pas observé de différences significatives dans les taux de complications post-natales chez la mère et le nouveau-né en retardant l’administration d’oxytocine de 3 heures33. Ceci peut donc expliquer qu’un peu plus de 20% des sages-femmes
de l’étude aient plutôt décidé de laisser se dérouler le travail sans utiliser de l’oxytocine.
Dans le cas du partogramme 1, l’indication de l’oxytocine était donc discutable. Elle permet d’un côté, en réduisant la durée du travail, de prévenir les complications d’un travail prolongé ainsi que de limiter la fatigue maternelle et d’améliorer le confort de la parturiente, comme nous l’avons vu dans l’introduction.
Mais d’un autre côté, son utilisation peut également entraîner des complications, d’autant moins acceptables que cette utilisation est purement préventive. En effet une utilisation préventive systématique peut augmenter les risques de mauvaise utilisation (dose trop élevée, augmentation trop rapide, etc.) et donc de complications dues à l’oxytocine6.
Ainsi il reste difficile de dire quelle conduite est la plus adaptée, la décision résidant comme pour toute autre intervention médicale dans la balance bénéfice-risque. Et, pour la majorité des sages-femmes de l’étude, le bénéfice allait majoritairement à l’utilisation de l’oxytocine et à la prévention d’un travail prolongé.
4.1.2.2 Face à une suspicion d’altération du bien-être fœtal
Le partogramme n°2 permettait d’étudier l’attitude des sages-femmes et leur utilisation ou non d’oxytocine face à des signes d’altération de la tolérance fœtale au travail, traduit dans ce cas par l’apparition d’un liquide amniotique teinté ainsi que des anomalies du RCF.
Nous avons pu, pour ce cas également, séparer la réaction des sages-femmes en deux grands groupes, la majorité, 71,10%, n’utilisant pas d’oxytocine (soit 145 sages-femmes) et 28,9% en utilisant (soit 59 sages-sages-femmes).
Il n’existe pas à notre connaissance de recommandation quant à l’indication d’oxytocine en cas de liquide teinté ou d’anomalies du RCF. Cependant pour 21
sages-femmes ces facteurs rentraient explicitement dans leur définition du travail dystocique. Et de manière plus générale un grand nombre de sages-femmes ont décrit le travail dystocique comme caractérisé par l’apparition d’anomalies et la non-physiologie, ce qui peut également s’appliquer au travail du partogramme n°2.
Dans ce cas aussi l’utilisation de l’oxytocine était discutable. D’un côté l’apparition d’anomalies du RCF est un facteur de risque d’acidose néonatale si le travail se prolonge. Et l’utilisation d’oxytocine pourrait alors permettre, en accélérant le travail de diminuer ce risque. D’un autre côté, les anomalies du RCF et le liquide teinté sont des signes d’altération du bien-être fœtal, altération pouvant également être amplifiée par l’accélération du travail, l’utilisation d’oxytocine étant un possible facteur aggravant des anomalies du RCF, notamment par l’intensification des contractions et le risque d’hypertonie19.
Dans le cas du partogrammes n°2, le travail avançait de manière régulière, sans stagnation de la dilatation ou difficulté d’engagement et les anomalies du RCF signalées étaient principalement à type d’ébauches de ralentissements variables. Le risque que le travail du partogramme 2 se prolonge était donc faible, quant aux signes d’altération du RCF, ils représentaient un faible risque d’acidose39.
Comme pour le cas du partogramme n°1 il n’est pas aisé d’établir quelle conduite à tenir est la plus adaptée, l’appréciation des anomalies du RCF étant en plus rendues difficiles sans la visualisation du tracé.
Cette difficulté se ressent davantage dans les résultats que pour le partogramme n°1, les conduites tenues étant plus variées. En effet dans le cas du partogramme n°2 quasiment 30% des sages-femmes décident d’utiliser de l’oxytocine et cette utilisation se fait à des moments plus variés au cours du travail. Si une grande partie commence à l’utiliser au moment où le liquide teinté vient s’ajouter aux anomalies du
La grande majorité des sages-femmes juge tout de même plus bénéfique de laisser se dérouler le travail sans oxytocine plutôt que de risquer d’aggraver la situation alors que les risques de complication restent faibles.
Nous avons donc mis en évidence, à travers ces deux partogrammes, des variations de pratique d’utilisation de l’oxytocine au cours du travail spontané. Face au premier partogramme, les variations étaient davantage entre utiliser ou non de l’oxytocine. Face au second partogramme, la différence entre les groupes utilisant et n’utilisant pas d’oxytocine était plus marquée, mais, de plus, dans le groupe utilisant de l’oxytocine, les moments d’utilisation étaient également plus variés. Ces différences peuvent probablement en partie être expliquées par les variations retrouvées dans les définitions du travail dystocique données par les sages-femmes. Nous allons maintenant revenir sur d’autres facteurs pouvant également influencer leur décision.
4.1.3 Existence d’autres facteurs pouvant influencer l’utilisation de
l’oxytocine…
Nous avions retrouvé dans la littérature, principalement des études qualitatives portant sur peu de participants, des mentions faites de facteurs inhérents à l’organisation du service ou aux sages-femmes pouvant influencer leur utilisation de l’oxytocine. Nous avons donc souhaité voir à une plus grande échelle si ces facteurs étaient également cités par les sages-femmes de notre échantillon.
Dans quasiment un quart des cas (24%), les sages-femmes ne citaient aucun de ces facteurs.
Le facteur le plus cité était « un service surchargé » (cité par 48,50% des sages-femmes). Cette idée « d’accélérer le travail pour libérer des salles » avait également été retrouvée dans une étude suédoise, permettant par la même occasion à la sage-femme d’avoir la sensation de faire quelque chose pour sa patiente bien qu’elle ne soit pas en capacité de rester à ses côtés aussi longtemps qu’elle le souhaiterait37.
Viennent ensuite à égalité (cité par quasiment 30% des sages-femmes) le manque d’expérience et l’influence du chef de garde. Concernant le manque d’expérience, il avait également été abordé dans l’étude M. Ekelin et al. et s’expliquerait par le fait
que les jeunes sages-femmes sont plus sensibles aux pressions qu’elles peuvent percevoir du reste de l’équipe et voudraient davantage faire preuve d’efficacité en montrant que le travail de leur patiente avance37. L’influence du chef de garde est
retrouvée dans l’étude précédente mais également dans une étude sociologique française menée auprès de sages-femmes et de médecins. En arrière-plan se retrouve la question de la limite entre travail eutocique, qui est le domaine de la sage-femme, et le travail dystocique qui nécessiterait l’intervention du médecin ainsi que l’organisation des soins en cas de complications notamment dans les petites structures où les équipes sont restreintes la nuit (pédiatre d’astreinte, anesthésiste attaché à plusieurs services)34.
Le « travail de nuit » était d’ailleurs un des facteurs cités par les sages-femmes mais dans une proportion plus faible que les précédents (9,30%). L’influence de ce facteur avait déjà été clairement exprimé par une sage-femme dans l’étude de D. Carricaburu : « Mais des fois, tu le fais alors que tu n’as pas la nécessité de le faire parce que tu es pressée, la nuit, des fois, tu as envie que ça aille vite, c’est comme ça... »34.
A des proportions moindre étaient cités « l’avis de la patiente » (cité par 8 sages-femmes), les « habitudes personnelles » (cité par 7 sages-femmes) et enfin les « habitudes du service » (cité par 3 sages-femmes). Le faible nombre de citations concernant l’avis de la patiente peut paraître surprenant. Notamment car les sages-femmes de l’étude de M. Ekelin mettaient en avant l’utilisation de l’oxytocine notamment pour limiter la fatigue de la patiente face à un travail lent et améliorer ainsi le vécu de son accouchement37.
Ces facteurs, plus ou moins dépendants de l’environnement de travail, associés aux différentes définitions du travail dystocique permettraient d’expliquer les variations d’utilisation de l’oxytocine mais également la perception que les sages-femmes ont
4.1.4 … Pouvant entraîner des différences entre les sages-femmes
dans leur perception de la fréquence d’utilisation de
l’oxytocine
En effet, nous avions également demandé aux sages-femmes quelle était, selon elles, la fréquence d’utilisation de l’oxytocine au cours du travail spontané. Là encore il existait de grandes variations. La majorité (52,50%) l’estimait à environ 50% des cas - chiffre correspondant à peu près à l’estimation de l’enquête nationale périnatale. Mais si 21% des sages-femmes l’estimaient à environs 25% des cas, plus de 25% la pensaient utilisée dans environs 75% des cas. Bien que ce dernier chiffre ne reflète pas forcément l’utilisation personnelle des sages-femmes l’ayant coché, il est cependant important à prendre en compte. Car bien qu’il existe en effet des variations dans la définition du travail dystocique, celles-ci ne semblent pas suffire à expliquer un tel pourcentage. Les facteurs externes cités précédemment par les sages-femmes doivent alors prendre une place non négligeable dans les décisions des sages-femmes au moment d’utiliser de l’oxytocine.
4.2 Discussion des points forts et des points faibles de
l’étude
4.2.1 Points forts
Le premier point fort de l’étude était de pouvoir - grâce à la méthode des vignettes cliniques - connaître la réaction des participants face à une même situation. Ce premier point était renforcé par le nombre de participants assez important pour commencer à avoir une idée des différents critères d’utilisation ou non de l’oxytocine au cours du travail spontané.
4.2.2 Limites et biais
Il existait cependant des biais dans la population étudiée. En effet une question portait sur l’expérience de la sage-femme, il n’était pas demandé de spécifier l’expérience en salle de naissance, ni à quelle fréquence elle y travaillait (plein temps, mi-temps salle de naissance/suites de couches, gardes ponctuelles).
Une autre limite de l’étude est qu’en passant pas une situation fictive, les sages-femmes étaient privées de leur sens clinique, qui est important dans le ressenti de l’avancée du travail par l’appréciation de l’intensité des contractions et de la sollicitation de la présentation fœtale. Privées de ces notions, la conduite des sages-femmes a donc pu être influencée dans un sens ou dans l’autre. Il en va de même pour l’appréciation des anomalies du RCF rendue plus difficile sans la visualisation du tracé.
La probIématique de ce mémoire portant sur l’utilisation de l’oxytocine, il avait été décidé pour simplifier l’analyse des résultats de ne pas traiter de l’amniotomie. Or celle-ci - première étape du travail dirigé - peut également influencer l’utilisation ultérieure d’oxytocine au cours du travail.
Enfin concernant l’étude de l’utilisation de l’oxytocine au cours du travail spontané en dehors des situations de ralentissement de la dilatation, il a seulement été étudié l’apparition d’un liquide teinté et d’anomalies du RCF. D’autres situations pourraient également influencer l’utilisation d’oxytocine, comme l’apparition d’une fièvre maternelle, ou encore un utérus cicatriciel.
4.3 Implications et perspectives
4.3.1 Importance de publier des recommandations sur l’utilisation
de l’oxytocine
Nous avons vu que de nouvelles études commençaient à démontrer qu’une vitesse de dilatation plus lente que celle émises par les docteurs Friedman et O’Driscoll étaient acceptables. Les résultats de l’étude ont montré que la règle du 1cm/heure restait largement appliquée par les sages-femmes, entraînant alors une possible sur-utilisation de l’oxytocine, augmentant également les risques de mésusage et donc de
en compte les nouvelles définitions du travail eutocique, pour uniformiser les pratiques. Aux vues de l’utilisation importante qui en est faite de l’oxytocine, la poursuite des études pour approfondir les complications et effets secondaires pouvant y être liés est bien sûr nécessaire.
4.3.2 Amélioration de la reconnaissance de l’influence de facteurs
externes sur l’utilisation de l’oxytocine
Une étudiante sage-femme avait déjà démontré dans son mémoire que le travail de nuit augmentait le risque de mésusage de l’oxytocine (non-respect des paliers d’augmentation de l’oxytocine significativement augmenté lors du travail de nuit)41. Il
serait également intéressant de voir dans quelle proportion les autres facteurs cités par les sages-femmes influencent leur utilisation et comment en limiter l’effet.
Conclusion
L’utilisation de l’oxytocine au cours du travail spontané est une pratique largement répandue en obstétrique en France mais également à l’étranger. Son indication au cours du travail est la dystocie. Seulement la durée du travail eutocique restant difficile à définir, la dystocie l’est donc également.
La règle suivie par les sages-femmes reste apparemment majoritairement celle d’une vitesse de dilatation devant être supérieure ou égale à 1 cm/heure. Les bénéfices et les risques d’une telle pratique restent pourtant à réévaluer à la lumière des nouvelles études portant sur la durée du travail physiologique et des risques liés à l’oxytocine.
De plus, pour certaines sages-femmes, les complications telles que les anomalies du RCF ou un liquide teinté même en dehors de ralentissement de la dilatation semblent rentrer dans la définition du travail dystocique et ainsi justifier de l’utilisation de l’oxytocine. Dans notre étude quasiment 30% des sages-femmes l’utilisaient dans un tel contexte, hors à notre connaissance peu d’études se sont encore penchées sur cette utilisation.
Ces variations d’utilisation seraient amplifiées par l’influence de facteurs non obstétricaux tels qu’une surcharge de travail, le manque d’expérience ou encore le travail de nuit. Ceci augmentant encore davantage le risque de mésusage et donc de complications de l’oxytocine. L’influence de ces facteurs mérite d’être approfondie.
La publication de recommandations intégrant les nouvelles définitions du travail physiologique reste donc importante pour uniformiser les pratiques et permettre aux
Bibliographie
1. B. Blondel, M. Kermarrec. Enquête Nationale Périnatale 2010. Les naissances et leur évolution depuis 2003. INSERM-U.953 2011
2. A. Petersen et al. The timing of intervention during labour: descriptive results of a longitudinal study. Midwifery 27 (2011) 267-273
3. J. Zhang et al. Contemporary patterns of spontaneous labor with normal neonatal outcomes. Obstetrics and Gynecology. 116 (2010) 1281-1287
4. Haute Autorité de Santé-Syntocinon, Commission de la transparence, avis du 22 juillet 2009. Disponible sur : http://www.has-sante.fr/portail/jcms/c_834962/fr/syntocinon (consulté le 25/05/2015
5. GJ Bugg et al. Oxytocin versus no treatment or delayed treatment for slow progress in the first stage of spontaneous labour. Cochrane database Syst. Rev. issue 6 (2013)
6. S. Bernitz et al. Oxytocin & dystocia as risk factors for adverse birth outcomes: a cohort of low-risk nulliparous women. Midwifery 30(2014) 364-370
7. J. Belghiti et al. Oxytocin during labour and risk of severe postpartum haemorrhage : a population-based, cohort-nested case-control study. BMJ Open 2011
8. Legifrance.gouv (site consulté le 26/05/2015)
http://www.legifrance.gouv.fr/affichTexte.do;jsessionid=0ACDB0771DB5E29A5F8147 492BC5C8AD.tpdila11v_1?cidTexte=JORFTEXT000000615772&categorieLien=id
9. http://www.cnrtl.fr/etymologie/ocytocine (consulté le 10/11/2015 à 12h)
10. C. E. C. den Hertog et al. History of use of oxytocics. European Journal of Obstetrics & Gynecology and Reproductive Biology. 94 (2001) 8-12.
11. Ganong WF, Jobin M. Physiologie médicale. Bruxelles: De Boeck (2005) p233
12. Sherwood L. Physiologie humaine. Bruxelles: De Boeck (2006) p622
13. http://document-rcp.vidal.fr/5e/f4db697d4e394c74b28b1c702134f55e.pdf, site consulté le 17/01/2016 à 15h30
14. HAS. Synthèse des recommandations professionnelles. Déclenchement artificiel du travail à partir de 37 semaines d’aménorrhée. Avril 2008
15. ACOG Practice bulletin. Dystocia and augmentation of labour. Number 49, 2003
16. Wei S. and al. Early amniotomy and early oxytocin for prevention of, or therapy for, delay in first stage spontaneous labour compared with routine care. Cochrane Database of Syst. Rev. Issue 8 (2013)
17. Harper L.M. and al.Defining an abnormal first stage of labor based on maternal and neonatal outcomes. American Journal of Obstetrics and Gynecology. Vol. 210 Issue 6 (2013) 536.e1-e7
18. Nysted and al. The negative birth experience of prolonged labour. Journal of clinical nursing. 14(2005) 579-586
19. E.Verspyck et al. Pratiques obstétricales associées aux anomalies du rythme cardiaque fœtal pendant le travail et mesure correctives à employer en cas d’anomalies du rythme cardiaque fœtal pendant le travail. Journal de Gynécologie Obstétrique et Biologie de la reproduction. 37S(2008) S56-S64