HAL Id: dumas-01911371
https://dumas.ccsd.cnrs.fr/dumas-01911371
Submitted on 2 Nov 2018
HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Évaluation des facteurs pronostiques en fonction de la
prise en charge délivrée chez les patients porteurs d’une
insuffisance cardiaque à fraction d’éjection réduite
Maxime Faure
To cite this version:
Maxime Faure. Évaluation des facteurs pronostiques en fonction de la prise en charge délivrée chez les patients porteurs d’une insuffisance cardiaque à fraction d’éjection réduite. Médecine humaine et pathologie. 2018. �dumas-01911371�
UNIVERSITE DE BORDEAUX U.F.R. DES SCIENCES MEDICALES
Année 2018 Thèse n°3191
Thèse pour l’obtention du
DIPLOME D’ETAT DE DOCTEUR EN MEDECINE
Présentée et soutenue publiquement Le 23/10/2018 par
Maxime FAURE
Né le 06 janvier 1990 à Château-Thierry (02)
Evaluation des facteurs pronostiques en fonction de la prise en charge délivrée chez
les patients porteurs d’une insuffisance cardiaque à fraction d’éjection réduite.
Directeur de thèse
Monsieur le Docteur François PICARD
Rapporteur de thèse
Monsieur le Professeur Laurent BARANDON
Membres du jury
Monsieur le Professeur Pierre DOMINGUES-DOS-SANTOS Président
Monsieur le Professeur Hervé DOUARD Juge
Monsieur le Professeur Stéphane LAFITTE Juge
Madame le Docteur Claire LOIZEAU Juge
1 UNIVERSITE DE BORDEAUX
U.F.R. DES SCIENCES MEDICALES
Année 2018 Thèse n°3191
Thèse pour l’obtention du
DIPLOME D’ETAT DE DOCTEUR EN MEDECINE
Présentée et soutenue publiquement Le 23/10/2018 par
Maxime FAURE
Né le 06 janvier 1990 à Château-Thierry (02)
Evaluation des facteurs pronostiques en fonction de la prise en charge délivrée chez
les patients porteurs d’une insuffisance cardiaque à fraction d’éjection réduite.
Directeur de thèse
Monsieur le Docteur François PICARD
Rapporteur de thèse
Monsieur le Professeur Laurent BARANDON
Membres du jury
Monsieur le Professeur Pierre DOMINGUES-DOS-SANTOS Président
Monsieur le Professeur Hervé DOUARD Juge
Monsieur le Professeur Stéphane LAFITTE Juge
Madame le Docteur Claire LOIZEAU Juge
2
Remerciements
Aux membres du jury
Au Président du jury, Monsieur le Professeur Pierre DOMINGUES DOS SANTOS,
Vous m’avez fait l’honneur de présider cette thèse et je vous en suis très reconnaissant. Je vous remercie pour votre accompagnement sans faille tout au long de ces cinq dernières années. J’ai toujours apprécié vos visites du mercredi matin, votre rigueur sémantique et vos rappels de physiologie cardiovasculaire. Merci également de m’avoir guidé dans la découverte de la recherche fondamentale lors de mon Master 2 au sein de l’équipe que vous dirigez. Veuillez trouver, au travers de cette thèse, tout mon respect et ma gratitude à votre égard.
A mon Directeur de thèse, Monsieur le Docteur François PICARD,
Je te remercie de m’avoir confié ce travail et de m’avoir guidé pas à pas dans son accomplissement. Tu t’es rendu très disponible sur ton temps professionnel mais également personnel lors de certaines phases « critiques » et je t’en suis très reconnaissant. Tu remercieras également Marion de ma part pour sa patience les rares fois où je t’ai dérangé au moment de coucher les enfants ou pendant les vacances. Comme tu le sais, j’ai énormément apprécié apprendre à tes côtés et je suis heureux de poursuivre ma formation à l’UTIC encore 2 ans et plus je l’espère… A mon Rapporteur de thèse, Monsieur le Professeur Laurent BARANDON,
Je suis honoré que vous ayez accepté d’évaluer l’intérêt scientifique et de rapporter cette thèse. Je vous remercie pour le temps que vous y avez accordé et pour vos commentaires toujours bienveillants et pertinents afin d’améliorer la qualité de ce travail. J’admire votre dynamisme et votre investissement dans la prise en charge chirurgicale des patients insuffisants cardiaques. Je vous promets d’essayer de passer au tutoiement mais sachez que derrière le vouvoiement se cache tout le respect que j’ai pour vous.
A Monsieur le Professeur Hervé DOUARD,
Je vous remercie d’avoir accepté de juger mon travail. Lors de mon passage dans votre service en premier semestre, vous avez su me donner le goût de la prise en charge des patients atteints de maladies chroniques et de l’éducation thérapeutique. Vous m’avez fait l’honneur de me proposer de participer à mon premier congrès lors des Journées des Groupes et Filiales de la Société Française de Cardiologie et de m’investir au sein des Parcours du Cœur. Vous m’avez également convaincu du caractère primordial de la réadaptation cardiovasculaire et ce travail vient renforcer mon intérêt pour cette prise en charge chez le patient insuffisant cardiaque. Puisse ce travail être la base d’une collaboration future entre l’UTIC et l’unité de réadaptation cardiovasculaire que vous dirigez.
A Monsieur le Professeur Stéphane LAFITTE,
Je suis honoré que vous ayez accepté de juger mon travail. Ce dernier semestre dans votre service a été extrêmement enrichissant sur tous les plans : technique, théorique et humain. J’admire votre dynamisme inépuisable, votre implication sans limite notamment en pédagogie mais surtout le fait que vous restiez toujours ouvert à la discussion et accessible. Je vous promets que vous ne me trouverez plus reclus dans une salle d’échographie tôt le matin et tard le soir pour travailler ma thèse !
3 A Madame le Docteur Karine NUBRET-LE CONIAT,
Karine, je ne pouvais imaginer ce jury de thèse sans toi et je te remercie de t’être rendue disponible. Depuis mon passage à l’UTIC en 2ème semestre, j’ai exprimé le souhait de m’initier à
l’assistance et à la transplantation cardiaque à vos côtés, Vincent et toi ! Cela a fini par se concrétiser et ce fût une magnifique expérience aussi bien sur le plan médical qu’humain. Je suis admiratif de ton énergie positive et ta bonne humeur malgré la surcharge de travail et le poids psychologique de votre activité. Il me semble que vous allez enfin avoir du renfort à partir du mois de novembre et vous m’en voyez ravi ! J’espère que tu vas pouvoir reprendre le sport comme tu le souhaites et que nous pourrons faire équipe pour la Course du Cœur 2019 !
A Madame le Docteur Claire LOIZEAU,
Claire, je suis honoré que tu aies accepté de juger mon travail. Je garderai toujours en exemple ton extrême gentillesse, ton calme et ta disponibilité tant envers tes patients qu’envers tes internes. Tu as été la première à me confier tes patients à l’occasion de quelques remplacements pendant mon année recherche : c’était une superbe expérience et je t’en serai toujours reconnaissant. Grace à ta bienveillance, je n’ai plus jamais installé Dropbox sur le moindre ordinateur du CHU de façon à ce que mes photos de vacances ne profitent pas à tout l’hôpital !
4
Aux équipes médicales et paramédicales qui m’ont tant appris tout au long de
mon internat
A toute l’équipe du 2ème Ouest,
Une pensée spéciale pour les Docteurs Laurie AIMABLE et Jérôme CORRE qui m’ont guidé lors de mes premiers pas en tant qu’interne. Grâce à toi Jérôme, je m’efforce de ne prescrire que les analyses biologiques nécessaires et indispensables ! Je te remercie également pour le travail de mémoire de D.E.S. que tu m’as confié ainsi que pour ton soutien et ta disponibilité malgré la distance géographique.
A mes co-internes Florie et Pierre-François sans qui ce 1er semestre n’aurait pas été le même.
Je me rappelle nos craintes d’aller surveiller les épreuves d’efforts au début du semestre et nos angoisses de prescriptions !
Je remercie l’équipe paramédicale toujours aussi motivée pour faire de la prévention cardiovasculaire dans le service comme à l’extérieur de l’hôpital lors des Parcours du Cœur. J’ai également une pensée pour l’équipe des épreuves d’effort et de la réadaptation cardiovasculaire qui m’a accueilli pour différentes séances d’activité physique et l’ensemble des ateliers d’éducation thérapeutique et qui m’a aussi permis de squatter les bureaux libres pour mon recueil de données de mémoire. Je pense particulièrement à Isabelle, Mathilde, Marie-Pierre, Sylvie, Fatiha, Christine… A toute l’équipe du 6ème Est,
Un grand merci aux Docteurs Marc-Alain BILLES et Vincent VENIARD pour tout ce que vous m’avez appris mais aussi au Professeur Pierre DOMINGUES-DOS-SANTOS et aux Docteurs François PICARD, Karine NUBRET-LE CONIAT et Claire LOIZEAU déjà cités ci-dessus.
A mon co-interne Grégoire pour ce semestre en sous-effectif au combien difficile mais tellement intéressant que j’ai fini par en redemander ! Je crois que tout le monde au 6ème Est se
rappelle encore de ta légendaire moustache de début de semestre !!! Je te remercie pour ton soutien dans les moments difficiles mais aussi pour tous les bons moments et les surnoms toujours plus hilarants que tu avais plaisir à attribuer à tout un chacun.
Je remercie également toute l’équipe paramédicale en commençant par Nathalie, la cadre la plus dynamique, efficace mais aussi hyperactive de tout l’hôpital Cardiologique ! Merci également à Mylène, Sarah, Marie, Gaëlle, Annette, Jojo et toutes celles et ceux que j’oublie.
Une mention spéciale pour les psychologues, les assistantes sociales et les kinésithérapeutes indispensables à la prise en charge globale de ces patients. Rémi, Cynthia, Marie-Dorothée, Hortense, Marina et Sandrine : merci pour votre aide quotidienne et pour tout ce que vous apportez aux patients !
Enfin, une pensée pour mes prédécesseurs les Docteurs Emmanuel HARCAUT, Claire LOIZEAU, Vincent MAURIN, Sabine URDAMPILLETA-INDA et Floriane BARRITAULT : que la force soit avec moi pour les 2 années à venir !
A toute l’équipe de Réanimation du CH de Périgueux,
Je remercie les Docteurs Yannick MONSEAU, Pierre Henri DESSALLES, Sandrine BEDON CARTE, Mélanie SAINT LEGER et Pierre DELOUR pour tout ce qu’ils m’ont appris pendant ces 6 mois d’exil à Périgueux. J’ai une pensée plus particulière pour Pierre Henri dont la gentillesse et la
5 bienveillance se sont prolongées bien au-delà du semestre. Merci à Mélanie de nous avoir éclairé sur les mystères de la ventilation et de l’épuration extra-rénale avec ses cours du matin !
A mes co-internes Marion, alias « durmar », et Pierre, alias « siopie » : nous avons partagé ensemble les galères des débuts en réanimation. Je garde un excellent souvenir de notre dernière journée de stage où nous avons fini sous la douche des patients. Une pensée toute particulière à Marion pour son humour sans limite et sa capacité à garder son sérieux en plein canular téléphonique tout en se faisant passer pour la responsable juridique de l’hôpital…
Un petit mot pour Véronique et Sébastien : j’admire votre engagement dans l’activité de Prélèvements Multiples d’Organes ! Merci de m’avoir expliqué l’horlogerie fine permettant de donner une seconde vie aux patients en attente de transplantation grâce au don d’organe des patients en état de mort encéphalique.
J’ai également une pensée pour tous les infirmiers et aides-soignants sans oublier Marie-Jo, la super secrétaire !
A toute l’équipe du 3ème Est,
Je remercie le Professeur Pierre BORDACHAR ainsi que tous les séniors du 3ème Ouest pour
leur investissement pédagogique sans faille lors des cours du lundi matin et du mercredi matin. J’adresse mes chaleureux remerciements aux Docteurs Philippe RITTER BLOCH, Sylvain PLOUX et Nicolas KLOTZ pour leur encadrement dans le service, leur disponibilité et leur grande bienveillance !
A Elodie, Matthieu, Rémi et Romain, mes co-internes déjà tous devenus grands ! On s’est serré les coudes pendant ces 6 mois difficiles et je remercie particulièrement les vieux internes d’avoir pris soin de Romain et moi.
Lorsque je viens chercher un programmateur, j’ai toujours plaisir à revoir la fantastique équipe paramédicale sous la responsabilité des supers cadres Hélène et Geneviève ! Geneviève, sache que nous faisons toujours notre possible pour rétablir le calme Rue Julie : même si nous sommes partis, nous n’abandonnons pas le combat !!!
A toute l’équipe du Service d’Accueil des Urgences et Soins Intensifs de Cardiologie,
Je remercie le Professeur Pierre COSTE et les Docteurs Edouard GERBAUD, Lionel LEROUX, Frédéric CASASSUS, Benjamin SEGUY, Laura CETRAN et Pierre POUSTIS pour leur encadrement au chevet de patients en état critique. J’ai une pensée particulière pour le Professeur Pierre COSTE pour la relation privilégiée que nous avons pu avoir pendant mes 3 années en tant qu’interne référent du D.E.S. de Cardiologie et Maladies Vasculaires.
A mes co-internes Sophie, Grégoire, Simon, Maxence et Kévin : merci pour ces moments d’entraide et de partage de connaissances. Je sais que Fréd raconte encore l’état de panique dans lequel j’étais lors de ma première garde séniorisée… Les joutes entre Laura et le Professeur COSTE pendant les staffs du matin, Maxence qui se rend compte qu’il a intubé un patient par excès en plein staff, les records de durée de séjour des patients en chambres claires de l’unité 5 : autant de bons souvenirs !
J’ai plaisir à retrouver l’équipe paramédicale toujours aussi compétente et bienveillante lors des gardes ! Petit clin d’œil à Anne, experte en fermeture automatique de poulailler : merci de nous avoir offert à nouveau des grasses matinées et ne nous éviter de sortir par grand froid l’hiver !
6 A toute l’équipe de l’Unité 18,
Je remercie le Professeur Joël CONSTANS et les Docteurs Sophie SKOPINSKI, Carine BOULON et Alexandre MAILLET pour tout ce qu’ils ont pu m’apprendre lors de mon semestre en médecine interne vasculaire. Une pensée spéciale pour Sophie que je dérange encore pour des avis vasculaires mais qui reste toujours aussi disponible, agréable et arrangeante.
A mes co-internes Cécile, Charlotte, Simon, Pierre et Christian : fini les pieds « pourris », les consultations pansements, les lymphœdèmes et autres cures d’Ilomédine ! Mais aussi beaucoup de fous rires et de bons moments dans la cour de l’Hôpital Saint André entre cafés et glaces au soleil en ce semestre d’été mais aussi les bons repas du midi au Comptoir Epicerie Saint André.
J’ai une pensée pour toute l’équipe paramédicale et surtout l’irremplaçable Yasmina qui rayonne de bonne humeur même à travers le téléphone : ne changez pas !
A toute l’équipe « Insuffisance cardiaque, bioénergétique et métabolisme » de l’IHU Liryc,
Je remercie les Docteurs Philippe DIOLEZ, Philippe PASDOIS, Dominique DETAILLE et Fanny VAILLANT de m’avoir encadré et initié à la recherche fondamentale pendant mon Master 2, sans oublier le Professeur Pierre DOMINGUES-DOS-SANTOS. Un grand merci également à Emma ABELL pour sa patience, sa gentillesse et sa disponibilité tant pour ma formation au modèle de cœur isolé-perfusé de rat que pour ses corrections en anglais ! J’ai également une pensée particulière pour Audrey SEMONT : que la force soit avec toi pour la dernière ligne droite !
Une pensée également pour toute l’équipe d’OP2 : Frédéric MARIN, Nicolas PINEAU, Aurélie BOUCARD et Coralie DANET ! Merci de m’avoir accueilli et de m’avoir fait confiance pour toutes ces manips brebis ! Je remercie également Virginie LOYER et David GONTHIER pour leur compétence en expérimentation animale et leur bonne humeur malgré l’enjeu de chacune des manips !
A toute l’équipe de l’UTAC,
Un très grand merci aux Docteurs Karine NUBRET-LE CONIAT et Vincent VENIARD pour votre gentillesse, votre envie de transmettre et la bonne ambiance dans laquelle vous vous efforcez de travailler. Je suis heureux de pouvoir continuer à travailler avec vous encore 2 ans et plus je l’espère.
Je remercie également Savva, mon co-interne pendant ce semestre ! Je repense encore à tes cocas de bon matin, ton syndrome d’apnées du sommeil, ton intérêt pour la physionutrition en fin de semestre et tes imitations de Véronique !
Sans oublier Barbara et Véronique, les deux infirmières au combien indispensable dans l’accompagnement de tous les patients assistés et transplantés. Merci Véronique pour ton énergie et ton dynamisme inépuisable ! Merci Barbara de m’avoir permis de participer à quelques ateliers d’éducation thérapeutique !
A toute l’équipe du 4ème Ouest,
Je remercie les Professeurs Raymond-Pierre ROUDAUT et Stéphane LAFITTE ainsi que les Docteurs Patricia REANT, Amélie REYNAUD, Marina DIJOS, Lionel LEROUX, Amira ZAROUI, Cécile ALEXANDRINO et Noumer NASSER pour leur investissement dans notre formation à l’échocardiographie mais aussi à la prise en charge des patients valvulaires et porteurs de cardiomyopathies. Je n’oublie pas l’ensemble des chirurgiens cardiaques pour leur disponibilité et
7 leur bonne humeur ! Je remercie également le Docteur Alexandre LEGER pour son soutien et ses encouragements tous les vendredis matins.
A mes co-internes Sarah, Charlotte, Bastien et Shamir : nous avons survécu à ces quelques mois dans le noir certes mais surtout sous la clim pendant ce semestre d’été ! Petite pensée spéciale pour Sarah avec qui nous avons partagé les hauts et les bas de la dernière ligne droite. Charlotte maintenant que tu as su dire « NON », fonce pour être libre pendant ta dernière année d’internat et j’espère qu’on aura l’occasion de travailler à nouveau ensemble. Shamir, je te dis à très vite au 6ème
Est ! Quant à Bastien, tu nous as longtemps caché ta passion pour le hip-hop mais maintenant on veut te voir danser !
Enfin, je remercie toute l’équipe paramédicale des échographies et du 4ème Ouest pour ces six
mois de travail dans la bonne humeur avec des bons moments de convivialité lors des anniversaires de certains d’entre vous et des fermetures de service.
A Xavier PILLOIS,
Xavier je te remercie sincèrement pour ton aide statistique sans laquelle ce travail ne serait pas ce qu’il est ! Avec François, tu nous as obligés à mieux définir notre question et à approfondir notre raisonnement. Merci pour ta grande disponibilité, ta réactivité et tes explications qui rendent les statistiques chaque fois un peu plus limpide mais je te rassure : il me reste du travail !
8
A mes amis
A Lila, mon amie d’enfance. Depuis la cour de récréation de l’école Notre Dame de CAISSARGUES jusqu’à nos thèses respectives en cette année 2018, nos chemins se sont toujours suivis avec parfois des écarts sans pour autant devenir parallèles et ne plus se croiser. Malgré la distance, nous profitons de chaque occasion pour nous retrouver et chaque fois c’est comme si nous nous étions quittés hier ! Un immense merci pour cette amitié fidèle : qu’elle dure toujours ! Je remercie également tes parents pour leur disponibilité et leur soutien tout au long de nos parcours mais aussi pour ce qu’ils représentent au quotidien pour maman : ne changez pas, on vous aime !
A Karine, la gymnaste la plus folle que je connaisse ! Tu es sans aucun doute la plus belle rencontre de mon retour sur Nîmes après mon exil avignonnais. Fous-rires, défis à la con, tarot, camping, tennis, trapèze, découverte des calanques, GR20, Polynésie Française et j’en oublie : autant de moments inoubliables partagés avec toi ! J’ai bien sûr une pensée affectueuse pour Nicolas et votre petite Kim si mignonne ! Notre porte vous sera toujours grande ouverte.
A Margaux, ma calédonienne et gastro-entérologue préférée ! Je suis si content de t’avoir rencontrée le jour de ton arrivée à l’internat de l’hôpital de Pellegrin. Ces 4 années bordelaises à tes côtés ont été un plaisir : tu es rayonnante et ta joie de vivre est plus contagieuse que le plus féroce des virus ! Je reconnais que la distance géographique ne facilite pas les choses surtout pour les tombes que nous sommes lorsqu’il s’agit de parler des choses profondes et importantes. Sache cependant que tu pourras toujours compter sur moi !
A Matthieu : Nos routes se sont croisées en ce semestre d’hiver périgourdin et quelle belle rencontre ! Je garderai toujours en souvenirs nos longues discussions et ta capacité à poser les questions qui dérangent et poussent à l’introspection. Depuis notre déménagement et avec la thèse, nous nous sommes vus trop rarement ces derniers temps mais je te promets de faire mon possible pour me rattraper !
A la team du premier semestre : Adeline, Claire-Estelle, Grégoire, Claire, Thibaut, Sophie-Charlotte, Thomas et Sophie. Merci à tous pour ces bons moments passés ensembles pendant ces 5 années : soirées, vacances, weekends d’anniversaire, repas de retrouvailles et autres bonnes raisons de se réunir ! Heureusement que vous étiez là et que j’ai pu compter sur vous tout au long de mon chemin d’interne ! Je vous aime fort.
A mon groupe de sous-colle : Camille, Charlotte et Perrine. Notre travail de groupe quasi quotidien pendant ces années d’externat et notamment pendant la D4 ont été le ciment de notre réussite ! Je vous remercie pour votre soutien et sachez que même si je ne donne pas beaucoup de signes de vie, notre photo lors de la soirée de remise des diplômes est toujours affichée à la maison ! Je vous souhaite tout le bonheur que vous méritez dans votre privée comme professionnelle.
A mes amis gymnastes : Emeline, Dimitri, Aurélie mais aussi tous mes coéquipiers du Pôle Espoir de gymnastique d’Avignon puis des Allobroges Nîmois et de l’EGIE ! Je suis convaincu que le sport de haut niveau est une excellente école de la vie et que si j’en suis là aujourd’hui c’est aussi grâce à vous. L’entraide perpétuelle a fait que nous sommes toujours allés « plus vite, plus haut, plus fort ». A mes amis plongeurs : Vous m’avez permis une belle reconversion sportive dont je rêvais depuis plusieurs années. Je dois vous avouer que l’existence d’un club de plongeon sur Bordeaux a pesé dans la balance lors de mon choix après le concours de l’internat ! Merci pour tous ces entrainements, toutes ces compétitions et cette nouvelle aventure de gestion du club que nous allons partager ensemble.
9
A ma famille
A mes formidables parents : Vous m’avez toujours soutenu et encouragé dans chacun des projets que j’ai pu entreprendre qu’ils soient personnels ou professionnels alors si j’en suis là aujourd’hui c’est grâce à vous ! Vous m’avez transmis la rigueur, le travail, le partage, la famille et beaucoup d’amour : autant de valeurs qui je l’espère sont devenues les miennes. Merci maman d’être toujours présente dans les bons comme les mauvais moments et surtout un grand merci pour tes messages d’encouragements quotidiens pendant cette dernière ligne droite. Tout simplement, je vous aime. A ma petite sœur Mathilde : Je sais que j’ai rarement été aussi présent pour toi que tu l’aurais souhaité et qu’on ne rattrapera jamais le temps perdu mais sache que je t’aime et que je suis extrêmement fier de toi. J’admire ton courage et ta détermination : partir s’installer au Canada à seulement 20 ans, c’est pas donné à tout le monde ! Tu mérites tout le bonheur dont tu rêves tant sur le plan personnel que professionnel !
A ma grande sœur Olivia et mon neveu Raphaël : Encore en ce jour de soutenance de thèse, la distance géographique nous sépare comme depuis toujours. Même si ils se font de plus en plus rares avec nos vies respectives, j’apprécie les moments passés ensemble. Quant à toi Raphaël, tu grandis si vite : je n’arrive pas à croire que cela va déjà faire 10 ans que j’ai la chance d’être ton tonton ! Prenez soin de vous car je vous aime.
A ma mamine Lucile : Je connais ta passion pour la médecine et je sais que c’est le métier que tu as toujours rêvé d’exercer. Je suis persuadé que tu aurais fait un excellent médecin mais tu n’aurais probablement pas été aussi parfaite que dans ton rôle de grand-mère. Prends bien soin de toi pour nous raconter encore longtemps tes histoires de vie comme tu sais si bien le faire.
A mon papi Guy et ma mamine Olga : Malgré votre absence aujourd’hui, je pense fort à vous. Je compte sur papa pour vous faire vivre ce moment important de ma vie et j’espère pouvoir le regarder avec vous à Noël. Merci pour vos appels réguliers et faites en sorte de prendre soin de vous pour que ça dure encore longtemps !
A mon parrain et sa femme : Je vous remercie pour votre gentillesse, votre bienveillance sans faille et votre présence à mes côtés dans tous les moments importants de ma vie. Je n’oublierai jamais que c’est toi parrain qui m’a offert mon premier stéthoscope après ma réussite au concours de 1ère
année. Merci infiniment pour votre accueil sur Paris pendant mes cours de Master 2 et de DIU. Au plaisir de vous accueillir chez nous à Bordeaux et avec toute mon affection.
A tous les membres de ma famille : Un immense merci à tous, présents comme absents, pour ce que vous représentez pour moi. Vous êtes une véritable force et j’espère que l’esprit de famille qui nous unit durera encore longtemps.
A ma belle-famille : Merci de m’avoir accueilli si généreusement au sein de votre famille très soudée. Je sais que j’ai éloigné Fabien de vous, du moins géographiquement, et j’espère que vous ne m’en voudrez pas. J’apprécie votre humour y compris lorsque vous vous moquez de moi parce que je me gratte la tête ou bien lorsque je m’endors à table lors des dîners qui s’éternisent…
Enfin et surtout à Fabien, pour ta capacité à me supporter au quotidien avec mon caractère, mes qualités et mes défauts ! Mon investissement professionnel sans limite et mon hyperactivité pas toujours efficace d’ailleurs, surtout en lendemain de garde, font souvent débat à la maison et je te remercie de m’ouvrir les yeux au quotidien sur les choses importantes et essentielles de la vie. Grâce à toi, j’ai trouvé mon équilibre alors mille merci pour le bonheur et l’amour que tu me portes chaque jour. Sache que je suis extrêmement fier de toi et de nous ! Je t’aime.
10
Table des matières
Abréviations ... 11
Introduction ... 12
Matériel et Méthodes... 13
1°) Critères de sélection ... 13
2°) Modalités de suivi des patients et recueil des données ... 13
3°) Critères de jugement... 14
4°) Analyse des données ... 14
Résultats ... 15
1°) Description de la cohorte ... 15
2°) Comparaison des trois groupes (Tableau 1) ... 17
3°) Survenue d’événements dans la cohorte et les trois groupes ... 18
4°) Evaluation de la prise en charge entre M0 et M6 ... 19
5°) Impact de la prise en charge sur les principaux paramètres pronostiques ... 23
6°) Paramètres pronostiques les plus pertinents ... 24
7°) Critères de Réponse et de Non-Réponse à la prise en charge ... 25
Discussion ... 27
1°) Faible taux d’évènements au cours du suivi ... 27
2°) Particularités démographiques de notre cohorte... 28
3°) Traitement et Prise en Charge ... 29
4°) Facteurs Pronostiques ... 30
5°) Limites ... 31
Conclusion ... 32
11
Abréviations
AI : patient Aigu Incident AP : patient Aigu Prévalent
ARA2 : Antagoniste du Récepteur de l’Angiotensine 2 ARM : Antagoniste du Récepteur Minéralocorticoïde BB : Bétabloquants
BNP : Brain Natriuretic Peptide
BPCO : Broncho-Pneumopathie Chronique Obstructive C : patient Chronique
CMI : CardioMyopathie Ischémique CMNI : CardioMyopathie Non Ischémique CRT : Cardiac Resynchronisation Therapy DAI : Défibrillateur Automatique Implantable DFG : Débit de Filtration Glomérulaire DC : Dose Cible
DTDi : Diamètre Télé Diastolique du ventricule gauche indexé à la surface corporelle FC : Fréquence Cardiaque
FEVG : Fraction d’Ejection Ventriculaire Gauche Hb : Hémoglobine
IC : Insuffisance Cardiaque
ICFER : Insuffisance Cardiaque à Fraction d’Ejection Réduite IEC : Inhibiteur de l’Enzyme de Conversion de l’Angiotensine IM : Insuffisance Mitrale
NYHA : New-York Heart Association RCV : Réadaptation Cardio-Vasculaire
S’VD : Onde Systolique à la paroi latérale du Ventricule Droit TAS : Tension Artérielle Systolique
TM6 : Test de Marche de 6 minutes
UTIC : Unité de Traitement de l’Insuffisance Cardiaque VO2 : Consommation d’Oxygène
12
Introduction
Les pathologies cardio-vasculaires représentent la première cause de décès dans le monde et l’Insuffisance Cardiaque (IC) est responsable d’environ un tiers des décès cardio-vasculaires selon les dernières statistiques de l’American Heart Association(1). Le pronostic de l’Insuffisance Cardiaque à
Fraction d’Ejection Réduite (ICFER) reste sombre(2) malgré les importants progrès thérapeutiques des
trente dernières années.
L’évaluation du pronostic individuel d’un patient souffrant d’un syndrome d’ICFER est un exercice très délicat en pratique clinique. Cela tient certainement, en partie, au fait que la nosologie même de ce syndrome est complexe, qu’il recouvre de nombreuses étiologies, parfois combinées, et des modes d’entrée dans la maladie variables. De ce fait, la population des patients souffrant d’ICFER est hétérogène sous de nombreux aspects. Néanmoins, cette évaluation pronostique est essentielle dans le contexte d’une prise en charge de plus en plus personnalisée et ayant recours à des thérapeutiques invasives et coûteuses comme la resynchronisation, l’assistance circulatoire ou la transplantation cardiaque. Il est donc nécessaire de disposer d’informations crédibles concernant le pronostic individuel de chaque patient afin de leur proposer la prise en charge thérapeutique la plus appropriée.
Si les outils de prédiction du risque individuel de morbi-mortalité sont indispensables, il n’en demeure pas moins que, pris indépendamment les uns des autres, chacun a une valeur prédictive faible. Des scores de risque combinant un grand nombre de variables ont donc été développés(3–8).
Néanmoins, les différents modèles pronostiques ainsi construits ne permettent d’évaluer le risque de mortalité qu’avec une précision modérée. En conséquence, les dernières recommandations de la Société Européenne de Cardiologie de 2016(9) affirment qu’il n’y a pas de véritable outil recommandé
ni pour l’évaluation du pronostic ni pour son utilisation dans la stratégie thérapeutique.
En revanche, la Société Internationale de Transplantation Cardiaque et Pulmonaire(10)
accorde une certaine importance à l’utilisation des scores pronostics afin de guider l’inscription sur liste d’attente de transplantation des patients ambulatoires. Il est néanmoins précisé que les patients ne doivent pas être inscrits uniquement sur la base des scores pronostics dans l’IC.
Enfin, et c’est un point sur lequel notre travail veut insister particulièrement, la stratégie de la prise en charge thérapeutique des patients souffrant d’ICFER ainsi que leur réponse à cette stratégie sont susceptibles d’exercer une influence sur leur pronostic. De surcroit, cette influence peut évoluer tout au long de l’histoire de la maladie alors que les scores de risque développés à ce jour se basent sur les valeurs de différents paramètres pronostiques pris à un moment donné, non standardisé de la prise en charge. Ces scores sont donc généralement établis sans avoir pris la précaution de vérifier que la prise en charge du patient était optimale et sans tenir compte de l’évolutivité des paramètres pronostiques en fonction de la prise en charge dispensée.
Ce sont ces constats, tirés de notre pratique quotidienne, qui ont inspiré ce travail. Nous avons donc mené une étude dans notre centre afin de savoir si l'évolution des paramètres pronostiques suivie au fur et à mesure de la prise en charge est plus prédictive en termes de morbi-mortalité que les paramètres pronostiques initiaux ou pris à un moment donnée, de façon isolée. Notre hypothèse est que l’évolution des facteurs pronostiques lors de la prise en charge est mieux corrélée au pronostic que ces mêmes paramètres évalués au début de celle-ci.
13
Matériel et Méthodes
Nous avons mené une étude monocentrique rétrospective au sein de l’Unité de Traitement de l’Insuffisance Cardiaque (UTIC) de l’hôpital Cardiologique Haut Lévêque du Centre Hospitalier Universitaire de Bordeaux, centre tertiaire permettant aux patients d’avoir accès à toutes les possibilités de prise en charge de l’IC sévère jusqu’à l’assistance et la transplantation.
1°) Critères de sélection
Tous les patients pris en charge pour la première fois à l’UTIC entre le 01/05/2011 et le 30/04/2015 ayant une Fraction d’Ejection Ventriculaire Gauche (FEVG) inférieure à 40% à la première visite (visite M0) et ayant été vu au moins 2 fois à l'UTIC à environ six mois d'intervalle (visite M6) ont été inclus et suivis jusqu’au 01/05/2018. Les patients porteurs de cardiomyopathies hypertrophiques et valvulaires ont été exclus. Le croisement des différentes bases de données du service et du Programme de Médicalisation des Systèmes d’Information garantissent l’exhaustivité de la cohorte.
Trois groupes de patients ont été pris en considération au sein de la cohorte selon qu’ils étaient décompensés (nécessité de diurétiques par voie intraveineuse) ou compensés et prévalents ou incidents en fonction de l’ancienneté de leur maladie à M0 :
- les patients admis à l’UTIC à M0 décompensés et chez qui on découvre l’ICFER : groupe Aigu Incident (AI)
- les patients admis à l’UTIC à M0 décompensés et chez qui l’ICFER est déjà suivie et prise en charge depuis au moins un mois : groupe Aigu Prévalent (AP)
- les patients prévalents, dont la maladie est connue depuis au moins un mois, déjà traités en mode chronique et qui sont admis à l’UTIC à M0 compensés : groupe Chronique (C).
2°) Modalités de suivi des patients et recueil des données
Toutes les données relatives à la prise en charge médicamenteuse comme non médicamenteuse entre les visites à M0 et à M6 ont été recueillies sur le dossier médical informatisé. Pour tous les traitements médicamenteux, nous avons recueilli la dose quotidienne à M0 et à M6 exprimée en pourcentage de la dose cible (DC) pour les bétabloquants (BB), les Inhibiteurs de l’Enzyme de Conversion de l’Angiotensine (IEC), les Antagonistes du Récepteur de l’Angiotensine 2 (ARA2) et les Antagonistes du Récepteur Minéralocorticoïde (ARM) et en équivalent de dose de Furosémide pour les diurétiques.
Au-delà des données relatives aux traitements, nous avons également colligé, pour chaque patient inclus, un grand nombre de paramètres de nature pronostique, qu’ils soient cliniques, biologiques, échographiques ou fonctionnels évalués à M0 et à M6. Pour les patients décompensés lors de la visite à M0 (groupes AI et AP), nous avons recueilli le Brain Natriuretic Peptide (BNP) et la créatininémie de sortie après recompensation hémodynamique. Les données à M0 des patients décédés, greffés ou assistés entre M0 et M6 ont été conservées pour l’analyse des facteurs pronostiques à M0.
Afin de limiter le nombre de données manquantes lors des visites à M0 et à M6, nous avons pris les premières valeurs disponibles après M0 pour le paramètre à M0 et la valeur disponible la plus proche de M6 dans une fourchette de plus ou moins deux mois pour le paramètre à M6.
14 Après la visite à M0, les patients ont été systématiquement reconvoqués en hôpital de jour ou en consultation pour la titration médicamenteuse et adressés en Réadaptation Cardiovasculaire (RCV) où ils ont bénéficié d’une éducation thérapeutique dédiée à l’ICFER. Ils ont été reconvoqués trois mois après M0 et une fois la RCV terminée, pour un bilan plus complet et parfois invasif à l’issue duquel l’implantation d’un Défibrillateur Automatique Implantable (DAI) et/ou d’une resynchronisation ou Cardiac Resynchronisation Therapy (CRT), la mise en place d’une assistance circulatoire de longue durée et/ou l’inscription sur liste d’attente de transplantation cardiaque a été parfois décidée selon l’évolution du patient.
3°) Critères de jugement
Le critère de jugement principal est la survenue du décès quelle qu’en soit la cause, d’une transplantation cardiaque, d’une implantation d’assistance circulatoire de longue durée ou d’une hospitalisation pour décompensation de l’insuffisance cardiaque. Les critères de jugement secondaires sont :
- la survenue du décès,quelle qu’en soit la cause, d’une transplantation cardiaque ou d’une implantation d’assistance circulatoire de longue durée ;
- la survenue du décès quelle qu’en soit la cause ;
- la survenue d’une hospitalisation pour décompensation de l’insuffisance cardiaque. 4°) Analyse des données
Dans un premier temps nous avons réalisé une description et une comparaison des 3 groupes composants la cohorte à M0 à l’aide d’une ANOVA complétée par des comparaisons post-hoc 2 à 2 avec correction du risque alpha selon la méthode de Bonferoni. Nous avons ensuite étudié la survenue des différents critères de jugement dans la cohorte et les trois groupes par la réalisation de courbes de Kaplan-Meier et comparaison par test du Logrank.
Dans un second temps, nous avons évalué l’impact de la prise en charge type délivrée à l’UTIC sur les différents paramètres pronostiques recueillies à M0 et à M6.
Nous avons ensuite déterminé en analyse multivariée quels paramètres à M0 et/ou à M6 étaient les mieux corrélés à la survenue du critère de jugement principal et donc les plus associés au pronostic en termes de morbi-mortalité. Enfin, à partir de toutes ces données, nous avons établi une liste de critères de réponse ou non-réponse à la prise en charge dispensée.
Les analyses statistiques ont été réalisées à l’aide du logiciel SPSS. Les variables quantitatives ont été exprimées en moyenne ± écart-type et comparées à l’aide d’un test t de Student et pour les analyses entre M0 et M6 à l’aide d’un test t de Student pour échantillons appariés. Les variables qualitatives ont été présentées sous forme de fréquences et de pourcentages et comparées à l’aide du test de Chi2 ou de McNemar pour échantillons appariés. Toutes les valeurs de p<0,05 sont considérées comme statistiquement significatives.
Tous les patients pris en charge dans le service ont été informés à leur entrée que les données des différents examens pouvaient être utilisées à des fins de recherche.
15
Résultats
1°) Description de la cohorte
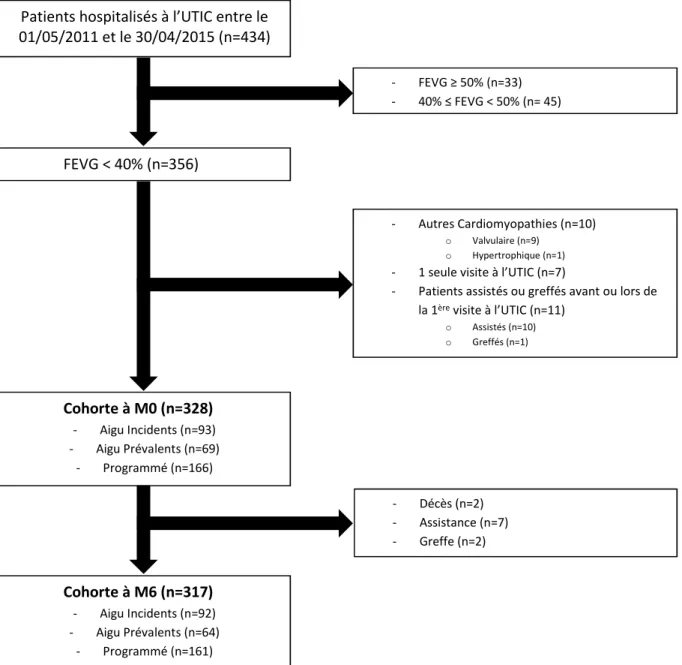
Sur les 434 patients hospitalisés à l’UTIC pour la première fois entre le 01/05/2011 et le 30/04/2015, 328 patients ont été inclus à M0 (Figure 1). A M0, la répartition des 328 patients dans les différents groupes est la suivante : 93 (28,4%) dans le groupe AI, 69 (21,0%) dans le groupe AP et 166 (50,6%) dans le groupe C.
La cohorte est composée de 81,1% d’hommes, avec un âge moyen de 57,2 ans, 41,5% de cardiomyopathie ischémique (CMI) et 20,4% de diabétiques (Tableau 1). L’ancienneté médiane de la cardiopathie est de 25 mois et 33,2% de l’ensemble des patients ont été hospitalisés pour insuffisance cardiaque au cours des douze derniers mois.
Figure 1 – Diagramme des flux. UTIC = Unité de Traitement de l’Insuffisance Cardiaque, FEVG = Fraction d‘Ejection Ventriculaire Gauche. Patients hospitalisés à l’UTIC entre le
01/05/2011 et le 30/04/2015 (n=434) FEVG < 40% (n=356) Cohorte à M0 (n=328) - Aigu Incidents (n=93) - Aigu Prévalents (n=69) - Programmé (n=166) Cohorte à M6 (n=317) - Aigu Incidents (n=92) - Aigu Prévalents (n=64) - Programmé (n=161) - FEVG ≥ 50% (n=33) - 40% ≤ FEVG < 50% (n= 45) - Autres Cardiomyopathies (n=10) o Valvulaire (n=9) o Hypertrophique (n=1)
- 1 seule visite à l’UTIC (n=7)
- Patients assistés ou greffés avant ou lors de la 1ère visite à l’UTIC (n=11)
o Assistés (n=10) o Greffés (n=1)
- Décès (n=2) - Assistance (n=7) - Greffe (n=2)
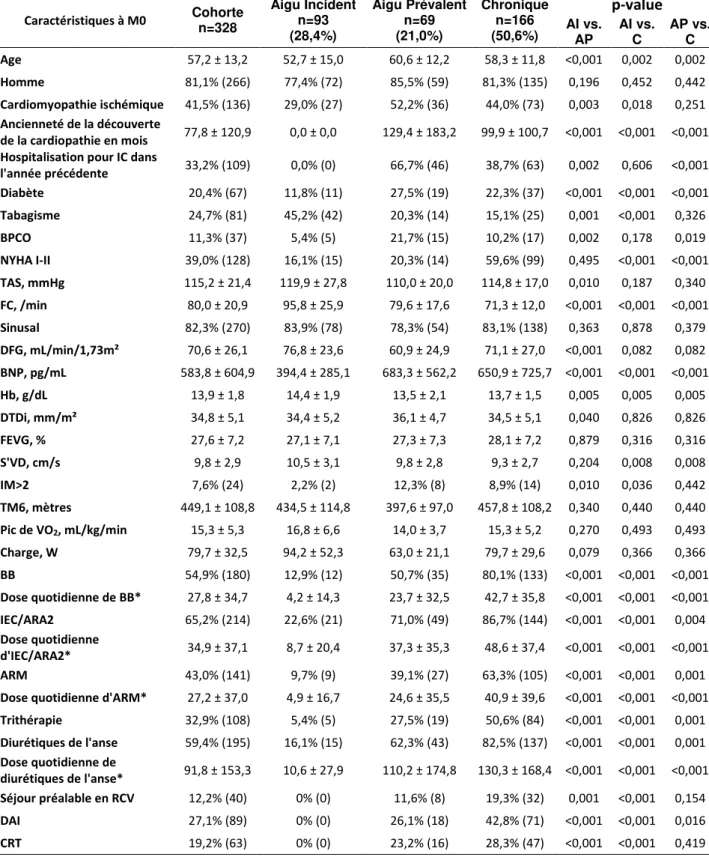
16 Caractéristiques à M0 Cohorte n=328 Aigu Incident n=93 (28,4%) Aigu Prévalent n=69 (21,0%) Chronique n=166 (50,6%) p-value AI vs. AP AI vs. C AP vs. C Age 57,2 ± 13,2 52,7 ± 15,0 60,6 ± 12,2 58,3 ± 11,8 <0,001 0,002 0,002 Homme 81,1% (266) 77,4% (72) 85,5% (59) 81,3% (135) 0,196 0,452 0,442 Cardiomyopathie ischémique 41,5% (136) 29,0% (27) 52,2% (36) 44,0% (73) 0,003 0,018 0,251 Ancienneté de la découverte de la cardiopathie en mois 77,8 ± 120,9 0,0 ± 0,0 129,4 ± 183,2 99,9 ± 100,7 <0,001 <0,001 <0,001
Hospitalisation pour IC dans
l'année précédente 33,2% (109) 0,0% (0) 66,7% (46) 38,7% (63) 0,002 0,606 <0,001 Diabète 20,4% (67) 11,8% (11) 27,5% (19) 22,3% (37) <0,001 <0,001 <0,001 Tabagisme 24,7% (81) 45,2% (42) 20,3% (14) 15,1% (25) 0,001 <0,001 0,326 BPCO 11,3% (37) 5,4% (5) 21,7% (15) 10,2% (17) 0,002 0,178 0,019 NYHA I-II 39,0% (128) 16,1% (15) 20,3% (14) 59,6% (99) 0,495 <0,001 <0,001 TAS, mmHg 115,2 ± 21,4 119,9 ± 27,8 110,0 ± 20,0 114,8 ± 17,0 0,010 0,187 0,340 FC, /min 80,0 ± 20,9 95,8 ± 25,9 79,6 ± 17,6 71,3 ± 12,0 <0,001 <0,001 <0,001 Sinusal 82,3% (270) 83,9% (78) 78,3% (54) 83,1% (138) 0,363 0,878 0,379 DFG, mL/min/1,73m² 70,6 ± 26,1 76,8 ± 23,6 60,9 ± 24,9 71,1 ± 27,0 <0,001 0,082 0,082 BNP, pg/mL 583,8 ± 604,9 394,4 ± 285,1 683,3 ± 562,2 650,9 ± 725,7 <0,001 <0,001 <0,001 Hb, g/dL 13,9 ± 1,8 14,4 ± 1,9 13,5 ± 2,1 13,7 ± 1,5 0,005 0,005 0,005 DTDi, mm/m² 34,8 ± 5,1 34,4 ± 5,2 36,1 ± 4,7 34,5 ± 5,1 0,040 0,826 0,826 FEVG, % 27,6 ± 7,2 27,1 ± 7,1 27,3 ± 7,3 28,1 ± 7,2 0,879 0,316 0,316 S'VD, cm/s 9,8 ± 2,9 10,5 ± 3,1 9,8 ± 2,8 9,3 ± 2,7 0,204 0,008 0,008 IM>2 7,6% (24) 2,2% (2) 12,3% (8) 8,9% (14) 0,010 0,036 0,442 TM6, mètres 449,1 ± 108,8 434,5 ± 114,8 397,6 ± 97,0 457,8 ± 108,2 0,340 0,440 0,440 Pic de VO2, mL/kg/min 15,3 ± 5,3 16,8 ± 6,6 14,0 ± 3,7 15,3 ± 5,2 0,270 0,493 0,493 Charge, W 79,7 ± 32,5 94,2 ± 52,3 63,0 ± 21,1 79,7 ± 29,6 0,079 0,366 0,366 BB 54,9% (180) 12,9% (12) 50,7% (35) 80,1% (133) <0,001 <0,001 <0,001 Dose quotidienne de BB* 27,8 ± 34,7 4,2 ± 14,3 23,7 ± 32,5 42,7 ± 35,8 <0,001 <0,001 <0,001 IEC/ARA2 65,2% (214) 22,6% (21) 71,0% (49) 86,7% (144) <0,001 <0,001 0,004 Dose quotidienne d'IEC/ARA2* 34,9 ± 37,1 8,7 ± 20,4 37,3 ± 35,3 48,6 ± 37,4 <0,001 <0,001 <0,001 ARM 43,0% (141) 9,7% (9) 39,1% (27) 63,3% (105) <0,001 <0,001 0,001
Dose quotidienne d'ARM* 27,2 ± 37,0 4,9 ± 16,7 24,6 ± 35,5 40,9 ± 39,6 <0,001 <0,001 <0,001
Trithérapie 32,9% (108) 5,4% (5) 27,5% (19) 50,6% (84) <0,001 <0,001 0,001 Diurétiques de l'anse 59,4% (195) 16,1% (15) 62,3% (43) 82,5% (137) <0,001 <0,001 0,001 Dose quotidienne de diurétiques de l'anse* 91,8 ± 153,3 10,6 ± 27,9 110,2 ± 174,8 130,3 ± 168,4 <0,001 <0,001 <0,001 Séjour préalable en RCV 12,2% (40) 0% (0) 11,6% (8) 19,3% (32) 0,001 <0,001 0,154 DAI 27,1% (89) 0% (0) 26,1% (18) 42,8% (71) <0,001 <0,001 0,016 CRT 19,2% (63) 0% (0) 23,2% (16) 28,3% (47) <0,001 <0,001 0,419
Tableau 1 – Description de la cohorte et comparaison des différents groupes à l’inclusion. Les résultats sont exprimés en moyenne ± écart-type ou pourcentage (effectif). AI = Aigu Incident, AP = Aigu Prévalent, C = Chronique, IC = Insuffisance Cardiaque, BPCO = Broncho-Pneumopathie Chronique Obstructive, NYHA = New-York Heart Association, TAS = Tension Artérielle Systolique, FC = Fréquence Cardiaque, DFG = Débit de Filtration Glomérulaire, BNP = Brain Natriuretic Peptide, Hb = Hémoglobine, DTDi = Diamètre TéléDiastolique du ventricule gauche indexé à la surface corporelle, FEVG = Fraction d’Ejection Ventriculaire Gauche, S’VD = Onde Systolique à la paroi latérale du Ventricule Droit, IM = Insuffisance Mitrale, TM6 = Test de Marche de 6 minutes, VO2 = Consommation d’Oxygène,
BB = Bétabloquant, IEC = Inhibiteur de l’Enzyme de Conversion de l’Angiotensine, ARA2 = Antagoniste du Récepteur de l’Angiotensine 2, ARM = Antagoniste du Récepteur Minéralocorticoïde, RCV = Réadaptation Cardio-Vasculaire, DAI = Défibrillateur Automatique Implantable, CRT = Cardiac Resynchronisation Therapy. * Les doses quotidiennes sont exprimées en pourcentage de la dose cible pour les BB, IEC/ARA2 et ARM et en mg d’équivalent Furosémide pour les diurétiques de l’anse.
17 A M0, 39% des patients sont en classe NYHA I-II, la TAS moyenne est de 115,2 ± 21,4 mmHg, le BNP moyen est de 583,8 ± 604,9 pg/mL pour un DFG moyen de 70,6 ± 26,1 mL/min/1,73m² et une FEVG moyenne de 27,6 ± 7,2 %. Sur le plan thérapeutique, 54,9% des patients sont sous BB, 65,2% sous IEC/ARA2, 43,0% sous ARM et 59,4% sous diurétiques de l’anse avec des doses quotidiennes respectives de 27,8 ± 34,7% de la dose cible de BB, 34,9 ± 37,1% de la dose cible d’IEC/ARA2, 27,2 ± 37,0% de la dose cible d’ARM et 91,8 ± 153,3 mg d’équivalent Furosémide. Seuls 12,2% des patients ont déjà bénéficié d’un séjour en RCV, 27,1% de la pose d’un DAI et 19,2% d’une CRT.
Compte-tenu de la survenue d’événements entre M0 et M6, la cohorte à M6 ne compte plus que 317 patients répartis de la façon suivante : 92 (29,0%) dans le groupe AI, 64 (20,2%) dans le groupe AP et 161 (50,8%) dans le groupe C.
2°) Comparaison des trois groupes (Tableau 1)
Le groupe AI comprend de façon significative des patients plus jeunes, une proportion plus élevée de fumeurs et une proportion plus faible de diabétiques que les deux autres groupes. La proportion de patients porteurs d’une BPCO et hospitalisés pour IC au cours des douze derniers mois est significativement plus élevée dans le groupe AP que dans les deux autres groupes.
Pour ce qui concerne la sévérité de la cardiopathie à M0, la proportion de patients en classe NYHA I-II est plus élevée dans le groupe C puisque les patients des groupes AI et AP arrivent, par définition, en décompensation cardiaque. Pour la même raison, la FC à M0 est significativement plus élevée dans le groupe AI que dans les autres groupes et dans le groupe AP que dans le groupe C. Cela peut aussi s’expliquer par le fait que les patients du groupe AI sont vierges de tout traitement BB contrairement aux patients des groupes AP et C. En effet, la proportion de patients sous BB à M0 est significativement plus élevée dans le groupe C que dans les groupes AP et AI (respectivement 80,1% contre 50,7% dans le groupe AP, p<0,001 et contre 12,9% dans le groupe AI, p=0,001).
D’un point de vue biologique, les patients du groupe AP ont un DFG significativement plus bas que les patients des autres groupes et les patients du groupe AI ont un BNP de sortie plus bas que les patients des autres groupes.
Les patients des trois groupes ont une FEVG à M0 similaires mais les patients du groupe AP ont un DTDi plus élevé et ont plus fréquemment une IM moyenne à sévère que les patients des autres groupes ce qui témoigne d’un remodelage ventriculaire gauche probablement plus avancé dans ce groupe.
Enfin, sur le plan thérapeutique, parmi les patients ayant une IC prévalente (groupes AP et C), la proportion de patients exposés aux BB et aux IEC/ARA2 et les doses quotidiennes de BB, IEC/ARA2 et ARM sont significativement plus faibles dans le groupe AP que dans le groupe C. Pour ce qui concerne les mesures non médicamenteuses, les patients du groupe C sont plus nombreux à avoir déjà bénéficié d’une RCV (19,3% contre 11,6%, p=0,005) et d’une implantation d’un DAI (42,8% contre 26,1%, p=0,016) comparativement aux patients du groupe AP. Il n’y a pas de différence significative concernant le pourcentage de patients porteurs d’une CRT à M0 (28,3% contre 23,2%, p=0,419).
18 3°) Survenue d’événements dans la cohorte et les trois groupes
Dans l’optique de l’analyse des facteurs pronostiques, les courbes de survie et pourcentage d’événements concernent les événements survenus après la visite à M6. Entre M0 et M6, nous avons recensé très peu d’événements à savoir 2 décès, 2 transplantations cardiaques et 7 implantations d’assistance circulatoire de longue durée. Enfin, nous comptons 10 patients pour lesquels la date de dernières nouvelles correspond à la visite à M6 et donc pour lesquels nous n’avons pas de données de suivi, ce qui explique l’effectif de 307 patients pour la cohorte, 90 pour le groupe AI, 60 pour le groupe AP et 157 pour le groupe C.
La médiane de suivi est de 50 mois. Les taux d’événements à 1 an et à 3 ans dans la cohorte et les différents groupes sont reportés dans le Tableau 2. On recense après un an de suivi 20,2% de décès, greffe, assistance ou hospitalisation pour IC et 34,5% après 3 ans. Les taux de mortalité toutes causes sont extrêmement faibles à savoir 2,6% à 1 an et 10,4% à 3ans.
A - Taux d'événements à 1 an Cohorte
(n=307) AI (n=90) AP (n=60) C (n=157) p-value AI vs AP AI vs C AP vs C Décès toutes causes ou Hospitalisation pour IC ou Assistance Circulatoire ou Greffe
20,2% 5,6% 32,2% 23,6% <0,001 <0,001 0,197
Décès toutes causes ou Assistance
Circulatoire ou Greffe 3,9% 1,1% 6,8% 4,5% 0,060 0,153 0,489
Décès toutes causes 2,6% 1,1% 6,8% 1,9% 0,060 0,632 0,072
Hospitalisation pour IC 16,9% 4,4% 28,8% 19,1% <0,001 0,001 0,123
B - Taux d'événements à 3 ans Cohorte
(n=307) AI (n=90) AP (n=60) C (n=157) p-value AI vs AP AI vs C AP vs C Décès toutes causes ou Hospitalisation pour IC ou Assistance Circulatoire ou Greffe
34,5% 20,0% 52,5% 38,9% <0,001 0,002 0,070
Décès toutes causes ou Assistance
Circulatoire ou Greffe 12,4% 6,7% 16,9% 15,9% 0,047 0,035 0,855
Décès toutes causes 10,4% 5,6% 16,9% 12,7% 0,024 0,072 0,425
Hospitalisation pour IC 29,3% 16,7% 47,5% 32,5% <0,001 0,007 0,042
Tableau 2 –Taux d’événements dans la cohorte et les différents groupes. A. Taux d’évènements à 1 an. B. Taux d’événements à 3 ans. AI = Aigu Incident, AP = Aigu Prévalent, C = Chronique, IC = Insuffisance Cardiaque.
La survie sans survenue du critère de jugement principal est significativement différente entre les trois groupes (Figure 2). En effet, les patients du groupe AP sont ceux qui ont le moins bon pronostic en termes de morbi-mortalité alors que les patients du groupe AI sont ceux qui ont le meilleur pronostic (p<0,001).
Sur les critères de jugement secondaire (Figure 2), la fréquence de la survenue d’une hospitalisation pour insuffisance cardiaque est significativement différente entre les trois groupes (p<0,001). En revanche, il n’y a pas de différence significative entre les groupes sur la survie sans greffe ni assistance et la mortalité toutes causes (respectivement p=0,119 et p=0,150).
19 Figure 2 – Courbes de Kaplan-Meier pour les différents critères de jugement et par groupe. A. Décès ou Assistance ou Greffe ou Hospitalisation pour IC. B. Décès ou Assistance ou Greffe. C. Hospitalisation pout IC. D. Décès. IC = Insuffisance Cardiaque, AI = Aigu Incident, AP = Aigu Prévalent, C = Chronique.
4°) Evaluation de la prise en charge entre M0 et M6
Notre prise en charge des patients porteurs d’ICFER suit les recommandations de la Société Européenne de Cardiologie(9,11). Comme l’attestent les résultats ci-dessous, la particularité de notre
centre repose sur une titration médicamenteuse « agressive » et une prescription quasi systématique des mesures non médicamenteuses telles que la RCV et les traitements électriques lorsqu’ils sont indiqués.
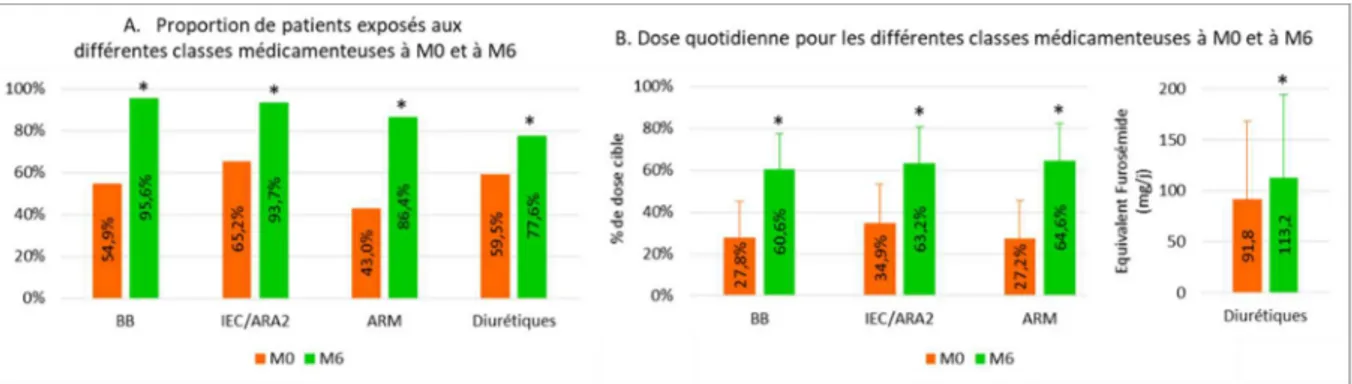
Pour toutes les classes médicamenteuses étudiées, la proportion de patients exposés est significativement plus élevée à M6 qu’à M0, avec à M6 95,6% des patients sous BB, 93,7% des patients sous IEC/ARA2, 86,4% des patients sous ARM et 77,6% des patients sous diurétiques de l’anse (Figure 3A).
20 Figure 3 - Comparaison de la prise en charge médicamenteuse des patients de la cohorte à M0 et à M6. A. Proportion de patients exposés aux différentes classes médicamenteuses à M0 et à M6. B. Dose quotidienne pour les différentes classes médicamenteuses à M0 et à M6. BB = Bétabloquant, IEC = Inhibiteur de l’Enzyme de Conversion de l’Angiotensine, ARA2 = Antagoniste du Récepteur de l’Angiotensine 2, ARM = Antagoniste du Récepteur Minéralocorticoïde, * p<0,001 par rapport à M0.
Au-delà de la prescription des différentes classes médicamenteuses, il y a un véritable effort de titration afin d’atteindre rapidement la dose cible ou la dose maximale tolérée. En effet, les doses quotidiennes sont significativement plus importantes à M6 qu’à M0 avec à M6 60,6% de la DC de BB, 63,2% de la DC d’IEC/ARA2 et 64,6% de la DC d’ARM pour une dose quotidienne de 113,2mg d’équivalent Furosémide (Figure 3B).
Figure 4 - Comparaison de la proportion de patients exposés aux différentes classes médicamenteuses dans chacun des groupes à M0 et à M6. A. Bétabloquant. B. IEC/ARA2. C. ARM. D. Diurétiques de l’anse. IEC = Inhibiteur de l’Enzyme de Conversion de l’Angiotensine, ARA2 = Antagoniste du Récepteur de l’Angiotensine 2, ARM = Antagoniste du Récepteur Minéralocorticoïde, *p<0,05 par rapport à M0.
Quand on s’intéresse aux différents groupes composant notre cohorte (Figure 4), l’intervention médicamenteuse prescrite à l’UTIC permet d’augmenter considérablement la proportion de patients exposés aux BB, IEC/ARA2 et ARM dans chacun des groupes. Il y a donc à M6
21 plus de 90% des patients sous BB et sous IEC/ARA2 et plus de 80% des patients sous ARM, le tout sans grande différence entre les groupes. L’augmentation est majeure dans le groupe AI chez qui on découvre la pathologie mais elle est également significative dans les groupes AP et C chez qui la maladie est pourtant connue de longue date. Pour ce qui concerne les diurétiques, la proportion de patients exposés augmente entre M0 et M6 dans les groupes AI et AP mais pas dans le groupe C. A M6, les patients du groupe AI sont significativement moins exposés aux diurétiques que les patients des autres groupes et les patients du groupe AP sont ceux pour lesquels les diurétiques sont les plus prescrits.
Figure 5 - Comparaison de la dose quotidienne des différentes classes médicamenteuses entre les groupes à M0 et à M6. A. Bétabloquant. B. IEC/ARA2. C. ARM. D. Diurétique de l’anse. IEC = Inhibiteur de l’Enzyme de Conversion, ARA2 = Antagoniste du Récepteur de l’Angiotensine 2, ARM = Antagoniste du Récepteur Minéralocorticoïde, * p<0,05 par rapport à M0.
De la même façon, les doses quotidiennes de BB, d’IEC/ARA2 et d’ARM sont significativement plus élevées à M6 qu’à M0 dans chacun des groupes (Figure 5). A M6, les patients du groupe C ont des doses de BB plus élevées que les patients des autres groupes et les patients du groupe AP tendent à avoir de plus faibles doses d’IEC/ARA2 que les patients des autres groupes. Il n’y a pas de différence significative de dose d’ARM entre les groupes à M6. Là aussi, la dose quotidienne de diurétiques de l’anse augmente entre M0 et M6 dans les groupes AI et AP alors qu’elle reste stable dans le groupe C. Il est à noter que les patients du groupe AI sont ceux qui ont la dose de diurétiques la plus faible et que très peu de patients sont sous diurétiques thiazidiques (≤5% dans chacun des groupes à M0 comme à M6).
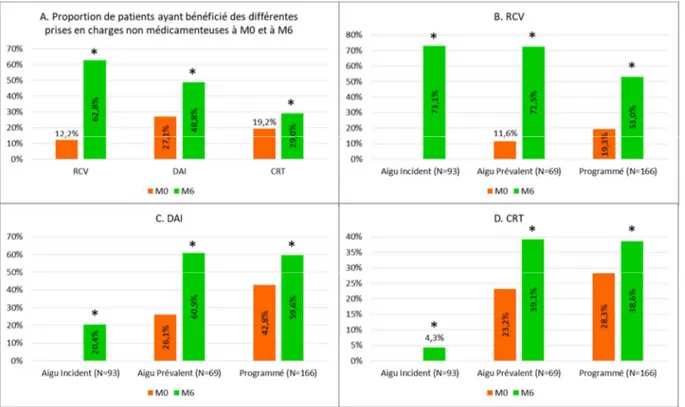
Pour ce qui est de la prise en charge non médicamenteuse (Figure 6A), grâce à une prescription systématique, la proportion de patients ayant bénéficié d’une RCV (62,8% à M6 contre
22 12,2% à M0, p<0,001), d’un DAI (48,8% à M6 contre 27,1% à M0, p<0,001) et d’une CRT (29,0% à M6 versus 19,2% à M0, p=0,003) est significativement plus élevées à M6 qu’à M0.
Les patients des groupes AI et AP sont plus fréquemment adressés en RCV entre M0 et M6 que les patients du groupe C (Figure 6B). Cependant, certains patients réalisent leur RCV après M6 et bon nombre d’entre eux bénéficient de plusieurs séjours en RCV de sorte qu’à la date des dernières nouvelles 71% des patients de la cohorte ont fait au moins un séjour en RCV et la différence entre les groupes AI, AP et C tend à s’estomper.
Les implantations de DAI se poursuivent au-delà de M6 pour atteindre 61,6% de patients implantés à la date des dernières nouvelles. Les patients du groupe AI sont moins fréquemment implantés d’un DAI entre M0 et M6 que les patients des deux autres groupes (Figure 6C). En effet, ils sont à la phase initiale de la prise en charge et nous avons pour habitude de nous laisser le temps de terminer la titration médicamenteuse et la RCV avant l’implantation d’un DAI, ce d’autant plus que la FEVG évolue favorablement entre M0 et M6 car les patients peuvent sortir des indications. Pour ces mêmes raisons, les patients du groupe AI sont moins fréquemment implantés d’une CRT que les patients des deux autres groupes (Figure 6D). Dans 95% des cas, la CRT est associée à un DAI.
Figure 6 - Prise en charge non médicamenteuse à M0 et à M6. A. Proportion de patients ayant bénéficié des différentes prises en charge non médicamenteuses à M0 et à M6. B. RCV dans les différents groupes. C. DAI dans les différents groupes. D. CRT dans les différents groupes. RCV = Réadaptation Cardio-Vasculaire, DAI = Défibrillateur Automatique Implantable, CRT = Cardiac Resynchronisation Therapy, * p<0,05 par rapport à M0.
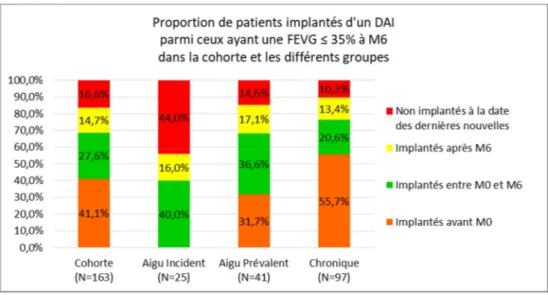
Si on ne prend en compte que les patients ayant une FEVG≤35% à M6 dans la cohorte complète, 68,7% d’entre eux sont implantés d’un DAI à M6 et 83,4% d’entre eux le sont à la date des dernières nouvelles (Figure 7). La très grande majorité des patients implantés d’un DAI le sont en prévention primaire (84,7% à la date des dernières nouvelles) avec du matériel endocavitaire (seulement 2 patients implantés d’un DAI sous-cutané) et une CRT associée dans 56,4% des cas.
23 Figure 7 - Implantation de DAI chez les patients ayant une FEVG ≤ 35% à M6 dans la cohorte et les différents groupes. DAI = Défibrillateur Automatique Implantable, FEVG = Fraction d’Ejection Ventriculaire Gauche.
Les raisons de la non implantation du DAI à la date des dernières nouvelles pour les 16,6% de patients ayant une FEVG≤35% à M6 sont :
- Sortie d’indication après M6 : 12 cas sur 27 soit 44%
- Comorbidité ou âge avancé ou espérance de vie <1an : 10 cas sur 27 soit 37% - Refus du patient : 5 cas sur 27 soit 19%.
5°) Impact de la prise en charge sur les principaux paramètres pronostiques
Paramètres Pronostiques Valeur à M0
n=328 Valeur à M6 n=317 p NYHA I-II, % (n) 39,0% (128) 85,8% (272) <0,001 TAS, mmHg, m ± ET 115,5 ± 21,6 117,1 ± 18,5 0,159 FC, /min, m ± ET 80,0 ± 20,9 65,2 ± 10,9 <0,001 Sinusal, % (n) 82,3% (270) 89,0% (282) 0,016 DFG, mL/min/1,73m², m ± ET 70,6 ± 26,1 71,4 ± 28,6 0,794 BNP, pg/mL, m ± ET 583,8 ± 604,9 394,4 ± 638,1 <0,001 Hb, g/dL, m ± ET 13,9 ± 1,8 13,3 ± 1,5 <0,001 DTDi, mm/m², m ± ET 34,8 ± 5,1 33,3 ± 5,4 <0,001 FEVG, %, m ± ET 27,6 ± 7,2 35,2 ± 11,7 <0,001 S'VD, cm/s, m ± ET 9,8 ± 2,9 10,5 ± 2,8 0,001 IM>2, % (n) 7,6% (24) 4,0% (12) 0,059 TM6, mètres, m ± ET 449,1 ± 108,8 491,0 ± 109,8 <0,001 Pic de VO2, mL/kg/min, m ± ET 15,3 ± 5,3 17,1 ± 5,3 0,937 Charge, W, m ± ET 79,7 ± 32,5 96,2 ± 34,8 <0,001
Tableau 3 - Evolution des paramètres pronostiques entre M0 et M6 dans la cohorte. NYHA = New-York Heart Assoiation, TAS = Tension Artérielle Systolique, FC = Fréquence Cardiaque, DFG = Débit de Filtration Glomérulaire, BNP = Brain Natriuretic Peptide, Hb = Hémoglobine, DTDi = Diamètre Télé Diastolique du ventricule gauche indexé à la surface corporelle, FEVG = Fraction d’Ejection Ventriculaire Gauche, S’VD = Onde Systolique à la paroi latérale du Ventricule Droit, IM = Insuffisance Mitrale, TM6 = Test de Marche de 6 minutes, VO2 = Consommation d’Oxygène.
L’impact de cette prise en charge est quantifiable sur les différents paramètres pronostiques. Dans la cohorte complète (Tableau 3), on observe une augmentation significative de la proportion de
24 patients en classe NYHA I-II et en rythme sinusal entre M0 et M6. La FC et le BNP sont significativement plus bas à M6 qu’à M0 sans modification significative de la TAS et du DFG.
On note une amélioration de la FEVG de près de 10% en valeur absolue et du S’VD de prêt de 1 cm/s associée à une diminution significative du DTDi, l’ensemble traduisant un remodelage inverse du ventricule gauche et une amélioration des fonctions contractiles biventriculaires. La proportion de patients porteurs d’une IM moyenne à sévère tend à diminuer sans que cela soit significatif.
Enfin, les patients améliorent leurs performances à l’effort avec une augmentation de 40 mètres de la distance parcourue au TM6 et de 15W de la charge développée à l’épreuve d’effort. On ne met pas en évidence de différence significative de pic de VO2 probablement par manque de
données.
6°) Paramètres pronostiques les plus pertinents
Parmi les paramètres pronostiques étudiés, certains étant des variables dépendantes entre-elles, nous avons déterminé parmi elles laquelle était la plus associée à la survenue du critère de jugement principal. Parmi les paramètres TM6, VO2 et Charge, c’est le pic de VO2 qui est le plus
fortement associé à la survenue du critère de jugement principal. De la même façon, entre la FC et le fait d’être en rythme sinusal, c’est la FC qui est le plus fortement associée à la survenue du critère de jugement principal et entre le DTDI et la FEVG, c’est la FEVG.
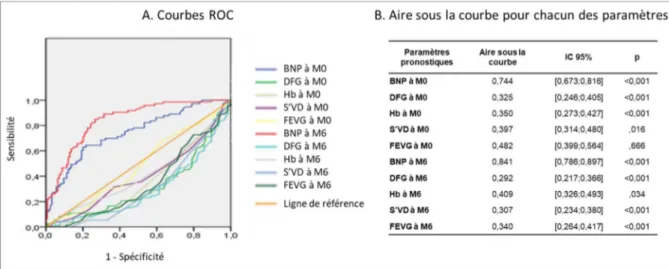
Pour chacun des paramètres quantitatifs continus, nous avons effectué des courbes ROC (Figure 8) et déterminé à partir de ces dernières des valeurs seuil de façon à transformer les paramètres quantitatifs continus en paramètres qualitatifs binaires.
Devant l’absence de seuil satisfaisant pour la FC, nous avons opté pour une distribution en quartiles avec <66/min, entre 66 et 75/min, entre 76 et 90/min et >90/min.
Figure 8 - Courbes ROC pour les paramètres pronostiques quantitatifs continus à M0 et à M6. A. Courbes ROC. B. Aire sous la courbe pour chacun des paramètres. BNP = Brain Natriuretic Peptide, DFG = Débit de Filtration Glomérulaire, Hb = Hémoglobine, S’VD = Onde Systolique à la paroi latérale du Ventricule Droit, FEVG = Fraction d’Ejection Ventriculaire Gauche.
25 Les seuils mis en évidence dans notre cohorte sont :
- pour le BNP un seuil à 250pg/mL à M6 avec une sensibilité de 85,5% et une spécificité de 70,9%
- pour le DFG un seuil à 70mL/min/1,73m² à M6 avec une sensibilité de 28,9% et une spécificité de 39,4%
- pour l’Hémoglobine un seuil à 13,5g/dL à M6 avec une sensibilité de 28,8% et une spécificité de 58,1%
- pour la FEVG un seuil à 30% à M6 avec une sensibilité de 35,5% et une spécificité de 37,8% - pour le S’VD un seuil à 10cm/s avec une sensibilité de 21,1% et une spécificité de 52,8%.
Les résultats de l’analyse multivariée sont présentés dans le Tableau 4. Nous avons dû exclure le paramètre pronostique pic de VO2 à cause d’un manque de données. Le paramètre
pronostique ayant le plus fort risque relatif est le BNP à M6 (RR=6,25, IC95% [3,13;12,51], p<0,001). Tous les paramètres pronostiques significatifs sont ceux évalués à M6 à l’exception de la classe NYHA qui est significative à M0 comme à M6 et la FC qui n’est significative qu’à M0. Pour ce qui concerne la FC, cela est lié au fait qu’à M6, la FC est très peu dispersée du fait de la prise en charge thérapeutique par BB avec une médiane à 64/min pour un intervalle interquartile entre 58 et 71bpm.
Paramètres Pronostiques RR IC 95% p BNP >250pg/mL à M6 6,25 [3,13;12,51] <0,001 NYHA III-IV à M6 3,76 [2,06;6,86] <0,001 NYHA III-IV à M0 2,51 [1,41;4,45] 0,002 DFG <70mL/min/1,73m² à M6 2,28 [1,33;3,89] 0,003 S'VD <10cm/s à M6 2,28 [1,23;4,24] 0,009 FC par quartile à M0 1,30 [1,04;1,62] 0,021
Tableau 4 – Paramètres pronostiques associés à la survenue du critère de jugement principal en analyse multivariée. RR = Risque Relatif, IC 95% = Intervalle de Confiance à 95%, BNP = Brain Natriuretic Peptide, NYHA = New-York Heart Assoiation, DFG = Débit de Filtration Glomérulaire, S’VD = Onde Systolique à la paroi latérale du Ventricule Droit, FC = Fréquence Cardiaque.
7°) Critères de Réponse et de Non-Réponse à la prise en charge
A partir des deux paramètres pronostiques les plus fortement associés au risque de survenue du critère de jugement principal, nous avons établi des critères de réponse à la prise en charge délivrée à l’UTIC. Nous avons considéré que les patients répondeurs à la prise en charge étaient ceux qui à M6 sont en classe NYHA I-II et ont un BNP <250ng/mL. Tous les autres patients ne remplissant pas ces deux critères sont considérés comme non répondeurs. Parmi les 307 patients pour lesquelles nous disposons de données de suivi après M6, le couple de données NYHA à M6 et BNP à M6 est disponible pour 287 patients.
Sur la base de ces critères, 143 patients (49,8%) sont définis comme répondeurs et 144 (50,2%) comme non répondeurs à M6. Les courbes de survie des répondeurs et des non répondeurs, présentées en Figure 9, confirment que le devenir de ces patients est statistiquement différent pour tous les critères de jugement de notre étude.
26 Figure 9 - Courbes de survie sans décès ni greffe ni assistance ni hospitalisation pour Insuffisance Cardiaque selon le statut Répondeur ou Non Répondeur à la prise en charge délivrée entre M0 et M6. R = Répondeur, NR = Non Répondeur, HR = Hazard Ratio, IC95% = Intervalle de Confiance à 95%.