HAL Id: dumas-01902446
https://dumas.ccsd.cnrs.fr/dumas-01902446
Submitted on 23 Oct 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Place de l’ostéopathie dans la prise en charge des
lombalgies aiguës communes en médecine générale :
étude qualitative auprès de médecins seinomarins
Émeline Pires Celorico
To cite this version:
Émeline Pires Celorico. Place de l’ostéopathie dans la prise en charge des lombalgies aiguës com-munes en médecine générale : étude qualitative auprès de médecins seinomarins. Médecine humaine et pathologie. 2018. �dumas-01902446�
FACULTÉ MIXTE DE MÉDECINE ET DE PHARMACIE DE ROUEN
ANNÉE 2018 N°
(Diplôme d’Etat Spécialisé de Médecine Générale)
Présentée et soutenue publiquement le 15 octobre 2018
Par Emeline PIRES CELORICO
Née le 6 février 1991 à Bois-Guillaume
PLACE DE L’OSTÉOPATHIE DANS LA PRISE EN CHARGE DES
LOMBALGIES AIGUËS COMMUNES EN MÉDECINE GÉNÉRALE :
ÉTUDE QUALITATIVE AUPRÈS DE MÉDECINS SEINOMARINS
Président du jury :
Monsieur le Professeur O. VITTECOQ
Assesseurs :
Madame le Professeur V. MERLE
Madame le Docteur M. LAINE
Directeur de thèse :
Monsieur le Docteur G. BRUNET
THÈSE POUR
3
Par délibération en date du 3 mars 1967, la faculté a arrêté que les opinions
émises dans les dissertations qui lui seront présentées doivent être considérées
comme propres à leurs auteurs et qu’elle n’entend leur donner aucune
approbation ni improbation.
4
ANNEE UNIVERSITAIRE 2017 - 2018 U.F.R. SANTÉ DE ROUEN
---
DOYEN : Professeur Pierre FREGER
ASSESSEURS : Professeur Michel GUERBET Professeur Benoit VEBER Professeur Pascal JOLY Professeur Stéphane MARRET
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS
Mr Frédéric ANSELME HCN Cardiologie Mme Gisèle APTER Havre Pédopsychiatrie Mme Isabelle AUQUIT AUCKBUR HCN Chirurgie plastique Mr Fabrice BAUER HCN Cardiologie
Mme Soumeya BEKRI HCN Biochimie et biologie moléculaire Mr Ygal BENHAMOU HCN Médecine interne
Mr Jacques BENICHOU HCN Bio statistiques et informatique médicale Mr Olivier BOYER UFR Immunologie
Mme Sophie CANDON HCN Immunologie
Mr François CARON HCN Maladies infectieuses et tropicales Mr Philippe CHASSAGNE (détachement) HCN Médecine interne (gériatrie) – Détachement Mr Vincent COMPERE HCN Anesthésiologie et réanimation chirurgicale Mr Jean-Nicolas CORNU HCN Urologie
Mr Antoine CUVELIER HB Pneumologie
Mr Pierre CZERNICHOW (surnombre) HCH Epidémiologie, économie de la santé Mr Jean-Nicolas DACHER HCN Radiologie et imagerie médicale Mr Stéfan DARMONI HCN Informatique médicale et techniques de
communication Mr Pierre DECHELOTTE HCN Nutrition Mr Stéphane DERREY HCN Neurochirurgie
5
Mr Frédéric DI FIORE CB Cancérologie
Mr Fabien DOGUET HCN Chirurgie Cardio Vasculaire
Mr Jean DOUCET SJ Thérapeutique - Médecine interne et gériatrie Mr Bernard DUBRAY CB Radiothérapie
Mr Philippe DUCROTTE HCN Hépato-gastro-entérologie
Mr Frank DUJARDIN HCN Chirurgie orthopédique - Traumatologique Mr Fabrice DUPARC HCN Anatomie - Chirurgie orthopédique et
traumatologique Mr Eric DURAND HCN Cardiologie
Mr Bertrand DUREUIL HCN Anesthésiologie et réanimation chirurgicale Mme Hélène ELTCHANINOFF HCN Cardiologie
Mr Manuel ETIENNE HCN Maladies infectieuses et tropicales Mr Thierry FREBOURG UFR Génétique
Mr Pierre FREGER HCN Anatomie - Neurochirurgie Mr Jean François GEHANNO HCN Médecine et santé au travail Mr Emmanuel GERARDIN HCN Imagerie médicale
Mme Priscille GERARDIN HCN Pédopsychiatrie M. Guillaume GOURCEROL HCN Physiologie Mr Dominique GUERROT HCN Néphrologie Mr Olivier GUILLIN HCN Psychiatrie Adultes Mr Didier HANNEQUIN HCN Neurologie Mr Fabrice JARDIN CB Hématologie Mr Luc-Marie JOLY HCN Médecine d’urgence Mr Pascal JOLY HCN Dermato – Vénéréologie Mme Bouchra LAMIA Havre Pneumologie
Mme Annie LAQUERRIERE HCN Anatomie et cytologie pathologiques Mr Vincent LAUDENBACH HCN Anesthésie et réanimation chirurgicale Mr Joël LECHEVALLIER HCN Chirurgie infantile
Mr Hervé LEFEBVRE HB Endocrinologie et maladies métaboliques Mr Thierry LEQUERRE HB Rhumatologie
Mme Anne-Marie LEROI HCN Physiologie Mr Hervé LEVESQUE HB Médecine interne Mme Agnès LIARD-ZMUDA HCN Chirurgie Infantile Mr Pierre Yves LITZLER HCN Chirurgie cardiaque
Mr Bertrand MACE HCN Histologie, embryologie, cytogénétique M. David MALTETE HCN Neurologie
Mr Christophe MARGUET HCN Pédiatrie Mme Isabelle MARIE HB Médecine interne Mr Jean-Paul MARIE HCN Oto-rhino-laryngologie
6
Mr Loïc MARPEAU HCN Gynécologie - Obstétrique Mr Stéphane MARRET HCN Pédiatrie
Mme Véronique MERLE HCN Epidémiologie
Mr Pierre MICHEL HCN Hépato-gastro-entérologie M. Benoit MISSET HCN Réanimation Médicale Mr Jean-François MUIR (surnombre) HB Pneumologie Mr Marc MURAINE HCN Ophtalmologie
Mr Philippe MUSETTE HCN Dermatologie - Vénéréologie Mr Christophe PEILLON HCN Chirurgie générale
Mr Christian PFISTER HCN Urologie
Mr Jean-Christophe PLANTIER HCN Bactériologie - Virologie Mr Didier PLISSONNIER HCN Chirurgie vasculaire Mr Gaëtan PREVOST HCN Endocrinologie Mr Jean-Christophe RICHARD
(détachement)
HCN Réanimation médicale - Médecine d’urgence Mr Vincent RICHARD UFR Pharmacologie
Mme Nathalie RIVES HCN Biologie du développement et de la reproduction
Mr Horace ROMAN HCN Gynécologie - Obstétrique Mr Jean-Christophe SABOURIN HCN Anatomie - Pathologie Mr Guillaume SAVOYE HCN Hépato-gastrologie Mme Céline SAVOYE–COLLET HCN Imagerie médicale Mme Pascale SCHNEIDER HCN Pédiatrie
Mr Michel SCOTTE HCN Chirurgie digestive Mme Fabienne TAMION HCN Thérapeutique Mr Luc THIBERVILLE HCN Pneumologie Mr Christian THUILLEZ (surnombre) HB Pharmacologie
Mr Hervé TILLY CB Hématologie et transfusion M. Gilles TOURNEL HCN Médecine Légale
Mr Olivier TROST HCN Chirurgie Maxillo-Faciale Mr Jean-Jacques TUECH HCN Chirurgie digestive Mr Jean-Pierre VANNIER (surnombre) HCN Pédiatrie génétique
Mr Benoît VEBER HCN Anesthésiologie - Réanimation chirurgicale Mr Pierre VERA CB Biophysique et traitement de l’image Mr Eric VERIN HB Service Santé Réadaptation Mr Eric VERSPYCK HCN Gynécologie obstétrique Mr Olivier VITTECOQ HB Rhumatologie
7
MAITRES DE CONFERENCES DES UNIVERSITES – PRATICIENS HOSPITALIERS
Mme Noëlle BARBIER-FREBOURG HCN Bactériologie – Virologie Mme Carole BRASSE LAGNEL HCN Biochimie
Mme Valérie BRIDOUX HUYBRECHTS HCN Chirurgie Vasculaire Mr Gérard BUCHONNET HCN Hématologie Mme Mireille CASTANET HCN Pédiatrie Mme Nathalie CHASTAN HCN Neurophysiologie
Mme Sophie CLAEYSSENS HCN Biochimie et biologie moléculaire Mr Moïse COEFFIER HCN Nutrition
Mr Serge JACQUOT UFR Immunologie
Mr Joël LADNER HCN Epidémiologie, économie de la santé
Mr Jean-Baptiste LATOUCHE UFR Biologie cellulaire Mr Thomas MOUREZ HCN Virologie Mr Gaël NICOLAS HCN Génétique
Mme Muriel QUILLARD HCN Biochimie et biologie moléculaire Mme Laëtitia ROLLIN HCN Médecine du Travail
Mr Mathieu SALAUN HCN Pneumologie Mme Pascale SAUGIER-VEBER HCN Génétique Mme Anne-Claire TOBENAS-DUJARDIN HCN Anatomie Mr David WALLON HCN Neurologie
PROFESSEUR AGREGE OU CERTIFIE
Mr Thierry WABLE UFR Communication Mme Mélanie AUVRAY-HAMEL UFR Anglais
8
PROFESSEURS
Mr Thierry BESSON Chimie Thérapeutique Mr Roland CAPRON (PU-PH) Biophysique
Mr Jean COSTENTIN (Professeur émérite) Pharmacologie Mme Isabelle DUBUS Biochimie Mr Loïc FAVENNEC (PU-PH) Parasitologie Mr Jean Pierre GOULLE (Professeur émérite) Toxicologie Mr Michel GUERBET Toxicologie Mme Isabelle LEROUX - NICOLLET Physiologie Mme Christelle MONTEIL Toxicologie Mme Martine PESTEL-CARON (PU-PH) Microbiologie Mr Rémi VARIN (PU-PH) Pharmacie clinique Mr Jean-Marie VAUGEOIS Pharmacologie Mr Philippe VERITE Chimie analytique
MAITRES DE CONFERENCES
Mme Cécile BARBOT Chimie Générale et Minérale Mr Jérémy BELLIEN (MCU-PH) Pharmacologie
Mr Frédéric BOUNOURE Pharmacie Galénique Mr Abdeslam CHAGRAOUI Physiologie
Mme Camille CHARBONNIER (LE CLEZIO) Statistiques Mme Elizabeth CHOSSON Botanique
Mme Marie Catherine CONCE-CHEMTOB Législation pharmaceutique et économie de la santé Mme Cécile CORBIERE Biochimie
Mr Eric DITTMAR Biophysique Mme Nathalie DOURMAP Pharmacologie Mme Isabelle DUBUC Pharmacologie Mme Dominique DUTERTE- BOUCHER Pharmacologie Mr Abdelhakim ELOMRI Pharmacognosie Mr François ESTOUR Chimie Organique Mr Gilles GARGALA (MCU-PH) Parasitologie
9
Mme Nejla EL GHARBI-HAMZA Chimie analytique Mme Marie-Laure GROULT Botanique
Mr Hervé HUE Biophysique et mathématiques Mme Laetitia LE GOFF Parasitologie – Immunologie Mme Hong LU Biologie
M. Jérémie MARTINET (MCU-PH) Immunologie Mme Marine MALLETER Toxicologie Mme Sabine MENAGER Chimie organique Mme Tiphaine ROGEZ-FLORENT Chimie analytique Mr Mohamed SKIBA Pharmacie galénique Mme Malika SKIBA Pharmacie galénique Mme Christine THARASSE Chimie thérapeutique Mr Frédéric ZIEGLER Biochimie
PROFESSEURS ASSOCIES
Mme Cécile GUERARD-DETUNCQ Pharmacie officinale Mr Jean-François HOUIVET Pharmacie officinale
PROFESSEUR CERTIFIE
Mme Mathilde GUERIN Anglais
ASSISTANT HOSPITALO-UNIVERSITAIRE
Mme Anaïs SOARES Bactériologie
ATTACHES TEMPORAIRES D’ENSEIGNEMENT ET DE RECHERCHE
Mme Anne-Sophie CHAMPY Pharmacognosie M. Jonathan HEDOUIN Chimie Organique Mme Barbara LAMY-PELLETER Pharmacie Galénique
10
Mme Cécile BARBOT Chimie Générale et minérale Mr Thierry BESSON Chimie thérapeutique Mr Roland CAPRON Biophysique
Mme Marie-Catherine CONCE-CHEMTOB Législation et économie de la santé Mme Elisabeth CHOSSON Botanique
Mme Isabelle DUBUS Biochimie Mr Abdelhakim ELOMRI Pharmacognosie Mr Loïc FAVENNEC Parasitologie Mr Michel GUERBET Toxicologie Mr François ESTOUR Chimie organique Mme Isabelle LEROUX-NICOLLET Physiologie Mme Martine PESTEL-CARON Microbiologie Mr Mohamed SKIBA Pharmacie galénique Mr Rémi VARIN Pharmacie clinique M. Jean-Marie VAUGEOIS Pharmacologie Mr Philippe VERITE Chimie analytique
11
PROFESSEUR
Mr Jean-Loup HERMIL (PH-PH) UFR Médecine générale
MAITRE DE CONFERENCE
Mr Matthieu SCHUERS (MCU-PH) UFR Médecine générale
PROFESSEURS ASSOCIES A MI-TEMPS – MEDECINS GENERALISTE
Mr Emmanuel LEFEBVRE UFR Médecine Générale Mme Elisabeth MAUVIARD UFR Médecine générale Mr Philippe NGUYEN THANH UFR Médecine générale Mme Marie Thérèse THUEUX UFR Médecine générale
MAITRE DE CONFERENCES ASSOCIE A MI-TEMPS – MEDECINS GENERALISTES
Mr Pascal BOULET UFR Médecine générale Mr Emmanuel HAZARD UFR Médecine Générale Mme Marianne LAINE UFR Médecine Générale Mme Lucile PELLERIN UFR Médecine générale Mme Yveline SEVRIN UFR Médecine générale
12
PROFESSEURS
Mr Serguei FETISSOV (med) Physiologie (ADEN) Mr Paul MULDER (phar) Sciences du Médicament Mme Su RUAN (med) Génie Informatique
MAITRES DE CONFERENCES
Mr Sahil ADRIOUCH (med) Biochimie et biologie moléculaire (Unité Inserm 905) Mme Gaëlle BOUGEARD-DENOYELLE (med) Biochimie et biologie moléculaire (UMR 1079) Mme Carine CLEREN (med) Neurosciences (Néovasc)
M. Sylvain FRAINEAU (med) Physiologie (Inserm U 1096)
Mme Pascaline GAILDRAT (med) Génétique moléculaire humaine (UMR 1079) Mr Nicolas GUEROUT (med) Chirurgie Expérimentale
Mme Rachel LETELLIER (med) Physiologie
Mme Christine RONDANINO (med) Physiologie de la reproduction Mr Antoine OUVRARD-PASCAUD (med) Physiologie (Unité Inserm 1076) Mr Frédéric PASQUET Sciences du langage, orthophonie Mme Isabelle TOURNIER (med) Biochimie (UMR 1079)
CHEF DES SERVICES ADMINISTRATIFS : Mme Véronique DELAFONTAINE
HCN - Hôpital Charles Nicolle HB - Hôpital de BOIS GUILLAUME
CB - Centre Henri Becquerel CHS - Centre Hospitalier Spécialisé du Rouvray CRMPR -
Centre Régional de Médecine Physique et de Réadaptation SJ – Saint Julien Rou
13
REMERCIEMENTS
Au Professeur Vittecoq, je vous remercie de m’avoir fait l’honneur de présider ce jury, pour votre réactivité et votre disponibilité. Je vous en suis très reconnaissante.
Au Professeur Merle, je vous remercie d’avoir accepté de juger mon travail et d’avoir trouvé du temps à m’accorder. Je vous en suis très reconnaissante.
Au Dr Lainé, je vous remercie d’avoir accepté de juger mon travail, d’avoir trouvé du temps à m’accorder et d'avoir relu mon travail. Je vous en suis très reconnaissante.
Au Dr Brunet, Gilles, je te remercie d’avoir accepté de diriger ma thèse sans hésiter, pour toute l’aide que tu m’as apportée, pour le temps que tu m’as consacré, pour tes encouragements et ton soutien.
A tous les médecins m’ayant reçue pour réaliser les entretiens de cette thèse, sans lesquels elle n’aurait pu voir le jour.
A Angélina, pour ton soutien, ton aide indispensable, ta générosité et ta compréhension pendant les mois les plus difficiles de ce travail.
A ma mère, ma grand-mère et ma sœur, pour votre amour, pour votre soutien sans faille, pour avoir cru en moi et m’avoir donné les moyens d’exercer le métier dont je rêvais. Je vous aime et vous dédie ce travail.
A Franck, pour ton soutien et ta discrétion lorsque j’avais besoin de calme pour travailler.
A ma cousine Déborah, pour ta présence, ton écoute, ton soutien, tes conseils, pour ses longues soirées passées ensemble à refaire le monde. Mi-cousine mi-sœur, ta place dans ma vie sera toujours singulière. A Magalie, pour ton soutien, ta bonne humeur, ta joie de vivre et tes encouragements, pour ton aide depuis les prémices de cette thèse jusqu’à la fin.
A Arnaud, pour le temps que tu m’as consacré avec tes collègues de l’EM Normandie Marie-Hélène et Tony, aide méthodologique qui m’a été si précieuse et indispensable, pour tes encouragements et ton soutien dans les moments les plus durs.
A Gary, mon amour, pour ta patience, ton soutien, pour le réconfort que tu m’as apporté durant ces trois dernières années et l’élaboration de ce travail. Je t’aime.
A tous les médecins et professeurs qui m’ont enseigné à la fois en cours et en stages au cours de mes études, pour tout ce que vous m’avez apporté pour ma pratique future.
Et à tous ceux qui ont contribué de près ou de loin à ma formation et ma thèse, amis, famille, collègues, qui m’ont apporté leur soutien, leurs encouragements, leur aide, jusqu’au bout de ce long périple que vient clôturer ce travail.
14
TABLE DES MATIÈRES
REMERCIEMENTS ... 13
ABRÉVIATIONS ... 18
GÉNÉRALITÉS ... 19
I. L’ostéopathie ... 19
1. Histoire ... 19
a. Les débuts des thérapies manuelles ... 19
b. La naissance de l’ostéopathie ... 19
c. L’arrivée en France de l’ostéopathie ... 20
2. Législation française ... 22
a. Concernant leur exercice ... 22
b. Concernant leur formation ... 23
3. Définitions et concepts ... 24
a. Généralités ... 24
b. L’ostéopathie globale ... 25
c. La médecine manuelle – ostéopathie ... 26
4. Indications et contre-indications de l’ostéopathie ... 27
5. Démographie et place dans le système de soins en France ... 28
6. L’ostéopathie dans le monde ... 28
a. Généralités ... 28
b. En Europe ... 29
c. Aux Etats-Unis ... 31
II. Les lombalgies aiguës communes ... 32
1. Définitions ...32
2. Epidémiologie ... 32
3. Recommandations ... 33
a. HAS ... 33
b. Européennes ... 33
c. Collège de Médecine Générale ... 34
d. CPAM ... 35
4. Parcours de soins en pratique ... 35
INTRODUCTION ... 37
MATÉRIEL ET MÉTHODE ... 39
I. Recherche bibliographique ... 39
II. Type d’étude ... 39
1. Enquête qualitative ... 39
2. Entretiens semi-structurés ... 40
III. Echantillonnage ... 41
1. Caractéristiques de l’échantillon ... 41
15
IV. Recueil des données ... 42
1. Déroulement du recueil ... 42
2. Guide d’entretien ... 42
V. Méthode d’analyse ... 43
1. Retranscription ... 43
2. Analyse des entretiens ... 43
VI. Démarches réglementaires ... 44
RÉSULTATS ... 45
I. Résultats descriptifs ... 45
1. Entretiens ... 45
2. Echantillon ... 45
a. Etat civil ... 45
b. Caractéristiques de leur exercice ... 46
c. Tableaux d’échantillonnage ... 48
II. Connaissances et formations concernant l’ostéopathie dans les lombalgies aiguës ... 50
1. Diplômes ... 50
2. Ressenti général concernant leurs connaissances ... 50
a. Ressenti majoritairement négatif ... 50
b. Quelques ressentis positifs ... 51
3. Sources d’information ... 51
a. Lors de formations ... 51
b. Dans la littérature ... 52
c. Lors de discussions ... 52
d. Par leur expérience ... 53
4. Domaines de connaissances ... 54
III. Place de l’ostéopathie dans leur pratique pour la prise en charge des lombalgies aiguës ... 55
1. Fondements de leur adressage ... 55
a. Un adressage avant tout empirique ... 55
b. Un adressage marginalement basé sur des connaissances théoriques ... 56
2. Adressage en fonction de la pathologie ... 56
a. Facteurs d’indication ... 56
b. Facteurs de contre-indication ... 57
3. Adressage en fonction du patient ... 59
a. Selon son âge ... 59
b. Selon ses antécédents ... 59
c. Selon son profil ... 60
d. Selon ses moyens financiers ... 62
4. Moment d’intégration dans leur prise en charge ... 64
a. Un recours spontané non négligeable ... 64
b. Jamais opposés à la demande du patient ... 65
c. En deuxième intention principalement ... 66
d. En première intention plus minoritairement ... 68
e. En dernier recours ... 68
5. Choix du professionnel ... 69
a. Origine du professionnel ... 69
16 6. Moyens d’adressage ... 74 a. Oral ... 74 b. Courrier ... 75 c. Ordonnances ... 76 d. Téléphone ... 76
IV. Opinions et ressentis ... 77
1. Concernant l’ostéopathie dans la prise en charge des lombalgies aiguës ... 77
a. Opinion générale ... 77
b. Concernant les mécanismes d’action de l’ostéopathie ... 79
c. Avantages et apports de l’ostéopathie ... 80
d. Inconvénients de l’ostéopathie ... 83
e. Concernant les résultats et la satisfaction des patients ... 84
2. Concernant les différents professionnels ostéopathes ... 86
a. Une confiance envers les professionnels du réseau ... 86
b. Mais une méfiance importante pour les professionnels inconnus ... 88
c. Opinions spécifiques à chaque type d’ostéopathes ... 91
3. Concernant l’intégration de l’ostéopathie dans le parcours de soins sans avis médical préalable... 93
a. Un avis plutôt favorable ou neutre ... 93
b. Quelques opposants ... 94
V. Perspectives ... 95
1. Améliorer leurs connaissances ... 95
2. Améliorer les échanges avec les professionnels ... 96
3. La question du remboursement ... 97
4. La question du nombre de professionnel ... 97
DISCUSSION ... 98
I. Synthèse des résultats ... 98
II. Comparaison des principaux résultats à la littérature ... 103
1. L’ostéopathie en vogue ... 103
2. Un adressage empirique, corollaire au manque de connaissances des MG ? ... 105
3. Un adressage en accord avec les recommandations malgré tout ...106
4. Un adressage informel, reflet d’un manque de communication et de compréhension ... 110
5. Une confiance praticien-dépendante ... 111
6. Une prise en charge globale centrée sur le patient ... 114
7. La question du remboursement ... 115
8. Leurs perspectives ... 116
a. Améliorer les connaissances des médecins généralistes ... 116
b. Améliorer la communication entre les professionnels ... 116
c. L’augmentation des ostéopathes ... 117
III. Forces et faiblesses de l’étude ... 117
1. Intérêts et forces de l'étude ... 117
2. Biais et faiblesses de l’étude ... 118
a. Concernant l’échantillon : biais de sélection ... 118
b. Concernant les données ... 119
17
BIBLIOGRAPHIE ... 123
ANNEXES ... 128
Annexe n°1 : Fiche de recueil des caractéristiques des médecins interrogés et des modalités des entretiens... 128
Annexe n° 2 : Guide d’entretien ... 129
SERMENT D’HIPPOCRATE ... 131
RÉSUMÉ ... 132
MOTS-CLÉS ... 132
LISTE DES ILLUSTRATIONS
Figure n°1 : « Red flags » ou drapeaux rouges ... 34Figure n°2 : « Yellow flags » ou drapeaux jaunes ... 34
Figure n°3 : Âges des médecins interrogés ... 45
Figure n°4 : Lieux d’installation des médecins interrogés ... 46
Figure n°5 : Modes d’installation des médecins interrogés ... 46
Figure n°6 : Anciennetés d’installation des médecins interrogés ... 47
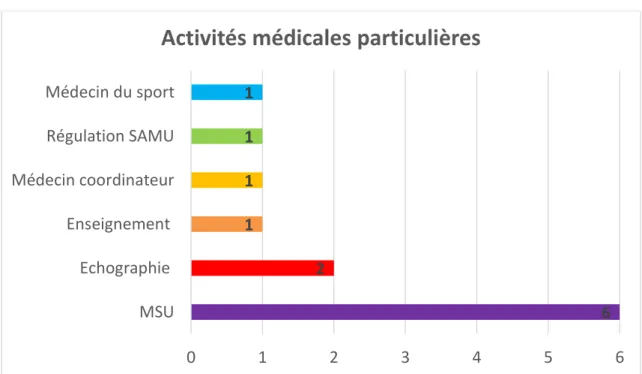
Figure n°7 : Activités médicales particulières ... 47
Figure n°8 : Schéma de l’EBM ... 99
Tableau n°1 : Tableau d’échantillonnage selon les critères principaux ... 48
Tableau n°2 : Autres caractéristiques des médecins interrogés ... 49
Schéma conceptuel n°1 : Facteurs influençant l’intégration et la place de l’ostéopathie dans la prise en charge des lombalgies aiguës par les médecins généralistes ... 100
Schéma conceptuel n°2 : Place et buts de l’ostéopathie dans la prise en charge des lombalgies aiguës des médecins généralistes ... 102
18
ABRÉVIATIONS
ACS : Aide au paiement d’une Complémentaire Santé ADELI : Automatisation Des Listes
AINS : Anti-Inflammatoires Non Stéroïdiens
ANAES : Agence Nationale d’Accréditation et d’Evaluation en Santé ANM : Académie Nationale de Médecine
ARS : Agence Régionale de Santé
CNOM : Conseil National de l’Ordre des Médecins CPAM : Caisse Primaire d’Assurance Maladie CMU : Couverture Maladie Universelle DIU : Diplôme Inter-Universitaire DE : Diplôme d’Etat
DO : Docteur en Ostéopathie ; Diplôme d’Ostéopathie
DREES : Direction de la Recherche, des Etudes, de l’Evaluation et des Statistiques DU : Diplôme Universitaire
EBM : Evidence Based Medicine FMC : Formation Médicale Continue FSO : Fédération Suisse des Ostéopathes
GEMMO : Groupe d’Etude de Médecine Manuelle-Ostéopathique
GNPRO : Groupement National Représentatif des Professionnels de l'Ostéopathie GOsC : General Osteopathic Council
HAS : Haute Autorité de Santé
IGAS : Inspection Générale des Affaires Sociales
INSERM : Institut National de la Santé Et de la Recherche Médicale IRM : Imagerie par Résonnance Magnétique
LA : Lombalgie Aiguë
LAC : Lombalgie Aiguë Communes MG : Médecin Généraliste
MSP : Maison de Santé Pluridisciplinaire MSU : Maître de Stage Universitaire
NICE : National Institute for Health and Care Excellence OMS : Organisation Mondiale de la Santé
ROF : Registre des Ostéopathes de France SFDO : Syndicat Français des Ostéopathes SFMG : Société Française de Médecine Générale
SMMOF : Syndicat de Médecine-Manuelle Ostéopathie de France
SNIRAM : Système National d'Information Inter-Régimes de l'Assurance Maladie TENS : Neurostimulation Electrique Transcutanée
VOD : Verband des Osteopathen Deutschlands USA : Etats-Unis d’Amérique
19
GÉNÉRALITÉS
I. L’ostéopathie
1. Histoire (1)
a. Les débuts des thérapies manuelles
L’origine des thérapies manuelles vient de la nuit des temps et fait partie de l’histoire de l’humanité.
En effet, elles sont attestées depuis l’antiquité. En Egypte, en 2750 avant J.-C., les prêtres médecins, les « saous », à la fois magiciens, sorciers, rebouteux, la pratiquaient, et l’enseignèrent au Vème siècle avant J.-C. à Hippocrate. En Chine en 2697 avant J.-C., les techniques manuelles sont l’une des quatre sections de la médecine chinoise. Le Kung Fu datant de -5000 à -4700 codifiait déjà ces techniques. Sous l’empire romain, des écrits de Galien furent retrouvés, où il rapportait l’utilisation des thérapeutiques manuelles lorsqu’il était médecin des gladiateurs, puis médecin à la cour, en 160 après J.-C..
Après la chute de l’Empire Romain, l’obscurantisme religieux du Moyen-Âge s’accompagne d’une interdiction d’apprendre et d’exercer la médecine, le diplôme de médecin n’étant délivré qu’avec la bénédiction des autorités religieuses. Le recul de la médecine se fait au bénéfice des rebouteux qui vont progressivement prendre une place considérable. En 1215, le concile de Latran sépare alors la médecine, réservée aux moines sachant lire et écrire le latin, de la chirurgie, laissant celle-ci ainsi que les manipulations aux barbiers et rebouteux. Cependant à la Renaissance, Ambroise Paré, barbier-chirurgien nommé médecin par la grâce du roi, utilisait les méthodes manuelles. Tous les rois de France avaient leur rebouteux ou « bailleuls ».
A Valladolid, Luis de Mercado fut le premier universitaire à avoir utilisé et enseigné les manipulations vertébrales.
b. La naissance de l’ostéopathie
En 1867, Thur Brandt, maître rebouteur, célèbre dans toute l’Europe pour ses traitements manuels des maladies des femmes, sera le précurseur de l’ostéopathie viscérale. Ses travaux seront repris par le français Henri Stapfer qui publiera un traité de kinésithérapie gynécologique.
A la même époque, le suédois Per Henrik Ling, à la fois médecin, enseignant et poète, créa sa méthode de gymnastique dite « suédoise » et manipulait en exagérant ses mouvements de gymnastique. En Angleterre, depuis 1850, les « bone-setter » ou « manipulative surgeon » sont reconnus et nombreux dans ce pays.
Il semble que l’ensemble de ces pratiques visait, dans l’esprit de ces praticiens, à « réduire » la perturbation d’une structure anatomique constatée manuellement, réparant ainsi un handicap local.
Cependant à partir du XIXème siècle, sont apparus les concepts de thérapies manuelles appliquées à la réparation d’un équilibre global perturbé.
20 C’est Andrew Taylor Still aux Etats-Unis qui fut le père de l’ostéopathie. Médecin et ingénieur, il fut initié par des rebouteux, en particulier un certain Robert Joy. En 1874, il fit ses premières constations « ostéopathiques » lors d’une épidémie de dysenterie. Ses guérisons « miraculeuses » lui apportèrent railleries et quolibets de la part de ses pairs, et plus sa popularité grandissait auprès des malades, plus l’hostilité des institutions devenait grande. Il finit par rompre avec les instances officielles et il fonda en 1892 l’American School of Osteopathy dans le Missouri. Il délivra alors des diplômes de docteur en ostéopathie. En 1910, le rapport Flexner permit de modifier les études médicales par des réformes vigoureuses de l’enseignement des docteurs en médecine comme des docteurs en ostéopathie. L’enseignement de ces derniers s’est peu à peu étoffé pour être actuellement le même que celui des docteurs en médecine avec l’ostéopathie en plus. En 1963, la parité entre les diplômes délivrés par les écoles de médecine avec ceux qui sont délivrés par les écoles ostéopathiques a été promulguée par la commission des services publiques des USA. La plupart des docteurs en ostéopathie sont actuellement installés comme médecins de famille ou spécialistes.
Still décéda en 1917. Un de ses élèves anglais, John Martin Littlejohn fonda alors la British School of Osteopathy à Londres, où d’ailleurs un certain nombre de médecins et chirurgiens orthopédistes inspirés des « bone-setter » étudièrent et enseignèrent sur les techniques ostéopathiques.
En 1930, l’ostéopathe William Gardner Surtherland publie son premier article sur l’ostéopathie crânienne et la première école fut créée en 1940 aux USA.
Aujourd’hui, l’ostéopathie est considérée comme une science à part entière aux Etats-Unis.
c. L’arrivée en France de l’ostéopathie
La pratique ostéopathique va démarrer en France sous l’influence de plusieurs médecins pionniers. En 1913, les docteurs G. L. Boutin et G. A. Mann publient un manuel d’ostéopathie pratique et un enseignement est organisé, mais disparait avant la guerre.
En 1920, Lavezzari, instruit par une élève de Still, pratique l’ostéopathie à Nice puis à Paris où il publie en 1949 « une nouvelle méthode clinique et thérapeutique : l’ostéopathie », qui contribua à la propagation de l’ostéopathie en France. En 1952, il crée la Société Française d’Ostéopathie avec les docteurs Douglas, Piedallu, Mieg, Lescure et quelques autres. En 1955 fut créé le premier Syndicat de Médecine Manuelle Ostéopathique par le Dr Maigne. En 1957, Paul Geny en collaboration avec Ange Castejon et Tom Dummer, crée à Paris un enseignement privé (école française d’ostéopathie) réservé aux médecins et kinésithérapeutes. Vers 1965, alors que celle-ci fût fermée par l’Ordre des Médecins, ils s’associent à John Werhmann (directeur de la British School of Naturopathy and Osteopathy) et installent un enseignement à Londres dans le Kent. Ils fondent alors l’école européenne d’ostéopathie. Leurs élèves sont la source du développement ostéopathique non médical en France.
21 D’autres courants se sont développés dans le même temps : chiropraxie, kinésiologie, étiopathie, chirosomathothérapie… Face à cet éparpillement doctrinal et à leur caractère quelque peu ésotérique parfois, le Dr Maigne crée en 1962 le premier enseignement universitaire de médecine manuelle ostéopathique à l’Hôtel Dieu de Paris. Rhumatologue, rééducateur, il schématise la sémiologie de façon à être compris et accepté des universitaires. Il se sépare alors du courant ostéopathique pour créer avec Waghemacker la « Société française de médecine orthopédique ». Il lutte contre tout déviationnisme extrascientifique et crée une école française de manipulations ostéoarticulaires. L’enseignement médical de la médecine manuelle a également été marqué par Eric de Winter, qui créa en 1962 le Groupe de Recherche des Thérapeutiques Manuelles, devenu à sa mort le Groupe d’Etude des Thérapeutiques Manuelles.
A partir de 1980, des enseignements extra-universitaires se sont multipliés dans les diverses régions de France, les uns créés par des élèves de Robert Maigne, les autres par ceux de Eric de Winter, souvent d’ailleurs les deux courants se mélangeaient localement (comme à Rouen, puis à Caen dans le cadre du GEMMO Normandie).
Après le décès de De Winter en 1981, le professeur Piganiol réunit en 1983 ces divers groupes afin de tenter de les fédérer et donna l’élan à la création de la Fédération Française de Médecine Manuelle. C’est ainsi que les premiers statuts de la fédération française sont déposés en 1985, rapidement remaniés pour s’appeler francophone à la demande des Belges, rejoints rapidement par les Suisses. Le premier congrès fédéral eut lieu en 1988 à Rennes. Peu à peu, de nouveaux groupes d’enseignements rejoignirent la Fédération Francophone d’Enseignement de la Médecine Manuelle Ostéopathique qui comprend actuellement 21 associations. Elle organise un congrès national tous les 18 mois et une réunion de moniteurs tous les ans qui a permis d’uniformiser l’enseignement des techniques, concepts et vocabulaire.
Des associations et syndicats ont progressivement été créés, ayant permis de les fédérer et ayant contribués aux lois pour la légalisation de l’ostéopathie (notamment le SFDO en 1973, le ROF en 1981, les Ostéopathes de France UFOF en 1987).
Rapidement, des enseignements universitaires vont s’organiser parallèlement dans 15 facultés de médecine française, pour créer des diplômes universitaires de thérapeutique manuelle appliquées au rachis et aux membres ou de médecine orthopédique et thérapeutiques manuelles. Depuis 1988, en accord avec le conseil de l’ordre des médecins et sous l’impulsion du professeur Vautravers, l’enseignement médical de la médecine manuelle a été uniformisé au niveau national sous la forme d’un Diplôme Inter-Universitaire proposé par 15 facultés : le DIU de Médecine Manuelle-Ostéopathie ouvert aux docteurs en médecine et internes en médecine, récemment modifié en Diplôme Universitaire. La formation continue est assurée par les groupes d’enseignements régionaux.
C’est ainsi qu’actuellement coexistent en France deux courants ostéopathiques : la médecine manuelle-ostéopathie de Maigne enseignée principalement aux médecins et professionnels de santé, et l’ostéopathie plus classique de Still enseignée dans les écoles privées aux non-soignants et dans certains DU.
22
2. Législation française
a. Concernant leur exercice
La reconnaissance de l’ostéopathie par le droit français est récente, elle était auparavant uniquement accessible aux médecins. En effet, la formation et l’exercice de l’ostéopathie par les non professionnels de santé ont été réglementés par la loi du 4 mars 2002, relative aux droits des malades et à la qualité du système de santé, qui a légalisé l’ostéopathie. Les décrets d’application du 25 mars 2007 en a permis la mise en application 5 ans plus tard.
Depuis l’adoption de l’article 75 de la loi n°2002-303 du 4 mars 2002 (modifiée en avril 2011)(2), l’usage du titre d’ostéopathe est réservé aux professionnels titulaires d’un diplôme sanctionnant une formation spécifique à l’ostéopathie délivrée par un établissement de formation agréé par le ministère de la santé. Le titre d’ostéopathe est partagé par : des professionnels de santé (médecins, masseurs-kinésithérapeutes, sages-femmes, infirmiers) et des non-professionnels de santé (ostéopathes « exclusifs »). Ils doivent être inscrits sur une liste dressée par le directeur général de l’Agence Régionale de Santé (liste ADELI). Le programme et la durée des études sont fixés par voie réglementaire. La formation continue est obligatoire. Un décret établit la liste des actes que les praticiens justifiant du titre d’ostéopathe sont autorisés à effectuer, ainsi que les conditions dans lesquelles ils sont appelés à les accomplir.
L’article 1 du décret n°2007-435 du 25 mars 2007 (3) « relatif aux actes et aux conditions d’exercice de l’ostéopathie », stipule que « les praticiens justifiant d’un titre d’ostéopathe sont autorisés à pratiquer des manipulations ayant pour seul but de prévenir ou de remédier à des troubles fonctionnels du corps humain. […] Ces manipulations sont musculosquelettiques et myofasciales, exclusivement manuelles et externes. […] Pour la prise en charge de ces troubles fonctionnels, l’ostéopathe effectue des actes de manipulations et mobilisations non instrumentales, directes et indirectes, non forcées ».
Ce décret fixe aussi les limites de leur exercice qui sont principalement (sauf pour les médecins et autres professionnels de santé habilités) :
- L’exclusion des « pathologies organiques nécessitant une intervention thérapeutique médicale, chirurgicale, médicamenteuse ou par agents physiques » et/ou « des symptômes justifiant des examens paracliniques »
- L’interdiction d’effectuer des manipulations gynéco-obstétricales ou des touchers pelviens - La nécessité d’un certificat médical de non contre-indication pour les manipulations du rachis
cervical et pour les manipulations du crâne, de la face et du rachis chez le nourrisson de moins de six mois.
Les ostéopathes exclusifs n’ont pas à ce jour de statut pour exercer à l’hôpital public. Les actes accomplis ne sont pas conventionnés par l’Assurance Maladie et ne sont donc pas remboursés, mais de nombreuses mutuelles de santé complémentaires remboursent en partie ces actes à l’heure actuelle.
23
b. Concernant leur formation
Le décret n°2007-435 du 25 mars 2007 (3) stipule que « l’usage professionnel du titre d’ostéopathe est réservé :
- Aux médecins, sages-femmes, masseurs-kinésithérapeutes et infirmiers autorisés à exercer, titulaires d’un diplôme universitaire ou interuniversitaire sanctionnant une formation suivie au sein d’une unité de formation et de recherche de médecine délivré par une université de médecine et reconnu par le Conseil National de l’Ordre des Médecins
- Aux titulaires d’un diplôme délivré par un établissement agréé dans les conditions prévues aux articles 5 à 9 du décret n°2007-437 du 25 mars 2007
- Aux ressortissants européens titulaires d’une autorisation d’exercice de l’ostéopathie délivrée par le directeur général de l’ARS. […] »
Le décret n°2007-437 du 25 mars 2007 (4) relatif à la formation des ostéopathes et à l’agrément des établissements de formation, précise que le diplôme d’ostéopathe est délivré aux personnes ayant suivi une formation d’au moins 2660 heures ou trois années comportant 1435 heures d’enseignements théoriques des sciences fondamentales et de biologie et 1225 heures d’enseignements théoriques et pratiques de l’ostéopathie.
Deux nouveaux décrets (n°2014-1043 (5) et n°2014-1505 (6)) publiés en décembre 2014 ainsi que deux arrêtés ont cependant réformé cet enseignement. Cette réforme s'étend tant sur le volet de la formation que sur l'encadrement des établissements. La formation pour les post-baccalauréat est donc actuellement de 4860 heures : 3360 heures de formation théorique et pratique et 1500 heures de formation pratique clinique encadrée incluant 150 consultations complètes et validées. Les agréments des écoles sont délivrés pour 5 ans. La France possède actuellement le niveau de formation le plus élevé de l’Union Européenne.
À ce jour, il y a 31 écoles agréées dont 5 réservées exclusivement aux professionnels de santé (formation professionnelle) et 5 qui proposent la formation initiale et la formation professionnelle, 21 écoles qui ne font que la formation initiale(7).
15 facultés de médecine sont habilitées à délivrer les DU de médecine manuelle – ostéopathie, formation ouverte aux médecins et internes et reconnue par l’Ordre des médecins. L’enseignement est théorique et pratique et le programme concerne le diagnostic et le traitement manuel des pathologies de l’appareil locomoteur.
La formation des ostéopathes reste néanmoins très hétérogène, en fonction des nombreuses écoles qui l’enseignent et également du cursus initial des étudiants qui s’y forment.
24
3. Définitions et concepts
a. Généralités
L’ostéopathie appartient, selon l’Organisation Mondiale de la Santé, aux médecines complémentaires et alternatives : « ces termes font référence à un vaste ensemble de pratiques de santé qui ne font pas partie de la médecine conventionnelle du pays et ne sont pas pleinement intégrées à son système de santé prédominant ». La définition de l’ostéopathie qu’elle a donné en 2010 est la suivante :
« L’ostéopathie (également dénommée médecine ostéopathique) repose sur l’utilisation du contact manuel pour le diagnostic et le traitement. Elle prend en compte les relations entre le corps, l’esprit, la raison, la santé et la maladie. Elle place l’accent sur l’intégrité structurelle et fonctionnelle du corps et la tendance intrinsèque de l’organisme à s’auto-guérir.
Les ostéopathes utilisent une grande variété de techniques thérapeutiques manuelles pour améliorer les fonctions physiologiques et/ou soutenir l’homéostasie altérées par des dysfonctions somatiques (les structures du corps), c’est à dire une altération ou une dégradation de la fonction des composantes concernées du système somatique : les structures squelettiques, articulaires, et myofasciales, ainsi que les éléments vasculaires, lymphatiques et neurologiques corrélés.
Les ostéopathes utilisent leur connaissance des relations entre la structure et la fonction pour optimiser les capacités du corps à s’auto-réguler et à s’auto-guérir. Cette approche holistique de la prise en charge du patient est fondée sur le concept que l’être humain constitue une unité fonctionnelle dynamique, dans laquelle toutes les parties sont reliées entre elles. »
Autrement dit, l’ostéopathie est définie comme « une pratique exclusivement manuelle dont le but est de pallier les dysfonctionnements de mobilité des tissus du corps humain » (8). Pour la réalisation de l’acte, l’ostéopathe recherche le dysfonctionnement de mobilité tissulaire par un diagnostic ostéopathique dit « spécifique » qui se définit comme une recherche de la lésion fonctionnelle tissulaire. La lésion fonctionnelle tissulaire ou « dysfonction ostéopathique » au sens large est caractérisée par une modification de mobilité des tissus où qu’elle soit, et réversible par une manipulation appropriée. Un des prérequis est une parfaite connaissance de l’anatomie.
Les développements historiques de l’ostéopathie aboutissent à deux grandes tendances (1) : une ostéopathie globale conçue dans une optique holistique, enseignée dans les écoles d’ostéopathie aux non soignants, et une médecine manuelle centrée sur l’appareil moteur enseignée dans les universités aux médecins et paramédicaux.
25
b. L’ostéopathie globale
L’ostéopathie globale s’adresse à l’homéostasie de l’appareil locomoteur sur son axe crânio-sacré, ses extensions périphériques des membres, ses connexions viscérales, ses commandes et contrôles nerveux. Chaque individu constitue un système dynamique en équilibre, régi par un couple adaptation-compensation. Elle inclut l’ostéopathie structurelle (traitant les blocages articulaires), l’ostéopathie fonctionnelle (traitant les organes internes et les fascias) et l’ostéopathie crânio-sacrée.
Elle obéit toujours aux concepts définis par Still :
- La structure gouverne la fonction : La charpente commande les fonctions de l’organisme, qui représentent l’activité des différents systèmes (respiratoire, cardiaque, digestif, glandulaire, respiratoire) et qui constituent la machinerie d’entretien. Il y a interrelation entre la structure et les fonctions, inversement des fonctions déréglées modifient la structure. La maladie ne peut se développer si la structure est harmonieuse.
- L’unité du corps : Le corps humain à la faculté de retrouver son équilibre dans le sens de l’homéostasie (c’est-à-dire la faculté pour le corps de maintenir toutes ses composantes physiologiques à des valeurs stables) et les différentes parties sont interdépendantes les unes des autres.
- L’autoguérison : Le corps a les moyens d’autoguérison. Il détient en lui-même tous les moyens nécessaires pour éliminer ou endiguer les maladies.
- La loi de l’artère : La libre circulation du sang est nécessaire pour éviter les stases et l’accumulation des toxines.
Dans ce cadre, les ostéopathes intègrent les connaissances scientifiques et médicales actuelles en appliquant les principes ostéopathiques aux soins des patients. C’est une forme de thérapie centrée d’avantage sur le patient que sur la maladie.
Un des éléments essentiels des soins ostéopathiques est constitué par la thérapie manuelle ostéopathique, qu’on appelle généralement traitement manipulatif ostéopathique (« mobilizations » en anglais). Il se rapporte à l’ensemble des techniques manipulatives, qu’il est possible d’associer à d’autres traitements ou conseils. Il en existe un large éventail :
- Les techniques consacrées « aux tissus mous » : musculaires, fascias, viscérales, massages, techniques myotensives…
- Les techniques de mobilisation articulaire générale - Les techniques crâniennes ou crânio-sacrées
- Les techniques articulaires spécifiques : manipulations avec impulsion, techniques fonctionnelles
- Les techniques particulières
La manipulation est définie comme suit (par le Registre des Ostéopathes de France) : geste spécifique et contrôlé qui restaure la mobilité du ou des mouvements mineurs perturbés, dans les limites des amplitudes physiologiques et qui restaure les qualités fonctionnelles des tissus mous en relation ; c’est une réponse manuelle non forcée au diagnostic ostéopathique.
26
c. La médecine manuelle – ostéopathie (1,9)
La médecine manuelle, de Robert Maigne, privilégie l’approche structurelle avec une réorganisation des dysfonctions de l’appareil locomoteur. Elle diagnostique et traite une dysfonction au sens large du terme, un dérangement bénin, mécanique et/ou réflexe d’une structure articulaire, vertébrale ou périphérique des tissus-mous, de même que les douleurs projetées qui en résultent. Elle utilise essentiellement les techniques ostéoarticulaires, musculaires, ligamentaires, fasciales, cutanées et tendineuses.
Elle est réservée aux médecins et professionnels de santé diplômés. Cette thérapie utilise des techniques aux résultats éprouvés pour traiter la colonne vertébrale et les membres. Ainsi, le SMMOF préconise peu les techniques crâniennes et viscérales car « les bases scientifiques ne sont pas encore convaincantes ».
Elle se fonde sur des manipulations non-douloureuses et des mouvements basés sur un déplacement libre et indolore. Selon R. Maigne : « La manipulation est un mouvement forcé appliqué directement ou indirectement sur une articulation, ou un ensemble d’articulations, qui porte brusquement les éléments articulaires au-delà de leurs jeux physiologiques, sans dépasser la limite qu’impose à leurs mouvements l’anatomie. C’est une impulsion brève, rêche, unique, qui doit être exécutée à partir de la fin du jeu passif normal. Ce mouvement s’accompagne en général d’un bruit de craquement ».
Les théories actuelles concernant l’étiopathogénie s’orientent vers des troubles de la régulation neuro-musculaire et donc d’un dysfonctionnement du système de régulation nerveuse. Les manipulations vertébrales traiteraient donc les troubles de proprioceptivité à plusieurs niveaux :
- Au niveau médullaire par le réflexe myotatique direct (d’étirement), myotatique inversé (d’allongement) et d’inhibition des antagonistes par innervation réciproque
- Au niveau métamérique : Le métamère est une unité anatomo-fonctionnelle de même niveau embryonnaire qui a conservé une certaine autonomie, c’est le segment résultant de la division primitive du mésoderme de l’embryon. Il est composé :
• D’une portion de moelle épinière : segment spinal • D’une portion de peau : dermatome
• D’une portion de muscle : myotome • D’une partie articulaire : sclérotome • D’une partie vasculaire : angiotome • D’une partie viscérale : viscérotome
Les nerfs rachidiens mettent en relation à chaque niveau les segments métamériques de la moelle épinière avec les récepteurs sensitifs (dermatome) et moteurs (myotome). Le fonctionnement normal y est assuré par le jeu continuel des réflexes permettant l’adaptation des différentes fonctions segmentaires entre elles.
La manipulation vertébrale aurait donc une action essentiellement dans les douleurs d’origine métamérique situées dans un ou plusieurs territoires d’un ou plusieurs métamères. Ces territoires ont une topographie voisine mais non identique à celle de la topographie radiculaire. L’action spécifique des manipulations ostéoarticulaires constituerait donc en un ébranlement des propriocepteurs sans qu’il soit nécessaire d’invoquer une modification des rapports relatifs de certaines structures.
C’est de cette théorie que découle la notion de dysfonction intervertébrale, qui résulterait donc d’un dysfonctionnement de ce système auto-régulé.
27
4. Indications et contre-indications de l’ostéopathie (1)
Selon la réglementation française, l’ostéopathie est destinée aux troubles fonctionnels du corps humain, excluant les pathologies organiques.
Les indications générales sont :
- Articulations et muscles : rachialgies, certaines entorses, certaines tendinopathies, traumatologie du sport…
- Système nerveux : céphalées, migraines, névralgies, état d’hypernervosité
- Système digestif et viscéral : troubles de la digestion (constipation, diarrhée chronique, ballonnements…), troubles génito-urinaires (dysménorrhée, dyspareunie, incontinences…) - Séquelles de traumatisme
- Systèmes ORL et pulmonaire : sinusite, rhinite, acouphènes, vertiges, asthme, bronchite… - Ostéopathie crânienne : plagiocéphalie
Ces indications incluent majoritairement le traitement de la douleur. Le spectre de celles-ci est plus ou moins large selon les écoles de pensées.
Les indications plus spécifiques des manipulations rachidiennes sont :
- Au niveau lombaire : lombalgies, fessalgies, radiculalgies, coccygodonies, pubalgies, douleurs du genou et les fausses douleurs de hanche d’origine vertébrale, affections d’allure viscérale (correspondant à une projection douloureuse antérieure d’une dysfonction vertébrale ou costo-vertébrale), …
- Au niveau thoracique : dorsalgies, douleurs thoraciques antérieures, pseudo-douleurs du sein …
- Au niveau cervical : cervicalgies, douleurs cranio-faciales (migraines, céphalées), vertiges, symptômes pseudo-ORL (otalgies, dysphonies, paresthésies laryngées, atteinte des articulations temporo-mandibulaires), douleurs postérieures de l’épaule, névralgies cervico-brachiales, douleurs thoraciques moyennes …
Mais selon le SMMOF, les indications sont plus restreintes aux « indications habituelles pratiquées par les médecins ostéopathes concernant la colonne vertébrale et les membres où les techniques sont très éprouvées et des études scientifiques ont été menées ».(10)
Les contre-indications concernent :
- Toutes les fragilités osseuses ostéoarticulaires : traumatiques (fracture, entorse, luxation), infectieuse, inflammatoire, tumorale, ostéoporose sévère…
- Les pathologies vasculaires : insuffisance vertébro-basilaire notamment - Les pathologies neurologiques
- Les pathologies psychiatriques
Il n’est pas recommandé qu’un bilan radiologique soit réalisé avant toute manipulation, il parait cependant indispensable dans certains cas (surtout en post-traumatique). Un certificat médical de non contre-indication est obligatoire pour les manipulations du rachis cervical et pour les manipulation du crâne, de la face et du rachis chez le nourrisson de moins de six mois.
28
5. Démographie et place dans le système de soins en France
Le Registre des Ostéopathes de France comptabilisait en janvier 2016 26 063 ostéopathes en France, soit 1 ostéopathe pour 2 519 habitants, plaçant la France au premier rang mondial de densité d’ostéopathes. (11) Les ostéopathes exclusifs en représentaient presque 60 %, les masseurs-kinésithérapeutes 35 % et les médecins 5 %.
Il montre aussi une augmentation très rapide des professionnels ostéopathes en France, leur nombre total ayant était un peu plus que doublé en 6 ans (11 608 en janvier 2010). Cette augmentation est principalement liée aux ostéopathes non professionnels de santé, et devrait se poursuivre encore les prochaines années.
La France se trouve ainsi dans une position singulière : elle abrite la moitié des écoles d’ostéopathie existant dans le monde et possède la plus forte densité d’ostéopathe par rapport au nombre d’habitants, dérive qui devrait s’aggraver.(9)
Selon un sondage réalisé par OpinionWay en 2014 auprès d’un échantillon de 1 000 individus, 48 % des personnes affirmaient avoir déjà consulté un ostéopathe (40 % en 2010), 20 % déclaraient avoir bénéficié d’une consultation chez un ostéopathe au cours des 12 derniers mois, dont 78% de leur propre initiative.(12) L’estimation du nombre de consultations annuel varie entre 6 millions et 20 millions selon les études.
6. L’ostéopathie dans le monde (13)
a. Généralités
Alors que les conditions générales présentent dans leur principe de grandes similitudes dans les différents pays, les réglementations concernant la pratique des médecines non conventionnelles peuvent varier largement d’un pays à l’autre. En se plaçant sur une perspective internationale, une classification des pays a été proposée selon leur position réglementaire des médecines non conventionnelles (14) :
- Les systèmes « monopolistes » : pays où seule la pratique de la médecine conventionnelle par les médecins et auxiliaires médicaux est reconnue par la loi et où toute autre forme d’exercice est exclue et considérée comme illégale, mais ils ne sont pas systématiquement opposés à toute forme de recours aux médecines alternatives (exemples : France, Luxembourg, Autriche, Italie, Espagne)
- Les systèmes « permissifs » : pays où seule la pratique de la médecine conventionnelle est reconnue, bien que dans une certaine mesure, les praticiens de certaines formes de médecines non conventionnelles soient tolérés moyennant un certain nombre de restrictions (exemples : Belgique, Allemagne, Grande-Bretagne)
- Les systèmes « ouverts » : pays dans lesquels les pratiques médicales non conventionnelles ne sont pas seulement tolérées mais sont officiellement reconnues comme faisant partie intégrante du système de santé tout en fonctionnant de façon séparée et indépendante (exemple : la médecine ayurvédique en Inde)
- Les systèmes « intégrés » : pays où il existe officiellement une intégration complète de certaines de ces pratiques au sein du système de santé y compris dans la formation initiale (exemples : Chine, Népal, Corée du Nord)
29
b. En Europe
Au sein de l’Union Européenne, un débat a été ouvert quant à la reconnaissance des médecines non conventionnelles à la fin des années 80. Une résolution fut présentée en mai 1997 et appelait à mener une étude de grande envergure sur leur efficacité, sécurité, champs d’application et nature complémentaire ou alternative, puis à engager une procédure de reconnaissance en fonction des résultats, et à élaborer une législation européenne. En juin 1999, une seconde résolution est venue renforcer la première et appelait à une intégration des médecines non conventionnelles au niveau européen par le biais d’une meilleure coordination entre les états membres, fixait l’accès tant pour les praticiens que les patients et incitait à la recherche. Ces résolutions n’ont aucun aspect obligatoire et doivent être plutôt considérées comme des déclarations de principe. Bien qu’elles n’aient pas entrainé la libre circulation des praticiens, elle a eu pour conséquence de décider certains pays à examiner la situation des médecines non conventionnelles au sein de leurs frontières voire à modifier leur législation. A partir de là, on peut noter que des règles ont été établies quant à la reconnaissance mutuelle des diplômes au sein de l’union menant à l’autorisation de pratiquer ces professions. Mais la pratique des médecines non conventionnelles n’étant à ce jour ni permise ni réglementée dans de nombreux pays, celle-ci ne peut être sujette à aucune directive. A l’heure actuelle, il n’y a donc pas d’harmonisation du cadre légal au sein de l’Union Européenne.
En Angleterre
La profession est réglementée depuis le 1er juillet 1993 par l’« osteopath's Act » signé par la reine Elizabeth II. Les ostéopathes ont un statut de praticien indépendant consultant de premier rang au même titre que les médecins et les chirurgiens-dentistes. En vertu du droit coutumier, toute personne « non qualifiée » peut exercer la médecine à la condition de ne pas prétendre au titre de docteur en médecine, mais ne peut prescrire les médicaments soumis à prescription médicale et ne peut réaliser certains actes médicaux. Les ostéopathes ont cependant le droit de prescrire des examens d’imagerie. Pour pouvoir exercer, les ostéopathes ont l'obligation de s'inscrire au registre des ostéopathes britanniques le General Osteopathic Council (GOsC), qui régit la profession et a été créé pour enregistrer les ostéopathes qui remplissaient les conditions requises pour une pratique en toute sureté de l'ostéopathie, pour protéger les patients et pour maintenir des normes. Seuls les praticiens enregistrés à l'ordre des ostéopathes peuvent porter le titre d'ostéopathe.
L'Angleterre est le premier pays européen où une formation à temps plein a été mise en place. Il faut un diplôme en ostéopathie délivré par une école agréée par le GOsC pour pouvoir s’inscrire au registre. L’inscription est accordée pour une période de 12 mois. La formation continue est obligatoire.
En 2015, pour une démographie de 63,5 millions habitants au Royaume Uni, il y avait 4 600 ostéopathes inscrits sur le site du GOsC, soit 1 ostéopathe pour 13 800 habitants, à plus de 90 % non-médecins/non-kinésithérapeutes.
30 En Belgique
Dès 1980, les ostéopathes belges avaient mis en place les structures nécessaires à un autocontrôle de leur profession. Ils ont notamment organisé les Unions Professionnelles qui ont mis en place les commissions d'éthique. L'Académie d'Ostéopathie de Belgique fut également créée. Les Unions Professionnelles ont également créé le Groupement National Représentatif des professionnels de l'Ostéopathie (GNRPO) dans le but d'uniformiser la profession et de la représenter auprès des pouvoirs publics. La Belgique a lancé une vaste concertation sur les médecines non-conventionnelles et le ministre de la Santé a déposé un projet de loi, dans le cadre des travaux parlementaires. Ces travaux parlementaires déboucheront, en avril 1999, sur une loi-cadre, la loi Colla, légalisant l'ostéopathie. Cette loi belge a trouvé directement son inspiration dans la résolution européenne et sera un tremplin pour la France. Cependant, elle n’est toujours pas appliquée à l’heure actuelle, et la profession n’est toujours par réglementée.
Le GNPRO est l'organisme fédérateur des Unions Professionnelles Belges d'Ostéopathie reconnues par arrêté royal. Il est mandaté pour représenter les unions professionnelles auprès des pouvoirs publics. Les ostéopathes doivent s’y inscrire. Il regroupe ainsi tous les professionnels ostéopathes qui s'engagent à respecter les critères de pratique définis par les Unions professionnelles. Il se porte garant du niveau de formation des ostéopathes repris dans ses listes.
En janvier 2013, il y avait environ 1 000 ostéopathes pour 11 millions d'habitants en Belgique, soit 1 ostéopathe pour 11 000 habitants, dont 80 % d’ostéopathes exclusifs, 16 % de kinésithérapeutes et 3% de médecins.
L'ostéopathie est prise en charge par toutes les assurances privées à raison de 10 euros, cinq fois par an.
En Allemagne
L'histoire de l'ostéopathie en Allemagne est relativement jeune. La profession n'est toujours pas réglementée et l'ostéopathie n'est pas reconnue dans tout son champ de compétence. Aucune formation spécifique n’est exigée, un simple examen de connaissances médicales de base est requis. Les ostéopathes s'inscrivent au Registre des Ostéopathes Allemands (VOD) qui œuvre pour la reconnaissance de l'ostéopathie comme profession indépendante. Les ostéopathes peuvent néanmoins pratiquer en tant que praticien de thérapie alternative (Heilpraktiker). Le Heilpraktiker est titulaire d'une "autorisation d'exercer" après passage devant une commission fédérale allemande. Certains actes appartenant aux médecins lui sont interdits. Les ostéopathes allemands cherchent à obtenir un statut distinct de celui des Heilpraktiker.
Des écoles de France et de Belgique ont créé des antennes allemandes pour former des kinésithérapeutes et des médecins à l'ostéopathie.
En 2014, 2 279 ostéopathes environ étaient inscrits sur le site du VOD pour une démographie de 82 millions d'habitants en Allemagne, soit 1 ostéopathe pour 35 980 habitants, dont 64 % d’ostéopathes exclusifs (heilpraktiker), 34 % de kinésithérapeutes et 2,7 % de médecins.
31 En Suisse
La profession est réglementée et reconnue par le Ministère de la Santé Suisse depuis le 21 novembre 2002. Les ostéopathes s'inscrivent à la Fédération Suisse des Ostéopathes (FSO) créée en 2005. La profession d'ostéopathe a été reconnue par le ministère de la santé, mais la situation de l'ostéopathie en Suisse reste particulière car il n'y pas de réglementation nationale des médecines non-conventionnelles. C'est à chaque canton qu'il appartient d'interdire ou d'autoriser ce type de pratiques. Sur 26 cantons, 6 ont reconnu l'ostéopathie. Ceci permet depuis le début de l'année 2003 aux praticiens de déposer un dossier auprès des instances sanitaires cantonales pour l'obtention d'un droit de pratique cantonale. De plus, ce droit de pratique est conditionné à l'obtention du diplôme inter-cantonal d'ostéopathie. Des travaux associatifs de la part des structures professionnelles sont en cours en vue de permettre une réglementation à l'échelon national. La Conférence des directrices et directeurs cantonaux de la santé a émis des directives aux cantons pour réglementer l'ostéopathie et a défini les modalités pour recevoir un Diplôme inter-cantonal d'ostéopathie.
En 2010, il y avait 970 ostéopathes pour 8,2 millions d’habitants, soit 1 ostéopathe pour 8 450 habitants, dont 82 % d’ostéopathes exclusifs, 15 % de kinésithérapeutes et 2 % de médecins.
Les traitements ostéopathiques sont remboursés par les assurances complémentaires. Ces remboursements sont effectués dans une tranche comprise entre 50 % et 90 % du prix total du traitement.
c. Aux Etats-Unis
Les ostéopathes américains (doctors of osteopathy) bénéficient depuis environ cinquante ans, d'une réglementation. La légalisation médicale de l'ostéopathie ne sera effective sur tout le territoire américain qu'en 1974. Depuis cette date, les ostéopathes jouissent des mêmes prérogatives médicales que les médecins.
Il existe actuellement 19 hôpitaux d'enseignement de l'ostéopathie aux USA. Les étudiants en ostéopathie obtiennent leur diplôme de Docteur en Ostéopathie (DO) 4 ans après le baccalauréat et se spécialisent ensuite en ostéopathie manipulative ou dans une spécialité médicale (médecine générale, chirurgie, etc). A l’issue de cette spécialisation sanctionnée par des examens nationaux (COMLEX-USA), ils obtiennent une équivalence avec la médecine traditionnelle et ont alors le droit de prodiguer la gamme complète des soins médicaux et ostéopathiques de leur spécialité. Ils sont appelés « osteopathics physicians », contrairement aux « osteopathics practionners » qui ne sont pas médecins mais qui pratiquent l’ostéopathie dans sa globalité (correspondant aux ostéopathes « exclusifs » en France).
L’autre particularité des Etats-Unis est l’absence de rhumatologue, les patients faisant donc appel aux DO, chiropracteurs et chirurgiens orthopédiques pour leurs problèmes ostéoarticulaires. C’est aussi pour cela que les thérapies manuelles sont très répandues.
En 2013, il y avait 82 146 ostéopathes pour une démographie de 300 millions d'habitants aux Etats-Unis, soit 1 ostéopathe pour 3 650 habitants. La plupart des docteurs en ostéopathie sont des « osteopathics physicians » et sont installés comme médecins de famille ou spécialistes. Seul un très petit nombre ont une pratique ostéopathique exclusive.
32
II. Les lombalgies aiguës communes
1. Définitions
Couramment appelée « lumbago », « tour de rein » ou encore « mal de dos », la lombalgie commune est une douleur liée à un problème musculaire ou ligamentaire bénin se situant en bas de la colonne vertébrale, au niveau des vertèbres lombaires.
La HAS (15) définit la lombalgie comme étant une douleur de la région lombaire n’irradiant pas au-delà du pli fessier. Elle définit le caractère « aiguë » comme étant inférieur à 3 mois, mais inclut aussi la notion d’intensité douloureuse. Elle définit le terme de « commune » de façon négative, c’est-à-dire une lombalgie qui n’est pas le témoin d’une lésion secondaire à une affection infectieuse, inflammatoire, tumorale ou traumatique. Il s’agit donc d’un diagnostic d’élimination.
La CPAM et le COST B13 (recommandations européennes) apportent une nuance quant à la durée : ils différencient les lombalgies aiguës de moins de 6 semaines des subaiguës entre 6 et 12 semaines.
Les lombalgies aiguës communes provoquent des douleurs souvent intenses, altérant le quotidien des personnes qui en souffrent, mais dans 90% des cas elles guérissent spontanément en moins de 4 à 6 semaines. La cause des lombalgies communes est le plus souvent inconnue, multifactorielle, et l’étiopathogénie en est encore mal connue. Le risque à terme est le passage à la chronicité.
2. Epidémiologie
Les lombalgies sont très fréquentes en France, 4 personnes sur 5 en souffriront au cours de leur vie, et 7 % d’entre elles deviendront chroniques. Les lombalgies communes représentent 95 % des lombalgies (16).
Plus de la moitié de la population française de 30 à 64 ans déclare avoir souffert de lombalgie au moins un jour sur les 12 derniers mois (17). Elles touchent principalement les patients de 30 à 70 ans et plus particulièrement les 40-60 ans, sans différence significative entre les sexes(18).
La fréquence des lombalgies a beaucoup augmenté durant la seconde moitié du XXème siècle,
surtout les formes graves, chroniques, invalidantes, sources de désinsertion sociale.
Les lombalgies génèrent chaque année environ 6 millions de consultations (chez les médecins généralistes dans 90 % des cas). Les lombalgies aiguës sont au 2ème rang des motifs de consultations chez
le médecin généraliste (le 8ème pour les lombalgies chroniques).
C’est la première cause d’arrêt de travail : une lombalgie sur 5 entraîne un arrêt de travail. Elles représentent 30 % des arrêts de travail de plus de 6 mois et constituent la 3ème cause d’admission en
invalidité pour le régime générale, ainsi que 20 % des accidents du travail et 7 % des maladies professionnelles reconnues. Il s’agit également de la première cause d’invalidité chez les moins de 45 ans.
Le coût financier médical direct est évalué à 1,4 milliard d’euros et représente 1,6 % des dépenses de santé. Les coûts indirects (indemnités journalières, pensions d’invalidité, perte de production) représenteraient 5 à 10 fois plus. 85 % des dépenses sont générées par les lombalgies chroniques. (19,20)