HAL Id: dumas-01909671
https://dumas.ccsd.cnrs.fr/dumas-01909671
Submitted on 31 Oct 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Le don de lait chez les multipares allaitantes
Sybille Legrand
To cite this version:
Sybille Legrand. Le don de lait chez les multipares allaitantes. Gynécologie et obstétrique. 2018. �dumas-01909671�
I
UNIVERSITE DE VERSAILLES SAINT-QUENTIN-EN-YVELINES
UFR DES SCIENCES DE LA SANTE SIMONE VEILDépartement de maïeutique
MEMOIRE DE DIPLOME D’ETAT DE SAGE-FEMME
DE L’UNIVERSITE DE VERSAILLES SAINT–QUENTIN–EN-YVELINES
DISCIPLINE / SPECIALITE : Maïeutique
Présenté par :
Sybille LEGRAND
En vue de l’obtention duDiplôme d’Etat de sage-femme
LE DON DE LAIT CHEZ LES MULTIPARES
ALLAITANTES
Soutenu le : 27 juin 2018
Directeur de mémoire : Laura SAOUDI
JURY
Madame Anne ROUSSEAU, sage-femme enseignante, Université de Versailles Saint-Quentin-en-Yvelines, UFR des Sciences de la Santé Simone Veil, département de maïeutique.
Madame Christine ETCHEMENDIGARAY, sage-femme enseignante, Université de Versailles Saint-Quentin-en-Yvelines, UFR des Sciences de la Santé Simone Veil, département de maïeutique.
Docteur Audrey ROLLAND, pédiatre, Centre hospitalier intercommunal Poissy-Saint Germain en Laye.
II
Avertissement
Ce mémoire est le fruit d’un travail approuvé par le jury de soutenance et réalisé dans le but d’obtenir le diplôme d’Etat de sage-femme. Ce document est mis à disposition de l’ensemble de la communauté universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite expose son auteur à des poursuites pénales.
III
Remerciements
J’adresse mes remerciements aux personnes qui m’ont aidé dans la réalisation de ce mémoire de fin d’études :
Aux membres du jury qui ont bien voulu prendre le temps d’évaluer ce travail.
A Madame Laura Saoudi, ma directrice de mémoire, pour sa gentillesse, ses précieux conseils et le temps qu’elle m’a consacré.
A Monsieur Rui Lourenco, pour son accompagnement toujours constructif au long de ces quatre années.
A l’ensemble de l’équipe enseignante, pour la formation et la passion de notre métier qu’elle m’a transmise.
A l’ensemble de ma promotion, particulièrement Anaïs et Laurenn, pour les moments partagés durant nos études.
A mes parents, dont la tendresse et le soutien indéfectible m’ont permis d’être ici aujourd’hui. A l’ensemble de ma famille et belle-famille, pour leur disponibilité et leur bienveillance à chaque instant.
A mon mari, Gauthier, pour sa présence aimante à mes côtés et la confiance qu’il m’accorde, me permettant d’avancer.
IV
Table des matières
Avertissement ... II Remerciements ... III Table des matières ... IV Liste des figures ... VI Liste des annexes ... VII Titre et résumé ... VIII Title and Abstract ... IX
Introduction ... 10
1 Contexte ... 12
1.1 Bénéfices du lait maternel pour les nouveau-nés prématurés ... 12
1.1.1 Sur le plan digestif et nutritionnel ... 12
1.1.2 Sur le plan infectieux ... 13
1.1.3 A plus long terme ... 13
1.2 Don de lait ... 14
1.2.1 Législation ... 14
1.2.2 Modalités du don de lait ... 15
1.2.2.1 Accueil et qualification des donneuses ... 15
1.2.2.2 Conditions de recueil du lait ... 16
1.2.2.3 Qualification biologique et traitement du lait ... 17
1.3 Manque de dons de lait ... 18
2 Matériel et méthode ... 20
2.1 Hypothèses ... 20
2.2 Objectifs de l’étude ... 20
V 2.4 Déroulement de l’étude ... 20 2.5 Population étudiée ... 21 2.5.1 Critères d’inclusion ... 22 2.5.2 Critères d’exclusion ... 22 2.6 Variables retenues... 22 2.7 Stratégie d’analyse ... 23 3 Résultats ... 24
3.1 Description générale de la population d’étude ... 24
3.2 Résultats principaux ... 28
3.3 Autres analyses ... 29
4 Discussion ... 31
4.1 Résumé des principaux résultats ... 31
4.1.1 Connaissance du don de lait ... 31
4.1.2 Motivations et réticences au don de lait ... 31
4.2 Discussion des résultats ... 32
4.2.1 Connaissance du don de lait ... 32
4.2.2 Allaitement chez les femmes multipares ... 33
4.2.3 Motivations au don de lait ... 34
4.2.4 Réticences au don de lait ... 35
4.2.5 Vécu du don de lait ... 36
4.3 Points forts de l’étude ... 38
4.4 Limites et biais de l’étude ... 38
4.5 Implications et perspectives ... 39
Conclusion ... 41
Bibliographie ... 42
VI
Liste des figures
Figure 1 : Age de la population………..………...27
Figure 2 : Catégorie socio-professionnelle……….………...28
Figure 3 : Parité et nombre d’allaitements………..……28
Figure 4 : Maternité d’accouchement………..…29
Figure 5 : Nombre de semaines depuis l’accouchement……….………….29
Figure 6 : Suivi de la grossesse *……….….……...30
Figure 7 : Préparation à la naissance et à la Parentalité (PNP)……….…..………30
Figure 8 : Connaissance du don de lait………...………31
Figure 9 : Moyen d’information sur le don de lait *……….………31
Figure 10 : Participation antérieure ou actuelle au don de lait……….…………32
Figure 11 : Femmes envisageant de donner leur lait à l’avenir *……….………...32
Figure 12 : Motivations à donner son lait *………..…………33
VII
Liste des annexes
ANNEXE I : Questionnaire sur le don de lait……….….48 ANNEXE II : Autres résultats………....51 ANNEXE III : Plaquette du Lactarium d’Ile-de-France………..………55
VIII
Titre et résumé
Objectifs : Le don de lait maternel reste insuffisant en France, et ce malgré les
nombreux appels au don. Par ailleurs, le lait maternel est l’élément indispensable pour alimenter les nouveau-nés prématurés. Enfin, l’allaitement chez les femmes multipares peut sembler plus facile et celles-ci sont des donneuses potentielles. L’objectif principal de cette étude était de savoir si les multipares allaitantes dans les Yvelines connaissaient le don de lait et quelles seraient leurs motivations et réticences au don.
Matériel et méthodes : Une étude descriptive et multicentrique, ciblée sur les
Yvelines, a été réalisée. 119 questionnaires ont été recueillis et analysés. Ils ont été distribués par le biais de sages-femmes libérales à des femmes multipares ayant accouché entre 4 semaines et 6 mois et dont c’était au moins le deuxième allaitement.
Résultats : 92,44% des multipares interrogées avaient déjà entendu parler du don de
lait, et 82,35% d’entre elles seraient prêtes à le donner à l’avenir. Les motivations principales à donner son lait étaient : pour aider les prématurés (72,27%), car le lait maternel est le meilleur aliment (68,07%) et car leur enfant pourrait en bénéficier s’il avait besoin (52,94%). Les réticences majeures au don de lait étaient : un manque de temps pour tirer son lait (52,10%), des conditions de réalisation trop compliquées (41,18%) et la peur de manquer de lait pour leur propre enfant (37,82%).
Conclusion : En renforçant l’information auprès des mères allaitantes, notamment sur
les modalités du don de lait, celles-ci pourraient être plus nombreuses à donner. Il semble également primordial d’accroître la formation des professionnels de santé, en particulier des sages-femmes, pour que ceux-ci intègrent la communication sur le don de lait à leur pratique.
IX
Title and Abstract
Objectives: The donation of breast milk remains insufficient in France, despite
numerous calls for donations. In addition, breast milk is the essential element to feed premature newborns. Lastly, for multiparous women, breastfeeding may seem easier and they are potential donors. The main objective of this study was to know if multiparous breastfeeding mothers in Yvelines knew about milk donation and what would their motivations and reluctance to donation.
Methods: A descriptive and multicentric study, targeting breastfeeding mothers in
Yvelines, was carried out. 119 surveys were collected and analyzed. They were handed out by liberal midwives to multiparous women who breastfed for the second time at least, and whose children were between 4 weeks old and 6 months old.
Results: 92.44% of the multiparous respondents had already heard about milk
donation, and 82.35% of them would be willing to give it in the future. The main motivations for giving milk were: to help premature infants (72.27%) because breast milk is the best food (68.07%) and because their children could benefit from donation if necessary (52.94%). The major reluctance to donate milk was: the lack of time to exoress milk (52.10%), the overly complicated conditions (41.18%) and the fear of not being able to produce enough milk for their own children (37, 82%).
Conclusion: By strengthening information to breastfeeding mothers, especially on the
modalities of milk donation, there could be more donors. It also seems important to increase the training of health professionals, especially midwives, to integrate the communication about milk donation into their practice.
10
Introduction
L’allaitement maternel est un sujet souvent étudié ces dernières décennies et il est maintenant reconnu qu’il est le moyen privilégié de répondre aux besoins nutritionnels d’un nouveau-né. En effet, selon l’Organisation Mondiale de la Santé (OMS) et la Haute Autorité de Santé (HAS), il est recommandé de nourrir un enfant exclusivement au lait maternel pendant les six premiers mois de sa vie [1] [2].
Pour les enfants nés prématurément, le lait maternel est également préféré aux laits artificiels car il permet de diminuer le risque de pathologies liées à la prématurité [3] [4] [5]. Cependant, certaines mères ne sont pas en mesure d’allaiter leur nouveau-né prématuré du fait de différentes difficultés :
- Une mise en place de la lactation compliquée, - Des contre-indications à l’allaitement,
- Une décision de ne pas allaiter,
- Des complications obstétricales pour la mère,
- Une séparation physique due au transfert de la mère ou de son nouveau-né.
Ainsi pour ces enfants, notamment ceux nés avant 32 semaines d’aménorrhée et ceux d’un poids de naissance inférieur à 1500g [6], le don de lait est l’une des solutions pour qu’ils puissent bénéficier des bienfaits du lait maternel. Le don, anonyme et gratuit, est organisé et géré par les lactariums à usage externe, actuellement au nombre de 19 en France. [7]
En Île-de-France, le lactarium délivre chaque année environ 6 000 litres de lait. Il manque toutefois entre 50 et 100 litres par mois pour répondre à l’ensemble des besoins des nouveau-nés prématurés hospitalisés en réanimation néonatale ou néonatologie [8]. Cette pénurie de dons persiste alors qu’en France 66,7% des femmes allaitent leur enfant à la sortie de maternité. Ce chiffre atteint 76,9% en Ile-de-France et 79,6% à Paris. Toutes ces femmes sont donc de potentielles donneuses [9].
Nous pouvons par ailleurs nous poser la question du don de lait chez les femmes multipares, dont l’allaitement peut sembler plus facile, notamment si la mère
11
a déjà eu un premier allaitement. Une femme initiant un nouvel allaitement le fait principalement lorsque son ou ses allaitements précédents se sont bien passés [10]. Par ailleurs, selon certains auteurs, les multipares ayant une expérience antérieure de l’allaitement allaitent plus longtemps [11]. En effet, les gestes et positions sont déjà acquis, la confiance en soi en est donc améliorée. La mise en place de l’allaitement est alors souvent plus rapide et aisée, ce qui encourage les femmes à le poursuivre dans la durée. De plus, une femme ayant plusieurs grossesses est amenée à rencontrer de multiples professionnels de santé au cours de sa grossesse et de son accouchement, et à vivre différentes situations qui peuvent la conduire à entendre parler du don de lait.
En outre, nous remarquons en séances de préparation à la naissance ou en suites de couches, un nombre plus qu’important de conseils et informations au sujet de l’allaitement, dispensés par les professionnels de santé ou demandés par les femmes. Toutefois, le don de lait y est peu souvent évoqué, que ce soit par les professionnels ou les patientes.
Devant ce constat, nous pouvons nous demander quelles sont les raisons pour lesquelles les mères de deux enfants ou plus ne participent pas en plus grand nombre au don de lait, bien que leur allaitement se déroule de manière harmonieuse et équilibrée.
Nous verrons dans une première partie quels sont les concepts autour du don de lait. Dans une seconde partie, nous développerons le méthodologie mise en place pour notre étude. Dans une troisième partie, nous exposerons les résultats. Enfin, dans une quatrième partie, nous analyserons et discuterons ces résultats.
12
1
Contexte
Dans une première partie, nous détaillerons les bienfaits du lait maternel pour les prématurés. Dans une seconde partie, nous aborderons la législation et les modalités du don de lait. Enfin, dans une troisième et dernière partie, nous évoquerons le manque de dons de lait
1.1 Bénéfices du lait maternel pour les nouveau-nés
prématurés
Le lait maternel possède de nombreux avantages pour les enfants nés prématurément, notamment sur le plan digestif, nutritionnel et infectieux, mais aussi à plus long terme.
1.1.1 Sur le plan digestif et nutritionnel
Le lait maternel destiné aux prématurés, qu’il soit issu de dons anonymes ou de la propre mère de l’enfant, doit être enrichi pour répondre aux besoins nutritionnels uniques de ces nouveau-nés et permettre une croissance adéquate et une bonne minéralisation osseuse [12]. Cependant, la méthode optimale de fortification reste à déterminer, et de nombreux protocoles différents sont utilisés dans les services de néonatalogie.
Dans une étude réalisée en 2007, les prématurés ayant reçu du lait maternel ont significativement moins de sepsis tardif, moins d’entérocolites ulcéro-nécrosantes et une hospitalisation plus courte que les nouveau-nés nourris par préparation de lait artificiel [6]. Deux méta-analyses, réalisées en 2007, l’une publiée dans une revue Cochrane et l’autre dans « Archives of Disease in Childhood », ont également démontré une réduction du risque d’entérocolite chez les nourrissons alimentés par lait maternel [13] [14].
13
Par ailleurs, une enquête internationale, publiée en 2012 et étudiant les pratiques en néonatalogie dans quatre régions du monde, a démontré que le lait maternel permet une meilleure tolérance alimentaire, d’autant plus importante que la nutrition entérale est débutée précocement [15].
1.1.2 Sur le plan infectieux
Une revue systématique, réalisée en 2004, a conclu que par rapport au lait artificiel, le lait maternel avait un effet protecteur en ce qui concerne l’apparition d’infection [16].
En effet, une étude prospective a été réalisée entre 2008 et 2010 dans une population de nouveau-nés de très faible poids de naissance (nés entre 26 et 30 semaines d’aménorrhées et pesant entre 800 et 1300 grammes), en étudiant l’incidence du risque de septicémie en fonction de la dose de lait maternel reçue au cours des 28 premiers jours de vie. Les résultats montrent que chaque augmentation de 10 ml/kg/j de lait maternel diminue le risque de septicémie de 19%. Il existe donc une relation dose-dépendante entre la quantité quotidienne de lait maternel et la probabilité de sepsis [17].
Une autre étude prospective, réalisée en 2005 dans une population de nouveau-nés de très faible poids de naissance ou nés avant 28 semaines d’aménorrhées, a souligné le fait que le risque d’apparition tardive de septicémie est significativement réduit par une alimentation entérale précoce au lait maternel [18]
1.1.3 A plus long terme
Les résultats neurodéveloppementaux sont améliorés lorsqu’une alimentation par du lait maternel est mise en place. Des études à long terme à l'âge de 8 ans suggèrent que les résultats des tests d'intelligence et que les volumes de la substance blanche et les volumes cérébraux totaux sont plus élevés chez les nourrissons ayant reçu du lait maternel lors de leur hospitalisation en néonatalogie [19]. Les nouveau-nés ayant reçu du lait maternel ont également des scores significativement plus élevés pour les évaluations mentales, motrices et comportementales à 18 mois et 30 mois [20] [21]. Ces données restent significatives après ajustement des facteurs confondants (âge maternel, niveau d’éducation…).
14
Enfin, l'administration de lait maternel en néonatalogie est également associée à des taux plus faibles de rétinopathie sévère du prématuré. Dans cette étude, les nourrissons sans rétinopathie avaient reçu, entre 5 et 7 semaines de vie, plus de lait maternel (67 à 83% du volume total de l'apport nutritionnel) que ceux développant une rétinopathie (24 à 38% du volume total de l'apport nutritionnel) [22].
L’intérêt du lait maternel, qu’il provienne de la mère ou du lactarium, par rapport au lait artificiel reste donc indiscutable pour l’alimentation des nouveau-nés prématurés. Nous allons maintenant aborder la manière dont est régi et réalisé le don de lait.
1.2 Don de lait
Nous allons tout d’abord voir comment les textes de loi encadrent le don de lait puis comment se passe en pratique un don auprès du lactarium.
1.2.1 Législation
En France, le premier lactarium a été créé à l’Institut de Puériculture de Paris en 1947 par le Professeur Lelong et a ensuite été rattaché à l’hôpital Necker-Enfants-malades à partir du 22 mai 2013 [23].
Le fonctionnement des lactariums et du don de lait est régi par plusieurs textes législatifs :
- La circulaire du 20 mars 1987 interdit les dons directs de lait maternel d'une mère à un enfant qui n'est pas le sien [24]. Le lactarium a donc le monopole de la collecte et de la distribution du lait de femme.
- L’arrêté du 10 février 1995 définit les conditions techniques de fonctionnement des lactariums [25].
- La décision du 3 décembre 2007 spécifie les règles de bonnes pratiques pour un lactarium [26]. Elle précise notamment la composition du personnel et des locaux, la gestion de la qualité, les modalités de collecte des dons, la
préparation, la qualification, le traitement et la conservation du lait maternel ainsi que sa distribution et son transport.
- Le décret du 13 juillet 2010 décrit les missions, l’autorisation et les conditions techniques d’organisation et de fonctionnement des lactariums [27].
15
- L’arrêté du 25 août 2010 détermine les tests de dépistage à réaliser pour les dons de lait maternel et leurs conditions de réalisation [28].
Le don de lait possède donc un cadre stricte fixé par plusieurs lois. Nous allons voir comment il se déroule concrètement.
1.2.2 Modalités du don de lait
L’alinéa 3 de l’article L.2323-1 du code de la santé publique [26] permet au lactarium de mettre en place les bonnes pratiques pour le recueil du lait. Il existe 3 étapes consécutives : le recrutement d’une donneuse, le recueil du lait par celle-ci et le traitement du lait par le lactarium.
1.2.2.1 Accueil et qualification des donneuses
L’accueil des donneuses potentielles commence par un entretien d’information, durant lequel sont remis des documents écrits explicatifs. « Cet entretien a pour
objectif de sensibiliser et de responsabiliser la candidate au don aux risques potentiels de maladies transmissibles par le lait maternel, à l’importance des risques liés à la prise de médicaments et des mesures d’hygiène à respecter lors du recueil du lait pour le don. La donneuse est informée des dispositions réglementaires sur les tests de dépistages obligatoires avant le don. » [26].
A la suite de cet entretien d’information, un dossier est constitué pour chaque patiente regroupant ses données personnelles.
Un entretien médical est ensuite réalisé dans le but de dépister les facteurs de risques pouvant être une contre-indication au don [26]. Il s’agit :
- De l’usage de drogues par voie intraveineuse
- De relations à risques de la donneuse ou de son partenaire - Des infections sexuellement transmissibles
- D’un antécédent de transfusion de produits sanguins labiles et d’intervention chirurgicale ayant pu occasionner une transfusion
- D’un antécédent de transplantation de tissus ou d’organes - D’un antécédent de neurochirurgie
- D’un antécédent d’insémination artificielle sans contrôle préalable du donneur - D’une dialyse rénale
16
- D’un antécédent de traitement par des hormones hypophysaires extractives avant 1986
- Des antécédents personnels ou familiaux de maladie neurovégétative
- D’un voyage et/ou séjour au Royaume-Uni supérieur à 1 an cumulé dans la période du 1er janvier 1980 au 31 décembre 1996.
D’autres facteurs de risques sont également pris en compte tels que le tabagisme, l’alcoolisme, une autre toxicomanie, la prise de médicament.
Des tests de dépistage sérologique de maladies transmissibles sont ensuite effectués. Ils doivent être réalisés lors du premier don et répétés tous les trois mois. Il s’agit de la détection [28] :
- Des anticorps anti-VIH-1 et anti-VIH-2 - Des anticorps anti-HTLV I et anti-HTLV II - De l’antigène HBs
- De l’anticorps HBc - Des anticorps anti-VHC
Le lait ne peut être utilisé par les lactariums qu’en l’absence de facteurs de risques décelés lors de l’entretien médical avec la donneuse et si les résultats des tests de dépistage des sérologies sont négatifs.
Après cette partie administrative et médicale, les donneuses peuvent effectuer le recueil de leur lait à domicile selon les conditions que nous allons citer à présent.
1.2.2.2 Conditions de recueil du lait
L’étape du recueil du lait est essentielle pour garantir la qualité de celui-ci. Le matériel pour le recueil du lait est fourni par le lactarium à chaque donneuse, ainsi que des biberons stériles. Les consignes d’hygiène sont remises par écrit aux donneuses (lavage des mains et des seins, stérilisation du matériel…), et leur application est régulièrement vérifiée par un collecteur du lactarium. Une fois le lait recueilli, il faut le placer dès que possible au congélateur à une température de -18°C où il se conserve 4 mois. Il ne faut jamais mélanger du lait congelé et du lait frais, et ne jamais recongeler du lait décongelé. Un collecteur du lactarium passe au domicile de la donneuse toutes les 3 semaines pour récupérer le lait tiré [29]. Il n’existe pas de quantité minimale ou maximale à donner, ni de durée définie. Le don est totalement libre.
17
Une fois le lait collecté, il est soumis à plusieurs tests et traitements effectués au lactarium.
1.2.2.3 Qualification biologique et traitement du lait
Tout lait collecté est qualifié avant traitement et pasteurisation. La qualification biologique des dons de lait comprend les analyses bactériologiques et le contrôle d’authenticité par analyse immunologique. Ces analyses sont pratiquées systématiquement afin de mettre en évidence une altération éventuelle de la qualité du lait. Les contrôles bactériologiques permettent ainsi de contrôler la qualité du lait et de savoir s’il y a ou non une contamination par un germe.
Les lots de lait sont ensuite traités par pasteurisation à + 62,5 °C pendant trente minutes. Le lait est ensuite refroidi à + 4 °C le plus rapidement possible, dans un délai compatible avec le maintien de sa qualité, puis est congelé. La pasteurisation ne détruit pas les immunoglobulines dans le lait maternel, donc les propriétés immunologiques du lait sont toujours présentes.
Si tous les tests de contrôle bactériologique sont négatifs, alors les laits des différentes donneuses sont mélangés pour former un lot. Les flacons de lait peuvent être soit congelés immédiatement à - 18 °C soit conservés à + 4 °C au maximum 48 heures avant une éventuelle congélation.
Le traitement du lait peut inclure une étape supplémentaire de lyophilisation, qui sera effectuée après la pasteurisation. La lyophilisation est un procédé de déshydratation par sublimation de l’eau, se déroulant en 2 phases [30] :
- Une première étape de congélation de l’échantillon à très basse température (entre -50 et -100 °C) permettant que la majeure partie de l’eau contenue dans le système soit transformée en glace.
- Une seconde étape de sublimation de l’échantillon, pendant laquelle l’eau passe de l’état solide à l’état vapeur sans passer par l’état liquide, tandis que les autres espèces moléculaires non volatiles de la solution restent sous forme solide. A l’issue de la sublimation, les matières non volatiles se retrouvent sous la forme d’une poudre légère.
18
Le lactarium de Marmande est le seul au monde à transformer le lait maternel sous forme lyophilisée [31]. Ce moyen permet une conservation du lait prolongée de 18 mois et une facilité de transport.
Le lait peut ensuite être délivré sur prescription médicale dans les services de néonatologie, dans les services de pédiatrie et à des enfants dont l'état le justifie.
Le transport du lait, de la collecte à sa distribution ou à sa délivrance est assuré en respectant strictement la chaîne du froid.
Après avoir détaillé les modalités pratiques d’un don, nous allons ensuite aborder le manque de dons de lait.
1.3 Manque de dons de lait
D’après les résultats de la dernière enquête périnatale, en France, « la prématurité globale a très légèrement augmenté entre 2010 et 2016 pour les naissances vivantes (de 6,5 en 2010 à 7,5 % en 2016) ». De plus, « la fréquence des enfants de petit poids pour l’âge gestationnel (< 10ème percentile) a augmenté entre 2010 et 2016, de 10,1 % à 10,8 % » [9].
Par ailleurs, on estime à 11 000 par an le nombre d’enfants survivant à la grande prématurité [32]. Pour ces nouveau-nés, des chiffres concrets de l’estimation de leurs besoins ont été posée par l’instruction n°2010-459 du 27 décembre 2010 : la consommation moyenne d’un enfant prématuré hospitalisé représente 137 millilitres de lait par jour et son séjour moyen en unité d’hospitalisation est de 49,46 jours. Cela correspond donc à un besoin de 6,8 litres de lait par prématuré, soit 70 000 litres par an sur tout le territoire français [32].
Il faut savoir que la collecte de lait maternel est actuellement insuffisante puisqu'elle ne représente que 55 000 litres environ par an, en France [31]. En Ile-de-France, 6 000 litres de lait sont distribués chaque année, mais il manque entre 50 et 100 litres par mois pour combler tous les besoins [8].
19
Cette insuffisance de dons est présente pour la majorité des lactariums en France, et quand la pénurie devient trop importante, ceux-ci alertent la presse locale pour informer le grand public sur le don de lait et essayer d’intensifier la collecte. Plusieurs appels aux dons ont ainsi été passés :
- En avril 2017, par un reportage diffusé dans « la maison des maternelles » dans lequel le médecin responsable du lactarium d’Ile-de-France informait sur les modalités du don de lait [33].
- En septembre 2016, par un reportage vidéo diffusé dans le magazine « Allo docteurs » par le lactarium d’Île-de-France [34].
- En février 2016, par un communiqué de presse du lactarium de Montpellier [35]. - En mars 2015, par un reportage diffusé sur « France 3 - Nouvelle Aquitaine » par
le lactarium de Marmande [36].
- Et bien d’autres par différents lactariums, que ce soit par message télévisé, dans la presse ou à la radio…
Cette rareté des dons oblige les lactariums à restreindre l’administration du lait maternel aux prématurés nés avant 32 semaines d’aménorrhées et/ou pesant moins de 1 500g, ou aux nourrissons présentant certaines pathologies digestives, rénales ou une cardiopathie sévère [19].
A partir de ces constatations, nous pouvons nous demander si les multipares allaitantes dans les Yvelines connaissent l’existence du don de lait, et quelles seraient leurs motivations et/ou leurs réticences pour donner leur lait.
Nous avons donc mené une étude afin d’évaluer les connaissances du don de lait des multipares allaitantes dans les Yvelines.
20
2
Matériel et méthode
Nous allons à présent détailler les modalités de l’étude que nous avons réalisée.
2.1 Hypothèses
En réponse à notre problématique, nous avons émis les hypothèses suivantes : - Les multipares allaitantes manquent de connaissances sur le don de lait.
- Les réticences au don de lait sont prédominantes par rapport aux motivations, ce qui empêche les mères allaitantes de participer à la collecte de lait.
2.2
Objectifs de l’étude
L’objectif principal de notre étude était d’évaluer la connaissance du don de lait chez les multipares allaitantes dans les Yvelines.
L’objectif secondaire était d’essayer de préciser ce qui pourrait motiver ou freiner ces femmes à donner leur lait.
Ces objectifs avaient pour but final d’expliquer le manque de dons aujourd’hui présent en Ile-de-France.
2.3
Type d’étude
Nous avons réalisé une étude à visée descriptive, multicentrique. Nous avons élaboré un questionnaire (Annexe I) à destination des multipares allaitantes, qui a été mis à disposition et distribué dans le cabinet de sages-femmes libérales dans les Yvelines.
2.4
Déroulement de l’étude
Le questionnaire était divisé en trois parties : la première partie regroupait les données socio-démographiques (âge, parité, catégorie socio-professionnelle…). La deuxième partie s’intéressait à l’allaitement en cours (mise en place, modalités, aide
21
reçue…). Enfin, la troisième et dernière partie interrogeait les participantes sur leur connaissance du don de lait et leur motivations et réticences à donner.
Nous avons choisi de diffuser les questionnaires par l’intermédiaire de sages-femmes libérales, car ces dernières sont directement en lien avec les patientes allaitantes au moment de la visite post-natale, des consultations de soutien à l’allaitement ou de rééducation du périnée. Notre but étant d’interroger les multipares allaitantes après au moins 1 mois d’allaitement, ce choix nous a paru le plus judicieux. 21 sages-femmes ont donc été contactées sur une liste des 148 sages-femmes libérales des Yvelines, disponible sur le site du Conseil National de l’Ordre des Sages-Femmes, à raison d’une professionnelle sur sept. Nous avons contacté les sages-femmes libérales par téléphone au mois d’août 2017 afin de leur demander leur accord pour diffuser notre questionnaire à leurs patientes. Toutes les sages-femmes contactées ont accepté de le transmettre aux patientes répondant aux modalités de l’étude. Les cabinets étaient répartis sur l’ensemble du territoire yvelinois. Les questionnaires ont été envoyés ou déposés directement dans les cabinets dans la première quinzaine du mois de septembre.
Nous avions prévu une durée de 3 mois pour réaliser notre étude, tout en se laissant la possibilité d’étendre celle-ci si le nombre de questionnaires recueillis était insuffisant. Un message était envoyé tous les 15 jours aux sages-femmes pour leur demander le nombre de questionnaires qu’elles avaient récupéré. Après 8 semaines de recueil, en constatant que nous n’avions réuni que 46 questionnaires, nous avons décidé de prolonger la durée de notre enquête jusqu’à obtenir au moins 100 réponses. Notre étude a donc finalement été réalisée du 18 septembre 2017 au 2 février 2018, soit une durée de 20 semaines.
L’objectif étant d’obtenir au moins 100 questionnaires exploitables, 200 questionnaires ont été distribués.
2.5 Population étudiée
La population étudiée était celle des femmes multipares, ayant donné naissance à des enfants vivants, dont c’était au moins le deuxième allaitement, et ayant allaité au moins quatre semaines. L’allaitement devait être en cours, exclusif ou mixte.
22
2.5.1
Critères d’inclusion
Les critères d’inclusion étaient les suivants :
- Les femmes ayant accouché depuis plus de quatre semaines et jusqu’à six mois maximums. Cela permettait aux femmes d’analyser leur allaitement mais de limiter les biais de mémoire.
- Une durée d’allaitement maternel de quatre semaines minimums mais de six mois maximums. Qu’il soit en cours, exclusif ou mixte. Ce délai permettait que l’allaitement soit bien mis en place, et que les difficultés des premiers temps soient passées. Au-delà de six mois, la composition du lait évolue et n’est plus idéale pour les nouveau-nés prématurés.
- Les femmes pour lesquelles il s’agissait au moins d’un deuxième allaitement. - Les femmes donnant leur accord (le remplissage du questionnaire était considéré
comme étant un consentement).
- Les femmes venant en consultation avec une sage-femme libérale.
2.5.2
Critères d’exclusion
Les critères d’exclusion de notre étude étaient :
- Les femmes ne parlant et ne lisant pas bien le français. - Les femmes enceintes.
- Les femmes primipares.
- Les femmes mineures ou sous tutelle.
2.6 Variables retenues
Les variables que nous avons retenues étaient :
- Variables sociodémographiques : âge, profession, niveau d’étude, nombre d’enfants antérieurs, nombre d’allaitements antérieurs, professionnel de santé ayant suivi la grossesse, PNP effectuée (pour cette grossesse ou pour une grossesse antérieure), terme de l’accouchement, délai depuis l’accouchement, maternité d’accouchement…
- Variables sur l’allaitement : moment de la prise de décision d’allaiter, durée de l’allaitement, modalités d’allaitement (exclusif ou mixte, au sein ou tire-lait + biberon), vécu de la mise en place de l’allaitement, vécu de l’allaitement au moment de la participation au questionnaire, aide reçue ou non et par qui…
23
- Variables sur le don de lait : connaissance du don, provenance de l’information, don de lait déjà effectué, lait provenant d’un don reçu pour un enfant, femme de l’entourage ayant déjà donné, connaissance des contre-indications, éventuel intérêt ou projet pour donner, motivations pour donner, réticences pour donner…
2.7
Stratégie d’analyse
Les données ont été saisies avec Microsoft Office Excel. L’analyse des résultats a été réalisée avec ce même logiciel. Les résultats sont exprimés en pourcentage avec deux décimales. Il s’agissait d’une étude descriptive, de ce fait nous n’avons pas réalisé de tests statistiques.
24
3
Résultats
Nous allons maintenant aborder les résultats recueillis grâce à notre étude. Sur les 21 cabinets libéraux où ont été déposés les questionnaires, 3 sages-femmes n’ont pas pu recruter de patientes répondant aux critères d’inclusion, et 2 sages-femmes n’ont pas retourné les questionnaires remplis à la fin de l’étude du fait d’un arrêt maladie ou d’une indisponibilité.
Nous disposions donc d’un échantillon de 119 patientes ayant répondu à notre questionnaire, sur 200 questionnaires envoyés, ce qui correspondait à un taux de participation de 59,50%. Tous les questionnaires reçus étaient exploitables.
3.1
Description générale de la population d’étude
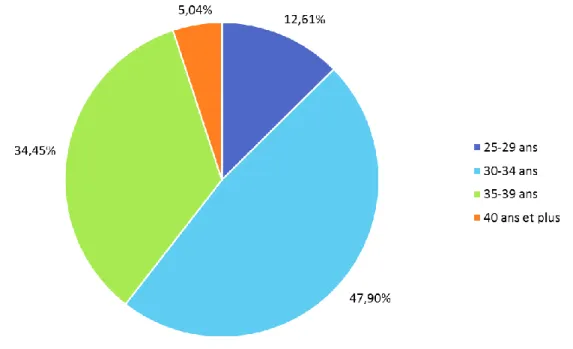
Figure 1 : Age de la population
L’âge moyen de notre échantillon était de 33,6 ans, avec des âges allant de 27 à 43 ans. L’écart type était de 3,45 et la médiane de 33 ans.
25
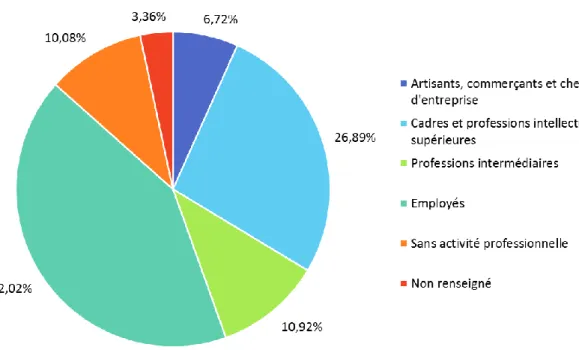
Figure 2 : Catégorie socio-professionnelle
La majorité des femmes de notre étude étaient employées (42.02%).
Figure 3 : Parité et nombre d’allaitements
La plupart des participantes étaient des deuxièmes ou troisièmes pares (90,75%).
26
Figure 4 : Maternité d’accouchement
Les mères de notre étude avaient le plus souvent accouché en maternité de niveau II (61.34%).
Figure 5 : Nombre de semaines depuis l’accouchement
La durée moyenne depuis l’accouchement était de 12.7 semaines, avec un accouchement allant de 4 semaines minimum à 24 semaines maximum. L’écart type était de 5,57 et la médiane de 11,5 semaines.
27
Figure 6 : Suivi de la grossesse *
Les patientes avaient le plus souvent été suivies par un gynécologue obstétricien pour leur dernière grossesse (65,55%).
* Il s’agissait d’une question à réponses multiples, de ce fait la somme des
pourcentages excède 100%.
Figure 7 : Préparation à la Naissance et à la Parentalité (PNP)
La plus grande partie des multipares de notre étude avaient suivi des cours de PNP pour cette grossesse ou une précédente (83,19%).
28
3.2 Résultats principaux
Figure 8 : Connaissance du don de lait
La grande majorité des multipares allaitantes ayant répondu au questionnaire avaient déjà entendu parler du don de lait (92,44%).
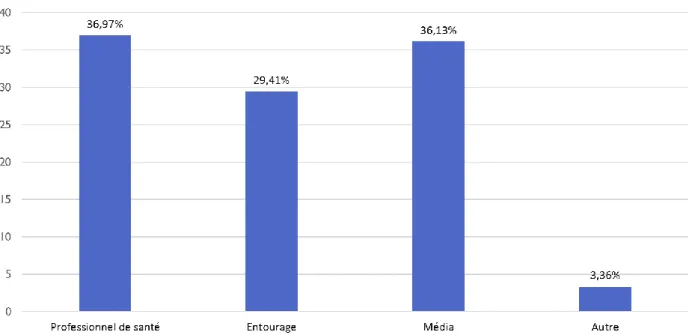
Figure 9 : Moyen d’information sur le don de lait *
Les moyens d’informations principaux étaient les professionnels de santé (36,97%) et les médias (36,13%). Lorsque les femmes avaient été informés par un autre moyen, il s’agissait d’une information reçue lors de leurs études.
* Il s’agissait d’une question à réponses multiples, de ce fait la somme des
29
Figure 10 : Participation antérieure ou actuelle au don de lait
Parmi les 119 mères ayant répondu au questionnaire, 8 avaient donné ou étaient en train de donner leur lait à un lactarium, soit 6,72%.
3.3 Autres analyses
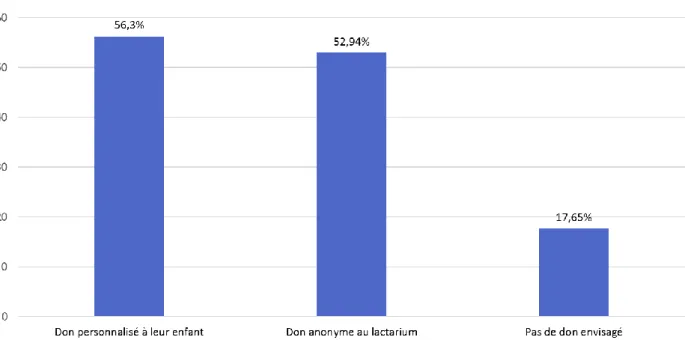
Figure 11 : Femmes envisageant de donner leur lait à l’avenir *
Plus de la moitié des femmes ayant répondu à notre questionnaire seraient partantes pour donner leur lait au lactarium dans le futur, de manière anonyme.
* Il s’agissait d’une question à réponses multiples, de ce fait la somme des
30
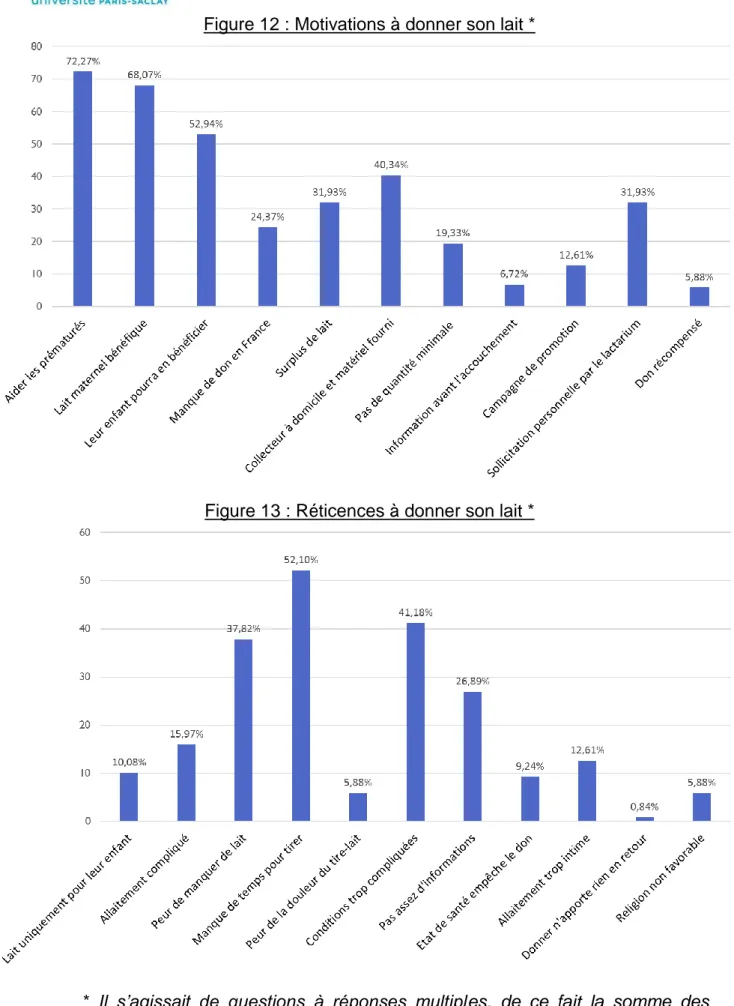
Figure 12 : Motivations à donner son lait *
Figure 13 : Réticences à donner son lait *
* Il s’agissait de questions à réponses multiples, de ce fait la somme des
pourcentages excède 100%.
31
4
Discussion
4.1 Résumé des principaux résultats
4.1.1 Connaissance du don de lait
Les femmes ayant participé à notre étude étaient 92,44% à connaître l’existence du don de lait. Notre hypothèse principale, qui supposait que les multipares allaitantes manquaient de connaissance sur le don de lait, est donc infirmée selon notre étude.
4.1.2 Motivations et réticences au don de lait
Les femmes interrogées rapportaient plusieurs motivations qui pourraient les inciter au don de lait : tout d’abord, le fait d’aider les prématurés (72,27%), de penser que le lait maternel est l’aliment privilégié pour un nouveau-né (68,07%), et de savoir que si leur enfant était prématuré il pourrait en bénéficier (52,94%). Les autres raisons évoquées étaient lorsque le don était facilité par le passage du collecteur et la mise à disposition du matériel (40,34%), si la mère présentait un surplus de lait (31,93%) ou était sollicitée personnellement pas le lactarium (31,93%). Les participantes semblaient moins motivées par le fait qu’il existe un manque de dons (24,37%), qu’il n’y ait pas de quantité minimale à donner (19,33%), qu’une campagne de promotion du don soit menée (12,61%), qu’elles soient informées avant l’accouchement (6,72%) et que le don soit récompensé (5,88%).
Concernant les réticences au don de lait, les multipares évoquaient principalement le manque de temps pour tirer son lait (52,10%), des conditions de participation au don leur paraissant trop compliquées (41,18%), la peur de manquer de lait pour leur propre enfant (37 ,82%) et le manque d’informations détaillées concernant les modalités du don de lait (26,89%). Par ailleurs, peu de participantes ont indiqué être freinées par un allaitement compliqué (15,97%), par le fait que l’allaitement leur semble trop intime (12,61%) ou que le lait soit destiné uniquement à leur enfant (10,08%), par un état de santé défavorable au don (9,24%), par la peur de la douleur provoquée par le tire-lait (5,88%), par leur religion que ne serait pas favorable (5,88%) ou par le fait que donner son lait n’apporte rien en retour (0,84%).
32
Les motivations principales évoquées par les participantes sont des raisons qui restent subjectives (aider les prématurés, lait maternel meilleur aliment) ou hypothétiques (leur enfant pourrait en bénéficier en tant que prématuré), contrairement aux réticences qui peuvent paraitre plus objectives et concrètes (manque de temps pour tirer, conditions de recueil et de stockage trop compliquées, manque d’informations...). Notre hypothèse secondaire est donc validée.
4.2 Discussion des résultats
Seulement quelques études sur le don de lait ont été réalisées dans le cadre de mémoires de sages-femmes. Nous comparerons nos résultats avec ceux présents dans ces études.
4.2.1 Connaissance du don de lait
Dans notre enquête, nous avons vu que 92,44% des multipares connaissaient le don de lait. Ce chiffre est plus important que dans l’étude réalisée en 2016 en Haute Normandie, dans laquelle le don de lait était connu par 50,60% des participantes, sachant que 45,90% d’entre elles étaient primipares [37].
Dans notre étude, l’information avait été fournie en majorité par les professionnels de santé (36,97%), suivi de près par les médias (36,13%) et ensuite par l’entourage (29,41%). Ces données sont relativement comparables à celles retrouvées en 2014 lors de la recherche des caractéristiques des donneuses du lactarium d’Ile-de-France : 41,40% des femmes avaient pour source d’information les médias, 31,60% un professionnel de santé et 15,80% leur entourage [38]. Nous pouvons donc penser que les appels au don relayés par les médias (journaux, radios, sites internet, affiches, prospectus, etc…) sont efficaces pour informer les donneuses potentielles, et que les professionnels de santé jouent un rôle important dans la transmission de l’information. Ces derniers sont en effet au contact des mères lors de leur grossesse, au cours de leur accouchement et de leur séjour à l’hôpital, et dans le post-partum que ce soit pour le suivi gynécologique de la mère ou le suivi pédiatrique de l’enfant. Cependant, une étude réalisée en 2014 dans le cadre d’un mémoire de fin d’étude de sage-femme a montré que les connaissances des sages-femmes sur le
33
don de lait étaient très modestes [39]. Les résultats ont démontré que les indications médicales du don de lait, les contre-indications, les démarches et les formalités à suivre, ainsi que le matériel nécessaire, sont mal connus des sages-femmes. De plus, les règles d’hygiène à respecter pour le recueil du lait, les règles de conservation du lait et les modalités de recueil du lait sont également peu connues de ces professionnelles. Celles-ci ayant un rôle clé dans l’accompagnement à la naissance et à la parentalité, les sages-femmes pourraient être un vecteur important dans l’information des femmes sur l’existence et l’importance du don de lait.
Une meilleure connaissance des sages-femmes relative au don de lait pourrait permettre la promotion de celui-ci, par exemple, lors des cours de préparation à la naissance et à la parentalité en période prénatale, mais aussi pendant les séjours des mères en suite de couches ou lors du suivi du post-partum et de la rééducation périnéale.
Dans notre étude, 82,35% des participantes avaient répondu qu’elles étaient prêtes à donner leur lait dans le futur, sachant que 56,30% le ferait pour leur propre enfant et 52,94% en don anonyme pour d’autres enfants (la question était à choix multiples). Dans une étude réalisée en 2014 dans la région Bordelaise autour du lactarium de Marmande, une étudiante sage-femme avait elle aussi retrouvé que 77,00% des femmes seraient prêtes à faire don de leur lait lors d’un prochain allaitement [40]. Ainsi, si les mères recevaient des informations complètes et précises, elles seraient plus nombreuses à donner leur lait et le manque de dons diminuerait.
Notre population d’étude a ainsi permis de montrer que les multipares ont une plus grande connaissance du don de lait. Nous allons donc essayer de déterminer s’il existe une différence entre l’allaitement chez une femme primipare et l’allaitement chez une femme multipare.
4.2.2 Allaitement chez les femmes multipares
Peu d’études ont été réalisées concernant l’allaitement chez les multipares. Nous trouvons toutefois quelques données dans la littérature.
Ainsi, une étude réalisée en 2015 a démontré que les mères multipares ont une durée d’allaitement supérieure aux primipares (9 mois contre 6 mois) et que la
34
première tétée a lieu plus tardivement après la naissance quand c’est un premier enfant (119 minutes en moyenne contre 96 minutes pour un deuxième enfant ou plus). Par ailleurs, les primipares rencontrent plus de problèmes précoces concernant l’allaitement (35% contre 20% des multipares) et pratiquent plus souvent une alimentation mixte à l’hôpital (39% contre 23% des multipares) [41].
En 2008, il a été décrit aux Etats Unis que les mères utilisent le plus souvent la même méthode d’alimentation pour tous leurs enfants. Les mères allaitant leur nouveau-né au sein ont donc une grande probabilité de nourrir leur enfant suivant de la même manière [42].
Enfin, une étude a été réalisée chez 22 femmes pour lesquelles la production de lait a été mesurée 1 et 4 semaines après la naissance de leur premier et deuxième bébé. Il a ainsi été constaté que plus de lait était produit au bout d’une semaine lors du deuxième allaitement (augmentation de 31% de la production). Par ailleurs, le temps passé à allaiter est significativement réduit à 1 et 4 semaines pour le second enfant (réduction de 20%, soit environ une heure par jour) [43].
L’allaitement maternel chez une femme multipare semble donc plus facile à mettre en place et à entretenir dans la durée, si la mère a déjà une expérience d’allaitement au sein pour un enfant précédent. Les femmes allaitant pour la deuxième fois ou plus seraient donc les mieux placées pour répondre au manque de dons de lait. Nous allons à présent développer les motivations et réticences exprimées par les multipares allaitantes pour donner leur lait.
4.2.3 Motivations au don de lait
Concernant les motivations au don, certaines de celles que nous avons retrouvé sont proches de l’étude réalisée en 2016 en Haute Normandie [37] : Tout d’abord, 72.27% des multipares participantes donneraient leur lait pour aider les prématurés, comme 80,60% des femmes en Haute Normandie [37]. Ensuite, 68,07% des mères que nous avons interrogé feraient un don car elles pensent que le lait maternel est bénéfique, ce que pensent également 45,80% des participantes à l’étude de 2016 [37]. Enfin, 31,93% des répondantes à notre questionnaires étaient motivées par le fait d’avoir un surplus de lait, de même que 27,80% de celles en Haute Normandie [37].
35
De plus, 40,34% de multipares de notre étude ont déclaré qu’elles seraient intéressées pour donner si un collecteur du lactarium passait à domicile et que le matériel était fourni. Cette mesure est déjà en place en Ile-de-France et dans d’autres régions, et facilite grandement le don de lait. Il semblerait donc judicieux de donner cette précision aux mères allaitantes pour leur expliquer les moyens mis en place pour faciliter leur participation.
Pour finir, 31,93% des participantes ont indiqué être incitées à donner si elles étaient sollicitées personnellement par le lactarium. Ce moyen pourrait en effet être efficace pour recruter des donneuses car cela permettrait de leur donner une information complète et d’avoir un entretien ciblé et personnalisé. Néanmoins, sa mise en place peut sembler compliquée du fait du nombre de maternités et de femmes accouchant en Ile-de-France. Par ailleurs, il faudrait déterminer le meilleur moment pour informer la femme : pendant la grossesse, les suites de couches ou au retour à domicile. Il serait difficile pour le lactarium de contacter les femmes pendant leur grossesse ou à leur domicile, et les séjours en suites de couches sont souvent brefs et intenses pour les mères, qui ont alors beaucoup de chose à découvrir avec leur nouveau-né, reçoivent déjà de nombreuses informations et doivent se remettre de leur accouchement.
Les motivations des multipares sont toutefois accompagnées de réserves concernant le don de lait.
4.2.4 Réticences au don de lait
Au niveau des réticences au don de lait, la principale était celle du manque de temps, exprimée par 52,10% des participantes dans notre étude, et 50,80% des femmes en Haute Normandie [37]. En effet, en France la durée du congé maternité post-natal est de 10 semaines pour le premier et deuxième enfant et de 18 semaines pour les suivants (en cas de grossesse simple) [44]. L’allaitement devient de ce fait plus compliqué lors de la reprise du travail, et si une mère souhaite continuer à allaiter, elle doit alors tirer son lait ou introduire des compléments de lait maternisé. Nous pouvons donc comprendre qu’une femme multipare manque de temps pour tirer son lait pour le lactarium, sachant qu’elle doit déjà le faire pour son propre enfant, en plus de la gestion de sa famille. Toutefois, nous pourrions rappeler aux mères allaitantes qu’il n’y a pas de quantité minimale à donner, et que tirer simplement 10 à 15 minutes par jour peut déjà suffire pour aider les prématurés.
36
La deuxième raison majeure pour laquelle les femmes ne souhaitaient pas donner leur lait était qu’elles trouvaient les conditions trop compliquées (41,18%). Lors de l’étude en 2014 dans la région Bordelaise, les participantes étaient 33,10% à être freinées par le côté matériel trop complexe, à savoir tirer son lait en appliquant les règles d’hygiène, conserver le lait, et faire les prises de sang de dépistage [40]. Ces modalités de recueil, de conservation et de surveillance sont nécessaires puisqu’elles permettent d’assurer la bonne qualité du lait fourni au lactarium. Il serait donc intéressant d’expliquer aux mères que ces modalités, qui peuvent leur sembler contraignantes au premier abord, sont également une manière pour elles d’optimiser leur don.
Enfin, le troisième motif notable faisant obstacle au don était la peur de manquer de lait, qui était retrouvé chez 37,82% des participantes dans notre étude, comme pour 43,90% des femmes à Bordeaux en 2014 [40]. Cependant, il a été prouvé que plus la stimulation de la glande mammaire est importante, plus la quantité de lait produite sera élevée. Ainsi, les femmes choisissant de donner au lactarium ne manquent pas de lait car leur production est adaptée pour répondre aux besoins de leur enfant en plus du recueil effectué pour le don. Cette croyance, assez répandue dans notre population d’étude, peut facilement être clarifiée en communiquant aux femmes allaitantes les données connues au sujet de la lactation et les rassurer.
Les résultats que nous avons pu mettre en avant dans notre étude sont donc relativement comparables à ceux des études réalisées dans d’autres régions françaises.
Dans notre étude, nous avons également montré que les mères multipares avaient des réticences importantes par rapport au don de lait. Cependant, nous pourrions nous demander si ces réticences sont fondées, et si elles ne sont pas liées à des a priori négatifs. De ce fait, nous allons désormais nous intéresser au vécu du don de lait.
4.2.5 Vécu du don de lait
Le don de lait est quelque chose de très personnel et peu étudié dans la littérature. Seulement deux études ont été publiées concernant l’expérience des femmes donnant leur lait :
37
- La première, réalisée en 2013 en France, a montré que « le don de lait est perçu comme une procédure facile pour la majorité des donneuses, qui sont prêtes à donner à nouveau en cas de grossesse future » [45].
- La seconde, effectuée en 2017 dans la région Nord-Est des Etats-Unis, et regroupant le vécu de 12 donneuses, a souligné le fait que le don de lait « était une expérience positive, précieuse et stimulante ». Les mères ressentent une augmentation de l’estime de soi, ainsi que la fierté d’avoir aidé d’autres nourrissons et familles [46].
En dehors de ces études, nous dénombrons beaucoup de témoignages sur Internet de mères racontant leur expérience de don et invitant leurs lecteurs à parler de cette pratique à leur entourage.
Ainsi, les femmes déclarent :
- « Pour moi, c’est une façon de sauver des vies. Donner son lait, c’est comme donner un peu de son sang, mais sans douleurs ! » [47].
- « J'ai compris que quelques minutes de mon temps par jour pour tirer un peu de lait serait bon pour ces bébés qui ont un peu moins de chance ou qui arrivent trop tôt. J'ai vite pris goût à voir mon congélateur se remplir de ce lait qui aiderait ces prématurés, ce qui ne me coûtait rien financièrement mais qui était vraiment utile ! ». « C'est sincèrement une démarche qui donne confiance en soi ». « Vous arrêtez quand vous voulez, on ne vous demande rien, pas de minimum, on vous fournit tout, aucune dépense liée à ce geste… » [48].
- « Qu’est-ce qu’on est contente quand on sait que notre lait « en trop » va être donné aux grands prématurés ! » [49].
Dans leur témoignage, les donneuses évoquent assez peu de contrainte, mais celle qui est retrouvée est de « nettoyer le tire-lait et ses accessoires. Tout stériliser avant et après chaque utilisation, c’est très long. » [47].
Nous constatons donc que le don de lait semble être un processus plutôt facile. Ainsi, son augmentation pourrait avoir lieu si les bonnes informations étaient données aux mères et que celles-ci arrivaient à trouver un peu de temps pour tirer leur lait.
38
4.3
Points forts de l’étude
Notre étude portait sur un sujet d’actualité, à savoir le manque de dons de lait observé en Ile-de-France depuis plusieurs années. Il était donc intéressant d’enquêter sur ce thème pour essayer d’apporter des explications et de trouver des solutions.
Nous avons choisi de réaliser une étude par le biais de questionnaires, nous permettant d’élargir notre population et ainsi de réaliser des statistiques. Ce choix ouvrait également la possibilité aux participantes de répondre rapidement (durée du questionnaire de moins 10 minutes) et anonymement. Nous avons pu réunir 119 questionnaires, qui est un taux de résultat satisfaisant pour notre étude.
La décision de distribuer notre questionnaire dans le cabinet de plusieurs sages-femmes libérales nous assurait de cibler la population que nous recherchions, à savoir des multipares allaitant depuis au moins 4 semaines et 6 mois maximum. Le choix d’attendre plusieurs semaines avant d’interroger les multipares permettait à celles-ci d’avoir un allaitement bien mis en place et de répondre au questionnaire de manière objective, sans l’inquiétude souvent présente lors des premiers jours d’allaitement.
Cependant, notre étude présentait plusieurs biais.
4.4
Limites et biais de l’étude
Tout d’abord, nous pouvons souligner un biais de sélection : seules les femmes en relation avec une sage-femme libérale ont pu répondre à notre questionnaire. Notre étude a donc exclu, par exemple, les femmes réalisant leur consultation post-natale avec un gynécologue-obstétricien, ou effectuant leur rééducation périnéale avec un kinésithérapeute.
En outre, nous notons un biais de mémorisation : certaines femmes pourraient avoir entendu parler du don de lait et ne plus se souvenir d’avoir eu l’information, ou ne plus savoir qui leur a délivré les renseignements.
Enfin, certaines femmes ont pu répondre qu’elles seraient prêtes à donner leur lait à l’avenir pour paraître altruiste : il s’agit donc d’un biais de désirabilité sociale.
Une des limites que nous avons pu relever était de ne pas avoir demandé aux participantes si les informations qu’elles avaient reçues leur paraissaient suffisantes et complètes, et s’il existait un moment adéquat selon elles pour diffuser l’information sur le don de lait (pendant les consultations de grossesse, les cours de préparation à la
39
naissance, les suites de couches ou plus tard dans le post-partum…). Cela aurait pu nous permettre de proposer la mise en place d’actions concrètes et précises pour élargir les connaissances du don de lait.
Par ailleurs, le fait que 3 sages-femmes n’aient pas pu diffuser notre questionnaire constitue une autre limite à notre étude. En effet, les patientes qu’elles recevaient ne remplissaient pas les modalités d’inclusion, ce qui a pu diminuer notre population d’étude.
Enfin, nous aurions pu étendre notre étude à tout le territoire d’Ile-de-France pour avoir une plus grande échelle et diversité de population, mais nous étions confrontés à des limites de temps et de moyens.
4.5 Implications et perspectives
Dans le cadre de notre étude, nous avons vu que les réticences au don de lait étaient souvent liées à des croyances erronées.
Ainsi, il est important que les sages-femmes et autres professionnels de santé puissent redonner les informations adéquates, dont les suivantes :
- Il n’y a pas de quantité minimum à donner, les femmes peuvent donc tirer leur lait sur un temps très court chaque jour, ce qui permet de s’organiser.
- La production de lait s’adaptant à la stimulation du sein, les mères ne seront jamais en manque de lait pour leur enfant. Tirer pour donner au lactarium est donc compatible avec un allaitement, exclusif ou non.
Cependant, pour que les professionnels de santé puissent en parler, il faut qu’ils soient formés et possèdent les bonnes informations. Il a été montré, lors d’une étude réalisée en 2014 en Ile-de-France, que la majorité des sages-femmes avaient une connaissance modeste du don de lait [39]. Une communication auprès de celles-ci de manière généralisée pourrait être intéressant, par exemple sous forme d’une lettre d’information envoyée dans les services de maternité et cabinets libéraux.
La plaquette du lactarium (Annexe III), devrait être davantage mise à disposition dans toutes les maternités ainsi que dans les cabinets des sages-femmes libérales ou encore des médecins traitants et gynécologues libéraux. Cette brochure d’information
40
pourrait également être intégrée à la valise de maternité remise aux femmes lors de leur grossesse.
Enfin, pour que les sages-femmes soient toutes sensibilisées au don de lait, il semblerait opportun d’organiser un moment d’information durant les études de maïeutique. En effet, plusieurs heures de cours sont consacrées à l’allaitement maternel, mais le fonctionnement du don de lait et des lactariums n’y est généralement pas mentionné. Il serait donc possible d’intégrer des indications sur ce sujet au moment de la formation initiale des sages-femmes.
41
Conclusion
Le don de lait maternel reste insuffisant en France, et ce malgré les nombreux appels au don. Par ailleurs, le lait maternel sera toujours l’élément indispensable pour alimenter les prématurés, et tout spécialement ceux nés avant 32 semaines d’aménorrhées et pesant moins de 1500g.
Grâce à notre étude, nous avons pu constater que les multipares allaitantes dans les Yvelines avaient une bonne connaissance générale du don de lait. Néanmoins, les réticences au don de lait avaient une place prépondérante par rapport aux motivations qu’elles avaient pu exprimer. La majorité d’entre elles seraient toutefois prête à faire don de son lait lors d’un prochain allaitement.
Nous avons également pu voir que l’allaitement chez une femme multipare paraît plus simple à mettre en place et à entretenir dans la durée, et que le don de lait est vécu comme un processus facile.
Ainsi, en renforçant l’information auprès des mères allaitantes, notamment sur les modalités du don de lait, celles-ci pourraient être plus nombreuses à donner. Il semble également primordial d’accroître la formation des professionnels de santé, en particulier des sages-femmes, pour que ceux-ci intègrent la communication sur le don de lait à leur pratique. Les connaissances pourraient être transmises aux sages-femmes lors de leurs années d’étude, en intégrant une partie spécifique au don de lait et au lactarium lors des cours concernant l’allaitement maternel.
Enfin, il semblerait intéressant de réaliser une étude au niveau de toute l’Ile-de-France pour connaître les moyens d’information auxquels les mères allaitantes seraient les plus sensibles, ainsi que les moments les plus adaptés pour leur communiquer ces renseignements.
42
Bibliographie
[1] : World Health Organization, The optimal duration of excluse breastfeeding : report
of an expert consultation, Genève, 28 au 30 mars 2001, Suisse. World Health
Organization, 2001, 6p.
[2] : HAS, Allaitement Maternel : Mise en œuvre et poursuite dans les 6 premiers mois
de vie de l’enfant, Mai 2002, Rapport complet, 164 pages.
[3] : Maayan-Metzger A et al., Human milk versus formula feeding among preterm
infants: short-term outcomes. American Journal of Perinatology, 2012, n°29,
Supplément 2, p 121-126.
[4] : Bertino E et al., Benefits of human milk in preterm infant feeding, Journal of Pediatric and Neonatal individualized Medicine, 2012, n°1, p 19-24.
[5] : Manzoni P, Stolfi I, Pedicino R, Human milk feeding prevents retinopathy of
prematurity (ROP) in preterm VLBW neonates, Early Human Development, 2013,
n°89, Supplément 1, p 64-68.
[6] : Morales Y, Schanler RJ, Human milk and clinical outcomes in VLBW infants : how
compelling is the evidence of benefit ? Semin Perinatol, 2007, n°31, p 83-88.
[7] : Association des lactariums de France, Liste des lactariums, décembre 2017 [En ligne]. https://association-des-lactariums-de-france.fr/liste-des-lactariums/
[8] : Bolis A, L’Ile-de-France manque de lait maternel pour les prématurés, Le Monde, juin 2012 [En ligne].
http://www.lemonde.fr/sante/article/2012/06/06/l-ile-de-france-manque-de-lait-maternel-pour-les-prematures_1713468_1651302.html (consulté le
23 janvier 2018).
[9] : Rapport INSERM-DREES, Enquête nationale périnatale 2016. Les naissances et
les établissements, situation et évolution depuis 2010, octobre 2017. [En ligne] http://www.epopé-inserm.fr/wp-content/uploads/2017/10/ENP2016_rapport_complet. pdf (consulté le 15 janvier 2018).
[10] : De Coninck M, Fontenoy E, Leleu-Jacquart I, La création d’une consultation
précoce, systématique, de soutien de l’allaitement maternel, répond-t-elle aux besoins des femmes allaitant, du bassin de vie lensois ? Mémoire de formation de consultante
en lactation IBCLC, 2010.
[11] : Thulier D, Mercer J, Variables associated with breastfeeding duration, Journal of Obstetric, Gynecologic and Neonatal Nursing, 2009, n°38, p259-268.
43
[12] : Bertino E et al., Benefits of donor milk in the feeding of preterm infants, Early Human Development, n°89, Supplément 2, octobre 2013, p. 3-6.
[13] : Boyd CA, Quigley MA, Brocklehurst P, Donor breast milk versus infant formula
for preterm infants : systematic review and meta-analysis, Archives of Disease in
Childhood - Fetal and Neonatal Edition, 2007, n°92, p. 169-175.
[14] : Quigley MA et al., Formula milk versus donor breast milk for feeding preterm or
low birth weight infants, the Cochrane Database of Systematic Reviews, 2007, n°4.
[15] : Klingenberg C et al., Enteral feeding practices in very preterm infants : an
international survey, Archives of Disease in Childhood - Fetal and Neonatal Edition,
2012, n°97, p. 56-61.
[16] : De Silva A, JonesPW, Spencer SA, Does human milk reduce infection rates in
preterm infants ? Archives of Disease in Childhood - Fetal and Neonatal Edition, 2004,
n°89, p. 509-513.
[17] : Patel AL et al., Impact of early human milk on sepsis and health-care costs in
very low birth weight infants, Journal of Perinatology, 2013, n°33, p 514-519.
[18] : Ronnestad A et al., Late-onset septicemia in a Norwegian national cohort of
extremely premature infants receiving very early full human milk feeding, Pediatrics,
2005, n°115, p. 269-276.
[19] : Isaacs EB et al., Impact of breast milk on intelligence quotient, brain size, and
white matter development, Pediatric Research, 2010, n°67, p. 357-362.
[20] : Vohr BR et al., NICHD Neonatal Research Network, Beneficial effects of breast
milk in the neonatal intensive care unit on the developmental outcome of extremely low birth weight infants at 18 months of age, Pediatrics, 2006, n°118.
[21] : Vohr BR et al., NICHD National Research Network. Persistent beneficial effects
of breast milk ingested in the neonatal intensive care unit on outcomes of extremely low birth weight infants at 30 months of age, Pediatrics, 2007, n°120.
[22] : Okamoto T et al., Human milk reduces the risk of retinal detachment in extremely
low-birthweight infants, Pediatrics International, 2007, n°49, p. 894-897.
[23] : Assistance Publique des Hôpitaux de Paris, Lactarium IDF, [En ligne].
http://lactarium-idf.aphp.fr (consulté le 21 janvier 2018).
[24] : République Française, Circulaire DGS/2 A/2 B 223 du 20 mars 1987 relative à
l’interdiction des dons directs de lait maternel, Bulletin officiel du ministère chargé de