ﺎﻨﺘﻤﻠﻋ ﺎﻣ ﻻﺇ ﺎﻨﻟ ﻢﻠﻋ ﻻ ﻚﻧﺎﺤﺒﺳ
ﻢﻴﻜﳊﺍ ﻢﻴﻠﻌﻟﺍ ﺖﻧﺃ ﻚﻧﺇ
ﺔﻳﻵﺍ :ﺓﺮﻘﺒﻟﺍ ﺓﺭﻮﺳ
31
DOYENS HONORAIRES :
1962 – 1969 : Professeur Abdelmalek FARAJ 1969 – 1974 : Professeur Abdellatif BERBICH
1974 – 1981 : Professeur Bachir LAZRAK 1981 – 1989 : Professeur Taieb CHKILI 1989 – 1997 : Professeur Mohamed Tahar ALAOUI 1997 – 2003 : Professeur Abdelmajid BELMAHI 2003 – 2013 : Professeur Najia HAJJAJ – HASSOUNI
ADMINISTRATION :
Doyen
Professeur Mohamed ADNAOUI
Vice Doyen chargé des Affaires Académiques et estudiantines
Professeur Brahim LEKEHAL
Vice Doyen chargé de la Recherche et de la Coopération
Professeur Taoufiq DAKKA
Vice Doyen chargé des Affaires Spécifiques à la Pharmacie
Professeur Jamal TAOUFIK
Secrétaire Général
Mr. Mohamed KARRA
UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE RABAT
1-
ENSEIGNANTS-CHERCHEURS MEDECINS ET PHARMACIENSPROFESSEURS :
Décembre 1984
Pr. MAAOUNI Abdelaziz Médecine Interne - Clinique Royale Pr. MAAZOUZI Ahmed Wajdi Anesthésie-Réanimation
Pr. SETTAF Abdellatif pathologie Chirurgicale Novembre et Décembre 1985
Pr. BENSAID Younes Pathologie Chirurgicale Janvier, Février et Décembre 1987
Pr. LACHKAR Hassan Médecine Interne Pr. YAHYAOUI Mohamed Neurologie Décembre 1989
Pr. ADNAOUI Mohamed Médecine Interne - Doyen de la FMPR Pr. OUAZZANI Taïbi Mohamed Réda Neurologie
Janvier et Novembre 1990
Pr. HACHIM Mohammed* Médecine Interne
Pr. KHARBACH Aîcha Gynécologie-Obstétrique Pr. TAZI Saoud Anas Anesthésie-Réanimation Février Avril Juillet et Décembre 1991
Pr. AZZOUZI Abderrahim Anesthésie-Réanimation - Doyen de la FMPO Pr. BAYAHIA Rabéa Néphrologie
Pr. BELKOUCHI Abdelkader Chirurgie Générale Pr. BENCHEKROUN Belabbes Abdellatif Chirurgie Générale Pr. BENSOUDA Yahia Pharmacie Galénique Pr. BERRAHO Amina Ophtalmologie
Pr. BEZZAD Rachid Gynécologie-ObstétriqueMéd Chef Maternité des Orangers
Pr. CHERRAH Yahia Pharmacologie
Pr. CHOKAIRI Omar Histologie-Embryologie Pr. KHATTAB Mohamed Pédiatrie
Pr. SOULAYMANI Rachida Pharmacologie - Dir. du Centre National PV Rabat Pr. TAOUFIK Jamal Chimie Thérapeutique V.D à la pharmacie+Dir du
CEDOC+Directeur du Médicament
Décembre 1992
Pr. AHALLAT Mohamed Chirurgie Générale - Doyen de FMPT Pr. BENSOUDA Adil Anesthésie-Réanimation
Pr. CHAHED OUAZZANI Laaziza Gastro-Entérologie Pr. CHRAIBI Chafiq Gynécologie-Obstétrique Pr. EL OUAHABI Abdessamad Neurochirurgie
Pr. FELLAT Rokaya Cardiologie Pr. GHAFIR Driss* Médecine Interne
Pr. JIDDANE Mohamed Anatomie
Pr. TAGHY Ahmed Chirurgie Générale Pr. ZOUHDI Mimoun Microbiologie
Mars 1994
Pr. BENJAAFAR Noureddine Radiothérapie Pr. BEN RAIS Nozha Biophysique
Pr. CAOUI Malika Biophysique
Pr. CHRAIBI Abdelmjid Endocrinologie et Maladies Métaboliques Doyen de la FMPA Pr. EL AMRANI Sabah Gynécologie-Obstétrique
Pr. EL BARDOUNI Ahmed Traumato-Orthopédie Pr. EL HASSANI My Rachid Radiologie
Pr. ERROUGANI Abdelkader Chirurgie Générale - Directeur CHIS -Rabat Pr. ESSAKALI Malika Immunologie
Pr. ETTAYEBI Fouad Chirurgie Pédiatrique Pr. HASSAM Badredine Dermatologie
Pr. IFRINE Lahssan Chirurgie Générale Pr. MAHFOUD Mustapha Traumatologie-Orthopédie Pr. RHRAB Brahim Gynécologie-Obstétrique Pr. SENOUCI Karima Dermatologie
Mars 1994
Pr. ABBAR Mohamed* Urologie - Directeur Hôpital My Ismail Meknès Pr. ABDELHAK M’barek Chirurgie Pédiatrique
Pr. BENTAHILA Abdelali Pédiatrie
Pr. BENYAHIA Mohammed Ali Gynécologie-Obstétrique Pr. BERRADA Mohamed Saleh Traumatologie-Orthopédie Pr. CHERKAOUI Lalla Ouafae Ophtalmologie
Pr. LAKHDAR Amina Gynécologie-Obstétrique Pr. MOUANE Nezha Pédiatrie
Mars 1995
Pr. ABOUQUAL Redouane Réanimation Médicale Pr. AMRAOUI Mohamed Chirurgie Générale Pr. BAIDADA Abdelaziz Gynécologie-Obstétrique Pr. BARGACH Samir Gynécologie-Obstétrique Pr. DRISSI KAMILI Med Nordine* Anesthésie-Réanimation Pr. EL MESNAOUI Abbes Chirurgie Générale Pr. ESSAKALI HOUSSYNI Leila Oto-Rhino-Laryngologie
Pr. HDA Abdelhamid* Cardiologie - Directeur du Service de Santé des FAR Pr. IBEN ATTYA ANDALOUSSI Ahmed Urologie
Pr. OUAZZANI CHAHDI Bahia Ophtalmologie Pr. SEFIANI Abdelaziz Génétique
Pr. ZEGGWAGH Amine Ali Réanimation Médicale Décembre 1996
Pr. AMIL Touriya* Radiologie
Pr. BELKACEM Rachid Chirurgie Pédiatrie Pr. BOULANOUAR Abdelkrim Ophtalmologie Pr. EL ALAMI EL FARICHA EL Hassan Chirurgie Générale
Pr. OUZEDDOUN Naima Néphrologie
Pr. ZBIR EL Mehdi* Cardiologie - Directeur Hôp. Mil.d’Instruction Med V Rabat
Novembre 1997
Pr. ALAMI Mohamed Hassan Gynécologie-Obstétrique Pr. BEN SLIMANE Lounis Urologie
Pr. BIROUK Nazha Neurologie
Pr. ERREIMI Naima Pédiatrie
Pr. FELLAT Nadia Cardiologie
Pr. KADDOURI Noureddine Chirurgie Pédiatrique Pr. KOUTANI Abdellatif Urologie
Pr. LAHLOU Mohamed Khalid Chirurgie Générale Pr. MAHRAOUI CHAFIQ Pédiatrie
Pr. TAOUFIQ Jallal Psychiatrie - Directeur Hôp. Arrazi Salé Pr. YOUSFI MALKI Mounia Gynécologie-Obstétrique
Novembre 1998
Pr. BENOMAR ALI Neurologie - Doyen de la FMP Abulcassis Pr. BOUGTAB Abdesslam Chirurgie Générale
Pr. ER RIHANI Hassan Oncologie Médicale Pr. BENKIRANE Majid* Hématologie
Janvier 2000
Pr. ABID Ahmed* Pneumo-Phtisiologie Pr. AIT OUMAR Hassan Pédiatrie
Pr. BENJELLOUN Dakhama Badr.Sououd Pédiatrie
Pr. BOURKADI Jamal-Eddine Pneumo-Phtisiologie - Directeur Hôp. My Youssef Pr. CHARIF CHEFCHAOUNI Al Montacer Chirurgie Générale
Pr. ECHARRAB El Mahjoub Chirurgie Générale Pr. EL FTOUH Mustapha Pneumo-Phtisiologie Pr. EL MOSTARCHID Brahim* Neurochirurgie
Pr. MAHMOUDI Abdelkrim* Anesthésie-Réanimation Pr. TACHINANTE Rajae Anesthésie-Réanimation Pr. TAZI MEZALEK Zoubida Médecine Interne Novembre 2000
Pr. AIDI Saadia Neurologie
Pr. AJANA Fatima Zohra Gastro-Entérologie Pr. BENAMR Said Chirurgie Générale Pr. CHERTI Mohammed Cardiologie
Pr. ECH-CHERIF EL KETTANI Selma Anesthésie-Réanimation
Pr. EL HASSANI Amine Pédiatrie - Directeur Hôp. Chekikh Zaied Pr. EL KHADER Khalid Urologie
Pr. EL MAGHRAOUI Abdellah* Rhumatologie
Pr. GHARBI Mohamed El Hassan Endocrinologie et Maladies Métaboliques Pr. MDAGHRI ALAOUI Asmae Pédiatrie
Pr. ROUIMI Abdelhadi* Neurologie Décembre 2000
Décembre 2001
Pr. BALKHI Hicham* Anesthésie-Réanimation Pr. BENABDELJLIL Maria Neurologie
Pr. BENAMAR Loubna Néphrologie
Pr. BENAMOR Jouda Pneumo-Phtisiologie Pr. BENELBARHDADI Imane Gastro-Entérologie
Pr. BENNANI Rajae Cardiologie
Pr. BENOUACHANE Thami Pédiatrie
Pr. BEZZA Ahmed* Rhumatologie
Pr. BOUCHIKHI IDRISSI Med Larbi Anatomie Pr. BOUMDIN El Hassane* Radiologie
Pr. CHAT Latifa Radiologie
Pr. DAALI Mustapha* Chirurgie Générale Pr. DRISSI Sidi Mourad* Radiologie
Pr. EL HIJRI Ahmed Anesthésie-Réanimation Pr. EL MAAQILI Moulay Rachid Neuro-Chirurgie
Pr. EL MADHI Tarik Chirurgie-Pédiatrique Pr. EL OUNANI Mohamed Chirurgie Générale
Pr. ETTAIR Said Pédiatrie - Directeur. Hôp.d’Enfants Rabat Pr. GAZZAZ Miloudi* Neuro-Chirurgie
Pr. HRORA Abdelmalek Chirurgie Générale Pr. KABBAJ Saad Anesthésie-Réanimation Pr. KABIRI EL Hassane* Chirurgie Thoracique Pr. LAMRANI Moulay Omar Traumatologie-Orthopédie Pr. LEKEHAL Brahim Chirurgie Vasculaire Périphérique Pr. MAHASSIN Fattouma* Médecine Interne
Pr. MEDARHRI Jalil Chirurgie Générale Pr. MIKDAME Mohammed* Hématologie Clinique Pr. MOHSINE Raouf Chirurgie Générale
Pr. NOUINI Yassine Urologie - Directeur Hôpital Ibn Sina Pr. SABBAH Farid Chirurgie Générale
Pr. SEFIANI Yasser Chirurgie Vasculaire Périphérique Pr. TAOUFIQ BENCHEKROUN Soumia Pédiatrie
Décembre 2002
Pr. AL BOUZIDI Abderrahmane* Anatomie Pathologique Pr. AMEUR Ahmed * Urologie
Pr. AMRI Rachida Cardiologie
Pr. AOURARH Aziz* Gastro-Entérologie Pr. BAMOU Youssef * Biochimie-Chimie
Pr. BELMEJDOUB Ghizlene* Endocrinologie et Maladies Métaboliques Pr. BENZEKRI Laila Dermatologie
Pr. BENZZOUBEIR Nadia Gastro-Entérologie Pr. BERNOUSSI Zakiya Anatomie Pathologique Pr. BICHRA Mohamed Zakariya* Psychiatrie
Pr. CHOHO Abdelkrim * Chirurgie Générale Pr. CHKIRATE Bouchra Pédiatrie
Pr. EL ALAMI EL FELLOUS Sidi Zouhair Chirurgie Pédiatrique Pr. EL HAOURI Mohamed * Dermatologie
Pr. IKEN Ali Urologie
Pr. JAAFAR Abdeloihab* Traumatologie-Orthopédie Pr. KRIOUILE Yamina Pédiatrie
Pr. MABROUK Hfid* Traumatologie-Orthopédie Pr. MOUSSAOUI RAHALI Driss* Gynécologie-Obstétrique Pr. OUJILAL Abdelilah Oto-Rhino-Laryngologie Pr. RACHID Khalid * Traumatologie-Orthopédie Pr. RAISS Mohamed Chirurgie Générale Pr. RGUIBI IDRISSI Sidi Mustapha* Pneumo-phtisiologie
Pr. RHOU Hakima Néphrologie
Pr. SIAH Samir * Anesthésie-Réanimation
Pr. THIMOU Amal Pédiatrie
Pr. ZENTAR Aziz* Chirurgie Générale Janvier 2004
Pr. ABDELLAH El Hassan Ophtalmologie
Pr. AMRANI Mariam Anatomie Pathologique Pr. BENBOUZID Mohammed Anas Oto-Rhino-Laryngologie Pr. BENKIRANE Ahmed* Gastro-Entérologie Pr. BOUGHALEM Mohamed* Anesthésie-Réanimation
Pr. BOULAADAS Malik Stomatologie et Chirurgie Maxillo-Faciale Pr. BOURAZZA Ahmed* Neurologie
Pr. CHAGAR Belkacem* Traumatologie-Orthopédie Pr. CHERRADI Nadia Anatomie Pathologique Pr. EL FENNI Jamal* Radiologie
Pr. EL HANCHI ZAKI Gynécologie-Obstétrique Pr. EL KHORASSANI Mohamed Pédiatrie
Pr. EL YOUNASSI Badreddine* Cardiologie Pr. HACHI Hafid Chirurgie Générale Pr. JABOUIRIK Fatima Pédiatrie
Pr. KHARMAZ Mohamed Traumatologie-Orthopédie Pr. MOUGHIL Said Chirurgie Cardio-Vasculaire Pr. OUBAAZ Abdelbarre* Ophtalmologie
Pr. TARIB Abdelilah* Pharmacie Clinique Pr. TIJAMI Fouad Chirurgie Générale Pr. ZARZUR Jamila Cardiologie Janvier 2005
Pr. ABBASSI Abdellah Chirurgie Réparatrice et Plastique Pr. AL KANDRY Sif Eddine* Chirurgie Générale
Pr. ALLALI Fadoua Rhumatologie
Pr. AMAZOUZI Abdellah Ophtalmologie Pr. AZIZ Noureddine* Radiologie
Pr. BAHIRI Rachid Rhumatologie - Directeur. Hôp. Al Ayachi Salé
Pr. BARKAT Amina Pédiatrie
Pr. BENYASS Aatif Cardiologie
Pr. DOUDOUH Abderrahim* Biophysique Pr. EL HAMZAOUI Sakina* Microbiologie
Pr. HAJJI Leila Cardiologie (mise en disponibilité)
Pr. LYAGOUBI Mohammed Parasitologie
Pr. RAGALA Abdelhak Gynécologie-Obstétrique
Pr. SBIHI Souad Histo-Embryologie-Cytogénétique Pr. ZERAIDI Najia Gynécologie-Obstétrique
Avril 2006
Pr. ACHEMLAL Lahsen* Rhumatologie
Pr. AKJOUJ Said* Radiologie
Pr. BELMEKKI Abdelkader* Hématologie
Pr. BENCHEIKH Razika O.R.L
Pr. BIYI Abdelhamid* Biophysique
Pr. BOUHAFS Mohamed El Amine Chirurgie Pédiatrique Pr. BOULAHYA Abdellatif* Chirurgie Cardio-Vasculaire Pr. CHENGUETI ANSARI Anas Gynécologie-Obstétrique
Pr. DOGHMI Nawal Cardiologie
Pr. FELLAT Ibtissam Cardiologie
Pr. FAROUDY Mamoun Anesthésie-Réanimation Pr. HARMOUCHE Hicham Médecine Interne Pr. HANAFI Sidi Mohamed* Anesthésie-Réanimation Pr. IDRISS LAHLOU Amine* Microbiologie
Pr. JROUNDI Laila Radiologie
Pr. KARMOUNI Tariq Urologie
Pr. KILI Amina Pédiatrie
Pr. KISRA Hassan Psychiatrie
Pr. KISRA Mounir Chirurgie Pédiatrique Pr. LAATIRIS Abdelkader* Pharmacie Galénique Pr. LMIMOUNI Badreddine* Parasitologie
Pr. MANSOURI Hamid* Radiothérapie Pr. OUANASS Abderrazzak Psychiatrie Pr. SAFI Soumaya* Endocrinologie Pr. SEKKAT Fatima Zahra Psychiatrie
Pr. SOUALHI Mouna Pneumo-Phtisiologie
Pr. TELLAL Saida* Biochimie
Pr. ZAHRAOUI Rachida Pneumo-Phtisiologie Decembre 2006
Pr SAIR Khalid Chirurgie générale - Dir. Hôp.Av.Marrakech Octobre 2007
Pr. ABIDI Khalid Réanimation Médicale Pr. ACHACHI Leila Pneumo-Phtisiologie Pr. ACHOUR Abdessamad* Chirurgie Générale
Pr. AIT HOUSSA Mahdi* Chirurgie Cardio-Vasculaire Pr. AMHAJJI Larbi* Traumatologie-Orthopédie
Pr. AOUFI Sarra Parasitologie
Pr. BAITE Abdelouahed* Anesthésie-Réanimation - Directeur ERSSM Pr. BALOUCH Lhousaine* Biochimie-Chimie
Pr. BENZIANE Hamid* Pharmacie Clinique Pr. BOUTIMZINE Nourdine Ophtalmologie
Pr. EHIRCHIOU Abdelkader* Chirurgie Générale
Pr. EL BEKKALI Youssef * Chirurgie Cardio-Vasculaire
Pr. ELABSI Mohamed Chirurgie Générale Pr. EL MOUSSAOUI Rachid Anesthésie-Réanimation Pr. EL OMARI Fatima Psychiatrie
Pr. GHARIB Noureddine Chirurgie Plastique et Réparatrice Pr. HADADI Khalid* Radiothérapie
Pr. ICHOU Mohamed* Oncologie Médicale
Pr. ISMAILI Nadia Dermatologie
Pr. KEBDANI Tayeb Radiothérapie
Pr. LALAOUI SALIM Jaafar* Anesthésie-Réanimation Pr. LOUZI Lhoussain* Microbiologie
Pr. MADANI Naoufel Réanimation Médicale Pr. MAHI Mohamed* Radiologie
Pr. MARC Karima Pneumo-Phtisiologie Pr. MASRAR Azlarab Hématologie Biologique
Pr. MRANI Saad* Virologie
Pr. OUZZIF Ez zohra* Biochimie-Chimie Pr. RABHI Monsef* Médecine Interne Pr. RADOUANE Bouchaib* Radiologie Pr. SEFFAR Myriame Microbiologie Pr. SEKHSOKH Yessine* Microbiologie Pr. SIFAT Hassan* Radiothérapie
Pr. TABERKANET Mustafa* Chirurgie Vasculaire Périphérique Pr. TACHFOUTI Samira Ophtalmologie
Pr. TAJDINE Mohammed Tariq* Chirurgie Générale Pr. TANANE Mansour* Traumatologie-Orthopédie Pr. TLIGUI Houssain Parasitologie
Pr. TOUATI Zakia Cardiologie
Décembre 2008
Pr TAHIRI My El Hassan* Chirurgie Générale Mars 2009
Pr. ABOUZAHIR Ali* Médecine Interne
Pr. AGDR Aomar* Pédiatre
Pr. AIT ALI Abdelmounaim* Chirurgie Générale Pr. AIT BENHADDOU El hachmia Neurologie
Pr. AKHADDAR Ali* Neuro-Chirurgie
Pr. ALLALI Nazik Radiologie
Pr. AMINE Bouchra Rhumatologie
Pr. ARKHA Yassir Neuro-Chirurgie - Directeur Hôp.des Spécialités Pr. BELYAMANI Lahcen* Anesthésie-Réanimation
Pr. BJIJOU Younes Anatomie
Pr. BOUHSAIN Sanae* Biochimie-Chimie Pr. BOUI Mohammed* Dermatologie Pr. BOUNAIM Ahmed* Chirurgie Générale Pr. BOUSSOUGA Mostapha* Traumatologie-Orthopédie
Pr. EL MALKI Hadj Omar Chirurgie Générale Pr. EL OUENNASS Mostapha* Microbiologie Pr. ENNIBI Khalid* Médecine Interne
Pr. FATHI Khalid Gynécologie-Obstétrique Pr. HASSIKOU Hasna * Rhumatologie
Pr. KABBAJ Nawal Gastro-Entérologie
Pr. KABIRI Meryem Pédiatrie
Pr. KARBOUBI Lamya Pédiatrie
Pr. LAMSAOURI Jamal* Chimie Thérapeutique Pr. MARMADE Lahcen Chirurgie Cardio-Vasculaire Pr. MESKINI Toufik Pédiatrie
Pr. MESSAOUDI Nezha * Hématologie Biologique Pr. MSSROURI Rahal Chirurgie Générale Pr. NASSAR Ittimade Radiologie
Pr. OUKERRAJ Latifa Cardiologie
Pr. RHORFI Ismail Abderrahmani * Pneumo-Phtisiologie Octobre 2010
Pr. ALILOU Mustapha Anesthésie-Réanimation Pr. AMEZIANE Taoufiq* Médecine Interne Pr. BELAGUID Abdelaziz Physiologie Pr. CHADLI Mariama* Microbiologie
Pr. CHEMSI Mohamed* Médecine Aéronautique Pr. DAMI Abdellah* Biochimie-Chimie Pr. DARBI Abdellatif* Radiologie
Pr. DENDANE Mohammed Anouar Chirurgie Pédiatrique Pr. EL HAFIDI Naima Pédiatrie
Pr. EL KHARRAS Abdennasser* Radiologie
Pr. EL MAZOUZ Samir Chirurgie Plastique et Réparatrice Pr. EL SAYEGH Hachem Urologie
Pr. ERRABIH Ikram Gastro-Entérologie Pr. LAMALMI Najat Anatomie Pathologique Pr. MOSADIK Ahlam Anesthésie-Réanimation Pr. MOUJAHID Mountassir* Chirurgie Générale Pr. NAZIH Mouna* Hématologie Biologique Pr. ZOUAIDIA Fouad Anatomie Pathologique Decembre 2010
Pr. ZNATI Kaoutar Anatomie Pathologique
Mai 2012
Pr. AMRANI Abdelouahed Chirurgie Pédiatrique Pr. ABOUELALAA Khalil* Anesthésie-Réanimation Pr. BENCHEBBA Driss* Traumatologie-Orthopédie Pr. DRISSI Mohamed* Anesthésie-Réanimation Pr. EL ALAOUI MHAMDI Mouna Chirurgie Générale Pr. EL KHATTABI Abdessadek* Médecine Interne Pr. EL OUAZZANI Hanane* Pneumo-Phtisiologie Pr. ER-RAJI Mounir Chirurgie Pédiatrique Pr. JAHID Ahmed Anatomie Pathologique Pr. MEHSSANI Jamal* Psychiatrie
Février 2013
Pr. AHID Samir Pharmacologie-Chimie Pr. AIT EL CADI Mina Toxicologie
Pr. AMRANI HANCHI Laila Gastro-Entérologie Pr. AMOUR Mourad Anesthésie-Réanimation Pr. AWAB Almahdi Anesthésie-Réanimation Pr. BELAYACHI Jihane Réanimation Médicale Pr. BELKHADIR Zakaria Houssain Anesthésie-Réanimation Pr. BENCHEKROUN Laila Biochimie-Chimie Pr. BENKIRANE Souad Hématologie Biologique Pr. BENNANA Ahmed* Informatique Pharmaceutique Pr. BENSGHIR Mustapha* Anesthésie-Réanimation Pr. BENYAHIA Mohammed* Néphrologie
Pr. BOUATIA Mustapha Chimie Analytique et Bromatologie Pr. BOUABID Ahmed Salim* Traumatologie-Orthopédie
Pr. BOUTARBOUCH Mahjouba Anatomie
Pr. CHAIB Ali* Cardiologie
Pr. DENDANE Tarek Réanimation Médicale
Pr. DINI Nouzha* Pédiatrie
Pr. ECH-CHERIF EL KETTANI Mohamed Ali Anesthésie-Réanimation Pr. ECH-CHERIF EL KETTANI Najwa Radiologie
Pr. ELFATEMI Nizare Neuro-Chirurgie Pr. EL GUERROUJ Hasnae Médecine Nucléaire Pr. EL HARTI Jaouad Chimie Thérapeutique Pr. EL JOUDI Rachid* Toxicologie
Pr. EL KABABRI Maria Pédiatrie
Pr. EL KHANNOUSSI Basma Anatomie Pathologie Pr. EL KHLOUFI Samir Anatomie
Pr. EL KORAICHI Alae Anesthésie-Réanimation Pr. EN-NOUALI Hassane* Radiologie
Pr. ERRGUIG Laila Physiologie
Pr. FIKRI Meryim Radiologie
Pr. GHFIR Imade Médecine Nucléaire
Pr. IMANE Zineb Pédiatrie
Pr. IRAQI Hind Endocrinologie et Maladies Métaboliques Pr. KABBAJ Hakima Microbiologie
Pr. KADIRI Mohamed* Psychiatrie
Pr. LATIB Rachida Radiologie
Pr. MAAMAR Mouna Fatima Zahra Médecine Interne Pr. MEDDAH Bouchra Pharmacologie Pr. MELHAOUI Adyl Neuro-Chirurgie Pr. MRABTI Hind Oncologie Médicale Pr. NEJJARI Rachid Pharmacognosie Pr. OUBEJJA Houda Chirurgie Pédiatrique Pr. OUKABLI Mohamed* Anatomie Pathologique Pr. RAHALI Younes Pharmacie Galénique
Pr. REDA Karim* Ophtalmologie Pr. REGRAGUI Wafa Neurologie
Pr. RKAIN Hanan Physiologie
Pr. ROSTOM Samira Rhumatologie
Pr. ROUAS Lamiaa Anatomie Pathologique Pr. ROUIBAA Fedoua* Gastro-Entérologie Pr. SALIHOUN Mouna Gastro-Entérologie
Pr. SAYAH Rochde Chirurgie Cardio-Vasculaire Pr. SEDDIK Hassan* Gastro-Entérologie
Pr. ZERHOUNI Hicham Chirurgie Pédiatrique Pr. ZINE Ali* Traumatologie-Orthopédie Avril 2013
Pr. EL KHATIB Mohamed Karim* Stomatologie et Chirurgie Maxillo-Faciale MAI 2013
Pr. BOUSLIMAN Yassir Toxicologie MARS 2014
Pr. ACHIR Abdellah Chirurgie Thoracique Pr. BENCHAKROUN Mohammed * Traumatologie-Orthopédie Pr. BOUCHIKH Mohammed Chirurgie Thoracique Pr. EL KABBAJ Driss * Néphrologie
Pr. EL MACHTANI IDRISSI Samira * Biochimie-Chimie
Pr. HARDIZI Houyam Histologie-Embryologie-Cytogénétique Pr. HASSANI Amale * Pédiatrie
Pr. HERRAK Laila Pneumologie
Pr. JANANE Abdellah * Urologie
Pr. JEAIDI Anass * Hématologie Biologique Pr. KOUACH Jaouad* Génycologie-Obstétrique Pr. LEMNOUER Abdelhay* Microbiologie
Pr. MAKRAM Sanaa * Pharmacologie Pr. OULAHYANE Rachid* Chirurgie Pédiatrique Pr. RHISSASSI Mohamed Jaafar CCV
Pr. SABRY Mohamed* Cardiologie Pr. SEKKACH Youssef* Médecine Interne Pr. TAZI MOUKHA Zakia Génécologie-Obstétrique
AVRIL 2014
Pr. ZALAGH Mohammed ORL
PROFESSEURS AGREGES :
DECEMBRE 2014
Pr. ABILKASSEM Rachid* Pédiatrie
Pr. AIT BOUGHIMA Fadila Médecine Légale Pr. BEKKALI Hicham * Anesthésie-Réanimation Pr. BENAZZOU Salma Chirurgie Maxillo-Faciale Pr. BOUABDELLAH Mounya Biochimie-Chimie Pr. BOUCHRIK Mourad* Parasitologie Pr. DERRAJI Soufiane* Pharmacie Clinique Pr. DOBLALI Taoufik* Microbiologie Pr. EL AYOUBI EL IDRISSI Ali Anatomie
Pr. EL GHADBANE Abdedaim Hatim* Anesthésie-Réanimation Pr. EL MARJANY Mohammed* Radiothérapie
Pr. FEJJAL Nawfal Chirurgie Réparatrice et Plastique Pr. JAHIDI Mohamed* O.R.L
Pr. LAKHAL Zouhair* Cardiologie
Pr. OUDGHIRI Nezha Anesthésie-Réanimation Pr. RAMI Mohamed Chirurgie Pédiatrique Pr. SABIR Maria Psychiatrie
Pr. SBAI IDRISSI Karim* Médecine Préventive, Santé Publique et Hyg. AOUT 2015
Pr. MEZIANE Meryem Dermatologie Pr. TAHRI Latifa Rhumatologie JANVIER 2016
Pr. BENKABBOU Amine Chirurgie Générale Pr. EL ASRI Fouad* Ophtalmologie Pr. ERRAMI Noureddine* O.R.L
Pr. NITASSI Sophia O.R.L JUIN 2017
Pr. ABI Rachid* Microbiologie Pr. ASFALOU Ilyasse* Cardiologie
Pr. BOUAYTI El Arbi* Médecine Préventive, Santé Publique et Hyg. Pr. BOUTAYEB Saber Oncologie Médicale
Pr. EL GHISSASSI Ibrahim Oncologie Médicale Pr. OURAINI Saloua* O.R.L
Pr. RAZINE Rachid Médecine Préventive, Santé Publique et Hyg. Pr. ZRARA Abdelhamid* Immunologie
2- ENSEIGNANTS – CHERCHEURS SCIENTIFIQUES
PROFESSEURS / PRs. HABILITES
Pr. ABOUDRAR Saadia Physiologie Pr. ALAMI OUHABI Naima Biochimie-Chimie
Pr. ALAOUI Katim Pharmacologie
Pr. ALAOUI SLIMANI Lalla Naïma Histologie-Embryologie
Pr. ANSAR M’hammed Chimie Organique et Pharmacie Chimique
Pr. BARKIYOU Malika Histologie-Embryologie
Pr. BOUHOUCHE Ahmed Génétique Humaine
Pr. BOUKLOUZE Abdelaziz Applications Pharmaceutiques Pr. CHAHED OUAZZANI Lalla Chadia Biochimie-Chimie
Pr. DAKKA Taoufiq Physiologie
Pr. FAOUZI Moulay El Abbes Pharmacologie
Pr. IBRAHIMI Azeddine Biologie Moléculaire/Biotechnologie Pr. KHANFRI Jamal Eddine Biologie
Pr. OULAD BOUYAHYA IDRISSI Med Chimie Organique Pr. REDHA Ahlam Chimie
Pr. TOUATI Driss Pharmacognosie
Pr. ZAHIDI Ahmed Pharmacologie
Mise à jour le 10/10/2018 Khaled Abdellah
C’est avec énormément de joie et de fierté que je m’apprête
à remercier les personnes chères à mon cœur. Je ne suis devenu
l’homme que je suis à présent que grâce à vous.
Par gratitude, je vous dédie mon travail.
A ma tendre maman Naoual,
Le pilier de mon existence. Les mots ne suffiraient point
à t’exprimer tout ce que je ressens. Tu as toujours été là pour moi,
sans toi je n’aurais certainement pas réussi à accomplir la moitié
de mes actions. La fierté se reflétant dans tes yeux est ma plus belle
récompense. Je ne pourrais te remercier assez pour ton soutien
et pour le réconfort que tu m’apportes. Merci d’avoir toujours
cru en moi.
A mon cher Papa Zakaria,
Je te remercie de m’avoir toujours soutenu et épaulé.
Tu as su tenir le rôle d’exemple et me guider à ce moment.
Je te dédie ce travail en signe de respect et de gratitude.
J’espère te rendre fier et je prie pour que dieu te préserve.
A ma sœur Oumaima,
Je n’arrive point à retrouver un souvenir d’enfance
où tu serais absente. Tu as été ma première complice et confidente. Je te
souhaite une vie heureuse et prospère.
A mon frère Yahya,
Mon petit Yayou, tu es le rayon de soleil de la maison.
Ton sourire quotidien et ton humeur joviale sont une source de bonheur
intarissable. Je te souhaite beaucoup de succès et de bonheur.
A ma grand-mère maternelle, mon défunt grand-père
maternel, ma tante et mon oncle maternels
Je ne pourrais vous remercier assez pour l’enfance merveilleuse
que j’ai vécue. Vous m’avez apporté soutien et amour.
Merci de m’avoir accompagné durant toutes ces années.
Je te dédie aussi particulièrement ce travail, ma très chère grand-mère
et confidente Zoubida Lahlou. Puisse Allah te bénir et te glorifier.
Ainsi qu’à toi Ouafaa El Ouardi, ma très chère tante et seconde maman.
Que Dieu t’accorde santé et prospérité.
Je souhaite aussi une vie pleine de bonheur à mon oncle
Mohamed El Ouardi, à son épouse et à leur petite Nada.
A
mes défunts grands-oncles Abdeslam Lahlou
et Abdellah Lahlou
Puissiez-vous reposer en paix.
A
mes grands-mères paternelles,
mon défunt grand-père paternel,
ainsi que toutes mes tantes et tous mes oncles paternels
Je vous remercie spécialement pour le rôle d’exemple
que vous avez rempli à la perfection. J’ai pu retrouver en vous,
durant mon enfance, toutes les qualités qui m’ont poussé à me surpasser
pour essayer de vous ressembler. Je dédie ce travail particulièrement
à mes tantes Fouzia, Bahia et Farida ainsi
A mes chers cousins et cousines,
Vous avez été mes premiers amis, mes premiers compagnons
de jeu et surtout mes exemples. Je ne peux ressentir que de la fierté
devant vos parcours réussis et souhaiter aux plus jeunes
d’entre vous succès et réussite. Je tiens spécialement à remercier
Hamza El Gueddari, que j’ai toujours considéré comme un grand frère,
un exemple et un complice ; Selma El Mohib, grande sœur,
exemple et une de mes premières camarades de jeu ; et Rime Kadiri,
grande sœur et surtout exemple. Ton parcours médical ainsi
que ta gentillesse sans égale ont toujours suscité mon admiration.
A mes très chers amis
Les mots me manquent suite à l’émotion.
Ma deuxième famille.
Sarah Oumnad, ma plus vieille amie, je te souhaite une vie riche
en réussite et en bonheur. Ton travail acharné et ta détermination
m’inspirent énormément. Merci à toi d’être encore là.
Rim Najib, malgré le temps et la distance, notre amitié
n’a pas faibli. Bien au contraire. Je te souhaite succès et réussite.
Ton humeur et ton humour ont le don de me faire sourire
à chaque moment passé en ta compagnie.
Soukaina, Salma, Lamia et Ismail, mon parcours médical
n’aurait pu être le même sans vous. Je vous remercie
de m’avoir toujours épaulé et accompagné. Je chéris énormément
les moments passés en votre compagnie.
Maha, Sarra et Sara, votre courage et détermination
sont une source énorme d’inspiration pour moi. Je vous ai connus
depuis la première année, et je ne peux éprouver que respect et fierté
en contemplant les personnes intègres et ambitieuses
que vous êtes devenues.
Hamza, Salim, Lamia, Soukaina, Zakaria, Ossema, Imane, Idriss,
Yassine, Rhita et Alia, je vous ai laissé à la fin, pour ne point être
submergé pendant l’écriture de ces quelques mots. Je vous ai chacun
connus à des moments différents de ma vie. Mais vous m’avez marqué
à un point inimaginable. Je souhaite, tout d’abord, vous remercier
d’être encore à mes côtés. Votre présence et amitié me pousse à me
dépasser encore et encore. Chacun d’entre vous est unique et fabuleux
à sa manière. J’ai l’ultime conviction, que vous accomplirez tous des
choses phénoménales. Il ne me reste plus qu’à vous souhaiter une vie
exceptionnelle. Je vous embrasse très fort.
Je remercie également Tanae, Hajar, Aymane, Soukaina, Khadija,
Yasmine, Sofia, Abdellah,Yassine, Yahya, Khalil, Zakaria,
Abir, Walid, Rayane, Hind, Yasmina, Kenza et Ghizlane.
I would also like to dedicate this work to Polina, Gabriela, Eray, Pedro,
Nadezhda, Nicola, Andrija and Ivan. I hope to see you again very soon.
Pour clôturer, je souhaite remercier la grande famille
d’IFMSA-Morocco et à travers elle Faouz, Wissal, Nawfal, Omar, Basma et
Leila pour m’avoir fait découvrir et aimer le travail associatif. Et
spécialement pour les moments amusants passés auprès de vous.
A
Notre Maitre Et Président de Thèse
Monsieur Le Professeur EL HIJRI AHMED
Professeur en Anesthésie-Réanimation
C’est pour nous un grand honneur que vous ayez accepté
de présider notre thèse et de siéger
parmi cet honorable jury. Le passage dans votre service a été mémorable
et riche en enseignements.
Qu’il nous soit permis de vous exprimer notre profonde
reconnaissance et notre plus grande Estime
A
Notre Maitre Et Rapporteur de Thèse
Monsieur Le Professeur BALKHI HICHAM
Professeur Anesthésie-Réanimation
Nous vous remercions pour la gentillesse et la spontanéité avec
lesquelles vous avez bien voulu diriger ce travail.
Nous avons eu le grand plaisir et le privilège de travailler
sous votre direction, et avons trouvé auprès de vous un conseiller
et un guide.
Vous nous avez reçus en toute circonstance avec
sympathie et bienveillance.
Votre compétence, votre dynamisme, votre rigueur
et vos qualités humaines et professionnelles ont suscité en nous une
grande admiration et un profond respect.
Nous souhaitons être digne de la confiance que vous nous avez accordée
et nous espérons, cher Maître, que vous trouverez ici le témoignage de
A
Notre maitre et juge de thèse
Monsieur le professeur GAZZAZ MILOUDI
Professeur en Neurochirurgie
Nous tenions à vous exprimer nos plus sincères
remerciements pour avoir accepté de siéger
auprès de ce noble jury. Votre présence nous honore.
Nous n’oublierons jamais les valeurs et la qualité de votre
enseignement ainsi que vos qualités humaines et professionnelles.
Il nous est particulièrement agréable de vous exprimer ici
notre profonde gratitude et nos respects les plus sincères.
A
Notre Maitre et Juge de Thèse
Monsieur le Professeur RABHI MONSEF
Professeur en Médecine Interne
Nous vous sommes très reconnaissants de l’honneur
que vous nous faites en acceptant de juger ce travail.
Vos qualités humaines et professionnelles jointes à votre
compétence et votre disponibilité seront pour nous un exemple
à suivre dans l’exercice de notre profession.
Veuillez accepter, cher Maître, l’assurance de notre
plus grande estime et de nos respects les plus sincères.
A
Notre maitre et juge de thèse
Monsieur Le Professeur LAKHAL ZOUHAIR
Professeur en Cardiologie
Vous nous faites l’honneur d’accepter avec une très
grande amabilité de siéger parmi notre jury de thèse.
Votre savoir et votre sagesse
suscitent toute notre admiration.
Veuillez accepter ce travail, en gage de notre grand
respect et de notre profonde reconnaissance
A
Notre maître et Juge de thèse
Monsieur Le Professeur MOUNIR KHALIL
Professeur en Anesthésie-Réanimation
Je vous remercie pour le privilège
que vous nous avez accordé en siégeant parmi ce jury.
Veuillez trouver dans ce travail, l’expression
ABRÉVIATIONS
AKT : protéine kinase B
AMPc : adénosine monophosphate
ARA-II : Antagonistes des récepteurs de l'angiotensine II Bloc AV : Bloc auriculo-ventriculaire
BNP : Peptide natriurétique de type B Ca2+ : Ion calcium
CAG : angiographie coronaire
CCTA : angiotomographie cardiaque informatisée CMR : Imagerie cardiaque par résonance magnétique CREB : C-AMP Response Element-binding protein DAG Descendante antérieure gauche
CMT : Cardiomyopathie de Takotsubo EC : cellule endothéliale apoptotique ECG : électrocardiographie
ECMO : Oxygénation par membrane extracorporelle ECT : l’électro-convulsivothérapie
ETT : échocardiographie transthoracique
FEVG : fraction d'éjection ventriculaire gauche IABP : Ballon de contre pulsion aortique
iCal : Courant calcique entrant dans les canaux calciques de type L IEC : Les inhibiteurs de l'enzyme de conversion de l'angiotensine iK : courant potassique sortant
iPSC-CMs : cardiomyocytes dérivés de cellules souches pluripotentes induites
GDF15 : Growth differenciation Factor-15 GKS3 : glycogène synthase kinase 3
LVG : Ventriculogramme gauche
LVOTO : Obstruction de l'écoulement ventriculaire gauche miARN : Micro-ARN
NAV : nœud auriculo-ventriculaire NO : Oxyde nitrique
NOS : oxyde nitrique synthase
NSTEMI : Infarctus du myocarde sans élévation du segment ST PTEN : Phosphatase and TENsin homolog
SCA : Syndrome coronaire aigu SNC : Système nerveux central
STEMI : Infarctus du myocarde avec élévation du segment ST TEMP : Tomographie par émission monophotonique
TEP-FDG : Tomographie par émission de positons au fluorodesoxyglucose
TIMI : Thrombolysis in myocardial infarction TTS : Syndrome de Takotsubo
VD : Ventricule droit
VES : Volume d’éjection systolique VG : Ventricule gauche
LISTE DES FIGURES
Figure 1 : Aspect du cœur au cours de la cardiomyopathie de stress. ... 18 Figure 2 : Vase de pêche de tako-tsubo ... 18 Figure 3 : Piège à poulpe japonais historique et ventriculogramme gauche du premier cas reporté de la CMT. ... 20 Figure 4 : Répartition par âge et sexe des patients atteints de Takotsubo ... 22 Figure 5 : Ventriculogrammes gauches et images par tomographie par émission monophotonique chez 3 patients atteints de CMT... 24 Figure 6 : Résultats à la RT-qpcr de l’expression du microARN 125a-5p et de l’endothèline-1 dans la CMT, le STEMI et chez les patients sains. ... 29 Figure 7 : Modifications histologiques chez une patiente de 78 ans atteinte de Takotsubo. ... 30 Figure 8 : Cellules endothéliales apoptotiques (ECs) des microvaisseaux coronaires ... 30 Figure 9 : Représentation schématique des différences régionales en matière de réponse aux catécholamines, expliquant la physiopathologie de la CMT. ... 33 Figure 10 : Résumé de la voie de signalisation PI3K/AKT et de ses cibles en aval dans le TTS. ... 36 Figure 11 : Facteurs de stress physiques et émotionnels déclenchant le syndrome de takotsubo. ... 45 Figure 12 : Facteurs déclenchants du TTS d’après l’étude de Templin et al. ... 54 Figure 13 : Ecg d’un patient atteint de TTS ... 56 Figure 14 : ECG initial représentatif à 12 dérivations chez un patient atteint de Takotsubo (cardiomyopathie d'effort) à l'admission ... 57 Figure 15 : Comparaisons des résultats d’ECG d'admission entre le TTS et l'IDM anterieur. ... 59 Figure 16 : Tracés d’ECG a 12 dérivations représentatifs d’un patient atteint de CMT à l’admission et pendant la convalescence. ... 61 Figure 17 : Tracé d’ECG représentant les changements de l’onde q chez un patient atteint de tts. .... 62 Figure 18 : Tracés d’ECG d’une patiente de 84 ans atteinte de CMT représentants l’onde J et le QRS fragmenté pendant la phase aiguë et la phase subaiguë de la maladie ... 63 Figure 19 : Aspect échographique en fin de diastole et fin de systole montrant la ballonisation apicale typique du syndrome de takotsubo. ... 67 Figure 20 : Vue apicale des 4 cavités obtenue par échocardiographie ... 69 Figure 21 : Ballonisation apicale typique durant la diastole et la systole sur ventriculographie gauche ... 70
Figure 22 : Angiographie ventriculaire gauche avec superposition de trames endosystoliques et diastoliques dans un cas typique de ballonisation apicale transitoire du ventricule gauche avec présence du signe du « mamelon apical » ... 71 Figure 23 : Aspect de ballonisation apicale tel qu'illustré par l'imagerie par résonance magnétique cardiaque. ... 74 Figure 24 : Aspect du TTS a l’imagerie nucléaire ... 77 Figure 25 : Courbe sigmoïde montrant la prévalence estimée du syndrome de Takotsubo en pratique clinique ... 84 Figure 26 : Algorithme diagnostique du syndrome de Takotsubo. ... 86 Figure 27 : Les quatre différents types de syndrome de Takotsubo pendant la diastole et la systole ... 88 Figure 28 : Aperçu des complications du TTS à l’hôpital selon leur prévalence ... 100 Figure 29 : Pronostic à long terme (5 ans) des patients atteints de TTS par rapport aux patients avec et sans coronaropathie... 103 Figure 30 : Pronostic à long terme (10 ans) des patients atteints de TTS ... 104 Figure 31 : Prise en charge du syndrome de Takotsubo ... 107
LISTE DES TABLEAUX
Tableau I : Version révisée des critères diagnostiques de la « Mayo clinic » ... 79 Tableau II : Critères diagnostiques internationaux du Takotsubo ... 81 Tableau III : Score diagnostique InterTAK ... 83 Tableau IV : Déclencheurs péri-opératoires non psychologiques du Takotsubo ... 92 Tableau V : Aperçu des analyses rétrospectives, des méta-analyses et des séries de cas de prise en charge médicale du syndrome de Takotsubo. ... 106
Sommaire
:
SOMMAIRE INTRODUCTION...1 OBSERVATIONS ...4 I.OBSERVATION1 ...5 II.OBSERVATION2 ... 11 DISCUSSION ... 16 I.DÉFINITION ... 17 II.HISTORIQUE : ... 19 III.EPIDÉMIOLOGIE ... 21 IV.PHYSIOPATHOLOGIE : ... 23 A. Stimulation du système sympathique ... 23 B. Conséquences physiopathologiques de la stimulation sympathique ... 26 V.FACTEURSPRÉDICTIFS ... 38 A. Facteurs Hormonaux ... 38 B. Facteurs génétiques ... 39 C. Facteurs psychiatriques et neurologiques ... 41 VI.FACTEURSDÉCLENCHANTS ... 44 A. Facteurs de stress émotionnel... 46 B. Facteurs de stress physique ... 47 C. Effets de l’anesthésie ... 48 D. Absence de cause identifiable ... 53 VII.DIAGNOSTICPOSITIF ... 54 A. Présentation clinique ... 54 B. Electrocardiogramme ... 56 C. Biologie ... 64 D. Echocardiographie ... 66
VII.CRITÈRESDIAGNOSTIQUES ... 79 A. Score diagnostique InterTAK ... 82 B. Algorithme pour le diagnostic du Syndrome de Takotsubo ... 85 VIII.FORMESCLINIQUES ... 87 A. Formes anatomiques ... 87 B. Takotsubo peropératoire ... 89 VIII.DIAGNOSTICDIFFÉRENTIEL ... 97 A. Syndrome coronarien aigu ... 97 B. Myocardite... 98 C. Abus de cocaïne ... 98 D. Phéochromocytome ... 99 E. Maladie cérébrovasculaire ... 99 XI.EVOLUTIONETPRONOSTIC ... 100 A. Complications intra-hospitalières ... 100 B. Pronostic à long terme ... 102 C. Récidive ... 105 X.TRAITEMENT ... 106 A. Prise en charge pré-hospitalière ... 108 B. Traitement de la phase aigue ... 108 C.Traitement au long terme ... 111 X.PREVENTIONDUTAKOTSUBOPEROPERATOIRE ... 112
CONCLUSION ... 114 RESUMES ... 118 BIBLIOGRAPHIE ... 122
Introduction
:
De découverte récente, la cardiomyopathie de Takotsubo (CMT) reste empreinte de mystère. Décrite initialement au Japon, les premiers cas cliniques ayant été publiés dans les années 1990, la cardiomyopathie de Takotsubo est un syndrome cardiaque unique se caractérisant par une sidération myocardique réversible.
Appelée communément « Syndrome du cœur brisé », elle apparaît également dans la littérature sous différentes dénominations : syndrome de ballonisation apicale du ventricule gauche, cardiomyopathie de stress, cardiomyopathie adrénergique, syndrome de Takotsubo. Takotsubo étant un vase de pêche, signifiant « piège à poulpe » en japonais.
Sur le plan physiopathologique, il existe diverses hypothèses. Néanmoins, la voie de la stimulation sympathique avec toxicité catécholéminergique reste la plus probable.
Même s’il est déclenché par un « stress », ce syndrome ne se limite pas uniquement au stress émotionnel (émotions fortes suite à un chagrin, frayeur…), mais se déclenche également suite à un stress physique (agression, chirurgie…), bien qu’il persiste un certain nombre de cas sans étiologie retrouvée.
De présentation clinique similaire à celle du syndrome coronaire aigu, la cardiomyopathie de Takotsubo se distingue par une absence de sténose à la coronarographie, nécessaire pour poser le diagnostic.
Son imagerie fait appel à l’angiographie coronaire, à l’échocardiographie, au coroscanner, à l’IRM cardiaque ainsi qu’à l’imagerie nucléaire. Son diagnostic fait appel à des critères, dont notamment les critères de la Mayo Clinique ainsi que le score diagnostique InterTAK.
En plus de sa forme classique, à ballonisation apicale, le syndrome de Takotsubo peut prendre d’autres formes cliniques, et ce en fonction de la distribution des anomalies régionales du mouvement de la paroi.
Bien qu’étant une cardiomyopathie « transitoire », se caractérisant par une récupération de la fonction ventriculaire gauche après rétablissment, le syndrome de Takotsubo n’en demeure pas moins une pathologie grave, pouvant se compliquer d’affections mortelles telles que des arythmies ou un choc cardiogénique.
Suite au manque d’essais cliniques randomisés contrôlés pour le traitement du Takotsubo (1), le traitement se basait jusqu’ici essentiellement sur les données physiopathologiques, et avait comme objectif d’assurer le maintien des fonctions vitales tout en prévenant ou traitant les complications, en attente de la récupération. (2)
La cardiomyopathie de Takotsubo peut survenir au cours d’un acte chirurgical, en post opératoire immédiat ou jusqu’à une semaine après. Son mode de présentation particulier, justifie l’intérêt porté au syndrome.
Nous rapportons dans le présent travail, les cas de deux patientes ayant présentés un syndrome de Takotsubo en post-interventionnel et hospitalisées au service de réanimation chirurgicale de l’hôpital militaire d’instruction Mohamed V pour prise en charge.
L’objectif du travail est d’effectuer une mise au point concernant le syndrome de Takotsubo, d’éclaircir les notions relatives à sa physiopathologie et à ses facteurs déclenchants. Nous insisterons sur les critères diagnostiques ainsi que sur une conduite thérapeutique clarifiée.
I. OBSERVATION 1
Madame L.D. âgée de 31 ans, G1P1, mesurant 165 cm et pesant 58kg, a été prise en charge au bloc opératoire pour une cholécystectomie, réalisée sous cœlioscopie. Dans ses antécédents, on note un terrain d’atopie personnel et familial avec une notion de rhinite allergique saisonnière et un fond de personnalité hystérique avec tendance à la somatisation.
Lors de la consultation pré-anesthésique, la patiente était asymptomatique sur les plans cardiovasculaire et respiratoire. La fréquence cardiaque était à 55 battements par minute (batt/min), la pression artérielle non invasive (PNI) à 110/60 mmHg et la saturation pulsée à 99%. L’auscultation cardio-pulmonaire était normale et le reste de l’examen clinique ne retrouvait aucune anomalie. L’évaluation des voies aériennes était normale et aucun critère d’intubation difficile n’a été retrouvé. La patiente était considérée ASA I et aucun bilan biologique ou radiologique n’a été demandé.
Le jour de l’intervention, la patiente a reçu un agent anxiolytique (midazolam 2mg en intraveineux direct).
Sur la table opératoire, après prise d’une voie veineuse périphérique de bon calibre (18 gauge), le monitorage a été assuré par un brassard tensionnel (PNI), un cardioscope et oxymétrie de pouls.
Avant l’induction, la pression artérielle était à 110/60 mmHg, la fréquence cardiaque à 58 batt/min et la saturation (Sp02) à 100%.
Après la pré-oxygénation et le remplissage vasculaire, l’induction a été réalisée par injection de 250 g de fentanyl et de 120mg de propofol.
Après vérification d’une ventilation au masque facial efficace, l’induction a été poursuivie par administration de 40 mg de rocuronium.
L’intubation orotrachéale a été réalisée sans difficulté (Cormack et Lehane grade I, cordes vocales en abduction) par sonde trachéale calibre 65mm, et la patiente fut branchée au respirateur après vérification de l’emplacement et de la symétrie par l’auscultation pulmonaire. La ventilation était en mode volume contrôlé (Ventilation contrôlé) avec un volume courant (Vt) de 450 ml, une fréquence respiratoire à 12 cycles/min, une fraction inhalée d’oxygène (FiO2) à 50% et la pression expiratoire positive était nulle.
La capnographie montrait des variations respiratoires de la courbe de CO2
entre 0 et 35mmHg et les pressions respiratoires étaient dans les normes (P. Crête à 20 et P. plateau à 12).
Après vérification de l’absence d’étirement nerveux du plexus brachial et de compression du nerf ulnaire au niveau de sa gouttière, l’intervention a été réalisée en décubitus dorsal-jambes écartés-membre supérieur en abduction sur la pose bras.
Une sonde nasogastrique en aspiration douce était mise en place.
L’anesthésie était entretenue par le sévoflurane à 1 CAM (concentration alvéolaire moyenne). La durée totale du geste était de 45min, les pertes sanguines étaient négligeables et les apports limités à 1,5L de sérum salé 0,9%.
Durant toute la durée de l’intervention, la patiente a gardé une tension artérielle stable entre 100-110/55-60 mmhg avec une fréquence cardiaque entre 70 et 80 batt/min. La SpO2 est restée stable à 100% et l’EtCO2 à 35mmhg.
L’analgésie était assurée par le néfopam (20mg/ 500ml de SG5% en perfusion) en association avec le paracétamol (1g en perfusion).
En salle de surveillance post-interventionnelle (SSPI), après réchauffement et réveil complet, la patiente a été extubée vingt minutes après la fin de l’intervention.
10min après l’extubation, la patiente a présenté une hypotension artérielle à 75/40 mmHg associée à une tachycardie entre 100 et 110 batt/min avec une saturation artérielle pulsée à 97 % sous oxygène 4l/min.
La patiente ne rapportait ni douleur thoracique, ni dyspnée. L’examen clinique rapide et immédiat n’a retrouvé ni marbrures, ni cyanose, ni signes de détresse respiratoire et l’examen neurologique était normal avec des pupilles égales et réactives et absence de déficit sensitivomoteur. L’auscultation cardio-pulmonaire était sans particularités. Toutefois une somnolence a été notée, mais avec une réponse adaptée aux stimulations verbales. Le pansement était propre, la douleur absente (échelle visuelle analogique évaluée était inférieure à 3), la température était à 37,2C. Les conjonctives étaient normalement colorées, l’hémoglobine de contrôle à 11,9 g/dl et l’échographie abdominale était sans particularités.
Un traitement symptomatique immédiatement introduit, à base d’éphédrine associée à un remplissage vasculaire par le sérum salé (1,5L), a été inefficace.
Devant la persistance de l’hypotension artérielle, la patiente a été transférée en réanimation chirurgicale pour complément de prise en charge. La noradrénaline a été introduite initialement à la posologie de 0,4 g/kg/min permettant une élévation de la pression artérielle à 95/60mmHg.
L’électrocardiogramme (ECG) retrouvait une tachycardie sinusale à 115 battements par minute, un axe en DII, une absence de signes d’hypertrophie ventriculaire gauche, avec un sous décalage ST en inférieur. La radiographie thoracique n’a révélé ni pneumothorax ni cardiomégalie, les culs-de-sac pleuraux étaient bien visibles, par contre, on a noté l’existence d’un discret syndrome alvéolo-interstitiel avec redistribution vasculaire apicale.
Avant l’échocardiographie et devant le tableau d’hypotension artérielle post opératoire, ont été évoqués les diagnostics différentiels suivants : l’hypovolémie, une vasoplégie importante (sepsis), une dysfonction ventriculaire gauche et/ou droite, une ischémie aigue, une sténose sous-aortique dynamique, une compression par tamponnade ou pneumothorax.
Une échocardiographie transthoracique (ETT) a révélé une hypokinésie apicale avec une fraction d’éjection du ventricule gauche (FEVG) à 40 % et une ballonisation ventriculaire gauche (sur la coupe sous mammaire à 4 cavités), en faveur du diagnostic du syndrome de tako-tsubo.
Le bilan biologique a objectivé un hémogramme normal (Hg=11,9g/dl- GB=4700/ml- PLQ=280000/ml) sans troubles hydro électrolytiques, mais avec une élévation de la troponine à 4250ng/ml ( 110 fois la normale), de la BNP à plus de 6000 pg/ml (plus de 100 fois la normale), ainsi qu’une altération de la fonction rénale (urée à 1,2 g/l et créatinémie à 27mg/l) associée à une oligo-anurie. La gazométrie artérielle montrait une acidose mixte avec hypoxémie (pH=7,22- paO2= 49mmhg- PaCO2= 51mmhg-HCO3-=15mmol/l).
L’évolution immédiate a été marquée par l’installation d’une détresse respiratoire aigüe avec cyanose et désaturation (SpO2 inférieure à 75%), ayant
nécessité le recours à la ventilation mécanique après échec des méthodes non invasives (masque à haute concentration et CPAP) avec usage d’adrénaline à forte dose.
L’évolution après 48h était favorable avec sevrage de l’adrénaline, décroissance de la troponine (2000/4000) et de la BNP (3500/6000) avec reprise de diurèse et normalisation de la fonction rénale (urée=0,4 /1,2 et créatinémie= 13/27). La patiente a été sevrée de la ventilation artificielle puis extubée et mise sous oxygénation au masque.
La radiographie thoracique a montré un parenchyme sain. L’ECG objectivait une régression du sous-décalage ST et l’ETT réalisé après 72h était normale avec une FEVG à 66%. La coronarographie était sans anomalies.
La patiente fut transférée au service de cardiologie pour complément de prise en charge.
II. OBSERVATION 2
Madame F.F. âgée de 51 ans, mesurant 1.68m et pesant 72 kg, G3P3, admise en réanimation chirurgicale pour la prise en charge post-opératoire d’une instabilité hémodynamique peropératoire, survenue au cours d’une craniotomie pour méningiome fronto-temporal gauche.
La patiente ne présente aucun antécédent.
L’histoire de la maladie remontait à 2 ans auparavant, par l’installation progressive de céphalées en casque associées à des fourmillements du membre supérieur droit, sans notions de convulsions, ni autres signes associés.
L’IRM cérébrale a objectivé la présence d’un méningiome fronto-temporal gauche, et l’indication chirurgicale a été posée.
Le jour de l’intervention, la patiente a été admise au bloc opératoire. Dans une atmosphère calme, la patiente a été monitorée par un cardioscope à 5 dérivations, brassard tensionnel et oxymétrie pulsé. Une Voie veineuse périphérique (VVP) 16G a été prise, reliée à du sérum salé 0.9% par une tubulure.
Après la pré-oxygénation et le remplissage vasculaire, l’induction a été réalisée par 250 g de fentanyl, 120mg de propofol et 50 mg de rocuronium. Après 3 min, l’intubation orotrachéale a été réalisée par une sonde armée de calibre de 7.5mm, reliée à l’appareil d’anesthésie (avec un volume courant (Vt) de 480 ml, une fréquence respiratoire à 12 cycles/min, une fraction inhalée d’oxygène (FiO2) à 50% et une pression expiratoire positive à 5cmH2O).
Un cathéter artériel radial droit a été mis en place pour monitorage invasif de la pression artérielle ainsi qu’une voie veineuse centrale fémorale droite et une sonde urinaire.
Le geste opératoire a consisté en une craniotomie avec résection du méningiome.
En peropératoire, la patiente est restée stable (TA = 120/60cmHg – FC = 90bpm), la détente cérébrale a été réalisée par du mannitol 20% (60 g soit 3 mmol) avec 20 mg de furosémide et 120 mg de méthylprednisolone. Le saignement a été estimé à 1200 ml, compensé par la transfusion de 4 culots globulaires.
A la fin de l’intervention, la patiente a présenté une instabilité hémodynamique (FC = 140 bpm, TA = 70/40 cmHg) sans signes hémorragiques ni altérations respiratoires. La gazométrie a objectivé un pH à 7.35, une PaO2 à 100mmHg, une PaCO2 à 32 mmHg, un HCO3- à 24 mmol ainsi qu’une hématocrite à 35%.
La noradrénaline a été débutée à la dose de 0.5g /kg/min et la patiente a été admise en réanimation pour complément de prise en charge.
En réanimation, l’ECG a objectivé un rythme régulier sinusal avec présence d’un sous-décalage ST en antéro-septo-apical. La troponine était à 120 fois de la valeur normale. Le reste du bilan biologique était sans particularités.
Avant l’échocardiographie et devant le tableau d’hypotension artérielle post opératoire, ont été évoqués les diagnostics différentiels suivants : l’hypovolémie, une vasoplégie importante (sepsis), une dysfonction ventriculaire gauche et/ou droite, une ischémie aigue, une sténose sous-aortique dynamique, une compression par tamponnade ou pneumothorax.
L’ETT a montré une ballonisation apicale avec akinésie globale du VG et une FEVG estimée à 18%.
Devant l’aspect échographique et les données de l’ECG, le diagnostic du syndrome de Takotsubo a été posé.
L’obtention d’un état hémodynamique correct a nécessité l’augmentation des doses de noradrénaline à 1 g /kg/min.
Vu le risque hémorragique lié à l’utilisation d’héparine, la coronarographie n’a pas été faite.
L’évolution a été marquée par une chute progressive des taux de troponine jusqu’à sa normalisation, ainsi qu’une régression du sous décalage ST aux ECG répétés.
Une échocardiographie transthoracique de contrôle a été faite au 3 ème puis au 7 ème jour. On a retrouvé une amélioration progressive de la FEVG (respectivement 40 puis 56%).
La patiente a quitté la réanimation après 3 semaines, après récupération globale des fonctions cardiaque et neurologique.
I. DÉFINITION
La cardiomyopathie de stress de Takotsubo est une pathologie cardiaque, caractérisée par une akinésie apicale ou médio-apicale du ventricule gauche.
Elle mime un syndrome coronarien aigu, avec des signes
électrocardiographiques, une augmentation des enzymes cardiaques, mais avec une absence d’anomalies à la coronarographie (absence de sténose coronaire angiographiquement significative).
Elle se définit par une sidération myocardique réversible. L’absence de récupération complète de la dysfonction ventriculaire permet d’écarter ce diagnostic. (3)
Dans sa forme typique, le ventricule gauche adopte la forme du takotsubo (Vase de pêche japonais utilisé comme piège à poulpe), d’où la dénomination « Syndrome de Takotsubo ».
II. HISTORIQUE :
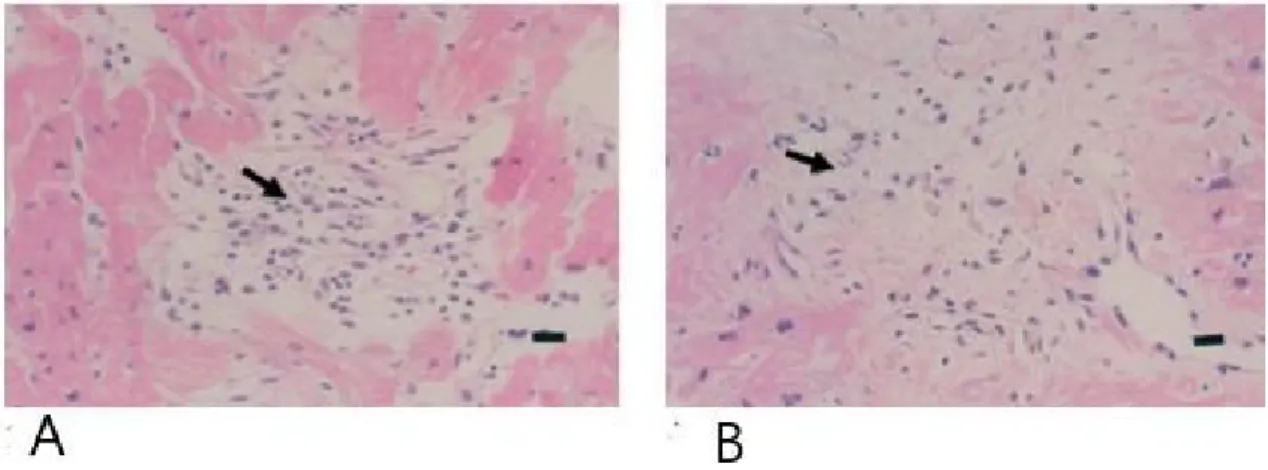
Le terme « Takotsubo » fut premièrement introduit lorsque Sato et al. (6) publièrent leur rapport sur cinq cas dans un manuel médical japonais en 1990. Le premier cas de cette série a été pris en charge au « Hiroshima City Hospital » en 1983. (Figure 2) La patiente, une femme de 64 ans, a présenté un tableau de douleur thoracique aigue constante avec un infarctus myocardique, des modifications typiques à l’ECG, mais avec des artères coronaires saines et un aspect atypique du ventricule gauche (collet rétréci et ballonisation apicale durant la systole).
L’évolution fut marquée par la disparition des anomalies pariétales à la ventriculographie gauche après 2 semaines.
Avec le temps, la CMT fut diagnostiquée de plus en plus au Japon. C’est pourquoi, il a été supposé que cette pathologie n’affectait que les personnes d’origine asiatique, vu que le syndrome de Takotsubo (TTS) était complètement inconnu en occident. Et ce, jusqu’à ce que les premiers cas ne soient publiés par des équipes de recherche américaines (7) et françaises (8) durant la fin des années 1990. Desmet et al. (9) ont été les premiers à publier une série de cas avec des patients caucasiens en utilisant le terme « Takotsubo ».
Ce n’est qu’en 2005, grâce à la publication dans le New England Journal of Medicine par Wittstein et al. (10), que le TTS put jouir d’une reconnaissance internationale par les médecins et chercheurs. Depuis, le TTS a été plus fréquemment diagnostiqué dans le monde, mais demeure cependant une pathologie sous-estimée et mal-diagnostiquée (11).
Figure 3 : Piège à poulpe japonais historique (à gauche). Ventriculogramme gauche du premier cas reporté de la CMT. Diastole (A) et Systole (B) durant la phase aigüe de la
III. EPIDÉMIOLOGIE
Depuis le rapport, 25 ans auparavant, du premier cas au Japon ; le TTS a été de plus en plus diagnostiqué dans divers pays à travers les six continents.
Il est estimé, d’après Prasad et al. (13) , que 1 à 3% des patients se présentant avec un tableau de STEMI seraient en réalité porteurs d’un TTS. La Nationwide Inpatient Sample a révélé, en se basant sur le registre de sorties de 2008, que 0.02% des hospitalisations aux Etats Unis d’Amérique étaient dues au TTS (14). Le taux de récidive, quant à lui, est estimé à 1.8% par patient-années (15).
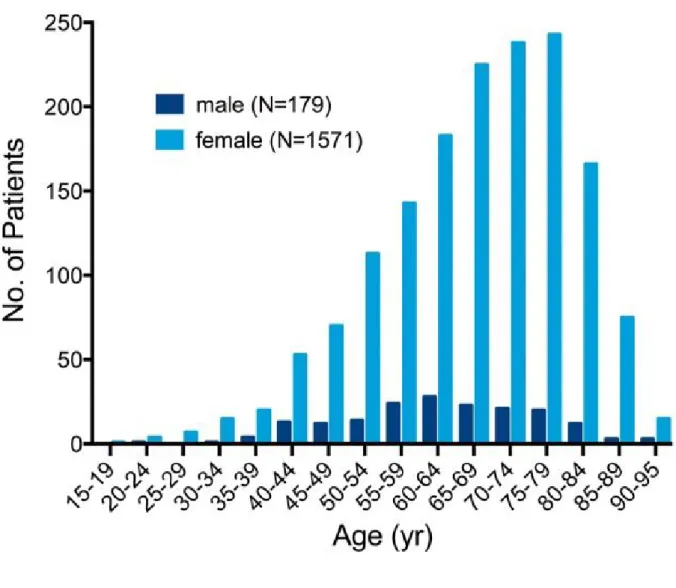
Selon les données de la littérature, près de 90% (16) des patients avec un TTS sont de sexe féminin avec une moyenne d’âge (15) (17) de 67-70 ans, et près de 80% d’âge supérieur à 50 ans (Figure 2) (15). Les femmes âgées de plus de 55 ans ont un risque cinq fois plus élevé de développer un TTS par rapport aux femmes de moins de 55ans, et un risque 10 fois plus élevé par rapport aux hommes (14).
Vu la croissance de la reconnaissance du TTS, les patients de sexe masculin sont diagnostiqués de manière plus fréquente, surtout en cas de facteur déclenchant physique (18). Des cas de TTS ont également été décrits chez des enfants (19) (20), le plus jeune cas rapporté étant un nouveau-né prématuré né à 28 semaines d’aménorrhée (21).
De plus, la prévalence du TTS semble être plus élevée chez les patients admis suite à un facteur déclenchant non –émotionnel en unité de soins intensifs (22). En outre, il est aussi probable que les formes infra cliniques du TTS demeurent indétectables, surtout dans les centres dépourvus d’angioplastie coronaire (23).
Concernant notre étude, il s’agit de deux femmes, âgées respectivement de 31 et 51 ans, et ayant présentées un syndrome de Takotsubo en post-opératoire (facteur déclenchant non-émotionnel).
IV. PHYSIOPATHOLOGIE :
A. Stimulation du système sympathique
Les mécanismes physiopathologiques précis du TTS demeurent partiellement compris, mais il existe de nombreuses preuves attestant que la stimulation sympathique est au cœur de la pathogenèse.
Dans la plupart des cas, le syndrome est enclenché suite à un événement déclencheur physique ou émotionnel (15), le TTS ayant été associé à un excès de catécholamines (phéochromocytome (24), troubles du système nerveux central (25) ) et à l’activation de régions cérébrales spécifiques (26) ( Figure 5).
Figure 5 : Ventriculogrammes gauches (LVG) et images par tomographie
par émission monophotonique (TEMP) chez 3 patients atteints de CMT. (26)
Chez le patient 1, le LVG a montré un gonflement apical typique dans la phase aiguë (A ; jour d’apparition) disparaissant dans la phase chronique (B ; 29 jours après). La normalisation de l’akinésie pariétale étant aussi confirmée chez les patients 2 et 3.
Il a été observé, chez tous les patients, une activation cérébrale durant la phase aiguë (1,1 et 4 jours après le début, respectivement C, E et G), qui s’est atténuée à la phase chronique (28, 28 et 39 jours après le début, respectivement D, F et H). Les pointes des flèches jaunes, rouges, vertes et bleues indiquent respectivement l'hippocampe, le tronc cérébral, les ganglions de la base et le
Les caractéristiques cliniques du TTS et les divers types de ballonnements peuvent être causés par une administration intraveineuse des catécholamines et de ß-agonistes (27).
Bien qu'il ait été démontré que les patients atteints de TTS, déclenchés par un stress émotionnel, ont des taux de catécholamines nettement plus élevés que les patients ayant subi un infarctus du myocarde de classe Killip III (10), d'autres (28) n'ont pu reproduire ce résultat très probablement en raison de problèmes méthodologiques.
Suite à une stimulation sympathique, des taux élevés de noradrénaline ont été retrouvés dans le sinus coronaire de patients atteints de TTS, ce qui suggère une augmentation de la libération locale des catécholamines myocardiques (29).
De plus, les analyses de la variabilité de la fréquence cardiaque ont également démontré une prédominance sympathique et une dépression marquée de l'activité parasympathique durant la phase aiguë (30).
Des études micro-neurographiques ont confirmé une augmentation de l'activité du nerf sympathique musculaire et une diminution du contrôle spontané du tonus sympathique par baroréflexe chez certains patients atteints de TTS (31), tout comme la scintigraphie myocardique au 123-I-MIBG (32).
De plus, des anomalies de la fonction sympathique myocardique peuvent persister pendant des mois après la récupération de la fonction systolique du ventricule gauche (33). Ces anomalies semblent provoquer une réponse inflammatoire interstitielle et parfois une nécrose des bandes de contraction (10).