Gastroenterologe 2008 · 3:461–470 DOI 10.1007/s11377-008-0209-7 Online publiziert: 14. Oktober 2008 © Springer Medizin Verlag 2008 O. Götze1 · M.R. Fox1, 2 1 Klinik für Gastroenterologie und Hepatologie, Universitätsspital Zürich 2 Zentrum für Integrative Humanphysiologie (ZIHP), Zürich
Dysphagie
Bolusgröße, Konsistenz undGe-schmack der Nahrung stellen beim Erwachsenen große Anforderungen an den normalen Schluckakt. Kom-plexe oropharyngeale und ösopha-geale Steuerungs-, Transport- und Kontrollmechanismen sind erforder-lich, um einen erfolgreichen Bolus-transport zu ermöglichen. Funktio-nelle und strukturelle Störungen der beteiligten Organsysteme sind viel-fältig und können alle Phasen des Schluckaktes betreffen. Diese Über-sicht thematisiert die differenzialdi-agnostischen Abgrenzungsmöglich-keiten, wobei der Schwerpunkt auf ösophagealen Störungen liegt; des Weiteren soll auf neue Methoden der Diagnose von Motilitätstörun-gen unter Verwendung der hochauf-lösenden Manometrie (HRM) und der kombinierten intraluminalen Mehr-kanalimpedanzmessung eingegan-gen werden.
Oropharyngeale Dysphagie
Schluckstörungen lassen sich in oropha-ryngeale und ösophageale Störungen ka-tegorisieren. Eine genaue Erhebung der Anamnese ermöglicht in vielen Fällen eine korrekte Zuordnung. Patienten mit einer oropharyngealen Dysphagie be-schreiben häufig die typischen Beschwer-den der Bolusobstruktion unmittelbar nach bzw. während des Schluckaktes und projizieren die Lokalisation der Obstruk-tion auf den Halsbereich. Aufgrund der sehr vielfältigen Ursachen der oropha-ryngealen Dysphagie (. Tab. 1) ist so-wohl in der Diagnostik als auch in der Therapie eine enge Zusammenarbeit ver-schiedener Fachdisziplinen erforderlich.
Immer sollten folgende anamnesti-sche Hinweise das diagnostianamnesti-sche Vorge-hen lenken:
F Bei älteren Patienten mit Alkohol- und Nikotinabusus, Gewichtsverlust und oropharyngealer (Odyno-)Dys-phagie müssen maligne pharynge-ale Läsionen mit in Betracht gezogen werden.
F Eine Xerostomie und Xeropthalmie kann neben medikamentösen Ursa-chen wie Anticholinergika und An-tihistaminika auf ein Sjögren-Syn-drom als Ursache der Dsyphagie hin-weisen.
F Sprach- und Sprechstörungen sowie nasale Regurgitionen sind mit neu-romuskulären Störungen assoziiert. F Halitosis und Völlegefühl im
Ra-chenbereich wie auch dysphagieasso-ziierte Pneumonien sind verdächtig für ein Zenker-Divertikel.
Die von den einzelnen Fachgesellschaften erarbeiteten Richtlinien zur Diagnostik und Therapie der oropharyngealen Dys-phagie sollen hier nicht im Detail dar-gestellt werden; es wird auf die im Lite-raturverzeichnis angegebene Übersicht verwiesen [3].
Ösophageale Dysphagie:
Pathogenese, klinische
Manifestationen,
Diagnostik, Therapie
Patienten mit einer ösophagealen Dys-phagie geben den Beginn der Sympto-matik einige Sekunden nach der Einlei-tung des Schluckaktes an. Häufig wird hierbei die Lokalisation auf die Regi-on der Fossa supraclavicularis oder des Sternums eingegrenzt, wobei die
subjek-tive Einschätzung der Obstruktionsloka-lisation durch den Patienten für proxi-male Läsionen wesentlich genauer ist als für distal gelegene [13]. Eine genaue Er-hebung der Anamnese und die Kenntnis der Pathomechanismen bestimmt maß-geblich die weiterführende Diagnostik. Eine gestörte ösophageale Motilität be-inhaltet häufig eine Dysphagie für fes-te und flüssige Nahrung. Dagegen deu-tet eine initiale Dysphagie für feste Nah-rung und konsekutiv für Flüssigkeiten auf eine obstruktiv-mechanische Gene-se hin. Bei intermittierender Symptoma-tik mit und ohne Progression sollte bei diffusen Ösophagospasmen eine eosino-phile Ösophagitis in die Evaluation mit einbezogen werden. Durch Begleitsym-ptome wie z. B. Sodbrennen, Regurgitati-onen, Husten und Gewichtsverlust sowie rheumatologische Begleiterkrankungen, eine bestehende Immunsuppression und eine ausführliche Medikamentenanam-nese lassen sich die möglichen Differen-zialdiagnosen, die in . Abb. 1 exemp-larisch für die dominierende klinische Symptomatik dargestellt sind, weiter prä-zisieren [11].
In den folgenden Abschnitten soll die Diagnostik und Therapie der wichtigsten neuromuskulären Störungen beschrie-ben werden, die eine ösophageale Dys-phagie hervorrufen können.
Neuromuskuläre
Motilitätsstörungen und neue
diagnostische Methoden
Die Mehrzahl von neuromuskulären Funktionsstörungen der Speiseröhre füh-ren zum klinischen Beschwerdebild einer ösophagealen Dysphagie und können nach manometrischen und
pathophy-Redaktion M. Fried, Zürich
siologischen Kriterien klassifiziert wer-den [4, 10]. Die in der klinischen Routi-nediagnostik eingesetzten Verfahren wie Röntgenösophagographie und Standard-ösophagusmanometrie mit 3–8 Druck-aufnehmern ermöglichen in vielen Fäl-len eine korrekte Diagnosestellung.
Nichtobstruktive, d. h. funktionelle Ursachen für eine Dysphagie können nur mit aufwendigen Methoden diagnos-tiziert werden. Neue Techniken erlauben eine genauere Beurteilung der Peristaltik und Sphinkterfunktion und können die physikalischen Voraussetzungen für
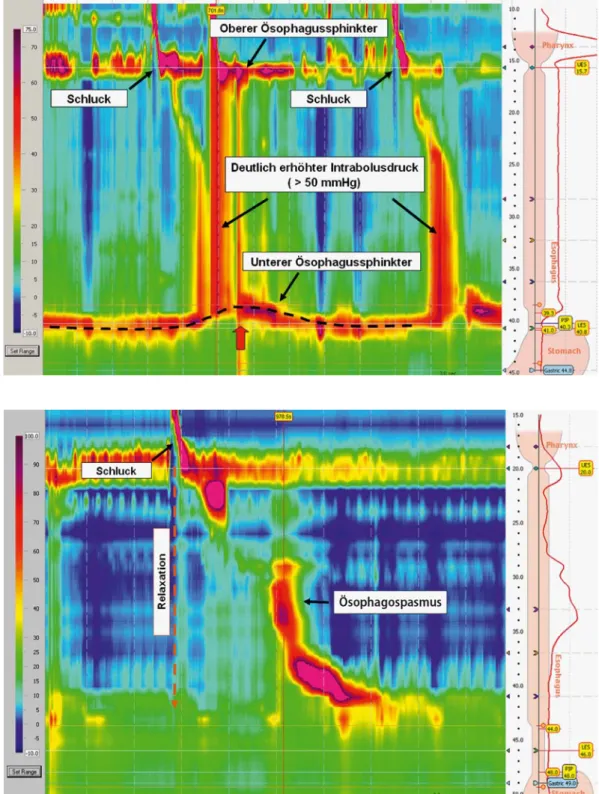
ei-nen normalen als auch für eiei-nen patholo-gischen Bolustransport sichtbar machen [4, 5]. Die hochauflösende Manomet-rie ermöglicht in einer kontinuierlichen Darstellung der Druckmesswerte („spati-otemporal plot“) eine objektive Darstel-lung der physikalischen Druckgradien-ten für einen Bolustransport vom Pha-rynx in den Magen (. Abb. 2 [1, 4]). Hierdurch können z. B. segmentale Stö-rungen der Peristaltik, erhöhte Druck-gradienten bei mechanischen Obstrukti-onen oder auch die axiale Bewegung des unteren Ösophagussphinkters durch die Verkürzung der Speiseröhre bei Kontrak-tionen der longitudinalen Muskulatur vi-sualisiert werden. So konnte in einer ers-ten vergleichenden Untersuchung von konventioneller Manometrie (5 Kanä-le) und HRM bei 212 unselektierten Pati-enten in 12% der Fälle eine fehlende ma-nometrische und in 5% eine fehlende di-agnostische Übereinstimmung zwischen beiden Methoden aufgezeigt werden, und dies überwiegend bei Patienten mit dys-phagischen Beschwerden [2]. Es wurden vorwiegend mit der konventionellen Ma-nometrie Patienten mit Achalasie, Ape-ristaltik und hypomotilen Funktionsstö-rungen schlechter erkannt. Für die HRM wurde eine eigene neue Klassifikation für Motilitätsstörungen der Speiseröhre ent-wickelt (. Tab. 2).
Durch die Kombination einer ösopha-gealen intraluminalen Mehrkanalimpe-danzmessung mit einer Manometrie kann zusätzlich noch die physiologisch und auch klinisch relevante Fragestel-lung der Effektivität von Kontraktionser-eignissen für den antegraden Bolustrans-port direkt demonstriert werden [12].
Achalasie
Die Achalasie (Inzidenz 1:100.000) führt unbehandelt sekundär zu einem Megaösophagus (Ausnahme: vigoröse Achalasie), tritt gehäuft im 3.–6. Dezen-nium auf und befällt Männer und Frau-en mit gleicher Häufigkeit. Die Ursache der Erkrankung ist noch nicht gesichert, aber eine autoimmune immunologische Ursache mit entzündlicher Degeneration der inhibitorischen, Stickstoffmonoxid enthaltenden Neurone im enterischen Nervensystem des Ösophagus ist wahr-Tab. 1 Ursachen für eine oropharyngeale Dysphagie. (Nach [3]) Neurologische Ursachen Strukturelle Ursachen – Schlaganfall – Krikopharnygeale Muskelbrücke – Schädel-, Hirntrauma – Membranen im zervikalen Ösophagus – Demenz – Zenker-Divertikel – ZNS-Tumoren – Oropharyngeale Tumoren – M. Parkinson, Chorea Huntington – Osteophyten der Wirbelsäule – Multiple Sklerose – Angeborene Fehlbildungen – Poliomyelitis Metabolische Störungen – Metabolische Enzephalopathien – Amyloidose – Amyotrophe Lateralsklerose – Hyperthyreose, Cushing-Syndrom – Guillain-Barré-Syndrom – M. Wilson Myopathien Infektionen – Myasthenia gravis – Diphtherie, Botulismus, Syphilis, Borreliose, Mukositis (bei Herpes etc.)
– Myotone Dystrophie Iatrogene Ursachen
– Polymyositis – Medikamentös (Neuroleptika, Bisphosphonate etc.) – Sarkoidose, paraneoplastische Syndrome – Bestrahlungsfolgen – Dermatomyositis, Mischkollagenosen – Postoperative Störungen Tab. 2 Chicago-Klassifikation von neuromuskulären Motilitätsstörungen der Speiseröhre für die Diagnostik mittels hochauflösender Manometriea Störung Kriterien
Mit normaler Relaxation des unteren Ösophagussphinkters
Aperistaltik 100% der Schluckakte aperistaltisch Hypotensive Peristaltik ≥70% der Schluckakte in der Peristaltik gestört Hypertensive Peristaltik Peristaltische Kontraktionen, mittlere Amplitude >180 mmHg (schwergradig >260 mmHg) Distaler Ösophagospasmus Normale Relaxation und Spasmen (peristal-tische Geschwindigkeit >8 cm/s) bei ≥20% der Schluckakte Ösophagusobstruktion Erhöhter Intrabolusdruck (>15 mmHg) oberhalb des unteren Ösophagussphinkters
Mit gestörter Relaxation des unteren Ösophagussphinkters
Klassische Achalasie Gestörte Relaxation und Aperistaltik Achalasie mit intraösophagealem Druckanstieg Gestörte Relaxation, Aperistaltik, intraösopha-gealer Druckanstieg (>15 mmHg) Vigoröse Achalasie Gestörte Relaxation, Aperistaltik und Spasmen (peristaltische Geschwindigkeit >8 cm/s) bei mehr als 20% der Schluckakte Obstruktion des gastroösophagealen Über-gangsb Intrabolusdruck >15 mmHg unterhalb der peristaltischen Kontraktionswelle oberhalb des gastroösophagealen Übergangs
aNach HRM Consensus Group 2008: Kahrilas, Fox, Bredenoord, Pandolfino.
bVariante der Achalsie oder (patho)anatomisch strukturell bedingte Obstruktion des unteren Ösophagussphink-ters bzw. gastroösophagealen Übergangs.
462 |
Der Gastroenterologe 6 · 2008scheinlich [9]. Der Achalasie liegt eine funktionelle Obstruktion im Bereich des unteren Ösophagussphinkters zugrun-de. Beim Schluckakt bleibt eine physiolo-gische Relaxation des Sphinkters aus. Ei-ne Dysphagie für feste Speisen und Flüs-sigkeiten ist das Hauptsymptom. Dane-ben kommt es häufig zu Gewichtsverlust, retrosternalen Schmerzen, Regurgitation und Husten unverdauter Nahrung. Auch Episoden von Sodbrennen werden nicht selten genannt.
Die Diagnose beruht auf typischer klinischer Präsentation, dem radio-logischem Befund, Endoskopie (Aus-schluss einer obstruktiven Läsion, sog. Pseudoachalasie) und, diagnostisch ent-scheidend, der Ösophagusmanometrie mit dem Nachweis einer fehlenden Re-laxation des unteren Ösophagussphink-ters sowie, in klassischen Fällen, einer Aperistaltik. In fortgeschrittenen Krank-heitsstadien ist kaum mehr eine Relaxati-on des unteren Ösophagussphinkters zu beobachten – die Entleerung der Speise-röhre erfolgt nur noch durch den hydro-statisch aufgebauten Druckgradienten.
>
Diagnostisch
entscheidend ist hier die
Ösophagusmanometrie
Diagnostische Probleme können bei vi-goröser Achalasie (. Abb. 3) und aty-pischer Achalasie in der konventio-nellen Manometrie auftreten. Die zu-sätzliche Integration von multiplen re-petitiven Schluckakten in den Untersu-chungsablauf, z. B. durch freies Trinken von Flüssigkeiten, erhöht die ösophage-ale Flüssigkeitsretention und lässt den di-agnostisch richtungsweisenden ösopha-gogastralen Druckgradienten weiter an-steigen. Dieser einfache physiologische Test stellt die gestörte Sphinkterrelaxa-tion besser dar und ist für Achalasiepa-tienten mit niedrigem Ruhedruck des unteren Sphinkters und mit partiell er-haltener Relaxation von besonderer dia-gnostischer Relevanz [4].
Obwohl das Therapieziel bei Achala-sie mit Wiederherstellung der Peristaltik und der Relaxation des unteren Ösopha-gusspinkters gut definiert ist, beruhen die derzeitig verfügbaren Therapien auf einer weiteren Schädigung der Struktur
Gastroenterologe 2008 · 3:461–470 DOI 10.1007/s11377-008-0209-7 © Springer Medizin Verlag 2008 O. Götze · M.R. Fox
Dysphagie
Zusammenfassung Die Differenzialdiagnosen von Patienten mit Schluckbeschwerden sind vielfältig. Die äti-ologische Abklärung betrifft Störungen der Passage flüssiger und fester Nahrung von der Mundhöhle bis in den distalen Ösopha-gus und erfordert daher die Anwendung von multidisziplinären diagnostischen Algorith-men. Eine oropharyngeale Dysphagie ist ge- kennzeichnet durch eine Bolustransportstö-rung im Rachenbereich, oft kombiniert mit Hustenanfällen, Aspiration oder nasaler Re- gurgitation. Häufig ist sie Ausdruck neurolo- gischer oder muskulärer Störungen. Die öso- phageale Dysphagie bezeichnet eine subjek- tiv empfundene Passagebehinderung für fes- te und flüssige Nahrung, häufig distal des Ju- gulums, und tritt in Kombination mit thora-kalen Schmerzen, Regurgitationen, evtl. mit Husten und Aspirationen auf und muss bis zum Ausschluss einer malignen Genese ab-geklärt werden. In dieser Übersicht werden neben der kli- nischen Symptomatik die Differenzialdiagno-sen und gegenwärtige sowie neue Verfahren der Funktionsdiagnostik wie hochauflösende Manometrie und kombinierte ösophageale Mehrkanalimpedanzmessung zur zielgerich- teten und präzisen Diagnostik der ösophage-alen Dysphagie vorgestellt. Schlüsselwörter Oropharyngeale Dysphagie · Ösophageale Dysphagie · Hochauflösende Manometrie · Intraluminale Mehrkanalimpedanzmessung · EndoskopieDysphagia
Abstract The differential diagnoses of patients pre- senting with dysphagia are manifold. The in- vestigation of these patients includes analyz- ing any abnormalities in the passage of liq- uids and solids from the oral cavity to the dis- tal esophagus and frequently requires a mul-tidisciplinary approach. Oropharyngeal („transfer”) dysphagia is the failure to initiate swallowing and/or pro-pelling the bolus from the pharynx to the esophagus. It is often associated with chok- ing, coughing, and aspiration or nasal regur- gitation and is caused most commonly by un-derlying neurological or muscular disease. Esophageal („transport”) dysphagia is a sen- sation of abnormal passage, frequently local- ized distal to the suprasternal notch and of-ten associated with chest pain, regurgitation, and, occasionally, chronic cough or aspira-tion. It is an alarming symptom that requires immediate investigation. In this article we summarize the clinical symptoms and investigation of functional dysphagia. We present recent developments in clinical measurement, including high-reso- lution manometry and impedance, which provide better explanations for symptoms in patients with swallowing problems and in- creased diagnostic accuracy over convention-al techniques. Keywords Oropharyngeal dysphagia · Esophageal dysphagia · High resolution manometry · Multichannel intraluminal impedance · Endoscopyund/oder der Innervation des unteren Ösophagussphinkters mittels pneuma-tischer Dilatation, chirurgischer Myo-tomie oder Botulinumtoxininjektionen. Hierbei zeigen die chirurgische Heller-Myotomie und die pneumatische Dila-tation die höchsten Erfolgsraten mit gu-ten Langzeitergebnissen in 70–90% der Fälle.
Diffuse Ösophagospasmen
Motilitätstörungen mit spastischen Kontraktionen werden häufig diagnos-tiziert, wobei der diffuse Ösophagospas-mus ca. 3–4% der Manometriediagnosen ausmacht. Gelegentliche Ösophagospas-men werden auch bei Gesunden nach Einnahme fester Nahrung oder auch nach Einnahme von Nahrungsmitteln mit hohen oder sehr niedrigen Tempe-raturen beschrieben. Ösophagospasmen werden durch eine fehlende deglutitive Inhibition (tonische Relaxation) des tu-bulären Ösophagus verursacht. Dieser von Stickstoffmonoxid (NO) abhängige Prozess ist für eine koordinierte propul-sive peristaltische Kontraktion verant-wortlich. Eine ebenfalls zu beobachten-de gestörte schluckaktassoziierte Rela-xation und Öffnung des unteren Öso-phagussphinkters zeigt Homologien zur vigorösen Achalasie auf, obgleich nur selten eine Progression beobachtet wird.
Ein diffuser Ösophagospasmus kann auch mit einem vermindertem unteren
Ösophagussphinkterruhedruck und ei-ner gastroösophagealen Refluxerkran-kung assoziiert sein. Diese Kombination ist besonders schwer therapierbar, da die Behandlung der Spasmen mit Relaxan-zien der glatten Muskulatur (z. B. Kal-ziumantagonisten) ebenfalls die Reflux-barriere schwächt. Wenn spastische Kon-traktionen persistieren oder prolongiert auftreten, können sie eine ösophageale Dysphagie sowohl für flüssige als auch für feste Nahrung hervorrufen.
Manometrisch findet man bei dif-fusen Spasmen einen simultanen in-traösophagealen Druckanstieg im mitt-leren und distalen glattmuskulären Ab-schnitt der Speiseröhre. Patienten mit einem diffusen Ösophagospasmus prä-sentieren sich in 30–60% der Fälle mit einer Dysphagie für flüssige als auch für feste Nahrung [8]. Im Gegensatz zur Achalasie oder mechanischen Obstruk-tionen ist die Dysphagie nicht progres-siv, und es wird nur selten ein Gewichts-verlust beobachtet. In der Manomet-rie werden simultane Kontraktionen in mindestens 20% der evaluierten Flüssig-schluckakte mit intermittierender nor-maler propulsiver Peristaltik gefordert, was zur Unterscheidung gegenüber ei-ner Achalasie wichtig sein kann. Neben den simultanen Kontraktionen werden auch repetitive und prolongierte Kon-traktionen oder auch KonKon-traktionen mit einer hohen Amplitude sowie erhöhte Drücke im unteren Ösophagussphink-ter beobachtet. E Aufgrund der auch bei Gesunden häufig zu beobachtenden Ösophagospasmen ist die assoziierte klinische Symptomatik von großer diagnostischer und therapeutischer Bedeutung.
Symptomatische Ösophagospasmen tre-ten häufiger bei fester Nahrung auf als bei den in der Routinediagnostik ein-gesetzten Wasserschlücken, so dass das Schlucken von fester Nahrung die Sen-sitivität der manometrischen Diagnostik erhöht. Da diese Störungen intermittie-rend auftreten, können Ösophagospas-men in der stationären Manometrie der Diagnose entgehen. Hier besitzt die am-bulante Langzeitmanometrie über 24 h einen Stellenwert. Die HRM hat den Vor-teil, dass aufgrund der guten Ortsauflö-sung von Druckereignissen segmentale Spasmen von ca. 2–3 cm Längsausdeh-nung dargestellt werden können und zu-sätzlich noch die für den effektiven Bo-lustransport von festen Nahrungsmitteln wichtige Koordination zwischen den pro-ximalen und mittleren Segmenten (sog. Transitionszone) bis zu den distalen Seg-menten der Speiseröhre visualisiert wird (. Abb. 4; [4]).
Messverfahren, die direkt den Bo-lustransport darstellen können, tragen ebenfalls bedeutend zum Verständnis der Dysphagiesymptomatik bei. Ein ty-pischer radiologischer Befund sind ter-tiäre Kontraktionen mit Pseudodiverti-kelbildung zwischen den Kontraktions-ringen und ein verzögerter ösophagealer Transit.
>
Motilitätstörungen mit
spastischen Kontraktionen
werden häufig diagnostiziert
Die Kombination aus intraösophagealer Mehrkanalimpedanzmessung und kon-ventioneller Manometrie ermöglicht ei-ne objektive Beurteilung des Einflusses von Motilitätstörungen auf einen gestör-ten Bolustransport. Studien haben ge-zeigt, dass etwa die Hälfte der Patienten mit einem diffusen Ösophagospasmus einen gestörten Bolustransport aufweist [10]. Patienten mit hohen Spitzendrü-cken (>260 mmHg) haben häufiger Brust-schmerzen, Patienten mit niedrigen
Kon-Ösophageale Dysphagie Dysphagie für feste
und/oder flüssige Nahrung
Dysphagie für feste Nahrung Motilitätsstörung mechanische Obstruktion
inter-mittierend gredientpro- mittierendinter- gredient pro-diffuser Ösophago-spasmus Nussknacker-ösophagus Sklerodermie Achalasie GERD Schatzki-Ring peptische Striktur Ösophagus-tumor Abb. 1 8 Zuordnung der klinischen Symptomatik zu typischen Ursachen einer ösophagealen Dysphagie
464 |
Der Gastroenterologe 6 · 2008traktionsamplituden einen gestörten Bo-lustransport und eine Dysphagie [12].
Die Therapie von diffusen Ösopha-gospasmen erfolgt hauptsächlich phar-makologisch mit Protonenpumpen-inhibitoren bei assoziierter Refluxer-krankung und Relaxanzien der glatten Muskulatur (retardierte Nitratpräpa-rate, Ca2+-Kanalblocker wie Nifedipin
oder Diltiazem und in Fallbeschrei-bungen mit Phosphdiesterasehemm-stoffen wie Sildenafil). Auch Antide-pressiva zur Modulation einer
gesteiger-ten viszeralen Perzeption (s. ungesteiger-ten) sind zur Symptomkontrolle geeignet. Injek-tionen von Botulinumtoxin in den dis-talen Ösophagus bewirkten in nichtran-domisierten Studien ebenfalls eine Bes-serung der Symptomatik. Die pneuma-tische Dilatation und die chirurgische Myotomie des Ösophagus sollte nur den Patienten vorbehalten sein, die auf an-dere Therapiemodalitäten nicht ange-sprochen haben [10].
Andere Funktionsstörungen
Hypermotile Störungen
Die diagnostischen Kriterien des Nuss-knackerösophagus und des hyperten-siven unteren Ösophagussphinkters fordern erhöhte Druckamplituden im mittleren und distalen Abschnitt der Speiseröhre bzw. des unteren Ösopha-gussphinkters. Anders als beim Öso-phagospasmus haben Studien mit in-traluminaler Mehrkanalimpedanzmes-sung und Manometrie gezeigt, dass
Abb. 2 9 a Darstel-lung eines normalen Schluckaktes in der kon- ventionellen 5-Kanal- Manometrie; b dreidimen-sionale Darstellung in der hochauflösenden Ösopha-gusmanometrie mit 36 interpolierten Kanälen. X-Achse: Zeit in 30-s-Ab-schnitten. Y-Achse: Abstand ab Nares (in cm; schema- tische Darstellung, rech-ter Bildrand). Der Kathetische Darstellung, rech-ter zeichnet Druckwerte vom Pharynx bis in den Magen auf. Jedem Druckwert in mmHg wird ein Farbwert zugeordnet (linker Bild- rand). Durch diese Darstel- lung werden die gleichzei-tige Relaxation des oberen und unteren Ösophaguss-phinkters beim Schlucken sowie die sich nach distal ausbreitende peristaltische Welle verdeutlicht. Zusätz- lich wird der Druck inner-halb des Bolus (IBP), der durch die Peristaltikwelle und dem Druck im Bereich des gastroösophagealen Überganges entsteht, visu-alisiert und quantifiziert
466 |
Der Gastroenterologe 6 · 2008diese Motilitätstörungen nicht mit ei-nem gestörten Bolustransport, jedoch häufig mit einem intermittierenden nichtkardialen Thoraxschmerz asso-ziiert sind, solange peristaltische Kon-traktionsmuster erhalten bleiben. Es besteht jedoch nur eine sehr schwache Beziehung zwischen moderat erhöh-ten Druckamplituden (>180 mmHg, als oberer Referenzbereich) und ei-ner Dysphagiesymptomatik. Nur bei
stark erhöhten Kontraktionsamplitu-den (>260 mmHg) und verlängerter Kontraktionsdauer (>12 s) liegt eine si-gnifikante Symptom-Ereignis-Assozi-ation vor. Zusätzlich weisen Patienten mit einem Nussknackerösophagus eine erhöhte Sensitivität für Dehnungsreize der Speiseröhre auf. Eine viszerale Hy-persensitivität und psychologische Auf-fälligkeiten sind typisch für funktio-nelle gastrointestinale Störungen.
Pati-enten mit Nussknackerösophagus kön-nen möglicherweise dieser Krankheits-gruppe zugeordnet werden.
Diese Kategorisierung wird durch die Beobachtung unterstützt, dass die Symp-tomatik durch eine Therapie mit Re-laxanzien der glatten Muskulatur nur wenig, durch niedrig dosierte Antide-pressiva (trizyklische wie z. B. Amitryp-tilin, SSRI wie z. B. Sertralin) dagegen deutlich verbessert wird.
Abb. 4 7 Fokaler Spas- mus im mittleren Ösopha-gus bei einem Patienten mit Dysphagie und nicht-kardialem Thoraxschmerz. Die Koordination zwischen dem proximalen und dem distalen Kompartiment der Speiseröhre ist unter- brochen. Die Dysmotili-tät ist hier auf ein ca. 3 cm großes Segment begrenzt, das in der konventionellen Manometrie nicht aufge-löst wurde lasie mit kranialer Verlage- rung des unteren Ösopha-gussphinkters (roter Pfeil) durch Verkürzung der Spei-seröhre beim Schlucken. In der konventionellen Manometrie kann hier-durch eine Relaxation des unteren Sphinkters vorge- täuscht werden. Gleichzei-tig ist der Druck innerhalb des Nahrungsbolus auf- grund von noch vorhan-denen Kontraktionen der Speiseröhre gegen den nicht relaxierenden un-teren Ösophagussphinkter deutlich erhöht
Hypomotile Störungen
Bei Dysphagiepatienten konnte durch radiologische und szintigraphische Be-stimmungen des Bolustransportes ge-zeigt werden, dass schwache Kontrakti-onen im distalen Ösophagus (<30 mm-Hg) in der Standardmanometrie mit ei-ner ineffektiven Bolusclearance der Spei-seröhre assoziiert sind und eine Dyspha-giesymptomatik hervorrufen können [6]. Dies wird bei 20–50% der Patienten mit einer gastroösophagealen Refluxerkran-kung beobachtet [7] und ist typisch für Kollagenosen wie z. B. der Sklerodermie.
Dieser Befund wird als Ursache sowohl für die Dysphagie als auch für eine ver-zögerte Clearance nach Refluxereignis-sen angesehen. Studien mittels der öso-phagealen Mehrkanalimpedanzmessung und der Manometrie haben gezeigt, dass die Symptomenkorrelation zwischen hy-potensiven oder „ineffektiven“ Kontrak-tionen, der ösophagealen Clearancefunk-tion und Symptomen sehr gering ist und viele Schluckakte mit einem normalen Bolustransport assoziiert sind. Des Wei-teren zeigen eine Vielzahl von Gesunden (vor allem junge Frauen) diese
mano-metrischen Auffälligkeiten ohne Hinwei-se auf eine gestörte Clearancefunktion.
Neuere Studien mittels HRM und kombinierter Videofluoroskopie haben demonstriert, dass vor allem bei fester Nahrung ein koordinierter Ablauf der Pe-ristaltik vom Pharynx bis in den Magen entscheidender für einen erfolgreichen Bolustransport ist als die Kontraktions-stärke allein. Die HRM ermöglicht zum einen eine Aussage darüber, ob die ko-ordinierte motorische Funktion normal und ob sie mit einem effektiven Bolus-transport verbunden ist. Diese funktio-nelle Betrachtungsweise hat deskriptive und wenig hilfreiche Beschreibungen wie „unspezifische Motilitätstörungen“ und „ineffektive Kontraktion“ ersetzt und zu einer neuen diagnostischen Klassifikati-on der Ösophagusdysmotilität geführt, welche die Aussagestärke der Manomet-rieuntersuchung bei Patienten mit einer funktionellen Dysphagie weiter verbes-sert (. Tab. 2; [4]).
Bei Patienten mit einer ösophage-alen Beteiligung bei Kollagenosen soll-te primär die Grunderkrankung thera-piert werden, um eine weitere Schädi-gung des Ösophagus zu vermeiden. Zu-sätzlich muss die häufig assoziierte gas-troösophageale Refluxerkrankung durch Allgemeinmaßnahmen wie z. B. nächt-liche Kopfhochlage und Ernährungs-modifikation, Gabe von
Protonenpum-Abb. 5 9 Patientin mit schwerer Dysphagie nach Fundoplikatio. Striktur im Bereich des Zwerchfell- durchtritts bei postopera-tiven Vernarbungen und Rezidiv einer axialen Hia-tushernie. Oberhalb des Zwerchfells fällt der er-höhte Intrabolusdruck als Zeichen des erhöhten Flusswiderstands auf ösophageale Dyspagie Endoskopie Morphologische
Läsionen Keine morphologischenLäsionen Schatzki-Ring Membran Peptische Striktur Divertikel GERD Tumor Eosinophile Ösophagitis Manometrie ggf. Radiologie Sklerodermie Diffuser öso-phagusspasmus Nussknacker-ösophagus Achalasie Normalbefund * Bei GERD mit schwerer Dysphagie
und geplanter chirurgischer Therapie * Abb. 6 9 Diagnosti-scher Algorithmus bei Verdacht auf eine öso-phageale Dysphagie
468 |
Der Gastroenterologe 6 · 2008peninhibitoren und bei der häufig auch bestehenden Magenentleerungsstörung mit Prokinetika therapiert werden. Ei-ne chirurgische Therapie mittels parti-eller Fundoplikatio zur Vermeidung ei-ner schweren Dysphagie ist auch hier nur ausgewählten Fällen vorbehalten, die nicht auf eine medikamentöse The-rapie ansprechen.
Diagnostik mechanisch-obstruktiver Störungen
Eine Vielzahl von ösophagealen und ex-traösophagealen Läsionen wie z. B me-diastinale Prozesse, Ösophagustumoren und peptische Stenosen können eine me-chanisch-obstruktiv bedingte ösophage-ale Dysphagie hervorrufen (. Tab. 3). Auch bei diesen strukturellen Patho-logien kann die HRM einen erhöhten Druckgradienten innerhalb eines Nah-rungsbolus, wie z. B. bei einer postope-rativen Störung (. Abb. 5), sehr gut de-tektieren.
Immer sollte die initiale Diagnostik von mechanisch-obstruktiven wie auch von funktionellen Störungen eine endo-skopischen Abklärung beinhalten. Erst nach dem Ausschluss von morpholo-gischen Läsionen (makroskopisch und
histologisch, wie z. B. bei einer eosino-philen Ösophagitis) ist eine weitere ma-nometrische und ggf. auch eine radiolo-gische Abklärung (z. B. zur Bestimmung des Ausmaßes des Ösophagusdilatati-on bei einer Achalasie) erforderlich. In
. Abb. 6 wird abschließend ein mög-licher diagnostischer Algorithmus zur Abklärung der ösophagealen Dysphagie vorgestellt.
Fazit für die Praxis
Die Hauptursachen für eine oropharyn-geale und ösophageale Dysphagie sind vielfältig und können nach genauer Anamneseerhebung zielgerichtet abge-klärt werden. Eine exakte Darstellung der mechanischen Druckgradienten, die einen Transport von flüssiger und fester Nahrung entlang der Speiseröhre ver-ursachen, ist durch die hochauflösende Manometrie möglich geworden; durch die ösophageale intraluminale Mehrka- nalimpedanzmessung ist zudem der Bo-lustransport direkt darstellbar. Somit können diese neuen Methoden, die be- reits Einzug in die klinische Praxis ge- funden haben, zu einem besseren Ver-ständnis der mechanischen Ursachen der Dysphagie sowie der assoziierten Symptomatik beitragen und zu größe-rer diagnostischer Genauigkeit führen.