MEMOIRE DE FIN DE SPECIALITE
PHARMACEUTIQUE
EN ANALYSES BIOLOGIQUES MEDICALES
Intitulé
Corrélation radio-biologique dans
le diagnostic de l’hydatidose
Réalisé par : Dr.
Lanjri Sanae
Encadré par : Pr Lmimouni Badre Eddine
Septembre 2020
UNIVERSITE MOHAMMED V
FACULTE DE MEDECINE ET DE PHARMACIE
-RABAT-
1
انتملع ام لا إ انل لمع لا كناحب س
يمكلحإ يملعلإ تن أ كن إ
ةيآلإ :ةرقبلإ ةروس
:
31
ميحرلا نامحرلا الله مسب
2
3
A
Mes parents, Mon mari, Mon fils,
Ma sœur et Mon frère.
A ceux qui me sont les plus chers au monde, autant de phrases aussi
expressives soient-elles ne sauraient montrer le degré d’amour et d’affection que
j’éprouve pour vous. Et Aucune dédicace ne saurait être assez éloquente pour
exprimer ce que vous méritez pour tous les sacrifices que vous n’avez cessé de faire
pour que je suis le bon chemin dans ma vie. Vous étiez à mes côtés pour me soutenir,
m’encourager et me consoler durant toutes les années de mes études.
En ce jour mémorable, je vous dédie ce travail en signe de ma sincère
reconnaissance et ma profonde estime. Puisse Dieu, le tout puissant, vous accorder
santé, bonheur et longue vie afin que je puisse vous combler à mon tour.
4
A notre Maître
Mr le Professeur B. Lmimouni
Professeur de Parasitologie
Laboratoire de Parasitologie-Mycologie de l’Hôpital Militaire
d’Instruction Mohamed V -Rabat-
C’est pour moi un grand honneur et une grande fierté que vous
me faites en acceptant d’être le directeur de ce travail.
Vos compétences professionnelles et vos qualités humaines sont
connues de tous.
5
A tous nos maîtres
Qui m’ont guidés avec bienveillance, sollicitude et
compréhension pour l’acquisition du savoir nécessaire à l’exercice
de ma profession, j’espère être dignes de leur confiance et à la
hauteur de leurs attentes.
Veuillez recevoir ici, l’expression de mon dévouement, de ma
reconnaissance et de ma grande admiration.
1
Sommaire
INTRODUCTION ... 4 PARTIE THEORIQUE ... 5 I. .. Epidémiologie ... 6 1. Répartition géographique ... 6 2. Agent pathogène ... 6 3. Mode de contamination ... 9a) Facteurs favorisantsFacteurs socio-culturels ... 9
b) Facteurs socio-économiques ... 9
4. Facteurs environnementaux ... 9
5. Cycle parasitaire ... 9
II. .. Aspects cliniques ... 10
III. .. Diagnostic ... 13
1. Orientation diagnostique ... 13
2. Diagnostic radiologique ... 13
Echographie ... 13
Tomodensitométrie (TDM) ... 13
Imagerie par résonance magnétique (IRM) ... 14
3. Diagnostic biologique ... 14
a) Hyperéosinophilie sanguine ... 14
b) Polynucléose neutrophile ... 14
c) Bilan hépatique ... 14
d) Sérodiagnostic ... 14
e) Diagnostic parasitologique direct ... 15
IV- Traitement ... 16
1. Traitement chirurgical ... 16
2. Traitement percutané ... 16
3. Traitement médical ... 16
V- Prophylaxie ... 17
1. Mesures prophylactiques individuelles ... 17
2. Mesures prophylactiques collectives ... 17
PARTIE PRATIQUE ... 18
Matériels et méthodes ... 19
Résultats ... 19
Discussion ... 21
2
Liste des figures et tableaux
Figure 1 : Forme adulte d’E. granulosus ... 7
Figure 2 : Schéma d’un œuf d’E. granulosus ... 7
Figure 3: Structure du kyste hydatique. ... 8
Figure 4 : Sable hydatique ... 8
Figure 5 : crochets ... 8
Figure 6 : Cycle évolutif de l’hydatidose ... 10
Tableau 1 : Principales localisations du kyste hydatique. ... 12
Tableau 2 : Classification des kystes hydatiques selon GHARBI ... 13
3
4
L’hydatidose, ou l’échinococcose kystique, est une zoonose due au développement chez l’Homme de la forme larvaire du tænia du chien, l’Echinococcus granulosus [1, 2 et 3]. Il s’agit d’une infection cosmopolite sévissant dans les pays où l’élevage des ovins est répandu, avec une promiscuité chien-mouton [4,5], en particulier les pays du bassin méditerranéen, notamment le Maroc.
L’hydatidose est un problème de santé publique en raison de son impact social sur la santé humaine et son impact économique sur les productions animales. L’avancée des technologies peut laisser entrevoir un espoir de régression de l’infection, mais le facteur humain pèse beaucoup dans la persistance du cycle ce qui entrave bien souvent la réalisation des plans de contrôle.
Le kyste hydatique peut se localiser au niveau de tous les organes avec une prédilection pour le foie chez l’adulte et pour le poumon chez l’enfant [6,7]. L’imagerie médicale est essentielle pour son diagnostic quelle que soit sa localisation. L’hémogramme montre souvent une éosinophilie normale. À défaut de pouvoir mettre en évidence le parasite lui-même, puisque l’homme héberge une forme larvaire, le diagnostic ne peut être qu’indirect, par le sérodiagnostic. En cas d’intervention chirurgicale, l’analyse de la pièce opératoire peut confirmer le diagnostic.
OBJECTIF DU TRAVAIL :
L’objectif de notre étude est de préciser l'apport de la biologie et son degré de concordance avec l’imagerie dans le diagnostic du kyste hydatique.
5
6
L’hydatidose est une affection parasitaire non contagieuse, à caractère infectieux et inoculable, due au développement tissulaire de la larve d’un ténia, Echinococcus granulosus, parasite à l’état adulte de l’intestin grêle des canidés. C’est une zoonose faisant intervenir le chien comme hôte définitif (HD) et les animaux d’élevage comme hôte intermédiaire (HI). L’Homme s’insère accidentellement au cycle suite à l’ingestion d’aliments souillés par les œufs du parasite.
I. Epidémiologie :
1. Répartition géographique :
L’hydatidose est une maladie cosmopolite. Les principaux foyers mondialement connus sont [8, 9] :
- Le pourtour Méditerranéen : Au Maroc, l'incidence humaine varie suivant les régions, de 8/100 000/an à 22/100 000/an et 50 % des chiens dans le Sud Marocain sont parasités [7,10].
- L’Amérique du Sud, surtout l’Argentine, Bolivie, Uruguay, Pérou, Chili et Sud du Brésil. - Le sud de l’Australie et la Nouvelle-Zélande.
- L’Afrique de l’Est, en particulier au Kenya où l’incidence est la plus forte au monde avec 220 cas pour 100 000 habitants.
- L’Asie Centrale : Mongolie, Tibet, Turkestan.
2. Agent pathogène :
Le tænia Echinococcus granulosus est un cestode de la famille des plathelminthes qui présente un cycle de vie complexe mettant en jeu un hôte définitif pour la forme adulte et un hôte intermédiaire ou un hôte accidentel pour la forme larvaire, avec une phase libre dans l’environnement pour les œufs.
• Forme adulte :
Le tænia Echinococcus granulosus mesure 5 à 8 mm de long, vit fixé entre les villosités de l’intestin grêle, sa longévité atteignant de 6 mois à 2 ans. Un même hôte peut en héberger une centaine à plusieurs milliers. La partie céphalique ou scolex est d’aspect piriforme (Figure 1). Elle est pourvue de quatre ventouses arrondies et d’un rostre saillant armé d’une double couronne de crochet. Les ventouses et les crochets assurent l’adhésion du parasite à la paroi intestinale de l’hôte. Le corps est composé de trois à quatre anneaux, ou strobiles, le dernier formant un véritable sac rempli de 400 à 800 œufs. Dans l’intestin du chien, le dernier anneau se détache du corps et est éliminé dans la nature où il éclate, libérant les œufs qui sont assez résistants.
7
Figure 1 : Forme adulte d’E. granulosus • Œuf :
L’œuf est ovoïde (35 μm), non operculé, protégé par une coque épaisse et striée. Il contient un embryon hexacanthe à six crochets (Figure 2). Sa survie sur le sol dépend des conditions d’humidité et de température. Elle est de 1 mois à +20°C, 15 mois à 7°C, 4 mois à -10°C. L’œuf est détruit en 3 jours si l’hygrométrie est faible (inférieure à 70%), en quelques heures par la dessiccation et en quelques instants au-delà de 60°C. Les agents chimiques, engrais ou désinfectants n’altèrent pas sa vitalité et ne peuvent donc être utilisés pour désinfecter les légumes contaminés.
Figure 2 : Schéma d’un œuf d’E. granulosus • Forme larvaire :
La larve d’E. granulosus a un diamètre variable, d’une taille à peine visible à une taille équivalente à un ballon de football. Rempli de liquide sous pression, le kyste a un aspect arrondi
8
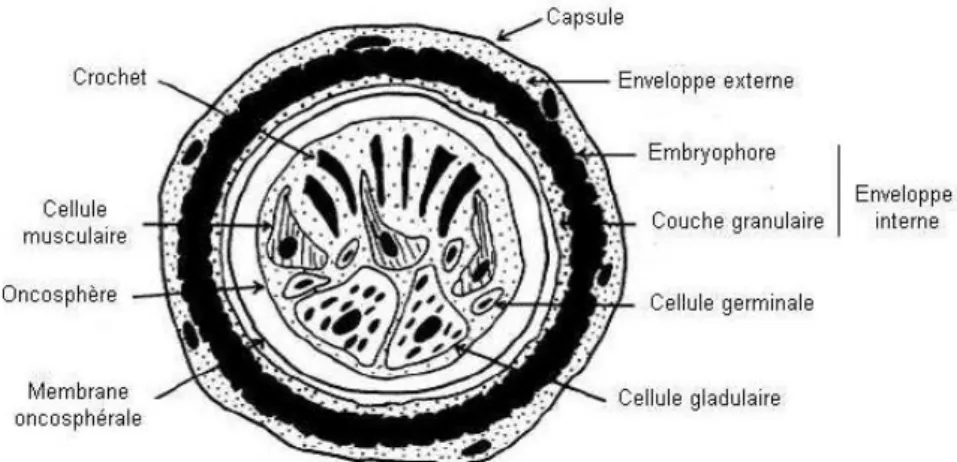
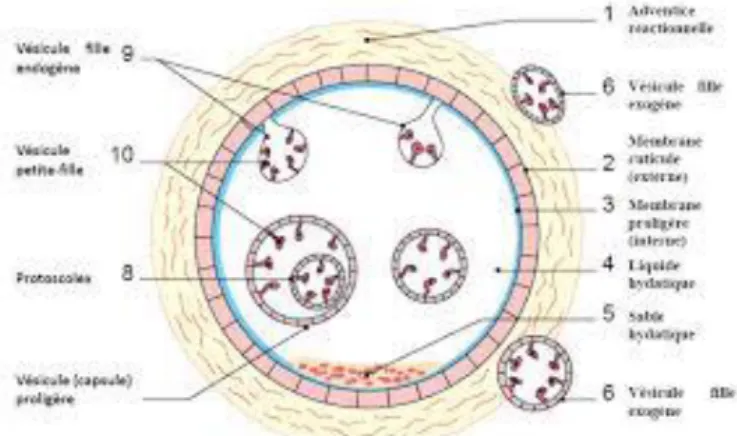
ou plus ou moins ovalaire, avec parfois des « bosses » dues à la formation de vésicules filles exogènes. De l’extérieur vers l’intérieur, le kyste est formé de plusieurs membranes (Figure 3): - L’adventice, formée par une couche de cellules du tissu hôte qui sont écrasées par le volume du kyste, n’appartient pas au parasite. Cette adventice comprend du tissu fibreux et des granulomes inflammatoires et giganto-cellulaires ;
- La cuticule, membrane d’aspect lamellaire dont l’épaisseur varie avec l’âge du kyste, a une consistance élastique, de couleur blanche brillante.
- Membrane germinative ou proligère tapissant la face interne de la cuticule, très fine, de 10 à 25 microns d’épaisseur. Parfois apparaissent des bourgeons qui prolifèrent pour former les futures vésicules filles, soit à l’intérieur de la cavité (vésicule fille endogène) soit à l’extérieur (vésicule fille exogène), ces dernières pouvant essaimer dans tout l’organisme. - Liquide hydatique, l’intérieur du kyste, limpide (eau de roche) et contient des protoscolex
ou du « sable hydatique » et des crochets, (Figures 4 et 5). En cas de fistulisation dans les voies biliaires ou dans les poumons, le liquide devient respectivement brun ou purulent.
Figure 3: Structure du kyste hydatique.
9
3. Mode de contamination :
L’homme peut être contaminé :
- Directement par sa proximité avec le chien, notamment les enfants qui jouent avec le chien et sont en contact direct avec les œufs présents sur le pelage du chien. La contamination se fera lorsque l’individu portera ses mains souillées à la bouche [11].
- Indirectement Ingestion d’eau et de légumes contaminés par les fèces des chiens. 4. Facteurs favorisants :
a) Facteurs socio-culturels :
Analphabétisme et ignorance du danger de la maladie et de son mode de transmission. Coutumes et traditions (fêtes familiales, fête religieuse du Sacrifice).
Adoption de chiens de garde sans contrôle vétérinaire [12]. b) Facteurs socio-économiques :
Hygiène défectueuse surtout en milieu rural. Abattoirs sous équipés.
Prédisposition de certaines professions (bouchers, bergers, agriculteurs ...). c) Facteurs environnementaux :
Présence de chiens errants dans les milieux urbain et rural.
Modes d’élevage dominés par le nomadisme dans certaines régions.
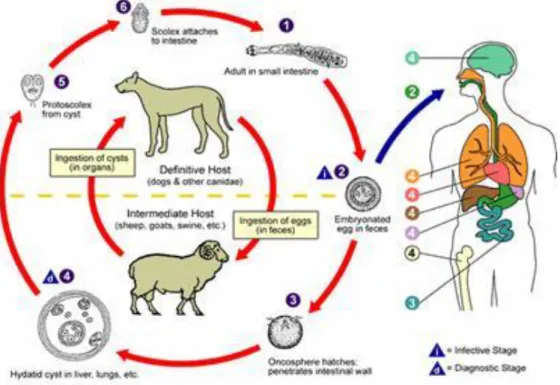
5. Cycle parasitaire :
Le cycle est hétéroxène, requiert deux hôtes pour son achèvement (Figure 6).
L’hôte définitif : toujours un carnivore, souvent un chien, et plus rarement un autre canidé, qui se contamine en ingérant des abats ou des tissus parasités. Le parasite se développe dans l’intestin grêle du chien. Une fois le parasite mature, il libère régulièrement des anneaux contenant les œufs infestants, qui sont éliminés dans le milieu extérieur avec les fèces.
L’hôte intermédiaire : un herbivore ou un omnivore, se contamine en ingérant ces œufs présents dans l’environnement, c’est-à-dire en consommant l’herbe, le foin, la paille souillés par les excréments de chiens infestés. Une fois ingérés, les œufs éclosent dans l’intestin, libérant une larve qui traverse la paroi digestive et gagne de préférence le foie. Les larves peuvent aussi passer dans la circulation et atteindre tous les organes. Une fois dans le viscère, soit l’embryon est rapidement détruit par la réaction inflammatoire et les cellules phagocytaires, soit il se transforme en hydatide par phénomène de vésiculation. Le cycle est fermé lorsque le chien dévore les viscères (foie, poumons) d’herbivores parasités.
10
L’Homme, hôte accidentel : s’insère accidentellement dans le cycle du parasite, ce dernier se trouve donc en impasse parasitaire.
Figure 6 : Cycle évolutif de l’hydatidose
II-Aspects cliniques :
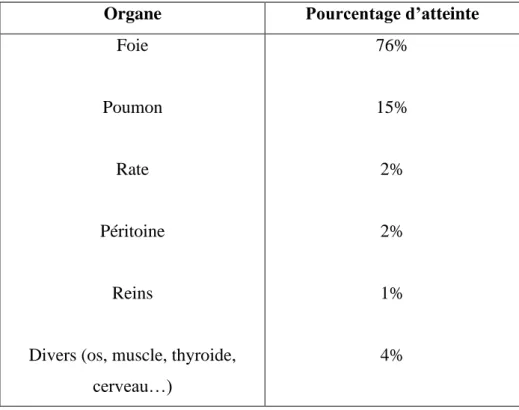
En raison du lent développement du kyste hydatique, le diagnostic est établi plusieurs années après l’infestation. En l’absence de signes spécifiques de l’hydatidose, apparaissent des symptômes correspondant à la compression des organes de voisinage par le kyste. Tous les organes peuvent être atteints, mais essentiellement le foie et le poumon (Tableau 1).
• Foie : La localisation hépatique est la plus fréquente. Les symptômes varient selon la situation dans le foie, la taille et le caractère hermétique ou fissuré du kyste. Les symptômes cliniques sont très tardifs (plusieurs années) par rapport à l’installation du scolex dans le foie. Le kyste hydatique peut rester très longtemps asymptomatique [13] et être découvert de façon fortuite lors d’une radiographie pulmonaire (coupole diaphragmatique surélevée) ou d’abdomen sans préparation (image arrondie, parfois déjà en partie calcifiée). Dans d’autre cas, il peut s’agir de :
- Sensation de pesanteur abdominale avec une hépatomégalie décelée à la palpation.
- Ictère par compression des voies biliaires, parfois compliqué d’angiocholite du lobe droit. - Œdème des membres inférieurs.
11
- Syndrome d’hypertension portale, avec une circulation veineuse collatérale et une ascite par compression des vaisseaux portes.
- Epanchement pleural par fistulisation d’un kyste dans la plèvre. - Tableau d’abcès du foie.
- Une ou plusieurs poussées d’urticaire, avec hyperéosinophilie, sans cause apparente ni connue du patient.
• Poumon : Les signes d’appel d’une hydatidose pulmonaire sont là aussi très variables [14- 15] :
- Dyspnée, toux, douleur thoracique, hémoptysie. - Abcès du poumon, douleur thoracique, fièvre.
- Vomique d’un liquide clair avec des scolex ou éléments évoquant des grains de raisin (vésicules filles).
• RATE : Le kyste hydatique de la rate est rarement isolé, mais le plus souvent associé à un ou plusieurs kystes du foie. Il peut être découvert fortuitement lors d’une échographie abdominale ou lors de douleurs de l’hypochondre gauche, parfois évocatrices de coliques néphrétiques. L’examen clinique retrouve une splénomégalie ferme et peu mobile [16, 17]. • Rein : En raison de sa latence, la découverte fortuite est fréquente. Dans d’autres cas, le patient se plaint d’une masse lombaire mobile ou fixe, de lombalgies, de coliques néphrétiques ou d’hématurie. Plus rare mais spécifique est l’hydaturie, ou élimination de vésicules filles ou de scolex dans les urines [18].
• Système nerveux central : L’hydatidose peut atteindre le cerveau, la moelle, les vertèbres ou le crâne [19]. Dans le parenchyme cérébral, le kyste hydatique est surtout situé en position frontale ou pariétale, ou plus rarement dans le cervelet. Dans le système nerveux, l’évolution du kyste hydatique est très lente. Les symptômes sont des céphalées, une hémiparésie (par affaissement des vertèbres suite à leur lyse par le ou les kystes), des troubles visuels, des troubles de conscience, des convulsions, voire un coma [20]. L’examen du fond d’œil révèle un œdème papillaire. La recherche d’autres localisations est indispensable.
• Muscles et os : La localisation musculaire est souvent isolée, mais le diagnostic est difficile et, dans la plupart des cas est affirmé par l’analyse de la pièce d’exérèse [21, 22]. La localisation osseuse est rare mais grave, car il n’y a pas d’adventice dans les kystes hydatiques osseux. De ce fait, le parasite peut émettre des prolongements dans toutes les directions qui peuvent rompre la corticale et atteindre les parties molles en provoquant des
12
fractures spontanées ou une tuméfaction osseuse [23]. Par ailleurs, le kyste hydatique des vertèbres est responsable de l’atteinte du canal médullaire avec risque de compression médullaire et des racines nerveuses.
• Cœur : Le kyste hydatique du cœur se développe surtout au niveau de l’apex ventriculaire gauche et plus rarement dans les autres parties (septum interventriculaire, oreillettes) [24]. Une telle localisation peut rester muette ou provoquer des douleurs pseudo-angineuses, des troubles de la conduction [25], une dyspnée, des douleurs thoraciques, des palpitations, voire une toux avec une expectoration hémoptoïque [26]. Dans le médiastin, les kystes hydatiques sont décelés par la radiographie thoracique, et risquent de se rompre dans le péricarde [27].
• Autres : Enfin, d’autres localisations sont possibles mais nettement plus rares [28], telles que le pancréas, le diaphragme [29], le petit bassin, le sein [30, 31], l’orbite (provoquant une exophtalmie) [32, 33], la thyroïde [34], la langue [35] ou encore le thymus. Certains sites semblent plus fréquemment atteints (foie, poumon, cerveau, rachis) chez les patients jeunes, alors qu’en vieillissant, une altération des rapports hôte-parasites facilite la diffusion à tous les organes [36].
Organe Pourcentage d’atteinte
Foie Poumon
Rate Péritoine
Reins
Divers (os, muscle, thyroide, cerveau…) 76% 15% 2% 2% 1% 4%
13
III- Diagnostic :
1. Orientation diagnostique :
L'origine rurale, la présence de chien dans l’entourage et la profession (bouchers, bergers, agriculteurs ...), sont des indicateurs qui peuvent orienter le diagnostic.
2. Diagnostic radiologique :
L’imagerie médicale est essentielle pour le diagnostic de l’hydatidose, quelle que soit sa localisation. L'échographie, mais aussi la tomodensitométrie (TDM) et l’imagerie à résonance magnétique (IRM) permettent une évaluation précise des lésions hydatiques.
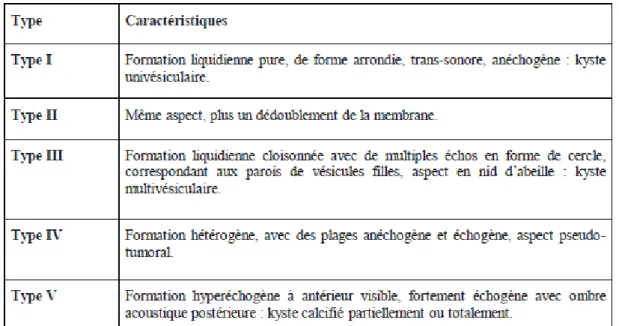
On distingue plusieurs classifications basées sur l’aspect morphologique des kystes suivant leur stade évolutif, la plus utilisée est celle de GHARBI (Tableau 2).
Tableau 2 : Classification des kystes hydatiques selon GHARBI • Echographie :
L’échographie est l’examen de première intention, l’examen en mode bidimensionnel permet d’analyser les différents types de lésions observés, sans exception [37].
Le décollement partiel, d’une membrane et certaines vésicules intra- ou extra-cavitaire sont parfois mieux visibles par la technique ultrasonore que par les autres techniques d’imagerie [37]. L’échographie permet le diagnostic de manière quasi pathognomonique dans les types II et III, le type V est également évocateur, mais sur les arguments épidémiologiques [37]. • Tomodensitométrie (TDM) :
La TDM est l’examen fondamental en cas de décision chirurgicale, il est utile dans les formes pseudo-tumorales [38].
14 • Imagerie par résonance magnétique (IRM):
L’IRM n’a pas d’avantage majeur sur la TDM pour les kystes hépatiques ou pulmonaires, à l’exception du diagnostic topographique en cas d’envahissement veineux intra- ou extra-hépatique [39]. Elle permet de mieux délimiter les contours du kyste que la TDM et de diagnostiquer plus rapidement certaines complications infectieuses ou biliaires (Kystes communicants) [40,41].
3. Diagnostic biologique :
Le bilan biologique apporte une contribution importante au diagnostic différentiel entre le kyste hydatique et le kyste séreux. De même, il permet une surveillance postopératoire. Sa négativité n’élimine pas le diagnostic.
a) Hyperéosinophilie sanguine :
La phase d’invasion et d’installation de cette cestodose larvaire tissulaire provoque très certainement une hyperéosinophilie sanguine élevée, cependant l’absence habituelle des manifestations pathologiques d’appel enlève toute sa valeur diagnostique [42].
A la phase de kyste hydatique constitué, ce signe biologique passe à la normale, comportant à la rigueur une fluctuation liée au gré de fissuration de la paroi kystique [43].
Ce paramètre est surtout utile dans la surveillance post opératoire pour déceler une hydatidose secondaire.
b) Polynucléose neutrophile :
Traduit la surinfection kystique et est accompagnée d'un syndrome inflammatoire.
c) Bilan hépatique :
Une compression des voies biliaires avec ictère se traduit par une augmentation du taux sanguin de la bilirubine et une hypertransaminasémie.
Ces anomalies ne sont pas spécifiques, mais peuvent traduire une complication.
d) Sérodiagnostic :
Pour le bilan biologique de l’échinococcose kystique, l’immunologie à visée humorale est seule intéressante. Elle repose sur une multitude de réactions marquant des perturbations immunologiques et ayant pour objectif la détection et/ou le titrage des anticorps circulants liés à la présence des antigènes hydatiques dans l’organisme. Cependant, les résultats sérologiques peuvent parfois être décevants car ils sont souvent négatifs ne permettant pas ainsi d’exclure le diagnostic d’échinococcose, tel le cas des kystes hydatiques calcifiés inactifs et ne devenant positif qu’au stade de l’invasion ou lorsque le kyste hydatique est fissuré ou remanié [44].
15
L’intérêt de la sérologie est de donner la notion de kyste viable ou de kyste inactif, de suivre l’efficacité thérapeutique (négativité après traitement en 12 à 18 mois, si ré-ascension, craindre une récidive ou une réinfection).
Dépistage :
- L’immunofluorescence indirecte : utilise les Ag figurés.
- La réaction d’hémagglutination indirecte : utilise des hématies de mouton sensibilisées par du liquide hydatique.
- La réaction ELISA : utilise un Ag hydatique purifié à partir des kystes fertiles, et a une bonne spécificité. Elle est automatisable et bien adaptée au dépistage de masse.
- L’électrosynérèse : utilise un extrait soluble d’un Ag provenant d’un lyophilisat de sable hydatique. Elle a une bonne spécificité.
Confirmation :
- L’immunoélectrophorèse.
- L’immuno-empreinte : plus sensible et plus spécifique.
e) Diagnostic parasitologique direct :
En principe, il est interdit de ponctionner un kyste suspect, en vue d’établir un diagnostic parasitologique, car il peut entrainer une rupture du kyste à l’origine d’une dissémination, et la survenue d’un choc anaphylactique mortel [42].
Examen macroscopique :
L’ouverture du kyste révèle la présence d’un liquide clair renfermant des vésicules filles, blanches ou translucides. Paroi formée de 3 membranes. Tandis qu’un kyste inactif présente un liquide louche.
Examen microscopique :
Après centrifugation du liquide hydatique, le culot est observé entre lame et lamelle : scolex isolés ou dévaginés et des crochets.
La paroi proligère est raclée avec une lame bistouri→observation.
En cas de rupture intra-bronchique, il est possible de détecter des scolex dans les crachats ou le lavage broncho-alvéolaire.
Les urines au cours d’une hydatidose rénale permettent de recueillir scolex, crochets et vésicules filles [45].
16
IV- Traitement :
4. Traitement chirurgical :
C’est le traitement de choix pour les patients en bonne condition physique et porteurs de kystes uniques, de taille suffisante, en surface de l’organe et d’un abord chirurgical facile. Cependant, il existe toujours un risque de rupture du kyste au cours de la chirurgie [46].
Il est contre indiqué chez les sujets âgés, les femmes enceintes, les patients souffrants de maladies graves, ou en cas de multikystose, des kystes d’accès difficile, des kystes partiellement ou totalement calcifiés et enfin de très petits kystes [47].
Après intervention chirurgicale, une surveillance sérologique est indispensable pendant plusieurs mois afin de vérifier la disparition des anticorps. En effet, une remontée des anticorps est l’indication d’une récidive de l’hydatidose ou d’une réinfestation.
5. Traitement percutané :
L’innocuité de la ponction accidentelle de kyste, a ouvert la voie vers une nouvelle méthode thérapeutique (la PAIR : La technique Ponction – Aspiration – Injection – Réaspiration), elle a été proposée en 1986, par une équipe tunisienne qui a rapporté la première série prospective [48, 49, 50 ,51]. Une standardisation de la procédure a été faite en 2001, par l'Organisation Mondiale de la Santé (OMS).
La PAIR consiste en :
• Ponction du kyste sous contrôle échographique et mise en place d’un cathéter pour permettre une aspiration plus efficace ;
• Aspiration tout d’abord d’un contenu de 10 à 15 ml de liquide hydatique pour confirmer le diagnostic et rechercher une fistule kystobiliaire qui contre-indique la suite du geste.
Aspiration ensuite de tout le contenu du kyste ;
• Injection d’un produit scolicide (Sérum salé hypertonique, Alcool absolu à 95 %) laissé en place pendant 20 minutes.
• Réaspiration de toute la solution scolicide sous contrôle échographique. L’efficacité du traitement est jugée, sur le décollement de l’endokyste.
Le malade doit recevoir de l’albendazole, 4 heures avant la ponction et poursuivre le traitement, pendant 2 à 4 semaines.
Toutes les mesures pour prévenir un choc anaphylactique doivent être prises.
6. Traitement médical :
Le traitement médical aux dérivés BZD (mébendazole et albendazol), parfois associé au Praziquantel, est indiqué :
17
- Chez les patients avec de multiples kystes dans deux ou plusieurs organes. - Dans la prévention de l'échinococcose secondaire.
L'utilisation pré-chirurgicale de Benzimidazoles peut réduire le risque de récidive du KH et / ou faciliter l'opération par la réduction de la pression intra-kystique.
V- Prophylaxie :
L’hydatidose représente un grave problème de santé publique qui menace l’économie des pays endémiques notamment le Maroc.
Elle impose une prophylaxie de grande envergure basée sur l’interruption du cycle du parasite ce qui nécessite une parfaite synchronisation entre les secteurs de santé et ceux de l’agriculture ainsi qu’une attention particulière des pouvoirs publiques.
Les mesures de prévention de l’hydatidose sont théoriquement simples à formuler, mais malheureusement bien plus difficiles à appliquer sur le terrain notamment en milieu rural.
3. Mesures prophylactiques individuelles :
- Eviter le contact avec des chiens.
- Faire surveiller les chiens à propriétaires par des vétérinaires pour des traitements vermifuges.
- Apprendre surtout aux enfants à se laver systématiquement les mains après avoir joué avec des chiens ou touché des ustensiles ou autres objets souillés par des chiens.
- Laver soigneusement avec de l’eau de javel les légumes destinés à être mangés crus.
4. Mesures prophylactiques collectives :
- Améliorer les conditions de l’abattage réglementé.
- Renforcer le contrôle vétérinaire des viandes en milieu rural. - Interdire l’accès des chiens aux abattoirs.
- Lutter contre les chiens errants.
- Procéder à l’élimination des organes infestés selon les techniques recommandées pour empêcher les chiens ou les animaux sauvages de les manger.
18
19
MATERIELS ET METHODES :
Nous avons mené une étude rétrospective au laboratoire de parasitologie et de mycologie de l’hôpital militaire d’instruction Mohamed V de Rabat. Un total de 139 patients, qui ont eu une demande de sérologie hydatique ou d’examen direct sur des pièces post-opératoires entre janvier 2017 et décembre 2019, ont été analysés. 71 de ces patients ont été exclus de l'étude en raison de l’absence des résultats radiologiques. 68 patients ont été inclus.
Sur les demandes de sérologie hydatique reçues, un seul test sérologique a été pratiqué. Il s’agissait soit du test immuno-enzymatique ELISA, soit du test d’immuno-empreinte WB. On a donc réalisé le test ELISA chez 34 patients, et le WB chez 24 patients. L’examen direct a été réalisé chez 12 patients.
Concernant les examens radiologiques, la tomodensitométrie a été pratiquée chez 59 patients, l’imagerie par résonance magnétique sur 8 patients et l’échographie sur un seul patient.
L’analyse statistique a été réalisée en utilisant Microsoft Office Excel 2010.
RESULTATS : Patients :
Au total, 68 cas ont été colligés, le sex-ratio H/F était de 1.13 (36 hommes, 32 femmes). L'âge moyen était de 54 ans [15 et 82 ans].
Résultats de l'imagerie :
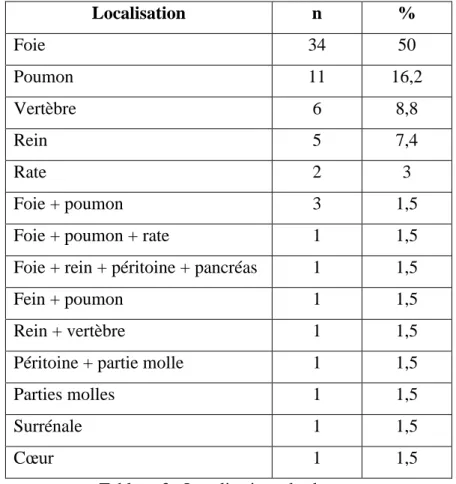
Les examens radiologiques ont été en faveur d’une hydatidose chez 46 patients (67.6%). Le site le plus fréquent était le foie (50%, n=34), suivi par le poumon (16.2%, n=11), les vertèbres (8.8%, n=6), le rein (7.4%, n=5), et la rate (3%, n=2) (Tableau 3). Les kystes hydatiques étaient solitaires à 67.3%. Une atteinte de deux organes ou plus a été détectée chez 8,6% des patients. Selon la classification GHARBI, 30.4% des kystes étaient de type I et III, 17.4% de type V, 15.2% de type II, et 6.5% de type IV. Sept patients présentaient au moins un kyste fissuré (15.2%).
20 Localisation n % Foie 34 50 Poumon 11 16,2 Vertèbre 6 8,8 Rein 5 7,4 Rate 2 3 Foie + poumon 3 1,5
Foie + poumon + rate 1 1,5 Foie + rein + péritoine + pancréas 1 1,5
Fein + poumon 1 1,5
Rein + vertèbre 1 1,5
Péritoine + partie molle 1 1,5
Parties molles 1 1,5
Surrénale 1 1,5
Cœur 1 1,5
Tableau 3 : Localisations des kystes
Données biologiques :
Une hyperéosinophilie a été détectée chez 8.8% des patients, dont un tiers avait au moins un kyste fissuré. Une polynucléose neutrophile accompagnée d’un syndrome inflammatoire a été retrouvée chez 14.7% des patients, et des signes de compression des voies biliaires (Bilirubine totale et transaminases) ont été observés chez 17.6% des patients.
Parmi les 34 tests ELISA réalisés, seuls 5 sont revenus positifs (15%) et concernaient des kystes hépatiques de type II, III et V fissuré. Sa négativité en présence d’une imagerie positive concernait soit des kystes hydatiques de localisation extra-hépatique (Poumon, cœur et rate), soit des kystes hépatiques de types III, IV et V.
Parmi les 24 test WB pratiqués, 19 ont été positifs (79%). A noter qu’il était positif avec une imagerie négative chez 3 patients, dont deux présentaient des kystes pulmonaires.
Le nombre des kystes n’avait pas d’impact significatif sur les résultats de la sérologie. L’examen direct réalisé sur 12 pièces opératoires, classées types I, II ou III, n’était positif que dans un seul cas.
21
DISCUSSION :
L'incidence et la prévalence de l'échinococcose dans le monde ont considérablement diminué en raison des programmes de lutte contre la maladie au cours des dernières années.
Néanmoins, l'échinococcose reste un problème de santé courant dans les pays en développement, en particulier dans les zones rurales.
Les localisations les plus courantes de l'échinococcose sont le foie (68-75%) et le poumon (15-22%) [6,7]. Moins fréquemment, l’hydatidose peut atteindre n’importe quel organe (5 à 10%), comme la rate, les reins, le cœur, les os, les muscles, la peau, la cavité abdominale ou pelvienne, le cerveau et les ovaires. Bien que les kystes soient généralement solitaires dans un seul organe (environ 80%), l'incidence de plusieurs kystes ou de la participation de plusieurs organes varie de 10 à 15% selon le génotype du parasite et la région géographique [6]. Dans notre étude, les kystes hydatiques étaient solitaires à 67.3%. Une atteinte de deux organes ou plus a été détectée chez 8,6% des patients.
Dans les zones d'endémie, l’hydatidose doit être gardé à l'esprit lorsqu'une lésion kystique est détectée n'importe où dans le corps. S’il s’agit bien d’un kyste hydatique, le foie et les poumons doivent être examinés à la recherche d’une atteinte primaire.
Le diagnostic de la maladie repose principalement sur les résultats d'imagerie. Les données épidémiologiques, les signes cliniques et les tests sérologiques sont également utiles pour confirmer le diagnostic. Les techniques sérologiques permettent de poser le diagnostic dans 80 à 95% des hydatidoses hépatiques et dans 40 à 65% des hydatidoses pulmonaires [52]. Les résultats sérologiques sont à interpréter avec précaution, un résultat positif permet d’évoquer le diagnostic. En revanche un résultat négatif ne permet pas d’exclure le diagnostic d’hydatidose, en particulier s’il s’agit d’un kyste calcifié ou d’une localisation pulmonaire.
Dans notre travail, le test sérologique ELISA a montré une sensibilité insatisfaisante avec une positivité de 15% seulement chez des patients ayant une imagerie positive et des kystes biologiquement viables. En revanche, le test WB a montré une bonne sensibilité avec une positivité de 79%, incluant 3 patients avec une imagerie négative. On peut en déduire que malgré la sensibilité insatisfaisante des tests sérologiques, la combinaison de techniques d'imagerie avec des marqueurs sérologiques peut augmenter, même discrètement, le taux de détection de l'échinococcose.
Le diagnostic de certitude repose sur l’étude microscopique et anatomopathologique des pièces opératoires [52]. Pendant notre travail, l’examen directe a montré une sensibilité médiocre sur des kystes viables.
22
Les bilans biologiques de routine ne sont généralement pas spécifiques. L'hyperéosinophilie est une donnée importante, en particulier en cas des kystes compliqués, comme indiqué dans notre étude.
Les méthodes recommandées pour le traitement de l'échinococcose kystique sont la chirurgie, les procédures percutanées, le traitement médicamenteux anti-infectieux et l'observation. Bien que la chirurgie soit indiquée comme traitement principal de la maladie hydatique, elle devient une méthode alternative en raison du succès des approches moins invasives [1,3].
CONCLUSION :
Même si des progrès considérables ont été réalisés, des incertitudes demeurent dans le diagnostic de l'échinococcose. L’apport de la biologie reste modeste, avec une sensibilité variable des tests sérologiques. Les méthodes d'imagerie peuvent ne pas être facilement accessibles dans les milieux pauvres en ressources, même si elles sont essentielles pour le diagnostic, de plus, les techniques d'imagerie peuvent ne pas reconnaître les kystes à un stade précoce. Par conséquent, de nouveaux tests sérologiques qui peuvent être largement utilisés et qui ont une sensibilité et une spécificité élevées doivent être définis.
23
24
[1] BOUSSOFARA.M et al, Anesthésie pour chirurgie du kyste hydatique du foie.
EMC-Anesthésie Réanimation 2 (2005) 132–14.
[2] KHALLOUKI MINA. Kyste hydatique du poumon chez l’enfant (à propos de 124 cas).
Thèse de médecine, rabat, 2001, n°167
[3] KLOTZ.F et al. Kystes hydatiques du foie. Encycl. Méd. Chir. (Editions Scientifiques et
Médicales Elsevier SAS, Paris), Hépatologie, 7-023-A-10, 2000, 16 p.
[4] TSUKARLA H et al, Preliminary study of the role of red foxes in Echinococcus
multilocularis transmission in the urban area of Sapporo, Japan. Parasitology 2000; 120:423–8.
[5] S. BRESSON-HADNI et al. Échinococcose alvéolaire,(2005 Elsevier SAS).
EMC-Hépato-Gastroentérologie 2, (2005) 86–104.
[6] Deschiens R. Considérations épidémiologiques et sanitaires sur l'hydatidose humaine dans
le bassin méditerranéen et en Corse. Bull. Soc. Path. Exot. 1960 ; 53 : 971-990.
[7] Nozais J.P. L'hydatidose dans le bassin méditerranéen. Historique, répartition actuelle.
Médecine et Maladies Infectieuses, 1989 ; 19 (10) :440.
[8] Chaouachi B et al, les kystes hydatiques de l’enfant. Aspects diagnostiques et
thérapeutiques : à propos de 1195 cas. Ann Pédiatr,Paris, 1989 ; 36 : 441-9.
[9] Pedrosa I et al. Hydatid Disease: Radiologic and Pathologic Features and Complications,
radiographics the journal of continuing medical education in radiology, 2001.
[10] Pandey V.S et al. Hydatidosis in sheep, goats and dromaderies in Morocco. Ann. Trop.
Med. Parasit, 1986, 80, 5. 525-529.
[11] Matoff K. Rôle des poils, du museau et des pattes des Chiens porteurs d’Echinocoques
dans l’épidémiologie des Echinococcoses. Veterinär Medizinische Nachriten, 1965, 2, 22.
[12] Ministère de la santé. Lutte contre l’hydatidose / echinococcose. Guide des activités de
lutte, 2007.
[13] LARRIEU EJ et al. Human cystic echinococcosis: contributions to the natural history of
the disease. Ann Trop Med Parasit 2001 ; 95 : 679-87.
[14] IVANOV G. A study of pulmonary hydatid diease in children. Epidemiological and clinical
characteristics. Ann Trop Med Parasit 1996 ; 90 : 167-71.
[15] BA JI et al. Hydatidose pulmonaire : prise en charge médicochirurgicale. Rev Med Int
25
[16] URIATE C et al. Splenic hydatidosis. Am J Trop Med Hyg 1991 ; 44 : 420-3. [17] DAALI M et al. À propos de douze cas. Med Armées 2000 ; 28 :3-7.
[18] SAAD H et al. Le kyste hydatique du rein. À propos de 29 cas. Sem Hop Paris 1990 ; 66:
2065-8.
[19] MAZYAD MAM et al. Spinal cord hydatid cysts in Egypt. Jour Egypt Soc Parasit 1998 ;
28 : 655-8.
[20] RAY M et al. Primary multiple intracerebral echinococcosis in a young child. Jour Trop
Ped 2005 ; 51 : 59-61.
[21] BOUREE P et al. Hydatidose musculaire du mollet. À propos d’un cas. Bull Soc Path
Exot 1982 ; 75 : 201-4.
[22] CARME B et al. Une observation d’hydatidose musculaire instructive. Med Mal Inf 1997
; 27 : 924-5.
[23] BAUER T et al. Échinococcose étendue du fémur : à propos d’un cas. Med Mal Inf 2004
; 34 : 177-9.
[24] GRAIRI H et al. Kyste hydatique du coeur et des vaisseaux. 4 observations. Presse Med
2005 ; 34 : 101-4.
[25] STRUILLOU L et al. Complications du kyste hydatique cardiaque. Deux observations.
Presse Med 1997 ; 26 : 1192-4.
[26] THAMEUR H et al. Cardio-pericardial hydatid cysts. World J Surg 2001 ; 25 : 58-67. [27] EL ABBASSI SKALLI A et al. Kyste hydatique du médiastin. À propos de 2 cas. J Radiol
2000 ; 81 : 154-7.
[28] AMRANI M et al. Hydatidose : à propos de quelques localisations inhabituelles. Med Trop
2000 ; 60 : 271-2.
[29] DAALI M et al. Les kystes hydatiques du diaphragme. Lyon Chir 1996 ; 92 : 175-9. [30] YAGHAN RJ. Hydatid disease of the breast: a case report and litterature review. Am J
Trop Med Hyg 1999 ; 61 : 714-5.
[31] MAALES S et al. Kyste hydatique du sein de découverte fortuite. Presse Med 2006 ; 35 :
26
[32] BASSET D et al. Neotropical echinococcosis in Suriname: Echinococcus oligarthus in the
orbit and Echinococcus vogeli in the abdomen. Am J Trop Med Hyg 1998 ; 59 : 787-90.
[33] SOUHAIL H et al. Une cause rare d’exophtalmie, le kyse hydatique de l’orbite. Presse
Med 2003 ; 32 : 457-9.
[34] LADA P et al. Kyste hydatique primitif de la thyroïde, une localisation inhabituelle de
l’hydatidose. Presse Med 2005 ; 34 : 580.
[35] SAEZ J et al. Cystic echinococcosis of the tongue leading to diagnosis of multiple
localizations. Am J Trop Med Hyg 2201 ; 65 : 338-40.
[36] ZAHAWI HM et al. The possible role of the age of the human host in determining the
localization of hydatid cyss. Ann Trop Med Parasit 1999 ; 93 : 621-7.
[37] Bouhaouala M.H et Al, hydatidose thoracique EMC, Elsevier Masson, Radiodiagnostic
coeur-poumon, 2007 ; 32 :470-20.
[38] Gharbi HA et Al, Kyste hydatique du foie. Gastroentérol Clin Biol 1995; 19: B110-B118. [39] Zorani SA et al, Hydatid disease: MR imaging study, Radiology 1990; 175:701;
[40] Taourel P et al, Hydatid cyst of the liver: comparison of CT and MRI. J Comput Assist
Tomogr 1993; 17:80-5.
[41] Z.Nick et al, lecture Notes on Tropical Medicine, 2004; 352.
[42] Ouassou Abdelaziz, kyste hydatique à Ouarzazate : approches diagnostic,
épidémiologique, thérapeutique et prophylactiques (à propos de 126 cas). Thèse en pharmacie 2008; n° :031.
[43] Comité interministériel de lutte contre l’Hydatidose / Echinococcose. Laamrani El Idrissi
A et al, lutte contre l’hydatidose/echinococcose : Guide des activités de lutte, 2007.Disponible
sur internet : URL:http://www.sante.gov.ma.*
[44] SANAA TAZROUT. Kyste hydatique vertébral chez l’enfant. Thèse de médecine, Rabat,
2007, n°15
[45] Datry A et al, traité de parasitologie médicale, Edition Pradel, 1996.
[46] Eckert J et al. Biological, epidemiological, and clinical aspect of Echinococcus, a zoonosis
27
[47] Eckert .J et al. Z.S.WHO/OIE Manual on Echinococcosis in Humans and Animals: a
Public Health Problem of Global Concern, 2001.
[48] Benamor N et al. Percutaneous treatment of hydatid cysts (Echinococcus granulosus)
Cardiovasc. Intervent. Radiol. 1990; 13: 169-173.
[49] Ben Amor N et al. Essai de traitement par ponction des kystes hydatiques abdominaux
inopérables Ann. Parasitol. Hum. Comp. 1986; 61: 689-692.
[50] Ben Amor N et al. Percutaneous treatment of hydatid cysts under sonographic guidance
Dig. Dis. Sci. 1994; 39: 1576-1580.
[51] Ben Amor N et Al, traitement du kyste hydatique du foie du mouton par ponction sous
échographie Tunis. Med. 1986; 64 : 325-33.