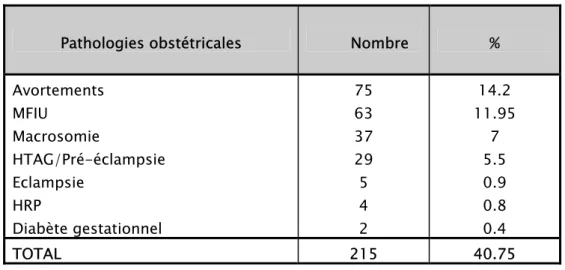
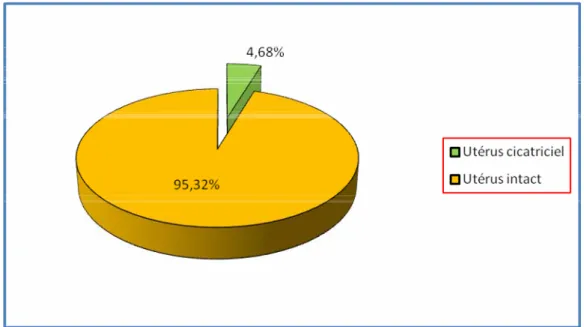
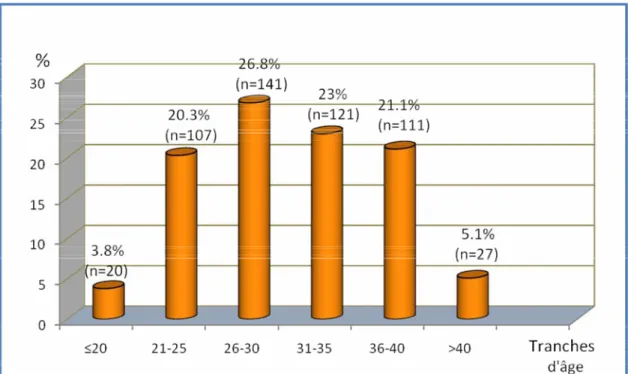
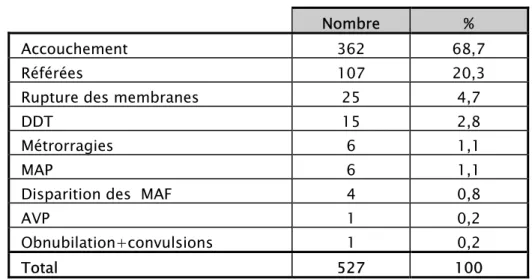
Accouchements sur utérus cicatriciels : etude rétrospective à propos de 527 cas
Texte intégral
Figure

Documents relatifs
ont montré dans une série de 219 patients atteints de CNP une différence statistiquement significative de taux de contrôle local à 5 ans et de survie sans maladie pour un
Dans certains cas, Desktop peut être collé à une surface incurvée en plusieurs directions (par exemple le siège d’une chaise).. Appuyer le linoléum dans un moule avec
HinfI digest of msp2 alleles of a Plasmodium falciparum multiple infection from a Tanzanian blood sample, which shows a multiplicity of 4 concurrent
The signal it reconstructs from discrete samples has a much higher fidelity to the original data than what is achievable with nearest-neighbor and linear interpolation.. At the
According to a survey (HKTDC, 2010) conducted at the Hong Kong Watch & Clock Fair in 2011, the product designs with the biggest growth potential in the Asian market
ةدكج لكتسم سايق ايللبخ فم ـتي يتلا ريياعملا فم ،خلا تاسسؤملا ،ةيراقعلا تاسسؤملا ك يفرصملا عاطقلا يف ةرثكب ـدختست ةقيرطلا هذى فإ ،ةمدقملا ةمدخلا
In un articolo sul gruppo dirigente dell’ottava sessione del consiglio dell’ABC, l’autore descrive infatti l’Istituto di studi delle monache del monte Wutai come
We observed a change in contact shape and MyoII levels at the inter- face between the wildtype cone cell and primary pigment cell that misexpressed extracellular Ncad ( Figure 4B–D