Prise en charge chirurgicale des tumeurs cérébrales au service de neurochirurgie du CHU Mohammed VI
Texte intégral
Figure
Documents relatifs
La dérivation ventriculo-péritonéale a été pratiquée chez 87 patients soit 96,66%, alors que 2 patients (2,22%) présentant des abcès intracérébraux ont reçu un
Dans notre série deux cas d’abcès dans un contexte d’immunodépression ont été enregistrés, le premier cas chez un malade diabétique type I déséquilibré et le deuxième cas
L’examen du liquide céphalo-rachidien était normal (une légère hyper albuminorachie). Le scanner cérébral fait le 12.09.2003 avait montré un processus tissulaire de 34x30 mm dans
Les patients ayant une syringomyélie foraminale ont bénéficié d’une craniectomie occipitale, laminectomie de C1, avec une plastie durale dans 63,6%, une résection
Statistical Report: Primary Brain Tumors in the United States, 2000–2004. The Central Brain Tumor Registry of the United States; 2008.. Bondy ML, Scheurer ME, Malmer B, et al.
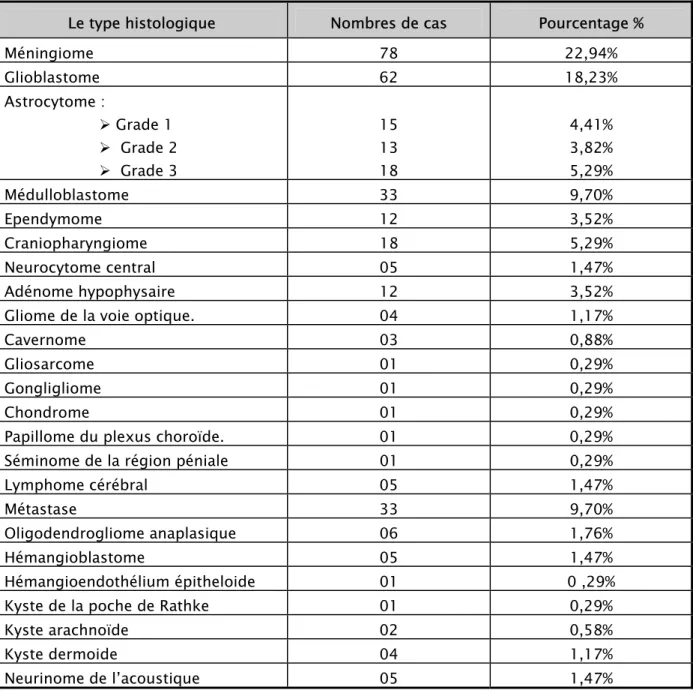
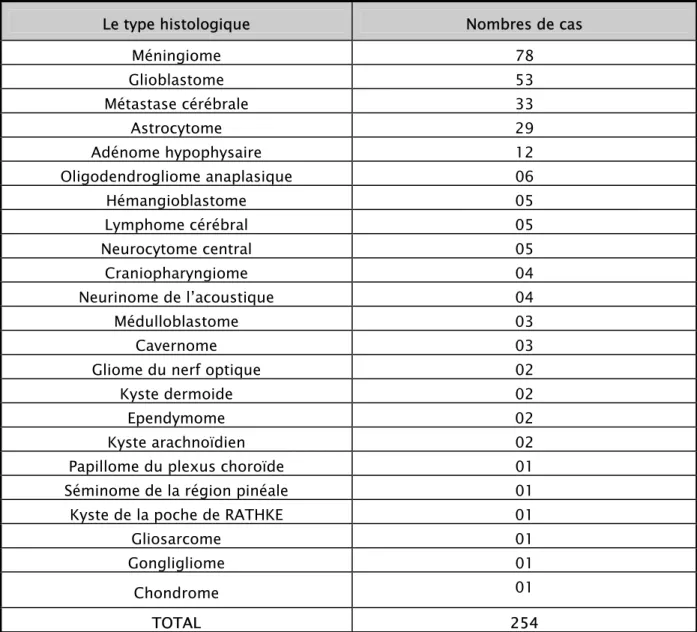
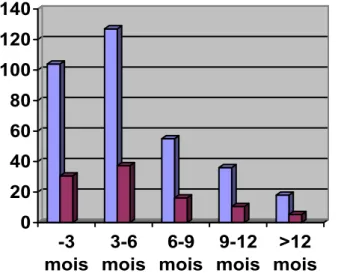
Le traitement chirurgical a été basé sur une dérivation du liquide céphalorachidien chez 8.11% de notre série, une exérèse tumorale macroscopiquement totale chez 82,10%
Cervical disc arthroplasty versus anterior cervical discectomy and fusion for treatment of symptomatic cervical disc disease: a meta-analysis of randomized controlled trials.
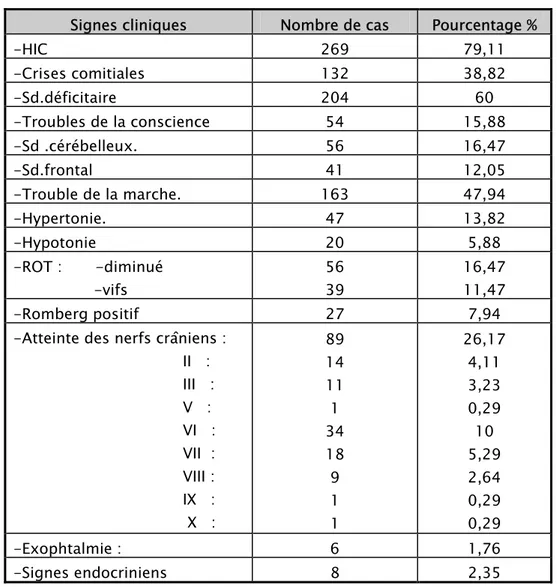
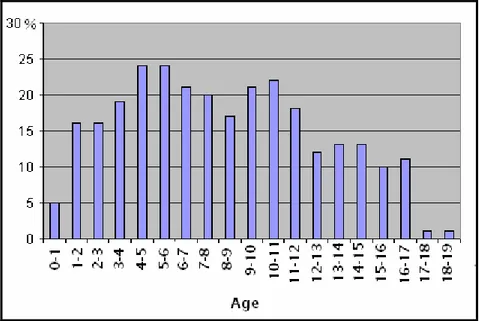
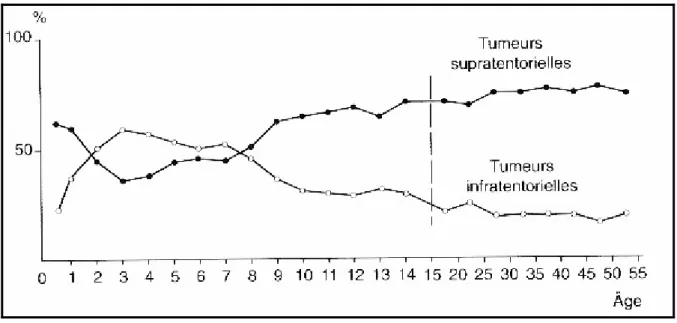
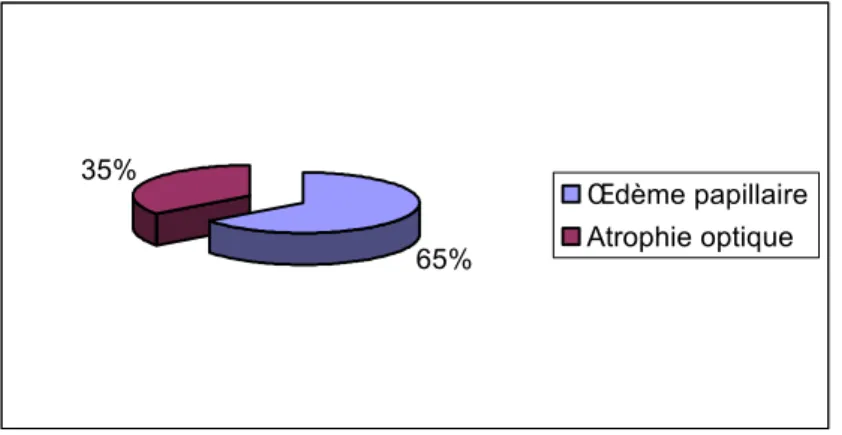
Le siège sustentoril était retrouvé chez 92,86% des patients avec le siège frontal en premier (20 cas), puis temporal (5 cas) et temporo-pariétal (5 cas).. L’atteinte de la