La chirurgie du pyothorax
183
0
0
Texte intégral
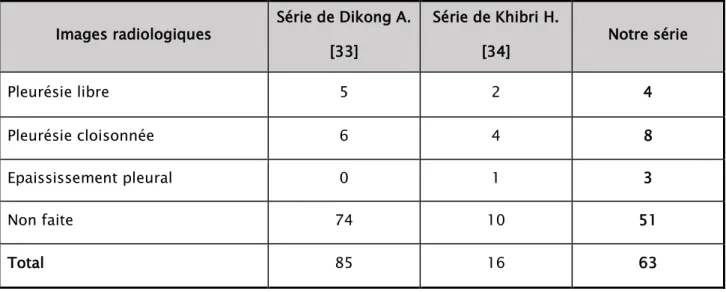
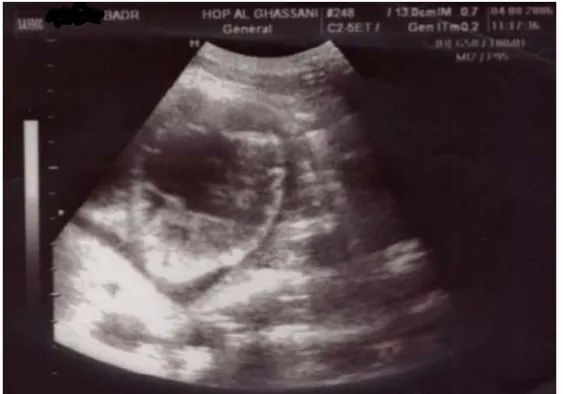
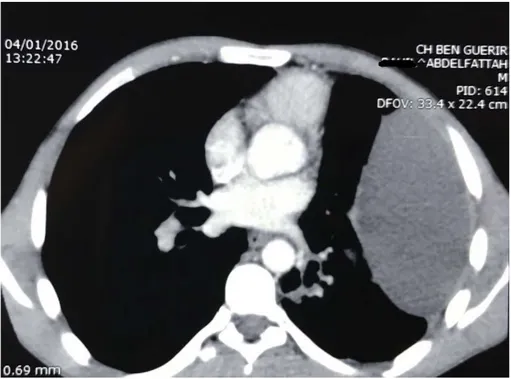
Figure
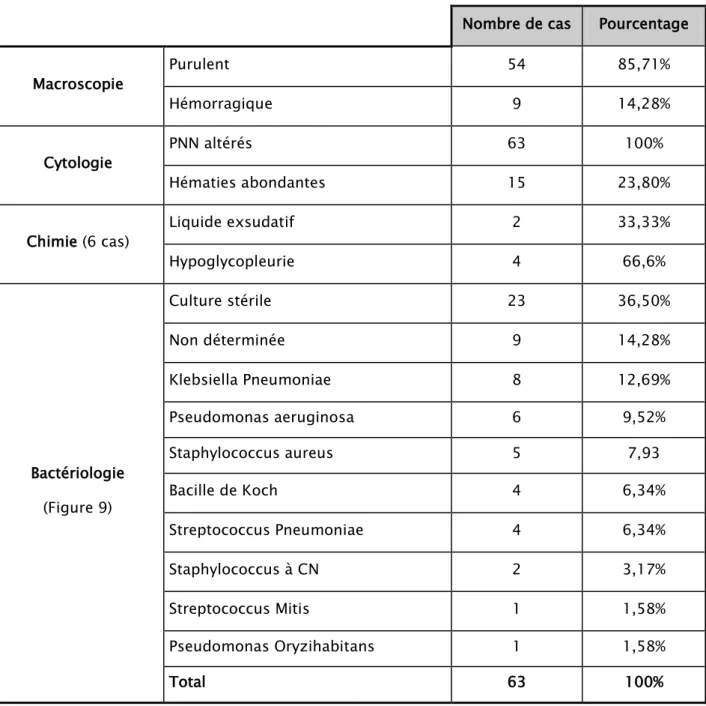
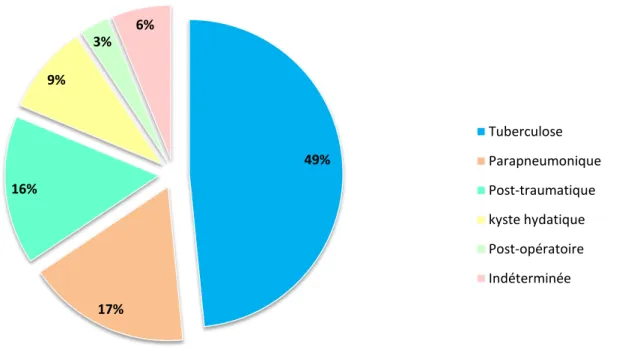
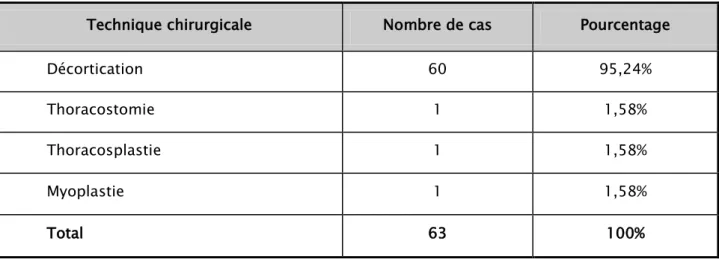
+7
Documents relatifs
![Figure 12 : Coupe frontale montrant les rapports de la plèvre en vue antérieure [9]](https://thumb-eu.123doks.com/thumbv2/123doknet/1992985.1758/54.892.170.761.122.748/figure-coupe-frontale-montrant-rapports-plevre-vue-anterieure.webp)
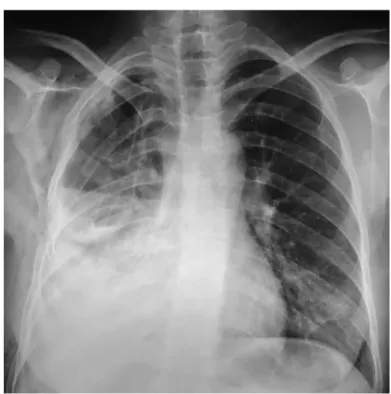
![Figure 23 : Pyo-pneumothorax gauche associé à un infiltrat excavé controlatéral secondaire à une tuberculose [32]](https://thumb-eu.123doks.com/thumbv2/123doknet/1992985.1758/71.892.287.638.119.529/figure-pneumothorax-associe-infiltrat-excave-controlateral-secondaire-tuberculose.webp)