Thérapie cognitive-comportementale (TCC)
transdiagnostique de groupe pour les troubles anxieux :
Évaluation de la faisabilité et de l’effet du traitement en
milieu clinique
Thèse
Joanie Plamondon
Doctorat en psychologie - recherche et intervention
Philosophiæ doctor (Ph. D.)
Thérapie cognitive-comportementale (TCC) transdiagnostique de
groupe pour les troubles anxieux : Évaluation de la faisabilité et de
l’efficacité en milieu clinique
Thèse
Joanie Plamondon
Sous la direction de :
Résumé
Les thérapies cognitives comportementales transdiagnostiques (TCC-T) semblent prometteuses pour le traitement des troubles anxieux hétérogènes. Toutefois, peu d’études existent sur leur efficacité et faisabilité en milieu clinique. L’objectif principal de la thèse était de documenter la faisabilité et l’efficacité clinique d’un protocole de thérapie cognitive-comportementale transdiagnostique (TCC-T) de groupe, adapté par les cliniciens du milieu, tel qu’appliqué dans leur pratique courante. La première étude avait pour but d’évaluer cet objectif auprès d’une population présentant des troubles anxieux principaux hétérogènes et des troubles concomitants. Cette étude s’est déroulée à la clinique externe des troubles anxieux de l’Institut Universitaire en santé mentale de Montréal (IUSMM). Ce sont 42 participants qui ont été référés à l’étude, dont 37 d’entre eux ayant débuté le traitement. À la suite du traitement, des améliorations significatives ont été observées parmi les 24 participants ayant complété le traitement (anxiété, dépression, fonctionnement quotidien et qualité de vie physique et psychologique). Ces gains ont été maintenus jusqu’à trois mois après la fin du traitement. L’effet du traitement n’a toutefois pas été significatif pour la qualité de vie sociale et environnementale. De plus, le taux d’abandon s’est avéré plus élevé qu’attendu (35 %). La deuxième étude avait pour but d’évaluer l’objectif de la thèse auprès d’une population ayant des troubles anxieux concomitant au trouble bipolaire. Lors de cette étude, seuls quatre participants ayant un trouble bipolaire et un/des trouble(s) anxieux concomitant(s) ont été recrutés à la clinique externe des troubles de l’humeur de l’IUSMM. Trois d’entre-deux ont débuté et complété le traitement tel qu’attendu. Les résultats obtenus dans cette étude étaient très hétérogènes, limitant ainsi l’appui de l’efficacité clinique du traitement auprès de ces patients. En somme, même si la TCC-T pourrait éventuellement être une avenue de traitement envisageable pour les patients ayant des troubles anxieux hétérogènes concomitants au trouble bipolaire, l’efficacité clinique de ce traitement auprès de cette population nécessitera des appuis empiriques supplémentaires. Le taux d’abandon plus élevé qu’attendu dans la première étude ainsi que les difficultés de recrutement de la deuxième étude ont été des obstacles considérables à la faisabilité du traitement. Cette thèse se démarque positivement par l’utilisation d’un protocole de traitement adapté par les cliniciens du milieu ainsi que par la collaboration étroite de ces derniers avec l’équipe de recherche. Elle souligne aussi la pertinence de réaliser des études pragmatiques, afin de documenter la transportabilité (avantages et obstacles) des protocoles de traitement de la recherche vers la pratique. Ce type d’étude a le potentiel d’influencer concrètement les décisions des cliniciens dans leur pratique courante.
Abstract
The development of transdiagnostic cognitive-behavioural therapy (T-CBT) is a promising avenue for the treatment of heterogeneous anxiety disorders. However, few studies exist about their effectiveness in clinical settings. The main objective of the thesis consisted in evaluating the feasibility and effectiveness of a group transdiagnostic cognitive-behavioural therapy (T-CBT), adapted by practising clinicians, as delivered in routine care. In the first study, this objective was assessed in a sample of patients with heterogeneous principal and comorbid anxiety disorders. The study was conducted at the anxiety disorders’ clinic of the Institut Universitaire en Santé Mentale de Montréal (IUSMM). There were 42 participants referred to this study, from whom, 37 started the treatment. Significant improvements were observed, after treatment, among treatment completers (n = 24) (anxiety, depression, daily functioning as well as physical and psychological domains of quality of life). Gains were maintained up to three months after the end of treatment. No significant improvement was observed on environmental and social quality of life’s domains. Moreover, the dropout rate (35%) was higher than expected. In the second study, the same objective was assessed using a sample of patients with heterogeneous anxiety disorders, comorbid to bipolar disorder.The second study was carried out at the mood disorders’ clinic of the IUSMM. Four participants with anxiety disorders comorbid to bipolar disorder were referred to the study. Three of them began and completed the treatment, as expected. Results from this study were highly heterogeneous, preventing a clear conclusion about the effectiveness of the treatment in patients with anxiety disorders comorbid to bipolar disorder. Therefore, T-CBT could be an effective treatment avenue for patients with heterogeneous anxiety disorders. However, the effectiveness of the treatment for patients with anxiety disorders comorbid to bipolar disorder will need further empirical support. The dropout rate in the first study, higher than expected, as well as the recruitment issues in the second study, were both significant barriers to the feasibility of the treatment. The current thesis positively stands out by using a treatment protocol adapted by practising clinicians, collaborating closely with the research team. It also stresses the usefulness of conducting pragmatic trials, in order to inform the transportability of treatment protocols from research to practise. This type of study has the potential to directly influence clinicians’ decision in their routine practice.
Table des matières
Résumé ... iii
Abstract ... iv
Table des matières ... v
Liste des figures ... vii
Liste tableaux ... vii
Liste des abréviations ... viii
Remerciements ... ix
Avant-propos ... xi
Introduction générale ... 1
Chapitre 1 : Thérapie cognitive-comportementale (TCC) transdiagnostique de groupe pour les troubles anxieux : Évaluation de la faisabilité et de l’effet du traitement en milieu clinique. ... 15
1.1. Résumé ... 16
1.2. Abstract ... 17
1.3. Introduction ... 18
1.4. Objectives and Hypotheses ... 20
1.5. Method ... 21
1.6. Results ... 28
1.7. Discussion ... 32
1.8. Strengths and Limitations ... 36
1.9. Conclusion and Future Directions ... 37
1.10. References ... 38
1.12. Figures ... 44
1.13. Tables ... 45
Chapitre 2: Thérapie cognitive-comportementale (TCC) transdiagnostique de groupe pour les troubles anxieux concomitants au trouble bipolaire : Étude de cas sur la faisabilité et l’effet du traitement en milieu clinique. ... 50
2.1. Résumé ... 51
2.3. Abstract ... 52
2.5. Introduction ... 53
2.6. Objectives and Hypotheses ... 56
2.7. Method ... 57
2.8. Results ... 64
2.9. Discussion ... 68
2.10. Strengths and Limitations ... 73
2.11. Conclusion ... 74 2.12. References ... 75 2.13. Tables ... 81 Conclusion générale ... 85 Bibliographie ... 103 Annexes ... 111 Annexe A ... 112
Formulaire de consentement (étude 1) ... 112
Annexe B ... 118
Formulaire de consentement (étude 2) ... 118
Annexe C ... 125
Protocole de traitement GITA ... 125
Annexe D ... 146
Questionnaires auto-rapportés ... 146
Annexe E ... 156
Liste des figures
Figure 1. CONSORT flow diagram ... 44
Liste tableaux
Table 1. Adapted group T-CBT (“Integrated group for anxiety disorders”; GITA) ... 45Table 2. Rates of measures completion by assessment time point. ... 46
Table 3. Baseline characteristics of the sample. ... 47
Table 4. Treatment outcomes at post-treatment and 3-month follow-up (FU). ... 48
Table 5. Demographic and clinical differences between completers and dropouts (t-test and chi-square). ... 49
Table 6. Adapted group T-CBT (“Integrated group for anxiety disorders”; GITA) ... 81
Table 7. Characteristics of participants at baseline ... 82
Table 8. Medication by participant and time ... 83
Liste des abréviations
Abréviations francophones
GITA ……….. Groupe Intégré des Troubles Anxieux/Integrated group for anxiety disorders IUSMM ……….. Institut Universitaire en Santé Mentale de Montréal TAG ………Trouble d'anxiété généralisée TCC ………Thérapie cognitive-comportementale TCC-S ……….TCC spécifique TCC-T ………TCC transdiagnostique TOC ………Trouble obsessionnel-compulsif TSPT …….………..Trouble de stress post-traumatique English abbreviations
ACT ………Acceptance and Commitment Therapy ADIS-5 ………Anxiety and Related Disorders Interview Schedule for DSM-5 ASRM ………Altman Self-Rating Mania Scale CBT ……….Cognitive-Behavioural Therapy CSR ………...Clinician Severity Ratings DSM-5 ………Diagnostic and Statistical Manual of Mental Disorders (5th edition) GAD ……….Generalized Anxiety Disorder GAD-7 ………Generalized Anxiety Disorder Screener 7 GITA ……….. Groupe Intégré des Troubles Anxieux/Integrated group for anxiety disorders HAM-A ……….Hamilton Rating Scale for Anxiety MADRS ………..……….Montgomery-Asberg Depression Rating Scale NML-2 ………..Nijmegen Motivation List 2 OCD ………Obsessive-Compulsive Disorder PHQ-9 ………..Patient Health Questionnaire 9 PTSD ………Post-traumatic stress disorder RCT ………Randomized-controlled trial SAD ………...Social Anxiety Disorder T-CBT ………...Transdiagnostic CBT WHODAS……….………..World Health Organization Disability Assessment Schedule 2.0 WHOQOL-BREF………World Health Organization Quality of Life-Bref YMRS ……….Young Mania Rating Scale
Remerciements
Ce document est le produit d’un parcours, certes exigeant, mais pour lequel le dépassement de soi se traduit maintenant par un immense sentiment de fierté et de satisfaction. Les moments de doute, de remise en question ou de découragement m’ont amené à puiser en moi, à trouver l’équilibre et à déployer mes forces pour atteindre cet objectif. J’aimerais dire à la personne que j’étais au début de cette expérience que chaque expérience de vie est unique. Chacune amènera des défis et des apprentissages uniques qui te feront grandir un peu plus, et différemment, chaque fois. Ta persévérance continuera de t’amener loin et t’aidera à surmonter les défis. Par contre, et surtout, n’oublie pas de prendre du recul et de trouver ton équilibre.
Cette réalisation n’aurait pas été possible sans l’appui des personnes qui me sont chères. Merci à mes parents, Lise et Roger, à mon frère, Mathieu, et à mon conjoint, Patrice, pour votre soutien inconditionnel. Votre patience, vos encouragements et votre écoute, tout au long de mon parcours, m’ont permis de surmonter plusieurs obstacles que j’ai rencontrés. La fierté que je perçois dans vos regards est inestimable. Ma réussite est en partie la vôtre aussi. À mes parents, merci pour votre dévouement auprès de moi depuis le tout début. Merci d’avoir toujours cru en moi et la personne que j’allais devenir. Votre appui sincère dans mes petites comme mes grandes décisions m’a permis de vivre des expériences inoubliables, qui m’ont fait grandir et font de moi la personne que je suis aujourd’hui. Papa, tu es un modèle de patience, d’ingéniosité et de persévérance, des qualités qui m’inspirent devant chaque obstacle, grand comme petit, que je rencontre. Maman, ton écoute, ta sensibilité ainsi que ton souci pour la justice et le bien-être de ceux qui te sont chers sont des qualités que j’admire chez toi et qui m’inspirent chaque jour. Mathieu, notre complicité est inestimable à mes yeux. Merci pour ta confiance en moi, ton honnêteté et, surtout, pour ton humour qui amoindrit les moments plus difficiles. Patrice, ta sensibilité, ton écoute, ton calme et ton recul m’apaisent. Merci pour ta patience au quotidien et pour tes encouragements quand je doute. Tu as cette capacité de m’apaiser dans des moments où, même moi, je n’ai pas conscience de mes propres remous. Merci également à ma belle-famille (Line, Doris, Laurie et Mathieu), mes amies (Olivia, Mélissa, Jeanne, Miriam, Maria, Juliette) et ma famille élargie. Merci d’avoir été à mes côtés, de près ou de loin. Merci de vous être informés de mon projet et de ma progression, même si c’était complexe et abstrait à certains moments!
J’aimerais aussi offrir mes remerciements à mon directeur de thèse, Martin D. Provencher, ainsi qu’aux membres de mon comité de thèse, Geneviève Belleville et Guillaume Foldes-Busque. Merci pour vos commentaires précieux qui ont su guider l’avancement de ma thèse depuis le tout début. Merci aussi pour votre empathie et votre appui dans les moments plus difficiles. Martin, merci pour ton ouverture et ton intérêt envers ma candidature « atypique » au début de mon parcours. Merci d’avoir vu les forces d’un tel parcours, plutôt que les obstacles, et de m’avoir offert une opportunité de travailler avec toi.
Avant-propos
Les articles inclus dans cette thèse ont été rédigés par la candidate au Ph. D., Joanie Plamondon, sous la supervision de son directeur de thèse, Martin D. Provencher, Ph. D. (participation à la conception du projet, à l’interprétation des résultats, et révision et approbation des différentes versions de la thèse). Les deux études empiriques, présentées sous forme d’articles, constituent les chapitres 2 et 3 de la thèse. La candidate est auteure principale des deux articles, le second auteur est Martin D. Provencher, Ph. D. Monsieur Guillaume Foldes-Busque, Ph. D. et madame Geneviève Belleville, Ph. D. ont agi à titre de membres du comité de thèse (révision et approbation annuelles de la thèse). Hans Ivers, Ph.D., biostatisticien, a agi à titre de collaborateur (consultation sur la conception du devis d’analyse et des analyses statistiques). Madame Manon Chevallier, étudiante au doctorat en psychologie, a agi à titre d’assistante de recherche (évaluations téléphoniques, envoi et réception des questionnaires) dans la première étude.
Les données utilisées dans le cadre de cette thèse sont issues d’un protocole d’évaluation élaboré par la candidate. La candidate a assuré la coordination du projet de recherche avec les cliniciens de l’Institut universitaire en santé mentale de Montréal (IUSMM), la mise sur pied et la gestion de la banque de données, l’évaluation téléphonique des participants, la réalisation des analyses statistiques, ainsi que la rédaction des articles et autres chapitres de la thèse. Une équipe de la clinique des troubles anxieux de l’IUSMM a mis sur pieds le protocole et le manuel de traitement utilisé dans les deux études (Émilie De Tournay-Jetté, et Lynda Brisson, psychologues, et Simon Laliberté, conseiller clinique). Les intervenants, employés habituels de l’IUSMM, ont administré les groupes de thérapie (Émilie De Tournay-Jetté, Lynda Brisson, Antoine Bibaud-De-Serres, Geneviève Gauthier, Geneviève Beaudoin, et Geneviève Hannah, psychologues, ainsi que Guillaume Lamontagne et Vedrana Ikic, doctorants en psychologie). Messieurs Simon Laliberté et Alain Taillefer, coordonnateurs cliniques, ont contribué à la coordination et l’implantation des études parmi les services déjà offerts au sein des cliniques externes (troubles anxieux et de l’humeur) de l’IUSMM.
Les résultats associés aux deux articles de la thèse ont été présentés sous forme d’affiches au 9e Congrès annuel de l’Association Canadienne des Thérapies Cognitives et Comportementales (ACTCC) (Montréal, Canada; mai 2019).
Introduction générale
Les troubles anxieux sont parmi les troubles mentaux les plus fréquents, avec environ 29 % de la population atteinte à un moment ou un autre de leur vie (Kessler et al., 2005a). Ils sont caractérisés par des peurs excessives, de l’anxiété et des comportements d’évitement (American Psychiatric Association, 2013). La prévalence à vie des troubles anxieux est estimée à 5 % pour le trouble panique, à 1 % pour l’agoraphobie (sans trouble panique), à 13 % pour la phobie spécifique, à 12 % pour le trouble d’anxiété sociale, et à 6 % pour le trouble d’anxiété généralisée (TAG) (Kessler et al., 2005a). Comparativement à la population générale, les personnes souffrant d’un trouble anxieux vivent davantage de détresse psychologique et présentent un risque suicidaire plus élevé (Khan, Leventhal, Khan, & Brown, 2002). Ils ont davantage de difficultés de fonctionnement au quotidien (santé mentale, fonctionnement social, fonctionnement dans les tâches quotidiennes, santé générale et douleurs physiques) (Kroenke, Spitzer, Williams, Monahan, & Lowe, 2007), ils ont une qualité de vie diminuée (Barrera & Norton, 2009; Comer et al., 2011; Hansson, 2009), ils présentent davantage de difficultés et d’absentéisme au travail (Hendriks et al., 2015) et ils utilisent davantage les services médicaux, psychiatriques ou non psychiatriques (Martin-Merino, Ruigomez, Wallander, Johansson, & Garcia-Rodriguez, 2010). Les coûts directs et indirects des troubles anxieux (soins médicaux, services sociaux, perte d’emploi, etc.) sont majeurs pour la société, compte tenu du grand nombre de personnes atteintes et des impacts des symptômes sur le fonctionnement (McCrone, Dhanasiri, Patel, Knapp, & Lawton-Smith, 2008).
C’est plus de la moitié des patients ayant un trouble anxieux qui atteignent aussi les critères d’un ou plusieurs autres troubles anxieux (Kessler et al., 2005a). Comparativement aux troubles anxieux seuls, la présence de troubles anxieux ou de l’humeur concomitants est associée à une plus grande sévérité et à une plus grande chronicité des symptômes ainsi qu’à une plus faible réponse au traitement (Klein Hofmeijer-Sevink et al., 2012). Les troubles concomitants sont aussi associés à de plus grandes difficultés de fonctionnement quotidien (Klein Hofmeijer-Sevink et al., 2012), à une plus grande utilisation des services de santé (Mackenzie, Reynolds, Cairney, Streiner, & Sareen, 2012) et à de plus grands coûts liés au traitement (McLaughlin, Geissler, & Wan, 2003), comparativement à ceux ayant seulement un trouble anxieux. Erickson et ses collaborateurs (2009), rapportent que les difficultés de fonctionnement au quotidien seraient proportionnelles à la sévérité des symptômes (Erickson et al., 2009) et au nombre de troubles concomitants (Kroenke et al., 2007; Sherbourne et al., 2010). Les
troubles concomitants les plus fréquents, après les troubles anxieux, sont les troubles de l’humeur et les troubles liés à une substance (Kessler et al., 2005a). La présence d’un trouble de l’humeur concomitant au trouble anxieux augmenterait significativement le risque de comportements suicidaires (Schaffer et al., 2000).
Traitement des troubles anxieux - Pharmacothérapie
Actuellement, la pharmacothérapie (antidépresseurs, antipsychotiques et anxiolytiques) est le traitement le plus largement utilisé pour traiter l’anxiété et les troubles associés (Martin-Merino et al., 2010). Selon les dernières lignes directrices canadiennes sur les troubles anxieux (2014), les antidépresseurs sont les traitements pharmacologiques les plus recommandés (première ligne) (Katzman et al., 2014). À titre d’exemple, la taille d’effet contrôlée (médication placebo) des inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), évaluée auprès de 15 596 patients atteints du TAG dans 91 études, était modérée (d = 0,62) (Chen, Huang, Hsu, Ouyang, & Lin, 2019). Pour le trouble d’anxiété sociale, la taille d’effet contrôlée (liste d’attente) des ISRS, évaluée auprès de 13 164 patients dans 101 études, était élevée (d = 0,91) (Mayo-Wilson et al., 2014). Pour leur part, les anxiolytiques (benzodiazépine) sont recommandés en deuxième ligne, pour certains troubles seulement (trouble panique, TAG ou trouble d’anxiété sociale) et pour une courte durée (Katzman et al., 2014), puisque ces médicaments peuvent causer une dépendance, de la sédation ou des atteintes cognitives (Swinson et al., 2006).
Par contre, certaines limites sont associées aux traitements pharmacologiques telles qu’un risque de réapparition des symptômes si le traitement est arrêté (Batelaan et al., 2017) et ainsi une durée indéfinie du traitement. La présence d’effets secondaires nuisibles ou dérangeants est aussi un entrave au traitement, alors qu’ils sont rapportés comme étant la principale cause d’abandon des traitements pharmacologiques (Swinson et al., 2006). D’ailleurs, il est estimé qu’entre 25 % (Mitte, Noack, Steil, & Hautzinger, 2005) et 57 % (Stein, Cantrell, Sokol, Eaddy, & Shah, 2006) des patients ayant un trouble anxieux abandonneraient la pharmacothérapie.
Traitement des troubles anxieux - Psychothérapie
Les traitements psychologiques pour l’anxiété et les troubles associés sont aussi largement soutenus par la recherche (Katzman et al., 2014). Malgré l’absence de différence claire entre l’efficacité de la
psychothérapie et de la pharmacothérapie dans la littérature (Bandelow, Seidler-Brandler, Becker, Wedekind, & Ruther, 2007; Roshanaei-Moghaddam et al., 2011), la psychothérapie présenterait certains avantages fonctionnels tels que des taux d’abandon plus faibles (Swift, Greenberg, Tompkins, & Parkin, 2017), un meilleur rapport coût-efficacité (Ophuis et al., 2017) et, possiblement, un maintien des gains à plus long terme après la fin du traitement (Fansi, Jehanno, Lapalme, Drapeau, & Bouchard, 2015; Haug et al., 2003; Liebowitz et al., 1999). De plus, les patients rapportent généralement une préférence pour les traitements psychologiques comparativement aux traitements pharmacologiques (McHugh, Whitton, Peckham, Welge, & Otto, 2013). Parmi les traitements psychologiques existants, les thérapies cognitives comportementales (TCC) sont les plus recommandées pour les troubles anxieux (Katzman et al., 2014). Selon une revue méta-analytique de Norton et Price (2007), la taille d’effet (pré-post) des TCC, évaluées auprès de patients atteints du TAG, du trouble d’anxiété sociale, du trouble panique, de l’agoraphobie, du trouble obsessionnel-compulsif (TOC) ou du trouble de stress post-traumatique (TSPT) dans 108 études, était élevée (d = 1,58) (Norton & Price, 2007). Toutefois, malgré leurs avantages, les traitements psychologiques existants présentent tout de même des obstacles, surtout pour les patients qui ont des troubles concomitants.
Tout d’abord, plusieurs des protocoles existants ne visent qu’un seul trouble anxieux (protocoles spécifiques). Néanmoins, plus de la moitié des patients ont plus d’un trouble anxieux (Kessler et al., 2005a). Ainsi, l’utilisation d’un protocole spécifique, ne visant qu’un seul trouble anxieux, peut complexifier la planification et allonger le délai du traitement chez une personne présentant des troubles anxieux multiples, si plusieurs protocoles sont administrés de manière consécutive (Barrera, Smith, & Norton, 2014). L’utilisation de plusieurs protocoles distincts peut aussi entrainer des coûts importants pour les cliniciens en matière de perfectionnement (formation, supervision, etc.) afin d’en être suffisamment familiers et de les intégrer à leur pratique aussi fidèlement que possible (Gros, Allan, & Szafranski, 2016). Considérant ces facteurs, il est raisonnable de croire que l’accessibilité aux soins soit indirectement réduite par ces obstacles.
Au Québec, les délais d’attente pour recevoir des services publics en santé mentale varient de plusieurs semaines à plusieurs mois, ce qui souvent, ne permet pas un accès en temps opportun (Salois, 2012). Même lorsqu’ils reçoivent des services, les patients n’obtiennent pas toujours des soins adéquats, qui correspondent aux recommandations des lignes directrices (Roberge, Fournier, Duhoux,
Nguyen, & Smolders, 2011; Wang et al., 2005). Dans une vaste étude réalisée aux États-Unis, il a été estimé que seulement 34 % (secteur médical général) à 51 % (secteur spécialisé en santé mentale) des patients, ayant eu un trouble anxieux dans la dernière année, recevraient un traitement minimalement adéquat au cours de la même période (2 mois ou plus d’une médication adéquate ou, au moins, huit visites de 30 minutes ou plus avec un professionnel de la santé) (Wang et al., 2005). Dans une étude similaire réalisée au Québec, il a été estimé qu’entre 37 % et 80 % des patients ayant consulté un professionnel de la santé auraient reçu un traitement minimalement adéquat pour l’anxiété (médication adéquate avec au moins quatre rencontres de suivi dans la dernière année ou au moins sept rencontres avec un professionnel de la santé mentale) (Roberge et al., 2011). Toutefois, parmi tous les patients interrogés dans cette étude, seulement 37 % d’entre eux avait eu une consultation avec un professionnel (Roberge et al., 2011). Dans une étude réalisée aux États-Unis, c’est environ 41 % des participants qui n’auraient reçu auncun traitement pour l’anxiété (Kroenke et al., 2007). Ces résultats soulèvent donc un questionnement quant à la recherche ou l’obtention de soins chez ces patients. Selon une étude réalisée au Québec, les patients rapportent les délais d’attente, les coûts liés au traitement et l’absence de couverture d’assurance comme étant les principaux obstacles à la demande ou l’obtention de services (Chartier-Otis, Perreault, & Belanger, 2010).
En résumé, les protocoles de traitement spécifiques peuvent présenter des obstacles pour les patients présentant des troubles anxieux multiples et pour leurs thérapeutes. La complexité de cette situation peut, indirectement, nuire à l’accessibilité aux traitements pour ces patients. En ce sens, il a été démontré que plusieurs patients ayant un trouble anxieux ne consultent pas ou ne reçoivent pas de traitement à cet effet (Kroenke et al., 2007; Roberge et al., 2011). Lorsqu’ils sont traités, les traitements obtenus ne correspondent pas toujours aux recommandations des lignes directrices sur le traitement de l’anxiété (Roberge et al., 2011; Wang et al., 2005). Cette situation soulève donc un questionnement quant à la transportabilité des protocoles de traitement, testés en milieu de recherche, vers la pratique clinique.
En recherche, bien qu’utiles et nécessaires, les études randomisées contrôlées mettent l’accent sur la validité interne (sélection plus stricte des échantillons, suivi étroit des évaluations et des traitements, disponibilité et utilisation importantes de ressources, etc.) au profit de la validité externe. Elles utilisent donc des standards stricts afin de minimiser les variables confondantes. Toutefois, la présence de
critères d’inclusion et d’exclusion plus strictes peut mener à des échantillons soigneusement sélectionnés, moins représentatifs de la réalité clinique (Westen & Morrison, 2001; Zarin, Young, & West, 2005). Par exemple, la présence d’un trouble concomitant serait un critère d’exclusion régulièrement utilisé dans ces recherches et celui-ci pourrait exclure plusieurs patients ayant un trouble anxieux, puisque la fréquence de troubles concomitants est élevée dans cette population (Goldstein-Piekarski, Williams, & Humphreys, 2016). Ainsi, la validité externe de ces études en est potentiellement réduite (Goldstein-Piekarski et al., 2016). Une étude peut donc être hautement valide sans être nécessairement applicable à l’extérieur du contexte où elle a été conduite, à cause des caractéristiques différentes entre le contexte de l’étude et le contexte clinique (Zwarenstein et al., 2008). Des études plus représentatives du contexte clinique sont donc nécessaires, en complément aux études randomisées contrôlées (Chambless & Hollon, 1998; Chambless & Ollendick, 2001; Seligman, 1995), afin de documenter la transportabilité des protocoles de traitements vers les milieux cliniques.
Traitements transdiagnostiques
C’est en considérant ces barrières, comme la concomitance élevée entre les troubles anxieux (Kessler, Chiu, Demler, Merikangas, & Walters, 2005b), que des chercheurs ont développé des traitements psychologiques transdiagnostiques. Contrairement aux protocoles spécifiques, qui mettent l’accent sur les aspects distinctifs entre les troubles anxieux, les protocoles transdiagnostiques mettent l’accent sur leurs aspects communs sous-jacents (Barlow, Allen, & Choate, 2004; Norton & Barrera, 2012). Ces derniers incluent, notamment, une peur exagérée qu’un évènement négatif ne survienne ou des conséquences d’un tel évènement, de l’hypervigilance, des comportements d’évitement ou des comportements sécurisants (Norton, 2012) (pour des explications complètes sur la conceptualisation des traitements transdiagnostiques, voir Barrera, Smith, & Norton, 2014. De plus, bien que les protocoles spécifiques soient distincts les uns des autres, leurs composantes partagent tout de même de nombreuses similitudes, fondamentales à la TCC (ex. : psychoéducation, restructuration cognitive et exposition graduée) (Norton & Philipp, 2008; Norton & Price, 2007). Les protocoles transdiagnostiques sont donc, eux aussi, basés sur les modèles cognitifs et comportementaux fondamentaux de l’anxiété (p. ex. : psychoéducation, exposition graduée et restructuration cognitive) (Norton & Hope, 2005). Ainsi, par la possibilité d’utiliser un protocole unique pour des troubles anxieux hétérogènes, les traitements transdiagnostiques ont le potentiel de faciliter l’utilisation des traitements basés sur les données probantes en milieux cliniques (Barlow et al., 2004; McHugh, Murray, & Barlow,
2009; Wilamowska et al., 2010). En effet, ils ont le potentiel d’offrir un meilleur rapport coût-efficacité comparativement aux TCC spécifiques (TCC-S), en permettant le traitement de symptômes anxieux variés avec un seul protocole (McHugh et al., 2009), en réduisant les coûts liés à la formation des cliniciens (Gros et al., 2016), en permettant une utilisation plus efficace des ressources (Hollon et al., 2002) et en simplifiant la planification des traitements (McHugh & Barlow, 2012; Paulus, Hayes-Skelton, & Norton, 2015; Titov, Dear, Johnston, & Terides, 2012).
Bien que la littérature sur la TCC transdiagnostique (TCC-T) soit relativement récente, l’intérêt pour celle-ci est grandissant et les appuis s’accumulent rapidement. Jusqu’à maintenant, les interventions TCC-T ont été évaluées en formats de groupe, individuel, informatisé et en ligne. En 2008, Norton et Philipp ont obtenu une taille d’effet non-contrôlée (pré-post) élevée (d = 1,29) pour les TCC-T en formats de groupe ou individuel, administrées en personne (Norton & Philipp, 2008). En 2015, Newby et ses collaborateurs ont réalisé une méta-analyse, incluant des TCC-T administrées sous formats individuel, de groupe, informatisé et en ligne. Dans l’ensemble, tous ces formats de TCC-T ont démontré des tailles d’effet intragroupe (pré-post) modérées à élevées pour les symptômes anxieux (n = 50, g = 0,86) (Newby, McKinnon, Kuyken, Gilbody, & Dalgleish, 2015) et dépressifs (n = 41, g = 0,91) (Newby et al., 2015) ainsi que pour la qualité de vie (n = 29, g = 0,69) (Newby et al., 2015). Les gains du traitement ont été maintenus jusqu’à 6 mois après la fin du traitement, tant pour l’anxiété (Newby et al., 2015; Norton & Philipp, 2008) que la dépression et la qualité de vie (Newby et al., 2015). Selon des méta-analyses de 2015 et 2017, les effets de la TCC-T sont au moins équivalents à ceux des TCC-S (Newby et al., 2015; Pearl & Norton, 2017), déjà bien reconnus dans la littérature. Les patients ayant un trouble dépressif, concomitant à un trouble anxieux, pourraient même bénéficier davantage des TCC-T comparativement aux TCC-S (Newby et al., 2015).
La présence de troubles concomitants n’aurait pas d’impact sur l’efficacité du traitement, peu importe leur nombre ou leur sévérité (Ellard, Fairholme, Boisseau, Farchione, & Barlow, 2010; Farchione et al., 2012; Norton et al., 2013). Au contraire, la TCC-T entrainerait une amélioration, voire même le rétablissement, des troubles anxieux et de l’humeur concomitants (Guimond, Provencher, & Bélair, 2013; Norton & Philipp, 2008; Reinholt & Krogh, 2014). Plus récemment, une méta-analyse de Pearl et Norton (2017) indiquait qu’un nombre plus élevé de troubles concomitants est associé à de plus
grandes tailles d’effet des traitements sur l’anxiété (Pearl & Norton, 2017), soulevant ainsi la possibilité que ces traitements soient plus efficaces chez une population clinique plus sévère.
Qu’il soit principal ou concomitant, le type de trouble anxieux n’aurait pas, non plus, d’impact sur l’efficacité du traitement (Ellard et al., 2010; Farchione et al., 2012; Norton, 2008; Schmidt et al., 2012). De même, les études existantes sur le TOC et le TSPT, ne soulèvent pas d’impact de ces diagnostics sur l’efficacité du traitement jusqu’à maintenant (Ellard et al., 2010; Farchione et al., 2012; Norton, 2008). Toutefois, ces résultats doivent être interprétés avec prudence considérant la faible représentation de ces troubles dans les échantillons, comparativement au TAG, au trouble d’anxiété sociale, au trouble panique et à l’agoraphobie (Ellard et al., 2010; Farchione et al., 2012; Norton, 2008).
Jusqu’à maintenant, il n’y a pas d’évidence claire d’une différence entre l’efficacité des TCC-T selon les formats (individuel, de groupe ou internet/informatisé) (Newby et al., 2015; Pearl & Norton, 2017). Toutefois, à efficacités similaires, le format de groupe a l’avantage d’offrir un rapport coût-efficacité amélioré, comparativement au le format individuel (rapport patient-thérapeute amélioré). Selon une étude de Chamberlain et Norton (2013), la composition diagnostique des groupes (hétérogénéité des diagnostics) n’a pas d’effet sur l’efficacité des TCC-T, suggérant que l’expérience de traitement n’est pas compromise pour un individu isolé, au plan diagnostic, dans un groupe transdiagnostique (Chamberlain & Norton, 2013). Parmi plusieurs facteurs intragroupes évalués (genre, ethnie/race, cohésion de groupe, âge, sévérité du trouble, expérience du thérapeute, taille du groupe et hétérogénéité diagnostique), seules la cohésion de groupe et une grande hétérogénéité ethnique auraient un impact sur l’efficacité du traitement (Chamberlain & Norton, 2013).
Protocoles transdiagnostiques
Parmi les protocoles TCC-T existants, ceux de Norton (Norton, 2012) et de Barlow (Barlow, Farchione, & Fairholme, 2011) se distinguent dans la littérature, par la qualité et la quantité des études de validation à cet effet. La TCC-T de groupe de Norton se base sur des composantes fondamentales de la TCC et vise le traitement des troubles anxieux. Ce protocole est composé de 12 rencontres hebdomadaires de groupe (6 à 8 patients) d’une durée de deux heures chacune, animées par deux co-thérapeutes. Les groupes sont habituellement composés de six à huit participants avec un trouble anxieux (TAG, trouble d’anxiété sociale, trouble panique, agoraphobie, phobie spécifique), un TOC ou
un TSPT principal, et des troubles concomitants (troubles anxieux, de l’humeur, TOC, TSPT). Selon la méta-analyse de Newby (2015), les tailles d’effet intragroupe (pré-post) obtenues pour l’anxiété se situent entre g = 1,04 et g = 1,51 (Newby et al., 2015). Pour la dépression, la taille d’effet intragroupe (pré-post) est estimée à g = 3.52 (Newby et al., 2015). La taille d’effet obtenue pour les troubles anxieux (d = 1,14) serait comparable aux tailles d’effets moyennes des TCC-S (d = 1,58) (Norton & Barrera, 2012). Le taux d’abandon obtenu dans l’étude de Newby (2015), soit de 30 % (Newby et al., 2015), serait aussi comparable aux études de TCC-S de groupe (McEvoy & Nathan, 2007; Sharp, Power, & Swanson, 2004).
Le Protocole Unifié de Barlow (Barlow et al., 2011) est une TCC-T individuelle développée pour les troubles anxieux et les troubles de l’humeur. L’objectif de ce traitement est d’améliorer la conscience émotionnelle et les stratégies de régulation émotionnelle des patients. Cet objectif a été établi dans le but de faciliter la flexibilité cognitive et émotionnelle ainsi que de réduire les comportements inadapté ou d’évitement, motivés par les émotions. Ce traitement propose 12 à 18 rencontres individuelles hebdomadaires d’une durée de 60 minutes (Barlow et al., 2011). Comparativement à un groupe contrôle de type « liste d’attente », le protocole est efficace pour les symptômes anxieux (g = 1,39) et dépressifs (g = 1,11) ainsi que le fonctionnement général (g = 1,09) (Farchione et al., 2012). Il serait équivalent aux TCC-S tout en ayant un taux d’abandon plus faible que celles-ci (Barlow et al., 2017). Le Protocole Unifié de Barlow a récemment été expérimenté en format de groupe (Bullis et al., 2015; de Ornelas Maia, Nardi, & Cardoso, 2015; Laposa, Mancuso, Abraham, & Loli-Dano, 2017). Les protocoles de groupe de ces études proposent 12 ou 14 rencontres hebdomadaires de groupe (5 à 10 patients) de 120 minutes. Les résultats préliminaires suggèrent des effets positifs sur l’anxiété et la dépression (Bullis et al., 2015; de Ornelas Maia, Nardi, & Cardoso, 2015; Laposa, Mancuso, Abraham, & Loli-Dano, 2017).
Troubles anxieux concomitants au trouble bipolaire
La complexité liée aux nombreux protocoles existants et spécifiques est aussi un obstacle important dans le cadre du traitement de l’anxiété concomitante à d’autres troubles comme les troubles de l’humeur, en particulier le trouble bipolaire. Au Canada, le trouble bipolaire survient chez environ 2 % de la population (Merikangas et al., 2007). Ce trouble de santé mentale chronique est caractérisé par des épisodes récurrents de manie, ou d’hypomanie, et de dépression (American Psychiatric
Association, 2013). Même lorsque les épisodes thymiques sont considérés comme étant rétablis, les patients atteints du trouble bipolaire continuent de présenter des symptômes sous-cliniques qui altèrent significativement leur fonctionnement (Fagiolini et al., 2005; Judd et al., 2005). Le risque suicidaire est très élevé chez ses patients (Hawke, Provencher, Parikh, & Zagorski, 2013; Judd & Akiskal, 2003; Nock et al., 2009), soit environ 10 à 30 fois plus élevé que la population générale. (Crump, Sundquist, Winkleby, & Sundquist, 2013; Pompili et al., 2013). C’est malheureusement le trouble de santé mentale avec le plus haut taux de tentatives de suicide (Nock et al., 2009). Le risque de présenter des problèmes de dépendance est aussi plus élevé chez ces patients (Sala et al., 2012). Même lorsqu’ils sont en rémission (euthymiques), les patients atteints du trouble bipolaire présentent une qualité de vie réduite (ex. : bien-être psychologique/émotionnel, physique, social, environnemental ou spirituel) par rapport à la population générale (Pascual-Sánchez, Jenaro, & Montes-Rodríguez, 2019), ainsi que des difficultés de fonctionnement quotidien plus élevées (ex. : emploi, vie familiale, vie sociale, etc.) (Judd et al., 2005; Sánchez-Moreno et al., 2009). Des difficultés importantes liées à l’emploi sont présentes pour une proportion considérable de ces patients (Judd et al., 2008). Par exemple, c’est environ 30 % à 47 % des patients atteints du trouble bipolaire qui sont sans emploi (Depp et al., 2012; Huxley & Baldessarini, 2007). Ce taux est largement supérieur à ce qui est observé dans la population générale (ex. : 4 % aux États-Unis et 7 % au Canada en 2017) (Central Intelligence Agency, 2020). Finalement, l’utilisation importante des services de santé (hospitalisation, médication, soins en santé mentale), les difficultés d’emploi et le taux élevé de comportements suicidaires chez ces patients entrainent des coûts importants pour la société (Das Gupta & Guest, 2002; Parker, McCraw, Hadzi-Pavlovic, & Fletcher, 2013; Stensland, Jacobson, & Nyhuis, 2007).
Le taux de concomitance des troubles anxieux avec le trouble bipolaire est très élevé, estimé entre 63 % à 75 % (Merikangas et al., 2007; Merikangas et al., 2011). La présence d’un trouble anxieux concomitant dans le cadre du trouble bipolaire est associée à un plus grand nombre d’épisodes thymiques (dépression ou manie), à un risque plus élevé d’être sans emploi, à un risque plus élevé d’abus de substance (Sala et al., 2012), à une plus grande atteinte au fonctionnement quotidien et à une diminution de la qualité de vie (Kauer-Sant’Anna et al., 2007). La présence d’un trouble anxieux est aussi associée à un risque suicidaire plus élevé (idées suicidaires et tentatives de suicide) (Sala et al., 2012). Considérant que le risque suicidaire est déjà très élevé pour le trouble bipolaire seul (Crump
et al., 2013; Pompili et al., 2013), la présence de troubles anxieux concomitants représente un risque accru pour ces patients.
Les traitements pharmacologiques sont essentiels au traitement du trouble bipolaire (Yatham et al., 2018). Les stabilisateurs de l’humeur, les anticonvulsivants et les antipsychotiques sont les classes de médication recommandées pour la gestion à long terme de ce trouble (National Institute of Health and Care Excellence, 2014; Yatham et al., 2018). Toutefois, lorsque des symptômes anxieux sont présents, le traitement pharmacologique comporte des obstacles significatifs. En effet, les principaux traitements recommandés pour l’anxiété peuvent être contre-indiqués dans le cadre du trouble bipolaire (Yatham et al., 2018). Par exemple, les antidépresseurs sont associés à un risque plus élevé d’entrainer un épisode de manie chez les patients ayant un trouble bipolaire (Yatham et al., 2018). Puis, comme le trouble d’abus de substance est très prévalent chez les patients atteints du trouble bipolaire (environ 42 % de prévalence) (Merikangas et al., 2007), les benzodiazépines doivent être utilisées avec prudence, dû au risque de dépendance associé (Yatham et al., 2018). Ces obstacles peuvent donc mener à l’ajustement ou l’ajout de médication, entrainant une possible augmentation des effets secondaires non désirables qui, en retour, est un facteur de non-adhérence à la médication dans cette population (Leclerc, Mansur, & Brietzke, 2013). Ainsi, le traitement de l’anxiété concomitante au trouble bipolaire n’est pas sans obstacle, ni sans risque.
En ce qui a trait aux psychothérapies, la grande hétérogénéité des combinaisons possibles entre le trouble bipolaire et les divers troubles anxieux entraine une complexité importante, tant pour la recherche que la pratique clinique. En effet, cet amalgame de possibilités nécessite une quantité de ressources importantes pour l’administration de psychothérapies (protocoles spécifiques multiples, expertise variée des cliniciens, disponibilité et planification des traitements, etc.). Par conséquent, les études de traitement psychologiques pour l’anxiété chez ces patients sont rares, présentent de petits échantillons, et visent des troubles anxieux spécifiques (Provencher, Guimond, & Hawke, 2012). Le récent développement des TCC-T offre donc un choix alternatif prometteur qui simplifierait la réalisation d’études de traitement de l’anxiété chez les patients ayant un trouble bipolaire. En effet, la flexibilité et l’éventail des troubles anxieux couverts par un protocole unique pourraient permettre une utilisation plus optimale des ressources dans le traitement de l’anxiété chez cette population.
Certains chercheurs se sont intéressés à l’efficacité des protocoles transdiagnostiques dans le traitement des troubles anxieux chez les patients avec un trouble bipolaire. Le Protocole Unifié de Barlow (Barlow et al., 2011) a été testé auprès de patients ayant un trouble anxieux concomitant au trouble bipolaire (Ellard et al., 2017; Ellard, Deckersbach, Sylvia, Nierenberg, & Barlow, 2012). Une première étude pilote (n = 3) suggérait une amélioration des symptômes anxieux et dépressifs pour deux des trois participants (Ellard et al., 2012). Récemment, Ellard et ses collaborateurs (2017) ont conduit une étude randomisée contrôlée (n = 29) et ont obtenu des résultats favorables, comparativement au traitement usuel, sur des mesures d’anxiété (évaluation par le clinicien) et de dépression (auto-évaluation et évaluation par le clinicien) (Ellard et al., 2017). Jones et ses collègues (Jones et al., 2018) ont, pour leur part, conduit une étude portant sur le traitement simultané du trouble bipolaire et des troubles anxieux. Contrairement aux protocoles décrits précédemment, celui-ci vise non seulement l’amélioration des symptômes anxieux et dépressifs, mais vise aussi les symptômes et les impacts fonctionnels spécifiques au trouble bipolaire (ex. : adhésion à la médication, auto-évaluation de l’humeur, régularisation des routines, amélioration des techniques de résolution de problèmes, etc.) (Jones et al., 2018). Le protocole de traitement de Jones a démontré des résultats significatifs sur l’anxiété autorapportée. Toutefois, aucun changement significatif n’a été observé pour l’anxiété et la dépression évaluées par le clinicien, ni pour la qualité de vie autorapportée (Jones et al., 2018). Ainsi, les études existantes sur le traitement des troubles anxieux concomitants au trouble bipolaire demeurent peu nombreuses, sont hétérogènes, et suggèrent des résultats partagés quant à l’efficacité de tels traitements dans cette population. La poursuite de la recherche est donc nécessaire afin documenter plus amplement l’efficacité et la faisabilité des protocoles de TCC-T auprès de cette population.
Résumé de la problématique et rationnel de la thèse
Il est estimé que plus de la moitié des patients ayant un trouble anxieux atteint aussi les critères d’un ou plusieurs autres troubles anxieux (Kessler et al., 2005a). Bien que les traitements pharmacologiques et psychologiques existants présentent de nombreux bienfaits (Katzman et al., 2014), ils ne répondent pas toujours adéquatement aux besoins cliniques. Par exemple, les traitements pharmacologiques les plus recommandés présentent des effets secondaires indésirables (Swinson et al., 2006) et un risque de réapparition des symptômes si le traitement est arrêté (Batelaan et al., 2017). Considérant l’efficacité similaire des psychothérapies et de la pharmacothérapie (Bandelow et al., 2007;
Roshanaei-Moghaddam et al., 2011), la psychothérapie présente potentiellement certains avantages fonctionnels tels que des taux d’abandon plus faibles (Swift et al., 2017), un meilleur rapport coût-efficacité (Ophuis et al., 2017) et, possiblement, un maintien des gains à plus long terme après la fin du traitement (Fansi et al., 2015; Haug et al., 2003; Liebowitz et al., 1999). Toutefois, les psychothérapies qui visent un trouble anxieux unique (psychothérapies spéficiques) s’adaptent plus difficilement aux patients ayant des troubles anxieux multiples (Barrera et al., 2014). Le manque d’accès aux traitements basés sur les données probantes est un enjeu soulevé dans la littérature (Roberge et al., 2011; Wang et al., 2005) et la complexité des protocoles spécifiques dans le cadre de troubles anxieux multiples pourrait, indirectement, nuire à cette situation.
C’est en considérant ces barrières que les traitements psychologiques transdiagnostiques ont été développés. Contrairement aux protocoles spécifiques, qui mettent l’accent sur les aspects distinctifs entre les troubles, les protocoles transdiagnostiques mettent l’accent sur leurs aspects communs (processus psychologiques, comportementaux, émotionnels et interpersonnels inadaptés) (Barlow et al., 2004; Norton & Barrera, 2012). Bien que la littérature sur la TCC-T soit relativement récente, l’intérêt pour celle-ci est grandissant et les appuis s’accumulent rapidement. Jusqu’à présent, les études ont démontré que les effets de la TCC-T sont au moins équivalents à ceux des TCC-S (Newby et al., 2015; Pearl & Norton, 2017), déjà bien reconnues dans la littérature. À efficacités similaires, les TCC-T peuvent offrir certains avantages tels qu’un meilleur rapport coût-efficacité, en réduisant les coûts liés à la formation des cliniciens (Gros et al., 2016), en permettant une utilisation plus efficace des ressources (Hollon et al., 2002) et en simplifiant la planification des traitements (appropriés pour un large éventail de problématiques) (McHugh & Barlow, 2012; Paulus et al., 2015; Titov et al., 2012). Les TCC-T sont donc prometteuses pour répondre à certains obstacles des protocoles spécifiques existants.
Cependant, la plupart des études réalisées sur les TCC-T sont de type randomisé contrôlé. Bien qu’utiles et nécessaires, ces études mettent l’accent sur la validité interne (sélection plus stricte des échantillons, suivi étroit des évaluations et des traitements, disponibilité et utilisation importantes de ressources, etc.) au profit de la validité externe. L’utilisation de critères plus stricts peut alors mener à des échantillons soigneusement sélectionnés, moins représentatifs de la réalité clinique (Westen & Morrison, 2001; Zarin et al., 2005). Outre l’efficacité des interventions, la recherche doit aussi tenir
compte des ressources utilisées (temps, budget, etc.) ainsi que des caractéristiques du milieu, des intervenants et des participants pour être utile aux cliniciens et aux patients directement (Zwarenstein et al., 2008). Le manque d’études pragmatiques pouvant directement informer la pratique clinique, constitue une problématique soulevée dans la littérature (Glasgow, Magid, Beck, Ritzwoller, & Estabrooks, 2005; Tunis, Stryer, & Clancy, 2003). C’est pourquoi de telles études sont nécessaires, en complément aux études randomisées contrôlées (Chambless & Hollon, 1998; Chambless & Ollendick, 2001; Seligman, 1995), afin de documenter la transportabilité des protocoles de traitements vers les milieux cliniques. L’évaluation de la faisabilité et de l’efficacité clinique d’une TCC-T, en milieu clinique, qui est un objectif central à la thèse, répond donc directement à cette problématique soulevée dans la littérature (Chambless & Hollon, 1998; Chambless & Ollendick, 2001; Seligman, 1995).
Le récent développement des TCC-T pourrait aussi faciliter le traitement de l’anxiété concomitante au trouble bipolaire, par la possibilité d’offrir un traitement unique à des patients présentant des difficultés hétérogènes. Chez cette population, les traitements étaient limités jusqu’à maintenant (Provencher et al., 2012) dû, en partie, à la complexité liée aux nombreux traitements spécifiques à chacun des troubles anxieux. Toutefois, le récent développement des TCC-T a le potentiel de rendre plus accessibles les traitements des troubles anxieux hétérogènes, chez cette population, par l’utilisation d’un protocole unique. Actuellement, les études à cet effet sont peu nombreuses, hétérogènes et suggèrent des résultats partagés sur l’efficacité des traitements transdiagnostiques pour l’anxiété concomitante au trouble bipolaire (Ellard et al., 2017; Ellard et al., 2012; Jones et al., 2018). L’évaluation préliminaire de l’efficacité et la faisabilité d’une TCC-T en milieu clinique, auprès de patients ayant des troubles anxieux concomitants au trouble bipolaire, qui est un autre objectif de la thèse, se veut être en continuité avec les rares études existantes sur ce sujet. Elle permet de documenter un traitement potentiel de l’anxiété concomitante au trouble bipolaire.
Objectifs de la thèse et hypothèses
L’objectif général de la thèse était d’évaluer la faisabilité et l’efficacité clinique d’une TCC-T de groupe pour le traitement des troubles anxieux hétérogènes, adaptée par les cliniciens, tel qu’appliqué dans la pratique clinique courante.
La première étude documentait cet objectif auprès d’une population présentant des troubles anxieux principaux hétérogènes et des troubles concomitants (trouble anxieux, trouble obsessionnel-compulsif, trouble de stress post-traumatique ou trouble dépressif majeur). La deuxième étude documentait l’objectif général de la thèse auprès d’une population ayant un trouble bipolaire et des troubles anxieux concomitants hétérogènes.
Dans les deux études, l’effet de l’intervention a principalement été évalué selon la sévérité auto-rapportée des symptômes anxieux suite au traitement. La sévérité des symptômes anxieux et dépressifs (hétéro-rapportée), la qualité de vie (auto-rapportée) et le niveau de fonctionnement quotidien (auto-rapporté) ont aussi été des variables d’intérêt, afin de documenter l’effet de l’intervention. La faisabilité du traitement a aussi été documentée, par l’observation et la description du taux de participation aux rencontres, du taux d’abandon, du taux de référence des participants au traitement, et des ressources nécessaires (thérapeutes, évaluateurs) à la réalisation du traitement.
Il était attendu, pour les deux études, que la TCC-T de groupe pour le traitement des troubles anxieux en milieu clinique soit associée à une amélioration significative des symptômes anxieux et dépressifs ainsi qu’une amélioration de la qualité de vie et du fonctionnement quotidien. Il était aussi attendu que les améliorations suite au traitement soient maintenues jusqu’à trois mois après la fin du traitement. Les objectifs concernant la faisabilité étaient exploratoires, il n’y a donc eu aucune hypothèse avancée.
Chapitre 1 : Thérapie cognitive-comportementale (TCC)
transdiagnostique de groupe pour les troubles anxieux :
Évaluation de la faisabilité et de l’effet du traitement en milieu
clinique.
Joanie Plamondon1, B.A. & Martin D. Provencher1,2, Ph.D.
1École de psychologie, Université Laval, 2325, rue des Bibliothèques, Québec (Québec) Canada, G1V 0A6
2 Centre de recherche de l’Institut universitaire en santé mentale de Montréal, 7331, rue Hochelaga, Montréal (Québec), H1N 3V2
Corresponding author: Martin D. Provencher, Ph.D., Université Laval, 2325, rue des Bibliothèques, Québec (Québec) Canada, G1V 0A6; Email: martin.provencher@psy.ulaval.ca; Telephone: 418-656-2131, poste 411089
1.1. Résumé
Introduction: Les thérapies cognitives comportementales transdiagnostiques (TCC-T) semblent prometteuses pour le traitement des troubles anxieux hétérogènes. Toutefois, peu d’études existent sur leur efficacité et faisabilité en milieu clinique. Objectif: Évaluer la faisabilité et l’efficacité clinique d’une TCC-T de groupe, adaptée par les cliniciens du milieu, auprès de patients ayant des troubles anxieux hétérogènes. Méthode : Étude pragmatique quasi-expérimentale avec trois temps de mesure (pré, post et suivi 3 mois). Utilisation de mesures autorapportées et hétérorapportées pour évaluer les variables principales (anxiété) et secondaires (dépression, qualité de vie, fonctionnement). Participants : 42 participants âgés de 18 ans et plus, avec au moins un trouble anxieux principal. Intervention : 8 à 10 rencontres hebdomadaires de 120 minutes d’une TCC-T de groupe, composé de 8 à 12 participants. Résultats : Parmi les 42 participants recrutés, 37 ont complété les mesures prétraitement. Des améliorations significatives ont été observées sur le plan de l’anxiété, la dépression, le fonctionnement quotidien ainsi que la qualité de vie physique et psychologique. Les gains se sont maintenus jusqu’à trois mois après la fin du traitement. Le taux d’abandon s’est avéré élevé (35 %). Conclusion : Les résultats obtenus appuient l’efficacité clinique d’un protocole de TCC-T de groupe, adapté par les cliniciens du milieu, tel qu’appliqué dans la pratique courante, auprès de patients ayant des troubles anxieux hétérogènes. Toutefois, la faisabilité n’a été que partiellement appuyée. Le taux d’abandon relativement élevé de cette étude soulève un besoin d’étudier davantage la transportabilité des TCC-T de la recherche vers la pratique.
1.2. Abstract
Introduction: The development of transdiagnostic cognitive-behavioural therapy (T-CBT) is a promising avenue for the treatment of heterogeneous anxiety disorders. However, few studies exist about their effectiveness in clinical settings. Objective: This study aimed at evaluating the feasibility and effectiveness of a group T-CBT, developed by practising clinicians, for patients with heterogeneous principal and comorbid anxiety disorders. Method: Pragmatic quasi-experimental trial with pre-, post- and three-month follow-up assessments. Clinician-rated and self-rated measures were used to assess principal (anxiety) and secondary (depression, daily functioning, quality of life) outcomes. Participants: 42 participants from an anxiety outpatient clinic of a mental health hospital in Montréal, Canada, aged 18 and older, with at least one primary anxiety disorder. Intervention: 8 to 10 weekly group T-CBT sessions of 120 minutes. Groups were composed of 8 to 12 patients. Results: Among the 42 participants recruited, 37 accepted and completed baseline measures. However, attrition was high (35%) as only 24 participants completed the treatment as intended. Nevertheless, significant improvements were observed on anxiety, depression, daily functioning as well as physical and psychological quality of life. Gains were maintained up to three months after the end of treatment. Conclusion: Findings support the effectiveness of a group T-CBT for anxiety disorders in an outpatient clinic of a mental health hospital. However, feasibility was only partially supported. The relatively high rate of attrition in this study highlights the need for further research on the transportability of group T-CBTs from research to clinical practice.
1.3. Introduction
Anxiety disorders are the most common mental disorders in the general population, with up to 30% lifetime prevalence (Kessler et al., 2005). They are associated with reduced quality of life (Barrera & Norton, 2009; Comer et al., 2011; Hansson, 2009), greater suicidal risk (Khan, Leventhal, Khan, & Brown, 2002), and they represent high costs to society due to service use and reduced worked productivity (McCrone, Dhanasiri, Patel, Knapp, & Lawton-Smith, 2008). Comorbidity is very high in patients with anxiety disorders, as up to half of these patients would also have at least one additional disorder (Kessler et al., 2005). The presence of comorbid disorders is associated with greater severity and chronicity of symptoms as well as poorer response to treatment (Klein Hofmeijer-Sevink et al., 2012). It is also associated with a greater impact on daily functioning (Klein Hofmeijer-Sevink et al., 2012), greater use of health services (Mackenzie, Reynolds, Cairney, Streiner, & Sareen, 2012), and higher treatment cost (McLaughlin, Geissler, & Wan, 2003), compared to patients with only one anxiety disorder.
Even if pharmacotherapy and psychotherapy are both well validated and effective for anxiety disorders (Katzman et al., 2014), they also demonstrate some drawbacks. Pharmacological treatments have undesirable side effects (Swinson et al., 2006), and symptoms may come back if treatment is interrupted (Batelaan et al., 2017). Considering the similar efficacy of pharmacotherapy and psychotherapy for anxiety disorders (Bandelow, Seidler-Brandler, Becker, Wedekind, & Ruther, 2007; Roshanaei-Moghaddam et al., 2011), psychotherapy could have some functional benefits over pharmacotherapy. For example, studies have shown lower dropout rates (Swift, Greenberg, Tompkins, & Parkin, 2017), higher cost effectiveness (Ophuis et al., 2017) and, possibly, longer maintenance of gains after the end of the treatment (Fansi, Jehanno, Lapalme, Drapeau, & Bouchard, 2015; Haug et al., 2003; Liebowitz et al., 1999). On the other hand, most existing and validated psychotherapy protocols target a unique anxiety disorder (specific protocols), which is less adapted to patients with multiple anxiety disorders (Barrera, Smith, & Norton, 2014). Considering the high frequency of multiple anxiety disorders in any given patient (Kessler et al., 2005), existing treatments, specific to each anxiety disorder, may be less suitable to clinical needs. The use of specific-diagnosis protocols for patients with multiple anxiety disorders may increase treatment complexity (treatment planning) and duration, when multiple protocols are consecutively administered (Barrera et al., 2014). The burden of training, required for therapists to be sufficiently familiar with various diagnosis-specific protocols, would also
generate significant expenses (Gros, Allan, & Szafranski, 2016). The lack of access to evidence-based treatments is an issue being continuously discussed in the literature (Roberge, Fournier, Duhoux, Nguyen, & Smolders, 2011; Wang et al., 2005). The complexity of specific-diagnosis protocols, when used for patients with multiple anxiety disorders, may indirectly reduce access to treatment. Therefore, in order to improve accessibility to treatment, the development of more user-friendly interventions, which also address comorbid disorders, is suggested (Hollon et al., 2002).
In this context, transdiagnostic protocols have been developed, specifically to treat heterogeneous disorders and facilitate access to evidence-based treatments (Barlow, Allen, & Choate, 2004; McHugh, Murray, & Barlow, 2009; Wilamowska et al., 2010). Diagnosis-specific protocols, specific to a unique disorder, emphasize on distinctive aspects of anxiety disorders while sharing fundamental characteristics of cognitive-behavioural therapy (CBT) between them (e.g., psychoeducation, cognitive restructuring, prolonged exposure, etc.) (Norton & Philipp, 2008; Norton & Price, 2007). In opposition, transdiagnostic treatments, intended to treat heterogeneous anxiety disorders in a single protocol (McHugh et al., 2009), emphasize on common aspects of anxiety disorders, while being based on fundamental cognitive and behavioural models of anxiety (Norton & Hope, 2005), shared by diagnosis-specific protocols. Common aspects of anxiety disorders include hypervigilance, safety behaviours, avoidance behaviours, and excessive, catastrophic, or unreasonable beliefs about a negative event occurring or the consequences of such an event (Norton, 2012). Since they are intended to treat heterogeneous anxiety disorders in a single protocol, transdiagnostic protocols have the potential to enhance cost-effectiveness of treatment, compared to diagnosis-specific protocols (McHugh et al., 2009). They could reduce therapists’ training burden (Gros et al., 2016), allow for a more efficient use of resources (Hollon et al., 2002), and simplify treatment planning (McHugh & Barlow, 2012; Paulus, Hayes-Skelton, & Norton, 2015; Titov, Dear, Johnston, & Terides, 2012).
Although the scientific literature on transdiagnostic CBT (T-CBT) is relatively recent, support is growing quickly. Newby and colleagues (2015) found a large pre- to post-treatment effect size for T-CBT on anxiety symptoms g = 0.86, and also found moderate to large effect sizes on depression symptoms g = 0.91, and quality of life g = 0.69 (Newby, McKinnon, Kuyken, Gilbody, & Dalgleish, 2015). Gains on anxiety and depression appears to be maintained up to 6 months after the end of the treatment (Newby et al., 2015). According to other studies in the literature, effect of T-CBT does not seem to be moderated
by type of principal or comorbid anxiety disorders (Ellard, Fairholme, Boisseau, Farchione, & Barlow, 2010; Farchione et al., 2012; Norton, 2008; Schmidt et al., 2012).
Despite quickly growing evidence supporting T-CBTs, the lack of knowledge about their effectiveness in routine clinical practice hinders the efforts being made to treat anxiety disorders effectively. Randomized-controlled trials (RCT) are useful to determine efficacy of newly developed treatments, as their internal validity is high, in order to limit confounding variables. However, the use of strict selection criteria, may lead to highly selected samples, less representative of routine clinical practice (Westen & Morrison, 2001; Zarin, Young, & West, 2005). Therefore, effectiveness studies, reflecting daily clinical practice as truthfully as possible, are needed to complement existing RCTs (Chambless & Hollon, 1998; Chambless & Ollendick, 2001; Seligman, 1995).
1.4. Objectives and Hypotheses
The first objective of this study was to assess the effectiveness of a group T-CBT, developed by practicing clinicians and delivered in routine clinical practice, among patients with heterogeneous principal anxiety disorders (panic disorder, agoraphobia, generalized anxiety disorder (GAD), social anxiety disorder (SAD) and specific phobia) with or without comorbid anxiety, mood (major depressive disorder, dysthymia, and bipolar disorder), or related disorders (obsessive-compulsive disorder (OCD), post-traumatic stress disorder (PTSD)). This objective was consistent with the need, as stated in the literature, for effectiveness studies to complement existing RCTs, in order to better inform routine clinical practice (Chambless & Hollon, 1998; Chambless & Ollendick, 2001; Seligman, 1995). Based on existing research on T-CBTs (Newby et al., 2015) and effectiveness of T-CBTs for anxiety disorders (Hans & Hiller, 2013), our main hypothesis was that the treatment would lead to a significant improvement of anxiety severity. Self-report anxiety severity and observer-rated severity of principal and comorbid anxiety disorders were all expected to improve after treatment. Secondary outcomes (self-report quality of life and daily functioning) were also expected to improve after treatment. It was expected that treatment gains would be maintained at three-month follow-up.
A second objective of the study was to describe the feasibility of conducting group T-CBT for heterogeneous anxiety disorders, as delivered as a regular service of an outpatient clinic. Feasibility was assessed descriptively in terms of recruitment into the trial, retention of participants in treatment,
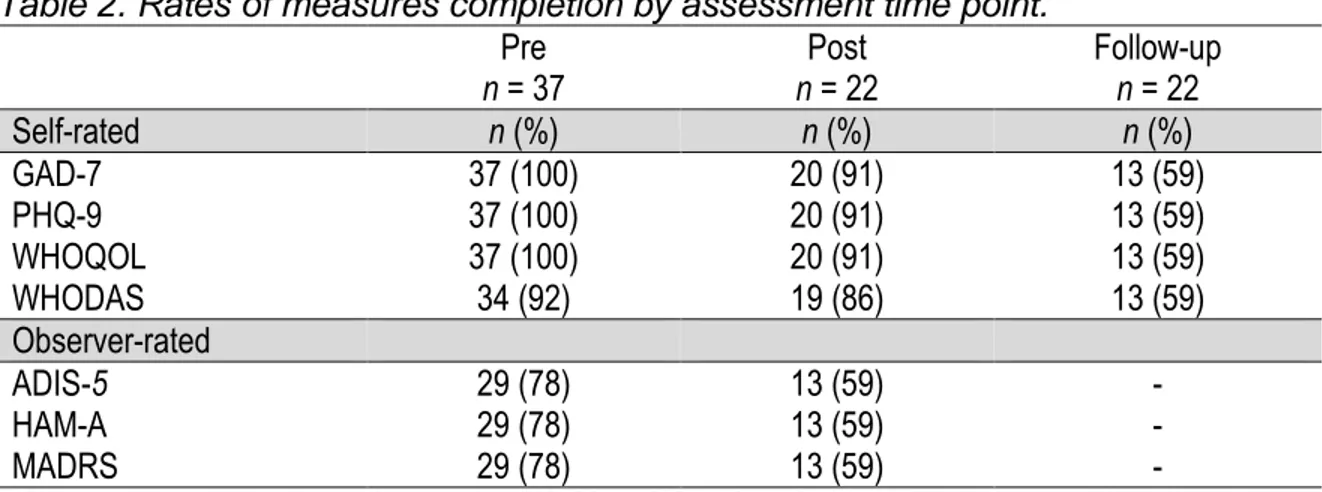
therapy attendance, and treatment fidelity. Needed resources (therapists and assessors) were also described qualitatively. Rate of measures completion were assessed in order to inform future research.
1.5. Method
Study design
This study was a nonrandomized pragmatic trial evaluating the feasibility and effectiveness of a group T-CBT for anxiety disorders in an outpatient clinic of a mental health hospital. A pragmatic design was chosen since it offers an increased external validity (Zwarenstein et al., 2008). According to the CONSORT Statement, pragmatic trials mainly assess if interventions work when used in regular practice (regular settings with no or very few control over the environment, the participants or the providers; interventions that are applied flexibly, according to the patient’s needs, as in regular practice; results that can directly and immediately inform practitioners’ and patients’ decisions in daily practice) (Zwarenstein et al., 2008). Therefore, patients may be heterogeneous (severity of diagnoses with or without psychiatric or somatic comorbidities), therapists are not specifically trained for research purposes, and the intervention is applied flexibly, as in daily routine. The increased external validity is expected to reflect more accurately the effects of evidence-based psychotherapies in daily practice and is meant to complement results from RCTs.
Participants
Inclusion criteria were the following: a) having a primary anxiety disorder, meeting criteria of the Diagnostic and Statistical Manual of Mental Disorders (5th edition) (DSM-5) (American Psychiatric Association, 2013) (panic disorder, agoraphobia, SAD, GAD, specific phobia); b) being 18 years old or older; c) being willing and able to give an informed consent; and d) being able to understand and to speak French. In order to maximize the generalization of the results and to reflect the context of public health clinical settings, exclusion criteria were minimal and included: a) having serious suicide ideation with intent requiring immediate intervention or b) having a substance use disorder requiring care or any other characteristic that could interfere with group cohesion, as assessed by the clinician. Medication was allowed, as it was part of the treatment as usual.