HAL Id: dumas-01886067
https://dumas.ccsd.cnrs.fr/dumas-01886067
Submitted on 2 Oct 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Distributed under a Creative Commons Attribution - NonCommercial - NoDerivatives| 4.0 International License
Comparaison d’efficacité entre une orthèse de port
différé (orthèse de laboratoire) réalisée sur mesure et
une orthèse universelle de port immédiat, adaptée sur
mesure, dans le traitement du syndrome d’apnées
obstructives du sommeil (Volume 1)
Justine Flatot
To cite this version:
Justine Flatot. Comparaison d’efficacité entre une orthèse de port différé (orthèse de laboratoire) réalisée sur mesure et une orthèse universelle de port immédiat, adaptée sur mesure, dans le traitement du syndrome d’apnées obstructives du sommeil (Volume 1). Sciences du Vivant [q-bio]. 2018. �dumas-01886067�
AVERTISSEMENT
Cette thèse d’exercice est le fruit d’un travail approuvé par le jury de soutenance
et réalisé dans le but d’obtenir le diplôme d’État de docteur en chirurgie
dentaire. Ce document est mis à disposition de l’ensemble de la communauté
universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation
de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite encourt toute
poursuite pénale.
Code de la Propriété Intellectuelle. Articles L 122.4
UNIVERSITÉ PARIS DESCARTES
FACULTÉ DE CHIRURGIE DENTAIRE
Année 2018 N° 026
THÈSE
POUR LE DIPLÔME D’ÉTAT DE DOCTEUR EN CHIRURGIE DENTAIRE Présentée et soutenue publiquement le : 10 avril 2018
Par
Justine FLATOT
Comparaison d’efficacité entre une orthèse de port différé (orthèse
de laboratoire) réalisée sur mesure et une orthèse universelle de
port immédiat, adaptée sur mesure, dans le traitement du
syndrome d’apnées obstructives du sommeil (Volume 1)
Dirigée par M. le Professeur Laurent Pierrisnard
JURY
M. le Professeur Laurent Pierrisnard Président
M. le Docteur Éric Bonte Assesseur
M. le Docteur Charles-Daniel Arreto Assesseur
M. le Docteur Adrian Brun Assesseur
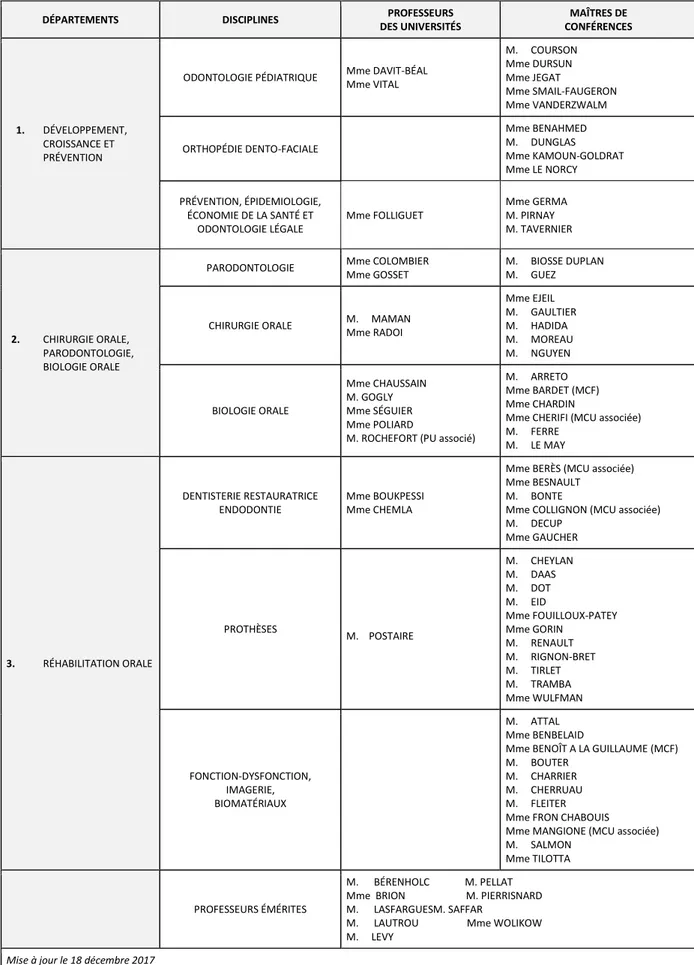
Tableau des enseignants de la Faculté
DÉPARTEMENTS DISCIPLINES PROFESSEURS DES UNIVERSITÉS MAÎTRES DE CONFÉRENCES 1. DÉVELOPPEMENT, CROISSANCE ET PRÉVENTION
ODONTOLOGIE PÉDIATRIQUE Mme DAVIT-BÉAL Mme VITAL M. COURSON Mme DURSUN Mme JEGAT Mme SMAIL-FAUGERON Mme VANDERZWALM ORTHOPÉDIE DENTO-FACIALE Mme BENAHMED M. DUNGLAS Mme KAMOUN-GOLDRAT Mme LE NORCY PRÉVENTION, ÉPIDEMIOLOGIE, ÉCONOMIE DE LA SANTÉ ET ODONTOLOGIE LÉGALE Mme FOLLIGUET Mme GERMA M. PIRNAY M. TAVERNIER 2. CHIRURGIE ORALE, PARODONTOLOGIE, BIOLOGIE ORALE
PARODONTOLOGIE Mme COLOMBIER Mme GOSSET
M. BIOSSE DUPLAN M. GUEZ
CHIRURGIE ORALE M. MAMAN Mme RADOI Mme EJEIL M. GAULTIER M. HADIDA M. MOREAU M. NGUYEN BIOLOGIE ORALE Mme CHAUSSAIN M. GOGLY Mme SÉGUIER Mme POLIARD
M. ROCHEFORT (PU associé)
M. ARRETO Mme BARDET (MCF) Mme CHARDIN
Mme CHERIFI (MCU associée) M. FERRE M. LE MAY 3. RÉHABILITATION ORALE DENTISTERIE RESTAURATRICE ENDODONTIE Mme BOUKPESSI Mme CHEMLA
Mme BERÈS (MCU associée) Mme BESNAULT
M. BONTE
Mme COLLIGNON (MCU associée) M. DECUP Mme GAUCHER PROTHÈSES M. POSTAIRE M. CHEYLAN M. DAAS M. DOT M. EID Mme FOUILLOUX-PATEY Mme GORIN M. RENAULT M. RIGNON-BRET M. TIRLET M. TRAMBA Mme WULFMAN FONCTION-DYSFONCTION, IMAGERIE, BIOMATÉRIAUX M. ATTAL Mme BENBELAID
Mme BENOÎT A LA GUILLAUME (MCF) M. BOUTER
M. CHARRIER M. CHERRUAU M. FLEITER Mme FRON CHABOUIS Mme MANGIONE (MCU associée) M. SALMON
Mme TILOTTA
PROFESSEURS ÉMÉRITES
M. BÉRENHOLC M. PELLAT Mme BRION M. PIERRISNARD M. LASFARGUESM. SAFFAR
M. LAUTROU Mme WOLIKOW M. LEVY
Remerciements
À M. le Professeur Laurent Pierrisnard
Docteur en Chirurgie dentaire
Docteur de l'Université Paris Descartes Docteur en Sciences odontologiques Habilité à Diriger des Recherches
Professeur des Universités, Faculté de Chirurgie dentaire Paris Descartes
Qui me fait l’honneur de diriger cette thèse et de présider ce jury. Je tiens à vous témoigner tout mon respect et mes sincères remerciements pour l’enseignement plein de bon sens que vous m’avez transmis.
Veuillez trouver ici l’expression de ma très grande considération et de ma gratitude.
À M. le Docteur Éric Bonte
Docteur en Chirurgie dentaire
Docteur de l'Université Paris Descartes Docteur en Sciences odontologiques
Maître de Conférences des Universités, Faculté de Chirurgie dentaire Paris Descartes Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris
Je vous remercie pour votre aide précieuse dans l’organisation et la coordination de l’étude mais surtout pour votre bienveillance durant ces années et vos précieux conseils qui entourent mes soins au quotidien.
À M. le Docteur Charles-Daniel Arreto
Docteur en Chirurgie dentaire
Docteur de l'Université Paris Descartes
Maître de Conférences des Universités, Faculté de Chirurgie dentaire Paris Descartes Praticien Hospitalier, Assistance Publique-Hôpitaux de Paris
Qui me fait l’honneur de participer à ce jury de thèse.
Merci pour votre gentillesse et votre finesse d’esprit qui nous permettent de sortir des réflexions un peu trop dento-dentaires pour nous ouvrir à bien plus riche.
À M. le Docteur Adrian Brun
Docteur en Chirurgie dentaire
Assistant Hospitalo-Universitaire, Faculté de Chirurgie dentaire Paris Descartes
Qui me fait l’honneur de participer à ce jury de thèse.
Je vous remercie pour votre disponibilité, la prévenance et la bonne humeur qui accompagnent votre enseignement.
À M le Docteur Gérard Vincent
Docteur en Chirurgie dentaire
Membre de la société américaine dentaire du sommeil Ancien attaché des hôpitaux de Paris
Qui me fait l’honneur de participer à ce jury de thèse.
Je vous remercie pour votre confiance, l’aide et la rigueur apportées tout au long de ce travail, mais aussi pour les nouvelles perspectives vers lesquelles vous nous guidez.
À l’ensemble de l’hôpital Bretonneau,
Personnel, professeurs et étudiants,
Bien plus qu’un centre hospitalier, la chaleur de l’équipe de Bretonneau a été un véritable cadeau dans ma formation.
À Amandine Merle Des Isles
Ma super binôme,
Parce que cette thèse est le fruit d’un beau partage.
Pour ces années d’apprentissage vécues ensemble, et pour toutes nos différences qui nous rapprochent tant, je suis fière d’avoir réalisé cela à tes côtés.
À mes proches, ce sont ces personnes qui chacune à leur manière m’ont aidé à grandir et m’ont accompagné par leur soutien et leurs encouragements. Ces personnes qui me sont chers et que j’ai pu parfois délaisser.
À mes parents, parce qu’aucune formule ne saurait exprimer à quel point je vous dois tout, parce que vous êtes mes piliers, ceux qui ont fait ce que je suis. Cette thèse est le résultat de nos efforts conjugués, la fin d’une aventure mais le début de nombreuses autres dont vous ferez toujours partie. Je vous aime tendrement.
À Soizic, si on fête déjà nos noces de clairette c’est que tu m’accompagnes depuis belle lurette! Toujours présente malgré ton emploi du temps bien chargé, tu es et resteras longtemps mon pylône, mon appui, mon soutien ou mon pilotis comme tu préfères. Pour encore de nombreuses soirées entre filles.
À mon grand-frère Romain, bien que j’aie parfois regretté tes absences, tes nombreux combats m’ont beaucoup inspiré.
À Magalie, parce que désormais je n’envisage plus ma famille sans penser à toi, parce que je n’ai pas encore trouvé de limite à ta gentillesse, merci de faire partie de ma vie.
À la Normandie : Manou, Tonton, Virginie, Stéphane, Céline, Vincent, Emélia, Mathilde, Adrien, Angèle et Romane, mes fans de la première heure; vous qui, même de loin, m’avez épaulée et ressourcée quand cela était nécessaire. Merci pour votre générosité infinie.
À la mémoire de Mémère et Pépère, merci pour cette magnifique famille que vous avez construit.
À la mémoire de Régis, mon super oncle, et de Bertrand, mon incroyable parrain, votre grandeur d’âme restera à jamais dans ma mémoire et m’inspire tous les jours.
À la Team Epernon, Véro, Sophie, Adrien et aussi Momo dont la patience et le soutien m’ont beaucoup aidé lors de mes premiers pas de bébé dentiste.
À mes amis et copains, Diane, Florine, Aliette, Sophie, Jerry, Sandrella, Giuilia, Alix, Nemrod et tous ceux que j’ai oublié, parce que les années étudiantes ce sont des cours mais aussi de belles rencontres, vous êtes tous d’une richesse inépuisable.
1
Table des matières
LISTE DES ABRÉVIATIONS ... 2 INTRODUCTION ... 3 1: GENERALITES PHYSIOLOGIQUES ... 5 1.1LE SOMMEIL PHYSIOLOGIQUE ... 5 1.1.1. Intérêt du sommeil ... 5 1.1.2. L’architecture du sommeil ... 5 1.1.3. L’hypnogramme ... 7 1.1.4. Les facteurs influençant le sommeil ... 8 1.2LA RESPIRATION ... 10 1.2.1 La ventilation pulmonaire ... 10 1.2.2 Les structures des voies aériennes ... 10 1.2.3 Les mouvements respiratoires ... 13 2: LE SAOHS ...14 2.1.DÉFINITION ... 14 2.2.APNÉES ET HYPOPNÉES ... 15 2.3.LA SATURATION EN OXYGÈNE ... 16 2.4.PHYSIOPATHOLOGIE DU SAOHS ... 16 2.4.1 Mécanisme ... 17 2.4.2 Facteurs favorisants ... 19 2.4.3. Phase d’alerte et micro-éveils ... 20 2.5.CONSÉQUENCES ... 21 2.5.1. Les conséquences neurocognitives ... 22 2.5.2. Les complications organiques : ... 22 2.6.LE DIAGNOSTIC DU SAOHS ... 24 CONCLUSION ...32 BIBLIOGRAPHIE ...33 TABLE DES FIGURES ...37 TABLE DES TABLEAUX ...38
2
Liste des abréviations
AVC: accident vasculaire cérébral CO2: dioxide de carbone
EOG: électro-oculogramme Epw: score d’Epworth
HAS: Haute Autorité de Santé HTA: hypertension artérielle IAH: index d’apnées/hypopnées IMC: indice de masse corporelle O2: dioxygène
OAM: orthèse d’avancée mandibulaire ODI: index de désaturations en oxygène ORL: oto-rhino-laryngologue
PG: polygraphie
PSG: polysomnographie
PSQI : Pittsburgh Sleep Quality Index QdV : qualité de vie
REM : Rapid Eyes Movement
SAOHS: syndrome d’apnée obstructive/hypopnée du sommeil SAOS: syndrome d’apnée obstructive du sommeil
3
Introduction
Le syndrome d´apnées obstructives du sommeil (SAOS) représente de nos jours un réel problème de santé publique. On estime que ce trouble toucherait 2 à 4% de la population adulte12.
Il se caractérise par un ensemble de symptômes cliniques tels qu’une somnolence excessive et une fatigue chronique qui peuvent fortement altérer la qualité de vie (QdV) des patients2 3.
En l’absence de traitement, les conséquences peuvent être graves, et corrélées à des trouves cardiovasculaires tels que l’hypertension artérielle (HTA), l’accident vasculaire cérébral (AVC), l’ischémie coronaire, etc.2 4 5 6
Le diagnostic du SAOS est posé à l’aide d’une polygraphie (PG) ou d’une polysomnographie (PSG), examen de référence actuellement.3 Sa prise en charge passe par des thérapeutiques simples
comme des mesures hygiéno-diététiques afin de limiter les facteurs d’obstruction, mais aussi par des mesures plus contraignantes comme la ventilation par pression positive continue (VPPC). Elle est considérée à ce jour, en France, comme le traitement de référence du SAOS mais présente de nombreuses contraintes limitant son observance.7
Les orthèses d’avancée mandibulaire viennent compléter l’arsenal thérapeutique possible et sont aujourd’hui recommandées en première intention en cas de SAOS léger à modéré, ou en seconde intention en cas de SAOS sévère si refus ou intolérance à la VPPC. Leur efficacité n’est plus à démontrer et leur simplicité d’utilisation permet une meilleure acceptation du traitement par le patient.2 4 8 9
Il existe une multitude de modèles sur le marché. Trois fabricants dominent le marché : la société Resmed (australienne, premier fabricant mondial de VPPC), la société Somnomed (américaine, premier fabricant mondial d’orthèse de port différé) et la société française Oniris qui commercialise deux
1 Young et al« The occurrence of sleep disordered breathing among middle aged adults . »
2 Ahrens, Mc Grath et Hagg « A systematic review of the efficacy of oral appliance design in the management of obstructive
sleep apnoea »
3 Force, american academy of sleep medicine task. « Sleep-related breathing disorders in adults : Recommendations for
syndrome definition and measurement techniques in clinical research. »
4 Brette et al. “A mandibular advancement device for the treatment of obstructive sleep apnea : Long-term use and
tolerance”
5 Peppard et al “Prospective study of the association be-tween sleep disordered breathing and hy-pertension”. 6 Bassetti et al “Sleep apnea in patients with transient ischemic attack and stroke : a prospective study of 59 patients” 7 Sutherland, Cistulli “Mandibular advancement splints for the treatment of sleep apnoea syndrome.”
8 Aarab, Lobbezoo et Heymans, “Long-term follow-up of a randomized controlled trial of oral appliance therapy in obstructive
sleep apnea”
9 Li, Xia et Hu “The comparison of CPAP and oral appliances in treatment of patients with OSA : A systematic review and
4
orthèses, une de port différé fabriquée sur mesure (custom-made), l’orthèse Tali, et une de port immédiat adaptée sur mesure (custom-fitted), l’orthèse Oniris.
Le but de cette thèse est de présenter, dans un premier temps, la physiopathologie du SAOS ainsi que les différentes thérapeutiques possibles, et dans un deuxième temps d’évaluer par un essai clinique multicentrique randomisé auquel participe l’hôpital Bretonneau la non-infériorité de l’OAM thermoformée Oniris par rapport à l’orthèse Tali après 2 mois d’utilisation.
5
1 : GENERALITES PHYSIOLOGIQUES
1.1 Le sommeil physiologique
1.1.1. Intérêt du sommeil
Le rôle fondamental du sommeil dans notre bien-être quotidien est bien connu, et nous rêvons tous du fameux « sommeil réparateur ». Nous passons en moyenne un tiers de notre vie à dormir. Mais alors que nous sommes profondément plongés dans les bras de Morphée, notre cerveau, quant à lui ne dort jamais et reste actif, profitant de cette perte de conscience pour effectuer différentes tâches essentielles à son fonctionnement.10
Le sommeil est une fonction vitale, indispensable à la régulation hormonale, à l’apprentissage et la mémorisation, à l’augmentation de la vigilance, à la réparation cellulaire, à la maturation cérébrale, au développement de l’immunité,… autant de mécanismes absolument nécessaires au bon fonctionnement de notre organisme.
1.1.2. L’architecture du sommeil
Le sommeil est organisé en cycles qui se succèdent durant la nuit. Un cycle dure environ 90 minutes et est composé de 4 stades.
10 Luppi et al. « Sommeil et ses troubles »
6
Figure 1 : Schéma du cycle du sommeil
Source : Vincent, Bidaine, En finir avec les ronflements, 2015
Stade 1 : la somnolence
Le premier stade correspond à l’endormissement, c’est la phase de transition entre l’éveil et le sommeil pendant laquelle le tonus musculaire et le rythme cardiaque diminuent. La durée de ce stade est de seulement quelques minutes.
Stade 2 : le sommeil lent léger
Le deuxième stade est celui du sommeil lent léger. Léger car nous restons très sensibles aux différents stimuli de notre environnement. S’ils sont doux, ils orientent nos rêves ; plus intenses, ils nous réveillent facilement. Cette phase qui dure entre 15 et 20 minutes voit l’apparition des ondes lentes au niveau de l’activité électrique de notre cerveau.
7
Stade 3 : le sommeil lent profond
Le troisième stade, ou sommeil profond, permet de récupérer de la fatigue physique. Le dormeur devient très peu réceptif à l’environnement extérieur.
L’activité musculaire ainsi que les mouvements oculaires sont quasi inexistants et les rythmes cardiaque et respiratoire sont très ralentis. Les ondes électriques émises par le cerveau sont d’autant plus lentes et amples. Sa durée est comprise entre 30 et 60 minutes, elle est plus longue durant les premiers stades de la nuit et elle a tendance à diminuer avec l’âge au profit du sommeil lent léger.
Stade 4 : le sommeil paradoxal
Le quatrième stade est le sommeil paradoxal, son rôle est primordial dans la récupération de la fatigue psychique et dans les mécanismes de stockage en mémoire. La notion de paradoxe réside dans la coexistence d’une atonie musculaire et d’une activité cérébrale intense.
Les ondes du cerveau sont désormais rapides et saccadées, de même que les rythmes cardiaques et respiratoires, et la température corporelle s’élève. Cette phase est caractérisée par des mouvements oculaires périodiques et rapides (dits REM : Rapid Eyes Movement) et par une atonie musculaire complète. Elle dure environ 20 minutes.
Après ce quatrième stade écoulé, soit le dormeur se réveille, soit il commence un nouveau cycle en débutant directement en sommeil lent léger (stade 2).1112
1.1.3. L’hypnogramme
L’hypnogramme est un diagramme permettant de schématiser les différents cycles de sommeil d’un individu. Ce graphique ne peut être réalisé qu’à la suite d’un enregistrement de l’activité cérébrale (électro-encéphalogramme) durant une nuit de sommeil.
11 Challamel et Thirion, Le sommeil, le rêve et l'enfant 12 Vincent et Bidaine, En finir avec les ronflements
8
Figure 2 : Hypnogramme normal
Source : Planès, Sommeil normal et pathologique ventilation pendant le sommeil diagnostic différentiel du SAOS physiologie, 2011
L’activité cérébrale est référencée sur l’axe des ordonnées, par rapport au temps écoulé sur l’axe des abscisses.
Cet outil permet de visualiser l’architecture du sommeil, et aide ainsi au diagnostic des personnes souffrant de troubles du sommeil.
1.1.4. Les facteurs influençant le sommeil
L’âge de l’individu impacte le sommeil à plusieurs niveaux :● La durée du sommeil : alors que le nouveau-né consacre plus de 16 heures par jour à dormir, ce temps de sommeil diminue ensuite durant l’enfance, en passant par une moyenne de 9 à 10 heures par jour pour l’adolescent, avant d’atteindre un peu plus de 7 heures pour l’adulte. Chez la personne âgée, nous retrouvons une moyenne légèrement inférieure de 6h30 par nuit, mais plus volontiers complétée par du sommeil diurne.13
● La qualité du sommeil : avec l’âge, la répartition du temps d’un cycle entre les différentes phases varie au détriment des sommeils profond et paradoxal. Ainsi, pour un enfant de 10 ans, le sommeil profond représente 30% d’un cycle, tandis qu’il ne constitue plus que 20% à l’âge adulte et qu’il se raréfie chez la personne âgée. En effet cette dernière présentera un sommeil instable, ponctué d’éveils plus longs et plus fréquents.
13
9
Le sexe de l’individu : les femmes possèdent un rythme circadien plus court que les hommes, ce qui expliquerait à la fois leur préférence pour dormir plus tôt et leurs nuits de sommeil plus longues.14
L’hérédité : en 2013, les chercheurs de l’université d’Edimbourg ont confirmé que les besoins en sommeil de chacun étaient génétiquement déterminés. D’après leurs résultats, la mutation du gène ABCC9 présente chez environ 20% des Européens, déterminerait un besoin de temps de sommeil supérieur de 5%.15
L’hygiène de vie est cruciale pour déterminer son sommeil. Tout d’abord, la consommation de psychotropes, de quelque sorte que ce soit : café, tabac, cannabis, antidépresseurs,… aura des effets sur le sommeil.16
Le sommeil varie également en fonction de nos activités ; après une séance de sport en soirée ou un voyage nous imposant un décalage horaire par exemple, il sera perturbé.
L’environnement :
Le bruit est le principal perturbateur, c’est le principe-même du réveille-matin.
La lumière désynchronise l’horloge biologique en inhibant la sécrétion de mélatonine. Les éclairages domestiques et/ou urbain trop puissants, l’utilisation d’écrans (télévision, smartphone,…), … perturbent de façon importante l’endormissement et le sommeil. Le type de lumière possède son importance également : la lumière bleue est dynamisante tandis que la lumière rouge ou orangée a plus tendance à apaiser.17
La température de la pièce peut également influencer le sommeil. Pour exemple, lors de canicule, la chaleur nocturne empêche le corps de récupérer de la fatigue accumulée. Une température de 18°C est le plus souvent recommandée.18
14 Duffy « Sex difference in the near-24-hour intrinsic period of the human circadian timing system »
15 Allebrandt et Amin,, « A KATP channel gene effect on sleep duration: from genome-wide association studies to function in
Drosophila »
16 Morin, « Nonpharmacological Treatment of Chronic Insomnia »
17Gringras et al « Bigger, brighter, bluer-better? current light-emitting devices – adverse sleep properties and preventative
strategies »
10
1.2 La respiration
1.2.1 La ventilation pulmonaire
La ventilation pulmonaire est le mécanisme qui permet les transports de l’air de l’extérieur vers les poumons (inspiration) puis des poumons vers l’extérieur (expiration).
L’objectif final de ce mécanisme est la ventilation des alvéoles pulmonaires où les échanges gazeux s’effectuent avec pour but d’apporter l’O2 nécessaire au fonctionnement des cellules et d’éliminer le CO2
produit.
1.2.2 Les structures des voies aériennes
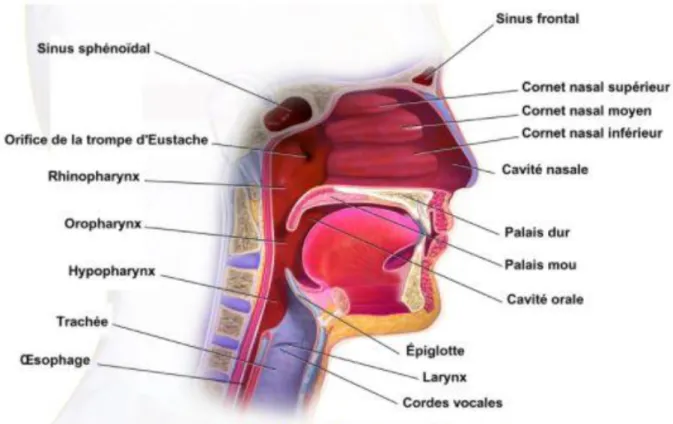
19Figure 3 : Les voies aériennes supérieures
Source : Blausen, microbiologie médicale, 2014
11
Les cavités nasales :
Les cavités nasales sont la partie supérieure de l’appareil respiratoire. Elles ont pour fonction la filtration, l’humidification et le réchauffement de l’air inspiré. De plus, elles abritent l’organe de l’olfaction. Au nombre de deux et séparée l’une de l’autre par le septum nasal, elles sont situées juste en avant du rhinopharynx.
Le pharynx :
Le pharynx est un conduit faisant communiquer la bouche et l'œsophage d'une part, les fosses nasales et le larynx d'autre part.
C'est donc le carrefour des voies aériennes et des voies digestives qui se croisent à ce niveau.
On distingue 3 parties :
· Le rhino-pharynx, situé en arrière de la cavité nasale, il s’agit d’un conduit uniquement aérien
totalement isolé par le voile du palais lors de la déglutition
· L’oro-pharynx, s’étend du palais mou jusqu’à l’os hyoïde avec les loges amygdaliennes pour
limites latérales
· Le laryngo-pharynx ou hypo-pharynx, est situé dorsalement par rapport au larynx dont il est
séparé par l’épiglotte.20
Le pharynx est un conduit musculo-membraneux composé de dix muscles au total (5 de chaque côté), divisés en deux groupes : les muscles constricteurs (intrinsèques) et les muscles élévateurs ou dilatateurs du pharynx (extrinsèques)
Les muscles dilatateurs du pharynx sont les muscles sus-hyoïdiens et tenseurs du voile.2122
Le larynx :
Le larynx est un conduit cartilagineux qui assume trois fonctions :
● la fonction respiratoire faisant partie de l’itinéraire du flux aérien jusqu’au alvéole pulmonaire; ● la fonction phonatoire, puisqu’il abrite les cordes vocales ;
● un rôle dans la déglutition : sa fermeture par l’épiglotte permet d’orienter le bol alimentaire vers l’œsophage et d’éviter ainsi les fausses routes.
20 Société française de microbiologie,Remic : référentiel en microbiologie médicale 21 Viviano « Assessing orthotic normalization of pharyngeal dynamics »
22 Wang et al « Dynamic altérations of the tongue in obstructive sleep apnea-hypopnea syndrome during sleep : analysis using
12
La trachée :
La trachée est un cartilage cylindrique dans la prolongation du larynx et présente 2 portions : ● la portion cervicale faisant suite au larynx
● la portion thoracique cheminant dans le médiastin et donnant naissance aux bronches principales droite et gauche.
Ces bronches principales se divisent ensuite successivement en bronches lobaires, segmentaires, bronchioles et alvéoles pulmonaires.
Figure 4 : Les voies aériennes inférieures
Source : Blausen, microbiologie médicale, 2014
Les poumons :
Les poumons situés dans le thorax, reposent sur le diaphragme qui sépare la cage thoracique de l’abdomen. Ils se divisent en lobes, deux à gauche et trois à droite.
Les bronches principales pénètrent dans le poumon au niveau des hiles.20
L'alvéole pulmonaire :
L'alvéole est au terme de l’arbre bronchique et est entourée d’un réseau de capillaire permettant les échanges gazeux.
13
Le surfactant pulmonaire se compose d’un mélange de matières grasses et de protéines. Il est produit par les poumons et en recouvrant les alvéoles, il facilite leurs dilatations/rétractions à chaque inspiration/expiration et évite qu’elles ne se collabent.
1.2.3 Les mouvements respiratoires
Les mouvements respiratoires sont liés aux forces développées par les muscles respiratoires. Les centres respiratoires stimulent les deux hémi-diaphragme grâce aux nerfs phréniques. Lors de leur contraction, les hémi-diaphragmes s’abaissent en direction de l’abdomen. Dans le même temps les muscles respiratoires thoraciques permettent une extension de la cage thoracique.
Ces deux mouvements associés (abaissement du diaphragme et extension de la cage thoracique) créent une dépression intra-thoracique.
Cette dépression, à condition que les voies aériennes supérieures soient ouvertes, fait rentrer l’air extérieur à travers les conduits aériens, ce qui rétablit l’équilibre avec la pression atmosphérique.
Figure 5 : Physiologie respiratoire, Rôle des VAS
14
2 : LE SAOHS
Le Syndrome d’apnées obstructives et d’hypopnées du sommeil (SAOHS) se définit par la survenue au cours du sommeil, d’interruptions complètes ou de diminutions significatives du flux respiratoire en relation avec des obstructions (totales ou partielles) des voies aériennes supérieures.23
Ce syndrome, en plus d’impacter la qualité de vie, engendre de multiples complications organiques et accentue la comorbidité de plusieurs pathologies.
Malgré un intérêt grandissant pour le sommeil depuis les années 80, avec notamment l’ouverture des premiers centres du sommeil et la mise au point de nouvelles méthodes diagnostiques (la polygraphie respiratoire puis la polysomnographie), le SAOHS reste encore sous diagnostiqué. En effet, selon la HAS, 90% des personnes souffrant d’apnées du sommeil ne sont jamais diagnostiquées.24
2.1. Définition
Le syndrome d’apnées obstructives et d’hypopnées du sommeil (SAOHS) se caractérise par la survenue répétitive d’épisodes d’obstruction partielle ou complète des voies aériennes supérieures, causes d’interruptions et/ou de diminution significatives de la ventilation.22
23 Haute autorité de santé, « Pose d’un appareillage en propulsion mandibulaire - Pose de prothèse pour syndromes d’apnées
obstructives du sommeil »
15
Figure 6 : Schéma d’un profil apnéique
Source : Laboratoire Tali, Troubles-du-sommeil 2008
2.2. Apnées et hypopnées
Une apnée est définie par l’arrêt total du débit aérien inspiratoire pendant plus de 10 secondes.
Une hypopnée se définit :
● Soit par une diminution supérieure à 50% du débit aérien durant plus de 10 secondes par rapport à une période stable de référence.
● Soit par diminution « significative » (mais inférieure à 50%) du débit aérien associée à une désaturation artérielle en O2 d’au moins 3% et/ou à un micro-éveil par rapport à une période
stable de référence.25
L’état de veille de pré-somnolence ou la période précédant l’événement respiratoire pourront être définis comme la période de référence stable.
25 Société de pneumologie de langue française, « Recommandations pour la pratique clinique du syndrome d’apnées hypopnées
16
On définit ainsi l’index d’apnées/hypopnées (IAH) comme le nombre total d’événements respiratoires, divisé par le nombre d’heure de sommeil :
IAH = (Nombre d'apnées + Nombre d'hypopnées) / Durée du Sommeil (mn) x 60
L’origine obstructive concerne 90% des apnées du sommeil, elle résulte d’un mécanisme obstructif et est caractérisée par la persistance de l’effort ventilatoire.
Dans 5 à 10% des cas, les apnées/hypopnées ont une origine centrale. C’est alors la commande ventilatoire qui est altérée et qui n’envoie plus de signaux aux muscles respiratoires, aucun mouvement respiratoire ni contractions thoraco-abdominales ne seront observés.
Les apnées d’origine mixte sont beaucoup plus rares mais peuvent aussi être retrouvées, elles débutent comme une apnée d’origine centrale puis des efforts ventilatoires apparaissent, caractéristique de l’origine obstructive.26
2.3. La saturation en oxygène
Dans le but de pallier aux besoins en oxygène des différents tissus, le transport de dioxygène est assuré par les hématies. Au nombre de 5 à 6 millions par mm3 de sang, c’est l’hémoglobine, une protéine dont elles sont composées, qui permet de fixer ces molécules. Chaque protéine d’hémoglobine porte 4 atomes de fer susceptible de se lier à une molécule de dioxygène. Une fois l’oxygène fixé à l’hémoglobine, elle prend le nom d’oxyhémoglobine.
La saturation en oxygène correspond à la quantité d’oxygène fixée à l’hémoglobine dans le sang artériel, cela représente 98% de l’oxygène total dans le sang, 2% étant dissous dans le plasma.
Une désaturation correspond à une saturation artérielle en oxygène inférieure à 90%.
Afin d’évaluer l’éventuelle hypoxie subie par les tissus en relation avec le SAHOS, l’indice de désaturation en oxygène (Oxygen Desaturation Index ou ODI) mesure le nombre de désaturations par heure de sommeil. Le seuil pathologique de cet indice correspond généralement à un score supérieur à 5 ou à une différence de saturation entre le sommeil et l’éveil supérieur à 3%.
17
2.4. Physiopathologie du SAOHS
2.4.1 Mécanisme
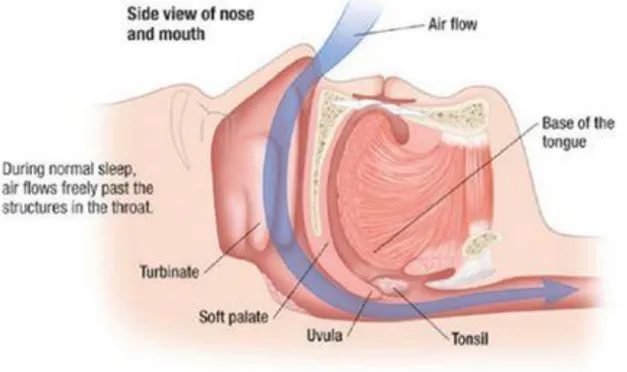
Le pharynx et la base de la langue constituent les segments impliqués dans le SAHOS.
Au cours de l’évolution, le développement du langage a nécessité une plus grande mobilité du pharynx avec pour conséquence une compliance des parois pharyngées accrue.
Le pharynx est un conduit musculaire non circonscrit par une armature rigide osseuse ou cartilagineuse qui pourrait le maintenir ouvert au repos. Son ouverture dépend donc uniquement de la contraction des muscles dilatateurs du pharynx.
Cette activité tonique des muscles du pharynx détermine la compliance du pharynx au passage de l’air : ● Si le tonus est élevé, comme dans les cas d’éveil et de sommeil non pathologique, le pharynx
rigide dispose d’une large ouverture autorisant le transit d’air de façon continue
Figure 7 : Schéma des voies aériennes supérieures en vue sagittal en l'absence de SAOHS
Source : Krames, Medical publishing, 2009
● Si le tonus est diminué, les parois du pharynx peuvent se collaber engendrant une obstruction des VAS en fonction de l’activité phasique :
18
o Si la phase est importante, des ronflements se font entendre
Figure 8 : Schéma des voies aériennes en vue sagittal lors d'une obstruction partielle
Source : Krames, Medical publishing, 2009
o Si la phase est insuffisante, une apnée obstructive vient interrompre le cycle
respiratoire.
Figure 9 : Schéma des voies aériennes en vue sagittal lors d'une obstruction complète
19
Pendant le sommeil, le tonus des muscles dilatateurs du pharynx diminue, une obstruction pharyngée peut alors survenir.
2.4.2 Facteurs favorisants
Les facteurs de risque du SAOHS sont multiples :
● Les facteurs anatomiques : une hypertrophie des amygdales, une anomalie des bases osseuses comme par exemple une rétrognathie mandibulaire, une obstruction des voies nasales…Tous ces facteurs sont à l’origine d’une limitation du calibre des voies aériennes supérieures.
● L’âge : la tonicité des muscles se trouve généralement réduite lors de l’avancée en âge, ce qui perturbe l’ouverture du pharynx.
● Le sexe : classiquement les hommes sont plus touchés par le SAOHS que les femmes. Cependant après la ménopause, les femmes perdant leur protection hormonale, l’écart tend à se combler. ● Les consommations d’alcool, de tabac, de somnifères et d’anxiolytiques sont responsables d’une réduction du tonus musculaires pendant le sommeil et/ou d’une augmentation des résistances au passage de l’air.
● L’obésité impacte à la fois la prévalence et l’évolution du SAOHS. Ainsi, une prise de poids de 10% multiplie par 6 le risque de développer un SAOHS ; et pour un patient atteint, une perte de 10%de son poids diminue l’IAH d’environ 26%.
● Les troubles respiratoires (asthme, les allergies…) ont pour conséquence des obstructions chroniques des voies aériennes, favorisent le ronflement et les apnées.27
2.4.3. Phase d’alerte et micro-éveils
Lors d’une apnée, la désaturation en oxygène, l’hypercapnie et la dépression intra-thoracique exagérée sont les trois événements qui vont témoigner de la souffrance d’organe.
● L’hypoxie : la désaturation artérielle en oxygène créée par l’absence de renouvellement de l’air pulmonaire sera détectée par les chémorécepteurs contenus dans le glomus carotidiens et les corpuscules aortiques
● L’hypercapnie : l’arrêt du flux respiratoire empêche l’organisme d’éliminer le gaz carbonique, son taux artériel augmente donc lors d’une apnée. Ce sont les chémorécepteurs centraux
20
analysant le liquide céphalo-rachidien au niveau des ventricules cérébraux qui détectent cette hausse de la capnie artérielle.
● La dépression intra-thoracique : la persistance de l’effort inspiratoire pendant une apnée d’origine obstructive augmente d’autant plus la dépression intra-thoracique. Ce phénomène aura pour conséquence une stimulation vagale.
La détection de ces événements engendre une décharge sympathique adrénergique ordonnant une augmentation du tonus musculaire global. Ceci lève l’obstruction pharyngée et permet de reperméabiliser les voies aériennes supérieures.
Par cette action, le patient sera extirpé de son sommeil un court instant sans réveil conscient, ce qui définit un micro-éveil (index de mev : nombre de micro-éveils par heure de sommeil).
21
2.5. Conséquences
Le SAOHS entraine de nombreuses conséquences sur la santé générale et le bien être avec pour certaines une gravité qui n’est pas à négliger.
Ces conséquences résultent soit de la fragmentation du sommeil, soit de la baisse de la saturation artérielle en oxygène.
La diminution du taux de dioxygène artériel systématiquement associée à une augmentation du taux de gaz carbonique provoque la souffrance des organes.
Lorsque la saturation en oxygène passe en-deçà d’un certain seuil, le système nerveux central se met en alerte et commande un réveil afin de restaurer l’apport d’air.
Ces micro-éveils durent seulement quelques secondes ce qui explique que les patients n’en ont généralement aucun souvenir.
Ils permettent la réouverture des voies aériennes supérieures, mais de façon répétée, ils induisent une déstructuration du sommeil caractérisée par une forte diminution ou même une absence de sommeil profond et paradoxal.
Figure 10 : Hypnogramme d’un patient présentant un SAHOS Perte de l’organisation cyclique, nombreux éveils intra sommeil, déficit en N3 et en SP
Source : Planès, Sommeil normal et pathologique ventilation pendant le sommeil diagnostic différentiel du SAOS : physiologie, 2011
22
En effet, la diminution du tonus musculaire étant plus importante lors de la phase de sommeil profond, les apnées suivies de réveils seront plus fréquentes durant ce stade et, après un micro-éveil, le patient ne reprend pas le cycle de sommeil en cours, mais recommence un nouveau depuis le début.
C’est ainsi que même après plus de 8 heures de sommeil, le patient se réveillera fatigué car les phases de récupération physique et psychique sont très limitées.
2.5.1. Les conséquences neurocognitives
Cette déstructuration du sommeil engendre des troubles diurnes tels que la somnolence, des troubles de l’équilibre émotionnel, de l’inattention et est également une cause d’accidents de la route et professionnels.28 Ainsi, les patients souffrant de SAOHS ont environ 6 fois plus de risque d’avoir un
accident de la route, c’est pourquoi un arrêté du 18 décembre 2015 inclut le SAOHS dans la liste des affections incompatibles avec l’obtention ou le maintien du permis de conduire. Le patient diagnostiqué doit alors apporter la preuve qu’il est traité et que ce traitement est efficace avant de reprendre la conduite.
Les séquelles retrouvées sont : ● Une somnolence diurne
● Un défaut de vigilance et de concentration ● Une mauvaise coordination
● Une dépression ● Une hyperactivité
2.5.2. Les complications organiques :
a. Complications cardio-vasculairesLes hypoxies répétées ont un retentissement important sur le myocarde. En effet, la décharge sympathique adrénergique marquée en fin d’apnée en plus de provoquer des hausses de tension nocturnes, demande un travail cardiaque supérieur alors qu’à ce moment précis les apports en oxygène sont réduits. Ce travail accru en période de disette d’oxygène conduit à une baisse de la performance cardiaque.
23
De plus, l’association des phénomènes de désaturation suivie de ré-oxygénation rapide crée un stress oxydatif à l’origine de nécrose cellulaire.
C’est ainsi que de multiples troubles cardio-vasculaires sont fréquemment associés au SAOHS tels que : ● L’hypertension systémique (pouvant être réfractaire)
● Les arythmies
● L’insuffisance cardiaque
● Les accidents vasculaires cérébraux
● Les maladies coronaires : athérome, événements ischémiques aigus ● L’infarctus du myocarde
b. Complications métaboliques
D’une manière générale, les complications métaboliques sont essentiellement dues au stress oxydatif induit par les apnées/hypopnées. Ce phénomène engendre une réaction inflammatoire de bas grade avec notamment une augmentation de TNFa.
Ainsi, le SAOHS s’accompagne souvent de perturbations de l’équilibre glycémique et les études montrent que l’augmentation de l’IAH est un facteur de risque d’insulinorésistance29. En plus de cette
résistance à l’insuline, des troubles du métabolisme lipidique, de l’hypertension artérielle et des IMC élevés sont largement décrits en association au SAHOS, ce dernier représentant alors une manifestation du syndrome métabolique.3031
D’autres modifications endocriniennes peuvent être associées, par exemple concernant la sécrétion de testostérone ce qui explique que des troubles de la libido soient retrouvés chez les patients. 32
29 Harsch, Hahn et Kontukek « Insulin resistance and other metabolic aspects of the obstructive sleep apnea syndrome » 30 Vgontzas, Bixler et Chrousos « Sleep apnea is a manifestation of the metabolic syndrome »
31 Chasens, Weaver et Umlauf « Insulin resistance and obstructive sleep apnea : is increased sympathetic stimulation the link? » 32 Spiegel, Leproult et Van Cauter « Impact of sleep debt on metabolic and endocrin function »
24
2.6. Le diagnostic du SAOHS
D’après la HAS, le SAOHS toucherait 2 à 4 % de la population adulte. Le chirurgien-dentiste, s’il est sensibilisé à cette pathologie, peut être un professionnel de santé de choix pour le dépistage du SAOHS. En effet, par de simples questions intégrées au questionnaire médical et la connaissance des signes cliniques pouvant favoriser le syndrome d’apnée du sommeil, le praticien peut détecter les patients à risque de SAOHS dès l’entretien clinique et l’orienter au besoin vers un somnologue.
Les patients atteints de SAOHS présentent généralement des symptômes diurnes tels que de la somnolence, des céphalées matinales, un syndrome dépressif, des troubles de la mémoire et/ou de la libido.
La somnolence est définie comme « un état intermédiaire entre la veille et le sommeil caractérisée par une tendance irrésistible à l’assoupissement si la personne n’est pas stimulée ».
L’importance de la somnolence permet de déterminer si le sommeil est satisfaisant ou si sa qualité et/ou sa quantité font défaut.
Durant le sommeil, des symptômes plus ou moins spécifique du SAOHS sont retrouvés, tels que des ronflements, des apnées, un sommeil agité avec des cauchemars d’asphyxie ou de mort imminente, des réveils en sursaut, une nycturie, une hyper-sialorrhée, des troubles confusionnels avec parfois somnambulisme ou encore des sueurs nocturnes.
En plus de ces signes cliniques, le chirurgien-dentiste dispose d’échelles subjectives pouvant l’orienter dans son hypothèse diagnostique.
L’index de qualité du sommeil de Pittsburg (PSQI ou Pittsburgh Sleep Quality Index)
Cette échelle repose sur un auto-questionnaire standardisé évaluant la qualité subjective du sommeil au cours du dernier mois.
Il se compose de 19 questions utilisées pour calculer 7 composantes : ● Qualité subjective du sommeil
● Latence du sommeil ● Durée de sommeil ● Efficacité du sommeil ● Perturbation du sommeil
25
● Médication pour dormir● Perturbations du fonctionnement diurne
La somme des sept composantes permet d’obtenir un score global allant de 0 :« aucune difficulté » à 21 : « difficultés majeures ». Un PSQI supérieur à 5 témoigne de perturbations du sommeil et classe les sujets en bons et mauvais dormeurs. Le PSQI nous permet d’orienter les types de troubles du sommeil.
L’échelle de somnolence d’Epworth
Dans le but d’évaluer le niveau général de somnolence et de suivre son évolution, l’échelle de somnolence d’Epworth est un test fiable et rapide à mettre en place.
Le patient doit estimer sa probabilité de s’endormir pour huit situations différentes, par exemple durant certaines activités comme la lecture ou une conversation, dans un transport, ou encore lorsqu’il est inactif.
Cette probabilité est cotée de 0 à 3 selon le risque d’assoupissement : 0 = jamais d’assoupissement
1 = risque faible d’assoupissement 2 = risque modéré d’assoupissement 3 = risque élevé d’assoupissement
26
Figure 11 : Echelle de somnolence d’Epworth
Source : Johns, Sleep , 1991
Le total est noté sur 24. Pour un score de 0 à 6 le sommeil est considéré comme bon, de 7 à 8 la qualité de celui-ci sera moyenne et lorsque le score dépasse 9, le risque de somnolence est qualifié de pathologique.
Une fois la suspicion de SAOHS établie, il est nécessaire d’effectuer un test objectif afin de confirmer le diagnostic et d’évaluer la sévérité de la pathologie. Les deux tests de référence sont la polysomnographie et la polygraphie ventilatoire.
27
La polygraphie ventilatoire
La polygraphie ventilatoire explore les troubles respiratoires. Dans la plupart des cas, elle est suffisante pour confirmer le diagnostic de SAOHS et elle présente l’avantage d’être moins contraignante pour le patient.
Ce test permet d’enregistrer :
Le flux aérien à l’aide d’une canule nasale, afin de détecter les apnées et hypopnées. Le rythme cardiaque par un électrocardiogramme.
Les mouvements thoraco-abdominaux signant la présence des efforts respiratoires. L’oxygénation du sang grâce à un oxymètre de pouls
Les bruits respiratoires à l’aide d’un microphone placé à proximité.
Figure 12 : Les capteurs de la polygraphie ventilatoire
Source : Tison, Traitement des apnées du sommeil (et des ronflements) par orthèse d’avancée mandibulaire, 2015
N’étant pas doté d’électroencéphalogramme, cet examen ne prend pas en compte les paramètres neurophysiologiques et ne permet donc pas de détecter les différents stades de sommeil et les micro-éveils. De plus, la détection des apnées et hypopnées est moins sensible ce qui sous-estime l’IAH.
28
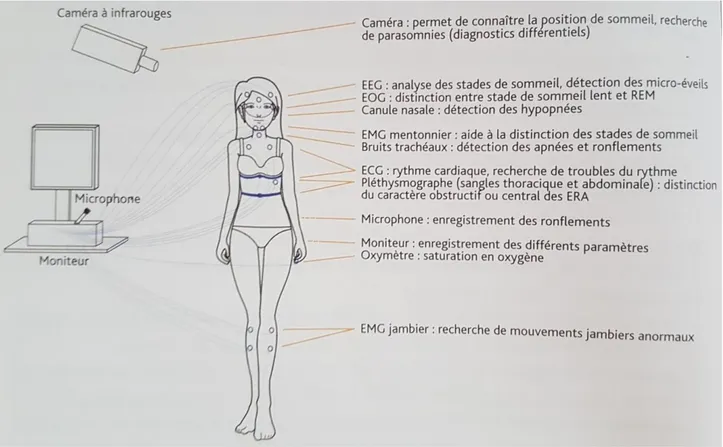
La polysomnographie
Il s’agit de l’examen de référence qui permet de confirmer l’existence d’un SAOHS. Il peut être réalisé avec ou sans surveillance dans un centre de sommeil.
Il enregistre:
L’activité cérébrale grâce à l’électroencéphalogramme (EEG), les différents stades du sommeil et les éventuels micro-éveils sont ainsi détectés.
Le rythme cardiaque par un électrocardiogramme.
Les mouvements oculaires grâce à l’éléctro-oculogramme (EOG)
Le tonus musculaire par l’électromyogramme (EMG), les électrodes sont placées sur les muscles de la houppe du menton
L’oxygénation du sang à l’aide d’un oxymètre de pouls
Les variables respiratoires : estimation des flux aériens nasal et buccal.
Les mouvements thoraciques et abdominaux à l’aide de sangles et de jauges de contraintes Les bruits trachéaux (ronflements) grâce à un microphone
Généralement des enregistrements complémentaires sont adjoints, comme celui de la position corporelle afin de mettre en évidence le facteur positionnel des apnées/hypopnées et un électromyogramme des jambes.
29
Figure 13 : Les capteurs de la polysomnographie
Source : Tison, Traitement des apnées du sommeil (et des ronflements) par orthèse d’avancée mandibulaire
La polysomnographie enregistre les différents stades du sommeil ce qui permet de définir les stades préférentiels de survenue des apnées/hypopnées. La sensibilité et la spécificité sont augmentées. Cependant il s’agit d’un examen onéreux et souvent oppressif pour le patient mais il est le plus complet pour le diagnostic du SAOHS. Il permet également, lors de la mise en place du traitement, de suivre l’évolution ou la régression de la pathologie. En effet, ce test étant fiable et reproductible, la comparaison des valeurs avant et après traitement est possible.
En résumé, la polygraphie ventilatoire, dont l’indication est d’explorer les troubles respiratoires lors du sommeil, est considérée comme un test très utile dans le diagnostic comme dans le suivi du patient notamment grâce à son protocole technique simplifié.
Dans les cas où aucun autre trouble du sommeil n’est suspecté en dehors du SAOHS, une polygraphie sera préférée. En revanche, pour un patient très susceptible d’être atteint de SAOHS obtenant un résultat limite à la polygraphie ventilatoire, l’indication d’une polysomnographie complémentaire est posée.
30
La Société de pneumologie française a établi cet arbre décisionnel concernant la stratégie diagnostique face à un patient potentiellement apnéique :
Les critères diagnostiques :
La HAS base la confirmation du diagnostic de SAOHS sur la présence de certains critères. Ainsi le SAOHS est défini par la présence des critères A ou B et du critère C obligatoirement :
Critère A : Existence d’une somnolence non expliquée par d’autres facteurs.
Critère B : Présence d’au moins deux des critères suivants, non expliqués par d’autres facteurs : ● Ronflement sévère et quotidien
● Sensations d’étouffement ou de suffocation pendant le sommeil, ● Eveils répétés pendant le sommeil,
● Sommeil non réparateur, ● Fatigue diurne,
● Difficultés de concentration,
● Nycturie (plus d’une miction par nuit)
Critère C : il s’agit d’un critère polysomnographique ou polygraphique : Existence d’un nombre d’épisodes apnées et d’hypopnées (IAH) supérieur à 10 par heure de sommeil.
31
Tableau 1 : Définition du SAHOS par la société de pneumologie de langue française (SPLF)
Source : Haute autorité de la santé, « Evaluation clinique et économique des dispositifs médicaux et prestations associées pour prise en charge du syndrome d’apnée hypopnées obstructives du sommeil », 2014
L’IAH aide à déterminer la sévérité du SAHOS, mais une valeur d’IAH n’a de sens uniquement si elle est associée à des symptômes cliniques. C’est pourquoi, la HAS recommande de prendre en compte l’IAH et la somnolence pour caractériser le SAOHS, et de définir la sévérité du syndrome par rapport à la composante la plus sévère.
On distingue ainsi différents degrés de sévérité selon l’IAH : ● Normal si inférieur à 10
● Léger si compris entre 5 et 15 ● Modéré entre 15 et 30 ● Sévère si supérieure à 30 33
La somnolence diurne est elle qualifiée de:
● Légère pour une somnolence indésirable ou des épisodes de sommeil involontaire ayant peu de répercussion sur la vie sociale ou professionnelle et apparaissant pendant des activités nécessitant peu d’attention.
32
● Modérée pour une somnolence indésirable ou des épisodes de sommeil involontaire ayant une répercussion modérée sur la vie sociale ou professionnelle et apparaissant pendant des activités nécessitant plus d’attention.
● Sévère pour une somnolence indésirable ou des épisodes de sommeil involontaire perturbant de façon importante la vie sociale ou professionnelle et apparaissant pendant des activités de la vie quotidienne.34
34 Haute autorité de santé, « Place et conditions de réalisation de la polysomnographie et de la polygraphie respiratoire dans
33
Conclusion
Le Syndrome d’Apnées Obstructives / Hypopnées du Sommeil est défini comme une répétition d’épisodes d’interruption totale et/ou de réduction du flux ventilatoire naso-buccal. L’hypoxie et la fragmentation du sommeil qui en résultent nuisent de façon importante aussi bien sur la qualité de vie que sur la santé générale.
Les signes cliniques peu spécifiques du SAOHS en font une maladie sous-diagnostiquée si bien qu’on estime que seulement 10 à 15% des patients atteints seraient diagnostiqués35.
Par le nombre de patients examinés chaque jour au sein d’un cabinet dentaire, le chirurgien-dentiste représente un professionnel de santé de choix pour le dépistage du SAOHS.
Face à une suspicion de ce trouble du sommeil, il convient d’adresser le patient à un médecin du sommeil afin d’effectuer le diagnostic par évaluation de la somnolence et analyse du sommeil.
Accompagné des mesures hygiéno-diététiques visant à limiter les facteurs de risques, le traitement du SAOHS aura pour objectif de lever les obstacles aux flux d’air dans les voies aériennes supérieures en maintenant diamètre du pharynx. Bien que la ventilation par pression continue (VPC) reste le traitement de référence, l’éventail thérapeutique se compose d’autres solutions comme les orthèses d’avancée mandibulaire (OAM), moins coûteuses et très souvent mieux tolérées par les patients.
34
Bibliographie
Aarab G., F. Lobbezoo et M.W. Heymans “Long-term follow-up of a randomized controlled trial of oral appliance therapy in obstructive sleep apnea”. Respiration 82 n°2 (2011) : 162-68
doi:10.1159/000324580.
Ahrens A., C. Mc Grath et U. Hagg « A systematic review of the efficacy of oral appliance design in the management of obstructive sleep apnoea ». European journal of orthodontics 33 n°3 (2011) : 318-24. doi :10.1093/ejo/cjq079
Allebrandt K.V., N. Amin, « A K
ATP channel gene effect on sleep duration : from genome-wide
association studies to function in Drosophila », Molecular psychiatry 18, n°1 (2013) :122-32. doi: 10.1038/mp.2011.142
American academy of sleep medicine, éd. International Classification of Sleep Disorders :
Diagnostic and Coding Manual. 2nd ed. Wetschester : American academy of sleep medicine, 2005.
Bassetti C., M.S. Aldrich, RD. Chervin, D. Quint “Sleep apnea in patients with transient ischemic attack and stroke: a prospective study of 59 patients”. Neurology 47 n°5 (1996) : 1167-73.
Brette C., H. Ramanantsoa, J. Renouardière, R. Renouardière, G. Roisman et P. Escourrou “A mandibular advancement device for the treatment of obstructive sleep apnea : long-term use and tolerance”. International orthodontics 10 n°4 (2012) : 363-76. doi: 10.1016/j.ortho.2012.09.001.
Challamel M.J., M. Thirion « Le sommeil, le rêve et l'enfant ». Paris : Albin Michel, 2011
Chasens E.R., T.E. Weaver, M.G. Umlauf « Insulin resistance and obstructive sleep apnea : is increased sympathetic stimulation the link? » Biological research of nursing. 5, n°3 (2003) : 87-96
Duffy J.F., « Sex difference in the near-24-hour intrinsic period of the human circadian timing system », Proceedings of the national academy of sciences of the United States of America 108 sup.3 (2011) : 15602-608
Escourrou P., N. Meslier, B. Raffestin, R. Clavel, J. Gomes, E. Hazouard et al. « Quelle approche clinique et quelle procédure diagnostique pour le SAHOS? » Revue des maladies respiratoires 27, n°53 (2010) : 115-23. doi 10.1016/S0761-8425(10)70017-6
35
Force, american academy of sleep medicine task « Sleep-related breathing disorders in adults: Recommendations for syndrome definition and measurement techniques in clinical research. » Sleep 22, n°5 (1999) : 667-89.
Fuhrman C., Fleury B., Nguyen X.-L. et Delmas M.-C. «Symptoms of sleep apnea syndrome : high prevalence and underdiagnosis in the french population» Sleep medicine 13, n°7 (2012) : 852-58
Gillot C., R. Piéron, A. Policard « Appareil respiratoire- anatomie » in Encyclopaedia Universalis. Paris : Encyclopaedia, 2018. www.universalis.fr/encyclopedie/respiratoire-appareil-anatomie/
Giordanella J-P., X. Bertrand et ministère de la santé et des solidarités « Rapport sur le thème du sommeil » 2006, solidarites-sante.gouv.fr/IMG/pdf/rapport-5.pdf
Gringras P., B. Middleton, D.J.Skene, V.L. Revell « Bigger, brighter, bluer-better? Current light-emitting devices – adverse sleep properties and preventative strategies », Frontiers in public health 3 (2015) doi: 10.3389 /fpubh.2015.00233
Harsch I.A., E.G. Hahn, P.C. Kontukek « Insulin resistance and other metabolic aspects of the obstructive sleep apnea syndrome » Medicine Science Monitor 11 n°3 (2005) : RA70-5
Haute autorité de santé, « Évaluation clinique et économique des dispositifs médicaux et prestations associées pour la prise en charge du syndrome d’apnées hypopnées obstructives du sommeil (SAHOS) ». Révision de catégories homogènes de dispositifs médicaux évaluation économique, 2014.
https://www.has-sante.fr/portail/jcms/c_1761818/fr/evaluation-clinique-et-economique-des- dispositifs-medicaux-et-prestations-associees-pour-prise-en-charge-du-syndrome-d-apnees-hypopnees-obstructives-du-sommeil-sahos
Haute autorité de santé « Place et conditions de réalisation de la polysomnographie et de la polygraphie respiratoire dans les troubles du sommeil ». Rapport d’évaluation technologique, 2012.
https://www.has-sante.fr/portail/upload/docs/application/pdf/2012-06/place_et_conditions_de_realisation_de_la_polysomnographie_et_de_la_polygraphie_respiratoire_ dans_les_troubles_du_sommeil_-_rapport_devaluation_2012-06-01_11-50-8_440.pdf
Haute autorité de santé « Avis de commission du 6 avril 2010» Commission Nationale
d’évaluation des dispositifs médicaux et des technologies de santé, 2010.
https://www.has-sante.fr/portail/upload/docs/application/pdf/2010-04/cnedimts-2306-tali_2010-04-08_11-08-3_799.pdf
36
Haute autorité de santé « Avis de commission du 8 octobre 2013 » Commission Nationale
d’évaluation des dispositifs médicaux et des technologies de santé 2013.
https://www.has-sante.fr/portail/upload/docs/evamed/CEPP-4496_ONIRIS_08_octobre_2013_(4496)_avis.pdf
Haute autorité de santé « Pose d’un appareillage en propulsion mandibulaire - Pose de prothèse pour syndromes d’apnées obstructives du sommeil », Service d’évaluation des actes
professionnels, 2006.
https://www.has-sante.fr/portail/upload/docs/application/pdf/rapport_propulsion_mandibulaire.pdf
Institut national du sommeil et de la vigilance / MGEN, Enquête « Sommeil environnement » 2013.
https://www.institut-sommeil-vigilance.org/wp-content/uploads/2013/03/Enquete-2013-Sommeil-environnement.pdf
Li W., L. Xia et J. Hu “The comparison of CPAP and oral appliances in treatment of patients with OSA : a systematic review and meta-analysis”. Respiratory care 58, n°7 (2013) : 1184-95.
doi :10.4187/respcare.02245.
Luppi P.H., I. Arnulf « Dossier informations sommeil », Unité Inserm, 2017.
https://www.inserm.fr/index.php/information-en-sante/dossiers-information/sommeil
Morin C.M. « Nonpharmacological Treatment of Chronic Insomnia », Sleep 22, n°8 (1999) :1134-56.
Peppard P., T. Young, M. Palta, J. Skatrud “Prospective study of the association be-tween sleep disordered breathing and hy-pertension”. New England Journal of Medicine 342, n°19 (2000) : 1378-84.
Planès C. « Sommeil normal et pathologique Ventilation pendant le sommeil Diagnostic différentiel du SAOS », 2011.
http://docplayer.fr/29091103-Sommeil-normal-et-pathologique-ventilation-pendant-le-sommeil-diagnostic-differentiel-du-saos.html
Saint-Pierre F. et Haute autorité de santé, « Service d’évaluation des actes professionnels », 2006
https://www.has-sante.fr/portail/upload/docs/application/pdf/rapport_propulsion_mandibulaire.pdf
Sharma S.K. et al « Consensus and evidence-based indian initiative on obstructive sleep apnea guidelines » Lung India 32, n°4 (2014) : 422-34. doi: 10.4103/0970-2113.159677
37
Société Française de Microbiologie, Remic : référentiel en microbiologie médicale. 3ème éd.
Paris : vivactis Plus éd. 2007
Société de pneumologie de langue française, « Recommandations pour la pratique clinique du syndrome d’apnées hyponées obstructives du sommeil de l’adulte », Revue des maladies respiratoires 27 (sup.3) (2010) : S113-S156
Spiegel K., R. Leproult, T. Van Cauter « Impact of sleep debt on metabolic and endocrin function » Lancet 354, n°9188 (1999) : 1435-39.
Sutherland K., P.A. Cistulli, “Mandibular advancement splints for the treatment of sleep apnoea syndrome” Swiss Medical Weekly 141 (2011) : doi: 10.4414/smw.2011.13276.
Tison C., Traitement des apnée du sommeil (et des ronflements) par orthèse d’avancée
mandibulaire. Malakoff : Edition Cdp, 2015.
Vgontzas A.N., E.O. Bixler, G.P. Chrousos « Sleep apnea is a manifestation of the metabolic syndrome » Sleep Medicine Revue 9 n°3 (2005) : 211-24.
Vincent G. et D. Bidaine, En finir avec les ronflements : un guide pratique pour retrouver une
qualité de sommeil optimale. Paris : Eyrolles, 2015
Viviano J.S. « Assessing orthotic normalization of pharyngeal dynamics », Cranio : the journal of
craniomandibular practice 22 n°3 (2004) : 192-208 doi 10.1179/crn.2004.025
Wang Y., P. He, B. Teng, W. Tong, L. Wen, Q. Feng, J. Chen et D. Huang, « Effect of CPAP therapy on sleep quality and quality of life in patients with moderate or severe OSAHS ». Journal of
clinical otorhinolaryngology , head and neck surgery 30, n°4 (2016) : 306-309
Young T., M. Palta, J. Dempsey, J. Skatrud, S. Weber et S. Badr « The occurrence of sleep disordered breathing among middle aged adults ». New England journal of medicine 328, n°17 (1993) : 1230-235. doi: 10.1056/NEJM199304293281704
38
Table des figures
Figure 1 : Schéma du cycle du sommeil ... 6
Figure 2 : Hypnogramme normal………. 8
Figure 3 : Les voies aériennes supérieures ... 10
Figure 4 : Les voies aériennes inférieures ... 12
Figure 5 : Physiologie respiratoire, Rôle des VAS ... 13
Figure 6 : Schéma d’un profil apnéique ... 15
Figure 7 : Schéma des voies aériennes supérieures en vue sagittal en l'absence de SAOHS ... 17
Figure 8 : Schéma des voies aériennes en vue sagittal lors d'une obstruction partielle ... 18
Figure 9 : Schéma des voies aériennes en vue sagittal lors d'une obstruction complète ... 18
Figure 10 : Hypnogramme d’un patient présentant un SAHOS, Perte de l’organisation cyclique, nombreux éveils intra sommeil, déficit en N3 et en SP ... 21
Figure 11 : Echelle de somnolence d’Epworth ... 26
Figure 12 : Les capteurs de la polygraphie ventilatoire ... 27
39
Table des tableaux
Vu, le Directeur de thèse
Professeur Laurent PIERRISNARD
Vu, le Doyen de la Faculté de Chirurgie dentaire de l’Université Paris Descartes
Professeur Louis MAMAN
Vu, le Président de l’Université Paris Descartes Professeur Fréderic DARDEL
Pour le Président et par délégation,
Comparaison d’efficacité entre une orthèse de port différé (orthèse
de laboratoire) réalisée sur mesure et une orthèse universelle de
port immédiat, adaptée sur mesure, dans le traitement du
syndrome d’apnées obstructives du sommeil (Volume 1)
Résumé :
Depuis plusieurs décennies, les orthèses d’avancée mandibulaire ont rejoint l’éventail thérapeutique pour le traitement du syndrome d’apnées/hypopnées obstructives du sommeil, aux côtés de la ventilation par pression positive et de la chirurgie des maxillaires.
Initialement les orthèses étaient réalisées sur mesure suite à un examen clinique par le chirurgien-dentiste. Plus récemment, le laboratoire Oniris a développé un nouveau type d’orthèse disponible directement en pharmacie ou en magasin partenaire. Ces gouttières bi-matières thermoformées permettent une adaptation à la morphologie du patient.
Ceci a alors permis de dégager deux avantages majeurs : une rapidité de mise à disposition puisque le patient adapte ses gouttières lui-même sans l’intervention d’aucun professionnel, et un coût dix fois inférieur.
C’est dans ce contexte que nous proposons d’axer notre travail sur l’essai clinique randomisé multicentrique actuellement mené dans le service d’odontologie de l’hôpital Bretonneau, qui évalue l’efficacité et la tolérance de l’orthèse d’avancée mandibulaire Oniris par rapport à une orthèse réalisée en laboratoire à partir de modèles en plâtre (l’orthèse Tali représente la référence ici). Nous détaillerons le protocole de l’étude et discuterons des premiers résultats obtenus.
Discipline :
OcclusodontologieMots clés fMesh et Rameau :
Orthèses d’avancée mandibulaire -- Thèses et écrits académiques ; Ronflement -- Thèses et écrits académiques ; Syndrome d’apnées obstructives du sommeil -- Dissertations universitaires ; Étude de suivi -- Dissertations universitaires