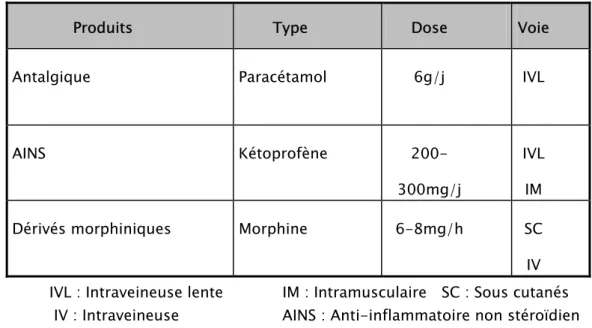
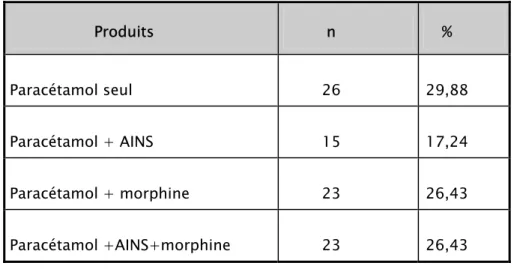
Prise en charge des traumatismes thoraciques graves au CHU Mohammed VI : étude prospective sur 2 ans
Texte intégral
Figure
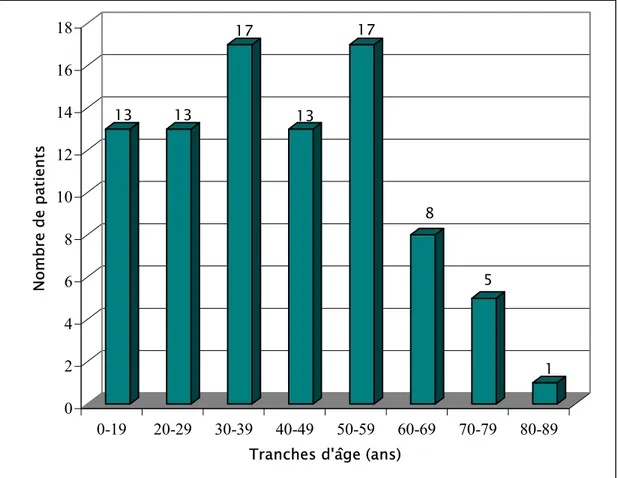
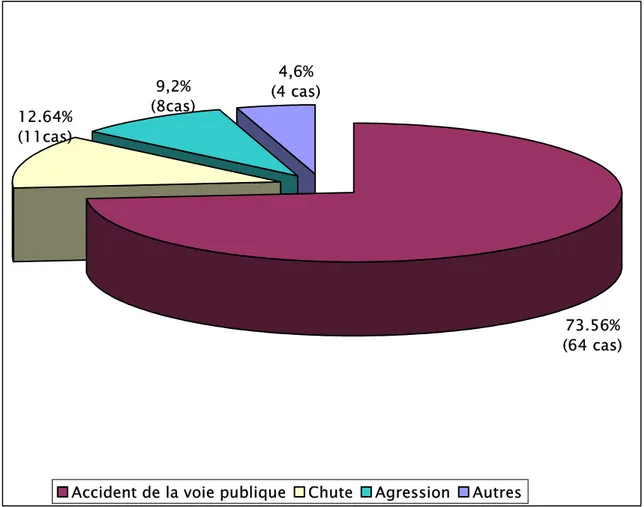
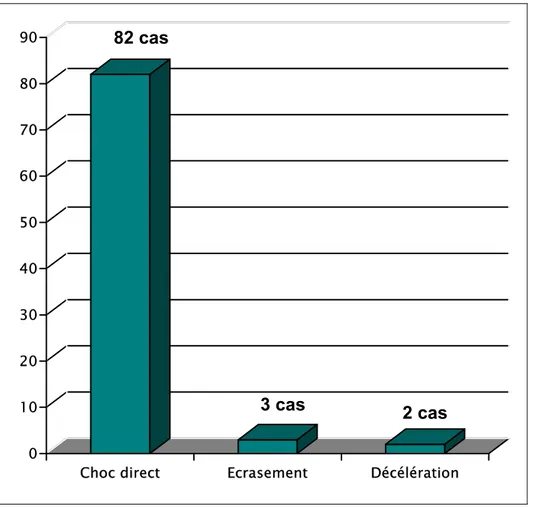
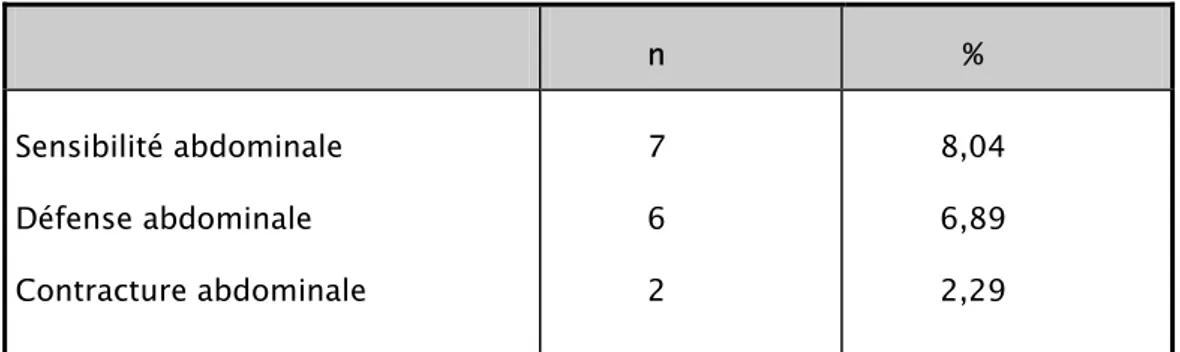
Documents relatifs
La Unión Europea continúa siendo el mayor mercado para Brasil recibiendo más de la mitad del total de las exportaciones de carne mientras que Estados Unidos y Chile representan 16 y
Ces notes allaient d'ailleurs choquer la gazette janséniste qui s'indigne des « grossières impostures qu'il [l'auteur] débitent, sur- tout dans quelques notes 57• » Les
[17] Ananth CV, Smulian JC, Vintzileos AM, 1997, The association of placenta previa with history of cesarean delivery and abortion: a Metaanalysis, American journal of obstetrics
Sellem [72] insiste sur l’importance de l’échographie dans les traumatismes modérés, il a constaté chez 20 patients présentant un traumatisme modéré dix lésions testiculaires
Nous avons retenu dans notre étude tous les patients admis au service de chirurgie pédiatrique générale pour sténose ou suspicion de sténose hypertrophique du
patients dont 86 étaient inclus dans la phase II de l’étude (stratifié notamment sur le stade localement avancé 25 % ou métastatique 75%, et sur la localisation tumorale :
• L’extraction à la pince ou crochet a été la modalité thérapeutique la plus adoptée au niveau des fosses nasales : 88,18 %, alors qu’au niveau du pharynx, nous avons utilisé
D’entre ses patients déprimés avec troubles sexuels 88,90% témoignent qu’ils sont insatisfaits dans leur vie conjugale (qualité de vie sexuelle, relation sexuelle,