Développement d’une intervention basée sur la pleine
conscience pour enfants présentant un trouble
déficitaire de l’attention (TDA/H) et des symptômes
d'anxiété :
une étude de faisabilité
Mémoire doctoral
Eugénie Simard
Doctorat en psychologie
Docteure en psychologie (D. Psy.)
Développement d’une intervention basée sur la pleine conscience pour enfants présentant un trouble déficitaire de l’attention (TDA/H) et des symptômes d’anxiété :
Une étude de faisabilité
Mémoire doctoral
Eugénie Simard
Sous la direction de :
Nancie Rouleau, Ph.D Directrice de recherche
RÉSUMÉ
Les troubles anxieux et le trouble déficitaire de l’attention avec ou sans hyperactivité (TDA/H) sont les plus fréquents en enfance (prévalences annuelles de 6,5% et 5%
respectivement) et sont souvent concomitants (30% des enfants TDA/H présentent un trouble anxieux comorbide). Les symptômes associés peuvent engendrer des répercussions importantes sur leur fonctionnement, lors de cette période développementale cruciale. La pleine conscience (PC), un entrainement visant l’autorégulation de l’attention et des émotions, semble prometteuse afin de diminuer certains symptômes, notamment d’anxiété, mais n’a toutefois jamais été étudiée chez les enfants TDA/H. La présente étude pilote a comme objectifs de 1) vérifier la faisabilité et l’acceptabilité du programme PEACE, développé par le MANDALAB et adapté aux enfants TDA/H de 7 à 11 ans 2) de documenter ses effets possibles sur l’anxiété, le TDA/H, le trait de PC et le fonctionnement global des enfants, 3) de générer des hypothèses sur les caractéristiques susceptibles d’influencer les effets de l’intervention et 4) d’émettre des recommandations en vue de futures études. Une série de cas cliniques menée auprès de quatre enfants TDA/H a permis de documenter l’évolution des différentes variables au moyen de cinq évaluations (2 pré, 1 mi et 2 post). L’inspection visuelle des données, les scores de changement, les Reliable Change Index (RCI), les seuils cliniques, les commentaires et les observations ont permis de répondre aux objectifs. Il semble faisable et acceptable d’offrir PEACE à la population ciblée. Trois enfants ont complété le programme, avec un taux de présence de 100%, et un a été retiré en raison de
comportements agressifs. PEACE semble générer des effets bénéfiques significatifs sur l’anxiété et le fonctionnement global des enfants. Les effets sur le TDA/H sont plus mitigés. L’implication parentale semble faciliter la pratique quotidienne de la PC, élément clé dans la généralisation des apprentissages réalisés pendant l’intervention.
Table des matières
RÉSUMÉ ... iii
LISTE DES TABLEAUX ... vi
LISTE DES FIGURES ... vii
LISTE DES SIGLES ... viii
REMERCIEMENTS ... x
INTRODUCTION ... 1
Pleine conscience ... 1
Pleine conscience et santé mentale chez les enfants ... 4
Méta-analyses et revues systématiques ... 6
Bien-être psychologique ... 7
Comportements ... 8
Cognition ... 8
Pleine conscience et anxiété chez les enfants ... 9
Pleine conscience et symptômes TDA/H ... 12
Relation entre l’anxiété et les symptômes de TDA/H ... 14
CHAPITRE 1 : OBJECTIFS ET HYPOTHÈSES ... 16
Objectifs ... 16 Hypothèses ... 16 CHAPITRE 2 : MÉTHODE ... 18 Devis de recherche ... 18 Participants ... 19 Matériel ... 22
Variables contrôles et sociodémographiques ... 22
Variables cliniques ... 23
Programme de pleine conscience ... 27
Procédure ... 33
CHAPITRE 3 : ANALYSES ... 36
Données manquantes ... 39
CHAPITRE 4 : RÉSULTATS ... 40
Adhérence à l’intervention ... 40
Effets possibles du programme PEACE ... 44
Trait de pleine conscience. ... 44
L’anxiété. ... 46
TDA/H. ... 56
Fonctionnement. ... 65
Résumé des effets du programme PEACE. ... 68
Vignettes cliniques ... 68 Participant P1. ... 69 Participant P2. ... 76 Participant P3. ... 81 Participant P4. ... 86 CHAPITRE 5 : DISCUSSION ... 94 Acceptabilité et faisabilité ... 94
Effets du programme PEACE ... 95
Recommandations ... 102 CONCLUSION ... 109 RÉFÉRENCES ... 111 ANNEXES ... 117 Annexe A ... 118 Annexe B ... 121 Annexe C ... 123 Annexe D ... 145 Annexe E ... 156 Annexe F ... 158 Annexe G ... 173 Annexe H ... 193 Annexe I ... 196
LISTE DES TABLEAUX Tableau 1. ... 20 Tableau 2. ... 28 Tableau 3. ... 41 Tableau 4 ... 70 Tableau 5. ... 72 Tableau 6 ... 73 Tableau 7 ... 77 Tableau 8 ... 79 Tableau 9 ... 80 Tableau 10 ... 82 Tableau 11 ... 84 Tableau 12 ... 85 Tableau 13 ... 88 Tableau 14 ... 89 Tableau 15. ... 91
LISTE DES FIGURES Figure 1……… 122 Figure 2………..… 45 Figure 3………..….... 47 Figure 4………..…… 50 Figure 5………..…… 52 Figure 6……….…. 53 Figure 7………..….... 54 Figure 8………..….... 55 Figure 9………..….... 57 Figure 10...………..…... 58 Figure 11...………..…... 60 Figure 12...………..…... 61 Figure 13……….... 63 Figure 14……… 64 Figure 15……….... 66 Figure 16……….... 67 Figure 17……… 70 Figure 18……… 71 Figure 19……… 73 Figure 20……… 75 Figure 21………...…. 77 Figure 22……….... 78 Figure 23……….... 79 Figure 24………...…. 81 Figure 25………...…. 82 Figure 26………...…. 84 Figure 27………...…. 85 Figure 28………...…. 87 Figure 29………...…. 89 Figure 30……….... 90 Figure 31………...…. 93 Figure 32……….. 197
LISTE DES SIGLES
CBCL Child Behavior Check-List
CAMM Child and Adolescent Mindfulness Measure
MASC Multi-dimensionnal Anxiety Scale for Children
MBCT Programme Mindfulness-Based Cognitive Therapy
MBSR Programme Mindfuless-Based Stress Reduction
PEACE Programme d’Entraînement de l’Attention et de la Compassion chez l’Enfant PC Pleine conscience
RCI Reliable Change Index
RCIsc Score critique basé sur le Reliable Change Index
STAIC State-Trait Anxiety Inventory for Children
TDA/H Trouble déficitaire de l’attention avec ou sans hyperactivité TOP Trouble d’opposition avec provocation
WASI Wechsler Abbreviated Scale of Intelligence
REMERCIEMENTS
En premier lieu, je tiens à remercier ma directrice de recherche, Mme Nancie Rouleau, Ph.D., qui m’a accompagnée avec sensibilité, rigueur et bienveillance à travers toutes les étapes de ce processus, à la fois exigeant et stimulant. Je vous remercie de votre écoute, de votre confiance et de vos judicieux conseils. Vous avez su trouver un juste équilibre afin de me guider dans les moments plus difficiles tout en soutenant le développement de mon autonomie. Votre accompagnement continuel m’a aidée à me réaliser et à me faire confiance à travers ce grand accomplissement et j’en suis sincèrement reconnaissante. Je tiens également à remercier Mme Martine Simard, Ph.D., membre de mon comité d’encadrement, pour sa générosité et ses
précieuses recommandations, qui ont incontestablement enrichi ce mémoire. Je vous remercie de m’avoir aidée à toujours pousser mes réflexions plus loin. Je souligne aussi l’immense
contribution de Louis-Pierre Tessier, instructeur de pleine conscience. Par ton expertise et ta bienveillance, tu as su transmettre les enseignements de la pleine conscience aux enfants avec brio. Je souhaite également exprimer mon immense gratitude aux enfants et aux parents qui ont participé à ce projet de recherche, puisqu’ils sont au cœur de ce mémoire.
À tous les membres de l’équipe du MANDALAB, avec qui j’ai eu la chance de partager d’innombrables moments significatifs à travers les années : vous êtes des collègues en or ! Ce parcours n’aurait pas été le même sans vous.
Je remercie aussi tous mes ami(e)s, qui ont su m’épauler et me rappeler l’importance de partager des moments agréables en bonne compagnie !
Enfin, je tiens à exprimer de chaleureux remerciements à ma merveilleuse famille, qui m’a apporté amour, encouragements, écoute et soutien constant, à chaque moment. Notamment, je vous remercie mes très chers parents, d’avoir su me partager votre passion pour la psychologie, envers l’humain et envers le travail bien fait. Vous êtes une grande source d’inspiration pour moi et je n’aurais pu rêver de meilleurs guides de vie. À Jonathan, avec qui j’ai la chance de partager ma vie, je ne pourrais passer sous silence la patience dont tu as fait preuve pendant toutes ces années. Je te remercie des mille et une attentions que tu as eues à mon égard, de ta présence au quotidien et de tes encouragements incessants. Nous formons une fabuleuse équipe et je suis
comblée d’évoluer à tes côtés. À mon cher frère Alexandre et mon inspirante belle-sœur Claire-France, je suis très reconnaissante pour tous les moments agréables passés en votre compagnie, qui m’ont aidée à poursuivre mes rêves. Je vous remercie de toujours avoir été présents pour souligner les grandes étapes franchies.
INTRODUCTION Pleine conscience
La pleine conscience est traditionnellement définie comme le fait de porter attention de façon consciente et soutenue à l’expérience du moment présent, en adoptant une attitude de non-jugement (Kabat-Zinn, 1994). Elle fait référence à l’autorégulation de l’attention dirigée vers la prise de conscience des expériences internes et externes dans l’immédiat, tout en adoptant une attitude de curiosité, d'ouverture et d'acceptation (Bishop et al., 2004). Trois dimensions sont donc fondamentales dans le concept de pleine conscience, soit l’intention, l’attention et l’attitude (Shapiro, Carlson, Astin, et Freedman, 2006). Elle peut faire référence à une pratique personnelle, à un état mental ou à un trait qui peut se développer (Shapiro, 2009).
Tirant son origine de la tradition contemplative bouddhiste, la pleine conscience est depuis plusieurs décennies sécularisée comme approche clinique reconnue et suscite un intérêt scientifique grandissant (Van Dam et al., 2017). Ses effets sont étudiés auprès de diverses populations cliniques et non cliniques. Chez l’adulte, la pratique de la pleine conscience soutiendrait notamment un meilleur bien-être psychologique, lequel se traduirait par une plus grande capacité d’autorégulation émotionnelle ainsi que par une diminution des symptômes anxieux et dépressifs dans les populations cliniques (Baer, 2003; Eberth et Sedlmeier, 2012; Khoury et al., 2013) et non cliniques (Grossman, Niemann, Schmidt, et Walach, 2004; Khoury, Sharma, Rush, et Fournier, 2015). Elle diminuerait l’adoption de comportements parentaux coercitifs et de comportements impulsifs (van der Oord, Bögels, et Peijnenburg, 2012) et elle favoriserait également l’amélioration de l’attention (Chiesa, Calati, et Serreti, 2011; Jha,
Krompinger, et Baime, 2007; Moore et Malinowski, 2009; Zeidan, Johnson, Diamond, David, et Goolkasian, 2010) ainsi que de certaines fonctions exécutives (Moore et Malinowski, 2009; van Vugt et Jha, 2011; Zeidan et al., 2010). La thérapie basée sur la pleine conscience est toutefois contre-indiquée dans certains cas de trouble de la personnalité, de psychose, d’épisodes de dépression majeure ainsi que dans certaines présentations du trouble de stress post-traumatique (Rempel, 2012).
développent par l’entrainement, comme toute autre habileté (Semple, Lee, Rosa, et Miller, 2010). Il s’agit d’un entrainement mental qui se pratique à travers diverses activités et plus
particulièrement par la méditation de pleine conscience, laquelle peut s’exercer de façon formelle (p. ex., le balayage corporel, la méditation assise, la méditation dirigée vers un son, etc.) ou informelle, c’est-à-dire intégrée aux activités de la vie quotidienne (p. ex., porter attention aux sensations ressenties en se brossant les dents, en lavant la vaisselle, en marchant, en ressentant vivement une émotion, etc.). Par sa pratique, l’individu développera un état mental de pleine conscience, lequel deviendra de plus en plus accessible pour lui, se transformant au long cours en mode de fonctionnement (Shapiro, 2009). Ainsi, l’individu développera l’espace mental
nécessaire afin d’agir de façon plus consciente dans son quotidien et de diminuer les réactions automatiques qui peuvent parfois être problématiques (Bishop et al., 2004). Cette propension à vivre en pleine conscience au quotidien, dans l’acceptation de ses sensations et émotions, est appelée le trait de pleine conscience. Les effets positifs de la pleine conscience seraient médiés par divers mécanismes, dont la régulation de l’attention, la régulation émotionnelle, par
l’amélioration de la conscience apportée aux sensations de son propre corps ainsi que par des changements positifs apportés dans la façon dont l’individu se perçoit (Grecucci, Pappaianni, Siugzdaite, Theuninck, et Job, 2015; Hölzel et al., 2011; Willis et Dinehart, 2014).
Les programmes cliniques de pleine conscience les plus connus et étudiés sont le
Mindfulness-Based Stress-Reduction (MBSR) et le Mindfulness-Based Cognitive Therapy
(MBCT). Le programme original et manualisé MBSR a d’abord été développé pour les patients ayant des douleurs chroniques en 1979 (http://www.umassmed.edu/cfm/stress-reduction/history-of-mbsr/ ) par le Dr. Jon Kabat-Zinn et son équipe à l'Université du Massachussetts Medical
School et cible particulièrement l’anxiété. Le programme MBCT consiste en une adaptation du
MBSR, avec l'objectif de diminuer les risques et de retarder les rechutes de dépression chez les patients ayant vécu plusieurs épisodes antérieurs (Segal, Williams, et Teasdale, 2002). La majorité des interventions et des études de pleine conscience s’inspirent généralement de ces deux programmes et s’adaptent à diverses populations (Burke, 2010). Il est nécessaire d’ajuster l’enseignement de la pleine conscience à l’âge des participants et à leur réalité clinique, ainsi que de considérer les différences par rapport à la capacité d’attention, la capacité cognitive et le
fonctionnement interpersonnel que présentent les diverses populations visées (Semple, Reid, et Miller, 2005).
La méditation de pleine conscience au cœur de ces interventions peut prendre différentes formes, mais elle vise ultimement à être attentif à tous les stimuli existants dans le moment présent (stimuli expérimentés aux plans physique, émotionnel et de la pensée). L’attention peut également être volontairement dirigée vers des éléments neutres et précis de l’expérience immédiate, comme la respiration (Bishop et al., 2004). Après un moment, l’attention se
détournera inévitablement vers d’autres éléments (mind wandering ou vagabondage de l’esprit) qui feront surface dans le moment présent (p. ex., un son, une pensée, une sensation physique comme une douleur, une émotion, etc.). Cette réaction est généralement automatique chez les individus et la reconnaissance de ce détournement de l’attention est un ingrédient thérapeutique central. De fait, il s’agit du premier élément entraîné par la pleine conscience. Il y aura alors prise de conscience du désengagement attentionnel de la cible initiale, sans porter de jugement ou d'analyse sur cet élément, son contenu ou sur le fait d’avoir été distrait. Par exemple, si un inconfort corporel est ressenti après un moment, la personne peut choisir de simplement en prendre conscience et rediriger son attention vers la cible initiale, ou choisir d’explorer les sensations perçues en apportant une présence attentive et une curiosité envers l’expérience vécue à ce moment, en l'explorant comme si elle était témoin de sa propre expérience et comme si elle la vivait pour la première fois (Bishop et al., 2004). De façon similaire aux autres types de méditation, la pleine conscience amène donc la personne qui la pratique à se concentrer sur certains éléments en ayant comme particularité l'observation continue de l’expérience du moment présent, du flot de stimuli internes et externes à mesure qu'ils surviennent, ce qui comprend la prise de conscience du détournement de l’attention (Baer, 2003; Kabat-Zinn, 2015).
Contrairement à la relaxation, la pleine conscience n’a pas comme objectif la détente, bien que ce soit un effet possible de la pratique. La relaxation vise la réduction des tensions musculaires alors que la pleine conscience permet plutôt de développer une capacité à observer ses propres sensations, quelles qu’elles soient, tout en adoptant une attitude d’ouverture et d’acceptation, sans vouloir les modifier (Baer, 2003; Kabat-Zinn, 2015). Cette pratique induit pourtant une diminution significative de l’anxiété et des émotions désagréables à plus long terme,
qui est d’ailleurs l’effet clinique le plus documenté (Eberth et Sedlmeier, 2012). L’exploration de l’expérience peut mener à une désensibilisation envers certains éléments difficiles et ainsi
diminuer l’anxiété qui y est associée. Il est également possible qu’elle occasionne la dégression des comportements d’évitement, lesquels font souvent partie d’une stratégie ou d’une réaction utilisée en présence d'anxiété, mais qui n'est pas toujours efficace et qui peut même nuire au fonctionnement de la personne en engendrant plus d'anxiété à moyen et long terme (Baer, 2003).
Pleine conscience et santé mentale chez les enfants
Bien que plus étudiée auprès de la population adulte, les chercheurs s’intéressent de plus en plus à la pleine conscience chez des populations adolescentes et infantiles. Certains auteurs avancent même que la pleine conscience bénéficierait davantage à ces populations en raison des changements développementaux (Shapiro et al., 2015; Zoogman, Goldberg, Hoyt, et Miller, 2015) et neurodéveloppementaux (Kaunhoven et Dorjee, 2017; Zelazo et Lyons, 2012)
importants vécus pendant ces périodes, permettant une meilleure plasticité cérébrale. Zelazo et Lyons (2012) suggèrent notamment que l’entrainement à la pleine conscience soutiendrait l’autorégulation, via le développement des circuits préfrontaux. Elle augmenterait la capacité à maintenir ces circuits activés, ce qui améliorerait l'attention soutenue et l'autorégulation des émotions (Lutz, Slagter, Dunne, et Davidson, 2008), centraux dans le mode de vie des enfants et des adolescents compte tenu des apprentissages sociaux et scolaires réalisés pendant ces périodes. De fait, l’autorégulation est un processus déterminant dans le développement d’un
fonctionnement sain aux plans social, émotionnel, cognitif et académique (Shapiro et al., 2015) et elle est souvent touchée dans les troubles de santé mentale. Conséquemment, les habiletés de pleine conscience pourraient assister les enfants dans leur développement global, dans leur parcours scolaire, dans l’acquisition de nouvelles connaissances dans ce moment propice à l’apprentissage, dans le développement de relations significatives ainsi que dans le
développement de meilleures stratégies d’adaptation qu’ils pourront ensuite appliquer tout au long de leur vie (Rempel, 2012; Shapiro et al., 2015; Willis et Dinehart, 2014).
Selon l’Institut National de Santé Publique du Québec (2012), la prévalence annuelle de l’ensemble des troubles mentaux chez les enfants serait d’approximativement 14%. Pourtant, seule une faible proportion de ces enfants reçoit l’aide professionnelle dont ils ont besoin, ce qui
peut, entre autres, s’expliquer par un accès difficile aux ressources ou par des soins inappropriés à leurs plaintes et dysfonctions. Les troubles anxieux et le trouble déficitaire de l’attention
(TDA/H) sont les troubles les plus fréquents en enfance, avec des prévalences annuelles de près de 6,5% (Institut National de Santé Publique du Québec, 2012) et de 5% respectivement et sont souvent concomitants (Americain Psychiatric Association, 2013). Le TDA/H est un trouble neurodéveloppemental qui touche principalement le cortex préfrontal et qui est diagnostiqué par divers symptômes comportementaux. Dans le manuel diagnostique et statistique des troubles mentaux (DSM-V ; American Psychiatric Association, 2013), ce trouble est caractérisé par 1) de l’inattention (p. ex., difficulté à soutenir son attention) ou 2) de l’hyperactivité et de l’impulsivité (p. ex., court et grimpe dans des moments inappropriés). Ainsi, les personnes qui en sont atteintes éprouvent de la difficulté à maintenir leur attention et/ou à contrôler leurs comportements.
Le TDA/H est souvent associé à un moins bon fonctionnement dans les sphères scolaire, interpersonnelle, sociale et familiale (associé à plus de stress familial) ainsi qu’à un risque de blessures accidentelles plus élevé (Nigg, 2013). La métacognition est souvent affectée chez les personnes ayant un TDA/H (Tamm, Nakonezny, et Hughes, 2014). De plus, les enfants
présentant ce trouble sont plus anxieux que la moyenne de façon générale et près de 30% auraient un trouble d’anxiété comorbide diagnostiqué (Schatz et Rostain, 2006; Verreault et Berthiaume, 2010).
Afin de diminuer les symptômes associés au TDA/H, un traitement combinant une médication (surtout celles qui visent les systèmes de neurotransmetteurs dopaminergiques et noradrénergiques) avec une intervention psychologique est recommandé (Hinshaw, Arnold, et MTA Cooperative Group, 2015). Toutefois, seule une petite partie des personnes atteintes reçoit une telle combinaison de traitements et la médication seule reste le traitement le plus courant. La médication psychostimulante s’avère très efficace pour atténuer certains des symptômes
comportementaux chez ces enfants, mais n’a pas d’effet sur plusieurs autres symptômes,
notamment ceux reliés au fonctionnement social (Hinshaw et al., 2015). L’accessibilité difficile aux services d’aide psychologique, la désinformation sur le TDA/H et ses traitements ainsi que les déficits de métacognition des personnes atteintes du trouble (qui font en sorte que les
manque de suivis psychologiques. Par ailleurs, il est fréquent que l’anxiété des personnes présentant un TDA/H reste non-traitée.
Avec le temps, les troubles de santé mentale non traités risquent de se chroniciser, de s’aggraver et/ou de s’accompagner de troubles concomitants (Merikangas et al., 2010). En améliorant les capacités d’autorégulation, une thérapie par la pleine conscience adaptée à cette clientèle pourrait potentiellement agir de façon thérapeutique, mais aussi préventive, en réduisant les symptômes cliniques et en soutenant un meilleur bien-être psychologique à moyen et long terme chez ces enfants.
Méta-analyses et revues systématiques
Plusieurs revues systématiques et méta-analyses sur les effets de la pleine conscience chez les enfants et les adolescents des populations générale et clinique ont été publiées dans les
dernières années. Le premier constat rapporté dans ces études est que l’utilisation de la pleine conscience chez les enfants avec ou sans symptômes cliniques apparaît faisable et acceptable, autant en milieu scolaire (Felver, Celis-de Hoyos, Tezanos, et Singh, 2015; Zenner, Herrnleben-Kurz, et Walach, 2014) qu’en d’autres contextes (Burke, 2010; Greenberg et Harris, 2011; Kallapiran, Koo, Kirubakaran, et Hancock, 2015; Rempel, 2012; Zoogman et al., 2015). De plus, les études démontrent que les enfants en apprécient les activités et que même les enfants plus difficiles d’approche tendent à être enthousiasmés par ces programmes (Britton et al., 2014; Rempel, 2012; Semple et al., 2005).
Les résultats compilés dans ces études se regroupent en trois grandes sphères, soit le bien-être psychologique, les comportements et la cognition. Les conclusions globales de ces études sont cohérentes avec les effets rapportés dans la littérature s’intéressant à la population adulte. Toutefois, des lacunes méthodologiques importantes sont présentes dans plusieurs études
primaires recensées dans ces revues et méta-analyses. Conséquemment, il est difficile de générer des conclusions robustes sur les effets de la pleine conscience chez les enfants pour l’instant. Le manque de puissance statistique, l’absence de groupe contrôle, le manque d’informations
ainsi que l’utilisation de mesures non adaptées à l’âge des participants font partie des critiques principales (Burke, 2010; Greenberg et Harris, 2011; Rempel, 2012; Shapiro et al., 2015).
Puisque la littérature sur le sujet en est à ses débuts, l’hétérogénéité entre les études et la diversité des populations recensées dans une même revue ou méta-analyse (p. ex., l’âge des participants se situant entre 4 et 21 ans) fait en sorte que les conclusions apportées restent vagues et nos
connaissances limitées, mais les résultats sont tout de même encourageants.
Bien-être psychologique
Tout d’abord, les interventions par la pleine conscience semblent améliorer le bien-être psychologique des enfants en favorisant une meilleure gestion émotionnelle (Felver et al., 2015; Kallapiran et al., 2015; Rempel, 2012; Shapiro et al., 2015). L’autorégulation des émotions est considérée comme un des mécanismes d’action de la pleine conscience qui chapeauteraient d’autres changements selon certains auteurs (Grecucci et al., 2015; Hölzel et al., 2011). La pleine conscience semble notamment réduire l’anxiété et le stress chez les enfants (Felver et al., 2015; Rempel, 2012; Shapiro et al., 2015; Zenner et al., 2014; Zoogman et al., 2015). Zoogman et collaborateurs (2015) nuancent toutefois ce résultat en rapportant une taille d’effet omnibus moyenne (del = 0.5) pour les études s’intéressant à des populations cliniques comparativement à une petite taille d’effet omnibus (del = 0.197) pour les études s’intéressant à une population générale. Ce résultat laisse supposer que la pleine conscience serait plus bénéfique pour les enfants ayant des difficultés atteignant une certaine sévérité ou encore que des limites reliées aux outils de mesure utilisés avec les enfants de la population générale ont diminué la possibilité d’en capter adéquatement les effets (p. ex., l’effet plafond des mesures utilisées, outils de mesures pas assez sensibles pour être utilisés avec la population générale, etc.). La réduction de l’anxiété et une meilleure gestion du stress semblent néanmoins être les résultats les plus constants à ce jour. Certains auteurs proposent d’ailleurs que ces effets seraient à la base d’autres changements améliorant le bien-être personnel, comme l’amélioration de l’image de soi et la diminution des plaintes somatiques (Rempel, 2012; Tan, 2016). De plus, la réduction de l’anxiété ainsi qu’une bonne gestion du stress influenceraient positivement la cognition (Rempel, 2012; Zenner et al., 2014). Une diminution des symptômes dépressifs (Felver et al., 2015; Zoogman et al., 2015), des pensées intrusives, des ruminations (Rempel, 2012; Shapiro et al., 2015), des idéations suicidaires
ainsi qu’une augmentation des affects positifs sont également rapportées chez les enfants de la population générale (Felver et al., 2015). Finalement, la pleine conscience favoriserait la résilience (Felver et al., 2015; Greenberg et Harris, 2011; Zenner et al., 2014) et l’estime personnelle des enfants (Burke, 2010; Tan, 2016).
Comportements
Des effets dans la sphère comportementale sont également notables chez les enfants. En plus de diminuer les comportements problématiques chez ces derniers (Felver et al., 2015; Schonert-Reichl et al., 2015; Shapiro et al., 2015), la pleine conscience occasionnerait une amélioration des comportements en classe (Felver et al., 2015). En effet, la pratique de la pleine conscience chez les enfants diminuerait l’occurrence de comportements agressifs ainsi que la manifestation de comportements liés au TDA/H (Rempel, 2012). De même, la pleine conscience augmenterait l’intelligence émotionnelle, c’est-à-dire que ces enfants présenteraient plus de comportements prosociaux (Felver et al., 2015; Rempel, 2012), de compétences sociales (Felver et al., 2015) et démontreraient plus d’empathie (Shapiro et al., 2015) comparativement aux enfants n’étant pas entrainés à la pleine conscience.
Cognition
La pleine conscience semble par ailleurs avoir une influence sur le fonctionnement
cognitif des enfants (Zenner et al., 2014) et sur leur rendement scolaire (Rempel, 2012), mais très peu d’études sont disponibles sur cette question. De plus, une diminution des problèmes
attentionnels chez les enfants présentant un TDA/H ou un trouble d’apprentissage (Felver et al., 2015; Shapiro et al., 2015), ainsi que ceux de la population générale ayant suivi un programme de pleine conscience (Shapiro et al., 2015; Zoogman et al., 2015) est rapportée. Elle semble aussi améliorer leurs capacités de métacognition, c’est-à-dire qu’elle faciliterait le processus par lequel les enfants prennent conscience de leur propre état cognitif (Shapiro et al., 2015). Bien qu’une diminution des difficultés exécutives chez les enfants soit rapportée dans la revue systématique de Felver et collaborateurs (2015), les connaissances actuelles ne permettent pas de se prononcer
clairement par rapport aux effets de la pleine conscience sur ces fonctions pour l’instant. Les résultats semblent tout de même prometteurs (Burke, 2010; Rempel, 2012; Shapiro et al., 2015).
En résumé, la majorité des méta-analyses et les revues systématiques suggère que la pleine conscience aurait des effets bénéfiques dans les sphères psychologique, comportementale et cognitive chez les enfants, mais des études supplémentaires demeurent essentielles. Plusieurs limites sont toutefois présentes dans les études recensées dans ces méta-analyses, notamment le manque de groupe de comparaison dans les études, le manque d’information sur les programmes offerts, l’hétérogénéité des outils de mesure utilisés et de la sélection des répondants (p. ex., l’enseignant ou les parents seulement) ainsi que l’expérience variable des enseignants de pleine conscience (Felver et al., 2015; Rempel, 2012; Shapiro et al., 2015; Zenner et al., 2014; Zoogman et al., 2015). Certains auteurs mentionnent d’ailleurs qu’il est nécessaire que plus d’études
s’appuyant sur des méthodologies robustes soient effectuées avant de se prononcer définitivement sur les effets de la pleine conscience, mais qu’il s’agit d’un champs de recherche encourageant (Burke, 2010; Rempel, 2012; Shapiro et al., 2015; Van Dam et al., 2017). Il sera particulièrement important d’être rigoureux dans les décisions méthodologiques qui seront adoptées dans ce champ de recherche et de bien les documenter afin d’accumuler des données empiriques plus robustes et généralisables. À ce jour, le résultat qui semble le plus appuyé empiriquement chez les enfants est la diminution des symptômes d’anxiété à la suite d’une intervention de pleine conscience.
Pleine conscience et anxiété chez les enfants
Les troubles anxieux représentent les troubles de santé mentale les plus fréquents chez les jeunes (Merikangas et al., 2010). Selon l’Institut National de Santé Publique du Québec (2012), une prévalence annuelle de troubles anxieux de 6,4% est notée chez les enfants âgés de 5 à 17 ans en Amérique du Nord. En outre, les troubles anxieux à l’enfance et à l’adolescence peuvent se chroniciser et ces symptômes évoluent fréquemment vers d’autres symptômes graves, s’ils ne sont pas traités (p. ex., symptômes dépressifs, idéations suicidaires, d’autres symptômes anxieux plus handicapants). L'anxiété est par ailleurs associée à davantage de troubles comorbides avec le développement et est également associée à plus de problèmes de santé mentale à l’âge adulte (Turgeon, 2014). Actuellement, les traitements standards recommandés sont la psychothérapie
(particulièrement la thérapie cognitive-comportementale), pour laquelle le manque d’accessibilité et les coûts associés peuvent représenter des obstacles, ainsi que certaines médications, qui seraient toutefois moins efficaces que chez les adultes (Reynolds, Wilson, Austin, et Hooper, 2012). De plus, la comorbidité qui accompagne fréquemment les troubles anxieux chez les enfants n’est que rarement prise en considération dans l’offre de traitement et elle peut en diminuer l’efficacité (Reynolds et al., 2012).
En dépit du fait que la littérature s’intéressant à la pleine conscience chez les enfants en soit à ces débuts, plusieurs études s’intéressent à ses effets sur l’anxiété, lesquels sont les plus documentés et appuyés scientifiquement actuellement. Toutefois, plusieurs de ces études
manquent de rigueur méthodologique et seules quelques études randomisées et contrôlées sur ce sujet ont été menées auprès de cette population.
Une étude contrôlée et randomisée réalisée avec des garçons âgés de 12 ans en moyenne et issus de milieux urbains a démontré que les symptômes anxieux auto-rapportés avaient diminué de façon significativement supérieure chez les participants qui avaient reçu une
intervention de pleine conscience à l’école, comparativement aux garçons d’un groupe contrôle actif partageant les mêmes conditions de vie, ayant assisté à un programme éducatif en santé. Le groupe de comparaison a permis de contrôler statistiquement l’effet de certains aspects extérieurs à la pleine conscience, dont le fait de recevoir de l’attention positive de la part d’un instructeur adulte ainsi que le fait de vivre une expérience de groupe (Sibinga et al., 2013). Cependant, Liehr et Diaz (2010) ont également mené une étude randomisée contrôlée avec un groupe de
comparaison actif recevant un programme éducatif en santé, mais la diminution des symptômes anxieux dans le groupe intervention n’était pas significativement plus importante que pour le groupe contrôle. Toutefois, la petite taille de l’échantillon (N = 18) a possiblement influencé les résultats.
Dans une autre étude randomisée contrôlée menée dans un milieu scolaire, une diminution des symptômes d’anxiété auto-rapportés a également été observée chez les enfants ayant reçu une intervention de pleine conscience relativement aux enfants du groupe contrôle actif, lesquels ont pu faire des activités individuelles calmes, comme de la lecture individuelle, pendant les périodes
allouées à l’intervention (Napoli, Krech, et Holley, 2005). Une étude tenue auprès d’enfants (âge moyen = 11,79 ans) venant d’un milieu Quaker qui ont également reçu une intervention de pleine conscience à l’école n’a toutefois pas mené à des résultats concluants. En effet, leurs symptômes anxieux n’ont pas diminué de façon significative comparativement aux enfants du groupe
contrôle actif ayant reçu un cours d’histoire africaine avec des activités reliées. Il est important de noter que les participants de cette étude avaient un niveau d’anxiété peu élevé au premier temps de mesure. De plus, malgré le fait qu’on ignore quel serait le dosage de méditation optimal afin d’en retirer des bénéfices, il est à noter que la durée de la méditation dans cette étude était
relativement courte (de 3 à 12 minutes par jour de classe pendant 6 semaines) et que la population très spécifique à l’étude était possiblement moins sensible à la pleine conscience que d’autres populations, considérant leur engagement religieux qui n’inclue pas du tout cette méthode. De façon intéressante, une diminution significative des pensées suicidaires et des pensées
autodestructrices dans le groupe d’intervention de pleine conscience a toutefois été observée (Britton et al., 2014).
Dans une étude contrôlée randomisée menée auprès de 25 participants âgés de 9 à 13 ans, une diminution significative de l'anxiété a été rapportée, mais seulement chez les participants atteignant un seuil clinique d'anxiété au prétest (n=6/25). Aucun effet notable n’a été observé chez les enfants présentant des symptômes sous-cliniques au premier temps de mesure (Semple et al., 2010).
En outre, quelques études à groupe unique ont rapporté une diminution des symptômes anxieux au post-traitement comparativement aux données recueillies avant l’intervention (Beauchemin, Hutchins, et Patterson, 2008; Crowley et al., 2017; Semple et al., 2005), mais ces études ne permettent toutefois pas la généralisation des résultats.
Le fait que certaines études ne rapportent pas de diminution significative des symptômes anxieux après une intervention de pleine conscience (Britton et al., 2014; Lee, Semple, Rosa, et Miller, 2008; Liehr et Diaz, 2010; van de Weijer-Bergsma, Formsma, de Bruin, et Bogels, 2012) peut possiblement s’expliquer par le faible niveau de sévérité des symptômes à l'entrée dans le programme. De fait, plusieurs outils de mesures n’ont pas la sensibilité nécessaire pour permettre
la détection de changements lorsque les données de bases sont peu élevées. Le choix des outils doit donc être adapté aux populations étudiées (p. ex., les mesures utilisées auprès d’une
population générale devraient être particulièrement sensibles). Le choix de la variable étudiée est également primordial. Il est possible qu’une mesure de la capacité d’adaptation aux évènements stressants soit plus appropriée avec un échantillon ayant peu de symptômes anxieux au départ, comparativement à une échelle d’anxiété élaborée pour détecter un diagnostic clinique. Chez des jeunes âgés en moyenne de 10 ans, Mendelson et collaborateurs (2010) ont d’ailleurs démontré qu’une intervention de pleine conscience pouvait améliorer les capacités d'autorégulation, ce qui se traduisait par une meilleure réponse physique et psychologique au stress. Ces auteurs
proposent également l’hypothèse que certains des changements s’opèrent à long terme et que les effets ne sont pas toujours observables immédiatement. À titre d’exemple, des effets positifs sur l’anxiété et le bien-être psychologique ont été remarqués 7 semaines après la fin d’une
intervention, alors qu’aucun changement n’était notable immédiatement après l’intervention (van de Weijer-Bergsma et al., 2012). En outre, une des limites de la littérature actuelle réside dans la disparité des répondants questionnés (p. ex. : certaines études ne rapportent que les résultats auto-rapportés, d’autres observés par les parents, etc.) puisqu’une différence entre les perceptions des divers observateurs semble présente.
Bien que des effets positifs de la pleine conscience sur l’anxiété ne soient pas observés dans toutes les études, elle semble tout de même être une intervention prometteuse chez les enfants, particulièrement lorsque les difficultés atteignent un seuil clinique au niveau de base. Toutefois, les connaissances sur le sujet doivent être raffinées puisque d’autres modérateurs pourraient être en cause.
Pleine conscience et symptômes TDA/H
Dans la littérature, certaines études se sont intéressées aux effets de la pleine conscience sur les symptômes de TDA/H. Quelques chercheurs se sont intéressés aux symptômes TDA/H chez des enfants n’ayant pas nécessairement de diagnostic, considérant que chaque personne présente des symptômes à un degré divers. En effet, comme toute difficulté de santé mentale, les symptômes TDA/H peuvent être conceptualisés sur un continuum plutôt que de façon
dichotomique. Une baisse des symptômes de TDA/H et notamment de l’inattention sont rapportées dans plusieurs études menées auprès d’enfants de la population générale (Klatt, Harpster, Browne, White, et Case-Smith, 2013; Lee et al., 2008; Napoli et al., 2005).
Quelques études ont également été menées auprès d’enfants présentant un TDA/H. Une récente revue systématique mentionne que la littérature actuelle ne permet pas d’apporter de conclusions claires sur les effets de la pleine conscience chez ces enfants, mais que les études s’y intéressant sont encourageantes (Evans et al., 2017) . Dans une étude menée auprès de 4 enfants ayant un diagnostic, Carboni, Roach et Fredrick (2013) ont noté une augmentation du temps passé à faire une activité spécifique ainsi qu’un plus grand délai entre les changements d’activités après une intervention individuelle de pleine conscience. Une baisse des symptômes TDA/H auto-rapportés a également été observée dans une étude menée auprès de patients TDA/H âgés de plus de 15 ans et d’adultes (Zylowska et al., 2008). De plus, les programmes basés sur la pleine conscience intégrant des activités en mouvements (p. ex., le yoga, les arts martiaux, etc.) sont identifiés comme étant particulièrement aidants pour ces enfants, mais plus d’études s’intéressant à cet aspect sont nécessaires (Evans et al., 2017).
Dans la majorité des études menées auprès d’enfants TDA/H, une intervention de pleine conscience était offerte aux enfants et, parallèlement, une intervention était offerte aux parents. Les résultats d’une étude pilote réalisée auprès de 12 enfants d’origine chinoise présentant un TDA/H âgés de 8 et 12 ans et ayant suivi le curriculum de 8 semaines MYmind, suggèrent qu’il est faisable et acceptable de mener un programme de PC auprès de cette population. Les auteurs rapportent une amélioration sur certains aspects de l’attention mesurés par des tests
neuropsychologiques, qui ne sont toutefois pas rapportés sur les mesures objectives. Il est à noter qu’il s’agit d’une étude de faisabilité sans groupe contrôle et que les résultats doivent être
interprétés avec prudence (Chang et al., 2018). D’autres études ont rapporté une baisse des comportements d’inattention chez les enfants (Haydicky, Shecter, Wiener, et Ducharme, 2015; van der Oord et al., 2012) ainsi qu’une diminution des comportements externalisés chez ces derniers (Haydicky et al., 2015; van de Weijer-Bergsma et al., 2012). Toutefois, l’occurrence des symptômes d’hyperactivité et d’impulsivité n’a pas diminué de façon significative dans les études s’y intéressant, bien qu’une certaine décroissance ait été notée (Carboni et al., 2013; Haydicky et
al., 2015). Dans ces études, il est difficile de départager les effets de l’intervention offerte aux jeunes ayant un TDA/H des effets engendrés par les changements opérés chez les parents à la suite de l’intervention qu’ils ont reçue.
Relation entre l’anxiété et les symptômes de TDA/H
Bien que plusieurs auteurs mentionnent la possibilité qu’une relation existe entre l’anxiété et l’inattention, elle reste peu documentée et considérée dans la littérature s’intéressant à la pleine conscience.
Tout d’abord, les périodes de grands stress auraient une influence négative sur les
performances attentionnelles (Leonard et al., 2013) et il est donc possible que l’anxiété augmente les symptômes d’inattention chez les enfants. En pratiquant la pleine conscience, l’enfant
améliorerait l’autorégulation de ses émotions, dont l’anxiété, ce qui aurait une incidence sur la diminution des symptômes d’inattention.
À l’inverse, certains auteurs croient plutôt que les symptômes d’inattention
influenceraient les effets de la pleine conscience sur l’anxiété. Semple, Reid et Miller (2005) ont conduit une étude pilote auprès de cinq enfants âgés de 7 à 8 ans présentant des symptômes anxieux, référés par le psychologue scolaire. Puisque certains types de difficultés attentionnelles font partie des symptômes prédominants dans l'anxiété, leur hypothèse était qu’un entrainement d'autorégulation de l'attention par la pleine conscience réduirait l'anxiété. À la suite d’un
programme composé d’une séance hebdomadaire de 45 minutes pendant six semaines, une diminution des symptômes d’anxiété a été notée par le professeur chez la majorité des
participants. Il est important de noter que le programme n’était pas développé au départ dans le but d’être utilisé avec des enfants ayant un TDA/H, mais que plusieurs des participants
présentaient des résultats modérés à élevés aux échelles de symptômes TDA/H, tel qu’évalué par le questionnaire Child Behavior Check-List (CBCL). Les résultats obtenus dans cette étude suggèrent que le niveau d’attention des participants au prétest aurait pu influencer les effets de la pleine conscience sur différentes variables et notamment sur l’anxiété. De plus, l'attention jouerait un rôle central dans l'autorégulation des émotions et des pensées. Ainsi, puisque l'entrainement de l’attention par la pleine conscience augmenterait la capacité à maintenir le
circuit de l'autorégulation du cortex préfrontal activé, elle aurait également une incidence sur l'autorégulation des émotions et des pensées (Flook, Goldberg, Pinger, et Davidson, 2015).
En résumé, la pleine conscience semble diminuer les symptômes d’anxiété chez les
enfants. Certains auteurs suggèrent toutefois que le niveau d’attention pourrait modérer ces effets, mais peu d’études s’y sont intéressées jusqu’à maintenant. De plus, la pleine conscience semble diminuer l’occurrence de comportements problématiques (Lee et al., 2008; Semple et al., 2010; van de Weijer-Bergsma et al., 2012), augmenter les compétences sociales (Beauchemin et al., 2008) et améliorer la métacognition chez les enfants (Shapiro et al., 2015). Sachant que la plupart des enfants ayant un TDA/H présentent plus de symptômes anxieux que la moyenne et que près du tiers ont un trouble d’anxiété comorbide diagnostiqué, l’utilisation d’interventions de pleine conscience semble d’autant plus indiquée dans le but de les soutenir sur plusieurs plans. Ainsi, elle apparait être une avenue intéressante et prometteuse afin d’outiller ces enfants. Toutefois, pour ce faire, un programme adapté à leur réalité clinique est nécessaire. Considérant l’état actuel des connaissances et afin de répondre à certaines lacunes, notre équipe de recherche
(MANDALAB - Mindfulness AND Attention LAB) a développé le programme PEACE (Programme d’Entraînement de l’Attention et de la Compassion chez l’Enfant), adapté aux enfants présentant un TDA/H âgés de 7 à 11 ans, visant à entrainer l’autorégulation émotionnelle et attentionnelle par la pleine conscience. Ce mémoire porte sur l’utilisation de ce programme offert en format de groupe auprès de cette population.
CHAPITRE 1 : OBJECTIFS ET HYPOTHÈSES
Objectifs
Les objectifs généraux de ce mémoire doctoral sont 1) de vérifier la faisabilité et l’acceptabilité de l’utilisation du programme PEACE avec des enfants de 7 à 11 ans ayant un TDA/H et 2) de documenter ses effets potentiels sur le trait de pleine conscience, les symptômes d'anxiété et de TDA/H, ainsi que sur le fonctionnement global des participants.
Cette étude a comme objectifs plus spécifiques de 3) décrire les données individuelles des enfants afin de générer des hypothèses sur les variables qui pourraient influencer les effets de l’intervention sur ces symptômes cliniques et finalement, 4) d’émettre des recommandations quant aux adaptations qui devraient être effectuées afin que le programme de pleine conscience réponde mieux aux besoins et à la réalité de ces enfants pour les futures études de groupe. Ainsi, une liste de recommandation et de conseils sera produite afin d’adapter le programme PEACE, qui pourra par la suite être manualisé.
Hypothèses
En s’appuyant sur la littérature actuelle et sur le fait que le programme PEACE est étroitement adapté du programme MBSR, qui a largement démontré ses effets sur l’anxiété, il devrait être possible d’observer une certaine diminution des symptômes d’anxiété chez les enfants à la suite de l’intervention, tel que mesurés par les questionnaires auto-rapportés
State-Trait Anxiety Inventory- Children (STAI-C) et The Multi-dimensionnal Anxiety Scale for Children (MASC) ainsi que le questionnaire Child behavior check-list (CBCL) rempli par les
parents et les enseignants. Puisqu’il s’agit d’un programme de pleine conscience, il devrait également être possible d’observer une amélioration du trait de pleine conscience, qui est mesurée par l’échelle auto-rapportée du Child and Adolescent Mindfulness Measure (CAMM ; voir la section Matériel pour plus de renseignements sur ces instruments de mesure). De plus, en s’appuyant sur les quelques études menées auprès de personnes présentant un TDA/H, il devrait être possible d’observer une certaine diminution de la symptomatologie TDA/H et
particulièrement une baisse de l’inattention, tel qu’évalué par les questionnaires Conners-3 (remplis par tous les répondants) et CBCL (remplis par les parents et les enseignants).
Finalement, les améliorations sur ces différentes variables devraient être plus marquées chez les participants qui présentent des symptômes plus élevés au temps de base, tel que suggéré dans la littérature actuelle (Britton et al., 2014; Lee, Semple, Rosa, et Miller, 2008; Liehr et Diaz, 2010; van de Weijer-Bergsma, Formsma, de Bruin, et Bogels, 2012 ; Zoogman et al., 2015) .
D’un point de vue exploratoire, il est probable qu’une amélioration du fonctionnement des enfants soit observée, qui sera mesurée à l’aide de l’échelle Weiss Functional impairment rating
scale (WFIRS-P) complétée par les parents. De plus, il est présumé que le degré d’inattention
influencera les effets du programme sur les enfants ainsi que leur adhérence à l’intervention. En effet, il est considéré comme probable que les enfants présentant le plus d’inattention au pré-test adhèreront moins bien au traitement et que les effets de l’intervention sur l’anxiété seront plus atténués, tel que suggéré par l’étude de Semple, Reid et Miller (2005).
CHAPITRE 2 : MÉTHODE
Il est à noter que ce projet de recherche a été approuvé par le comité d’éthique de la recherche de l’IUSMQ, maintenant centre de recherche CERVO, et qu’il a reçu une exemption par le comité d’éthique de la recherche de l’Université Laval (voir Annexe A).
Devis de recherche
La sélection d’un protocole ABA quasi expérimental de série de cas cliniques semblait la plus désignée pour répondre aux objectifs de cette étude (voir Annexe B). D’abord, considérant que le programme PEACE n’a jamais été évalué auparavant, il était préférable de débuter avec un petit échantillon afin de s’assurer qu’il ne nuise pas aux participants, en plus de vérifier qu’il soit possible de mener une telle intervention en groupe avec des enfants ayant un TDA/H. Cela permet également d’ajuster l’intervention avant qu’elle ne soit offerte à un plus grand échantillon, dans l’objectif qu’elle soit la plus adaptée possible à cette clientèle. L’étape subséquente sera de mener une étude adoptant un protocole expérimental de groupe s’appuyant sur cette étude pilote. Ensuite, parmi les possibilités de protocoles de cas cliniques, la série de cas représentait l’option la plus rigoureuse méthodologiquement considérant les contraintes contextuelles de l’étude. De fait, les protocoles expérimentaux à niveaux de base multiples ou avec une alternance de type ABAB n’étaient pas envisageables puisque l’intervention de groupe était offerte à tous les participants en même temps et qu’elle vise à encourager les enfants à développer une pratique continue à l’extérieur des séances. Ainsi, afin d’augmenter la robustesse méthodologique de cette étude de faisabilité, deux pré-tests, une évaluation mi-intervention ainsi que 2 post-tests ont été effectués (voir Annexe B), ce qui augmente la validité du niveau de base et des résultats à la suite de l’intervention en réduisant l’erreur associée à la variabilité test-retest. En outre, cela n’a jamais été effectué dans la littérature portant sur la pleine conscience. En effet, la plupart des études utilisent un protocole pré-post, même lorsqu’il s’agit d’études de groupe. Le devis utilisé sera donc instructif afin de mesurer la variance des mesures et l’amélioration susceptible d’être attribuable au traitement. Pour ce faire, la moyenne des deux pré-tests sera considérée comme étant le niveau de base et la moyenne des deux post-tests constituera les données de comparaison de fin d’intervention. De plus, le protocole permettra de comparer les données de base aux
données de mi-intervention, ce qui permettra d’émettre des hypothèses concernant les moments d’occurrence des changements.
Cette méthodologie offrira la possibilité de vérifier que les différences entre les données de base et de post-intervention sont supérieures aux changements qui pourraient s’expliquer par la variabilité test-retest d’un participant, de présenter des résultats pré et post plus réalistes puisqu’ils tiennent compte des réponses de deux évaluations rapprochées et d’évaluer à quel moment les changements seront observables au cours de l’intervention.
Participants
L’échantillon est constitué de quatre enfants âgés de 7 à 11 ans ayant un diagnostic de TDA/H, dont deux (P1 et P2) prennent une médication psychostimulante à base de
méthylphénidate (Biphentin et Concerta) et des inhibiteurs sélectifs de la recapture de la
noradrénaline (Strattera). Les participants sont deux filles et deux garçons fréquentant de la 2e à la 5e année de l’école primaire, où ils réussissent tous avec un rendement scolaire dans la
moyenne ou au-dessus de la moyenne. Leur fonctionnement intellectuel se situe également dans la moyenne ou au-dessus de la moyenne. Tous les participants comprennent et parlent le français et deux d’entre eux fréquentent l’école anglaise. La moitié provient de familles nucléaires et l’autre moitié, un frère et une sœur, d’une famille dont les parents sont séparés et qui se partagent la garde. Tous les participants ont une fratrie d’au moins deux autres enfants (voir Tableau 1). Deux des enfants avaient déjà été quelque peu exposés à la méditation de pleine conscience puisque leur père pratique occasionnellement et deux n’y avaient jamais été exposés. L’indice Blishen, un indice socio-économique basé sur les professions canadiennes (Blishen, Carroll, et Moore, 1987) et qui est fréquemment utilisé dans les études menées auprès des enfants, a été calculé pour chaque participant et indique qu’ils proviennent tous de milieux socio-économiques favorables.
a Le Biphentin (10 mg) a été remplacé par le Concerta (18 mg) à la 4e semaine du programme b Le dosage du Strattera a été augmenté à 40 mg à la 1ère semaine du programme
L’échantillon a été recruté par le biais d’une affiche annonçant le projet, qui a été installée au CERVO (centre de recherche de l’Institut universitaire en santé mentale de Québec) ainsi que par une liste de participants susceptibles de répondre aux critères de sélection ayant déjà participé à des projets de recherche au laboratoire et ayant consenti à être recontactés pour de nouveaux projets.
Une fois leur intérêt envers le projet confirmé, un premier contact téléphonique avec les parents d’une durée approximative de 30 minutes a été effectué par un membre de l’équipe de recherche dans le but de leur expliquer brièvement le projet, d’obtenir leur consentement verbal et de vérifier certains critères d’éligibilité (engagement à s’impliquer dans les différentes étapes de l’étude et dans la pratique quotidienne de leur enfant, vérifier le diagnostic de TDA/H, les symptômes d’anxiété, l'absence de symptômes de psychose, de dépression majeure et d’épisode de stress post-traumatique actuels). Lors de cet appel, il leur a été mentionné que la rencontre de parents ainsi que leur collaboration était nécessaire afin de participer à l’étude et ils se sont engagés à ce que leur enfant soit présent aux rencontres hebdomadaires, soit aux huit samedis matin de l’intervention, en plus des cinq rencontres d’évaluation.
Tableau 1.
Données descriptives des participants
Âge / sexe Éducation Q.I. Médication
P1 9 ans et 7 mois ; M Multiniveaux
3e et 4e année Supérieur à la moyenne
Strattera (40 mg) Biphentin (10 mg)a
P2 11ans ; F 5e année ;
école anglophone Moyenne supérieure
Strattera (25 mg)b Biphentin (10 mg) P3 7 ans et 10 mois ; M 2e année ;
école anglophone Moyenne -
P4 8 ans et 1 mois ; F 2e année Moyenne -
Groupe ≈ 9 ans [2e à 5e année] ≥ moyenne 50% prennent une
Les critères d’inclusion de cette étude étaient le fait que les enfants aient un diagnostic ou une suspicion de TDA/H, que les parents acceptent de participer à une rencontre d'information, d’accompagner leur enfant dans les pratiques de pleine conscience à faire à la maison, ainsi que de communiquer avec le groupe de recherche dans les moments prévus à cet effet tout au long de l’intervention. De plus, les enseignants devaient consentir à remplir des questionnaires aux différents temps de mesure. Les critères d’exclusion de cette étude étaient un Q.I. égal ou
inférieur à 70 ou la présence d’un diagnostic de trouble psychotique, de dépression majeure, d’un épisode de stress post-traumatique ou d’un diagnostic de trouble de la personnalité sévère,
lesquels sont habituellement considérés comme des contre-indications dans ce type d’intervention.
Tous les parents ont accepté de participer à l’étude, mais seules les mères des enfants ont finalement répondu aux questionnaires (n = 4). L’une des répondantes a complété les
questionnaires pour deux des enfants puisqu’ils font partie d’une même fratrie.
De même, tous les enseignants ont accepté de participer à l’étude (n = 4). Il a toutefois été difficile pour l’une d’entre elles de répondre aux questionnaires puisque sa langue maternelle est l’anglais. L’équipe en a seulement été informée à l’évaluation de mi-programme. Lors des
évaluations de pré-intervention, elle a dû chercher quelques mots dans le dictionnaire par souci de bien répondre aux questions, ce qui a rendu le processus d’évaluation plus long et plus fastidieux pour elle, mais sans nuire à la validité des réponses selon nos vérifications. Afin de faciliter sa participation, l’évaluation de la mi-programme a été effectuée par téléphone (une neutralité a été conservée afin de ne pas influencer ses réponses et les questions étaient lues lentement en français et traduites en anglais au besoin), ce qu’elle a d’ailleurs apprécié puisque des explications supplémentaires ont pu lui être offertes. Elle a tout de même préféré remplir les questionnaires post-intervention par elle-même, ayant posé ses questions sur les différents items lors de l’appel téléphonique de la mi-programme.
Matériel
Variables contrôles et sociodémographiques
Wechsler Abbreviated Scale of Intelligence (WASI; Wechsler, 1999). Cet outil permet de déterminer l’éligibilité des participants, basé sur le critère d’exclusion du rendement
intellectuel. Il s’agit d’un outil qui s’adresse à une population âgée de 6 à 89 ans, qui permet d’estimer sommairement le rendement intellectuel par le biais d’une évaluation d’une durée approximative de 30 minutes. Il comprend quatre sous-tests (vocabulaire, similitudes, matrices et blocs) qui se regroupent en trois facteurs (Q.I. verbal, Q.I. de performance et Q.I. global). Cet instrument démontre une bonne convergence avec les autres échelles Wechsler, soit la WISC et la WAIS (Saklofske, Caravan, et Schwartz, 2000). Cette évaluation avait déjà été effectuée au laboratoire pour un autre projet de recherche moins de deux ans auparavant avec deux des participants. Ainsi, elle n’a été effectuée en début d’étude qu’avec les enfants pour qui ces données n’étaient pas accessibles.
Entrevue semi-structurée. Une entrevue a été effectuée par téléphone par une
neuropsychologue (Nancie Rouleau, Ph.D.) avec au moins un des deux parents en début d’étude, dans le but d’évaluer la présence de symptômes et de diagnostics psychopathologiques chez les enfants. Elle a entre autres permis de vérifier l’absence de diagnostics de trouble psychotique, de dépression majeure et d’épisode de stress post-traumatique pour la sélection des participants, ainsi que la présence d’un diagnostic ou d’une suspicion de TDA/H et de symptômes anxieux.
Questionnaire médical et sociodémographique (version maison ; voir Annexe C). Le questionnaire médical et sociodémographique a été élaboré par l’équipe de recherche dans le but de récolter de l’information sur le développement et l’histoire de vie de l’enfant. Il vise,
notamment, à documenter la médication des enfants, leur condition générale et leur historique médicale, ainsi que leurs caractéristiques sociodémographiques. L’indice Blishen, un indice socioéconomique basé sur les professions canadiennes (Blishen et al., 1987), a été calculé à partir d’informations recueillies dans ce questionnaire. De plus, ce questionnaire a été adapté afin de documenter les expériences de pratiques contemplatives (p. ex., yoga, méditation, pleine conscience, etc.) des enfants et de leurs parents. Ce questionnaire a été rempli une seule fois par les parents en début d’étude.
Variables cliniques
TDA/H, anxiété et autres variables cliniques.
Conners-3 (Conners, 2014). Ce questionnaire s’adresse aux parents et aux enseignants d’enfants âgés de 6 à 18 ans, ainsi qu’aux enfants âgés de 8 à 18 ans au moyen d’une version auto-rapportée. Il permet d’évaluer les symptômes de TDA/H ainsi que les difficultés
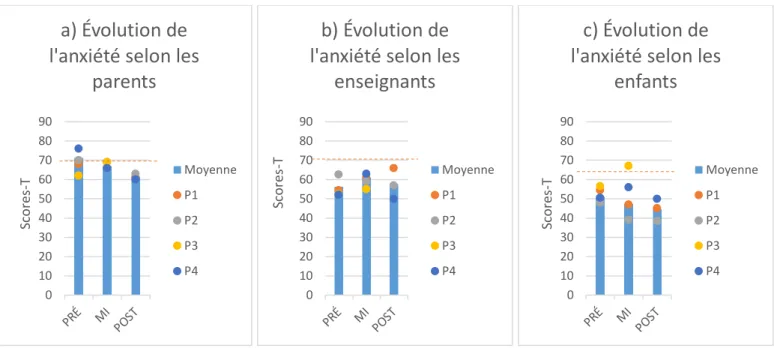
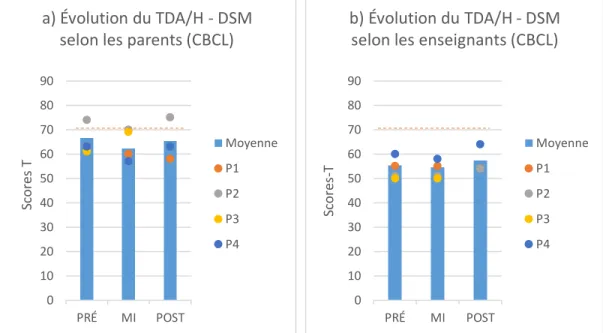
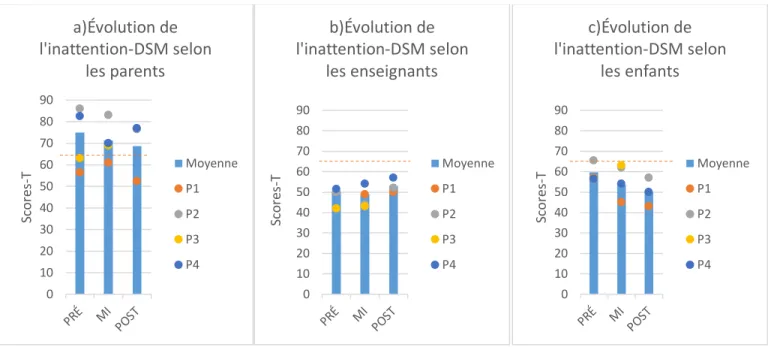
psychologiques les plus souvent rencontrées par les jeunes. Il est disponible en version courte (approximativement 10 minutes) et en version longue (approximativement 20 minutes), mais seule la version longue a été utilisée dans le cadre de cette étude. Les parents ont rempli ce questionnaire seuls. Les enseignants l’ont rempli par eux-mêmes lors des évaluations pré-intervention, par téléphone lors de l’évaluation mi-programme et au moyen de leur choix pour l’évaluation post-intervention (deux l’ont fait par téléphone et un en version papier). Lors des évaluations avec chaque enfant, un expérimentateur était présent, lisait les questions avec lui et répondait aux questions lorsque nécessaire. Les échelles DSM d’inattention, d’hyperactivité, de trouble oppositionnel avec provocation et du trouble des conduites ont été utilisées afin de décrire le profil de départ de chaque enfant. Les échelles DSM d’inattention et d’hyperactivité ont aussi été utilisées afin d’observer l’évolution de ces variables en cours d’étude, et les résultats aux échelles de symptômes d’inattention et d’hyperactivité seront présentés en annexe seulement (voir Annexes Q et S). Les normes nord-américaines ont été utilisées et tous les résultats de cet outil seront présentés en scores-T. Dans la version auto-rapportée du participant de 7 ;9 ans (P3), les normes établies pour les enfants de 8 ans ont été utilisées. Plus un score est élevé sur cette mesure, plus la variable évaluée est touchée chez l’enfant. Le seuil clinique identifié pour cet outil est de ≥ 65.
Child Behavior Check-List – ASEBA, module scolaire (CBCL; Achenbach et
Rescorla, 2001). Le module scolaire du questionnaire a été développé pour les enfants âgés de 6 à 18 ans et est disponible en français, autant dans la version courte que dans la version complète. Seule la version complète a été utilisée dans le cadre de cette étude. Cette mesure permet une évaluation des problèmes comportementaux, des difficultés émotives et de la psychopathologie chez l’enfant. Elle comprend trois volets, soit une évaluation parentale avec le Child Behavior
Check-List (CBCL) et une évaluation de la part de l’enseignant avec le Teacher’s Report Form
(TRF) qui seront utilisées dans l’étude, ainsi qu’un volet auto-rapporté par le Youth Self-Report (YSR) qui n’a pas été utilisé dans l’étude, puisque cette version s’adresse aux jeunes de 11 à 18 ans. Les parents ont répondu à ce questionnaire par eux-mêmes en version papier, et les
enseignants l’ont complété en version papier à la pré-intervention, au téléphone à l’évaluation de la mi-programme et au moyen de leur choix à la post-intervention (deux par téléphone et un en version papier). Les échelles DSM d’anxiété seront utilisées pour décrire le profil de base des participants (voir la section « Vignettes cliniques »). Les échelles DSM de symptômes TDAH et les échelles de symptômes anxieux-dépressifs seront utilisées afin d’observer l’évolution de ces variables en cours d’étude. Les normes nord-américaines seront utilisées et tous les résultats seront présentés en scores-T. Plus un score est élevé, plus la variable évaluée est touchée chez l’enfant. Le seuil clinique de cet outil est de ≥ 70.
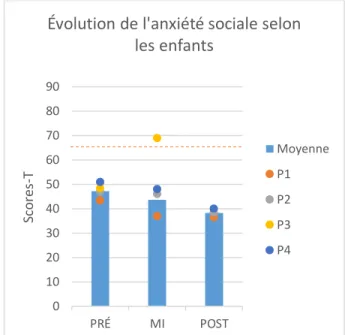
The Multi-dimensionnal Anxiety Scale for Children (MASC; March, Parker, Sullivan, Stallings, et Conners, 1997). Cet instrument permet d’évaluer l’anxiété chez les enfants et les adolescents âgés de 8 à 16 ans. Une version courte (MASC-10) et une version longue (MASC) sont disponibles, mais seule la version longue a été utilisée pour l’étude. Cet outil permet entre autres d’évaluer les symptômes physiques (sous dimensions : tensions et somatique), l’anxiété sociale, l’évitement du danger (sous-dimensions : perfectionnisme et stratégies inadaptées d’adaptation à l’anxiété) ainsi que l’anxiété de séparation à l’aide d’échelles spécifiques, ce qui est un avantage de cet instrument. Les résultats en scores-T aux quatre dimensions (physique, sociale, évitement du danger et anxiété de séparation) seront utilisées dans l’étude, ainsi que l’échelle d’anxiété DSM qui permettra de présenter le profil de base de chaque participant dans la section « vignettes cliniques ». L’échelle MASC total permettra d’évaluer l’évolution de l’anxiété en cours d’étude. Les normes nord-américaines seront employées et le seuil clinique identifié pour cet outil est de ≥ 65. Plus un résultat est élevé, plus la variable évaluée est touchée chez l’enfant. Il s’agit d’un outil fréquemment utilisé dans cette littérature portant sur la PC et la version canadienne-française validée au Québec (Turgeon, Chartrand, Robaey et Gauthier, 2006) a été employée dans cette étude. Lors des évaluations, l’expérimentateur a lu les questions avec l’enfant, s’est assuré de sa compréhension et a répondu à ses questions lorsque nécessaire. Dans
la version auto-rapportée du participant de 7 ans et 9 mois (P3), les normes établies pour les enfants de 8 ans ont été utilisées.
State-Trait Anxiety Inventory- Children (STAI-C; Spielberger, Edwards, Lushene, Montuori etPlatzek, 1973). Cet outil évalue à la fois le trait d’anxiété chez l’enfant et son état au moment où il remplit le questionnaire. Toutefois, seule l’échelle évaluant le trait d’anxiété (scores-T) sera présentée. Cet instrument est également un des outils les plus utilisés pour mesurer l’anxiété chez les enfants et est souvent choisi dans les études s’intéressant à la pleine conscience. L’outil a été validé auprès d’enfants de 9 à 12 ans, raison pour laquelle
l’expérimentateur a lu les questions avec chaque participant en s’assurant qu’elles étaient bien comprises. La version canadienne-française a été utilisée dans cette étude (Turgeon et Chartrand, 2003) et les normes originales nord-américaines ont été employées.Puisque les normes sont établies en fonction du niveau scolaire des enfants, allant de la 4e à la 6e année, les scores-T des enfants ayant un niveau scolaire moins avancé ont été calculés selon les standards de la 4e année. Plus un résultat est élevé, plus la variable évaluée est touchée chez l’enfant.
Pleine conscience.
Child and Adolescent Mindfulness Measure (CAMM; Greco, Baer et Smith, 2011; voir Annexe C pour la version française utilisée, qui est en cours de validation). Ce court outil de 10 items a été développé et validé afin d’évaluer le trait de pleine conscience chez les enfants âgés de 10 à 17 ans. Pour l’instant, peu d’outils ont été validés dans cet objectif. Puisque la population à l’étude se situe entre 7 et 12 ans, nous l’avons utilisé en nous assurant que les questions étaient bien comprises par les participants. Pour ce faire, un membre de l’équipe a lu les questions avec chaque participant à tous les temps de mesure afin de s’assurer de leur compréhension des items et de répondre à leurs questions, au besoin. La version française
traduite par l’équipe de Pierre Philippot, Ph.D. à l’Université Catholique de Louvain (UCL) a été utilisée (Roux, Franckx, Lahaye, Deplus, et Philippot, 2019). Ce questionnaire produit un résultat brut (/40) et plus il est élevé, plus l’enfant est pleinement conscient au quotidien. Des scores Z ont également été calculés afin d’obtenir un score normalisé.