Tumeurs glomiques de la main : à propos de 31 cas
Texte intégral
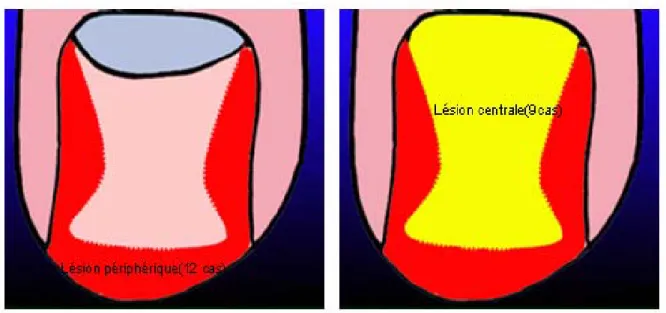
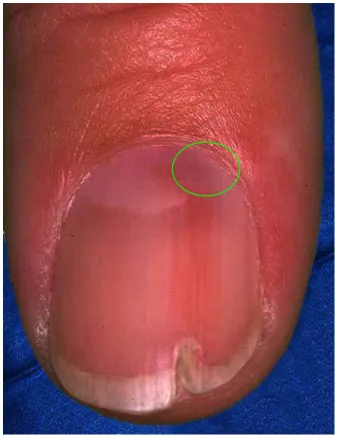
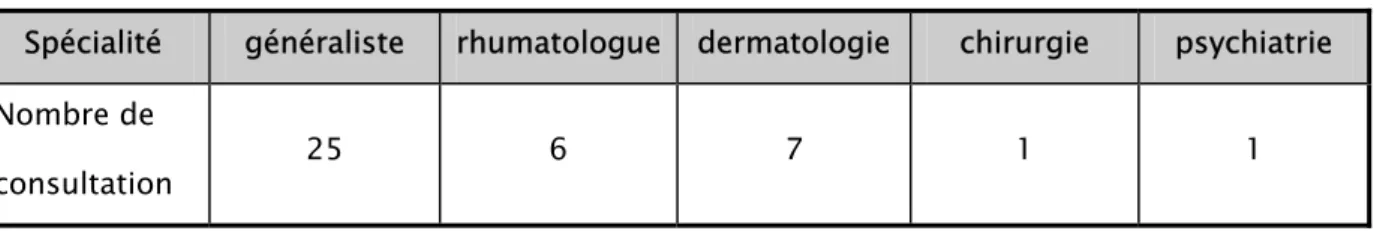
Figure
Documents relatifs
Convaincus que le seul moyen valide pour a t- v teindre ce but se trouve dans une réforme de nos institutions cantonales, dans une organisation fédé rale,
ﻲﻓ لﺨﺩﺘ ﻲﺘﻟﺍ ﺔﻴﻓﺎﻘﺜﻟﺍ ﺕﺎﻋﻭﻀﻭﻤﻟﺍﻭ ﺕﺎﺒﺎﻁﺨﻟﺍﻭ ﺭﺎﻜﻓﻷﺍ ﻥﻤ ﺔﻜﺒﺸ ﻪﹼﻨﺃ ﺎﻀﻴﺃ ﻩﺎﻨﻌﻤﻭ ﺎﻤ ﻲﺒﺩﺃ ﺭﺜﺃ ﻊﻤ لﻋﺎﻔﺘ. ﺘﺍ ﺍﺫﺈﻓ ﻥﻤ لﻭﺃﻭ ﺎﹰﺜﻴﺩﺤ ﻕﻠﻁُﺃ ﻱﺩﻘﻨ ﺢﻠﻁﺼﻤ ﻪﹼﻨﺃ ﺩﺠﻨ
خامت ـ ـ ـ ـ ـ ـ ـ ـ ـ ـ ـ ــة خلصت هذه الدراسة إىل جمموعة من النتائج هي: التقنيات الزمنية الواردة يف الرواية شكلت قادة أساسية انبثق عنها
ىوﺗــــــﺳﻣ نﯾــــــﺳﺣﺗو ﻊﻓر نﺄﺑ ،وﻣﻧﻟا قﯾرط ﻲﻓ ةرﺋﺎــــــﺳﻟا نادﻠﺑﻟا كﻠﺗ ﺔــــــﺻﺎﺧو مﻟﺎﻌﻟا لود تﻛردأ دﻘﻟ ﺔﯾﺟﺎﺗﻧﻹا ةءﺎﻔﻛﻟا تﻗوﻟا ﻲﻓ
pase A2 : les inhibiteurs de cette enzyme interfèrent avec de nom breuses actions du TNF, y compris ses propriétés cytotoxiques et antitu morales ; (2) inhibition
Une loi de Student ` a ´ echelles multiples est une g´ en´ eralisation de la loi de Student multivari´ ee standard pr´ esent´ ee par Forbes et Wraith 2014. Cette expression de
[r]