Aspects thérapeutiques et évolutifs du syndrome néphrotique chez l’enfant
Texte intégral
Figure
Documents relatifs
Une information lumineuse transmise par cette fibre optique est assimilée à un rayon lumineux arrivant dans l'air d'indice n = 1,0 sous un angle d'incidence en A noté i... 1.1)
Une information lumineuse transmise par cette fibre optique est assimilée à un rayon lumineux arrivant dans l'air d'indice n = 1,0 sous un angle d'incidence en A noté i... 1.1)
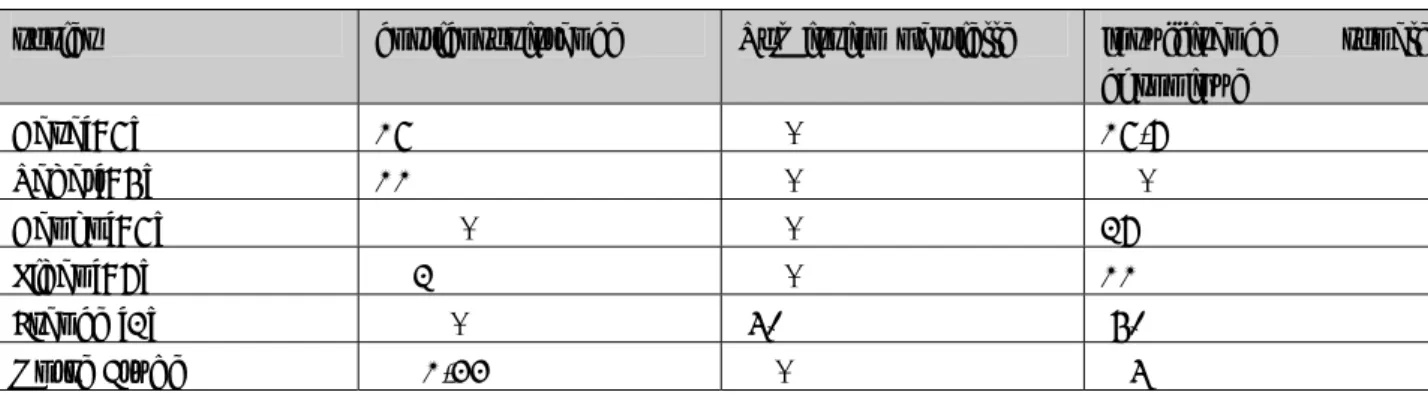
néphrine, la podocine, et le dystroglycane [41] ; la CLCF-1 (cardiotrophine-like cytokine-1), un membre de la famille des IL-6, qui diminue l’expression de la néphrine dans les
Involved field radio- therapy (30 – 36 Gy) should be applied only to initially bulky tumors (> 7.5 cm) or to sites of residual disease after chemotherapy [I – II, A].. The
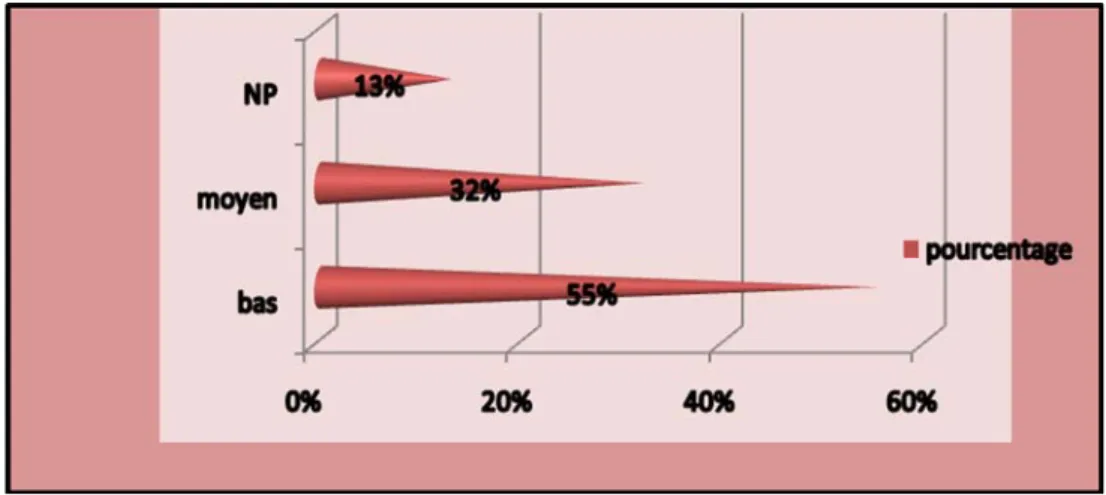
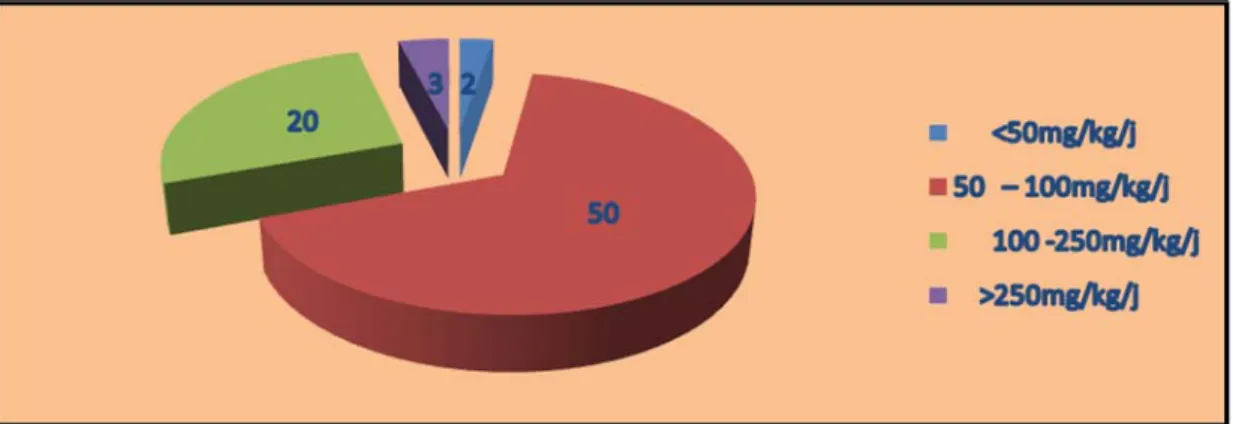
Au cours d’une étude de cohorte d’une durée de cinq ans (1992-1997), 34 enfants âgés de 3 mois à 15 ans, hospitalisés dans le service de pédiatrie médicale du CHU de Yopougon,
¢ L’absence de syndrome néphrotique malgré une protéinurie abondante peut résulter d’une protéinurie constituée essentiellement de chaînes légères d’immunoglobulines,
La guérison peut être définitive après cette poussée. Parfois, rechutes suivis de remissions avec des accidents intercurrents. La rechute peut être spontanée ou provoquée par :
appréciée (9,10).Notre observation est particulière par la survenue d'une maladie d'emboles de cholestérol 3 semaines après un bolus de corticoïde chez un sujet

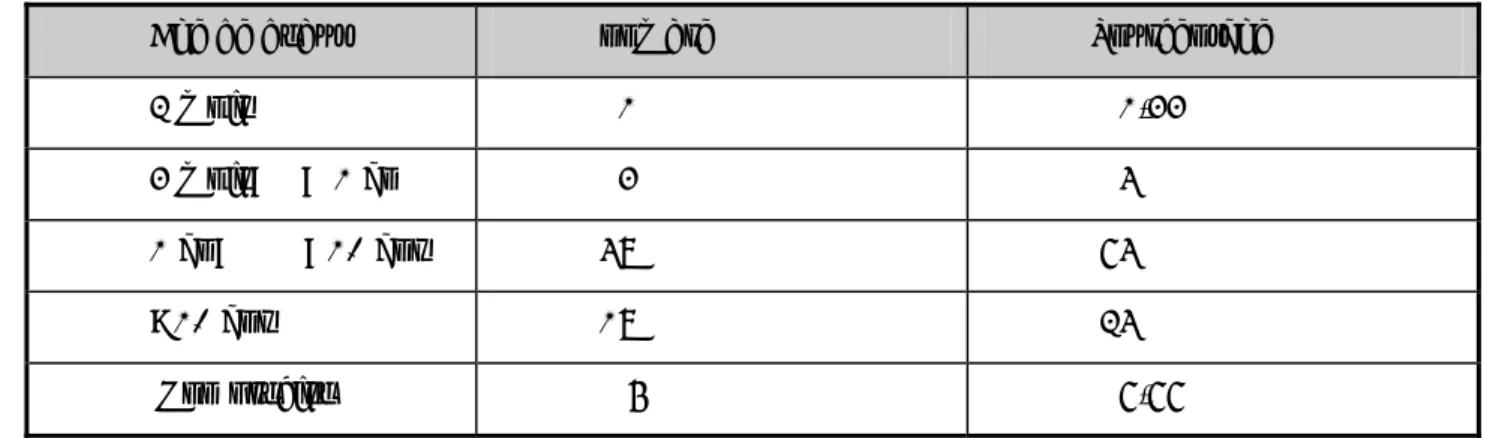
![Tableau 3 : caractéristiques du syndrome néphrotique congénital finlandais et de la sclérose mésangiale diffuse [9]](https://thumb-eu.123doks.com/thumbv2/123doknet/1967200.473/74.892.106.823.766.1067/tableau-caracteristiques-syndrome-nephrotique-congenital-finlandais-sclerose-mesangiale.webp)