Epidémiologie des ictères chez l’enfant
Texte intégral
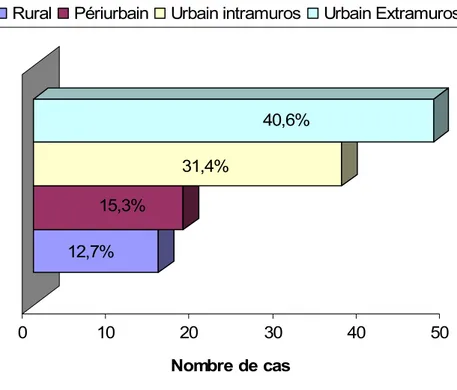
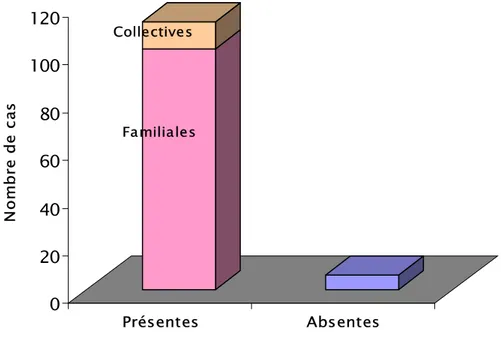
Figure

Documents relatifs
L’analyse des différents paramètres spermatiques chez les patients Chlamydia positive et Chlamydia négative retrouve une altération significative de la vitalité dans le
Même si les sujets MONW ont un poids normal ou quasi normal, ils présentent souvent une certaine adiposité abdominale qui augmente d'ailleurs avec le marqueur clinique le plus
Turner et Clancy (1986), eux, ont prouvé, à travers les résultats de leur étude établie avec 74 patients atteints de lombalgie chronique, qu’il existe une
En 1987, Mc CLOSKEY & CARAMAZZA abordent les troubles du calcul en transposant au domaine numérique les recherches et les données théoriques qui ont été établies au cours
L’énoncé [dxelt kursi] (U.C 6) marque un dysfonctionnement au niveau de la fonction du contexte, parce que l'expression est étrangère au thème abordé, ce qui reflète
En 1987, Mc CLOSKEY & CARAMAZZA abordent les troubles du calcul en transposant au domaine numérique les recherches et les données théoriques qui ont été
(Klimas et Patarca, 2001: p 75) A partir de ces définitions, nous pouvons confirmer que le sens donné à la fatigue nerveuse rejoint l’idée de "Colez" ce dernier affirme que
Elle a raconté son premier millésime dans un récit paru en 2011, Dans les vignes, chroniques d’une reconversion.. Elle est également l’auteure de Recettes de ma vigne
![Figure 1: Histoire naturelle de l’hépatite virale A (présentation classique) [130]](https://thumb-eu.123doks.com/thumbv2/123doknet/1964637.308/32.892.164.842.97.511/figure-histoire-naturelle-l-hepatite-virale-presentation-classique.webp)
![Figure 2: Zones d’endémicité de l’hépatite virale A [155]](https://thumb-eu.123doks.com/thumbv2/123doknet/1964637.308/33.892.112.820.238.672/figure-zones-endemicite-l-hepatite-virale.webp)