HAL Id: dumas-01860556
https://dumas.ccsd.cnrs.fr/dumas-01860556
Submitted on 23 Aug 2018
HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Diagnostic de la toxoplasmose par Polymérase Chain
Réaction : étude rétrospective chez 41 sujets
immunodéprimés et optimisation de la technique
d’extraction de l’ADN
Catherine Rejasse
To cite this version:
Catherine Rejasse. Diagnostic de la toxoplasmose par Polymérase Chain Réaction : étude rétrospec-tive chez 41 sujets immunodéprimés et optimisation de la technique d’extraction de l’ADN. Sciences pharmaceutiques. 1996. �dumas-01860556�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
Ill 111111111111111Ill\11111
Il
>h FOURIER -GRENOBLE 1D 115 017618 7
U.F.R. DE PHARMACIE
Domaine de laMerci -La Tronche
ANNEE 1996 Numéro d'ordre
i
0
6
MEMOIRE
DU
DIPLOME
D
'ETUDES
SPECIALISEES
DE
BIOLOGIE
MEDICALE
Soutenu le :26 102196
Par: Melle Catherine REJASSE
Conformément aux dispositions de !'Arrêté du 04Octobre 1988 tientlieu de :
THESE
POUR
LE
DIPLOME
D
'ETAT
DE
DOCTEUR
EN
PHARMACIE
D
iagnos
t
ic
de
la
toxop
lasmose
par
Po
lymerase
Cha
in
Reac
t
ion
:
Etude
ré
trospec
t
ive
chez
41
su
je
ts
immunodépr
imés
,
e
t
op
t
im
isa
t
ion
de
la
techn
ique
d
'ex
trac
t
ion
de
l
'ADN
PRESIDENT: MEMBRES:
JURY
ProfesseurR. GRILLOT
ProfesseurA. GOULLIER-FLEURET
DocteurP. LECLERCQ
DocteurH.PELLOUX
-
-[Données à caractère personnel]
UNIVERSITE Joseph FOURIER -GRENOBLE 1
U.F.R. DE PHARMACIE
Dolllaine de laMerci -La Tronche
ANNEE 1996 Nullléro d'ordre
MEMOIRE
DU
DIPLOME
D
'ETUDES
SPECIALISEES
DE
BIOLOGIE
MEDICALE
Soutenu le :26 102196
Par: Melle Catherine REJASSE
Conformélllent aux dispositions de l'Arrêtédu 04 Octobre 1988 tientlieude :
THESE
POUR
LE
DIPLOME
D
'ETAT
DE
DOCTEUR
EN
PHARMACIE
D
iagnos
t
ic
de
la
toxop
lasmose
par
Po
lymerase
Cha
in
Reac
t
ion
:
E
tude
ré
trospec
t
ive
chez
41
su
je
ts
immunodépr
imés
,
e
t
op
t
im
isa
t
ion
de
la
techn
ique
d
'ex
trac
t
ion
de
l
'ADN
PRESIDENT: MEMBRES:
JURY
ProfesseurR. GRILLOT
Professeur A.GOULLIER-FLEURET
DocteurP. LECLERCQ
Docteur
[Données à caractère personnel]
74.d.d.end.a :
Les séquences du couple d'amorces utilisé dans la réaction d'amplification, encore confidentielles au moment de l'édition de ce mémoire font l'objet d'un article accepté pour publication dans la revue F.E.M.S. Microbiology Letters
Pour tout renseignement les concernant, se référer à l'article :
H. Pelloux, J. Weiss, J. Simon, F. Muet, H. Fricker-Hidalgo, A. Goullier-Fleuret, P. Ambroise·-Thomas
A new set of primers for the detection of Toxoplasma gondii in amniotic fluid using polymerase chain reaction
Au président du jury,
Madame le Professeur R. GRILLOT
C'est un grand honneur que vous nous faites en acceptant la présidence de ce jury.
Nous tenons à vous exprimer notre sincère et respectueuse gratitude.
Au jury,
Madame le Professeur A. GOULLIER-FLEURET
Pour avoir accepté de juger notre travail.Pour l'accueil chaleureux que vous nous avez toujours réservé. Veuillez trouver ici l'expression de notre gratitude.
Madame le Docteur P. LECLERCQ
Votre implication régulière dans les problèmes liés à la survenue d'infections opportunistes comme la toxoplasmose chez les patients infectés par le V.1.H. rend très précieuse votre participation à ce jury. Nous vous en remercions très sincèrement.
Monsieur le Docteur H. PELLOUX
Vous avez été l'instigateur de cette thèse.Nous vous remercions tout particulièrement pour votre soutien et vos précieux conseils tout au long de ce travail.
Je tiens à remercier très sincèrement pour leur participation lors de la réalisation de ce travail :
Mr le Dr J. P. BRION, pour sa disponibilité et son aide dans
l'interprétation des dossiers cliniques des patients immunodéprimés.
Mme Josiane SIMON, pour m' avoir guidée tout au long de cette étude.
Ses conseils concernant la technique de polymerase chain reaction m'ont été précieux. Je la remercie pour sa gentillesse et sa disponibilité.
L'ensemble de l'équipe de parasitologie du laboratoire de la faculté pour leur soutien et leur sympathie.
Les techniciennes du laboratoire de parasitologie et plus particulièrement Mmes M.D. DELIGNY, C. MUR et L. PERRIN pour la préparation des cultures
cellulaires de toxoplasmes.
Les médecins responsables des services concernés par l'étude clinique pour m' avoir permis de consulter les dossiers de malades.
Le laboratoire de cytogénétique et particulièrement F. AMBLARD pour m'avoir fourni les liquides amniotiques nécessaire à l'étude.
Mes donneurs de sang volontaires, Nadine, Mireille, Christophe ... Nadine, Chakib et Alain pour m'avoir fait bénéficier de leurs compétences en informatique.
A mes parents,
pour votre précieux soutien tout au long de m.es études et avec toute m.on affection.
A Brigitte et Daty
et leurs petites familles,Plan
Introduction
Généralités
Partie expérimentale
Etude rétrospective de 41 dossiers cliniques de malades
immunodéprimés
Conclusions
Bibliographie
Annexes
9ntroduction
La toxoplasmose est une parasitose cosmopolite causée par un protozoaire ubiquitaire,
Toxoplasma gondii. Elle est bénigne pour l'individu immunocompétent chez qui le diagnostic est facilement réalisé par la recherche d'anticorps antitoxoplasmiques. Cependant elle peut donner des formes particulièrement graves chez l'immunodéprimé et le foetus.
Chez la femme enceinte, cette infection est un problème de santé publique et le dépistage ainsi que le suivi mensuel sérologique en cas de séronégativité sont obligatoires au cours de la grossesse en France.
De plus, l'émergence du SIDA et le nombre croissant de transplantations ont entraîné la recrudescence de cette parasitose.
Dans ces 2 situations, le diagnostic doit être établi rapidement afin d'instaurer un traitement. Malheureusement, l'immaturité du système immunitaire du foetus et l'altération de ce dernier en cas de traitement immunosuppresseur ou de SIDA rendent les techniques sérologiques difficilement exploitables. Seule la mise en évidence du parasite permet alors d'établir le diagnostic biologique. Les méthodes parasitologiques classiquement utilisées sont l'inoculation des prélèvements aux souris ou aux cultures cellulaires et l'examen direct, possible seulement dans certains prélèvements. Ces techniques manquent de sensibilité pour l'examen direct ou demandent un délai de réponse trop long ( 4 à 6 semaines pour l'inoculation aux souris et 4 à 6 jours pour les cultures cellulaires). Une technique d'amplification génomique, la Polymerase Chain Reaction (PCR) pourrait permettre de remédier à ces problèmes par sa grande sensibilité et sa rapidité d'exécution (1 à 2 jours). Toutefois, cette technique qui est déjà utilisée dans les laboratoires spécialisés n'est encore pas clairement évaluée.
La première partie de notre travail sera consacrée à des rappels concernant la toxoplasmose ainsi que la technique de PCR et son application dans le diagnostic de la toxoplasmose.
Cette analyse est étudiée en recherche depuis 1990 et réalisée en routine au laboratoire de parasitologie du.CHU de Grenoble depuis septembre 1993.
Sur le plan technique, la réaction d'amplification proprement dite est définie. En revanche, l'étape d'extraction de l'ADN, précédant la réaction d'amplification, présente des inconvénients liés à sa complexité, sa longueur et l'utilisation de produits toxiques comme le phénol. La partie expérimentale de notre étude visera donc à optimiser cette étape notamment dans le sang et le liquide amniotique. Pour cela, nous avons évalué différentes techniques d'extraction de l'ADN.
Enfin, la troisième partie de notre travail consistera en une étude rétrospective : Dans la période de septembre 1993 à Janvier 1995, les dossiers médicaux de 41 malades
immunodéprimés, ayant bénéficié de recherche d'ADN toxoplasmique par PCR ont pu être exploités.
Les autres patients concernés par cette analyse mais dont les dossiers n'étaient pas disponibles ou qui n'étaient pas hospitalisés au C.H.U. n'ont pas étés inclus.
Notre étude a pour but d'évaluer la contribution de cette analyse au diagnostic de la toxoplasmose chez ces malades ainsi que les problèmes d'interprétation pouvant se présenter.
1 - LA TOXOPLASMOSE :
A. MORPHOLOGIE ET BIOLOGIE DU PARASITE: (4,35,39,40,42,70) Le cycle évolutif de Toxoplasma gondii permet de décrire 3 stades parasitaires : le tachyzoïte, le kyste et l'oocyste.
- LE TACHYZOÏTE ou trophozoïte est une forme de prolifération. Il se développe rapidement, en particulier dans les cellules du système réticulo-endothélial. Il se présente sous la forme d'un croissant mesurant 6 à 8 µm de long sur 3 µm de large. Il est très fragile et ne survit pas sous forme libre dans le milieu extérieur (40,66). Il crée des lésions inflammatoires et nécrotiques dans les tissus où il se développe (70). -LE KYSTE représente la forme de latence et persiste durant toute la vie dans l'organisme de l'hôte avec une prédominance au niveau des tissus musculaires et nerveux. Il se développe progressivement à partir du cytoplasme de la cellule hôte et peut renfermer des centaines de bradyzoïtes dont le métabolisme est très ralenti.
Il est de forme sphérique et mesure 10 à 50 µm de diamètre. Ce stade parasitaire est également une forme de contamination par ingestion de viande .
Le kyste demeure infectieux durant plusieurs mois à +4 °C. Il est détruit par la cuisson à 70°C, le chauffage à 56°C pendant 30 minutes et la congélation à -20°C. Il est également très sensible à la cuisson par micro-ondes et à l'irradiation gamma (39). La membrane kystique d'origine parasitaire et cellulaire est imperméable aux anticorps et aux médicaments actifs sur les tachyzoïtes (70).
-L'OOCYSTE est une forme de contamination et de résistance dans le milieu extérieur. Il est issu de la reproduction sexuée qui n'a lieu que chez les félidés, hôtes définitifs (le chat principalement) et est émis dans le milieu extérieur dans leurs fèces. Sa sporulation nécessite de 1 à 5 jours selon l'environnement et aboutit à la formation de 2 sporocystes contenant chacun 4 sporozoïtes. Son diamètre est de 10 à 12 µm. Il est très résistant dans le milieu extérieur puisqu'il résiste à la dessiccation, la chaleur (50°C - 30 minutes), la congélation (-21°C- 28 jours), le formol (10% - 24 heures), la soude (6%), l'acide sulfurique (0,5 N), et l'alcool (95° - 1 h) (39).
B - LE CYCLE : (35,39)
1 - Cycle sexué chez l'hôte définitif
L'hôte définitif (les félidés, le chat principalement) se contamine en ingérant des animaux porteurs de kystes (petits rongeurs par exemple) ou des végétaux souillés par des oocystes.
L'infestation aboutit à l'invasion des cellules épithéliales jéjunales puis à la formation de schizontes se divisant par endopolygénie et de gamontes. Après quelques jours, se différencient des gamètes mâles et femelles. La fécondation aboutit à la formation de
l' oocyste émis dans les fèces sous forme diploïde et non sporulée. La sporulation
nécessite de 1 à 5 jours et aboutit à la formation de 2 sporocystes contenant chacun 4 sporozoïtes.
L'infestation de l'hôte définitif conduit également à la formation de kystes.
2 - Cycle asexué chez l'hôte intermédiaire :
L'hôte intermédiaire se contamine de la même façon que l'hôte définitif. L'infestation aboutit à la libération digestive de bradyzoïtes (en cas de contamination par des kystes) ou de sporozoïtes (en cas de contamination par des oocystes) qui sont rapidement transformés en tachyzoïtes. La multiplication dans le système réticulo-endothélial permet une diffusion du parasite dans tout l'organisme. Sous l'influence des défenses de l'hôte, le parasite s'enkyste. La formation de kystes peut avoir lieu dans tout l'organisme mais prédomine au niveau musculaire et nerveux.
C - EPIDEMIOLOGIE :
1 - Mode de contamination:
(19,35,39,42)L'infestation humaine est essentiellement orale, par ingestion de kystes contenus dans la viande crue ou insuffisamment cuite ou d'oocystes présent dans des aliments souillés par des excréments de chats. Une contamination accidentelle peut survenir après transfusion de leucocytes, transplantation d'organes ou greffe de moelle osseuse. L'inoculation cutanéo-muqueuse lors de la manipulation de souches vivantes de toxoplasmes dans les laboratoires est également possible. La contamination maternofoetale a lieu lors d'une primo-infection maternelle pendant la phase septicémique. Enfin les réinfestations endogènes sont à l'origine des formes graves chez l'immunodéprimé.
2 -
Réservoir :
(39)Les hôtes intermédiaires, représentés par l'ensemble des animaux à sang chaud terrestres ou aquatiques constituent le réservoir animal. La grande résistance des oocystes dans le milieu extérieur explique le réservoir tellurique.
3 - Prévalence de la maladie :
La toxoplasmose est une parasitose cosmopolite, cependant sa prévalence chez l'homme est très variable selon les zones géographiques, le niveau socio-économique et les habitudes alimentaires. Elle est très élevée dans les pays chauds et humides avec une grande concentration de félins (35,39).
En France, on estime que 60 à 80% de sujets à l'age de 20 ans ont des anticorps anti-toxoplasmiques (82,89).
En Afrique, la prévalence est élevée en Afrique du nord, centrale et de l'ouest (40 à 60%) alors qu'elle est faible (<25 % ) dans les zones désertiques et en Afrique du sud. La prévalence est très basse en Asie du sud-est et au Japon (4 à 14%) mais est plus élevée au Moyen Orient en Inde, Indonésie et Malaisie (20 à 30%) (35).
En Amérique du Sud, la prévalence varie entre 30 et 80% alors qu'aux Etats-Unis ce chiffre est plus faible, variant selon les régions de 15 à 60% selon les états (27,82).
En France, la fréquence de la toxoplasmose congénitale est de 2 pour mille naissances. Ce chiffre est plus faible aux Etats-Unis (0,6 p. 1000) et au Royaume Uni (0,9 p. 1000) (19,39). La prévalence de la toxoplasmose chez le malade infecté par le HIV est superposable à celle de la population correspondante. (39,66)
D- PHYSIOPATHOLOGIE: (3,27,39,62,88)
La primo-infection se traduit par la migration de la forme infestante (trophozoïte) du tube digestif vers l'ensemble de l'organisme par voie hématogène ou lymphatique. La réponse immunitaire à l'invasion parasitaire contrôle progressivement la multiplication des toxoplasmes, elle aboutit à l'arrêt de la dissémination et favorise la transformation des trophozoïtes en bradyzoïtes conduisant ainsi à la formation des kystes.
L'immunité humorale permet la destruction des parasites extra-cellulaires par les anticorps. Toutes les classes d'anticorps sont présentes, les IgM apparaissant en premier. Bien que de nombreuses molécules parasitaires soient détectées par les anticorps, la protéine de surface P30 est particulièrement intéressante car précocement et constamment retrouvée.
L'immunité cellulaire joue un rôle prédominant : le rôle des lymphocytes T, des macrophages et des cytokines (interféron gamma principalement) est primordial.
Malgré ces mécanismes de protection, le parasite n'est jamais éliminé et persiste sous forme de bradyzoïte intra-kystique exposant ainsi à une réactivation lors de déficit immunitaire. Le mécanisme de la réinfestation endogène n'est pas encore élucidé mais elle coïncide avec un effondrement des lymphocytes T4.
La transmission matemo-foetale se produit au cours de la parasitémie chez la mère. Elle n'a donc lieu qu'au cours d'une primo-infection maternelle et résulte du passage de toxoplasmes à travers le placenta. Le passage transplacentaire n'est pas systématique et la fréquence de transmission augmente au cours de la grossesse alors que la gravité de l'infection foetale diminue.
E - FORMES CLINIQUES CHEZ L'IMMUNOCOMPETENT ET LA FEMME ENCEINTE :
1 - Toxoplasmose acquise :
(39)Elle est asymptomatique dans plus de 80% des cas chez l'immunocompétent.
Dans les formes apparentes, elle se déclare après une incubation de quelques jours sous la forme d'un syndrome mononucléosique associant des adénopathies, un rash cutané, une fébricule, une asthénie et une élévation des monocytes avec présence de lymphocytes hyperbasophiles. L'évolution clinique est favorable, spontanément résolutive. Dans les rares cas graves, peuvent survenir une myocardopéricardite, une pneumonie, une encéphalite ou des formes myalgiques.
2 - Toxoplasmose congénitale:
(19,21,42,90)En cas de toxoplasmose aiguë maternelle en début de grossesse, la mort in utero de l'embryon et l'avortement spontané survient dans 8% des cas. La forme neuro-oculaire correspond à l'infection en début de gestation et se caractérise par une atteinte crânienne (micro ou hydrocéphalie), des signes neurologiques (convulsions, hyper ou hypotonie, troubles végétatifs), des calcifications intracrâniennes et des signes oculaires (microphtalmie, strabisme, choriorétinite). Les formes viscérales dues à des atteintes plus tardives se caractérisent par un ictère néonatal, une hépatosplénomégalie ou des atteintes digestives. Enfin, les atteintes en fin de grossesse peuvent se présenter sous la forme d'un retard psychomoteur ou d'une choriorétinite tardive. En fait la majorité des infections congénitales sont bénignes ou asymptomatiques à la naissance (seule la sérologie est alors positive). Cependant, le risque de développer une choriorétinite persiste. Ce risque diminue si l'enfant est traité dans les lers mois de la vie.
F - DIAGNOSTIC :
La toxoplasmose acquise étant le plus souvent asymptomatique, le diagnostic de certitude repose sur la mise en évidence d'anticorps antitoxoplasmiques. C'est pourquoi
il existe de nombreuses techniques sérologiques.
Dans les formes graves chez la femme enceinte ou chez l'immunodéprimé, d'autres techniques biologiques peuvent être utilisées telles que les cultures cellulaires, l'inoculation à l'animal ou, plus récemment, la PCR.
1 - Diagnostic biologique :
(12,39)a - Sérologie :
La structure de Toxoplasma gondii étant très complexe, les techniques sérologiques utilisent différents types d' Ag: les Ag de surface (ou Ag figurés) et les Ag solubles. Lors de la primo-infection, l'homme élabore en 1er lieu des Ac spécifiques dirigés contre les constituants de la membrane (protéine P30 par exemple) puis contre les Ag cytoplasmiques du parasite. Les IgM sont les lères Ig synthétisées puis viennent les IgA et les IgE. Les IgG apparaissent ensuite et persistent durant toute la vie.
a -
Méthodes utilisant des Ag de surface :-Les Ag de surface sont détectés plus précocement, les méthodes utilisent alors des toxoplasmes entiers vivants (Dye test) ou inactivés (IFI, Agglutination ... ).
• Dye test:
Il s'agit d'une réaction de neutralisation de toxoplasmes vivants par les Ac présents dans le sérum à analyser en présence de complément. La détection des Ac est précoce, le titre est exprimé par la dilution de sérum lysant 50% des tachyzoïtes.
• I.F.I. :
La réaction consiste à mettre en contact du sérum dilué avec des toxoplasmes entiers inactivés fixés sur une lame de verre. la révélation se fait à l'aide d'un antisérum anti-IgG ou anti IgM (test de Remington) marqué par un composé fluorescent. La détection des lgM est soumise à des interférences telles que le facteur rhumatoïde et les anticorps anti-noyau.
• ISAGA:
Cette technique est utilisée pour le dosage des IgM principalement. Un Ac monoclonal anti chaîne µ humaine tapissant des cupules capture les IgM sériques qui sont ensuite révélées par des toxoplasmes formolés sensibilisés. L'immunocapture des IgM permet d'éliminer les interférences liées au facteur rhumatoïde et à la compétition avec les IgG.
~ · Méthodes utilisant un Ag solubilisé :
Les Antigènes solubilisés sont constitués d'une suspension antigénique obtenue après traitement du parasite par divers procédés physico-chimiques. Ils sont principalement composés d' Ag cytoplasmiques et pour une plus faible proportion d' Ag de surface. Leur composition étant très variable, la standardisation des techniques utilisant des Ag solubilisés est difficile.
• techniques immuno-enzymatiques :
La détection des IgG est réalisée par une technique ELISA. La cinétique est retardée par rapport à l'l.F.I. La détection des IgM est réalisée par une technique d'immunocapture, ce qui permet d'éviter les interférences rencontrées dans l'I.F.I.
D'autres techniques sont employées pour la détection d'anticorps dans les infections matemofoetales, il s'agit de l'ELIFA et du western blot.
b - Mise en évidence du parasite :
(39)a · Inoculation à la souris :
Elle est réalisée par injection intrapéritonéale d'un liquide centrifugé ou d'un tissu traité par digestion trypsique. Un contrôle sérologique est effectué à 10 jours. Le résultat final est obtenu par recherche de kystes intra-cérébraux après 6 semaines.
~ • Cultures cellulaires :
Elles sont beaucoup plus rapides (3 à 6 jours) et leur sensibilité est comparable ou inférieure, selon les études, à la technique précédente. Plusieurs types de cellules peuvent être utilisés, les principales étant des fibroblastes humains de la lignée MRCS ou des cellules de la lignée THPl.
X·
Détection d'antigènes circulants:Ces techniques manquent de sensibilité mais la charge parasitaire importante chez l'immunodéprimé pourrait les rendre intéressantes.
ô •
Examen direct :Il est possible sur différents prélèvements tels que les biopsies, les pièces d'exérèse, ou les cytocentrifugations de liquides biologiques (Sang, LCR, LBA, épanchements ... ) où l'on peut mettre en évidence des tachyzoïtes ou des kystes. Sa réalisation est difficile car les toxoplasmes sont généralement présents en faible quantité. Les colorations utilisées sont le Giemsa ou l'hématoxyline-éosine; l'immunomarquage par I.F. offre une meilleure sensibilité.
e
-PCR:De nombreuses séquences du génome toxoplasmique ont été testées; le gène Bl est une cible privilégiée car il est répété 35 fois. D'autres séquences appartenant au gène de la protéine P30, la séquence TGRlE ou l'ADN ribosomal ont été également étudiées. Cette technique sera détaillée dans les chapitres suivants.
2 - Méthodes utilisées chez l'immunocompétent et la femme
enceinte:
a - Toxoplasmose acquise :
(39)Le diagnostic de certitude est apporté par la sérologie; les signes cliniques étant le plus souvent absents.
b - Toxoplasmose congénitale:
(19,21,39,42,90)Le dépistage est réalisé par un suivi sérologique maternel obligatoire en France pour les femmes enceintes séronégatives pour la toxoplasmose.
Le diagnostic biologique d'infection foetale consiste en une étude du liquide amniotique et du sang foetal (inoculation à la souris, cultures cellulaires et PCR) ainsi que du placenta et du sang du cordon à la naissance. Un suivi échographique permet de dépister la survenue de lésions foetales. La ponction de sang foetal pourrait être évitée avec la mise au point de techniques très sensibles applicables au liquide amniotique, la PCR notamment. Enfin, un suivi sérologique de l'enfant est également effectué en cas de toxoplasmose congénitale.
G - PREVENTION ET TRAITEMENT :
1 - Prévention :
(39)Il n'existe pas de vaccin humain à l'heure actuelle. Le dépistage sérologique mensuel chez la femme enceinte non immunisée est obligatoire en France et en Autriche.
La prévention chez l'immunodéprimé sera détaillée dans la 2ème partie.
Afin d'éviter de limiter le risque de survenue d'une primo-infection toxoplasmique certaines précautions sont conseillées aux femmes enceintes et aux sujets immunodéprimés:
-Eviter les contacts avec les jeunes chats et leur litières -Laver soigneusement les fruits et les crudités
-Bien cuire la viande
· 2 ·Traitement:
(27,31,39,59,62,63,66,82,85)Toxoplasma gondii étant un parasite intracellulaire, les médicaments capables de pénétrer à l'intérieur de la cellule sont les plus efficaces. Le plus souvent, les substances sont actives seulement sur les tachyzoïtes, les bradyzoïtes étant protégés par la membrane kystique et leur métabolisme étant ralenti.
a - Principales cibles des médicaments anti-toxoplasmiques:
a ·
Le métabolisme des folates :La tétrahydrofolate synthétase (DHFS) et la dihydrofolate réductase (DHFR) sont les principales enzymes de cette voie. Le blocage de la synthèse d'acide folique entraîne une carence en folates responsable secondairement d'altération de la synthèse des bases puriques et des troubles de la division parasitaire.
La pyriméthamine est un inhibiteur de la DHFR alors que les sulfamides inhibent la DHFS.
~ - La synthèse protéique :
Des agents inhibiteurs de la synthèse protéique chez les procaryotes ont été testés in vitro sur T. gondii. Il s'agit des macrolides et des tétracyclines.
Leur mécanisme d'action précis sur le toxoplasme n'est pas encore clairement établi.
b - En pratique
:(19,39,42,59,63,66,67,82,85)L'association synergique d'un inhibiteur de la DHFR (pyriméthamine, MALOCIDE) et d'un inhibiteur de la DHFS (sulfadiazine, ADIAZINE) est la plus souvent utilisée chez l'immunodéprimé.
Chez la femme enceinte, la spiramycine (ROV AMY CINE) est administrée dès la séroconversion pour prévenir le passage transplacentaire et est maintenue jusqu'à l'accouchement. L'association sulfadoxine et pyriméthamine (FANSIDAR) remplace le macrolide en cas d'atteinte foetale. La prescription conjointe d'acide folinique pour prévenir la médullotoxicité de la pyriméthamine est conseillée. (l'acide folinique est transporté à travers la membrane des cellules eucaryotes mais pas à travers celle de Toxoplasma gondii ).
c - Alternatives :
(19,39,42,59,63,66,67,82,85)La survenue d'effets secondaires, notamment chez l'immunodéprimé (une toxicité du traitement par sulfadiazine et pyriméthamine est retrouvée dans 40 à 60% des cas) conduit à l'utilisation d'autres médicaments :
a · Triméthoprime - sulfaméthoxazole (BACTRIM) :
l'activité du triméthoprime est inférieure à celle de la pyriméthamine. Cette association est aussi active sur Pneumocystis carinii et peut être utilisée en prévention de ces 2 parasitoses.
~ · Clindamycine (DALACINE):
Elle peut être utilisée en association avec la pyriméthamine en cas d'intolérance à la sulfadiazine.
X •
Dapsone (DISULONE) :Inhibiteur de la dihydroptéroate · synthétase, elle présente une synergie avec la pyriméthamine. Elle n'est pas active sur les kystes.
ô -Atovaquone:
Cette nouvelle molécule serait active sur les formes kystiques in vitro. Elle permet de traiter aussi la pneumocystose et aurait une toxicité moindre (67,69).
D'autres molécules sont également utilisables comme le 5-fluoro-uracile, les tétracyclines et d'autres macrolides mais leur mode d'utilisation n'est pas encore suffisamment étudié et leur emploi encore limité.
II - TOXOPLASMOSE ET
IMMUNO-DEPRESSION
La toxoplasmose chez l'irnrnunodéprimé est devenue un sujet d'intérêt dans les années 80, avec l'émergence du SIDA et la fréquence croissante des transplantations d'organes et des greffes de moelle osseuse.
A- TOXOPLASMOSE ET SIDA :
1 - Epidémiologie :
La toxoplasmose est la 2ème infection opportuniste majeure rencontrée au cours du SIDA derrière la pneumocystose. Toutefois, du fait de la prophylaxie systématique contre la pneumocystose, elle tend à devenir la 1 ère infection opportuniste définissant le SIDA en Europe (82).
La prévalence de la toxoplasmose chez les malades atteints de SIDA est variable et dépend de la prévalence de la parasitose dans la population générale (39,66).
Les principaux facteurs de risque de développer une toxoplasmose au cours du SIDA sont une séropositivité vis à vis de cette parasitose et un taux de lymphocytes CD4+ inférieur à 200/rnrn3 ou 100/rnrn3 (39,66,68,69,85,88,89).
La principale localisation est cérébrale, les différentes études épidémiologiques montrent qu'au moins 30% des malades atteints du SIDA et séropositifs pour la toxoplasmose développeront une toxoplasmose cérébrale (27 ,66,89).
Les localisations extra-cérébrales sont moins fréquentes, le risque estimé pour un patient au stade SIDA de développer une toxoplasmose extra-cérébrale se situe entre
1,5 et 2% (68). Les localisations les plus fréquentes sont pulmonaire et oculaire.
2 - Physiopathologie :
(29,62,66,68,85,88,89)Dans 95% des cas de toxoplasmose au cours du SIDA, l'infection est due à une réactivation d'une infection latente (66). L'immunité cellulaire joue un rôle prépondérant dans le maintien de l'infection à l'état latent or c'est la principale fonction altérée par le H.I.V. Le risque est particulièrement augmenté au dessous d'un taux de lymphocytes T4 inférieur à 150 à 200/mm3 selon les études (62,89).
Le mécanisme physiopathologique de la libération des bradyzoïtes intrakystiques et de leur transformation en tachyzoïtes n'est pas encore élucidé.
Plutôt qu'une réactivation locale des kystes toxoplasmiques, les localisations de la toxoplasmose résulteraient d'une dissémination hématogène du parasite. Cette hypothèse s'appuie notamment sur le fait que le processus infectieux est fréquemment multi-focal.
3 - La toxoplasmose cérébrale (TC) :
La T.C. représente, en France, 16 à 18% de l'ensemble des atteintes inaugurales du SIDA (27,82). Elle survient dans 6 à 10 % des cas de SIDA aux États-Unis et 20 à 50% des cas en Europe (27,82). En outre, 50 à 70% des lésions focales du cerveau observées au cours du SIDA sont dues au toxoplasme. (27 ,82)
a - Clinique :
(27 ,62,67 ,69)La symptomatologie la plus classique associe une fièvre (60 à 70% des cas), des troubles de la conscience de degré variable (35 à 40% des cas), des céphalées (45 à50% des cas), des convulsions (15 à 40% des cas) et des signes neurologiques focaux (40 à 80% des cas ) (27,62). Ces signes neurologiques varient en fonction de la localisation des abcès. Le syndrome méningé est exceptionnel (66), l'infection toxoplasmique étant préférentiellement encéphalitique.
L'installation de ces manifestations est habituellement progressive en l'espace de quelques jours ou semaines, mais peut parfois être plus aiguë. (62). Des formes cliniquement asymptomatiques révélées par la radiologie ont été décrites (62).
b - Diagnostic :
La plupart du temps, le diagnostic repose sur la clinique, l'imagerie médicale (IRM et TDM) et la réponse au traitement d'épreuve ..
a -
L'imagerie médicale: (27,29,67,69,82,89)L'IRM et le Scanner (TDM) sont les principales techniques employées.
L'IRM permet un meilleur dépistage lésionnel et une plus grande prec1s10n topographique et de ce fait apparaît plus performante que la TDM. Toutefois son coût plus élevé en limite encore l'utilisation systématique (67).
Les images les plus caractéristiques sont des lésions multiples (dans 2/3 des cas environ (62), hypodenses avec prise de contraste annulaire ou nodulaire. Les lésions sont souvent entourées d'une zone d'oedème avec effet de masse variable. Les localisations les plus fréquentes sont les hémisphères cérébraux, la jonction cortico-sous-corticale et les noyaux gris centraux .
Cependant, il peut également s'agir de lésion unique siégeant n'importe où au niveau cérébral. La présence de lésions cérébrales multiples associée à une sérologie toxoplasmique positive évoquent fortement une toxoplasmose cérébrale et imposent d'emblée un traitement anti-toxoplasmique d'épreuve.
La toxoplasmose cérébrale peut également se présenter sous la forme d'une encéphalite diffuse ; dans ce cas, le scanner peut être normal ou montrer des lésions non spécifiques (atrophie cortico-sous-corticale ou hypodensités diffuses de la substance blanche). Le diagnostic différentiel principal est celui du lymphome cérébral ; dans ce cas la lésion est le plus souvent unique et l'absence de réponse au traitement d'épreuve anti-toxoplasmique ainsi que la biopsie cérébrale permettent de trancher. La leuco-encéphalite multi-focale progressive et l'leuco-encéphalite liée au VIH présentent des aspects radiologiques plus caractéristiques.
~ - La biopsie cérébrale: (29,66,89)
En raison de son caractère agressif et du risque de faux négatif, elle n'est discutée qu'en seconde intention, après échec du traitement d'épreuve anti-toxoplasmique.
X -
La sérologie toxoplasmique: (27,39,43,67,68,99)Elle est positive dans la majorité des cas, mais est décevante, la sérologie restant stable et les IgM étant le plus souvent absentes, quelles que soient la localisation de la toxoplasmose et la nature de !'immunodépression sous-jacente.
Une étude réalisée par Zufferey et al (99) portant sur 48 malades atteints du SIDA et de toxoplasmose montre une augmentation des IgG chez seulement 30% des malades (contre 3 % dans le groupe témoin), des IgM étaient détectées chez 6% des malades (contre 2,5% dans le groupe témoill). Les IgA ont été également étudiées, elles étaient positives chez 18% des patients (3% dans le groupe témoin) et montraient une VPP de 33% et une VPN de 93%
Seulement 1 à 3 % des cas de toxoplasmose cérébrale associées au SIDA ont une sérologie toxoplasmique négative (27,68). De ce fait, une sérologie négative a une bonne valeur prédictive négative de 87% à 99,7% selon les études (sous réserve de l'utilisation d'un test sérologique suffisamment sensible) (62,89,99).
ô -
Etude du LCR : Biochimie, cytologie, sérologie. (7 ,27 ,66,82)Habituellement, la cytologie est subnormale (3 à 20 éléments blancs /mm3 avec une majorité de lymphocytes), la glycorachie est normale et la protéinorachie modérément élevée (0,97 g/l en moyenne (27 ,66,67 ,82). La mise en évidence de synthèse intra-thécale d'anticorps par le calcul du coefficient des charges immunitaires (rapport de la charge immunitaire du LCR sur la charge immunitaire sérique) n'est pas toujours possible mais signifierait une infection active pour certains auteurs; toutefois
l'interprétation de cette valeur est délicate chez l'immunodéprimé et sa valeur diagnostique remise en cause (7).
Seule la mise en évidence de toxoplasmes est significative.
E -Mise en évidence du parasite : (39,66,78,89)
La recherche parasitologique peut être effectuée par inoculation à des souris ou des cultures cellulaires ou par PCR. Plusieurs prélèvements peuvent être utilisés, ils ont une valeur variable, car seule la mise en évidence de tachyzoïtes est significative d'une infeètion active. Pour cette raison, le LCR, le sang (sa valeur dans le diagnostic de la
TC est controversée) ou le LBA (si une localisation pulmonaire est associée) sont plus intéressants, le parasite n'y étant présent qu'en cas d'infection active contrairement à la biopsie cérébrale où seul l'examen anatomopathologique permet de faire la différence entre les formes kystiques et les formes libres.
o -
Le traitement d'épreuve: (27,39,58,62,66,89)Instauré rapidement lors de suspicion de toxoplasmose cérébrale, il permet de poser un diagnostic probable en cas d'amélioration clinique ou radiologique. Toutefois, le délai pour observer les résultats retarde le diagnostic et le traitement d'une autre étiologie. Les résultats peuvent également être masqués par des co-infections. Il a une VPP de 80% (58).
4 - La toxoplasmose extra-cérébrale :
(17 ,50,68)les localisations les plus fréquentes sont pulmonaires, oculaires et cardiaques ainsi que les formes disséminées. Elles sont plus rares que la toxoplasmose cérébrale mais leur fréquence pourrait être sous estimée du fait des difficultés à les diagnostiquer, les symptômes étant peu spécifiques en général.
a - La toxoplasmose pulmonaire:
(17,37,62,66,67,68,78)Elle toucherait 5,1 % des malades atteints du SIDA et ayant des anticorps antitoxoplasmiques en France (68,78) et représenterait 4% des pneumopathies survenant au cours du SIDA (68).
la symptomatologie se traduit par une pneumopathie interstitielle fébrile associant une dyspnée et une toux non productive (sauf en cas de surinfection bactérienne) et pouvant évoluer vers l'insuffisance respiratoire aiguë (17,62,78). La radiologie pulmonaire est peu spécifique, montrant une infiltration interstitielle diffuse. (17,78). Ainsi, le diagnostic est difficile ; la mise en évidence dans le LBA est la méthode la plus performante; l'examen direct peut être positif mais cet examen est peu sensible.
L'inoculation aux cultures cellulaires et la PCR ont une sensibilité supérieure (78). Une localisation cérébrale doit systématiquement être recherchée.
b - La toxoplasmose oculaire:
(5,16,17,66,68,74)La toxoplasmose est la 2ème cause de rétinite au cours du SIDA après le cytomégalovirus (17). Dans une étude française, la toxoplasmose oculaire était responsable de 4% des rétinites diagnostiquées chez des patients atteints de SIDA. Les signes cliniques sont peu spécifiques, il s'agit de baisse de la vision accompagnée de myodésopsies ou d'un oeil rouge. Par contre l'examen ophtalmologique est très évocateur (17) ; les lésions sont extensives, souvent bilatérales, multifocales accompagnées fréquemment d'une inflammation du vitré. Le diagnostic biologique chez l'immunocompétent repose sur le calcul du coefficient de Desmonts (rapport de la charge immunitaire de l'humeur aqueuse sur la charge immunitaire du sérum). Chez l'immunodéprimé, ce coefficient est peu informatif, sa sensibilité étant de l'ordre de 10% (17). Ainsi, la mise en évidence du parasite dans l'humeur aqueuse ou dans une biopsie du vitré serait d'une valeur diagnostique meilleure chez l'immunodéprimé.
c - La myocardite toxoplasmigue:
(17,49,51,68)La myocardite constitue la lésion cardiaque la plus fréquemment rencontrée chez les malades atteints du SIDA. Un agent pathogène est retrouvé dans 10 à 35 % des cas, le toxoplasme est le plus souvent isolé ( 49). Le myocarde est un lieu d'enkystement préférentiel des toxoplasmes au même titre que les muscles striés, le cerveau et la rétine. Le ventricule gauche serait le plus souvent touché ( 49).
La myocardite toxoplasmique peut se manifester par une tamponnade cardiaque ou une insuffisance hi-ventriculaire associées à une hyperthermie, mais est le plus souvent asymptomatique et découverte lors d'une infection disséminée à prédominance cérébrale (66). Toutefois, l'atteinte cardiaque peut être isolée. Le diagnostic est difficile et souvent posé en post-mortem. La biopsie cardiaque contribue au diagnostic de myocardite toxoplasmique, mais pose les mêmes problèmes que la biopsie cérébrale
d - La toxoplasmose disséminée:
(1,65,68)Elle représente 13% des cas de toxoplasmoses extra-cérébrales survenant au cours du SIDA dans une étude française (68) et peut être responsable de choc septique généralement associé à un syndrome de détresse respiratoire aiguë (65,68) et cause le décès du patient une fois sur 4 dans l'étude de May et al (68).
e - Autres localisations :
(1,17,68)Pratiquement toutes les localisations ont été citées dans la littérature, la pancréatite toxoplasmique représenterait 7% des étiologies de pancréatites au cours du SIDA (1), d'autres sites peuvent être atteints et il a été décrit des localisations gastrique, testiculaire, surrénalienne, hépatique, médullaire, ganglionnaire, musculaire ...
Le diagnostic de ces formes rares est particulièrement difficile.
5 - Traitement et prévention:
(29,31,85)a - Prévention :
a ·
Prophylaxie primaire :Chez les patients séronégatifs pour la toxoplasmose, la prophylaxie primaire repose sur des règles hygiéno-diététiques.
Chez les patients séropositifs pour la toxoplasmose, une prophylaxie primaire serait nécessaire lorsque les lymphocytes CD4+ chutent en dessous de 200/mm3. En effet, 75 à 80% des T.C. surviennent chez des sujets dont le taux de CD4+ est inférieur à 100/mm3 et environ 10% surviennent quand le chiffre de lymphocytes CD4+ est supérieur à 200/mm3 (59,89).
Une prophylaxie primaire lorsque le taux des lymphocytes CD4+ chute en dessous de 50/mm3 est parfois conseillée quel que soit le statut immunitaire vis à vis de la toxoplasmose; la synthèse d'Ac pouvant être devenue impossible à un tel stade d'immunodépression (59).
P
·Prophylaxie secondaire ou traitement d'entretien: (59)La prophylaxie secondaire est indispensable. En effet un cas sur 2 rechute à l'arrêt du traitement d'attaque (89). Ces rechutes peuvent tout autant être localisées dans un site différent qu'au même endroit que la lère atteinte. Leur survenue à l'arrêt du traitement atteste la persistance de kystes et donc de l'inefficacité du traitement sur cette forme parasitaire.
La prophylaxie secondaire repose sur la combinaison pyriméthamine (25 à 50 mg/j) et sulfadiazine (2 à 3 g/j) toujours associée à l'acide folinique. La sulfadiazine peut être remplacée par la clindamycine ( 1,2 g/j) ou la pyriméthamine utilisée seule à des doses plus élevées (50 à 100 mg/j)
Ce traitement doit être administré à vie.
b - Traitement:
(27,62,63,66,82,89)Il repose sur l'association pyriméthamine (50 à 75 mg/j/3) et sulfadiazine (4 à 6 g/j),
per os pendant 6 semaines au minimum. La prescription d'acide folinique est systématique pour prévenir l'hématotoxicité de la pyriméthamine. (25 mg/j ).
Les effets secondaires dus à l'association sulfadiazine et pyriméthamine sont fréquents et surviennent dans 50 à 70% des cas (63,82) nécessitant l'arrêt de l'un voire des 2 médicaments dans 20 à 30% des cas. Les principaux effets secondaires sont dermatologiques (20 à 40%) et/ou hématologiques (leuconeutropénie (10 à 30%), thrombopénie (10 à 15%) ou plus rarement anémie). Une cristallurie, des coliques néphrétiques, une insuffisance rénale dues à la sulfadiazine peuvent se rencontrer. En cas d'allergie aux sulfamides, la sulfadiazine peut être remplacée par la clindamycine à la dose de 2,4 à 4,8 g/j. Les principaux effets secondaires dus à cette association sont des éruptions cutanées (30%) et des troubles digestifs pouvant être graves (20% ). Soixante pour cent des patients suivant ce traitement présentent ces troubles. La pyriméthamine peut également être utilisée seule à la dose de 100 mg/j en cas d'intolérance.
D'autres médicaments sont proposés mais leur efficacité n'est pas encore parfaitement évaluée. Il s'agit des associations pyriméthamine et dapsone; minocycline et clarithromycine, ou de l'atovaquone, de la clarythromycine, de l'azithromycine, du 5-fluoro-uracile.
En cas d'absence de réponse favorable clinique ou radiologique au bout de 2 semaines, le diagnostic de toxoplasmose doit être remis en question (89).
B ·TOXOPLASMOSE ET TRANSPLANTATION D'ORGANE:
Les 2 principaux facteurs entrant en compte sont le degré d'immunodépression et le type d'organe greffé.
1 - Greffe cardiaque ou cardio-pulmonaire :
(3,10,20,29,41,49,53,83,97)
Le receveur est presque toujours infecté par l'organe reçu d'un donneur séropositif. S'il est lui même séropositif, il peut y avoir une réactivation sérologique souvent asymptomatique.
S'il est séronégatif, il peut développer une primoinfection grave. Il est donc essentiel de connaître l'état sérologique du donneur et du receveur afin d'apprécier les risques.
Lors de greffe cardiaque ou cardio-pulmonaire, le risque de toxoplasmose après transplantation est de 57 à 60 % lorsque le receveur est séronégatif et le donneur séropositif (53,97).
La symptomatologie clinique est variable :
La rechute sérologique infra clinique s'observe chez un receveur déjà séropositif et se traduit seulement par une élévation des IgG, très rarement des IgM. L'élévation des IgG peut s'accompagner de signes peu spécifiques tels que signes de rejet ou syndrome inflammatoire. En revanche, lors de séroconversion (donneur séropositif/receveur séronégatif), la traduction clinique est plus fréquente et variable : troubles de la conscience, pneumopathie, myocardite, péricardite, myalgies, arthralgies, hépatopathie mixte cholestatique et cytolytique.
Le diagnostic est souvent difficile et exige des contrôles sérologiques itératifs; toutefois la sérologie peut être prise en défaut du fait de !'immunodépression. La mise en évidence du parasite est alors indispensable.
Chez les sujets à risque (D+/R-) est institué un traitement préventif (20,29).
2 - Greffe rénale:
Le risque de transmission à partir d'un donneur séropositif serait plus faible (20).
La survenue d'une toxoplasmose semble limitée aux rares cas où le donneur a eu une primo-infection peu avant le prélèvement.
3 - Greffe pulmonaire :
La greffe pulmonaire simple ne comporterait que peu de risques.
NB : La ciclosporine semble être l'agent immunosuppresseur de choix chez les transplantés à risque de toxoplasmose, en particulier chez les transplantés cardiaques. Elle serait douée de propriétés antiparasitaires et aurait un effet inhibiteur direct sur les formes intra et extra cellulaires.
Par contre, l'azathioprine et les corticoïdes seraient dangereux (20).
C • TOXOPLASMOSE ET GREFFE DE MOELLE OSSEUSE : (3,30,39) Ce sont les greffés immunisés vis à vis de Toxoplasma gondii et recevant la moelle d'un donneur non immunisé qui sont le plus exposés. En effet, le conditionnement nécessaire
à la greffe détruit les cellules immunocompétentes du receveur vis à vis de Toxoplasma gondii et le greffon provenant d'un donneur séronégatif pour la toxoplasmose ne contient pas de cellules immunocompétentes sensibilisées vis à vis du parasite. Le greffé, porteur d'une infection latente devient alors simultanément profondément immunodéprimé et immunologiquement naïf vis à vis du toxoplasme. Les
manifestations sont graves, la localisation cérébrale est la plus fréquente mais d'autres organes peuvent êtres impliqués tels que le coeur ou les poumons. Les formes disséminées sont aussi fréquentes.
Le diagnostic se fait par mise en évidence du parasite dans le sang, le LBA ou les tissus. Un dépistage sérologique avant la greffe est primordial.
Le traitement est le même que chez les malades atteints du SIDA. Une prophylaxie chez les receveurs séropositifs pour la toxoplasmose durant les 6 mois suivant la greffe est conseillée (29,30).
Le greffé non immunisé vis à vis du toxoplasme est moins exposé au risque de toxoplasmose grave après greffe de moelle d'un donneur immunisé. Ceci s'expliquerait par la faible charge parasitaire et le bon état fonctionnel des leucocytes transfusés.
D - TOXOPLASMOSE ET CANCER : (55)
Chez les malades atteints de cancer, la toxoplasmose est une infection opportuniste plus rare que chez les malades atteints du SIDA. Cette parasitose survient lors de maladies hématologiques, et principalement lors de la maladie de Hodgkin. Elle est également décrite lors de lymphomes, de leucémies aiguës ou chroniques, de myélomes et de métaplasie myéloïde et peut aussi compliquer des tumeurs solides telles que les cancers du sein, des ovaires, des poumons, et du thymus chez des patients traités par des anticancéreux. Enfin, des cas de toxoplasmose ont étés décrits lors de neuroblastome, de séminome, de mélanome, et de tumeurs bénigne sous traitement.
La fréquence de survenue est fonction de la nature du cancer et varie de 2 pour 10000 patients atteints de cancer du sein à 366 pour 10000 patients atteints de L.L.C. et jusqu'à 3% des patients atteints de la maladie de Hodgkin.
Les principales localisations sont cérébrales, cardiaques, et pulmonaires. Des cas de toxoplasmose disséminée ont été également décrits.
E • TOXOPLASMOSE ET AUTRE DEFICITS IMMUNITAIRES
La toxoplasmose peut également compliquer d'autres immunodéficits que ceux cités ci-dessus : Les malades atteints de déficits immunitaires héréditaires ou acquis, ainsi que ceux recevant un traitement immunosuppresseur ou une corticothérapie sont également des sujets à risque.
III - LA PCR ET SES APPLICATIONS DANS
LE DIAGNOSTIC DE LA TOXOPLASMOSE
Les techniques de biologie moléculaire qui se sont développées ces dernières années ont permis la mise au point de nouvelles méthodes de diagnostic plus sensibles et plus performantes. Dans un premier temps, les sondes ont été utilisées mais ne permettaient pas une amélioration significative du diagnostic direct. La PCR a permis d'augmenter considérablement la sensibilité de ces techniques.
A-LAPCR:
1 ·Principe :
(33)Deux oligonucléotides synthétiques, complémentaires des deux extrémités de la séquence à amplifier, sont hybridés sur l' ADN dénaturé par la chaleur. En présence de nucléotides et de Taq polymérase (extraite d'une bactérie thermophile Thermus aquaticus, et capable de supporter la température de dénaturation de l' ADN), deux nouveau brins d' ADN vont être synthétisés entre ces deux amorces. Une fois la synthèse effectuée, le cycle reprend par une nouvelle dénaturation. Après plusieurs cycles, la séquence amplifiée est plus facilement détectable. Pour X cycles, le nombre de séquences est théoriquement 2x. En pratique, le rendement avoisine 70% (75). La sensibilité est d'autant plus grande que la séquence amplifiée est une séquence hautement répétée (22). La vérification de la spécificité (absence de réactions croisées avec d'autres agents pathogènes et avec l'ADN de l'hôte) et de la conservation de la séquence cible dans toutes les souches du micro-organisme est indispensable (95). Les performances diagnostiques du test vont ensuite dépendre d'une part de la méthode de préparation de l'échantillon, de la charge parasitaire et du type de prélèvement utilisé pour l'examen et d'autre part de la réaction d'amplification proprement dite (amorces utilisées, nombre de cycles, températures ... ) et du mode de révélation. Outre ies étapes propres de la réaction d'amplification, l'extraction del' ADN est une étape importante à optimiser, car c'est de sa performance que va dépendre la quantité d' ADN à amplifier, sa pureté et notamment la présence d'inhibiteurs.
La PCR présente des intérêts taxonomique, épidémiologique et diagnostique (28).
2 - Avantages : (
46,95)Cette technique, très sensible, peut permettre le diagnostic d'infections pour lesquelles l'agent pathogène est présent en faible quantité dans le matériel pathologique et pour lesquelles les méthodes parasitologiques ou sérologiques sont prises en défaut. Elle est plus rapide que les techniques de culture classique et plus spécifique. De plus elle est applicable à de nombreux types de prélèvements. Le micro organisme est détecté même s'il n'est pas viable ou cultivable, ainsi la recherche peut être effectuée sur des prélèvements fixés à la formaline. Les agents pathogènes dangereux pour les manipulateurs peuvent également être inactivés dans la mesure où le traitement n'altère pas l'ADN.
3 =Inconvénients :
(2,46,79,95,98)a - Difficultés d'interprétation :
Pour certaines infections la détection d' ADN n'est pas obligatoirement synonyme de pathogénicité.
b - Risques de faux positifs :
La contamination peut se faire d'échantillons à échantillons, à partir d'une source environnementale de la séquence cible (plasmides, cultures in vitro, culture animale ... ), ou à partir de produits d'amplifications précédentes en aérosols.
c - Risques de faux négatifs :
-par erreurs d'échantillonnage quand la charge parasitaire est très faible et le volume traité petit.
-par des problèmes techniques : altération des réactifs, cycles thermiques imparfaits ... -par la présence d'inhibiteurs de la Taq polymérase, ils sont nombreux et le plus souvent mal identifiés. L'inhibition peut être levée en diluant la solution d' ADN à amplifier mais le risque de faux négatif par perte de matériel est alors aussi important. Les composés inhibiteurs peuvent agir directement sur la Taq polymérase, ce sont par exemple l'hème, l'héparine, le phénol, les polyamines, les polysaccharides végétaux, l'urine, la porphyrine et l'alginate de calcium. D'autres composés agissent indirectement, il s'agit de l'EDTA, chélateur des ions divalents comme le magnésium nécessaire à la réaction d'amplification ou les RNases ou DNases qui peuvent dégrader la séquence cible ou les amorces. Il peut également se produire une inhibition indépendante de l'échantillon nommée "effet tube" (2,14,93,96).
De nombreux composés encore non identifiés peuvent gêner la PCR, d'où l'importance de l'étape d'extraction.
B • PCR ET TOXOPLASMOSE :
Dans le domaine de la toxoplasmose, le diagnostic par biologie moléculaire peut pallier les insuffisances des méthodes actuelles (22). En effet, le diagnostic biologique de toxoplasmose congénitale et de toxoplasmose chez l' immunodéprimé est parfois diffièile à établir malgré les progrès apportés par les cultures cellulaires. C'est pourquoi la recherche de toxoplasmes par PCR est particulièrement intéressante.
L'ADN nucléaire du tachyzoïte est constitué d'environ 8x107 paires de bases réparties en une dizaine de chromosomes. Le rapport G/C% est de 55% (39,40).
L'apport diagnostique de chaque type de prélèvement sera étudié dans l'étude rétrospective de dossiers de malades ayant bénéficié d'une recherche d'ADN toxoplasmique par PCR.
1 - Principales sondes décrites pour
Toxoplasma gondii :
(75)-P30, correspondant à un fragment du gène de la protéine P30 (34,36) -B 1, correspondant à un fragment du gène B 1, répété 35 fois (11)
-TGRlE, correspondant à une séquence répétée anonyme du génome toxoplasmique (23)
-DNA ribosomal reconnaissant un segment d' ADN répété 100 fois, codant pour l' ADN ribosomal (13).
Dans une étude, Verhofstede et al (92) comparent 3 techniques de PCR dans le LCR pour le diagnostic de toxoplasmose congénitale. Deux des techniques testées utilisent le gène P30, la 3ème ,le gène B 1. L'amplification du gène B 1 semble la plus sensible du fait de la répétition 35 fois du gène, sa sensibilité est de 67% alors qu'une technique basée sur le gène P30 ne détecte que 22% des cas de toxoplasmose cérébrale.
De même, Wastling et al (94) comparent 2 techniques de PCR, l'une amplifiant une séquence du gène B 1 et l'autre une séquence du gène P30. les prélèvements sanguins analysés proviennent de moutons infectés par la souche de toxoplasmes S48. Les auteurs montrent une meilleure sensibilité de l'amplification de la séquence du gène B 1 et une moindre fréquence de faux positifs par rapport à la technique basée sur le gène P30
2 - Avantages théoriques de la PCR dans le diagnostic de la
toxoplasmose : (
46,56,95,98)Outre les avantages généraux de la PCR, la recherche de génome toxoplasmique apporte une amélioration par rapport aux techniques classiques :
Elle n'est pas affectée par le dysfonctionnement immunitaire
Elle est plus rapide que les techniques classiques (cultures cellulaires et inoculation à la souris)
Elle est plus sensible que la détection d' Ag
Elle ne nécessite pas des formes viables et est donc applicable à des prélèvements congelés
Elle est très spécifique
3 - Principaux inconvénients de la technique : (
46,56,95,98)Ce sont les mêmes que ceux rencontrés lors de toute PCR. Toutefois, en plus de ces problèmes classiques, des inconvénients liés au diagnostic de la toxoplasmose entrent enjeu:
La distribution hétérogène des parasites au sein des échantillons tissulaires et la faible quantité prélevée induisent des risques de faux négatifs lors de recherche dans des biopsies.
La PCR ne peut pas différencier les kystes des trophozoïtes, ainsi, la détection d' ADN dans des tissus pouvant contenir des kystes après primo-infection (biopsies cérébrales, myocardiques ... ) est difficilement interprétable.
La présence de cellules humaines au sein des échantillons testés diminue la sensibilité de la technique et en augmente le seuil de détection.
4 - Certains inconvénients peuvent être corrigés :
La présence d'inhibiteurs peut être détectée par l'utilisation d'un contrôle interne, témoin du bon déroulement de la réaction d'amplification (18,46).11 s'agit d'une séquence d'ADN artificielle capable de s'hybrider avec les mêmes amorces que la séquence toxoplasmique, son absence lors de la révélation permettant de conclure à la présence d'inhibiteurs.
L'utilisation d'UNG et de dUTP à la place de dTTP permet de réduire les contaminations par des produits d'amplifications précédentes ( 46,64, 79). En effet, l'UNG retire les bases Uracyle de l'ADN en clivant la liaison Nglycosidique entre la
base et le sucre. Ainsi, elle détruit les produits contaminants issus d'une précédante amplification (donc contenant des bases dUTP) sans dénaturer l'ADN à amplifier (contenant du dTTP). Elle est inactivée par la chaleur ; ainsi, un traitement thermique avant la réaction d'amplification permet de l'inactiver sans altérer les composants de la réaction et évite qu'elle n'altère les futurs produits d'amplification.
Des règles strictes telles que le port de gants, la répartition des réactifs en petites quantités, la compartimentation des étapes d'extraction, d'amplification et de révélation, ainsi que plusieurs jeux de pipettes pour chaque étape diminuent également les risques de contamination (46,98).
En conclusion, la PCR est une méthode d'un grand intérêt dans le diagnostic de toxoplasmose chez l'immunodéprimé et chez le foetus et le nouveau né. Cette technique est déjà utilisée en routine dans des laboratoires spécialisés et fait l'objet de nombreuses études.
Notre travail est consacré à l'optimisation de la technique et à l'évaluation de sa valeur diagnostique chez l'immunodéprimé.
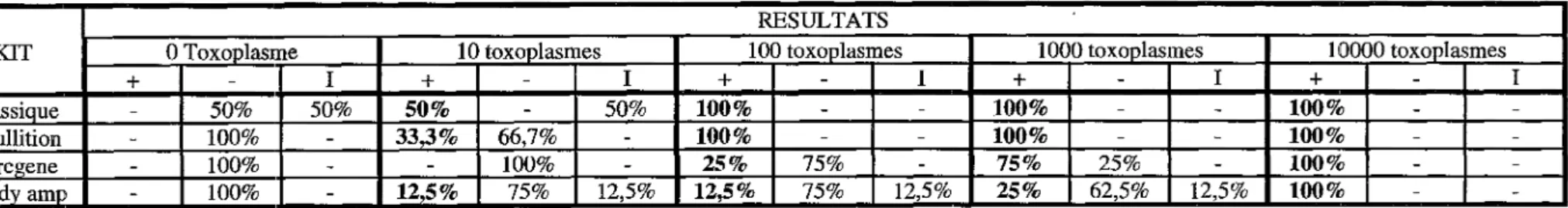
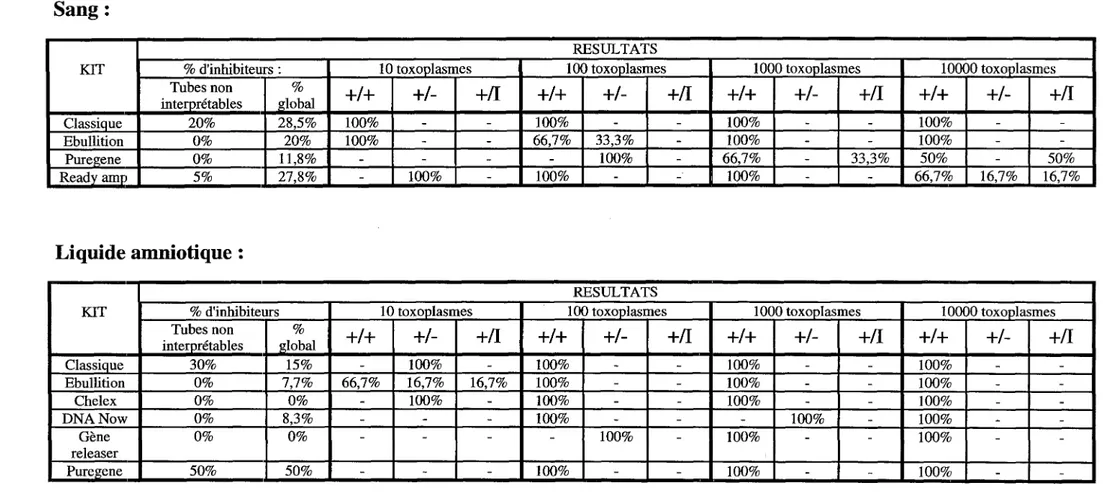
La première partie de notre étude vise à optimiser cette technique déjà utilisée en routine dans le laboratoire de parasitologie. C'est l'étape d'extraction qui sera étudiée ici, le but du travail étant de tester différentes techniques d'extraction et de les comparer à la technique utilisée en routine.
Une étude rétrospective de 41 dossiers de malades immunodéprimés (pour la majorité) ayant bénéficié d'une recherche d'ADN toxoplasmique par PCR permettra d'évaluer l'apport de cette nouvelle technique dans le diagnostic de la toxoplasmose chez l'immunodéprimé.
I - INTRODUCTION :
Actuellement, la recherche de génome toxoplasmique par PCR est effectuée en routine au laboratoire de parasitologie. Cette recherche, à visée diagnostic, s'effectue sur des prélèvements de nature diverse tels que le sang, le LBA., le LCR, les biopsies( ... ) chez l' immunodéprimé et tels que le liquide amniotique ou le placenta chez la femme enceinte. La technique d'amplification employée sera décrite dans la présentation des techniques utilisées ; la séquence amplifiée appartient au gène B 1.
La technique d'extraction utilisée actuellement est une extraction par le phénol et le chloroforme suivie d'une précipitation par l'éthanol. Elle est longue et la multiplicité des étapes nécessaires à sa réalisation en fait une manipulation délicate et susceptible de contamination. L'utilisation d'un kit de décontamination-par l'UNG permet de limiter la contamination par des produits déjà amplifiés.
L'emploi de phénol, outre les risques toxiques est une source d'inhibiteurs. La présence de ces derniers est détectée par l'utilisation d'un témoin interne. Mais si cette technique permet de les mettre en évidence, elle ne les élimine pas et seule une amélioration de la technique d'extraction pourrait en diminuer la fréquence.
La partie expérimentale de ce travail vise donc à optimiser l'étape d'extraction de l' ADN toxoplasmique contenu dans les prélèvements humains.
Elle consistera donc à tester différentes méthodes d'extraction de l' ADN total du prélèvement, qu'il soit d'origine parasitaire ou humaine, plus rapides ou plus simples. Les méthodes testées sont soit des trousses commercialisées, soit d'autres méthodes plus "artisanales ".
Toutes ces méthodes ont fait leurs preuves dans l'extraction d' ADN, mais la question était de savoir si elles permettaient une extraction efficace de l' ADN toxoplasmique au sein de matériel humain.
Deux types de prélèvements ont été testés, le sang et le liquide amniotique humains.
II - MATERIEL BIOLOGIQUE:
A- OBTENTION DES TOXOPLASMES :
1- Origine de la souche :
Les toxoplasmes utilisés appartiennent à la souche RH de Sabin. Cette souche est entretenue au laboratoire par inoculation intra-péritonéale à des souris.
Infectées, les souris survivent peu de temps (une semaine environ), leur ascite est récupérée deux fois par semaine et inoculée par voie intra-péritonéale à des souris saines.
2 - Origine des cellules utilisées pour la culture :
Les cellules sont des fibroblastes humains de la lignée MRC5, mises en cultures dans des falcons dans le milieu M.E.M .. Un tapis cellulaire est obtenu en 3 jours environ. Les cultures sont conservées à 37°C sous une atmosphère à 5% de C02. Le tapis cellulaire peut être conservé une semaine environ.
3 - Mise en culture :
La souche de toxoplasmes est récupérée après ponction du liquide d'ascite chez la souris infectée. Après lavage dans du PBS, la suspension est inoculée à une culture cellulaire de 3 jours.
4 - Préparation des prélèvements artificiels :
Après 3 à 6 jours de culture, une partie du surnageant des cuitures est récupérée et lavée 3 fois avec du PBS. Les toxoplasmes sont comptés en cellule de Malassez et des dilutions dans du PBS sont préparées en fonction du nombre de toxoplasmes à introduire dans les échantillons _humains. Les dilutions de la suspension de toxoplasmes initiale permettent d'introduire des quantités définies de parasites dans des aliquots de sang ou de liquide amniotique.
B- ORIGINE DES ECHANTILLONS :
1 - Choix de la nature des échantillons :
Le sang et le liquide amniotique ont étés choisis pour la facilité d'obtention de ces prélèvements. Ils correspondent aux deux situations où la mise en évidence du parasite est indispensable et où la sensibilité de la PCR présente un avantage certain.
Le sang, riche en cellules et en composés susceptibles d'inhiber la PCR (dérivés de l'hémoglobine par exemple) est un prélèvement particulièrement intéressant chez l'immunodéprimé car facile à obtenir (ponction peu traumatique) et ce, de façon répétée. De plus, la dissémination hématogène du parasite lors des réactivations chez l'immunodéprimé est une hypothèse avancée par la plupart des auteurs et, pour certains, elle pourrait précéder une localisation viscérale (14).
Le liquide amniotique est le prélèvement le plus précoce et le plus utilisé dans le diagnostic de l'infection congénitale. C'est un milieu de richesse cellulaire moyenne plus pauvre que le sang. A ce titre, il pourrait être comparé au LCR (encore moins cellulaire) dont l'obtention pour cette étude était impossible, compte-tenu des quantités importantes nécessaires.
2 -
Sang:
Le sang employé provient de donneurs sains, séronégatifs pour la toxoplasmose (détermination réalisée au laboratoire par I.F. et ELISA pour les IgG et I.F. pour les lgM) Les prélèvements de sang veineux sont réalisés sur tubes de 5 ml, l'anticoagulant utilisé est l 'EDT A.
3- Liquide amniotique :
Le liquide amniotique provient d'un pool fourni par le laboratoire de cytogénétique. La ponction de liquide amniotique était alors réalisée dans le cadre de la recherche d'anomalies génétiques.