UNIVERSITE DE MONTPELLIER
FACULTE DE MEDECINE MONTPELLIER-NIMES
THESE
Pour obtenir le titre de DOCTEUR EN MEDECINE
Présentée et soutenue publiquement Par
Manuèla DALBERTO le 14 octobre 2020
TITRE
Dépression et facteurs prédictifs de complications post TAVI chez les patients de plus de 75 ans : étude pilote
Directeur de thèse : Monsieur le Professeur Hubert BLAIN
JURY
Président : Madame le Professeur Florence LECLERCQ Assesseurs : Monsieur le Professeur Hubert BLAIN
Monsieur le Professeur Guillaume CAYLA Madame le Docteur Stéphanie MIOT
2 UNIVERSITE DE MONTPELLIER
FACULTE DE MEDECINE MONTPELLIER-NIMES
THESE
Pour obtenir le titre de DOCTEUR EN MEDECINE
Présentée et soutenue publiquement Par
Manuèla DALBERTO le 14 octobre 2020
TITRE
Dépression et facteurs prédictifs de complications post TAVI chez les patients de plus de 75 ans : étude pilote
Directeur de thèse : Monsieur le Professeur Hubert BLAIN
JURY
Président : Madame le Professeur Florence LECLERCQ Assesseurs : Monsieur le Professeur Hubert BLAIN
Monsieur le Professeur Guillaume CAYLA Madame le Docteur Stéphanie MIOT
3 ANNEE UNIVERSITAIRE 2019-2020
PERSONNEL ENSEIGNANT Professeurs Honoraires
ALLIEU Yves CALLIS Albert JAFFIOL Claude NAVRATIL Henri
ALRIC Robert CANAUD Bernard JANBON Charles OTHONIEL Jacques
ARNAUD Bernard CHAPTAL Paul-André JANBON François PAGES Michel
ASTRUC Jacques CIURANA Albert-Jean JARRY Daniel PEGURET Claude
AUSSILLOUX Charles CLOT Jacques JOURDAN Jacques PELISSIER Jacques
AVEROUS Michel COSTA Pierre LAFFARGUE François POUGET Régis
AYRAL Guy D’ATHIS Françoise LALLEMANT Jean Gabriel PUJOL Henri
BAILLAT Xavier DEMAILLE Jacques LAMARQUE Jean-Louis RABISCHONG Pierre
BALDET Pierre DESCOMPS Bernard LAPEYRIE Henri RAMUZ Michel
BALDY-MOULINIER Michel DIMEGLIO Alain LE QUELLEC Alain RIEU Daniel
BALMES Jean-Louis DUBOIS Jean Bernard LESBROS Daniel ROCHEFORT Henri
BALMES Pierre DUJOLS Pierre LOPEZ François Michel ROUANET DE VIGNE LAVIT
Jean Pierre
BANSARD Nicole DUMAS Robert LORIOT Jean SAINT AUBERT Bernard
BAYLET René DUMAZER Romain LOUBATIERES Marie
Madeleine
SANCHO-GARNIER Hélène
BILLIARD Michel ECHENNE Bernard MAGNAN DE BORNIER
Bernard
SANY Jacques
BLARD Jean-Marie FABRE Serge MARY Henri SEGNARBIEUX François
BLAYAC Jean Pierre FREREBEAU Philippe MATHIEU-DAUDE Pierre SENAC Jean-Paul
BLOTMAN Francis GALIFER René Benoît MEYNADIER Jean SERRE Arlette
BONNEL François GODLEWSKI Guilhem MICHEL François-Bernard SOLASSOL Claude
BOURGEOIS Jean-Marie GRASSET Daniel MION Charles THEVENET André
BRUEL Jean Michel GUILHOU Jean-Jacques MION Henri VIDAL Jacques
BUREAU Jean-Paul HERTAULT Jean MIRO Luis VISIER Jean Pierre
4 Professeurs Emérites
ARTUS Jean-Claude MARES Pierre
BLANC François MAUDELONDE Thierry
BOULENGER Jean-Philippe MAURY Michèle
BOURREL Gérard MILLAT Bertrand
BRINGER Jacques MONNIER Louis
CLAUSTRES Mireille MOURAD Georges
DAURES Jean-Pierre PREFAUT Christian
DAUZAT Michel PUJOL Rémy
DAVY Jean-Marc RIBSTEIN Jean
DEDET Jean-Pierre SCHVED Jean-François
ELEDJAM Jean-Jacques SULTAN Charles
GROLLEAU RAOUX Robert TOUCHON Jacques
GUERRIER Bernard UZIEL Alain
5 Professeurs des Universités - Praticiens Hospitalier
PU-PH de classe exceptionnelle
ALBAT Bernard Chirurgie thoracique et cardiovasculaire
ALRIC Pierre Chirurgie vasculaire ; médecine vasculaire (option chirurgie vasculaire)
BACCINO Eric Médecine légale et droit de la santé
BASTIEN Patrick Parasitologie et mycologie
BLAIN Hubert Médecine interne ; gériatrie et biologie du vieillissement, médecine générale, addictologie
BONAFE Alain Radiologie et imagerie médicale
CAPDEVILA Xavier Anesthésiologie-réanimation et médecine péri-opératoire
CHAMMAS Michel Chirurgie orthopédique et traumatologique
COLSON Pascal Anesthésiologie-réanimation et médecine péri-opératoire
COMBE Bernard Rhumatologie
COTTALORDA Jérôme Chirurgie infantile
COUBES Philippe Neurochirurgie
COURTET Philippe Psychiatrie d’adultes ; addictologie
CRAMPETTE Louis Oto-rhino-laryngologie
CRISTOL Jean Paul Biochimie et biologie moléculaire
DE LA COUSSAYE Jean Emmanuel Médecine d'urgence
DE WAZIERES Benoît Médecine interne ; gériatrie et biologie du vieillissement, médecine générale, addictologie
DELAPORTE Eric Maladies infectieuses ; maladies tropicales
DEMOLY Pascal Pneumologie ; addictologie
DOMERGUE Jacques Chirurgie viscérale et digestive
DUFFAU Hugues Neurochirurgie
ELIAOU Jean François Immunologie
FABRE Jean Michel Chirurgie viscérale et digestive
FRAPIER Jean-Marc Chirurgie thoracique et cardiovasculaire
HAMAMAH Samir Biologie et Médecine du développement et
6
HEDON Bernard Gynécologie-obstétrique ; gynécologie médicale
HERISSON Christian Médecine physique et de réadaptation
JABER Samir Anesthésiologie-réanimation et médecine péri-opératoire JEANDEL Claude Médecine interne ; gériatrie et biologie du vieillissement,
médecine générale, addictologie
JONQUET Olivier Médecine intensive-réanimation
JORGENSEN Christian Thérapeutique ; médecine d’urgence ; addictologie
KOTZKI Pierre Olivier Biophysique et médecine nucléaire
LABAUGE Pierre Neurologie
LARREY Dominique Gastroentérologie ; hépatologie ; addictologie
LEFRANT Jean-Yves Anesthésiologie-réanimation et médecine péri-opératoire
LUMBROSO Serge Biochimie et Biologie moléculaire
MARTY-ANE Charles Chirurgie thoracique et cardiovasculaire
MERCIER Jacques Physiologie
MESSNER Patrick Cardiologie
MONDAIN Michel Oto-rhino-laryngologie
MORIN Denis Pédiatrie
PAGEAUX Georges-Philippe Gastroentérologie ; hépatologie ; addictologie
PUJOL Pascal Biologie cellulaire
QUERE Isabelle Chirurgie vasculaire ; médecine vasculaire (option médecine vasculaire)
RENARD Eric Endocrinologie, diabète et maladies métaboliques ; gynécologie médicale
REYNES Jacques Maladies infectieuses, maladies tropicales
RIPART Jacques Anesthésiologie-réanimation et médecine péri-opératoire
ROUANET Philippe Cancérologie ; radiothérapie
SOTTO Albert Maladies infectieuses ; maladies tropicales
TAOUREL Patrice Radiologie et imagerie médicale
VANDE PERRE Philippe Bactériologie-virologie ; hygiène hospitalière
7
DEREURE Olivier Dermatologie - vénéréologie
DROUPY Stéphane Urologie
PU-PH de 1re classe
AGUILAR MARTINEZ Patricia Hématologie ; transfusion
ASSENAT Éric Gastroentérologie ; hépatologie ; addictologie
AVIGNON Antoine Nutrition
AZRIA David Cancérologie ; radiothérapie
BAGHDADLI Amaria Pédopsychiatrie ; addictologie
BEREGI Jean-Paul Radiologie et imagerie médicale
BLANC Pierre Gastroentérologie ; hépatologie ; addictologie
BORIE Frédéric Chirurgie viscérale et digestive
BOULOT Pierre Gynécologie-obstétrique ; gynécologie médicale
CAMBONIE Gilles Pédiatrie
CAMU William Neurologie
CANOVAS François Anatomie
CAPTIER Guillaume Anatomie
CARTRON Guillaume Hématologie ; transfusion
CAYLA Guillaume Cardiologie
CHANQUES Gérald Anesthésiologie-réanimation et médecine péri-opératoire
CORBEAU Pierre Immunologie
COSTES Valérie Anatomie et cytologie pathologiques
COULET Bertrand Chirurgie orthopédique et traumatologique
CYTEVAL Catherine Radiologie et imagerie médicale
DADURE Christophe Anesthésiologie-réanimation et médecine péri-opératoire
DAUVILLIERS Yves Physiologie
DE TAYRAC Renaud Gynécologie-obstétrique, gynécologie médicale
DE VOS John Histologie, embryologie et cytogénétique
8
DUCROS Anne Neurologie
DUPEYRON Arnaud Médecine physique et de réadaptation
FESLER Pierre
Médecine interne ; gériatrie et biologie du vieillissement, médecine générale, addictologie
GARREL Renaud Oto-rhino-laryngologie
GENEVIEVE David Génétique
HAYOT Maurice Physiologie
KLOUCHE Kada Médecine intensive-réanimation
KOENIG Michel Génétique
LAFFONT Isabelle Médecine physique et de réadaptation
LAVABRE-BERTRAND Thierry Histologie, embryologie et cytogénétique
LAVIGNE Jean-Philippe Bactériologie-virologie ; hygiène hospitalière
LE MOING Vincent Maladies infectieuses ; maladies tropicales
LECLERCQ Florence Cardiologie
LEHMANN Sylvain Biochimie et biologie moléculaire
MARIANO-GOULART Denis Biophysique et médecine nucléaire
MATECKI Stéfan Physiologie
MEUNIER Laurent Dermato-vénéréologie
MOREL Jacques Rhumatologie
NAVARRO Francis Chirurgie viscérale et digestive
NOCCA David Chirurgie viscérale et digestive
PETIT Pierre
Pharmacologie fondamentale ; pharmacologie clinique ; addictologie
PERNEY Pascal
Médecine interne ; gériatrie et biologie du vieillissement, médecine générale, addictologie
PRUDHOMME Michel Anatomie
PUJOL Jean Louis Pneumologie ; addictologie
PURPER-OUAKIL Diane Pédopsychiatrie ; addictologie
TOUITOU Isabelle Génétique
TRAN Tu-Anh Pédiatrie
9 PU-PH de 2ème classe
BOURDIN Arnaud Pneumologie ; addictologie
CANAUD Ludovic Chirurgie vasculaire ; médecine vasculaire (option chirurgie vasculaire)
CAPDEVIELLE Delphine Psychiatrie d'Adultes ; addictologie
CLARET Pierre-Géraud Médecine d'urgence
COLOMBO Pierre-Emmanuel Cancérologie ; radiothérapie
COSTALAT Vincent Radiologie et imagerie médicale
CUVILLON Philippe Anesthésiologie-réanimation et médecine péri-opératoire
DAIEN Vincent Ophtalmologie
DORANDEU Anne Médecine légale et droit de la santé
FAILLIE Jean-Luc Pharmacologie fondamentale ; pharmacologie clinique ; addictologie
FUCHS Florent Gynécologie-obstétrique ; gynécologie médicale
GABELLE DELOUSTAL Audrey Neurologie
GAUJOUX Viala Cécile Rhumatologie
GODREUIL Sylvain Bactériologie-virologie ; hygiène hospitalière
GUILLAUME Sébastien Psychiatrie d’adultes ; addictologie
GUILPAIN Philippe Médecine Interne, gériatrie et biologie du vieillissement; addictologie
GUIU Boris Radiologie et imagerie médicale
HERLIN Christian Chirurgie plastique, reconstructrice et esthétique, brulologie
HOUEDE Nadine Cancérologie ; radiothérapie
JACOT William Cancérologie ; Radiothérapie
JUNG Boris Médecine intensive-réanimation
10 KOUYOUMDJIAN Pascal Chirurgie orthopédique et traumatologique
LACHAUD Laurence Parasitologie et mycologie
LALLEMANT Benjamin Oto-rhino-laryngologie
LE QUINTREC DONNETTE Moglie Néphrologie
LETOUZEY Vincent Gynécologie-obstétrique ; gynécologie médicale
LONJON Nicolas Neurochirurgie
LOPEZ CASTROMAN Jorge Psychiatrie d'Adultes ; addictologie
LUKAS Cédric Rhumatologie
MAURY Philippe Chirurgie orthopédique et traumatologique
MILLET Ingrid Radiologie et imagerie médicale
MORANNE Olivier Néphrologie
MURA Thibault Biostatistiques, informatique médicale et technologies de la communication
NAGOT Nicolas Biostatistiques, informatique médicale et technologies de la communication
PANARO Fabrizio Chirurgie viscérale et digestive
PARIS Françoise Biologie et médecine du développement et de la reproduction ; gynécologie médicale
PASQUIE Jean-Luc Cardiologie
PELLESTOR Franck Histologie, embryologie et cytogénétique
PEREZ MARTIN Antonia Chirurgie vasculaire ; médecine vasculaire (option médecine vasculaire)
POUDEROUX Philippe Gastroentérologie ; hépatologie ; addictologie
RIGAU Valérie Anatomie et cytologie pathologiques
RIVIER François Pédiatrie
ROGER Pascal Anatomie et cytologie pathologiques
ROSSI Jean François Hématologie ; transfusion
ROUBILLE François Cardiologie
SEBBANE Mustapha Médecine d'urgence
SIRVENT Nicolas Pédiatrie
11
STOEBNER Pierre Dermato-vénéréologie
SULTAN Ariane Nutrition
THOUVENOT Éric Neurologie
THURET Rodolphe Urologie
VENAIL Frédéric Oto-rhino-laryngologie
VILLAIN Max Ophtalmologie
VINCENT Denis Médecine interne ; gériatrie et biologie du vieillissement, médecine générale, addictologie
VINCENT Thierry Immunologie
WOJTUSCISZYN Anne Endocrinologie-diabétologie-nutrition
PROFESSEURS DES UNIVERSITES 1re classe :
COLINGE Jacques (Cancérologie, Signalisation cellulaire et systèmes complexes)
2ème classe :
LAOUDJ CHENIVESSE Dalila (Biochimie et biologie moléculaire)
VISIER Laurent (Sociologie, démographie)
PROFESSEURS DES UNIVERSITES - Médecine générale 1re classe :
LAMBERT Philippe
2ème classe : AMOUYAL Michel
12 PROFESSEURS ASSOCIES - Médecine Générale
CLARY Bernard
DAVID Michel
GARCIA Marc
PROFESSEURS ASSOCIES - Médecine BESSIS Didier (Dermato-vénéréologie)
MEUNIER Isabelle (Ophtalmologie)
MULLER Laurent (Anesthésiologie-réanimation et médecine péri-opératoire)
PERRIGAULT Pierre-François (Anesthésiologie-réanimation et médecine péri-opératoire)
QUANTIN Xavier (Pneumologie)
ROUBERTIE Agathe (Pédiatrie)
VIEL Eric (Soins palliatifs et traitement de la douleur)
Maîtres de Conférences des Universités - Praticiens Hospitaliers MCU-PH Hors classe
BADIOU Stéphanie Biochimie et biologie moléculaire
BOULLE Nathalie Biologie cellulaire
CACHEUX-RATABOUL Valère Génétique
CARRIERE Christian Bactériologie-virologie ; hygiène hospitalière
CHARACHON Sylvie Bactériologie-virologie ; hygiène hospitalière
FABBRO-PERAY Pascale Epidémiologie, économie de la santé et prévention
GIANSILY-BLAIZOT Muriel Hématologie ; transfusion
HILLAIRE-BUYS Dominique Pharmacologie fondamentale ; pharmacologie clinique ; addictologie
PUJOL Joseph Anatomie
RICHARD Bruno Médecine palliative
RISPAIL Philippe Parasitologie et mycologie
13 MCU-PH de 1re classe
BERTRAND Martin Anatomie
BOUDOUSQ Vincent Biophysique et médecine nucléaire
BOURGIER Céline Cancérologie ; Radiothérapie
BRET Caroline Hématologie biologique
COSSEE Mireille Génétique
GIRARDET-BESSIS Anne Biochimie et biologie moléculaire
LAVIGNE Géraldine Hématologie ; transfusion
LESAGE François-Xavier Médecine et Santé au Travail
MATHIEU Olivier Pharmacologie fondamentale ; pharmacologie clinique ; addictologie
MENJOT de CHAMPFLEUR Nicolas Radiologie et imagerie médicale
MOUZAT Kévin Biochimie et biologie moléculaire
OLIE Emilie Psychiatrie d'adultes ; addictologie
PANABIERES Catherine Biologie cellulaire
PHILIBERT Pascal Biologie et médecine du développement et de la reproduction ; gynécologie médicale
RAVEL Christophe Parasitologie et mycologie
SCHUSTER-BECK Iris Physiologie
STERKERS Yvon Parasitologie et mycologie
THEVENIN-RENE Céline Immunologie
TUAILLON Edouard Bactériologie-virologie ; hygiène hospitalière
MCU-PH de 2éme classe
CHIRIAC Anca Immunologie
DE JONG Audrey Anesthésiologie-réanimation et médecine péri-opératoire
DU THANH Aurélie Dermato-vénéréologie
14
HERRERO Astrid Chirurgie viscérale et digestive
JEZIORSKI Éric Pédiatrie
KUSTER Nils Biochimie et biologie moléculaire
MAKINSON Alain Maladies infectieuses, Maladies tropicales
PANTEL Alix Bactérologie-virologie ; hygiène hospitalière
PERS Yves-Marie Thérapeutique; addictologie
ROUBILLE Camille Médecine interne ; gériatrie et biologie du vieillissement ; addictologie
SZABLEWSKY Anatomie et cytologie pathologiques
Maîtres de Conférences des Universités - Médecine Générale
MCU-MG de 1re classe
COSTA David
MCU-MG de 2éme classe
FOLCO-LOGNOS Béatrice
OUDE ENGBERINK Agnès
Maîtres de Conférences associés - Médecine Générale LOPEZ Antonio
MILLION Elodie
PAVAGEAU Sylvain
REBOUL Marie-Catherine
15 Praticiens hospitaliers universitaires
BARATEAU Lucie Physiologie
BASTIDE Sophie Epidémiologie, économie de la santé et prévention
DAIEN Claire Rhumatologie
GATINOIS Vincent Histologie, embryologie et cytogénétique
GOULABCHAND Radjiv Médecine interne ; gériatrie et biologie du vieillissement ; addictologie
LATTUCA Benoit Cardiologie
MIOT Stéphanie Médecine interne ; gériatrie et biologie du vieillissement ; addictologie
PINETON DE CHAMBRUN Guillaume Gastroentérologie ; hépatologie ; addictologie SOUCHE François-Régis Chirurgie viscérale et digestive
16
REMERCIEMENTS
Aux membres du jury,
A mon maître et présidente du jury, madame le professeur Florence LECLERCQ,
Sans vous cette idée et ce travail n’aurait pas abouti. Je vous remercie pour votre soutien et de m’avoir permise d’accéder à la cardiologie en tant que gériatre. Je n’oublierai pas votre engagement auprès des patients et des étudiants. Vous êtes un modèle pour nous tous.
A mon maître et directeur de thèse, monsieur le professeur Hubert BLAIN,
Merci de m’avoir accompagnée tout au long de mon cursus et notamment dans ce travail de thèse. Je tiens également à vous remercier pour avoir cru en mon projet professionnel et m’avoir aidé tout au long de l’internat pour qu’il aboutisse.
A mon maître, monsieur le professeur Guillaume CAYLA,
Merci de m’avoir fait l’honneur de faire partie de mon jury de thèse. Je tenais également à vous remercier d’avoir participé à l’élaboration de ce projet.
A mon maître, madame le Dr Stéphanie MIOT,
Merci pour tous tes bons conseils et ton aide précieuse dans la création du protocole et de la rédaction de ma thèse. Je te remercie pour ta disponibilité, ton soutien et m’avoir ouverte à la psychiatrie du sujet âgé.
17 A mes parents, Patricia et Serge,
Mon premier soutien et mes premiers fans, je ne pourrai jamais assez-vous remercier pour le soutien que vous m’avez apporté. C’est grâce à vous que je suis arrivée jusqu’ici. Vous m’avez toujours soutenu dans mes choix, même les plus difficiles que vous reconnaitrez. J’espère que je continuerai à vous rendre fier.
A ma tante Josiane et mon oncle René,
Bien que l’on ne se voit pas souvent avec la distance, je tenais à vous remercier pour tous les bons moments passés avec vous.
A mes grands-parents, je vous remercie de veiller sur moi.
A mes amis de Lyon, Charlotte et Geoffroy,
Merci pour toutes ces soirées passées ensemble jusqu’au bout de la nuit à écouter de l’électro et boire des bières. A nos soirées sushi que tu reconnaitras sans doute. La distance fait que nous nous voyons peu mais vous restez dans mon cœur.
A mes amis de Montpellier, Audrey, Cléa, Justine, Marion, Sonia, Baptiste et Quentin,
Je ne peux que vous remercier pour nos soirées à l’internat de Béziers, là où tout a commencé. Je me rappelle surtout nos blind-tests musicaux et les soirées « Casa de papel ». J’espère que nous continuerons à nous voir pour des jeux endiablés, qui plus est à « Cranium » et les imitations mémorables. Quentin et Baptiste ne vous moquez pas de mon accent pendant la présentation, cela ferait mauvais genre bien que je sais que vous l’adorez.
18 A mes cointernes,
Je ne peux citer tout le monde mais je pense à vous tous qui ont été là tout au long de l’internat. Je remercie notamment Arthys, mon tout premier cointerne, lui-même premier semestre à l’époque. Egalement, Mathilde et Valentin sans qui le semestre de cardiologie aurait été beaucoup plus triste.
A mon chéri, Tristan,
Je te remercie pour ton soutien sans faille et de m’avoir supportée tout ce temps.
Au pôle de gériatrie de Montpellier,
Je remercie mon chef de gériatrie préféré, le Docteur Guillaume DESPLAN, qui m’a tout appris lorsque j’étais premier semestre. Je me rappellerai toujours de nos visites ensemble, à me répéter les choses car tu oubliais et à me dire que j’avais mauvais caractère ou encore que je devrais payer 1 euro pour chaque grossièreté que je disais.
Je remercie le Dr Caroline CASTANIE, sans qui l’aventure COVID aurait été beaucoup plus dure. Reste comme tu es, j’espère que l’on se verra même si tu pars de Montpellier.
Je remercie tous les médecins de l’équipe du MISAG qui m’ont apporté pour ma pratique chacun à leur manière.
Je remercie les Docteurs Nathalie MEKHANTAR et Anne-Laure GODARD du SSR qui m’ont appris à prendre son temps avec les patients et que la rééducation ne se fait pas en un jour. Je vous remercie pour tous les conseils sur l’aspect social de notre spécialité et les injections de genoux. Je remercie le Docteur Catherine ERNST avec qui j’ai arpenté le CHU, qui m’a appris à donner un avis à nos confrères d’une autre spécialité. Je te remercie pour tous tes bons conseils et je n’oublierai pas ton cadeau de fin de stage.
Je remercie les équipes paramédicales, qui elles aussi lorsque j’étais premier semestre m’ont appris beaucoup.
19 Au pôle de gériatrie de Nîmes,
Je remercie notamment le Dr Fannie SANTONI, qui m’a toujours poussé dans la réflexion sur les dossiers et à tout chercher.
Je remercie toute l’équipe médicale et paramédicale, le semestre est passé si vite.
Au pôle de cardiologie de Montpellier,
Je remercie mon chef de cardiologie préféré, le Dr Pierre ROBERT, qui m’a tout appris de la cardiologie interventionnelle, des doses de charge et j’en passe. Je te remercie pour tous ces bons moments passés pendant les six mois en CARDIO A. J’espère que je resterai « ton petit chien de garde ».
Je remercie également le Dr Richard GERVASONI, qui à sa manière m’a beaucoup appris lors de la visite du lundi. Les pansements compressifs et la CTO n’ont plus de secret pour moi.
Je remercie le Dr Jean-Christophe MACIA avec qui j’ai pu assister à un TAVI. Je te remercie pour ta gentillesse avant tout.
Je remercie le Dr Audrey AGULLO, qui m’a permis d’accéder au DU d’échographie cardiaque et qui m’a appris toute la pratique.
Je remercie le Dr Nicolas CHAPET, « mon pharma préféré », à qui j’ai souvent demandé conseil. Je t’ai souvent dit non mais tu sais que je t’apprécie beaucoup et que c’est ma manière d’être. J’espère que tu continueras à me fournir du fer intra veineux.
Je remercie l’équipe paramédicale, notamment Caroline, Corinne et Jean-Luc sans qui le semestre aurait été bien triste.
A l’équipe de Médecine interne de Béziers,
Je vous remercie tous pour les bons moments passés ensemble et m’avoir appris à faire un myélogramme. Je n’en fais plus beaucoup mais je pense à vous.
20 A l’équipe de soins palliatifs de Montpellier,
Je vous remercie pour m’avoir apporté une vision différente sur les soins palliatifs et la globalité de la personne. Je ne dirai plus jamais que le patient « est passé » en soins palliatifs. Je n’oublierai pas non plus de demander systématiquement si les patients ont bien dormi.
Enfin, je remercie tout particulièrement mon chat, IDA, sans qui passer l’ECN aurait été un calvaire. Je te remercie pour tes câlins et la ronronthérapie que tu m’apportes.
21
SOMMAIRE
REMERCIEMENTS ... 16 ABREVIATIONS ... 22 INTRODUCTION ... 23 MATERIELS ET METHODES ... 25 1. Design ... 25 2. Recueil de données ... 25 3. Critères de jugement ... 26 4. Analyse statistique ... 26 RESULTATS ... 28 DISCUSSION ... 30 CONCLUSION ... 33 TABLEAUX ... 341. Tableau 1 : Caractéristiques et description des personnes âgées en bilan pré TAVI ... 34
2. Tableau 2 : Caractéristiques de la procédure par TAVI ... 37
3. Tableau 3 : Critère de jugement principal en post intervention et à 1 mois ... 37
BIBLIOGRAPHIE ... 38
ANNEXES ... 42
1. Annexe 1 : Revue de la littérature ... 42
2. Annexe 2 : Tableaux et figure de la revue de la littérature ... 63
3. Annexe 3 : Courrier d’acceptation ... 72
SERMENT ... 73
22
ABREVIATIONS
ADL : Activities of Daily Living
AOMI : Artériopathie oblitérante des membres inférieurs AVC : Accident Vasculaire Cérébral
EQ5D : EuroQol-5D
EVA : Echelle Visuelle Analogique
FEVG : Fraction d’éjection du Ventricule Gauche GDS-SF : Geriatric Depression Scale Short Form HTA : Hypertension artérielle
HVG : Hypertrophie Ventriculaire Gauche IADL : Instrumental Activities of Daily Living IMC : Indice de masse corporel
LARS-SF : Lille Apathy Rating Scale-Short Form
MACCEs : Major Adverse Cardiovascular and Cerebrovascular Events MMSE : Mini Mental State Examination
MOCA : Montreal Cognitive Assessment NYHA : New-York Heart Association PHQ-2 : Patient Health Questionnaire-2 SPPB : Short Physical Performance Battery TAVI : Trans Aortic Valve Implantation TUG : Time Up and Go test
23
INTRODUCTION
La sténose aortique calcifiée du sujet âgé se caractérise par une dégénérescence de la valve (formation de calcifications sur le versant aortique des sigmoïdes) responsable d’un obstacle à l’éjection cardiaque. Ce processus est lié notamment au stress mécanique répété infligé aux valvules à chaque systole, ajouté à une dégénérescence tissulaire lié au vieillissement. Ses mécanismes physiopathologiques bien que mal connus incluent le rôle du stress oxydatif altérant les lipides de la valve, à l’origine d’un remaniement inflammatoire et d’une minéralisation pathologique de la valve aortique [1]. La sténose aortique calcifiée est la troisième cause de maladie cardiovasculaire dans les pays développés et sa fréquence augmente avec l’âge [2]. Le stade préclinique, dit de sclérose aortique, touche plus de 50% des sujets âgés de plus de 85 ans et évolue vers une sténose aortique à raison d’environ 2 % des patients par an [3]. En présence d’une sténose aortique sévère, près de 75% des patients âgés de 75 ans ou plus sont symptomatiques [4] et lorsqu’un des symptômes de la triade classique – dyspnée, angor, syncope – se manifeste, la survie moyenne est de deux à trois ans avec un risque élevé de mort subite [5, 6]. Le traitement actuel de la sténose aortique fait appel à une chirurgie de remplacement valvulaire nécessitant une thoracotomie et une circulation extra corporelle ou à une intervention de remplacement par voie endovasculaire dite TAVI (Transcatheter Aortic Valve Implantation) [5]. Cette dernière est recommandée pour les patients fragiles.
La fragilité chez le sujet âgé est définie par une diminution des réserves physiologiques réduisant la capacité du sujet à faire face à un stress médical, psychologique, médicamenteux ou social. Cette vulnérabilité expose le sujet âgé à un risque accru de perte d’autonomie, d’hospitalisation voire de décès et induit des syndromes gériatriques dont la chute et la confusion [7]. La fragilité qui est en outre source d’une réduction de la qualité de vie des sujets âgés [8] est définie de différentes manières. Il est possible de quantifier le nombre de comorbidités fragilisantes (fragility index), incluant la dépression [9], les troubles neurocognitifs majeurs [10], les pathologies cardio-vasculaires, ou en quantifiant un certain nombre d’éléments phénotypiques (fragility phenotype de Fried), incluant la fatigue générale, la perte de poids ou autre signe de dénutrition, la réduction d’activité physique et la réduction des capacités fonctionnelles (réduction de force musculaire, réduction de vitesse de marche, en particulier) [11]. Si les sujets présentant des maladies cardiovasculaires sont plus à risque d’être fragiles, ils sont aussi plus à risque de dépression [12] et de troubles cognitifs [13]. Un certain nombre de facteurs
24 physiopathologiques expliquent les liens entre sténose aortique, fragilité et dépression, et en particulier la présence d’une micro-inflammation systémique [14]. L'état fonctionnel et le niveau de fragilité des patients âgés avant la chirurgie ou TAVI a un impact significatif sur le niveau de récupération fonctionnelles à long terme [15, 16].
Le TAVI représente maintenant le « gold standard » pour le traitement de la sténose aortique serrée et symptomatique de la population vue communément en gériatrie, de nombreuses études ayant montré des résultats favorables du TAVI dans cette population notamment sur la qualité de vie [15-17].
Une revue de la littérature portant sur le lien entre la fragilité et la dépression pré-opératoire et la qualité de vie et le pronostic vital après TAVI chez les sujets âgés a été réalisée. Au total, 42 études ont été retenues, publiées ces 10 dernières années.De cette revue, il ressort que le TAVI est une procédure qui clairement améliore la qualité de vie à un an chez les sujets âgés. L’effet à plus long terme semble dépendant des comorbidités sous-jacentes et de leur évolution propre. La présence d’une dépression avant TAVI est associée à une moindre qualité de vie avant et après TAVI. La fragilité sous-jacente des patients âgés éligibles à un TAVI est associée à une surmortalité, justifiant de la mesurer avant TAVI. Le lien entre dépression et surmortalité après TAVI n’est pas clairement démontré et il pourrait en partie être lié, sur des tests de dépistage, à l’apathie ou l’altération des fonctions exécutives qui peuvent mimer une dépression et qui sont fréquentes dans les pathologies cardiovasculaires.
La revue de la littérature a été acceptée pour publication dans la revue Gériatrie et Psychologie Neuropsychiatrie du Vieillissement, le texte et le courrier d’acceptation étant disponibles dans l’Annexe 1 et 3.
De manière à évaluer la faisabilité de conduire une étude de grande ampleur pour évaluer le lien entre dépression et incidence des MACCEs (évènements majeurs cardiovasculaires et neurologiques), nous avons conduit une étude pilote de type cohorte pendant 8 mois chez des patients de plus de 75 ans qui ont bénéficié d’un TAVI au CHU de Montpellier. Il a été administré un questionnaire chez ces patients évaluant la fragilité et la dépression avant TAVI et un suivi pour évaluer l’incidence des MACCEs [18] à 1 mois.
25
MATERIELS ET METHODES
1.
Design
Il s’agit d’une étude pilote prospective monocentrique conduite au Centre Hospitalier de Montpellier, les patients éligibles au TAVI venant des CHU de Montpellier et de Nîmes. Cette étude s’est déroulée de 07/2019 à 03/2020.
Les patients éligibles devaient avoir plus de 75 ans et bénéficier d’un TAVI. La décision de réaliser un TAVI était prise par une équipe multidisciplinaire incluant un cardiologue interventionnel, un chirurgien cardiaque, un gériatre et un anesthésiste. Les patients exclus étaient ceux dont l’intervention était urgente, présentant un état de santé instable (signes vitaux instables, décompensation d’organes notamment cardiaque aigue ou réfractaire) et/ou des troubles neuropsychiatriques ne permettant pas de comprendre les enjeux de l’étude.
Tous les patients ont signé une note d’information. Cette étude a fait l’objet d’un accord auprès du comité d’éthique d’examen institutionnel (IRB) et du comité de protection des personnes « Sud-Méditerranée IV » de Montpellier (04.67.33.78.07) et a été déposé sur le site clinical trial (référence : 201900132).
2.
Recueil de données
Les patients inclus ont bénéficié d’un questionnaire complet à l’admission lors de leur bilan pré TAVI. Les patients venant de Nîmes ont bénéficié du questionnaire lors du bilan pré TAVI ou le jour précédent l’intervention.
Nous avons recueilli les facteurs pouvant avoir un impact sur la mortalité et le risque de complications post TAVI selon la littérature tels que les données socio-démographiques (âge, sexe, situation maritale, aides au domicile), les comorbidités (HTA, dyslipidémie, diabète, fibrillation atriale, coronaropathie, insuffisance cardiaque, AOMI, AVC, hémiplégie, bronchite chronique, insuffisance rénale, ulcère gastroduodénal, anémie, cancer, troubles cognitifs, vascularite, atteinte hépatique, consommation de tabac et d’alcool). Nous avons également recueilli les médicaments régulièrement pris, la polymédication étant définie par l’HAS (Haute Autorité de Santé), comme la prise supérieure ou égale à 5 médicaments.
26 Lors de la visite d’inclusion, une évaluation gériatrique standardisée a été réalisée avec recueil des capacités fonctionnelles (EVA peur de tomber et fatigue, SPPB, TUG) [19-20], l’évaluation de l’autonomie (ADL, IADL) [21-22], de la cognition (MMSE, test de l’horloge, copie d’un cube et version courte du Trail Making Test B faisant partie de la MOCA) [23-25], la qualité de vie (EQ5D) [26] et la dépression évaluée grâce à la GDS SF 15 items [27].
A 1 mois post TAVI, les patients inclus ont été contactés par téléphone. Les informations recueillies étaient les MACCEs selon les critères VARC-2 [18] (infarctus du myocarde, AVC, complications vasculaires de type hématome, fistule artério-veineuse, hémorragies, décès d’origine cardiovasculaire ou toute cause), les nouveaux évènements médicaux, une nouvelle hospitalisation. La GDS SF a été à nouveau réalisée. Enfin, était noté tout changement de traitement, les effets secondaires potentiels des antidépresseurs le cas échéant.
3.
Critères de jugement
L’objectif principal était de déterminer l’incidence à 1 mois des événements majeurs cardiovasculaires et neurologiques (MACCEs) chez les patients âgés de plus de 75 ans bénéficiant d’un TAVI et diagnostiqués ou non dépressifs avant la procédure.
Les objectifs secondaires étaient :
- Déterminer si le protocole est faisable à plus grande échelle
- Déterminer la prévalence de dépressifs en pré TAVI, si le TAVI les a améliorés mais aussi s’il existe des patients nouvellement dépressifs à 1 mois.
- Déterminer le profil des patients dépressifs versus non dépressifs, c’est-à-dire leurs comorbidités, leur mode de vie et leur fragilité et ainsi déterminer s’il existe un profil à risque de développer des MACCEs en post TAVI.
4.
Analyse statistique
Un fichier Excel anonyme a été créé avec un numéro par patient comme moyen de collecte et permettant l'utilisation appropriée des données. Tous les sujets inclus sont pris en compte dans la description de la population.
27 Pour toutes les variables collectées, des statistiques descriptives ont été calculées en fonction du niveau de mesure. Pour les variables métriques, nous avons vérifié si les données peuvent être supposées distribuées normalement. Pour les variables normalement distribuées, la moyenne et l'écart type ont été calculés. Pour les variables asymétriques, la médiane et la plage ont été utilisées. Une comparaison des paramètres de base entre les patients souffrant de dépression ou non (âge, sexe, nombre de médicaments pris, comorbidités, SPPB, TUG, ADL, IADL, MMSE, test de l’horloge, MOCA, vit seul ou non) a été menée. Un test de Fisher a été utilisé pour les variables qualitatives. Pour les variables quantitatives, un test de Student a été utilisé pour les variables normalement distribuées et un test de Wilcoxon pour les autres.
Les prédicteurs avec une valeur de p inférieur à 0,05 dans l'analyse univariée ont été retenus comme significatifs.
28
RESULTATS
Les caractéristiques principales de la population étudiée sont présentées dans le tableau 1. Parmi les 26 patients de l’étude, 42% étaient des femmes, 11 avaient entre 75 et 85 ans et 25 avaient plus de 85 ans.
Le sous-groupe des patients diagnostiqués dépressifs selon la GDS SF (score ≥ 5) représente 19% (n = 5) de la population. Les hommes correspondent à 80% de cette population et leur âge moyen est de 84 ans. Tous les patients vivent à leur domicile. Le score ADL moyen est de 6 et le score IADL à 6 pour l’unique femme et 3.25 pour les hommes. Seulement deux patients ont une aide au domicile (Aide-ménagère). Ils présentent en moyenne 3 comorbidités et 4 des 5 patients ont dans leur traitement plus de 5 médicaments.
Concernant leur capacité fonctionnelle, le score SPPB moyen est de 6, le score TUG de 14 secondes. Les EVA fatigue et peur de tomber sont en moyenne de 6.5 et 7 sur 10.
Les capacités cognitives sont préservées avec un score au MMSE moyen de 25 et un score de l’horloge à 6.5.
Parallèlement, le sous-groupe des patients diagnostiqués non dépressifs représentent 81% de la population. Il y a autant d’homme que de femme et leur âge moyen est de 87 ans. Tous les patients vivent à leur domicile. Le score ADL moyen est de 5.7 et le score IADL à 5.8 pour les femmes et 3.56 pour les hommes. Ils présentent en moyenne 4 comorbidités. L’ensemble des patients a plus de 5 médicaments au long cours dont 33% ont plus de 7 médicaments.
Concernant leur capacité fonctionnelle, le score SPPB moyen est de 8, le score TUG de 15 secondes. Les EVA fatigue et peur de tomber sont en moyenne de 2 et 5 sur 10.
Les capacités cognitives sont préservées avec un score au MMSE moyen de 25 et un score de l’horloge à 4.7 en moyenne.
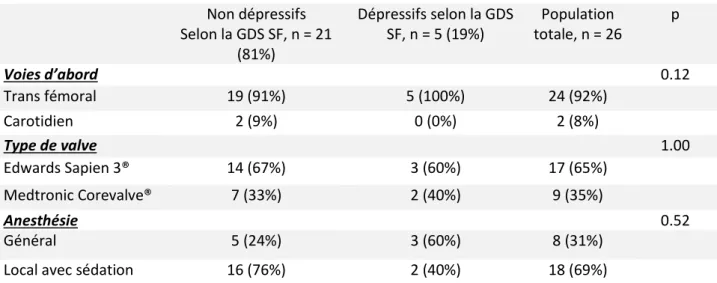
Le tableau 2 représente les caractéristiques de la procédure par TAVI. On constate que 92% des procédures sont réalisées par voie fémorale et 69% sous anesthésie locale avec une sédation. Le tableau 3 montre les résultats du critère de jugement principal, c’est-à-dire la survenue de MACCEs à J1 de la procédure et à 1 mois.
29 A J1 post procédure, tous les patients du sous-groupe dépressifs ont présenté une complication qui sont un hématome au point de ponction, deux blocs de branche gauche et deux blocs atrioventriculaire dont un qui a bénéficié de l’implantation d’un pacemaker. Dans le sous-groupe non dépressifs, 57% ont présenté une complication, principalement des troubles de la conduction (6 blocs atrioventriculaires et 2 blocs de branche gauche).
A 1 mois post TAVI, les patients n’ont pas présenté de MACCEs. On constate que deux ont une anémie. Concernant la dépression, 4 patients sur les 5 diagnostiqués dépressifs le sont toujours à 1 mois (GDS SF ≥ 5) et 4 sont diagnostiqués comme nouvellement dépressif.
30
DISCUSSION
Le TAVI représente maintenant la procédure de référence pour le traitement de la sténose aortique serrée et symptomatique de la population communément admise en gériatrie, de nombreuses études ayant montré des résultats favorables sur le plan fonctionnel après TAVI [15-17]. En effet, il a été montré que la qualité de vie des patients âgés est améliorée de manière significative en post TAVI à court terme, et ceci en utilisant des questionnaires de qualité de vie différents, ce qui peut faire considérer ce résultat comme robuste. Par ailleurs, et bien que la fragilité ait été mesurée de différentes manières dans les études (accumulation de comorbidités ou présence de signes cliniques évoquant une moindre réserve de l’organisme, tels que la fatigue, une moindre performance fonctionnelle, une perte de poids évoquant une dénutrition en particulier), le niveau de fragilité est associé à un sur-risque de mortalité. La littérature observe un lien entre fragilité sous-jacente et risque de décès post TAVI, ce qui justifie l’intérêt d’une évaluation gérontologique standardisée pour évaluer les différentes composantes de la fragilité avant la réalisation d’un TAVI [15-16].
Si le TAVI induit une amélioration significative de la composante anxiété/dépression de la qualité de vie chez les personnes âgées, la présence de signes de dépression avant TAVI est associée à une moindre qualité de vie « mentale » en post TAVI [28], suggérant de la dépister systématiquement avant le geste. Seule une étude récente (Drudi et al.) [29] montre qu’une dépression probable (score évoquant une dépression à la mini Geriatric Depression Scale à 5 items) en pré TAVI est associée à une surmortalité à un mois et 12 mois, indépendamment des autres paramètres de fragilité incluant une altération des fonctions cognitives évaluées par le MMSE. Cette étude montre que 31,5% des participants ont un score sur l’échelle mini GDS évoquant une dépression avant TAVI.
Dans notre étude, on constate que 19% des patient inclus sont diagnostiqués dépressifs à l’aide de l’échelle GDS SF à 15 items, ce qui est en accord avec les résultats de l’étude de Khan et al. [30]. Dans cette étude, la dépression, mesurée sur l’échelle PHQ-2 est observée chez 15,4% des patients avant TAVI.
Contrairement à la mini Geriatric Depression Scale à 5 items qui a été utilisée par Drudi et al., et qui est un test de dépistage, la GDS SF que nous avons utilisée est une échelle permettant de diagnostiquer la dépression. Cette différence explique potentiellement la prévalence plus élevée
31 de patients possiblement dépressifs dans l’étude de Drudi et al. par rapport aux patients réellement dépressifs observés dans notre étude. La mini Geriatric Depression Scale à 5 items utilisée par Drudi et al. surestime possiblement la prévalence de la dépression car certains patients testés positifs à la mini GDS sont possiblement des patients apathiques (perte de motivation et d’intérêt pour la nouveauté, plus fréquente chez les patients âgés présentant des facteurs de risque cardio-vasculaires [31]) ou ayant une encéphalopathie vasculaire et non dépressifs. Ceci pourrait expliquer que dans l’étude de Khan et al., la dépression n’est pas associée à un sur-risque de mortalité après ajustement sur l’autonomie (ADL) et la cognition (Mini-Cog test), ces deux tests évaluant les fonctions exécutives contrairement au MMSE qui a été utilisé par Drudi et al. pour ajuster le lien entre mini-GDS et incidence des MACCEs. On constate dans notre étude que 46% (n = 12) des patients ont un score (copie d’un cube et version courte du Trail Making Test B) de 0 ou 1 sur 2 et 23% (n = 6) ont un score au test de l’horloge inférieur à 5 sur 7, témoignant d’altérations des fonctions exécutives. Les patients diagnostiqués comme non dépressifs présentent souvent une atteinte des fonctions exécutives. Ceci renforce l’idée que les patients éligibles au TAVI sont à risque de présenter des troubles cognitifs vasculaires à type d’apathie, pouvant mimer une dépression.
Une échelle de dépistage de l’apathie (LARS SF) [32] a été ajoutée en cours d’étude et qui a été réalisée seulement chez 6 patients. On ne peut conclure sur cette échelle mais on constate que les patients diagnostiqués dépressifs par la GDS SF ne sont pas dépistés apathique par la LARS SF suggérant que dépression et apathie semblent être deux facteurs indépendants. Ce score est à réaliser sur un plus grand nombre de patients afin de confirmer ce résultat.
On constate également que les patients dépressifs présentent une tendance non significative à avoir une moins bonne qualité de vie au score EQ5D (7.25 vs 6.63, p = 0.36), ce qui rejoint les données de la littérature [28].
Concernant les syndromes gériatriques et bien qu’il n’y ait que 26 patients, les patients dépressifs ont une tendance plus ou moins significative en fonction des tests à avoir des capacités physiques plus altérées (score SPPB : 6 vs 8.17, p = 0.06 ; TUG : 14 vs 15.5, p = 1.00 ; EVA peur de tomber : 7 vs 2, p < 0.01). Ils présentent aussi une tendance à avoir une asthénie plus marquée (EVA fatigue : 6.5 vs 5, p = 0.25). Il n’y a pas de différence significative sur les comorbidités, la polymédication et la biologie.
32 L’un des points forts de notre étude est que la dépression a été évaluée à l’aide d’un questionnaire diagnostique (GDS SF) et non la mini GDS, qui est un questionnaire de dépistage, devant ensuite être complété par une évaluation diagnostique et ce chez tous les patients. Deuxièmement, notre étude est réalisable à plus grande échelle que ce soit dans un service de cardiologie, où les patients sont vus régulièrement par un gériatre avant le TAVI, ou bien dans un service de gériatrie en lui-même. Dans la plupart des centres proposant le TAVI, il existe des équipes gériatriques qui peuvent évaluer les patients avant le TAVI, repérer la dépression mais aussi la fragilité qui est connue pour être un facteur de risque de mortalité post TAVI (annexe 1). Ainsi, il est possible d’envisager une prise en charge interventionnelle pour prendre en charge les facteurs sous-jacents de fragilité et la dépression. Les questionnaires proposés demandent certes un temps de passage mais ils peuvent être réalisés en pratique courante gériatrique.
Cette étude présente un certain nombre de points faibles. Il s’agit d’une cohorte et non pas une étude interventionnelle, ce qui ne permet pas de dire si le repérage puis le diagnostic de la dépression ou de la fragilité va apporter un bénéfice au patient. Le suivi n’a été réalisé que sur 1 mois et sur un petit nombre de patients ce qui explique le peu d’évènements au terme de l’étude. Ce qui signifie qu’une étude de plus grande envergure va nécessiter un nombre important de sujets pour montrer un éventuel bénéfice en termes de MACCEs, d’un repérage puis du traitement de la dépression chez les patients éligibles au TAVI.
Aux vues des résultats de notre étude-pilote sur un petit échantillon de patient, une étude de plus grande ampleur avec un suivi sur 1 an est cependant réalisable en y ajoutant une échelle de dépistage de l’apathie (LARS SF à 15 items).
Si les résultats d’une étude à plus grand échelle confirment que les patients dépressifs ou apathiques sont plus à risque de MACCEs que les autres, cela permettra d’envisager de réaliser une étude randomisée et contrôlée dans le but de démontrer que le dépistage et le traitement optimal de la dépression en pré TAVI permet de réduire le risque de MACCEs en post TAVI. Cette même étude peut aussi s’envisager avec un groupe contrôle qui bénéficie de la chirurgie conventionnelle ou d’une prise en charge médical.
33
CONCLUSION
En conclusion, notre étude pilote montre que la dépression n’est pas aussi fréquente que dans la littérature, les tests de dépistage surestimant possiblement la prévalence d’une dépression authentique avant TAVI. Les patients de notre cohorte ont fréquemment des troubles des fonctions exécutives pouvant expliquer qu’ils sont probablement plus à risque de troubles cognitifs vasculaires et d’apathie qui peuvent mimer une dépression, troubles fréquemment observés dans les pathologies cardiovasculaires.
Une étude de plus grande ampleur est à conduire afin de confirmer ces premiers résultats. Si ceux-ci se confirment, ils permettront d’apporter des arguments en faveurs d’une collaboration entre cardiologues, gériatres et psychiatres afin d’évaluer plus systématiquement la dépression, les fonctions exécutives et l’apathie avant et après TAVI comme pour les autres patients à risque cardiovasculaires, ceci afin d’optimiser la prise en charge des patients âgés bénéficiant d’un TAVI.
34
TABLEAUX
1.
Tableau 1 : Caractéristiques et description des personnes
âgées en bilan pré TAVI
Tableau 1 : Caractéristiques et description des personnes âgées en bilan pré TAVI, n= 26
Variables Non dépressifs
Selon la GDS SF, n = 21 (81%) Dépressifs selon la GDS SF, n = 5 (19%) Population totale, n = 26 p
Age moyen 87 ans (76-93) 84 ans (80-92) 87 ans (76-93) 0.23
Genre, n (%) Femme Homme 10 11 1 4 11 (42%) 15 (58%) 0.36 Situation
Célibataire / Divorcé / Veuf, n (%) Marié, n (%) 8 13 1 4 9 (35%) 17 (65%) 0.63 Mode de vie Domicile, n (%)
Résidence senior, EHPAD, n (%)
21 0 5 0 26 (100%) 0 (0%)
Présence d’aides au domicile, n (%) Infirmier(e)
Kinésithérapeute Aide-ménagère Portage des repas Téléalarme 11 6 3 9 3 4 2 0 1 1 0 0 13 (50%) 6 (23%) 4 (15%) 10 (38%) 3 (12%) 4 (15%) 0.33 0.30 1.00 0.62 1.00 0.56 ADL, moy ± ET 5.71 ± 0.46 6.00 ± 0.00 5.77 ± 0.43 0.16
IADL Femme, moy ± ET IADL Homme, moy ± ET
5.80 ± 2.49 3.56 ± 0.88 6.00 ± 2.83 3.25 ± 0.50 5.83 ± 2.41 3.46 ± 0.78 0.94 0.22 Antécédents, n (%) moy ± ET 3.9 ± 2.01 2.8 ± 1.64 3.7 ± 1.96 0.29 Fibrillation atriale 7 0 7 (27%) 0.28 Coronaropathie 12 2 14 (54%) 0.63 Insuffisance cardiaque 4 1 5 (19%) 1.00 AOMI 2 1 3 (11%) 0.49 AVC / Hémiplégie 3 2 5 (19%) 0.24 BPCO 2 0 2 (8%) 1.00
Insuffisance rénale chronique 21 5 26 (100%) .
Ulcères gastro-duodénal 1 0 1 (4%) 1.00
Vascularite 0 0 0 (0%) .
Atteinte hépatique 0 0 0 (0%) .
35 Cancer 7 0 7 (27%) 0.28 Troubles cognitifs 0 0 0 (0%) . Diabète 10 1 11 (42%) 0.36 HTA 18 3 21 (81%) 0.24 Dyslipidémie 10 2 12 (46%) 1.00 Tabac (actif) 1 0 1 (4%) 0.49 Consommation d’alcool 1 0 1 (4%) 0.19 Polymédication, n (%) moy ± ET 4.76 ± 1.87 4.40 ± 2.07 4.69 ± 1.87 0.71 ≥ 5 médicaments 14 4 18 (62%) ≥ 7 médicaments 7 1 8 (31%) Béta-bloquants 8 1 9 (35%) 0.63 Cordarone 3 0 3 (12%) 1.00
Kardégic / Plavix / Brilique 10 / 6 / 1 4 / 3 / 0 14 (54%) / 9 (35%) / 1 (4%) 0.33 / 0.30 / 1.00 Anticoagulants 8 0 8 (31%) 0.28 Furosémide 10 2 12 (46%) 1.00 Statine 9 2 11 (42%) 1.00 IEC / ARA 2 12 1 13 (50%) 0.32 Inhibiteur calcique 4 1 5 (19%) 1.00 Diurétiques thiazidiques / Spironolactone 4 / 2 2 / 0 6 (23%) / 2 (8%) 0.56 / 1.00
Inhibiteur de la pompe à protons 9 4 13 (50%) 0.32
Traitements du diabète 10 1 11 (42%) 0.36 Antidépresseurs / Thymorégulateurs / Antipsychotiques 0 / 1 / 0 1 / 1 / 0 1 (4%) / 2 (8%) / 0 (0%) 0.19 /. / . Benzodiazépines 4 0 4 (15%) 0.56 Evaluation gériatrique : GDS SF, moy ± ET ≥ 5, n (%) < 5, n (%) 2.52 ± 1.12 5.40 ± 0.89 3.08 ± 1.57 5 (19%) 21 (81%) < 0.01 LARS SF, moy ± ET > -7, n (%) < -7, n (%) -9.75 ± 2.22 0 1 -5.50 ± 6.36 1 4 -8.33 ± 3.98 1 (16%) 5 (83%) 0.26 Poids, moy ± ET 71.76 ± 13.23 74.60 ± 14.60 72.31 ± 13.25 0.68 IMC, moy ± ET 26.50 ± 4.81 26.26 ± 4.28 26.46 ± 4.63 0.92
EVA fatigue, moy ± ET 5 ± 2.45 6.5 ± 1.29 5.3 ± 2.34 0.25
EVA peur de chuter, moy ± ET 2 ± 2.75 7 ± 1.41 2.9 ± 3.19 < 0.01
SPPB, moy ± ET 0-6 Faible performance, n (%) 7-9 Performances intermédiaires, n (%) 10-12 Haute performance, n (%) 8.17 ± 2.55 3 9 6 6 ± 2.00 3 1 0 7.77 ± 2.56 6 (23%) 10 (38%) 6 (23%) 0.06
36
Time Up and Go, moy ± ET (secondes) Risque de chute faible (<20s), n (%) Risque de chute élevé (>20s), n (%)
15.5 ± 6.89 15 2 14 ± 3.16 4 0 15.24 ± 6.32 19 (73%) 2 (8%) 1.00 EQ5D, moy ± ET 6.63 ± 1.64 7.25 ± 1.26 6.74 ± 1.57 0.36 MMSE, moy ± ET < 23, n (%) > 23, n (%) 25.1 ± 3.59 6 13 25.8 ± 3.83 1 4 25.29 ± 3.57 7 (27%) 17 (65%) 0.77 MOCA, moy ± ET 0, n (%) 1, n (% 2, n (%) 0,8 ± 0.87 6 5 6 1,75 ± 0.58 0 1 3 1,1 ± 0.85 6 (23%) 6 (23%) 9 (34%) 0.34 Horloge, moy ± ET < 5, n (%) ≥ 5, n (%) 4.74 ± 2.84 6 11 6.50 ± 1.00 0 4 5.04 ± 2.69 6 (23%) 15 (58%) 0.27 Biologie sanguine : Albumine (g/l), moy ± ET 37.32 ± 5.23 38.60 ± 1.14 37.58 ± 4.68 0.34 Vitamine D (pg/ml), moy ± ET 37.57 ± 17.48 39.60 ± 19.99 38.00 ± 17.59 0.82 TSH (mUI/l), moy ± ET 1.86 ± 1.24 1.61 ± 0.49 1.81 ± 1.12 0.92 CRP (mg/l), moy ± ET 11.32 ± 17.70 1.60 ± 1.41 9.45 ± 16.32 0.11 Ferritine (µg/l), moy ± ET 271.39 ± 256.30 157.20 ± 144.76 246.57 ± 238.52 0.28 CS (%), moy ± ET 22.89 ± 11.37 25.20 ± 10.18 23.39 ± 10.94 0.69 Troponine (ng/l), moy ± ET 55.86 ± 64.56 25.96 ± 5.03 50.11 ± 59.02 0.40 Nt Pro BNP (ng/l), moy ± ET 3254.84 ± 6527.77 1032.40 ± 877.79 2791.83 ± 5859.38 0.10
Créatinine (µmol/l), moy ± ET 110.24 ± 81.04 97.80 ± 13.54 107.85 ± 72.86 0.79
DFG (ml/min), moy ± ET 59.10 ±12.77 59.20 ± 6.38 59.12 ± 11.66 0.84
Natrémie (mmol/l), moy ± ET 138.43 ± 3.43 140.20 ± 2.39 138.77 ± 3.29 0.29
Kaliémie (mmol/l), moy ± ET 4.17 ± 0.41 4.08 ± 0.37 4.15 ± 0.40 0.67
Calcémie (mmol/l), moy ± ET 2.31 ± 0.13 2.32 ± 0.05 2.31 ± 0.12 0.97
Magnésémie (mmol/l), moy ± ET 0.84 ± 0.09 0.65 ± 0.26 0.80 ± 0.16 0.04
Hémoglobine (g/dl), moy ± ET 12.57 ± 2.04 12.26 ± 0.97 12.51 ± 1.87 0.75
Leucocytes (G/l), moy ± ET 7.23 ± 1.94 6.29 ± 1.94 7.05 ± 1.94 0.34
EUROSCORE II (%), moy ± ET 3.79 ± 2.99 2.08 ± 0.70 3.10 ± 2.78 0.14
37
2.
Tableau 2 : Caractéristiques de la procédure par TAVI
Tableau 2 : Caractéristiques de la procédure par TAVI
Non dépressifs Selon la GDS SF, n = 21 (81%) Dépressifs selon la GDS SF, n = 5 (19%) Population totale, n = 26 p Voies d’abord 0.12 Trans fémoral 19 (91%) 5 (100%) 24 (92%) Carotidien 2 (9%) 0 (0%) 2 (8%) Type de valve 1.00 Edwards Sapien 3® 14 (67%) 3 (60%) 17 (65%) Medtronic Corevalve® 7 (33%) 2 (40%) 9 (35%) Anesthésie 0.52 Général 5 (24%) 3 (60%) 8 (31%)
Local avec sédation 16 (76%) 2 (40%) 18 (69%)
3.
Tableau 3 : Critère de jugement principal en post intervention
et à 1 mois
Tableau 3 : Critère de jugement principal à J1 et M + 1
Dépressifs selon la GDS SF, n = 5 (19%) Non dépressifs Selon la GDS SF, n = 21 (81%) Population totale, n = 26 p J1 : Mortalité 0 0 0 (0%) . Infarctus du myocarde 0 0 0 (0%) . AVC 0 0 0 (0%) .
Hématome au point de ponction 1 (20%) 0 1 (4%) 0.19
Fistule artério-veineuse 1 (20%) 0 1 (4%) 0.19
Bloc atrio-ventriculaire 2 (40%) 6 (29%) 8 (32%) 0.07
Bloc de branche gauche 2 (40%) 2 (9%) 4 (16%)
Pose de novo d’un Pace-Maker 1 (20%) 2 (9%) 3 (10%)
Insuffisance rénale aigue 0 0 0 (0%) .
Fuite péri prothétique 0 4 (19%) 4 (16%) 0.56
Gradient intra-prothétique (moyenne) 5.00 ± 3.87 8.17 ± 4.12 7.48 ± 4.20 0.14
M + 1 : Mortalité 0 0 0 (0%) . Infarctus du myocarde 0 0 0 (0%) . AVC 0 0 0 (0%) . Ré hospitalisation 0 0 0 (0%) . Autres (anémie) 0 2 2 (8%) GDS SF positive 4 (80%) 4 (19%) 8 (32%) 0.06
38
BIBLIOGRAPHIE
1. Lindman BR, Clavel M-A, Mathieu P, Lung B, Lancellotti P, Otto CM, et al. Calcific aortic stenosis.
Nat Rev Dis Primers 2016 ; 2 : 16006.
2. Go AS, Mozaffarian D, Roger VL, Benjamin EJ, Berry JD, Borden WB, et al. Heart disease and stroke statistics--2013 update : a report from the American Heart Association. Circulation 2013 ; 127 : e6-245.
3. Coffey S, Cox B, Williams MJA. The prevalence, incidence, progression, and risks of aortic valve sclerosis : a systematic review and meta-analysis. J Am Coll Cardiol 2014 ; 63 : 2852-61.
4. Osnabrugge RLJ, Mylotte D, Head SJ, Van Mieghem NM, Nkomo VT, LeReun CM, et al. Aortic stenosis in the elderly: disease prevalence and number of candidates for transcatheter aortic valve replacement: a meta-analysis and modeling study. J Am Coll Cardiol 2013 ; 62 : 1002-12. 5. Bonow RO, Carabello BA, Chatterjee K, de Leon AC, Faxon DP, Freed MD, et al. 2008 Focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Revise the 1998 Guidelines for the Management of Patients With Valvular Heart Disease): endorsed by the Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. Circulation 2008 ; 118 : e523-661.
6. Pellikka PA, Sarano ME, Nishimura RA, Malouf JF, Bailey KR, Scott CG, et al. Outcome of 622 adults with asymptomatic, hemodynamically significant aortic stenosis during prolonged follow-up. Circulation 2005 ; 111 : 3290-5.
7. Clegg A, Young J, Iliffe S, Rikkert MO, Rockwood K. Frailty in elderly people. Lancet 2013 ; 381 : 752-62.
8. Kojima G, Iliffe S, Jivraj S, Walters K. Association between frailty and quality of life among community-dwelling older people : a systematic review and meta-analysis. J Epidemiol
39 9. Soysal P, Veronese N, Thompson T, Kahl KG, Fernandes BS, Prina AM, et al. Relationship between depression and frailty in older adults: A systematic review and meta-analysis. Ageing
Res Rev 2017 ; 36 : 78-87.
10. Robertson DA, Savva GM, Kenny RA. Frailty and cognitive impairment--a review of the evidence and causal mechanisms. Ageing Res Rev 2013 ; 12 : 840-51.
11. Tamura Y, Ishikawa J, Fujiwara Y, Tanaka M, Kanazawa N, Chiba Y, et al. Prevalence of frailty, cognitive impairment, and sarcopenia in outpatients with cardiometabolic disease in a frailty clinic. BMC Geriatr 2018 ; 18 : 264.
12. Zhang Y, Chen Y, Ma L. Depression and cardiovascular disease in elderly: Current understanding. J Clin Neurosci 2018 ; 47 : 1-5.
13. Smith EE. Clinical presentations and epidemiology of vascular dementia. Clin Sci 2017 ; 131 : 1059-68.
14. Ferrucci L, Fabbri E. Inflammageing: chronic inflammation in ageing, cardiovascular disease, and frailty. Nat Rev Cardiol 2018 ; 15 : 505-22.
15. Kapadia SR, Leon MB, Makkar RR, Tuzcu EM, Svensson LG, Kodali S, et al. 5-year outcomes of transcatheter aortic valve replacement compared with standard treatment for patients with inoperable aortic stenosis (PARTNER 1) : a randomised controlled trial. Lancet 2015 ; 385 : 2485-91.
16. Gilard M, Eltchaninoff H, Donzeau-Gouge P, Chevreul K, Fajadet J, Leprince P, et al. Late Outcomes of Transcatheter Aortic Valve Replacement in High-Risk Patients : The FRANCE-2 Registry. J Am Coll Cardiol 2016 ; 68 : 1637-47.
17. Baumgartner H, Falk V, Bax JJ, De Bonis M, Hamm C, Holm PJ, et al. 2017 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J 2017 ; 38 : 2739-91.
18. Kappetein AP, Head SJ, Généreux P, Piazza N, van Mieghem NM, Blackstone EH, et al. Updated Standardized Endpoint Definitions for Transcatheter Aortic Valve Implantation. J Am Coll Cardiol 2012 ; 60 (15) : 1438-54.
40 19. Guralnik JM, Ferrucci L, Pieper CF, Leveille SG, Markides KS, Ostir GV, et al. « Lower extremity function and subsequent disability : consistency across studies, predictive models, and value of gait speed alone compared with the short physical performance battery » J Gerontol A Biol Sci
Med Sci 2000 ; 55 : M221-231.
20. Podsiadlo D, Richardson S. The Timed « Up & Go » : a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc 1991 ; 39 : 142-8
21. Katz S, Ford AB, Moskowitz RW, Jackson BA, Jaffe MW. Studies of the illness in the aged. The index of ADL : a standardized measure of biological and psychosocial function. JAMA 1963 ; 21 : 914-9
22. Lawton MP, Brody EM. Assessment of older people : self-maintaining and instrumental activities of daily living. Gerontologist 1969 ; 9 : 179-86
23. Derouesné C, Poitreneau J, Hugonot L, Kalafat M, Dubois B, Laurent B Mini mental state examination. Au nom du groupe de recherche sur l’évaluation cognitive (GRECO). Le Mental-State Examination (MMSE) : un outil pratique pour l’évaluation de l’état cognitif des patients par le clinicien. Version française consensuelle. Presse Méd 1999 ; 28 : 1141-8.
24. Agrell B, Dehlin O. The clock-drawing test. Age and Ageing 1998 ; 27 : 399-403.
25. Nasreddine ZS, Phillips NA, Bédirian V, Charbonneau S, Whitehead V, Collin I, et al. The Montreal Cognitive Assessment, MoCA : a brief screening tool for mild cognitive impairment. J
Am Geriatr Soc 2005 ; 53 : 695-9.
26. EuroQol Group. EuroQol – a new facility for the measurement of health-related quality of life. Health Policy 1990 ; 16 : 199–208.
27. Sheikh JI, Yesavage JA. Geriatric Depression Scale : recent evidence and development of a shorter version. Clin Gerontol 1986 ; 5 : 165-72.
28. Boureau AS, Trochu JN, Rouaud A, Hureau R, Jaafar P, Manigold T, et al. Predictors of Health-Related Quality of Life Decline after Transcatheter Aortic Valve Replacement in Older Patients with Severe Aortic Stenosis. J Nutr Health Aging 2017 ; 21 : 105-11.
41 29. Drudi LM, Ades M, Turkdogan S, Huynh C, Lauck S, Webb JG, et al. Association of Depression With Mortality in Older Adults Undergoing Transcatheter or Surgical Aortic Valve Replacement.
JAMA Cardiol 2018 ; 3 : 191-7.
30. Khan MM, Lanctôt KL, Fremes SE, Wijeysundera HC, Radhakrishnan S, Gallagher D, et al. The value of screening for cognition, depression, and frailty in patients referred for TAVI. Clin Interv
Aging 2019 ; 14 : 841-8.
31. Wouts L, Kessel M, Beekman ATF, Marijnissen RM, Oude Voshaar RC. Empirical support for the vascular apathy hypothesis : A structured review. Int J Geriatr Psychiatry 2020 ; 35 (1) : 3 – 11.
32. Sockeel P, Dujardin K, Devos D, Denève C, Destée A, Defebvre L. The Lille apathy rating scale (LARS), a new instrument for detecting and quantifying apathy: validation in Parkinson’s disease.
42
ANNEXES
1.
Annexe 1 : Revue de la littérature
Fragilité, dépression et pronostic après remplacement valvulaire aortique
percutané : une revue de littérature
Frailty, depression and prognosis after transcatheter aortic valve replacement: a review of the literature
Manuela DALBERTO1, Stéphanie MIOT1, Florence LECLERCQ2, Hubert BLAIN1
1 Pôle gérontologie, CHU Montpellier, Université de Montpellier, France
² Département de cardiologie, CHU Montpellier, Université de Montpellier, France Correspondant : Hubert Blain h-blain@chu-montpellier.fr
Pôle de Gérontologie, Centre Antonin Balmes, 39 avenue Charles Flahault, 34295 Montpellier Cedex 5 ; Tél : Tél : 04.67.33.67.78 ; Fax : 04 67.33.09.48
43 Résumé. Une revue systématique de la littérature a été menée afin d’analyser les résultats d’études évaluant le lien entre fragilité et dépression avant remplacement valvulaire aortique percutané (TAVI) et pronostic vital et qualité de vie après TAVI. La littérature indique que le TAVI est une procédure qui améliore la qualité de vie à un an chez les sujets âgés, l’effet à plus long terme étant discuté, possiblement dépendant des comorbidités sous-jacentes et de leur évolution propre. La présence d’une dépression avant TAVI est associée à une moindre qualité de vie avant et après TAVI, suggérant de la rechercher systématiquement avant et après TAVI. La fragilité sous-jacente des patients âgés éligibles à un TAVI est associée à une surmortalité, justifiant de la mesurer avant TAVI, en utilisant des tests composites, évaluant les réserves fonctionnelles, cognitives et le statut nutritionnel, en particulier. Le lien entre dépression et surmortalité après TAVI n’est pas clairement démontré et il pourrait en partie être lié à l’apathie ou l’altération des fonctions exécutives qui peuvent mimer une dépression et qui doivent elles aussi être recherchées avant TAVI.
Mots clés : Sujets âgés, qualité de vie, fragilité, dépression, remplacement valvulaire aortique percutané, TAVI
Abstract. A systematic review of the literature was conducted to analyze the results of studies
evaluating the link between frailty and depression before percutaneous aortic valve replacement (TAVR) and vital prognosis and quality of life after TAVR. The literature indicates that TAVR is a procedure that improves quality of life for one year in older subjects, the longer-term effect being debated, possibly depending on the underlying comorbidities and their own course. The presence of depression before and after TAVR is associated with a lower quality of life before and after TAVR, suggesting to screen it systematically before and after TAVR. The underlying frailty of elderly patients eligible for TAVR is associated with excess mortality, justifying assessing before TAVR functional and cognitive reserves, and nutritional status of patients, especially. The link between depression before TAVR and excess mortality after TAVR is not clearly demonstrated and
44
may in part be linked to apathy or impaired executive functions which can mimic depression and which should also be investigated before TAVR.
Keywords: Elderly, quality of life, frailty, depression, TAVR
Points clé:
1. La présence d’une dépression doit être recherchée et prise en charge avant remplacement
valvulaire aortique percutané chez le sujet âgé car elle est associée à une moindre qualité de vie avant et après le geste.
2. L’apathie ou l’altération des fonctions exécutives qui peuvent mimer une dépression sont
associées à un moins bon pronostic après remplacement valvulaire aortique percutané chez le sujet âgé
3. De faibles réserves fonctionnelles, cognitives et nutritionnelles, indicateurs d’une fragilité
sous-jacente doivent être recherchées car elles sont associées à une surmortalité après remplacement valvulaire aortique percutané chez le sujet âgé.
Key points:
1. Depression should be investigated and managed before percutaneous aortic valve replacement in older subjects because it is associated with a lower quality of life before and after the procedure.
2. Apathy or impaired executive functions which can mimic depression are associated with a poorer prognosis after percutaneous aortic valve replacement in older subjects
3. Low functional, cognitive and nutritional reserves, indicators of underlying frailty, should be sought since associated with excess mortality after percutaneous aortic valve replacement in older subjects.