UNIVERSITÉ DU QUÉBEC À CHICOUTIMI
MÉMOIRE PRÉSENTÉ À
L’UNIVERSITÉ DU QUÉBEC À CHICOUTIMI COMME EXIGENCE PARTIELLE DE LA MAITRISE EN TRAVAIL SOCIAL
OFFERTE À
L’UNIVERSITÉ DU QUÉBEC À CHICOUTIMI EN VERTU D’UN PROTOCOLE D’ENTENTE AVEC L’UNIVERSITÉ DU QUÉBEC EN OUTAOUAIS
PAR
ANTOINE BEAULIEU
ÉTUDE EXPLORATOIRE DE L’UTILISATION DES MOYENS ALTERNATIFS À LA MÉDICATION UTILISÉS PAR LES JEUNES SAGUENÉENS ÂGÉS DE 14 À 18 ANS
AYANT REÇU UN DIAGNOSTIC DE TDA/H
Sommaire
Au cours des vingt dernières années, les troubles de santé mentale ont dépassé les troubles de santé physique comme cause première liée aux limitations de l’activité chez les enfants (Currie, Stabile et Jones, 2014). Le trouble de déficit de l’attention avec ou sans hyperactivité (TDA/H) est considéré comme étant le trouble de santé mentale le plus fréquemment diagnostiqué chez l’enfant en Amérique du Nord. Selon l’Agence de la santé et des services sociaux du Saguenay–Lac-Saint-Jean (2014), la proportion de filles et de garçons présentant un trouble de déficit de l’attention avec ou sans hyperactivité est supérieure au Saguenay comparativement à l’ensemble de la province. Le Québec se démarque également à l’échelle nationale quant à son importante consommation de Ritalin. Cette recherche exploratoire et transversale s’inscrit dans une optique de questionnement des pratiques en plus d’offrir des pistes de réflexion en lien avec cette augmentation et la surreprésentation dans la région du Saguenay– Lac-Saint-Jean. Le traitement pharmacologique est le moyen le plus utilisé pour diminuer la triade symptomatique du TDA/H soit, l’hyperactivité, l’impulsivité et l’inattention. Les stimulants du système nerveux central (SNC) utilisés comme traitement chez les enfants et les adolescents comme le méthylphénidate sont perçus comme étant efficaces et sécuritaires. Toutefois, des inquiétudes persistent notamment quant à leurs effets à long terme et l’intégrité physique de la personne qui en fait l’usage. Divers moyens alternatifs au traitement pharmacologique ont été développés au cours des années afin de réduire les symptômes centraux du TDA/H. L’objectif de cette recherche vise à comprendre quels sont les moyens utilisés pour diminuer les difficultés rencontrées sur les plans physique, social, scolaire et familial lors de la présence d’un TDA/H. Elle définit certains moyens comme l’entrainement parental, l’entrainement aux habiletés sociales, les thérapies cognitivocomportementales, le yoga, la méditation, la méditation pleine conscience, l’exercice physique, le neurofeedback ainsi que la caféine. Afin d’avoir une vision globale de la problématique du TDA/H, de bien comprendre les difficultés vécues par les jeunes ainsi que leurs relations avec les divers moyens d’intervention, le cadre de référence choisi pour l’analyse de cette problématique est l’approche bioécologique. Il s’agit d’un cadre conceptuel d’analyse qui présente le développement de l’individu comme un processus influencé par divers facteurs à la fois biologiques, personnels, familiaux,
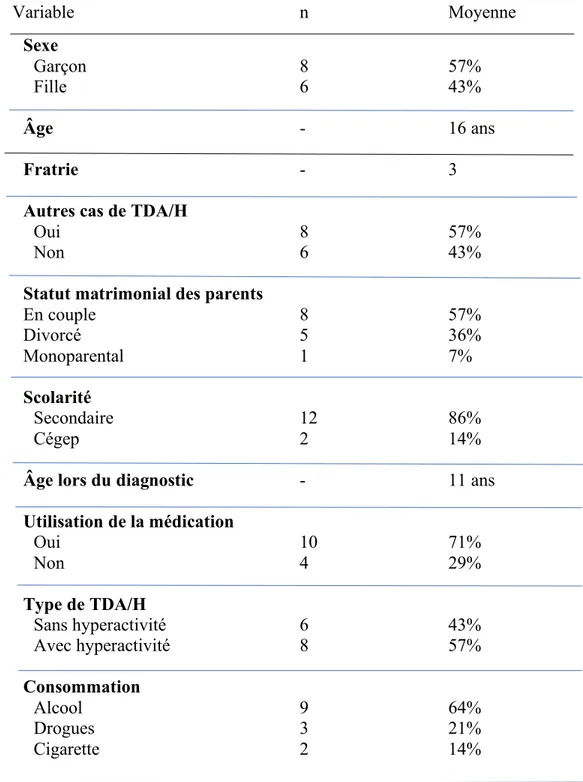
qu’environnementaux. Cette recherche exploratoire est réalisée auprès de 14 jeunes âgés de 14 à 18 ans du Saguenay–Lac-Saint-Jean, dont 6 filles et 8 garçons ont été interviewés afin de répondre à des questions. Tous les répondants ont eu recours au traitement pharmacologique depuis l’annonce du diagnostic. De ce nombre, près de 30% ne consomment plus de médicaments à ce jour. Les moyens alternatifs évoqués dans la recension des écrits sont peu utilisés par nos répondants, outre le sport, qui est omniprésent dans la plupart des entrevues (80%). Toutefois, ce sont près de la majorité (93%) d’entre eux qui ont eu recours à divers services d’aide psychosociale. Les problématiques vécues par les répondants sont semblables aux éléments recensés dans la littérature tels que difficultés scolaires, problème de concentration, stigmatisation, difficultés relationnelles, sentiment d’échec et problèmes de sommeil liés à l’utilisation d’un psychostimulant. Par contre, les moyens alternatifs seraient utilisés pour réduire l’anxiété, le stress, l’hyperactivité ainsi qu’à contrer certains effets indésirables du traitement pharmacologique.
Tables des matières
Sommaire ... ii
Liste des tableaux ... vii
Liste des figures ... viii
Remerciements ... ix
Introduction ... 1
Chapitre 1 Recension des écrits ... 5
1.1 Problématique ... 6
1.1.1 Description du TDA/H ... 6
1.1.2 Évolution dans le temps ... 9
1.1.3 Prévalence du TDA/H ... 12
1.1.4 Étiologie ... 14
1.1.5 Diagnostic ... 16
1.1.6 Troubles concomitants ... 21
1.1.7 Le TDA/H au féminin ... 25
1.1.8 Répercussions possibles du TDA/H ... 27
1.2 Traitements du TDA/H ... 30
1.2.1 Médication... 30
1.2.2 Moyens alternatifs ... 36
1.2.2.1 Entrainement parental ... 39
1.2.2.2 Entrainement aux habiletés social... 43
1.2.2.3 Thérapies cognitivocomportementales ... 47
1.2.2.4 Yoga, méditation et méditation pleine conscience ... 48
1.2.2.5 Exercice physique ... 52
1.2.2.6 Neurofeedback ... 55
1.2.2.7 Caféine ... 56
Chapitre 2 Cadre théorique d’analyse ... 59
Chapitre 3 Méthodologie ... 65
3.1 Question et hypothèses de recherche ... 66
3.2 Procédures utilisées pour la recension des écrits ... 67
3.3 Type de recherche ... 67
3.4 Méthodologie qualitative ... 68
3.5 Population cible, échantillon et instruments de collecte de données ... 70
3.6 Considérations éthiques ... 72 3.7 Volet qualitatif ... 73 Chapitre 4 Résultats ... 75 4.1 Caractéristiques sociodémographiques ... 76 4.2 Répercussions ... 79 4.2.1 Amis ... 79 4.2.2 École ... 81 4.2.3 Famille ... 83 4.2.4 Travail ... 86 4.2.5 Personnel ... 86 4.3 Troubles concomitants ... 89
4.4 Symptôme le plus difficile ... 92
4.5 Perception de leur diagnostic ... 93
4.6 Soutiens reçus et services utilisés ... 97
4.7 Traitements ... 101
4.7.1 Médication... 101
4.7.2 Moyens alternatifs ... 107
4.8 Amélioration des services ... 114
Chapitre 5 Discussion ... 119 5.1 Approche bioécologique ... 121 5.1.1 Ontosystème ... 121 5.1.2 Microsystème ... 123 5.1.3 Mésosystème ... 126 5.1.4 Exosystème ... 131 5.1.5 Macrosystème ... 132
5.1.6 Chronosystème ... 134 5.2 Moyens alternatifs... 135 5.3 Limites de l’étude ... 139 5.4 Recommandations ... 140 Conclusion ... 143 Références ... 147
Appendice A Diagnostic différentiel………. 160
Appendice B Autorisation de l’éditeur : Tableau 3………. 162
Appendice C Tableau synthèse des moyens alternatifs……….. 164
Appendice D Facteurs de risque et de protection en présence d’un TDA/H… 169 Appendice E Autorisation de l’éditeur : Figure 2……….. 171
Appendice F Lettre de sollicitation……….. 173
Appendice G Canevas de l’autorisation de recrutement……… 176
Appendice H Lettre d’attestation………... 178
Appendice I Guide d’entrevue………….……… 180
Appendice J Approbation éthique……….……….. 184
Appendice K Formulaire de consentement……….. 186
Appendice L Fiche des données sociodémographique……… 191
Liste des tableaux
1. Proportion du diagnostic entre le SLSJ et la province de Québec au secondaire... 14
2. Critères diagnostiques du TDA/H selon le DSM-5………. 17
3. Changement du régime de prescription des médicaments……….. 35
4. Consommation de médicaments………. 36
Liste des figures
Figure
1. Prévalence annuelle des troubles de déficit de l’attention et Hyperactivité ... 13 (TDAH) diagnostiqués chez les moins de 20 ans selon le sexe,
Québec, 1999-2000 à 2009-2010
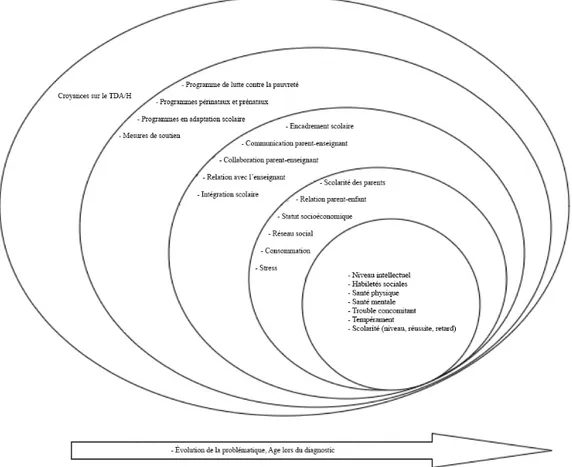
2. Perspective bioécologique du TDA/H adaptée selon le modèle systémique ... 64 proposé par Lavigueur et Desjardins (1999)
Remerciements
Le dépôt de ce mémoire marque la fin d’une belle aventure académique chargée d’embuches, mais surtout de belles rencontres et du sentiment de satisfaction face au travail accompli. Pour finaliser cette recherche, j’ai dû faire preuve de courage et de résilience pour surmonter des évènements personnels tragiques tels que l’incendie de mon logement en 2018 où les pertes furent importantes pour moi.
Cette réussite est tributaire du support inconditionnel de mes directrices de recherche : mesdames Louise Carignan et Sandra Juneau. Je te tiens à vous remercier de m’avoir épaulé et guidé tout au long de ce processus. Vos encouragements et votre rigueur m’ont aidé à persévérer et à sortir fier de cette belle expérience.
Je tiens également à remercier les directions d’école, le personnel enseignant ainsi que les professionnels de la relation d’aide. Vous avez su faciliter le lien lors de la recherche de répondants et votre aide a été essentielle au bon déroulement de la collecte de données. De plus, merci à tous les répondants qui ont accepté de participer, de donner de leur temps et d’ouvrir sur leur parcours de vie. Ceci demande du courage et a permis de donner un sens à ce projet de recherche.
Finalement, un merci tout particulier s’impose au Centre de prévention du suicide 02 (CPS02) ainsi qu’à l’Association des ressources alternatives et communautaires en santé mentale (ARACSM02) pour votre soutien et votre contribution financière au stade initial de ce projet de recherche. Votre intérêt et votre vision permettent de jeter un regard nouveau sur le mouvement de l’alternatif dans la région du Saguenay–Lac-Saint-Jean.
Collin, Otero et Monnais (2006) ont remarqué une mouvance au niveau des frontières délimitant le normal et le pathologique. Cette mouvance est caractérisée par l’évolution des catégories dans les manuels diagnostiques comme le Manuel diagnostique et statistique des troubles mentaux (DSM) visant à baliser et à préciser les caractéristiques nécessaires pour émettre un diagnostic de trouble mental. De plus, l’avancement des recherches d’ordre génétique et neurologique ainsi que les concepts (ex. : classification diagnostique) et les pratiques en santé mentale ont grandement évolué (Lafortune, 2006). À cet effet, la conceptualisation des troubles mentaux devient génétique et biologique plutôt qu’environnementale ou sociétale et la prise en charge d’ordre médical (Lafortune, 2006). Or, les intervenants sociaux habitués de travailler avec un modèle liant les stresseurs environnementaux ainsi que les difficultés rencontrées par l’individu sont amenées à contribuer à l’évolution de la conceptualisation des troubles mentaux. Des craintes de leur part apparaissent à l’idée que la « biologisation » des pratiques en santé mentale qui s’instaure graduellement au détriment de plusieurs déterminants sociaux clés dans la vie d’un individu (ex. : la pauvreté, le racisme, l’éclatement familial, l’insertion socioprofessionnelle des jeunes, etc.) (Bregin et Cohen 1999; Lupton, 1995; Tesh 1988 cité dans Lafortune, 2006). Ces déterminants sociaux peuvent également avoir une incidence sur l’impact qu’aura un trouble de santé mentale chez un individu lorsqu’il est question de l’augmentation des stresseurs en lien avec l’éclatement familial et de l’accès aux traitements. Des études épidémiologiques indiquent également qu’un jeune adulte de sexe masculin ayant un faible statut socioéconomique à une prévalence plus élevée d’un diagnostic du trouble de déficit de l’attention avec ou sans hyperactivité (Doyle, 2004; Schaill et Schwab-Stone, 2000). En outre, selon les données publiées dans le plus récent rapport de surveillance du TDA/H, il existe au Québec une prévalence moindre du diagnostic de TDA/H chez les 24 ans et moins provenant d’un milieu économiquement aisé (Diallo et coll., 2019). De plus, Fayyad, et coll. (2007) et Scahill et Schwab-Stone (2000) remarquent que le diagnostic chez l’adulte est plus souvent répertorié chez les individus ayant un faible degré d’éducation que ceux ayant une scolarisation plus élevée. Les
enjeux sociaux sont primordiaux dans la prise en charge pour obtenir un portrait juste de la situation afin de connaître les éléments pouvant aider ou nuire aux traitements proposés aux personnes présentant un trouble de santé mentale. Selon Cortese et coll. (2013), les médicaments psychotropes sont devenus plus répandus que jamais et suscitent à la fois d’importants débats sur le plan éthique et sur la santé. À cet effet, une explosion de la prescription de psychostimulants est remarquée aux États-Unis depuis 1990 (Froehlich et coll., 2007).
Au cours des vingt dernières années, les troubles de santé mentale ont dépassé les troubles de santé physique comme cause première liée aux limitations de l’activité chez les enfants (Currie, Stabile et Jones, 2014). Le trouble du déficit de l’attention avec ou sans hyperactivité (TDA/H)1 est considéré comme étant le trouble de santé mentale le plus fréquemment
diagnostiqué chez l’enfant en Amérique du Nord avec une prévalence variant entre 7 à 9 % (Froehlich et coll., 2007). À l’échelle de la province québécoise, les données de 2015-2016 notent que 240 535 enfants de moins de 24 ans vivent avec le diagnostic de TDA/H, il s’agit d’une prévalence à vie de 11% (Dallio et coll., 2019). Au Québec toujours, la prévalence pour l’utilisation d’une médication pour le traitement du TDA/H chez les 25 ans et moins est supérieure aux autres provinces canadiennes. La moyenne est de 6,4% pour le Québec et 2,4% pour le reste du Canada (Institut national d’excellence en santé et en services sociaux (INESSS), 2017). Selon les statistiques publiées par l’International marketing Services Brogan en 2015, la distribution de comprimés de Ritalin a augmenté de 13 % entre 2013-2014, correspondant à une augmentation de 56 % depuis les cinq dernières années au Québec uniquement2. De plus, en ce
qui concerne la médication, la région du Saguenay–Lac-Saint-Jean se démarque au niveau provincial par le nombre significativement plus élevé de la consommation d’un médicament prescrit pour le TDA/H (Lapierre, Arth, Tremblay et Violette, 2014).
C’est dans cette optique que cette recherche exploratoire et transversale propose d’offrir des données scientifiques sur le TDA/H, de mieux connaître les moyens alternatifs utilisés par les jeunes pour faire face aux difficultés rencontrées suite à leur diagnostic du TDA/H, de
1 Afin de ne pas alourdir le texte, nous utiliserons l’abréviation TDA/H.
2 Mercure, F. (2015, 9 mars) Ritalin : la consommation atteint des records au Québec. La Presse. Repéré dans La Presse à http://www.lapresse.ca/actualites/sante/201503/08/01-4850438-ritalin-la-consommation-atteint-des-records-au-quebec.php
documenter les moyens alternatifs qui sont les plus utilisés par les jeunes et ceux ayant contribué positivement à diminuer les difficultés rencontrées par les jeunes de 14 à 18 ans sur les plans physique, social, scolaire et familial. Compte tenu de la surreprésentation dans la région du Saguenay–Lac-Saint-Jean comparativement au reste du Québec, cette recherche s’inscrit dans une optique de questionnement des pratiques actuelles et tentera d’y apporter des pistes de réflexion.
Cette recherche exploratoire et transversale se répartit en cinq chapitres avec une introduction et une conclusion. Le premier chapitre présente la recension des écrits qui porte à la fois sur la définition du trouble du déficit de l’attention avec ou sans hyperactivité, sa prévalence et son étiologie ainsi que des traitements d’ordre pharmacologique et des moyens alternatifs3. Le deuxième chapitre consiste à expliquer le cadre théorique d’analyse. Le troisième chapitre expose la question de recherche, les hypothèses ainsi que les objectifs poursuivis par cette recherche de même que la méthodologie employée aux fins de la recherche avec les considérations éthiques. Le quatrième chapitre porte sur les données sociodémographiques de notre échantillon et sur les résultats recueillis lors des entrevues semi-structurées. Le cinquième et dernier chapitre propose une discussion de ces résultats en plus d’y inclure les limites et les recommandations pour l’amélioration des pratiques médicales et sociales à l’égard de cette clientèle.
3La littérature anglophone parle de « Complementary and Alternative medecine (CAM) » lorsqu’il s’agit de méthode dite non conventionnelle (Russell, 2010). Dans le cadre de cette recherche, nous utiliserons le terme « moyen » qui permet d’inclure les méthodes, les approches et les ressources.
Afin de bien cerner la problématique à l’étude, ce chapitre présentera les éléments scientifiques entourant le trouble du déficit de l’attention avec ou sans hyperactivité (TDAH). Dans un premier temps, il sera question de la description de ce trouble en considérant son évolution dans le temps, sa prévalence et son étiologie. Ajoutons à cela la présence de troubles concomitants, des spécificités au féminin ainsi que des répercussions possibles. Dans un second temps, nous aborderons les traitements possibles, d’une part, pharmacologiques et d’autre part, les moyens alternatifs.
1.1 Problématique
1.1.1 Description du trouble du déficit de l’attention avec ou sans hyperactivité
D’emblée, précisons que selon les critères diagnostics du DSM-5 (2013) le TDA/H est caractérisé par deux principaux éléments : 1) l’hyperactivité et l’impulsivité et 2) l’inattention. Ces caractéristiques sont présentes durant l’enfance, et ce, à une intensité hors de la norme établie pour les enfants se situant dans la même tranche d’âge (Barkley, 2014).
La première caractéristique celle de l’hyperactivité. Elle est par définition un niveau d’activité motrice et verbale excessive tandis que l’impulsivité est perçue comme une difficulté à inhiber les réponses immédiates (Wodon, 2009). Plus concrètement, les enfants présentant ces symptômes ont tendance à agir sans attendre les consignes ou effectuer adéquatement ce qui est demandé. Ils peuvent aussi endommager et même détruire les biens d’autrui. Or, un problème persiste lorsque l’enfant doit par exemple attendre son tour lors d’un jeu ou simplement dans une file d’attente puisque dans le cas du TDA/H, l’impulsivité se définit comme une faible capacité de contrôle de ses actions liée au besoin d’agir dans l’immédiat (Nigg, 2000, cité dans Barkley, 2014). Ils ont une aversion importante contre l’attente et ils utilisent l’impulsivité pour y mettre
fin le plus rapidement possible (Johansen, Aase, Meyer et Sagvolden, 2002, cités dans Barkley, 2014). Les individus ayant un TDA/H sont reconnus pour prendre des raccourcis lors de la réalisation de tâches ou de travaux qui leur apparaissent rébarbatifs et fastidieux. En effet, ils ont tendance à y mettre le moins d’effort et le moins de temps possible pour y arriver. Les activités comportant des éléments de partage, de coopération ou lorsque le jeune doit restreindre son temps de parole par exemple dans le cadre d’activités en classe sont particulièrement difficiles lorsqu’il a présence d’impulsivité. Dans le cadre scolaire, ces enfants sont souvent perçus comme dérangeant et perturbant le bon fonctionnement de la classe (Bélanger et coll., 2008).
En lien avec les difficultés du contrôle, l’impulsivité se présente également comme un niveau excessif d’activité motrice et vocale. En outre, cela peut attirer des conséquences négatives comme la punition puisque l’enfant aux prises avec des symptômes d’impulsivité a tendance à répondre prématurément aux questions, à interrompre les conversations lui occasionnant la critique, le rejet des pairs et parfois même des adultes (Bélanger et coll., 2008). De plus, les professeurs et les parents perçoivent ces enfants comme étant sans cesse en action, ils effectuent des mouvements d’agitation avec leurs jambes et leurs bras. En classe, ils sont souvent hors de leurs chaises à se promener sans permission ou jouent avec des objets autres que ceux nécessaires pour l’accomplissement d’une tâche donnée (Wood, Asherson, Rijsdijk et Kuntsi, 2009; Barkley, DuPaul et McMurray, 1990, cités dans Barkley, 2014). Certains auteurs remarquent que le problème d’agitation peut s’accroître, donc s’amplifie lorsque le jeune se retrouve dans des situations qui sont sous-stimulantes pour lui (ex. : travail demandant de la concentration) (Antrop, Roeyers, Van oost et Buysse, 2000; Zentall, Falkenberg et Smith, 1985, cités dans Barkley, 2014).
La deuxième caractéristique celle de l’inattention, indique que les enfants ont plus de difficulté à se concentrer que leurs pairs (Bélanger et coll., 2008). Selon Bélanger et coll. (2008), le concept de l’attention est complexe, la difficulté majeure pour l’individu se situerait dans le manque de persistance dans l’effort ou dans la capacité à soutenir cette attention. Selon eux, il existe plusieurs niveaux d’attention qui occuperaient différents rôles et certains niveaux sont davantage touchés dans le cas du TDA/H. Afin de mieux comprendre le déficit attentionnel ou l’inattention, il apparait primordial de définir le concept de l’attention. Il existe trois dimensions à
ce processus cognitif. Ces dimensions de l’attention sont constituées de l’intensité comprenant l’attention soutenue : l’alerte ou la vigilance. En deuxième lieu, elle comporte la sélectivité qui elle comprend deux types d’attention : sélective et divisée et finalement la mémoire de travail (Bélanger et coll., 2008; Wodon, 2009).
Tout d’abord, l’attention soutenue se définit par la capacité d’un individu à maintenir son attention plus de dix minutes en faisant abstraction des stimuli extérieurs, c’est-à-dire sans distraction. Pour sa part, l’attention sélective vise à trier et à filtrer l’information reçue afin d’en faciliter le traitement. Son rôle est alors de retenir les éléments pertinents dans le cadre d’une action ou d’une tâche (ex. : lecture) et d’inhiber ceux qui ne le sont pas (ex. : stimuli externes) (Wodon, 2009). L’attention divisée se définit par le partage de l’attention entre différentes sources attentionnelles permettant d’accomplir plusieurs tâches à la fois. Il s’agit aussi de la gestion des ressources attentionnelles nécessaires pour accomplir une tâche. Finalement, la mémoire de travail est un système dit dynamique permettant dans un court laps de temps d’assimiler et de transformer de nouveaux renseignements pour une tâche précise (Wodon, 2009).
Les enfants présentant un symptôme d’inattention peuvent avoir des lacunes au niveau de la vigilance, et ce, particulièrement lorsqu’ils doivent réaliser une tâche qui leur semble ennuyante et répétitive (Boonstra, Oosterlaan, Sergeant et Buitelaar, 2005; Hoza, Pelham, Waschbusch, Kipp et Owens, 2001, cités dans Barkley, 2014). Avec la maturation de l’enfant, il apparait que l’hyperactivité est souvent remplacée par des symptômes d’inattention (Lijffijt et coll., 2005; Roberts et coll., 2011; Barkley et coll., 2008; Murphy et Barkley, 1996, cités dans Barkley, 2014). Les parents et les enseignants décrivent généralement les enfants ayant de l’inattention comme des enfants qui « ne semblent pas écouter », qui « n’arrivent pas à se concentrer », qui « perdent souvent des objets », qui « ont la tête dans les nuages » ou bien qui « passent d’une activité à l’autre sans les compléter » (Barkley et coll., 1990, cités dans Barkley, 2014).
Le déficit attentionnel rapporté est comparé au développement normal d’un enfant. Ainsi, ce déficit, dans le cas du TDA/H, s’inscrit dans l’optique où le jeune a une attention dite anormale comparativement à ses pairs. Bélanger et coll. (2008) estiment que la plus grande
difficulté des individus ayant un TDA/H se situe au niveau de la persistance dans l’exécution d’une tâche.
1.1.2 Évolution dans le temps4
Depuis près de 240 ans, la littérature médicale aborde les symptômes liés au trouble du déficit de l’attention avec ou sans hyperactivité. En effet, des textes écrits en 1775 par Melchior Adam Wirkard en Allemagne ont été retrouvés. Ces textes décrivent des enfants avec des symptômes similaires à ceux observés de nos jours comme des individus étant facilement distraits, inattentifs, ayant un manque de persistance, impulsifs et réagissant fortement (cité dans Barkley, 2014). À cette époque, Wirkard estimait que ces symptômes pouvaient apparaitre dus à une faible éducation durant l’enfance et qu’il pouvait y avoir aussi des causes biologiques rattachées à ces symptômes. Ce dernier préconisait comme modalités de traitement le lait suri, les extraits de certaines plantes, la balade à cheval ainsi que dans les cas les plus sévères l’isolement qui pouvait aider les individus aux prises avec ces symptômes (cité dans Barkley, 2014). Dans la même veine, dès le début du XXe siècle, en 1902, Sir Georges Still aurait observé lui aussi des
troubles de comportement dans un groupe de 43 enfants dans sa pratique clinique (cité dans Barkley, 1997). Ce dernier émit l’hypothèse qu’il s’agissait d’une atteinte minime au cerveau, d’où l’appellation « Minimal brain damage ». Suite à cette découverte, les différentes recherches concernant l’apparition de ce trouble ont tenté d’établir les causes de certaines infections et maladies au cerveau comme les traumas à la naissance, les encéphalites, la rougeole, les empoisonnements au plomb, l’épilepsie et les blessures par rapport aux manifestations cognitives et au comportement de l’enfant afin d’en souligner ses origines. Toutefois, plusieurs de ces enfants présentaient en concomitance avec le trouble de déficit de l’attention avec ou sans hyperactivité un retard mental, complexifiant ainsi la distinction de l’origine réelle des déficiences comportementales. Toujours au début du XXe siècle, Blau (1936) et Levin (1938) ont
établi des similarités entre l’hyperactivité chez l’enfant et des troubles comportementaux chez les primates ayant eu des lésions du lobe frontal (Barkley, 2014). D’ailleurs, d’autres écrits datant de 1876 par Ferrer, soit près de 60 ans plus tôt, stipule que l’ablation du lobe frontal pratiqué chez
4 L’étude de cette problématique est vaste et afin de positionner de façon juste son évolution dans le temps, la section suivante
les singes montre que les lésions infligées à cette partie du cerveau ont comme conséquences la manifestation d’une agitation excessive ainsi que de la difficulté à garder de l’intérêt lors d’une activité (Barkley, 2014). Ainsi, plusieurs chercheurs comme Levin (1938) ont fait valoir ces similarités pour établir que l’agitation excessive chez l’enfant pourrait être le résultat d’une anomalie au niveau de la structure du cerveau. Toutefois, selon Barkley (2014), les évidences concernant cette théorie ne sont pas systématiquement vérifiables puisque ce n’était pas apparent chez tous les enfants. Au courant des années 1980, cette théorie refait surface et prétend que des formes légères d’hyperactivité peuvent être dues à une négligence des parents concernant l’encadrement de l’enfant, dont une trop grande liberté ainsi qu’un environnement familial issu de la délinquance. Selon Barkley (2014), il est encore possible d’entendre un tel discours de la part des critiques envers le diagnostic du trouble de déficit de l’attention avec ou sans hyperactivité.
Au courant des années 50, bon nombre d’enfants hospitalisés en psychiatrie affichant la même symptomatologie étaient perçus comme souffrant de dommage au niveau du cerveau malgré qu’il n’y ait aucun élément clair pouvant le prouver. C’est dans cette même période que l’on voit apparaitre dans la littérature la terminologie « Brain injured child » (Strauss et Lettinen, 1997, cités dans Barkley, 2014). Cette terminologie est associée aux enfants présentant eux aussi les mêmes caractéristiques comportementales que ceux hospitalisés en psychiatrie, malgré que plusieurs de ces enfants ne démontraient aucune pathologie cérébrale. En l’absence d’évidence claire démontrant les liens de causalité entre les symptômes et leur provenancele terme passa de « Minimal brain damage » vers celui de « Minimal brain dysfunction ». Ce n’est qu’à la fin des années 50, qu’une multitude de recherches incluant celle de la National Institute of Neurological Diseases and Blindness qui a répertorié au moins 99 symptômes associés à ce concept a pu invalider le concept de « Minimal brain dysfunction » (Clements, 1966, cité dans Barkley, 2014). Encore une fois, faute d’évidence solide et de recherches au niveau neurologique pouvant appuyer ce dysfonctionnement cérébral, ce concept vague et fourre-tout perd en popularité et sera finalement relégué aux oubliettes un peu avant 1960 (Barkley, 2014). Le terme « Minimal brain dysfunction » sera ainsi remplacé par des terminologies plus spécifiques utilisées encore aujourd’hui comme : la dyslexie, le trouble du langage, le trouble de l’apprentissage et l’hyperactivité. Précisons que ces terminologies prennent origine des observations et des
descriptions visibles faites chez l’enfant plutôt que sur des éléments non observables et cachés à l’intérieur de l’enfant et du cerveau (Barkley, 2014).
C’est vers la fin des années 60, que la terminologie change une nouvelle fois d’appellation pour l’« hyperkinetic reaction of childhood », car à cette époque, faute de recherches plus poussées, les croyances des cliniciens concernant ce trouble voulaient qu’il disparaisse à l’adolescence et qu’il ne pouvait pas être répertorié chez l’adulte (Barkley, 2014; Silver, 2004). Il a fallu attendre vingt ans afin que le « Trouble déficitaire de l’attention avec ou sans hyperactivité » soit reconnu officiellement comme un trouble unique et spécifique en soi, et ce, dans la troisième version du « Manuel diagnostic et statistique des troubles mentaux » (DMS-III, 1980) de l’Association américaine de psychiatrie (APA). Après la révision de cette troisième version, le terme changea une nouvelle fois afin de mettre en avant-plan cette fois-ci l’hyperactivité. Après plusieurs changements de formulation au fil du temps, l’appellation finira par se stabiliser avec la parution du DSM-IV en 1994. Il est connu maintenant sous la terminologie de « Trouble de déficit de l’attention avec ou sans hyperactivité » (TDA/H). Cette terminologie inclut trois sous-types : l’inattention prédominante, l’hyperactivité impulsivité prédominante ou l’hyperactivité de type mixte (Silver, 2004). De plus, le TDA/H se retrouvait jusqu’à la publication de la cinquième édition du DSM dans la catégorie des troubles habituellement diagnostiqués pendant la première enfance, la deuxième enfance ou l’adolescence.
À la suite de la parution en 2013 de la cinquième édition du manuel DSM, la terminologie demeure la même. Toutefois, l’ensemble des critères est maintenant divisé selon deux domaines : l’inattention et l’hyperactivité/impulsivité. Il s’agit donc d’un seul trouble pouvant varier selon l’expression des symptômes, soit par une présentation à prédominance inattentive ou à prédominance hyperactive/impulsive ou de type combiné. En plus du type d’expression des symptômes, la sévérité des symptômes est ajoutée ainsi que son évolution dans le temps (ex. : diminution de l’hyperactivité à l’âge adulte) (Barkley, 2014). De plus, des exemples de manifestations ont été inclus dans le DSM-5 afin d’aider les cliniciens à percevoir l’expression de certains symptômes à l’âge adulte. Dans les versions antérieures, tous les groupes d’âges confondus devaient avoir un minimum de six symptômes dans au moins une catégorie afin de recevoir un diagnostic. Le DSM-5 recommande que les adultes doivent avoir cinq symptômes et
plus afin de recevoir un diagnostic de TDA/H tandis que les jeunes en nécessitent toujours six symptômes (Barkley, 2014). Dans cette dernière version, le trouble est maintenant classé dans les troubles neurodéveloppementaux pour signifier l’impact du développement du cerveau chez les individus ayant un trouble déficitaire de l’attention avec ou sans hyperactivité en lien avec la littérature récente (APA, 2013).
Afin de mieux comprendre l’importance qu’occupe le TDA/H dans la population en générale, portons notre attention sur la prévalence de ce trouble.
1.1.3 Prévalence du trouble du déficit de l’attention avec ou sans hyperactivité
Due à sa prévalence, le TDA/H serait le trouble psychique le plus fréquemment diagnostiqué chez l’enfant (Barkley, 2014). Depuis 2006, plus de 6000 études auraient été publiées sur la problématique du TDA/H faisant sans l’ombre d’un doute, l’un des troubles de l’enfance le plus étudiés (Barkley, 2014). D’après les différentes études consultées, la prévalence du TDA/H varie entre 2 à 26 % (Gonon, Guilé et Cohen, 2010). Malgré cet important écart, la plupart des études s’entendent sur le fait que le taux de prévalence d’enfants présentant la triade symptomatique du TDA/H serait plutôt d’environ de 5 à 9 % (Barkley, 1997; Biederman et Faraone, 2005; Fabiano et coll., 2009; Froehlich et coll., 2007; Gonon et coll., 2010); Polanczyk et coll. 2012). Selon Dryer et coll. (2006, cités dans Massé, Couture et Anciaux, 2010), cette proportion aurait augmenté significativement au cours des dix dernières années et excèderait ce pourcentage sans toutefois émettre de nouveaux chiffres. Le Centre de contrôle et de prévention des maladies des États-Unis (2010) ainsi que Getahun et coll. (2013) (cités dans Barkley, 2014) abondent dans le même sens, ils estiment que beaucoup de jeunes reçoivent le diagnostic du TDA/H, particulièrement chez les garçons du secondaire, la prévalence pourrait avoir grandement augmenté sans pour autant émettre de chiffre précis. En 2013, l’APA estimait à environ 5 % le taux d’enfants ayant des symptômes de TDA/H.
Au plan canadien, les statistiques provenant de « l’Enquête longitudinale nationale sur les enfants et les jeunes » utilisées par Brault et Lacourse (2012) montrent une augmentation du nombre de diagnostics chez les enfants âgés de 3 à 9 ans durant la période s’échelonnant de
l’année 2000 à 2007. Plus spécifiquement chez les garçons, l’augmentation se chiffre à 1,4 fois passant de 2,6 % à 3,7 %, tandis que chez les filles à 1,7 fois (0,9 à 1,5 %) (Brault et Lacourse, 2012). Au plan québécois, la prévalence des troubles mentaux a doublé en dix ans chez les moins de 20 ans (Lesage et Émond, 2012). Cette prévalence s’explique en partie par l’augmentation du nombre de diagnostics du TDA/H (Lesage et Émond, 2012) (voir Figure 1).
Figure 1. Prévalence annuelle du trouble du déficit de l’attention et hyperactivité (TDAH) diagnostiquée chez les moins de 20 ans selon le sexe, Québec, 1999-2000 à 2009-2010 (Lesage et Émond, 2012, Surveillance des maladies chroniques, 6, p.5, Droit d’auteur 2012 par le Gouvernement du Québec).
Dans la région du Saguenay–Lac-Saint-Jean, une étude a été réalisée entre 2010 et 2011 concernant le portrait de santé de la population par Lapierre, Arth, Tremblay et Violette (2014) pour l’Agence de la santé et des services sociaux du Saguenay–Lac-Saint-Jean. Selon les résultats de cette étude régionale, notons que la prévalence du TDA/H est supérieure chez les jeunes garçons (16 %) que chez les jeunes filles (6,4 %) âgées de 3 à 14 ans. Plus de 15 % des étudiants du secondaire déclaraient avoir reçu un diagnostic médical d’un trouble de déficit de l’attention avec ou sans hyperactivité. De plus, cette étude a mis en évidence le nombre élevé de jeunes garçons du secondaire ayant reçu un tel diagnostic est significativement plus important dans la région (20 %) que dans le reste de la province du Québec (16 %). La proportion des garçons
(20 %) du secondaire au Saguenay–Lac-Saint-Jean est deux fois plus élevée que celle des filles (10 %) cela est illustré dans le Tableau 1.
Tableau 1
Proportion du diagnostic entre le Saguenay–Lac-Saint-Jean et la province de Québec au secondaire
Genre Saguenay–Lac-Saint-Jean Québec
Garçons 20 % 16 %
Filles 10 % 6,4 %
Lapierre, Arth, Tremblay et Violette (2014).
Parmi ces mêmes élèves du secondaire, 12 %, d’entre eux, déclaraient avoir reçu également au moins un diagnostic de troubles anxieux, de dépression ou de trouble de l’alimentation en concomitance avec leur TDA/H. Suite à la description des éléments présents dans le TDA/H les causes qui pourraient expliquer son émergence chez les individus seront abordées au prochain point.
1.1.4 Étiologie
Plusieurs recherches tentent d’approfondir les connaissances concernant les causes liées à l’apparition des symptômes du déficit de l’attention et de l’hyperactivité. L’apport des chercheurs dans les dernières années porte particulièrement sur les facteurs génétiques, ceux d’ordre neurologique ainsi que de l’influence de l’environnement (Barkley, 2014). En effet, les nouvelles technologies dans le domaine de la santé : les recherches combinant les résultats de génétique moléculaire avec ceux de l’imagerie cérébrale et de la neurophysiologie (étude du fonctionnement du système nerveux) permettent une meilleure compréhension de l’impact des variations de la structure des gènes et du coup contribuent à l’avancement des connaissances sur le fonctionnement du cerveau dans le cas du TDA/H (Barkley, 2014). En ce qui a trait à la partie neurologique du trouble, les déficits présents dans certains neurotransmetteurs ne sont pas encore très bien connus. Toutefois, la science tente de montrer le rôle joué par la dopamine et la
norépinephrine chez les individus faisant l’usage d’une médication psychostimulante (Barkley, 2014).
Selon Barkley (2014), d’autres recherches tentent d’établir que le TDA/H pourrait survenir à la suite de dommage induit au cerveau lorsqu’il est en cours de développement soit lors de la phase fœtale et après la naissance. Le trouble pourrait aussi survenir à partir de certaines mutations génétiques qui peuvent se retrouver dans le spermatozoïde ou dans l’ovule lors de la fécondation. Cette cause pourrait donc exclure dans certains cas, le côté héréditaire, soit la transmission génétique avancée dans l’apparition du trouble.
Par ailleurs depuis plus de 40 ans, les recherches sur les troubles mentaux et les liens existants avec la génétique sont étudiés. Les résultats indiquent un taux supérieur de trouble mental chez l’enfant, plus particulièrement dans le cas du TDA/H, lorsque le parent montre lui aussi des symptômes du TDA/H (Cantwell, 1972; Morrison et Strewart, 1971, cités dans Barkley, 2014). De nombreuses recherches appuient les éléments précédents en ajoutant que les parents des enfants ayant reçu un diagnostic de TDA/H ont entre deux à huit fois plus de chance de manifester eux aussi cette symptomatologie. Plusieurs chercheurs estiment qu’il y a entre 10 % et 35 % de chance qu’un membre de la famille immédiate ait aussi des symptômes du TDA/H et approximativement à 32 % la possibilité qu’un autre membre de la fratrie ait lui aussi ce trouble (Biederman et coll., 1992; Biederman, Keenan et Faraone, 1990; Faraone et coll., 1992; Levy et Hay, 2001; Welner, Welner, Stewart, Palkes et Wish, 1977, cités dans Barkley, 2014).
De plus, certains chercheurs estiment que les évènements environnementaux peuvent favoriser aussi l’apparition du trouble. Ils sont perçus comme étant des risques au niveau biologique, en guise d’exemple : la naissance d’un enfant prématuré, la présence de toxines, d’infections prénatales, de malnutrition ainsi que d’évènements pouvant survenir après la naissance comme de rares empoisonnements au plomb ou un traumatisme crânien (Barkley, 2014). Tous ces éléments peuvent influencer le développement normal du cerveau tout en interagissant avec les dispositions génétiques de certains individus (Barkley, 2014). Après plusieurs années de recherche, Barkley (2014) est d’avis qu’il est maintenant possible d’affirmer hors de tout doute que les symptômes du TDA/H ne peuvent pas survenir exclusivement à la suite
de la présence de facteurs sociaux sans affection neurologique. En effet, l’éducation des enfants, les conflits familiaux, les problèmes de couple, un lien d’attachement insécurisant entre l’enfant et les parents, la télévision, les jeux vidéo, le rythme de vie accéléré et les relations avec les pairs ne peuvent pas à eux seuls expliquer l’apparition de ce trouble (Barkley, 2014). Cette dernière affirmation ne suggère pas toutefois que les facteurs sociaux n’aient aucune influence sur les symptômes et les manifestations. Au contraire, ceux-ci peuvent jouer un rôle quant à l’intensité ainsi que leurs impacts sur le fonctionnement de la personne en lien avec les difficultés pouvant résulter du TDA/H (Barkley, 2014).
Afin d’approfondir notre compréhension, le prochain point abordera la partie diagnostic du TDA/H selon les critères diagnostiques du DSM-5 (2013).
1.1.5 Le diagnostic selon les critères diagnostiques du DSM-5
Afin de poser un diagnostic de trouble de santé mentale, les professionnels de la santé à travers le monde se réfèrent généralement à deux principaux ouvrages répertoriant les différents troubles et les critères diagnostiques soient le Manuel diagnostique et statistique des troubles mentaux (DSM) de l’Association américaine de psychiatrie (APA) et la Classification internationale des maladies (CIM) de l’Organisation mondiale de la santé (OMS). Dans le cadre de cette recherche, le DSM-5 a été retenu, car il est l’ouvrage le plus utilisé par les différents professionnels de la santé en Amérique du Nord (APA, 2013). Le Tableau 2 décrit les différents critères diagnostiques du TDA/H ainsi que le nombre minimal de critères pour obtenir ce diagnostic et la durée durant laquelle les symptômes doivent être persistants.
Tableau 2
Critères diagnostiques du TDA/H selon le DSM-5
A. Un mode persistant d’inattention et/ou d’hyperactivité-impulsivité qui interfère avec le fonctionnement ou le développement, caractérisé par (1) et/ou (2)
Inattention
Six (ou plus) des symptômes suivants persistent depuis au moins 6 mois, à un degré qui ne correspond pas au niveau de développement et qui a un retentissement négatif direct sur les activités sociales et scolaires/professionnelles :
N.B. Les symptômes ne sont pas seulement la manifestation d’un comportement opposant, provocateur ou hostile ou de l’incapacité de comprendre les tâches ou les instructions.
Chez les adolescents et les adultes (17 ans ou plus), au moins cinq symptômes sont requis a) Souvent, ne parvient pas à prêter attention aux détails ou fait des fautes d’étourderie
dans les devoirs scolaires, le travail ou d’autres activités (ex. : néglige ou ne remarque pas des détails, le travail est imprécis);
b) A souvent du mal à soutenir son attention au travail ou dans les jeux (ex. : a du mal à rester concentré pendant les cours magistraux, des conversations ou la lecture de longs textes);
c) Semble souvent ne pas écouter quand on lui parle personnellement (ex. : semble avoir l’esprit ailleurs, même en l’absence d’une source de distraction évidente);
d) Souvent, ne se conforme pas aux consignes et ne parvient pas à mener à terme ses devoirs scolaires, ses tâches domestiques ou ses obligations professionnelles (ex. : Commencer des tâches, mais se déconcentre vite et se laisse facilement distraire); e) A souvent du mal à organiser ses travaux ou ses activités (ex. : difficulté à gérer des
tâches comportant plusieurs étapes, difficulté à garder ses affaires et ses documents en ordre, travail brouillon ou désordonné, mauvaise gestion du temps, échoue à respecter les délais;
f) Souvent, évite, a en aversion, ou fait à contrecœur les tâches qui nécessitent un effort mental soutenu (p. ex. le travail scolaire ou les devoirs à la maison; chez les grands adolescents et les adultes, préparer un rapport, remplir des formulaires, analyser de longs articles);
g) Perd souvent les objets nécessaires à son travail ou à ses activités (ex. : matériel scolaire, crayons, livres, outils, portefeuilles, clés, documents, lunettes, téléphones mobiles);
h) Se laisse souvent facilement distraire par des stimuli externes (chez les grands adolescents et les adultes, il peut s’agir de pensées sans rapport);
i) À des oublis fréquents dans la vie quotidienne (ex. : effectuer les tâches ménagères et faire les courses; chez les grands adolescents et les adultes, rappeler des personnes au téléphone, payer des factures, honorer des rendez-vous).
Hyperactivité et impulsivité
Six (ou plus) des symptômes suivants persistent depuis au moins 6 mois, à un degré qui ne correspond pas au niveau de développement et qui a un retentissement négatif direct sur les activités sociales et scolaires/professionnelles :
N.B. Les symptômes ne sont pas seulement la manifestation d’un comportement opposant, provocateur ou hostile, ou de l’incapacité de comprendre les tâches ou les instructions.
Chez les adolescents et les adultes (17 ans ou plus), au moins cinq symptômes sont requis : a) Remue souvent les mains ou les pieds, ou se tortille sur son siège;
b) Se lève souvent en classe ou dans d’autres situations où il est censé rester assis (ex. : quitte sa place en classe, au bureau ou dans un autre lieu de travail, ou dans d’autres situations où il est censé rester en place);
c) Souvent, court ou grimpe partout, dans des situations où cela est inapproprié;
N.B. Chez les adolescents ou les adultes, cela peut se limiter à un sentiment d’impatience motrice;
d) Est souvent incapable de se tenir tranquille dans les lieux ou les activités de loisir; e) Est souvent « sur la brèche » ou agit souvent comme s’il était « monté sur ressorts »
(ex. : n’aime pas rester tranquille pendant un temps prolongé ou est alors mal à l’aise, comme au restaurant ou dans une réunion, peut être perçu par les autres comme impatients ou difficiles à suivre);
f) Parle souvent trop;
g) Laisse souvent échapper la réponse à une question qui n’est pas encore entièrement posée (ex. : termine les phrases des autres, ne peut attendre son tour dans une conversation);
h) A souvent du mal à attendre son tour (ex. : dans une file d’attente);
i) Interrompt souvent les autres ou impose sa présence (ex. : fait irruption dans les conversations, les jeux ou les activités peut se mettre à utiliser les affaires des autres sans le demander ou en recevoir la permission; chez les adolescents ou les adultes, peut être intrusif et envahissant dans les activités des autres).
B. Plusieurs symptômes d’inattention ou d’hyperactivité-impulsivité sont présents avant l’âge de 12 ans.
C. Plusieurs symptômes d’inattention ou d’hyperactivité-impulsivité sont présents dans au moins deux contextes différents (ex. : à la maison, à l’école, ou au travail; avec des amis ou de la famille, dans d’autres activités).
D. On doit mettre clairement en évidence que les symptômes interfèrent avec, ou réduisent la qualité du fonctionnement social, scolaire ou professionnel.
E. Les symptômes ne surviennent pas exclusivement au cours d’une schizophrénie ou d’un autre trouble psychotique, et ils ne sont pas mieux expliqués par un autre trouble mental (ex. : trouble de l’humeur, trouble anxieux, trouble dissociatif, trouble de la personnalité, intoxication par, ou sevrage d’une substance).
(APA, 2013, p.59)
Le Canadian Attention Deficit Hyperactivity Disorder Ressource Alliance (CADDRA) (2011), juge qu’il est préférable que la personne soit évaluée par un psychiatre ou un pédiatre pour recevoir un diagnostic pour le TDA/H. Toutefois, il n’existe aucun système de santé dans le monde ayant un nombre suffisant de médecins spécialistes pour diagnostiquer systématiquement tous les cas de TDA/H (CADRRA, 2011). Pour pallier ce manque, le CADDRA créa en 2011 un programme d’évaluation avec l’aide d’une multitude de professionnels de la santé à travers le Canada. Ce programme vient ajouter, selon lui, de la fiabilité lors du diagnostic de ce trouble principalement en soins de première ligne. Les professionnels de cette ressource désirent informer les médecins sur les meilleures façons de diagnostiquer le trouble et sur le moment le plus approprié pour diriger la personne vers des services plus spécialisés (ex. : orthopédagogie, psychopédagogie, orthophonie). Le TDA/H est le trouble le plus souvent diagnostiqué chez les enfants lors d’une visite relative à un problème de santé mentale dans un établissement de santé (ex. : clinique, hôpital). Or, le CADDRA suggère qu’avant d’établir un tel diagnostic, il doit y avoir préalablement plusieurs rencontres entre le professionnel de la santé, l’enfant et les parents. Certes, il peut s’agir d’un long processus, mais il permet d’accroître la validité du diagnostic (Polanczyk et coll., 2007). Avant d’aller plus loin, il est approprié de décrire la démarche évaluative du CADDRA afin d’être en mesure de mieux comprendre l’importance de cette ressource dans l’amélioration des interventions liées au TDA/H.
La première rencontre permet aux parents d’exposer la situation de leur enfant et leur situation biopsychosociale. Le professionnel examinera en profondeur les motifs de consultation, les préoccupations et les attentes des parents face à l’évaluation pour un trouble de santé mentale chez leur enfant. Cette première rencontre vise donc à bien documenter la situation dite problématique. À la fin, le professionnel demandera aux parents de compléter des formulaires
d’évaluation comme l’inventaire des symptômes et le questionnaire Weiss Symptom Record5. En plus, de remettre le formulaire CADDRA d’évaluation à l’enseignant. De plus, le professionnel recommande aux parents d’amasser toutes les informations jugées pertinentes comme les bulletins scolaires ou encore des évaluations d’autres professionnels.
La deuxième rencontre sert à évaluer la condition physique ainsi que les antécédents médicaux du jeune. Il s’agit ici d’avoir un portrait global de la santé physique et d’examiner les répercussions possibles des symptômes ressemblant à ceux du TDA/H (CADDRA, 2011). Cette rencontre sert aussi à valider la présence de contre-indications si les parents et le jeune décident de se diriger vers un traitement pharmacologique.
La troisième rencontre permet au professionnel d’amorcer l’évaluation du trouble du déficit de l’attention. À ce stade, plusieurs rencontres peuvent avoir lieu afin d’avoir le portrait le plus complet du jeune. Les objectifs de ces rencontres visent à connaître l’historique du développement global du jeune. Les éléments qui auraient pu avoir un fort impact émotionnel sur le jeune sont pris en compte, car ceux-ci peuvent en modifier la symptomatologie. Une impression clinique ainsi que la révision des résultats des diverses échelles utilisées (Weiss Symptom Record, WFIRS-P, etc.) sont complétées par le professionnel pour finaliser l’évaluation.
Une fois que le dossier est bien documenté, la quatrième rencontre ou plus sert habituellement à faire l’annonce du diagnostic et les recommandations de traitement. Au moment où il y a présence de preuves tangibles comme des symptômes apparents d’hyperactivité motrice, d’inattention ainsi que des impacts/déficits liés au TDA/H et que la personne répond aux critères diagnostiques liés au trouble de l’attention (voir critères diagnostiques du DSM-5 au Tableau 2), le diagnostic est annoncé au jeune et à ses parents. Si le jeune présente un diagnostic de TDA/H, mais qu’il est aussi accompagné d’un ou plusieurs autres problèmes, comme la présence de troubles concomitants, un trouble de langage ou un problème de coordination, il est recommandé d’obtenir une référence vers des services spécialisés (ex. : psychiatrie, pédiatrie,
psychoéducation, orthophonie) étant donné la complexité et les conséquences qu’auront les autres troubles sur le fonctionnement de l’individu. À cette étape, le professionnel vérifie avec le jeune ainsi que les parents qu’elles sont les réactions, les sentiments ressentis face à ce diagnostic. Il s’assure de bien répondre à tous les questionnements en lien avec la poursuite des démarches. De plus, c’est dans le cadre de cette rencontre que le professionnel informe la personne des traitements offerts. Le CADDRA (2011) recommande le traitement d’ordre multimodal, c’est-à-dire une partie informative concernant le trouble et les répercussions possibles combinés à des séances de psychoéducation ou de traitements psychosociaux (ex. : intervention sur l’estime personnelle et les facteurs de risque dans la vie du jeune). De plus, un traitement pharmacologique sera proposé afin de réduire la sévérité des symptômes associés, ce qui pourrait faciliter l’intégration d’autres types d’intervention de type comportemental. Notons que les différents traitements seront abordés au point 2. Le jeune et sa famille reçoivent la documentation nécessaire concernant les interventions psychosociales et le traitement pharmacologique afin de faire un choix éclairé sur les moyens à envisager. Si le traitement par médication est choisi, il est primordial, selon le CADDRA (2011), que le jeune ait plusieurs rendez-vous afin d’obtenir un suivi régulier pour l’ajustement de celle-ci et effectuer un bilan sur l’évolution de sa condition.
De plus, lorsque vient le temps de poser un diagnostic de TDA/H, plusieurs chercheurs remarquent qu’il apparait rarement seul (APA, 2013; Barkley, 1997; Biederman et Farone, 2005; Chevalier et coll., 2010; Wodon, 2009). À cet effet, la prochaine partie aborde la présence des troubles concomitants en lien avec le TDA/H.
1.1.6 Troubles concomitants
Selon Barkley, Murphy et Fischer (2008), 67 et 80 % des enfants référés en clinique ayant reçu un diagnostic de TDA/H qui ont également au moins un autre trouble. Ce sont plus de la moitié des enfants qui aurait deux troubles en concomitance avec le TDA/H. Pour leur part, Angold et ses collègues (1999) découvrirent que les individus manifestant des symptômes du TDA/H ont une prévalence dix fois plus grande de présenter des symptômes relatifs au trouble oppositionnel (TO) et au trouble de conduite (TC). De plus, cinq fois et demie à celui de la dépression et trois fois pour l’anxiété relativement à la population générale. Dans cette même
veine, un grand nombre de chercheurs sont allés jusqu’à établir une corrélation entre l’environnement social et l’histoire familiale entourant les individus ayant une comorbidité du TO et du TC et du TDA/H (Biederman et coll., 1992; Faraone, Biederman, Jetton et Tsuang, 1997; Faraone, Biederman, Keenan et Tsuang, 1991; Goldstein, Hervey et Freidman-Weineth, 2007; Lahey et coll., 1988; Pfiffner, McBurnett, Rathouz et Judice, 2005, cités dans Barkley, 2014). Les constats sont à savoir que chez les parents ayant un enfant diagnostiqué d’un TO ou un TC, ceux-ci ont un taux plus élevé de psychopathologies que les parents ayant un enfant TDA/H sans ces troubles concomitants. Or, la prévalence plus élevée de ce trouble de santé mentale dans ces familles inclut non seulement des problèmes au niveau comportemental, mais aussi la présence de traits antisociaux, de dépression et de troubles anxieux.
Un des troubles internalisés concomitants fréquemment associés au TDA/H et dont la littérature commence à s’intéresser est le trouble anxieux (Chevalier et coll., 2010; Gaucher, 2010). À cet effet, un enfant sur quatre présente également un trouble anxieux lorsqu’il y a présence d’un TDAH comme diagnostic principal (Verreault et Berthiaume, 2010). Pour Barret, Dadds et Repee (1996, cités dans Chevalier et coll., 2010). Les troubles anxieux affectent 10 à 22 % des enfants et des adolescents présentant une détresse psychologique. Inversement, 15 à 30 % des enfants ayant un trouble anxieux manifestent des symptômes similaires au TDA/H (Tannock, 2000). Par ailleurs, cela peut compliquer considérablement l’évaluation et le traitement de ses troubles puisqu’ils partagent des manifestations semblables. Selon Barkley (2014), les recherches comparant le TDA et le TDAH tendent à expliquer que les cas où l’individu a des symptômes de TDA uniquement résulteraient d’une présence plus importante d’anxiété, de faible estime de soi, de retrait social et de symptômes d’internalisation comme l’intériorisation des sentiments.
Les troubles anxieux sont définis comme une crainte excessive par rapport à un objet, une situation ou une pensée récurrente. Pour la liste des symptômes du trouble anxieux, voir l’Appendice A. Le DSM-5 relève sept troubles spécifiques pouvant se manifester soit : 1) anxiété de séparation; 2) mutisme sélectif; 3) phobie spécifique; 4) anxiété sociale; 5) trouble panique; 6) agoraphobie et 7) anxiété généralisée (APA, 2013). Contrairement à la version précédente, dans la cinquième version du DSM, le trouble obsessionnel compulsif et le trouble stress
post-traumatique ne se retrouvent plus dans la catégorie des troubles anxieux et forment deux catégories distinctes (APA, 2013). Selon Souza et ses collaborateurs (2005, cités dans Wodon, 2009), parmi les troubles spécifiques de l’anxiété, l’anxiété généralisée, la phobie sociale et l’anxiété de séparation seraient les troubles les plus fréquemment répertoriés chez les personnes ayant un diagnostic du TDA/H. De plus, précisons que les troubles anxieux développés durant l’enfance persistent habituellement durant l’adolescence s’ils ne sont pas pris en charge. McLean et Anderson (2009) affirment que dès le début de l’enfance, cette période est marquée par une augmentation de la vulnérabilité concernant l’anxiété excessive chez les filles. Jusqu’à l’âge de six ans, les filles ont deux fois plus de chance que les garçons d’avoir ressenti des symptômes de troubles anxieux et cette différence persiste à l’adolescence.
Plus du tiers des enfants vivant avec des symptômes de TDA/H ont aussi des signes de dépression tandis qu’un quart jusqu’à la moitié des enfants aux prises avec des symptômes de dépression ont des symptômes du TDA/H (Angold et Costello, 1993; Pliszka et coll., 1990, cités dans Pliszka, 2014). Pliszka (2014) établit une comparaison entre les individus ayant des symptômes de la dépression uniquement et ceux combinés avec les symptômes du TDA/H. Les filles aux prises avec les symptômes du TDA/H voient généralement une apparition plus hâtive des symptômes liés à la dépression contrairement à celles vivant sans la triade symptomatique. Les jeunes ayant une concomitance ressemblant à la dépression montrent de plus grandes difficultés au niveau du fonctionnement.
Quoiqu’il n’y ait eu que très peu de recherches concernant la relation entre le TDA/H et le
suicide, une évidence certaine entre ces deux concepts est mise de l’avant par Barkley (2014); autant pour les idéations suicidaires que pour les tentatives et suicides complétés. En anglais, le terme désigné englobant les concepts précédents se nomme « Suicidality »6. Il existe
indépendamment, du sexe de la personne, une prévalence plus élevée au niveau des pensées suicidaires et des tentatives de suicide chez les personnes ayant un diagnostic de TDA/H. De plus, les individus ayant la symptomatologie du TDA/H ont une prévalence plus élevée de vivre des épisodes dépressifs donc, les risques que les symptômes de la dépression refassent surface
sont plus grands. Toujours selon Barkley (2014), il existe trois raisons pouvant faire en sorte que le taux de prévalence suicidaire soit plus élevé chez les individus présentant des symptômes du TDA/H comparativement à la population générale. Tout d’abord, il y a un taux plus élevé de concomitance comme le trouble de l’humeur ainsi que la dépression majeure chez l’enfant. Ensuite, Kim et coll. (2003) expliquent que les tentatives de suicide ainsi que les suicides complétés sont souvent liés à une partie d’impulsivité. Finalement, deux études rapportées par ce même auteur réalisé auprès d’enfants ayant un TDA/H de type combiné révèlent une prévalence suicidaire accrue une fois à l’âge adulte (Barkley, 2014).
Dans l’étude de Milwaukee réalisée par Barkley et Fischer (2005), plus d’une centaine d’enfants ayant reçu un diagnostic de TDA/H ainsi qu’un groupe témoin n’ayant pas reçu de diagnostic ont été suivis jusqu’à l’âge de 27 ans. L’étude souhaitait examiner les effets entourant le mode de vie d’une personne diagnostiquée d’un TDA/H et le risque suicidaire. Durant le passage à l’école secondaire, les jeunes ayant un diagnostic de TDA/H étaient plus enclins à avoir considéré le suicide (36 % contre 22 %) comparativement au groupe témoin. De plus, ils sont cinq fois plus à risque d’avoir fait une tentative de suicide s’il y a eu préalablement la présence d’idéations suicidaires. Finalement, ces jeunes avaient plus de chance d’être hospitalisés après une tentative (7 % contre 0 %). Vers la fin du secondaire, une légère diminution au niveau de la prévalence suicidaire est constatée pour les deux groupes passant de 25 % à 12 %, mais demeure plus élevée chez les individus ayant reçu un diagnostic. Malgré le fait que la prévalence suicidaire demeure élevée une fois la sortie du secondaire, Barkley et Fisher (2005) notent que la présence de symptômes de dépression majeure, de trouble de conduite ainsi que la sévérité des trois symptômes principaux du TDA/H sont des éléments importants dans le maintien de la prévalence suicidaire. La présence d’impulsivité quant à elle n’aura pas un impact plus important selon son degré de sévérité. Lors de l’entrevue à l’âge de 27 ans, la prévalence suicidaire est toujours présente chez les individus présentant des symptômes de TDA/H comparativement au groupe témoin notent les deux chercheurs. En effet, la prévalence s’élève à 38 % chez les individus ayant toujours des symptômes de TDA/H contrairement à 24 % chez ceux n’ayant plus les symptômes liés au TDA/H et 8 % dans le groupe témoin. En résumé, la présence d’anxiété chez l’enfant ainsi que le trouble de l’humeur durant l’adolescence augmentent la suicidalité chez les individus ayant un TDA/H.
Dans un autre ordre d’idées, les jeunes ayant un TDA/H ont parfois des problèmes liés au sommeil. Les études révèlent qu’entre 35 % et 50 % des enfants ayant des symptômes du TDA/H, ont aussi des problèmes de sommeil (Dobson et Zhang 1999; Hvolby, Jorgensen et Bilenberg, 2008, cités dans Bader et Adesman, 2014). L’origine du trouble ou des problèmes associés au sommeil est largement débattue dans la communauté scientifique puisqu’il n’y a pas de consensus d’établi à savoir s’il s’agit d’une concomitance au TDA/H ou une causalité indépendante de la problématique principale. Cette ambiguïté vient complexifier la fiabilité du diagnostic à savoir s’il s’agit uniquement d’un problème de sommeil ou des répercussions similaires à celles du TDA/H (Bader et Adesman, 2014).
Durant la majeure partie du XXe siècle, le TDA/H était considéré comme un trouble
associé uniquement aux garçons. Cependant, il s’avère qu’il est aussi présent chez les filles. Cependant, des différences s’observent entre les sexes et elles sont exposées au prochain point.
1.1.7 Le TDA/H au féminin
Selon Nussbaum (2012), les récentes recherches suggèrent que le nombre de filles avec un TDA/H serait pratiquement le même que les garçons. Or, la fiabilité des ratios entre les filles et les garçons a été remise en doute par plusieurs auteurs (Biederman et coll., 1994; Nadeau et Quinn, 2002; Staller et Faraone, 2006, cités dans Naussbaum, 2012). Les critères diagnostiques pour évaluer le trouble ont été développés majoritairement avec des sujets masculins. Donc, l’application possible de ces critères pour poser un diagnostic chez les filles peut sembler à toute fin discutable pour certains chercheurs (Gershon, 2002; Nadeau et Quinn, 2002; Staller et Faraone, 2006, cités dans Naussbaum, 2012). Les recherches portant sur les différences entre les sexes lors d’un diagnostic d’une psychopathologie utilisant les critères du DSM-IV indiquent que les individus de sexe masculin affichent davantage de symptômes que chez le sexe féminin, et ce, habituellement durant l’enfance plutôt qu’à l’âge adulte. Les symptômes se retrouvent plus introvertis donc moins apparents chez les individus de sexe féminin. Durant l’enfance, les symptômes prédominants chez les filles se retrouvent majoritairement intériorisés, en addition avec l’inattention plutôt que l’hyperactivité. De plus, selon Polanczyk, de Lima, Horta, Biederman et Rohde (2007), les femmes ont des symptômes émotionnels plus élevés que les