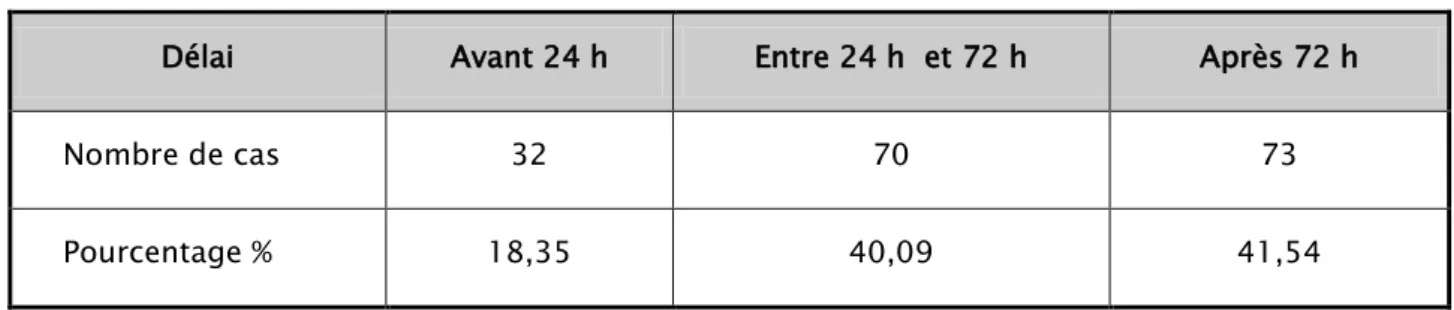
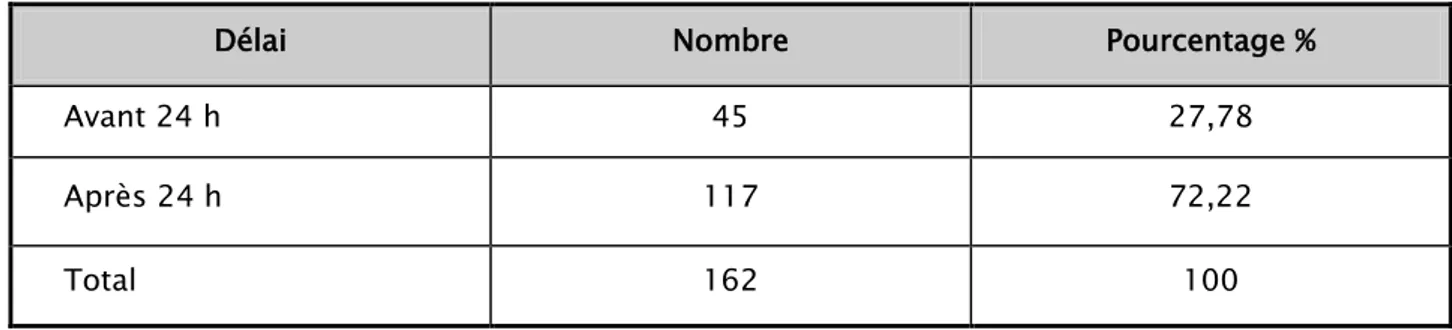
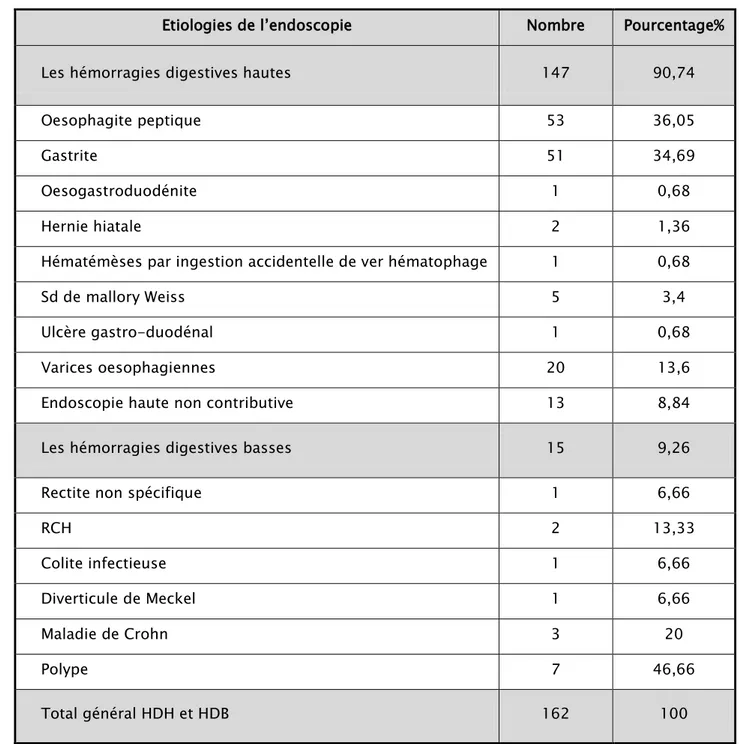
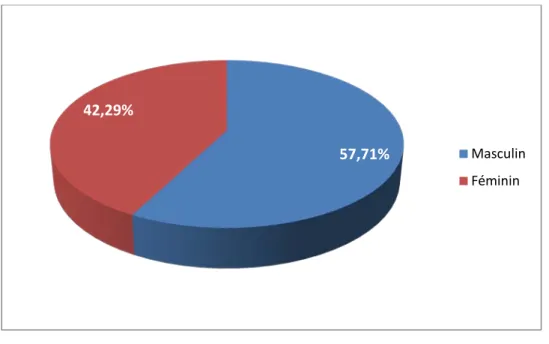
Les hmorragies digestives chez lenfant (A propos de 175 cas)
194
0
0
Texte intégral
Figure

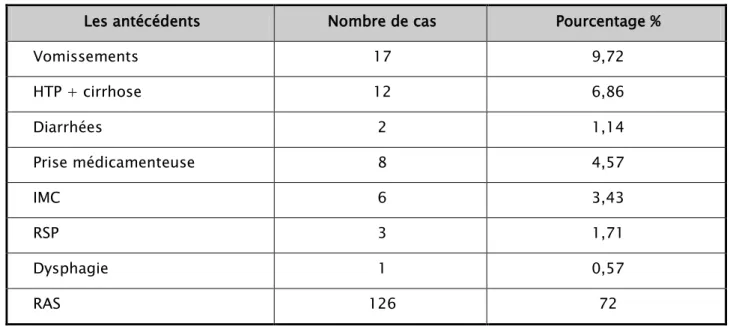

+7
Documents relatifs