HAL Id: dumas-00975245
https://dumas.ccsd.cnrs.fr/dumas-00975245
Submitted on 8 Apr 2014HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Étude prospective et observationnelle, sur un an, de
l’activité des téléconsultations de plaies chroniques en
établissement d’hébergement pour personnes âgées
dépendantes
Muriel Hautenauve
To cite this version:
Muriel Hautenauve. Étude prospective et observationnelle, sur un an, de l’activité des téléconsultations de plaies chroniques en établissement d’hébergement pour personnes âgées dépendantes. Médecine humaine et pathologie. 2014. �dumas-00975245�
Université Bordeaux 2 – Victor Segalen U.F.R DES SCIENCES MEDICALES
Année 2014 Thèse numéro 6
Thèse pour l’obtention du
DIPLOME D’ETAT de DOCTEUR EN MEDECINE
Présentée et Soutenue Publiquement Le 28 janvier 2014
Par Muriel HAUTENAUVE
Née le 17 Février 1984 à Lourdes
Étude prospective et observationnelle, sur un an, de l’activité des
téléconsultations de plaies chroniques en Établissement d’Hébergement
pour Personnes Âgées Dépendantes
Directeur de thèse
Madame le Professeur Nathalie SALLES
Jury
Madame le Professeur Muriel RAINFRAY Président
Monsieur le Professeur Alain TAIEB Juge, Rapporteur
Madame le Professeur Nathalie SALLES Juge
Madame le Docteur Joanne JENN Juge
REMERCIEMENTS
A mon Président du jury
Madame le Professeur Muriel RAINFRAY
Professeur des Universités Praticien Hospitalier
Vous me faites un grand honneur en acceptant de présider le jury de cette thèse.
Etudiante en DCEM à l’Université Bordeaux II puis interne en Hôpital de Jour à
Xavier Arnosan, j’ai pu bénéficier d’un enseignement de qualité de votre part.
Veuillez trouver ici l’expression de mon plus grand respect.
A mes Juges
Madame le Docteur Joanne JENN
Praticien Hospitalier
Je vous remercie d’avoir bien voulu accorder un intérêt
à ce travail et d’avoir accepté de le juger.
Recevez mes vifs remerciements et l’assurance de ma grande considération.
Monsieur le Docteur Hervé VAUGELADE
Médecin Généraliste
C’est avec beaucoup de gratitude que je vous remercie d’avoir accepté de
siéger dans le jury de cette thèse. Je vous remercie également de l’enseignement
que vous m’avez dispensé dans la pratique de la médecine générale.
Votre enthousiasme et votre dévouement envers vos patients et vos étudiants sont précieux.
A mon rapporteur
Monsieur le Professeur Alain TAIEB
Professeur des Universités Praticien Hospitalier
Je vous remercie de m’avoir fait l’honneur d’accepter de donner votre précieux temps pour être le rapporteur de cette thèse.
Avec mon plus grand respect et ma sincère reconnaissance.
A ma directrice de thèse
Madame le Professeur Nathalie SALLES
Professeur des Universités Praticien Hospitalier
Je vous remercie de m’avoir fait confiance en me proposant ce travail.
Votre gentillesse, votre patience et vos conseils m’ont énormément aidée pour la réalisation de cette thèse.
A tous les médecins qui m'ont enseigné la médecine, au cours de mes stages hospitaliers, mais aussi et surtout à mes maîtres de stage chez le prat', et notamment le Dr Vaugelade et le Dr Fillastre qui m'ont considérée comme leur semblable, ont participé à cultiver, mûrir et épanouir mon amour de la médecine générale. Je remercie également les médecins de l'hôpital Xavier Arnosan pour leur investissement dans ma formation, et qui m'ont permis de découvrir cette belle spécialité, la gériatrie.
A Jérôme, tu es toujours présent pour me soutenir et m'encourager. Tu as le mérite de me supporter dans mes moments de doutes et de stress. Merci pour ta patience, ta présence, ton soutien.
A mes parents, dont l'infaillible soutien est appréciable. Merci de m’avoir transmis les valeurs
qui sont les vôtres, le goût du travail et l’envie de se surpasser. Merci également pour toutes
les petites attentions à mon égard.
A mes sœurs, Sophie et Florence, toujours présentes au bon moment. Merci pour vos conseils,
votre relecture, et merci à Florence pour ta patience lors de ce travail parfois intense.
A Ted, merci pour ton soutien et tes conseils avérés à n'importe quelle heure du jour, et quel que soit le temps dont tu disposes. Merci pour ton appréciable présence téléphonique. J'espère te voir plus souvent puisque dorénavant une nouvelle vie commence pour toi!
A tout le reste de ma famille, mes grands parents, mes cousins, cousines, oncles et tantes de chaque coin de France que je ne vois pas souvent mais que j'ai grand plaisir à retrouver pendant mes vacances. A Laura pour ton écoute et ton soutien pendant ces longues études.
A la famille de Jérôme, merci pour les moments passés avec vous.
A mes amies de la boite, Jennifer, Géraldine, Solène, Flavie, Aude, Marie, Adeline, Béatrice et les autres copines des promotions 2002 et 2003.
A mes amies de l'internat, Emilie, Anne-Elise, Clémentine, Allissia, Alice, Claudia, Lucie et Anne.
A mes amis de toujours, Kristell, Claire, Julie, Thierry, Vincent, Aude et les autres, musiciens ou sportifs. Merci tout particulièrement à Thierry dont l'amitié est si précieuse. A Claire, qui est partie trop loin de Bordeaux mais qui m'a tellement soutenue pour cette thèse. A Kristell parce que tu es d'une écoute formidable, et que nos discussions et nos coups de folie m'ont toujours été agréables. J'espère encore qu'on partagera ceci pendant de longues années, malgré la distance, ... parce que c'est possible!
Enfin, à tous ceux que j'oublie, qui ont fait un bout de chemin avec moi. En gros si vous vous sentez concernés, je vous dis merci !
TABLE DES MATIERES
LISTE DES ABREVIATIONS ... 10
I. INTRODUCTION ... 11
II. PRE-RECQUIS ... 12
1. Etat des lieux socio-démographiques en Aquitaine ... 12
a. Épidémiologie du vieillissement ... 12
b. Vieillissement et perte d’autonomie ... 13
c. Dispositions prises en Région Aquitaine ... 14
d. Professionnels de santé ... 15
2. Télémédecine... 18
a. Définition ... 19
b. Historique ... 23
b.1. Les systèmes de télécommunication ancestraux ... 23
b.2. Histoire de la télémédecine ... 25
c. Applications pratiques ... 27
c.1. En France ... 27
c.2. Avantages de la télémédecine... 31
d. Conditions de pratique d’une activité de télémédecine ... 34
d.1. Cadres juridique et déontologique ... 34
d.2. Grille de Pilotage et de Sécurité ... 35
d.3. Cadre financier ... 36
3. Téléconsultations en EHPAD ... 37
a. Télémédecine en EHPAD, une priorité nationale ... 37
b. L’état de sante des résidents en EHPAD ... 38
c. Problématique des escarres en EHPAD... 39
c.1. Problème fréquent... 39
c.2. Problème humain et économique ... 41
c.3. Difficulté dans la prise en charge curative des escarres ... 43
d. Solutions mises en place au CHU de Bordeaux afin d’améliorer la prise en charge des plaies chroniques des personnes âgées... 46
III. OBJECTIFS DE L’ETUDE ... 48
IV. PATIENTS ET METHODES ... 49
1. Schéma d’étude ... 49
a. La prise de rendez-vous : inclusion des patients ... 49
b. Déroulement du rendez-vous de téléconsultation ... 50
c. Compte-rendu de la téléconsultation ... 52
d. Organisation et financement de l’expérimentation ... 52
3. Population d’étude : Critères d’inclusion ... 53
4. Recueil des données ... 54
5. Indicateurs de suivi ... 57
6. Méthode d’analyse statistique ... 58
V. RESULTATS ... 59
1. Description de la population incluse ... 59
2. Indicateurs organisationnels ... 61
3. Caractéristiques des plaies établies au cours de la première téléconsultation ... 61
4. Evolution des plaies entre la première et la dernière téléconsultation ... 64
a. Evolution des plaies ... 64
b. Evolution de la surface de la plaie... 65
c. Evolution colorielle entre la première et la dernière téléconsultation ... 66
d. Evolution de la douleur ... 67
5. Indicateurs d’ordre thérapeutique ... 67
a. Rythme de changement des pansements avant et après téléconsultation ... 67
b. Matériel de prévention des escarres au lit et au fauteuil avant et après la téléconsultation ... 68
6. Indicateurs économiques ... 69
7. Incidents techniques rapportés lors des téléconsultations ... 70
VI. DISCUSSION ... 71
1. Caractéristiques socio-démographiques et médicales de la population incluse ... 71
2. Caractéristiques des plaies lors de la première téléconsultation ... 74
3. Evolution des plaies entre la première et la dernière téléconsultation ... 75
4. Avantage organisationnel et amélioration de la prise en charge ... 75
5. Avantage économique ... 76
6. Les autres avantages ... 78
7. Limites de l’étude ... 80
VII. CONCLUSION ... 82
BIBLIOGRAPHIE ... 84
TABLE DES FIGURES
Figure 1 : Pourcentage de personnes âgées de 75 ans ou plus au 1er janvier 2007 ... 12
Figure 2 : Pourcentage de personnes âgées de 75 ans ou plus au 1er janvier 2007 ... 13
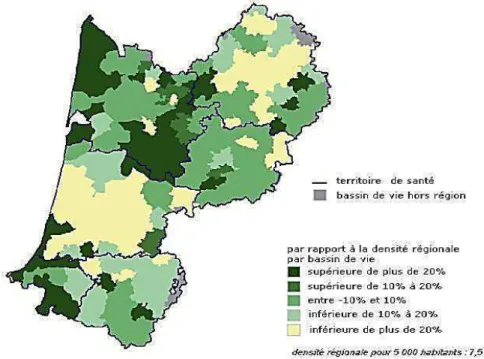
Figure 3 : Densité de médecins généralistes libéraux par rapport à la densité régionale par bassin de vie au 1er janvier 2010 ... 16
Figure 4 : Evolutions comparées des effectifs de médecins généralistes selon le département ... 16
Figure 5 : Densité d’infirmiers libéraux écart à la moyenne au 1er janvier 2010 ... 17 Figure 6 : Réseau télémédecine et e-santé Midi-Pyrénées - dossiers traités par télémédecine 28
Figure 7 : Attitude de la structure demandeuse en l’absence de téléconsultation ... 61 Figure 8 : Types de plaies lors de la première téléconsultation ... 62
Figure 9 : Evolution des plaies entre la première et la dernière téléconsultation ... 65
Figure 10 : Moyenne de la surface des plaies entre début et fin de la téléconsultation, en fonction du type de plaie ... 66
Figure 11 : Evolution colorielle entre la première téléconsultation (T0) et la dernière
téléconsultation (FIN) ... 66
Figure 12 : Evolution de la douleur entre la première téléconsultation (T0) et la dernière téléconsultation (FIN) ... 67
Figure 13 : Moyenne du rythme de changement des pansements entre la première
téléconsultation (T0) et la dernière téléconsultation (FIN) ... 68
Figure 14 : Moyenne des prix par semaine et par patient lors de la première téléconsultation (T0) puis lors de la dernière téléconsultation (FIN) ... 69
TABLE DES TABLEAUX
Tableau 1 : Résultats de quelques expérimentations de télémédecine en France et dans le
Monde ... 33
Tableau 2 : Etudes de prévalence des escarres en EHPAD dans la littérature française et internationale ... 39
Tableau 3 : Les facteurs de risque de survenue d’escarre ... 41
Tableau 4 : Résultats de quelques études de coûts des escarres ... 45
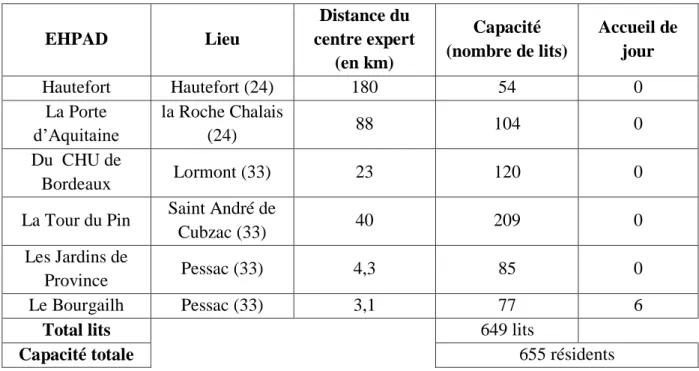
Tableau 5 : Les EHPAD inclus ... 54
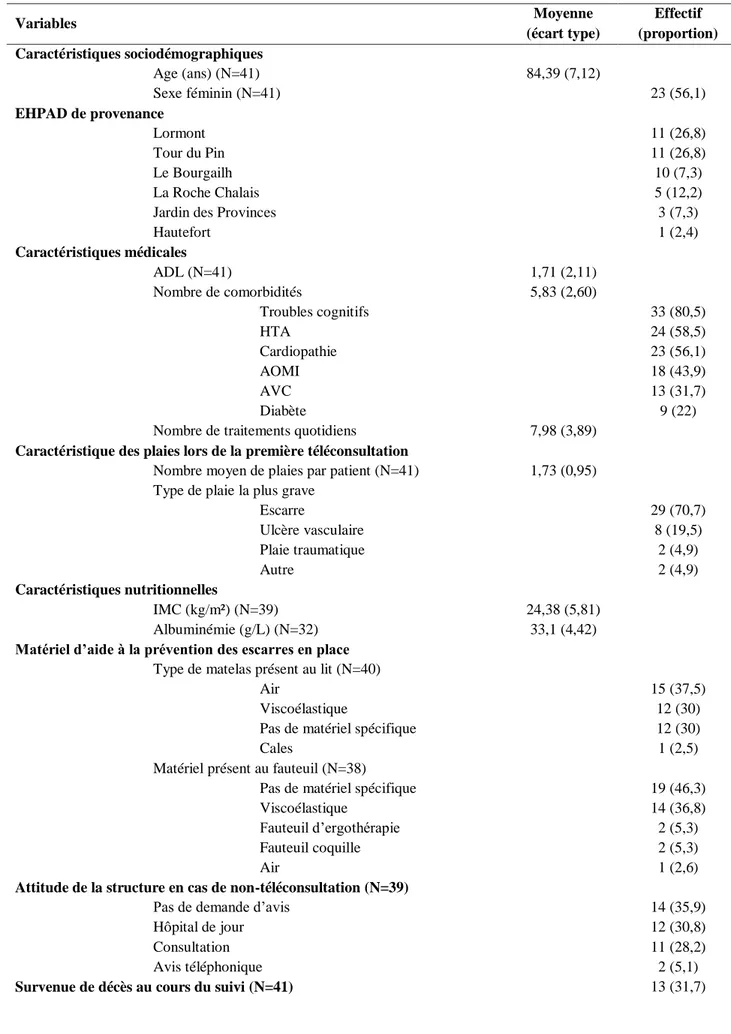
Tableau 6 : Caractéristiques des patients inclus dans l’étude de Téléconsultations et plaies chroniques en EHPAD de septembre 2012 à octobre 2013 ... 60
Tableau 7 : Caractéristiques de la plaie principale lors de la première téléconsultation... 63
Tableau 8 : Localisation des plaies en fonction de leur type... 64
Tableau 9: Surface des plaies à la première et à la dernière téléconsultation ... 65
Tableau 10 : Type de matériel au lit entre la première téléconsultation (T0) et la dernière téléconsultation (FIN) ... 68
Tableau 11 : Type de matériel au lit entre la première téléconsultation (T0) et la dernière téléconsultation (FIN) ... 69
Tableau 12 : Comparaison de la prévalence des principales comorbidités en EHPAD entre notre étude et deux autres. ... 72
TABLE DES ANNEXES
Annexe 1 : Effectifs actuels et évolution des personnes âgées de 75 ans et plus, puis de 85 ans et plus ... 91
Annexe 2 : Profil socio-sanitaire du territoire Aquitain ... 92
Annexe 3 : Actes, conditions de mise en œuvre et organisation de la télémédecine ... 93 Annexe 4 : Grille de Pilotage et de Sécurité d’un programme de télémédecine (HAS 2013) . 94 Annexe 5 : Financement de l’investissement initial ou ponctuel ... 95 Annexe 6 : Objectifs du programme de télémédecine pour les différents acteurs ... 95
Annexe 7 : Formulaire de demande de consultation de télémédecine envoyée à la structure demandeuse et renseignée avant la téléconsultation ... 96
Annexe 8 : Classification des stades de l’escarre du National Pressure Ulcer Advisory Panel (NPUAP) ... 99
LISTE DES ABREVIATIONS
ADL : Activities of Daily Living ARS : Agence Régionale de la Santé
ATIH : Agence Technique de l'Information sur l'Hospitalisation AVC : Accident Vasculaire Cérébral
BPCO : Broncho-Pneumopathie Chronique Obstructive CDPS : Centre Départemental de Prévention et de Santé CH : Centre Hospitalier
CHU : Centre Hospitalo-Universitaire
CNIL : Commission Nationale de l’Informatique et des Libertés CNOM : Conseil National de l’Ordre des Médecins
CPS : Carte de Professionnel de Santé DMP : Dossier Médical Personnel
EHPAD : Établissement d'Hébergement pour Personnes Agées Dépendantes
HbA1C : Hémoglobine Glyquée
HD : Haute Définition HDJ : Hôpital De Jour
HPST (loi-) : Hôpital, Patients, Santé et Territoire IMC : Indice de Masse Corporelle
OMS : Organisation Mondiale de la Santé ORL : Oto-Rhino-laryngologie
ORSA : Observatoire Régional de la Santé d’Aquitaine
PMSI :programme de médicalisation des systèmes d'information
PPS : Points de Pilotage et de Sécurité
PRT : Programme Régional de Télémédecine SSIAD : Services de Soins Infirmiers à Domicile SSR : Soins de Suite et de Réadaptation
TCP/IP : Transmission Control Protocol/Internet Protocol TIC : Technologies de l’Information et de la Communication TSA : Télé Santé Aquitaine
WIFI : Wireless Fidelity
I. INTRODUCTION
Depuis quelques siècles, la médecine connait de considérables progrès avec notamment
l’amélioration des connaissances en médecine, la découverte de nouvelles thérapeutiques, le
perfectionnement des outils diagnostiques et thérapeutiques. Depuis une cinquantaine
d’années, et gagnée par les avancées technologiques en imagerie, téléphonie, et informatique,
la médecine bénéficie également de la révolution en matière de télécommunications avec
l’apparition de la télémédecine dans les années 1970. Cette dernière va progressivement se
perfectionner pour permettre d’envisager son utilisation dans des domaines médicaux variés et dans des zones géographiques déficitaires en offre médicale, ce qui est notamment le cas
dans les structures accueillant les personnes âgées dans la région Aquitaine.
Dans ce qui suit, nous allons nous intéresser à l’histoire des télécommunications après avoir expliqué la situation sociodémographique du vieillissement et des plaies chroniques en
Aquitaine. Puis nous développerons notre étude qui est une première en Aquitaine, à savoir
II. PRE-RECQUIS
1. Etat des lieux socio-démographiques en Aquitaine
a. Épidémiologie du vieillissement
Selon l’ARS Aquitaine, l’Aquitaine est une région vieillissante, avec une population plus âgée
que la moyenne des régions françaises et un vieillissement notamment plus marqué dans les
zones rurales. En effet, en 2008, la région comptait 19.3 % de personnes âgées de 65 ans et
plus, contre 16.3 % sur le territoire français métropolitain. L’indice de vieillissement1 était de
111.5 en Aquitaine contre 89.7 en France métropolitaine, classant l’Aquitaine au 17ème rang
français pour cette valeur en 2008 [1]. Au sein de la région, la répartition des personnes âgées
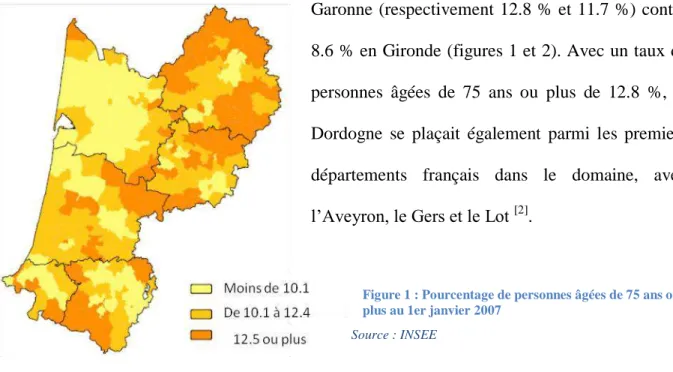
de 75 ans et plus est hétérogène, avec des proportions plus élevées en Dordogne et
Lot-et-Garonne (respectivement 12.8 % et 11.7 %) contre
8.6 % en Gironde (figures 1 et 2). Avec un taux de
personnes âgées de 75 ans ou plus de 12.8 %, la
Dordogne se plaçait également parmi les premiers
départements français dans le domaine, avec
l’Aveyron, le Gers et le Lot [2] .
Figure 1 : Pourcentage de personnes âgées de 75 ans ou plus au 1er janvier 2007
Source : INSEE
1L’indice de vieillissement correspond au nombre de personnes de 65 ans et plus pour 100 personnes de 20 ans
Figure 2 : Pourcentage de personnes âgées de 75 ans ou plus au 1er janvier 2007
Par ailleurs, cette évolution vieillissante
semble se poursuivre avec notamment
l’avancée en âge des baby-boomers2 . La
Direction Régionale des Affaires
Sanitaires et Sociales (DRASS) Aquitaine prévoyait ainsi pour les années à venir une
augmentation de la population âgée dans des proportions importantes. A l’horizon 2015, elle estimait ainsi une progression de 24 % chez les 60 ans et plus, 16 % chez les 75 ans et plus,
voire même une augmentation de 72 % chez les 85 ans et plus [3] (Annexe 1).
b. Vieillissement et perte d’autonomie
La principale difficulté liée au vieillissement est la perte d’autonomie. Bien que l’espérance de vie en bonne santé augmente régulièrement en France (62.4 ans chez les hommes et 64.2
ans chez les femmes en 2009), Trillard et al. dans leur rapport de 2011, ont constaté que la
perte d’autonomie se renforce avec l’âge [4]
. En effet, en France, 96 % des personnes âgées de
60 à 69 ans et 92 % des 70-79 ans n’étaient pas dépendantes. Cependant à partir de 90 ans le taux augmentait très fortement pour atteindre 42 % de dépendance. Il prévoyait dans son
étude une progression de la dépendance en Ile-de-France de 1 à 2% par an pour les 10 années
à venir.
Cette dépendance est liée à une tendance à l’institutionnalisation. C’est ce qu’a constaté l’Observatoire Régional de la Santé Aquitaine (ORSA) dans son rapport de 2010 qui montrait
que 3.5 % des Aquitains de 75 à 79 ans et 10 % des Aquitains de 80 ans et plus vivaient en
institution, le plus souvent en EHPAD [5]. L’ORSA constatait également que l’entrée en établissement était tardive, et concernait notamment 40 % des sujets de 95 ans et plus. Les
personnes âgées de 75 ans et plus résidant à domicile vivaient le plus souvent en famille, soit
en couple, soit avec leurs enfants, pour 5 % d’entre elles, et seules pour un tiers [5].
Ainsi, avec le vieillissement de la population en Aquitaine, le taux de dépendance risque de
s’accroître dans les années futures.
c. Dispositions prises en Région Aquitaine
Comme au cours des années passées, cette progression devrait être la plus forte dans les
Landes, en Gironde et dans les Pyrénées-Atlantiques. La région Aquitaine doit donc penser
des dispositifs afin de prévenir les difficultés liées à la dépendance. L’une des priorités interdépartementales de la DRASS Aquitaine est le maintien prolongé à domicile des
personnes âgées, avec par exemple l’émergence des Services Polyvalents d’Aide et de Soins à
Domicile (SPASAD) qui associent les compétences des Services d’Aide et
d’Accompagnement à Domicile (SAAD) et des Services de Soins Infirmiers à Domicile
(SSIAD) [3]. Le nombre de places en SSIAD était d’ailleurs en augmentation de 6 % (+322 places) en 2007 comparé à 2006, mais la croissance du taux d’équipement3 reste plus faible en
raison de l’augmentation du nombre de personnes âgées. La prise en charge institutionnelle fait également l’objet d’importants efforts avec la création de plus de 770 nouvelles places en
2007 en Aquitaine. Les départements les mieux fournis en établissements médicalisés pour
personnes âgées sont les Landes et la Dordogne alors que les départements du Lot-et-Garonne
et de la Gironde sont bien moins dotés. Le nombre de places en SSIAD suit la même tendance
avec une bonne couverture sur les départements de la Dordogne et des Pyrénées Atlantiques,
alors que le Lot-et-Garonne en est moins doté. Il ressort également que la population de la
région Aquitaine s’urbanise et se regroupe principalement autour de son chef-lieu, en
Gironde, au détriment des trois départements voisins vieillissants (Landes, Dordogne,
Lot-et-Garonne) (Annexe 2).
d. Professionnels de santé
Force est de constater que la densité de professionnels de santé suit l’évolution
démographique de la population aquitaine, avec une forte proportion dans les territoires
urbanisés, tout en délaissant les départements ruraux vieillissants.
A première vue, l’offre de soins dans la région Aquitaine semble convenable en termes de
professionnels de santé et de structures de soins. En effet, la densité en professionnels de
santé libéraux était très nettement supérieure à la moyenne nationale, avec par exemple 17
médecins généralistes pour 10 000 habitants contre 16.3 en France métropolitaine en 2010.
Entre 2002 et 2010, le taux de croissance des effectifs de médecins généralistes était de 12.7
% en Aquitaine soit un taux de croissance annuel de 1.5 %. Cette constatation valait pour les
autres professionnels de santé et notamment les médecins spécialistes, les chirurgiens
dentistes, les infirmiers et les masseurs-kinésithérapeutes [1].
Mais derrière ces chiffres encourageants se cache une inégalité flagrante entre départements.
Cette hétérogénéité confirme la tendance à l’urbanisation des populations, les professionnels
de santé se répartissant plus facilement dans les villes. En 2010, l’offre en médecine générale libérale variait selon les départements. La densité de médecins généralistes variait ainsi de 6 à
23 médecins pour 10 000 habitants, et elle était en défaveur des zones rurales et notamment
Figure 3 : Densité de médecins généralistes libéraux par rapport à la densité régionale par bassin de vie au 1er janvier 2010[1].
Source : Drees Adeli - Insee RP2007 (champ : professionnels en activité, hors remplaçants). Cartographie : ARS Aquitaine Service études, statistiques et prospectives - fond IGN
En ce qui concerne l’augmentation
du taux de médecins généralistes
en Aquitaine, il existait une forte
disparité entre les départements
aquitains, avec deux départements ici aussi déficitaires, à savoir Dordogne et Lot-et-Garonne
(figure 4).
Source : Drees Adeli redressé, traitement ARS Aquitaine
Figure 4 : Evolutions comparées des effectifs de médecins généralistes selon le département [6]
La disparité en termes de répartition géographique est un réel problème actuellement. A cela
va s’ajouter une difficulté supplémentaire. A l’instar de l’évolution démographique de la
généralistes de 55 ans ou plus représentaient en Aquitaine 42.5 % des médecins (42.1 % en
France métropolitaine), avec une prédominance dans le Lot-et-Garonne à 52.9 %, soit un taux
de 10 % supérieur à la moyenne nationale [2]. Au vu des mouvements constatés sur trois
années consécutives (2006-2008), l’ARS Aquitaine a émis des éléments de projection à
l’horizon 2018. Outre le vieillissement de la population des médecins généralistes (45 %
auront 55 ans ou plus et 27 %, 60 ans ou plus), l’ARS attire l’attention sur la progression de la disparité inter-département avec une baisse de densité de médecins généralistes en Dordogne
et Lot-et-Garonne alors que les zones urbaines de Bordeaux, Arcachon et Pau pourraient
bénéficier d’une hausse de densité [1,6].
Similaires sont les constatations concernant les médecins spécialistes et les infirmiers
libéraux. La répartition géographique de ces derniers est également hétérogène, les
départements les moins pourvus étant ici encore les départements les plus ruraux (figure 5).
En 2010, leur densité
variait de 6 à 34
infirmiers libéraux pour
10 000 habitants.
Figure 5 : Densité d’infirmiers libéraux écart à la moyenne au 1er janvier 2010
Source : Dress Adeli – Insee RP 2007 (champ : professionnels en activité - hors remplaçants). Cartographie : ARS Aquitaine Service études, statistiques et prospectives – fond IGN
En Aquitaine, la moyenne d’âge des infirmiers était cependant inférieure à celle des médecins. Mais la répartition d’infirmiers les plus âgés était différente de celle des médecins. En effet,
en 2010, les infirmiers les plus âgés se situaient en Gironde (21.7 % avaient 55 ans et plus
contre une moyenne de 17.9 % en France Métropolitaine). L’ARS projette à l’horizon 2018 une augmentation de la moyenne d’âge des infirmiers de 4 ans, une augmentation de la densité d’infirmiers libéraux et toujours une répartition en faveur des zones urbaines avec
62.2 % des infirmiers se concentrant dans les pôles urbains contre 27.4 % en rural
(respectivement +3.6 et -3.8 points par rapport à 2008) [1,6].
La situation sociodémographique de la région Aquitaine est donc préoccupante. Les autorités
sanitaires alertent sur le fait que cette inégalité dans l’offre de soins va s’aggraver dans les années à venir. Il est important de trouver dès aujourd’hui des solutions prenant en compte les
aspects social, médico-technique et économique. L’une des solutions semblant répondre à ces critères serait la télémédecine.
2. Télémédecine
C’est dans ce contexte de disparité d’accès aux soins que les nouvelles technologies de l’information et de la communication (TIC) ont été développées au profit de la médecine. Les
moyens modernes de communication facilitent l’accès à l’information et à la transmission de données sécurisées permettant une communication entre spécialistes, généraliste et patient. La
télémédecine est une des plus grandes avancées dans le domaine de la santé. De nombreux
patients, politiciens et professionnels de santé, s’y intéressent comme le prouvent les diverses expérimentations dans le monde entier.
Avec tous ces mouvements, il est devenu nécessaire de définir un cadre dans l’utilisation médicale de ces nouvelles technologies. Suite à la loi « Hôpital, Patients, Santé et Territoire »
(loi HPST) du 21 juillet 2009, la télémédecine est désormais définie dans l’article L.6316-1 du Code de la Santé Publique.
a. Définition
Le premier cadre juridique ayant défini la télémédecine provient de l’article 32 de la loi n° 2004-810 du 13 août 2004 relative à l’assurance-maladie. Cet article insuffisant sur le plan
juridique, est rapidement remplacé par l’article L6316-1 de la loi HPST qui définit ainsi la
télémédecine [7] :
« La télémédecine est une forme de pratique médicale à distance utilisant les technologies de
l’information et de la communication. Elle met en rapport, entre eux ou avec un patient, un
ou plusieurs professionnels de santé, parmi lesquels figure nécessairement un professionnel
médical et, le cas échéant, d’autres professionnels apportant leurs soins au patient.
Elle permet d’établir un diagnostic, d’assurer, pour un patient à risque, un suivi à visée
préventive ou un suivi post-thérapeutique, de requérir un avis spécialisé, de préparer une décision thérapeutique, de prescrire des produits, de prescrire ou de réaliser des prestations
ou des actes ou d’effectuer une surveillance de l’état des patients. »
Le décret n°2010-1229 du 19 octobre 2010 [8] définit cinq usages de la télémédecine :
– La téléconsultation – La téléexpertise
– La télésurveillance médicale – La téléassistance médicale
– La réponse médicale qui est apportée dans le cadre de la régulation médicale des urgences
ou de la permanence des soins [9].
Les modalités de réalisation des différents types d’acte sont résumées dans l’annexe 3.
La téléconsultation permet à un médecin de consulter à distance un patient et parfois de
donner un diagnostic médical. Un professionnel de santé peut être présent aux côtés du patient
afin d’assister le médecin au cours de la réalisation de son acte. Il permet un recueil d’informations anamnestiques, cliniques, biologiques et évolutives souvent plus fiable que l’interrogatoire du patient lui-même. La téléconsultation est très encadrée et protocolisée afin
de garantir au mieux la sécurité des échanges. Le médecin requérant est invité à participer à la
téléconsultation afin de favoriser les échanges entre professionnels et donc lui permettre un
certain apprentissage quant à la question posée [10]. C’est l’exemple des téléconsultations entre un service de gériatrie et un centre expert (TELEGERIA) [11].
La téléexpertise est un acte diagnostic et/ou thérapeutique se réalisant en dehors de la
présence du patient. Il s’agit d’un échange entre deux ou plusieurs médecins qui se réunissent
à distance autour du dossier médical du patient, analysent les données cliniques et para
cliniques et arrêtent ensemble un diagnostic et/ou une thérapeutique. Les médecins requis
pour cet acte sont « sélectionnés » en raison de leurs formations ou de leurs compétences
particulières. L’échange des informations peut se faire par mail, téléphone ou visioconférence. Il peut s’agir par exemple d’un avis neurochirurgical à partir de données médicales et d’imageries (TELIF) [12,13]
La télésurveillance médicale est un acte médical réalisé à distance par un médecin. Celui-ci
interprète un indicateur clinique, radiologique ou biologique transmis par le patient lui-même
ou par un professionnel de santé, ou transmis de façon automatisée. L’interprétation peut conduire à décider d’une intervention auprès du patient. Pour illustration citons le suivi des
patients dialysés à distance dans le cadre du projet DIATELIC [14].
La téléassistance médicale permet à un médecin d’assister à distance :
- un confrère en train de réaliser un acte médical ou chirurgical,
- un autre professionnel de santé réalisant un acte de soins ou d’imagerie
- ou bien, dans le cadre de l’urgence, un secouriste ou toute personne portant
assistance à une personne en danger en attendant l’arrivée d’un médecin.
En particulier il peut s’agir d’un acte lors d’une intervention chirurgicale, d’une échographie… [15]
La réponse médicale apportée dans le cadre de la régulation médicale ou de la permanence
des soins est un acte médical assuré par un médecin régulateur. La régulation médicale assure
une réponse permanente dans un centre d’appels dédié aux urgences médicales et/ou aux
demandes de soins non programmées. L’acte de régulation médicale s’inscrit dans un contrat
de soins entre le patient (qui n’est parfois pas l’appelant) et le médecin. Sa décision s’appuie sur l’ensemble des éléments dont il dispose. La finalité est d’améliorer la qualité de soin et d’éviter une perte de chance [16]
.
La télémédecine est limitée à ces cinq champs. Les autres appellations sont incluses dans ces
téléexpertise, et n’est pas un acte en lui-même selon Simon et al. [10]
. Autre exemple, le
télésuivi utilisé en cardiologie n’est qu’une forme de télésurveillance.
Il existe d’autres termes gravitant autour de la télécommunication et de la santé :
télémédecine, télésanté (e-santé), télématique, systèmes d’information de santé partagés
(Healthnet)… autant de notions dont il convient de préciser les définitions.
La télémédecine est reconnue comme une pratique médicale à distance utilisant les
technologies de l’information et de la communication.
La notion de télésanté recouvre, selon l’OMS, « les activités, services et systèmes liés à la
santé, pratiqués à distance au moyen des TIC, pour les besoins planétaires de promotion de la
santé, des soins et du contrôle des épidémies, de l’épidémiologie, de la gestion et de la
recherche appliquées à la santé. Elle comprend les domaines suivants : Télé-éducation,
Télémédecine, Télématique (activités, services et systèmes) pour la recherche médicale, la
gestion des services de santé et la formation ».
La Télématique suggère la contraction des termes télécommunication et informatique. Il s’agit
de la communication à distance via des ordinateurs, un modem, une ligne téléphonique et un
logiciel de communication. Aucun professionnel de santé ne participe à ce système.
Le Healthnet (systèmes d’information de santé partagés) est une plateforme télématique
dédiée au secteur de la santé dont le but est de mettre à disposition des professionnels de la
santé et des établissements du secteur une infrastructure leur permettant de communiquer de
façon sécurisée. Ils permettent le partage d’informations médicales personnelles, au travers
des réseaux de soins ou de dossiers médicaux partagés. Ils assurent également la remontée
d’informations des opérateurs de santé vers les institutions : vers l’ARS avec le Programme de Médicalisation des Systèmes d’Information (PMSI) via l’Agence Technique de
l’Information sur l’Hospitalisation (ATIH), vers l’Assurance Maladie via les feuilles de soin
et la facturation directe des établissements privés.
b. Historique
b.1. Les systèmes de télécommunication ancestraux
L’histoire de la télémédecine est directement liée à l’évolution des Technologies de l’Information et de la Communication (TIC).
Le concept de télécommunication4 englobe toutes les formes de communication à distance. La
volonté de communiquer à distance a toujours existé et s’est imposée de tout temps comme
une évidence. Signaux optiques et sonores ont longtemps permis aux différents peuples de
communiquer (signaux de fumée des indiens, tam-tam dans la savane…) mais ces dispositifs
n’avaient qu’une portée limitée, de quelques kilomètres seulement.
Le premier véritable réseau de communication apparaît à la fin de la Révolution Française.
Dès 1793, le télégraphe5 aérien optique de Claude Chappe (1791) relie Paris et Lille grâce à
un réseau de sémaphores véhiculant des messages codés de proche en proche, mais ne
pouvant fonctionner dans le brouillard, sous la pluie ou la neige.
L’électricité permettra l’invention du télégraphe électrique par l’américain Samuel Morse en
1837. Le célèbre code télégraphique du morse est transmis par l’intermédiaire de fils métalliques, lui permettant de fonctionner de jour comme de nuit, et quelles que soient les
conditions météorologiques [17].
De l’invention de l’électricité6
vont découler d’innombrables innovations, dont l’invention du téléphone en 18767.
4
Le terme télécommunication provient du préfixe grec « télé » signifiant « distance » et du latin « communicate » signifiant « partager ».
5
Le terme télégraphe provient du grec « graphein » signifiant « écrire ».
Ensuite, la radio doit son invention au physicien italien Giuglielmo Marconi qui effectue en
1895 la première transmission radio de l’histoire et émet des signaux dont la portée atteint plus de trois kilomètres [18,19].
La troisième invention capitale est attribuée à l’écossais John Logie Baird qui effectue en
1926 dans son laboratoire à Londres la première séance de télévision véritable [20]. Il ne s’agit
que d’une petite image en noir et blanc de 30 lignes verticales mais elle permet de distinguer clairement la silhouette d’un personnage transmise à partir d’un émetteur situé dans la pièce
voisine.
Enfin, un progrès capital dans l’histoire de la médecine arrive en fin du XIXème siècle.
L’imagerie médicale entre dans l’histoire le soir du 22 décembre 1895 quand Berta Roentgen, l’épouse du physicien Wilhelm Roentgen, accepte d’exposer pendant plus de 20 minutes sa
main aux rayons X découverts quelques semaines auparavant. C’est ainsi que nait la
radiologie qui révolutionnera l’approche diagnostique du XXème
siècle [21].
Dès lors les progrès technologiques engendrent des appareils et des systèmes de
communication plus performants. Ainsi les appareils de réception radio se perfectionnent et se
miniaturisent grâce à la mise au point du transistor en 1947. Parallèlement le
perfectionnement de la télévision est constant avec des prises de vues à balayage électronique
puis l’apparition de la couleur avec des téléviseurs munis de tubes cathodiques à masque. Par
ailleurs, le réseau téléphonique qui bénéficiait au départ de l’intervention d’une opératrice devient automatisé à partir de 19138, permettant une communication directe entre usagers. Les
ordinateurs suivent le même parcours, grâce à l’apparition des transistors puis celle des circuits intégrés. Dès 1966, est envisagé un système de communication à distance entre
ordinateurs, nommé ARPANET9. L'idée était de permettre la connexion entre des réseaux
8
Le premier central téléphonique automatique français apparut à Nice en 1913.
9
divers : ARPANET, des communications avec les satellites, des communications par radio.
Cette idée fut introduite par Robert Kahn en 1972 sous le nom d’Internetting et développa un nouveau protocole connu sous le terme de TCP/IP. Dès lors le réseau internet s’est établi avec
l’apparition du numérique et développé jusqu’au stade où nous le connaissons actuellement. La radiologie évolue, elle aussi, considérablement avec l’apparition de l’image sériée
numérique dans les années 70.
b.2. Histoire de la télémédecine
La médecine profite de ces inventions au fur et à mesure de leur apparition.
Citons Willem Einthoven qui, pour la première fois en 1905, transmet par câble téléphonique
un électrocardiogramme depuis l’hôpital vers son laboratoire situé à une distance de 1,5 km. Ainsi, le 22 mars 1905, le premier ‘Télécardiogramme‘ est enregistré sur un homme [22]
.
Puis en 1948 ont lieu les premières transmissions d’images radiographiques par téléphone à une distance de 38 km. Il s’agit de la première référence à la télémédecine dans la littérature
médicale [23].
La première grande vague de télémédecine se déroule dans les années 1960 aux Etats-Unis.
Plusieurs domaines prédominent. La psychiatrie voit se développer des programmes de
téléconsultation et télééducation autour du Nebraska Psychiatric Institute. Puis vient en 1965
la première visioconférence en chirurgie cardiaque mettant en communication les États-Unis
et la Suisse. Enfin, un congrès international sur la télémédecine se déroulant au Michigan est
pourvoyeur du lancement de nombreux projets.
Mais les mauvaises performances technologiques, les coûts élevés et une mauvaise
Le développement des liaisons par satellite provoque une impulsion nouvelle sur la
télémédecine. A la fin des années 1970, des programmes de recherche tentent de solutionner
le problème d’accès aux soins des habitants de zones peu accessibles. Ainsi, la NASA
développe des programmes de télémédecine pour ses astronautes, tout comme l’US Navy avec ses marins. Pour prodiguer les premiers soins aux blessés des champs de bataille au
Vietnam, l’armée américaine ouvre un système de téléassistance. Les projets de télémédecine dans les stations d’étude et de recherche en Antarctique ainsi que dans les exploitations
pétrolières des océans voient le jour.
Dès la fin des années 1980, la Norvège crée son programme « access to health care services ».
L’amélioration des technologies et leur moindre coût offrent aux divers programmes de
télémédecine un succès notable. Les téléconsultations en temps réel sont appliquées aux
domaines de cardiologie, radiologie, dermatologie, psychiatrie et ORL. Cette troisième
génération de télémédecine est un succès. Cinq raisons l’expliquent : un besoin clinique clair,
des partenaires de télécommunication dynamiques, des technologies de plus en plus adaptées,
un appui financier solide et une réduction du coût des projets [10].
Le succès norvégien inspire des pays tels que les États-Unis, l’Australie, le Royaume Uni, la Nouvelle Zélande, la Chine et la France qui développent à leur tour des programmes de
télémédecine.
Les plus grandes expérimentations ont lieu aux États-Unis où le développement de la
télémédecine obéit à trois objectifs : améliorer l’accès aux services de santé, accroître la qualité des soins et diminuer leurs coûts. Deux domaines sont privilégiés dans ce vaste pays :
les prisons, avec une propension à diminuer les coûts de transport et à améliorer la sécurité, et
Deux grandes expériences de télémédecine internationale impliquant la France sont à noter.
En 1994 a lieu la première démonstration de téléradiologie entre un scanner piloté à l’Hôtel Dieu de Montréal (Canada) et un patient situé dans l’appareil de l’Hôpital Cochin (Paris). Puis en 2001 a lieu la célèbre opération Lindbergh pendant laquelle le chirurgien situé à New
York effectue une opération de cholécystectomie laparoscopique par téléchirurgie sur une
patiente à Strasbourg [24].
Force est de constater que les progrès de la télémédecine permettent de transférer des données
de plus en plus complexes (voix, image, vidéo, signaux complexes, …) sur des distances de
plus en plus conséquentes.
Les facteurs influençant son développement sont de trois ordres : les volontés politique
(gouvernements), professionnelle (médecins) et industrielle (informaticiens et ingénieurs).
Ces trois acteurs semblent enthousiastes, ce qui offre à la télémédecine un bel avenir.
c. Applications pratiques
c.1. En France, les divers domaines de la télémédecine sont en pleine expansion.
Les activités de téléconsultation sont dominées par l’expérience pilote de la région
Midi-Pyrénées au sein du CHU de Toulouse. Il s’agit de l’expérimentation la plus ancienne et la
plus importante en la matière. Son activité a débuté en 1983 par l’aide médicale en mer avec
un service de consultation et d’assistance télémédicale pour tout marin, fonctionnant 24h/24.
Fort de cette expérience, le pôle Télémédecine de Toulouse (Groupement de coopération
sanitaire (GCS) Télésanté Midi-Pyrénées) a développé le réseau régional de télémédecine
incluant fin 2010 : 72 sites hospitaliers, cinq cabinets libéraux, un EHPAD et un réseau de
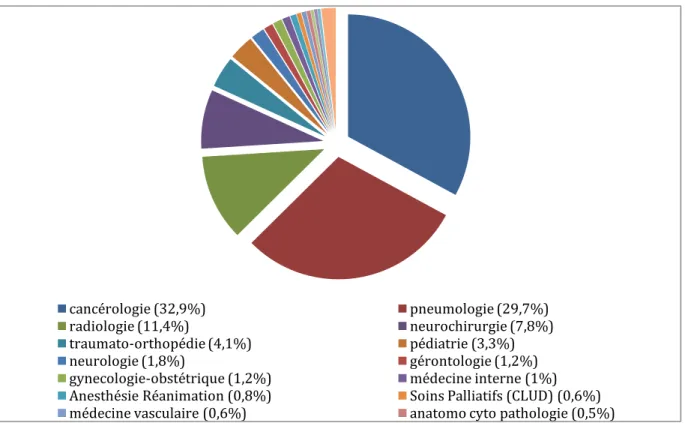
soins palliatifs, offrant un maillage territorial important. En 2010, les principales disciplines
la pneumologie pour 30 % des échanges, la radiologie pour 11.4 % et la neurochirurgie pour
7.8 % (figure 6). L’essentiel des actes relevait de la téléexpertise, alors que les
téléconsultations concernaient 3 % des échanges. Les résultats étaient plutôt positifs avec
13 500 téléconsultations en 10 ans, 50 % de transferts évités et 16 % de transferts non prévus,
réalisés [25].
Figure 6 : Réseau télémédecine et e-santé Midi-Pyrénées - dossiers traités par télémédecine. Année 2010. 4921 dossiers
En gériatrie, deux importants programmes de téléconsultations ont vu le jour en Ile-de-France
en raison des préoccupations sociodémographiques de cette région, comparables à celles de
l’Aquitaine. Le premier projet, Télégéria, concerne des téléconsultations entre un hôpital de
gériatrie et un CHU [11]. Elle concerne les patients de tous les services gériatriques, de l’unité de gériatrie aiguë à l’USLD. Les spécialités les plus usitées sont la dermatologie, l’orthopédie, la cardiologie et la médecine vasculaire. Il ressort de cette expérimentation que les
téléconsultations ont un impact sur la pratique clinique en augmentant les échanges et la
coopération entre généralistes et spécialistes. En effet, les échanges entre praticiens sont
cancérologie (32,9%) pneumologie (29,7%)
radiologie (11,4%) neurochirurgie (7,8%)
traumato-orthopédie (4,1%) pédiatrie (3,3%)
neurologie (1,8%) gérontologie (1,2%)
gynecologie-obstétrique (1,2%) médecine interne (1%)
Anesthésie Réanimation (0,8%) Soins Palliatifs (CLUD) (0,6%)
généralement bien plus étoffés que lors des relations épistolaires traditionnelles. La
transmission instantanée des connaissances cliniques accroit la qualité de la prise en charge
médicale. Pour les personnes âgées, ces téléconsultations permettent d’éviter le déplacement souvent long et pénible d’un établissement à un autre et d’obtenir rapidement un rendez-vous
avec le spécialiste. Un inconvénient important apparaît cependant. Il existe en effet un risque
de marginalisation des patients lors de l’acte, en raison notamment d’un discours technique entre praticiens et d’une déficience sensorielle fréquente du patient.
L’utilisation de la télémédecine plus particulièrement en EHPAD est à l’étude dans l’expérimentation de Soudani et al. débutée en 2008 en Ile-de-France [26]
. Elle concerne des
activités de téléconsultation en orthopédie, de téléexpertise sur dossier en diabétologie et de
téléassistance lors de réfection de pansement. La télémédecine permet effectivement
d’améliorer la gestion des coûts, du temps, mais aussi de transférer les savoirs. Elle facilite
donc la communication entre les praticiens, les paramédicaux, patients et proches ce qui a
pour incidence de décloisonner l’EHPAD.
D’autres expériences de téléconsultation existent mais leur organisation est plus récente et
leur évaluation limitée : téléconsultation spécialisée (gériatrie, psychiatrie, etc.),
téléconsultations visant à faciliter l’accès aux soins à des territoires isolés (région montagneuse, conditions climatiques difficiles, îles, …) ou dans des lieux contraints (milieu pénitencier).
Téléexpertise : L’expérimentation de télémédecine en Guyane depuis 2001 concerne des
téléexpertises dans les domaines de cardiologie, dialyse et de radiologie, dans ce secteur
frappé par la pénurie d’offre de soin et isolé géographiquement [27]
été réalisée en 2011, sur 2.951 actes, dont 2.121 téléconsultations entre les Centres
Départementaux de Prévention et de Santé (CDPS) et le Centre Hospitalier de Cayenne,
principalement en dermatologie et en cardiologie. En outre, 830 téléexpertises en imagerie
médicale, adressées en grande majorité au CHU de Fort-de-France (Martinique), ont été
étudiées. Ces recours ont permis de récuser 59 évacuations sanitaires, au prix unitaire de
6.000 euros. Le montant total des dépenses évitées était donc estimé à près de 1.9 million
d’euros [28] .
La téléexpertise concerne également le diagnostic prénatal avec la mise en place du réseau
national Périn@t. Il s’agit en région Languedoc-Roussillon du réseau Maternet qui a un impact médico-économique intéressant (tableau 1) [10].
Les expérimentations concernant la télésurveillance sont nombreuses. Elles concernent
principalement les pathologies chroniques telles que l’hypertension artérielle, l’insuffisance rénale, les pathologies cardiaques et pulmonaires, le diabète et la maladie d’Alzheimer [29,30,31,32]
. Ces dispositifs permettent de réduire les séjours d’hospitalisation, améliorent la qualité de vie et offrent l’opportunité d’un maintien prolongé à domicile chez des personnes âgées, handicapées ou atteintes de maladies chroniques.
Téléassistance : Quatre expériences d’applications de téléassistance sont identifiées : la
téléassistance en chirurgie, en imagerie, au médecin généraliste et dans le cas de situations
d’urgence [33] .
Au total, en France, les trois quarts des activités s’inscrivent dans les cinq priorités nationales. Les 3 priorités nationales les plus représentées sont : dans 26 % des cas la prise en charge des
sont les maladies les plus concernées), l’imagerie dans le cadre de la permanence des soins (24 %) et la prise en charge de l’AVC (10 %). Parmi les actes de télémédecine, ceux de téléexpertise sont le plus souvent développés : ils concernent 48% des projets suivis par les
actes de téléconsultation (25 %), les actes de télésurveillance (16 %) et les actes de
téléassistance (10 %) [34].
En 2011 en Aquitaine, les structures accueillant les personnes âgées (EHPAD et logement
foyer) étaient équipées d’un dispositif de télémédecine opérationnel dans 2.7 % des cas [35].
Les systèmes d’échanges sécurisés avec les professionnels de santé étaient plus développés, et
étaient opérationnels pour 11.5 % d’établissements de santé accueillant les personnes âgées.
c.2. Avantages de la télémédecine :
Ailleurs dans le monde, des expérimentations similaires sont effectuées. Il ressort de toutes
ces analyses de nombreux avantages qui sont de plusieurs ordres, économiques,
professionnels (transfert des connaissances entre praticiens) et clinico-biologiques (qualité de
prise en charge, amélioration de l’observance thérapeutique des patients, et amélioration de
l’accès aux soins). Le tableau 1 résume certaines données d’expérimentations réalisées et les
avantages mis en évidence.
L’avantage économique fait l’objet de nombreuses études. L’usage de la télémédecine
permet une réduction des coûts de manière directe, mais aussi indirecte. C’est la conclusion principale de l’étude des coûts menée lors de la mise en place en 2011 aux USA d’un vaste
dispositif de télésurveillance des pathologies chroniques telles que diabète, BPCO et
insuffisance cardiaque congestive. L’utilisation de la télémédecine dans ce cadre a permis une réduction totale des dépenses de 4.3 à 9.8 % [36].
De même, en 2012 à Montréal, une étude de télésurveillance de pathologies pulmonaires
Ainsi Paré et al. ont démontré un bénéfice en termes de réduction de coûts directs et indirects
en réduisant le nombre de jours d’hospitalisation et de consultations d’urgence. La réduction des coûts est évaluée à 14 % soit 1.613 $ par patient et par année par rapport à des soins
traditionnels [37].
Les nombreuses études d’analyse de coûts sont ainsi en faveur de l’usage de la télémédecine
dans de nombreux domaines.
Un autre avantage de l’outil télémédecine concerne l’amélioration des compétences des
professionnels de santé qui apparaît dans les études de Dobke et al. et de Desmartines et al.[38,39].
Enfin, la télémédecine permet d’améliorer l’accès aux soins, en améliorant la qualité de la prise en charge et la qualité de vie en évitant des transports parfois longs et désagréables et
s’accompagne d’une amélioration de l’observance thérapeutique. Dans leur expérimentation
de télésurveillance de patients hypertendus, Friedman et al. ont quant à eux révélé une
amélioration significative dans l’observance des patients envers leur traitement, mais sans
différence statistiquement significative (p=0.03) [40]. Enfin, l’étude américaine de télésurveillance des pathologies chroniques a également montré une diminution du taux de
L
ieu Acte Dates Localisation Domaine Nombre d’actes ou de patients
Résultats étude Coûts Transferts
Clinico-biologique Professionnels F ra nc e Téléconsultation Téléexpertise 2000 à aujourd’hui Midi-Pyrénées [25] Cancérologie Pneumologie Radiologie 13 500 actes 50 % de transferts évités
Téléexpertise aujourd’hui 2001 à Guyane [27,28]
Cardiologie Dialyse Radiologie 1.9 millions d’euros de dépenses évitées Téléexpertise 1995-2013 Languedoc-Roussillon [10] Obstétrique
(péri-natalogie) Maîtrise des coûts
Diminution du nombre de transferts inutiles, augmentation du nombre de transferts utiles Qualité prise en charge Amélioration du dépistage des malformations fœtales et progression de la compétence en échographie des gynécologues M onde Télésurveillance 2011 USA [36] Pathologies chroniques (diabète, BPCO, insuffisance cardiaque congestive) Diminution des dépenses de 4.3 à 9.8 % Diminution du taux de décès Télésurveillance 2011-2012 (21.5 mois) Montréal [37]
120 patients Diminution des dépenses de 14 % Téléconsultation 2010 Amsterdam [41] Dermatologie Diminution des coûts si distance>75km ou 37 % de consultations évitées Téléconsultation 2011 Hollande [42] Diminution des
coûts
-Formation des médecins généralistes
-Rapidité de réponse Télésurveillance 1992 Canada [43] Diabétologie (diabète
insulinodépendant) 22 patients
Amélioration de
l’HbA1C
(p=0.005)
Télésurveillance 1995 USA [40] 299 patients
Amélioration de
l’observance
(différence non significative
d. Conditions de pratique d’une activité de télémédecine
La télémédecine existe maintenant depuis plus de 20 ans. Elle est cependant sujette à de
nouveaux risques, de par les matériels technologiques utilisés, les distances importantes et les
nombreux intervenants qu’elle réunit. En effet, nombreux sont les professionnels de santé mais aussi les professionnels étrangers à la santé intervenant autour d’un acte de
télémédecine. Que ce soit au lit du malade comme au niveau du centre expert, chaque
professionnel de santé assure un volet de la prise en charge du patient. L’infirmier, l’aide soignant et le médecin traitant ou le médecin coordinateur se relayent au chevet du patient,
alors que du côté du centre expert divers professionnels de santé peuvent intervenir,
personnels médicaux comme paramédicaux. A tous ces acteurs se rajoutent les gestionnaires
des systèmes de télécommunications qui peuvent intervenir à tout moment de l’acte. L’utilisation de la télémédecine nécessite donc un cadre déontologique, juridique et un plan
de financement.
d.1. Cadres juridique et déontologique
Le cadre juridique spécifique à l’activité de télémédecine a été défini, comme nous l’avons vu
précédemment, par la loi HPST puis le décret du 19 octobre 2010.
Par ailleurs, la télémédecine demeure une activité médicale avec ses codes et ses obligations.
Elle doit respecter, de fait, les principes de droit commun de l’exercice médical et du droit des
patients (et notamment le droit à l’information, et la nécessité d’obtenir un consentement), les règles de compétences et de coopérations entre professionnels de santé, les règles de
financement des structures, des professionnels de santé et des structures médico-sociales, et
les échanges informatisés de données de santé.
Les acteurs se doivent également de respecter les règles déontologiques professionnelles
la télémédecine » [44]. Celui-ci insiste sur quelques principes fondamentaux, dont le respect du
secret professionnel, la sécurisation des données du dossier patient et de l’acte, la personnalisation de la relation médecin-malade avec la nécessité que le médecin connaisse au
mieux son patient, la tenue rigoureuse du dossier médical du patient. Le CNOM tient tout
particulièrement à ce que l’utilisation de la télémédecine soit réservée aux situations
permettant d’améliorer les chances du patient en égalisant l’accès aux soins et en améliorant
la qualité des soins. Par ailleurs, chaque professionnel intervenant est responsable de ses actes
et de ses décisions. Des protocoles doivent ainsi être évalués régulièrement afin que la
responsabilité de chaque professionnel soit clairement identifiée dans le dossier patient. Enfin,
les professionnels de santé doivent s’assurer que le dispositif technologique utilisé dans la
télémédecine soit fiable [10].
La Commission Nationale de l’Informatique et des Libertés (CNIL) veille également à ce que l’informatique ne porte atteinte ni à l’identité humaine, ni à la vie privée, ni aux libertés
individuelles. Selon elle, les dispositifs de téléconsultation doivent également garantir le
chiffrement des données transmises, la traçabilité des connexions ainsi que la confidentialité
et l’intégrité des données personnelles (avec de plus mise en place d’un archivage sécurisé).
Afin de s’assurer que leur dispositif de télémédecine soit fiable, les promoteurs sont invités à
se servir de la « Grille de Pilotage et de Sécurité ».
d.2. Grille de Pilotage et de Sécurité
En 2013, l’ARS a conçu cet outil pédagogique ayant pour objectif d’améliorer la qualité et la
sécurité d’un acte de télémédecine. La grille doit être analysée préalablement au lancement de
tout projet de télémédecine et permettra ainsi au promoteur d’organiser son action, de prévoir ses risques et de les minimiser [45]. La grille de pilotage identifie 55 points critiques regroupés
en 15 Points de Pilotage et de Sécurité (PPS), répartis selon les 4 phases de développement du
projet de télémédecine (Annexe 4).
Lors de la phase de conception du projet (phase A), il s’agit d’identifier le besoin médical, d’établir un cahier des charges techniques adapté et de contractualiser avec l’ARS. En cas de
projet expérimental, le promoteur doit se soumettre aux spécificités des procédures de
recherche biomédicale. Les points clés de la phase de déploiement (phase B) sont
principalement l’établissement du calendrier de déploiement et l’identification des risques. La
phase de réalisation de l’activité de télémédecine (phase C) comporte plusieurs points clés dont les questions de l’infrastructure, des systèmes d’information et de la maintenance technologique, et de l’application du décret concernant la télémédecine. Enfin, la grille prévoit (phase D) un retour d’expérience afin de repérer les effets indésirables médicaux.
d.3. Cadre financier
Deux voies de financement interviennent dans l’activité de télémédecine, l’investissement
initial permettant la mise en place de l’activité, et le financement de l’activité récurrente.
- Financement de l’investissement initial
Lors de l’instauration, plusieurs sources de financement sont possibles, tant sur le plan
européen que national ou local. Par exemple, il existe un fond européen visant à réduire les
déséquilibres régionaux en soutenant l’innovation, la société de l’information, l’esprit d’entreprise, la protection de l’environnement et la prévention des risques. La Commission
Européenne peut ainsi accorder une subvention via son Fond Européen de Développement
Régional (FEDER). En France, la Direction Générale de l’Offre de Soin (DGOS), la Délégation Interministérielle à l'Aménagement du Territoire et à l'Attractivité Régionale
permettant notamment de moderniser les établissements de santé et d’améliorer l’accès aux soins (Annexe 5). Par ailleurs, un financement des systèmes d’information est prévu dans le plan Hôpital 2012, avec la possibilité de financer une activité de télémédecine.
- Financement du fonctionnement récurrent
La tarification des actes de télémédecine est intégrée au droit commun du financement des
structures et professionnels de santé et des structures médico-sociales10[46].
3. Téléconsultations en EHPAD
a. Télémédecine en EHPAD, une priorité nationale
L’essor de la télémédecine a conquis les instances politiques. Le Ministère de la santé a mis
en place le 1er décembre 2011 une circulaire décrivant le guide méthodologique pour
l’élaboration du Programme Régional de Télémédecine (PRT). Cinq priorités sont à l’ordre
du jour : la permanence des soins en imagerie, la prise en charge de l’AVC, la santé des
personnes détenues, la prise en charge d’une maladie chronique et les soins en structure
médico-sociale ou en hospitalisation à domicile. Sur cette dernière, et plus précisément en
EHPAD, la circulaire envisage quatre types d’actes de télémédecine. La téléconsultation et la téléexpertise pourront permettre une concertation multidisciplinaire pour des décisions
diagnostiques et/ou thérapeutiques dans diverses spécialités ; la télésurveillance médicale ou
la téléassistance concernent la réalisation d’échocardiographie en cas de pathologie cardiaque ou vasculaire [47].
10
Le financement des actes de télémédecine est réalisé dans les conditions prévues aux articles L. 162-1-7 (dispositions générales relatives aux prestations et aux soins), L. 162-14-1 (dispositions relatives aux relations conventionnelles), L. 162-22-1 (dispositions relatives aux frais d’hospitalisation en SSR et psychiatrie), L. 162-22-6 (dispositions relatives aux frais d’hospitalisation en MCO), et L. 162-32-1 (dispositions relatives aux
La mise en place d’un tel dispositif en EHPAD permettrait d’étendre la couverture médicale
d’un territoire en complément de soins généralistes et spécialisés, d’améliorer les liens entre
acteurs de premiers recours et spécialistes, de diminuer les hospitalisations, de limiter les
déplacements pénibles aux personnes fragiles et enfin, de faciliter l’accès aux personnes âgées après un épisode d’hospitalisation (Annexe 6).
b. L’état de sante des résidents en EHPAD
Parmi les différents thèmes priorisés dans le Programme Régional de Télémédecine, le soin
en EHPAD a été choisi pour cette expérimentation. Une des pathologies récurrentes et
invalidantes rencontrées en EHPAD sont les plaies chroniques et notamment les escarres. En
effet, les patients institutionnalisés en EHPAD accumulent souvent les facteurs de risque
d’escarre, dont l’âge et la polypathologie, notamment sources de perte d’autonomie, de dénutrition et d’incontinence.
En 2012, l’âge moyen des résidents des EHPAD d’Aquitaine s’élevait à 86 ans, alors que la
moyenne d’âge des EHPAD françaises était de 85,8 ans [48]. L’évolution des moyennes d’âge des résidents aquitains avait tendance à augmenter sur les coupes PATHOS (85,3 ans en 2009
contre 86 ans en 2012). La proportion des résidents de 90 ans et plus a augmenté de
quasiment 5% en 4 ans aux dépens des résidents les plus jeunes (79 ans et moins). L’âge des
résidents avançant, les pathologies ont plus de risques d’apparaître, avec une large part de personnes très âgées poly-pathologiques. L’étude française « EHPA » (2003) évaluant les pathologies et la morbidité en établissement révélait que les résidents cumulaient en moyenne
7 pathologies diagnostiquées. Et le tiers d’entre eux présentait 8 pathologies ou plus. De
même, la consommation moyenne de médicaments s’élevait à 6,4 par jour et atteignait 7,4 pour les résidents atteints de 8 pathologies ou plus [49].
c. Problématique des escarres en EHPAD c.1. Problème fréquent
En 2012, 6,3 % de l’effectif des coupes PATHOS en Aquitaine présentait des plaies chroniques (escarres, ulcères et/ou plaies). Ce chiffre était en diminution par rapport à celui de
2010 où il était de 11,6% [48]. Dans la littérature, la prévalence des escarres en EHPAD varie
selon les études (tableau 2). En 2003, l’enquête EHPA l’évaluait à 6 %, alors que 14 % des
résidents présentaient un autre type de plaie chronique (6 % avait des ulcères de jambe) [49].
Dans leur étude de prévalence réalisée dans le pôle de gérontologie clinique du CHU de
Bordeaux sur deux années consécutives, Barateau et al. ont rapporté une prévalence en
EHPAD de 16% en 2008 et 15% en 2009. Les escarres des résidents étaient le plus souvent
constituées en EHPAD (pour 70 % en 2008 et 93,8 % en 2009), et moins souvent importées
(29,5 % en 2008 contre 6,2 % en 2009) [50]. Pour Grosschädl et al. la prévalence des escarres
dans les maisons de retraite autrichiennes est de 12,9 % (et abaissé à 7% pour les escarres de
grade II et plus) [51].
Tableau 2 : Etudes de prévalence des escarres en EHPAD dans la littérature française et internationale
Année Lieu Nombre de résidents ou
d’EHPAD Prévalence
2003 France [49] 4462 résidents 6%
2003 France [52] 8 EHPAD (558 résidents) 17,4%
2008 Allemagne [53] 37 EHPAD (3345
résidents) 7,3%
2008-2009 Bordeaux [50] 214 résidents 16% en 2008, 15% en
2009 (stade I à IV)
2009 Angleterre [54] 2874 EHPAD 10,9%
2011 Autriche [51] 17 EHPAD 12,9% (stade I à IV)
2011 Allemagne [55] 52 EHPAD (3610

![Figure 4 : Evolutions comparées des effectifs de médecins généralistes selon le département [6]](https://thumb-eu.123doks.com/thumbv2/123doknet/7324328.211026/17.893.115.762.544.934/figure-evolutions-comparées-effectifs-médecins-généralistes-département.webp)