Les enjeux autour de la participation citoyenne des
utilisateurs du Centre d’attention psychosociale à Rio
de Janeiro
Mémoire
Giselle de Jesus Silva
Maitrise en service social
Maitre en service social (M. Serv. Soc.)
Québec, Canada
RÉSUMÉ
Le présent mémoire met l’accent sur les enjeux autour de la participation citoyenne des utilisateurs de services de santé mentale dans les lieux de décision qui leur sont destinés. Pour y arriver, une méthodologie qualitative a été retenue. Pour ce faire, des observations périphériques d’assemblées générales dans deux Centres d’attention psychosociaux (CAPS) de la ville de Rio de Janeiro au Brésil ont été réalisées, ainsi que deux entrevues de groupe avec des utilisateurs des services. Les thèmes abordés par la recherche nous permettent de connaitre les principaux aspects de la participation citoyenne des utilisateurs et d’identifier les forces et les limites de cette participation. De plus, les résultats sur l’expérience brésilienne nous indiquent des pistes d’interventions et nous amènent à une réflexion sur nos pratiques en santé mentale.
ABSTRACT
This master’s thesis addresses the issues surrounding citizen participation by mental health services users located in democratic settings which were designed for them. To achieve this goal, a qualitative methodology was used. Two observation sessions were undertaken during the general assemblies of two Centre d’attention psychosocial (CAPS) in the city of Rio de Janeiro in Brazil, and two group interviews with the service users were also conducted. The topics addressed by this research allow us to better understand the principle aspects of citizen participation by service users and identify the strengths and limitations of these services. The results of this Brazilian experiment allowed us to reflect upon of mental health practices and discover new means of intervention.
TABLE DES MATIÈRES
RÉSUMÉ ... iii
ABSTRACT ... v
TABLE DES MATIÈRES ... vii
LISTE DES FIGURES ET TABLEAUX ... ix
LISTE DES ACRONYMES ET SIGLES ... xi
AVANT-PROPOS ... xiii
Introduction ... 1
Chapitre 1 : La problématique ... 3
Chapitre 2 : Les repères historiques ... 7
2.1. Aux fous les asiles ... 7
2.2. La psychiatrie démocratique italienne ... 9
Chapitre 3 : Le cadre contextuel descriptif du Brésil ... 13
3.1. La réforme psychiatrique et la politique de santé mentale ... 13
3.2. Les services de santé mentale en milieu communautaire ... 16
3.3. Le Centre d’attention psychosociale (CAPS) ... 19
Chapitre 4 : Le cadre conceptuel de l’étude ... 25
4.1. Le concept de participation citoyenne ... 25
4.2. La qualité de la participation ... 26
Chapitre 5 : La méthodologie de recherche ... 33
5.1. L’approche et le type de recherche ... 33
5.2. La population à l’étude ... 33
5.3. Les stratégies de collecte des données ... 34
5.3.1. L’observation directe ... 34
5.3.2. L’entrevue de groupe ... 35
5.3.3. Le plan de collecte de données ... 36
5.4. Le recrutement et l’échantillon final ... 37
5.5. L’analyse des données ... 39
5.6. Les principales limites de l’étude ... 40
5.7. Les considérations éthiques ... 41
Chapitre 6 : Les résultats ... 43
6.1. Les assemblées générales ... 43
6.1.1. Les principales caractéristiques des assemblées générales ... 44
6.1.1.1. Les participants ... 44
6.1.2. L’intensité et la qualité de la participation ... 52
6.1.2.2. Les figures de participation... 55
6.1.2.3. La réception de la parole des utilisateurs ... 58
6.2. Les perceptions générales des utilisateurs ...60
6.2.1. Le profil des répondants de l’entrevue de groupe ... 61
6.2.2. La participation citoyenne dans les CAPS ... 62
6.2.3. Les effets de la participation ... 65
6.2.3.1. Les effets d’ordre individuel ... 66
6.2.3.2. Les effets concernant l’amélioration du service ... 69
6.2.3.3. L’engagement politique et la participation à d’autres espaces de décision ... 70
6.3.1. Les éléments favorables ... 72
6.3.2. Les éléments défavorables ... 75
Chapitre 7 : La discussion ... 79
7.1. Les constats généraux concernant les principaux enjeux autour de la participation citoyenne des utilisateurs ...79
7.1.1. Les enjeux personnels... 79
7.1.2. Les enjeux structurels ... 81
7.1.3. Les enjeux politiques ... 84
7.2. La gestion du CAPS ...86
7.3. La posture des intervenants ...88
7.4. Les pistes de réflexion et les recommandations ...91
Conclusion ... 97
Bibliographie ... 99
Annexe A – Dépliant de la recherche ... 102
Annexe B – Grille d’observation ... 104
Annexe C – Questionnaire pour l’identification du profil ... 107
Annexe D – Grille pour l’entrevue de groupe ... 108
LISTE DES FIGURES ET TABLEAUX
Figure 1 - Réseau de soins en santé mentale au Brésil ... 19
Figure 2 - Distribution de CAPS dans la ville de Rio de Janeiro ... 22
Figure 3 - L’échelle de participation selon Arnstein (1969) ... 29
Tableau 1 - Opérationnalisation des concepts à l’étude ... 32
Tableau 2 - Plan de collecte de données selon les objectifs de la recherche ... 37
Tableau 3 - Participants des assemblées générales ... 44
Tableau 4 - Contenu de discussions des assemblées générales ... 48
Tableau 5 - Participation des utilisateurs selon les situations présentées ... 54
Tableau 6 - Qualité de la communication des utilisateurs ... 56
Tableau 7 - Profil des répondants à l’entrevue de groupe ... 62
LISTE DES ACRONYMES ET SIGLES
ALERJ Assemblée législative de l’État de Rio de Janeiro CAPS Centre d’attention psychosociale
CAPSad Centre d’attention psychosociale alcool et drogues CAPSi Centre d’attention psychosociale infantile
CEP Comité d’éthique de la recherche du Brésil
CÉRUL Comité d’éthique de la recherche de l’Université Laval CONEP Comité national d’éthique de la recherche du Brésil MTSM Mouvement des travailleurs de la santé mentale ONU Organisation des Nations unies
PACS Programme d’agents communautaires de santé PMF Programme de médecine familiale
SRT Service de résidence thérapeutique SUS Système unifié de santé
AVANT-PROPOS
Cette étude se justifie par mon intérêt personnel pour le domaine de la santé mentale, qui précède l’obtention de mon baccalauréat en service social à l’Universidade Federal Fluminense (UFF), au Brésil. En effet, j’ai eu l’occasion de travailler dans ce champ d’activité et d’acquérir une certaine expérience au Brésil. Cependant, c’est après avoir déménagé au Québec que j’ai décidé de retourner aux études afin d’approfondir mes connaissances et de participer aux débats contemporains en matière de santé mentale. Ainsi, la réalisation de ce mémoire représente pour moi la fin d’un parcours qui a exigé des changements et des efforts importants dans ma vie. En même temps, je suis heureuse que cela représente aussi de nouveaux défis ainsi que des possibilités professionnelles à poursuivre. C’est pourquoi je désire m’adresser aux personnes qui m’ont aidée à la réalisation de ce mémoire.
Je tiens à exprimer ma reconnaissance envers ma directrice de recherche, la professeure Myreille St-Onge, Ph. D, pour sa patience, sa disponibilité et surtout pour ses judicieux conseils et commentaires constructifs qui ont contribué à alimenter ma réflexion tout au long de mes études. Aussi, la participation de ma directrice en tant que chercheuse, et la mienne en tant que membre étudiante, à l’Alliance de recherche universités-communautés internationales « Santé mentale et citoyenneté » (ARUCI-SMC) m’a donné la chance de participer à des réflexions et d’échanger des connaissances pertinentes dans ce domaine d’étude. En outre, j’ai obtenu de l’ARUCI-SMC, une bourse d’excellence de 2e cycle, d’un montant de 5 000 $, dans le cadre du soutien à la formation qui m’a aidée à mener à terme cette recherche.
Aussi, je dois tout mon respect et ma gratitude, aux Centres d’attention psychosociale et aux personnes utilisatrices au Brésil qui m’ont reçue avec tendresse et ouverture et qui ont grandement collaboré à la réalisation de cette recherche. Je tiens également à remercier une personne qui m’est très chère, Colin Parent, pour son inconditionnel soutien et son encouragement dans les moments cruciaux.
Introduction
Lorsque l’on traite de folie, plusieurs chercheurs constatent que les asiles ont été construits pour les personnes atteintes de troubles mentaux en lien avec le développement du modèle capitaliste. Ce modèle a conduit à ce dont les personnes qui perturbaient la norme par leurs actions ou leurs réactions contradictoires à la société soient isolées et exclues. Alors, pendant longtemps, les patients psychiatriques étaient isolés dans les asiles; totalement dépourvus d’une vie sociale et de pouvoir de décision dans le choix de leur traitement ou de leur propre vie. C’est ainsi que beaucoup de ces personnes ont vécu un processus d’exacerbation et de détérioration de leur fonctionnement social.
Néanmoins, depuis l’émergence des mouvements de désinstitutionnalisation et de réformes de la psychiatrie, à partir des années 1970, on opte pour des modèles plus humains de soins et d’assistance qui défendent les droits et la vie. Dans cette optique, le défi d’une psychiatrie réellement thérapeutique et humaine est la lutte contre toutes les formes de réponses professionnelles et institutionnelles rigides et loin des besoins des personnes.
Dans le même ordre d’idées, l’une des raisons de la création des services communautaires en santé mentale repose sur le développement d’actions pour que les personnes ayant des troubles mentaux trouvent elles-mêmes des réponses appropriées à leurs besoins et à leurs attentes. Tenir compte des préférences, des attitudes et des expériences des utilisateurs1 de
services constitue une condition fondamentale de leur rétablissement, de la qualité des services qui leur sont destinés, et aussi du droit d’exercer leur pouvoir et de contribuer pleinement au développement de la société.
Alors, le principal objectif de la recherche de ce mémoire était de faire connaitre les divers aspects de la participation citoyenne des utilisateurs, identifiant les limites et les forces relatives à leurs capacités de participer et d’intervenir effectivement dans les lieux de décision démocratiques qui leur sont destinés au sein du service communautaire de santé
1 Le terme « utilisateur » sera privilégié tout au long de ce document. Ainsi, je fais référence aux personnes atteintes de troubles mentaux qui fréquentent les services de santé mentale, en accord avec la construction d'une nouvelle relation à laquelle je renvoie à la section 2.2 de ce document.
mentale qu’ils utilisent. La réflexion sur l’expérience brésilienne peut mettre à jour des problèmes nouveaux et contribuer à la pratique réflexive en santé mentale au Brésil, et aussi au Québec. Par conséquent, la question de recherche examinée dans ce mémoire se présente ainsi : quels sont les enjeux autour de la participation citoyenne des
utilisateurs du Centre d’attention psychosociale à Rio de Janeiro?
Je tiens à préciser que cette recherche a été réalisée sur le plan empirique auprès de deux Centres d’attention psychosociale (CAPS) au Brésil, plus précisément à Rio de Janeiro, étant donné que ce sont des dispositifs de services communautaires qui présentent des espaces plus démocratiques pour la participation des utilisateurs. En fait, ces établissements représentent un nouveau modèle de soins qui invite l’utilisateur à la responsabilité et à l’appropriation du pouvoir.
Le plan de ce document se décline en six parties : dans la première est présentée la problématique du projet de recherche. Ensuite, je cerne le contexte historique et les postulats sur lesquels la problématique s’appuie à partir d’une recension des écrits. La troisième partie comprend le cadre contextuel descriptif du Brésil, alors que la quatrième présente le cadre conceptuel qui guide l’étude. La cinquième présente la méthodologie qui a été utilisée pour la réalisation de la recherche. La sixième partie est consacrée à la présentation des résultats. Finalement, la septième partie présente la discussion de la recherche suivie d’une brève conclusion qui complète le document.
Chapitre 1 : La problématique
Les troubles mentaux touchent plusieurs personnes, indépendamment du sexe, de l’origine ethnique, des croyances ou de la situation économique. Selon l’Organisation mondiale de la santé (OMS), 400 millions de personnes dans le monde sont atteintes de troubles mentaux, neurologiques ou de problèmes psychosociaux, associés notamment à l’alcoolisme ou à la toxicomanie.
Au Québec, une personne sur six souffre d’une forme ou d’une autre de trouble mental. La prévalence annuelle moyenne des troubles mentaux diagnostiqués pour la population québécoise était de 12 % entre 1999 et 2010 (Ministère de la Santé et des Services sociaux, 2005; 2014). Au Brésil, environ 23 millions de personnes, soit 12,5% de la population, ont besoin de quelque type de soin en santé mentale. De plus, au moins 3 % des Brésiliens souffrent de troubles mentaux graves et persistants (Lourenço, 2010; Machado, 2005). Il faut donc donner à cette problématique l’attention qu’elle mérite.
Les données de l’OMS indiquent que 62 % des pays ont des politiques dans le champ de la santé mentale. La plupart de ces politiques proposent aujourd’hui des soins en santé mentale axés sur le rétablissement de la personne et visant sa qualité de vie, en parallèle avec un réseau de services en milieu communautaire offrant des espaces de sociabilité diversifiés et adaptés qui substituent effectivement le modèle traditionnel (avec les asiles et l’hospitalisation psychiatrique prolongée). Ainsi, ces services en milieu communautaires permettent une meilleure qualité de vie et l’intégration sociale des personnes atteintes de maladies mentales.
Au Brésil, c’est le mouvement de la réforme psychiatrique qui a engendré une série de transformations dans le domaine de la santé mentale. Jusqu’en 2011, la réforme a conduit à l’implantation de 1 742 Centres d’attention psychosociale (CAPS) (Saúde Mental em Dados 10, 2012) et à la réduction du nombre de lits dans les hôpitaux psychiatriques, qui est passé de 120 000 en 1989, à 32 284 en 2011 (Lavarotti, 2009; Saúde Mental em Dados 10, 2012).
En fait, la politique de santé mentale au Brésil présente un projet de réforme psychiatrique ambitieux et révolutionnaire. Au-delà du processus de désinstitutionnalisation, cette réforme se caractérise par un ensemble d’initiatives théoriques, politiques, culturelles, administratives et juridiques dans le domaine de la santé mentale, qui visent à changer la relation entre la société et les personnes atteintes d’un trouble mental, ainsi que les pratiques établies depuis des siècles dans les asiles (Amarante, 1994; Escola Politécnica de Saúde Joaquim Venâncio, 2003).
Pour tout dire, le Brésil est une référence en matière de politiques concernant la réforme de la psychiatrie. Cependant, les effets de la réforme ne peuvent pas être appréhendés seulement d’un point de vue instrumental, d’implantation et de réorganisation des services. Il faut rappeler que l’idée derrière la réforme et la raison d’être des services en milieu communautaire est la volonté d’offrir une autre forme d’intervention et de gestion, fondée sur la perspective d’inclusion sociale, de participation et de citoyenneté (Mercier et White, 1995).
À ce sujet, l’OMS a mis en évidence l’urgent besoin, pour les pays, de mettre en place un réseau de services communautaires en santé mentale. Elle a aussi invité des personnes vivant avec des troubles mentaux à assister au Forum mondial pour la santé mentale communautaire qui a eu lieu à Genève, en mai 2007, soulignant ainsi l’importance de donner la parole à ce groupe marginalisé, pour qu’il puisse faire valoir ses droits et assurer sa participation à la société (OMS, 2007).
Le Commissaire à la santé et au bien-être du Québec (2011) souligne que les raisons motivant la participation des citoyens aux décisions concernant les orientations du système de santé et des services sociaux et de sa gestion sont multiples : « pour accroitre la légitimité des décisions qui sont prises; pour accroitre la confiance des citoyens envers les institutions publiques; pour mieux répondre aux besoins des personnes; pour prendre en compte les valeurs de la société; pour faire une reddition de comptes auprès des citoyens et pour leur donner l’occasion d’exprimer leur opinion vis-à-vis de l’orientation du système »
(p. 22). De plus, la participation au sein d’organismes peut déclencher ou renforcer la participation sociale dans les espaces de décision à l’extérieur de ces organismes, comme dans les comités de défense des droits, les comités de santé ou les mouvements sociaux.
De façon générale, on constate un manque relatif d’études portant sur les expériences relatives aux espaces de parole des utilisateurs qui interviennent dans les décisions institutionnelles, notamment par rapport à la définition des priorités, à la prise de décisions, à la mise en place des actions et à l’évaluation des services qu’ils utilisent. Alors, c’est sur ce point que cette recherche est basée. L’expérience brésilienne pourra servir à éclairer ces enjeux.
Chapitre 2 : Les repères historiques
Connaitre davantage l’histoire de la construction sociale de la folie et de ses transformations est incontournable pour la compréhension de la modification de la position et du rôle des utilisateurs des services de santé mentale aujourd’hui. Les informations qui suivent sont organisées essentiellement autour d’une brève histoire des asiles et des principaux concepts du mouvement de la réforme démocratique italienne, qui a influencé la réforme psychiatrique au Brésil jusqu’à aujourd’hui.
2.1. Aux fous les asiles
Quand on fait un survol des écrits scientifiques existants, on observe que le concept de folie a été défini de différents points de vue, et parfois de façon totalement antagoniste, dans l’histoire. Par exemple, pendant la Grèce Antique, la folie est considérée comme une manifestation divine et l’on croit que les connaissances des « fous » sont des messages des Dieux, donc, les fous étaient valorisés et respectés. Ce concept est passé par plusieurs changements, mais il est reconnu qu’au XVIIe siècle, pendant le mercantilisme2, on accole à la folie certains aspects moraux et dénigrants qui vont interférer pendant longtemps avec le regard et le traitement que la société dirige vers les personnes atteintes de troubles mentaux. Les fous étaient considérés comme inaptes à travailler, à participer à leur rétablissement et à identifier leurs propres besoins. Ces personnes représentaient un mauvais exemple pour la société des travailleurs, parce qu’elles ne s’intégraient pas directement dans le modèle économique. Suivant cette logique, toute personne qui perturbait la norme par ses actions ou ses réactions contradictoires à la société était isolée et exclue (Amarante, 1994; Escola Politécnica de Saúde Joaquim Venâncio, 2003; Mallette, 2003; Oliveira Alves et al., 2009). C’est ainsi que s’officialise l’institutionnalisation de ces personnes dans les hôpitaux et asiles psychiatriques. Comme le souligne bien Foucault
2 Du XVIIe siècle au XIXe siècle, le mercantilisme est une théorie économique qui considère qu'il y a un montant fixe de richesses dans le monde et que la prospérité d'une nation dépend de son succès à accumuler des richesses par le surplus de ses exportations par rapport à ses importations, réalisant ainsi des bénéfices à partir de ses exportations (Source : Encyclopédie canadienne).
(2001), c’était la manière adoptée par la société pour traiter les déviants, les pauvres et les malades mentaux.
Quelques contributions amenées par Goffman (1961) révèlent une partie de la dynamique des asiles. Un type d’institution totale3 était créée, où il y a toute une structure d’organisation qui vise à contrôler, aliéner et séparer l’individu de la vie sociale. L’isolement, qui ne permet pas l’individualité et l’autonomie, punit les « fous » dans leur aspect physique (par le biais de la maltraitance et de la punition physique, de la surdose de médicaments, des électrochocs, de la lobotomie, etc.) et symbolique (par le biais de la violation des droits de l’être humain, des stigmates, des préjugés, etc.).
Dans le même ordre d’idées, Foucault (2001) affirme que l’hôpital est un type de structure semi-juridique, une entité administrative aux pouvoirs déjà constitués, qui juge et décide de la vie des personnes hospitalisées. Celles-ci sont nommées « patients », tandis qu’elles sont des sujets totalement « passifs » dans leur processus de décision et de choix de leur propre vie. Ainsi, l’hôpital exerce un pouvoir autoritaire qui réprime les droits et les choix propres des individus. L’ensemble de ces processus favorise la dépendance des personnes qui y sont institutionnalisées, ce qui est en lien avec l’émergence de stigmates et de préjugés à leur égard.
En effet, depuis le début de l’institutionnalisation des personnes atteintes de troubles mentaux, divers types de traitements ont été expérimentés en vue de « soigner » la folie. Cependant, après la Seconde Guerre mondiale, de nombreuses personnes ayant la capacité de travailler étaient totalement inactives dans les hospices, et ce, à une époque où il y avait un grand besoin de main-d’œuvre pour reconstruire les pays détruits par la guerre. Cette situation politique et économique après la guerre, couplée à d’autres situations historiques vécues dans les pays, a aidé à promouvoir de nouveaux modèles de soins en santé mentale. À partir de cette époque, la recherche de la guérison de la maladie mentale a été un peu mise de côté. On commence alors à réfléchir à des traitements en dehors des asiles, à des
tentatives d’humaniser les soins par l’adaptation sociale, ainsi que de viser la promotion de la santé mentale. De toutes les nouvelles pratiques4 qui ont émergé à partir de cette époque, le modèle de la réforme psychiatrique démocratique italienne a été le modèle ayant eu la plus forte influence au Brésil (Escola Politécnica de Saúde Joaquim Venâncio, 2003).
2.2. La psychiatrie démocratique italienne
C’est en Italie, dans les années 1960, qu’émerge un mouvement qui promeut la plus grande rupture épistémologique et méthodologique entre le savoir et la pratique psychiatrique que l’Europe ait connue jusque-là (Escola Politécnica de Saúde Joaquim Venâncio, 2003; Ruel, 2000; Vasconcelos, 2002). La réforme psychiatrique italienne, nommée aussi la psychiatrie démocratique italienne, est un mouvement qui a commencé en 1961, à partir des expériences du psychiatre Franco Basaglia. En 1961, il devient directeur de l’hôpital de Gorizia, où il y amorce une série de transformations théoriques et pratiques (Ruel, 2000).
Le modèle de Basaglia ne nie pas l’existence de la maladie mentale, mais suggère une manière plus inclusive d’aborder le sujet, de sorte que l’accent n’est plus placé sur la guérison, mais sur le rétablissement de la personne en favorisant sa réinsertion sociale. La qualité de vie de la personne est l’élément central. Pour ce faire, le traitement devrait avoir lieu dans la communauté, ce qui fait que l’hôpital psychiatrique perdra sa raison d’être, car il est un instrument de répression, de ségrégation et un lieu de souffrance. Basaglia ne propose pas la simple fermeture des hôpitaux psychiatriques, mais bien leur remplacement progressif par des services de santé mentale dans la communauté. Dans les prochains paragraphes, les principaux postulats de la réforme psychiatrique italienne sont décrits.
En premier lieu, l’initiative de Basaglia propose une nouvelle manière de percevoir le phénomène de la folie. Celle-ci apparait comme regard complexe, comme quelque chose d’inhérent à la condition humaine et qui va au-delà du domaine de la psychiatrie comme spécialité médicale : c’est le rapport à soi, à la famille, à la communauté et aux autres
acteurs sociaux qui sont interpellés (Oliveira Alves et al., 2009). Ainsi, les déterminants de la santé mentale et des troubles mentaux sont composés de facteurs individuels (la santé physique, les émotions, les comportements, les relations avec les autres, etc.), ainsi que de facteurs sociaux environnementaux, culturels, économiques et politiques, dont le soutien offert en communauté, qui exercent une influence sur la personne.
En deuxième lieu, Basaglia soutient que l’établissement psychiatrique doit être rejeté comme source de savoir et de pouvoir absolus. De ce point de vue, les asiles et les hôpitaux, avec leur culture d’exclusion, doivent être remplacés par des interventions qui vont permettre la réinsertion sociale des personnes dans le plein exercice de leur citoyenneté. C’est ainsi qu’il faut développer un réseau de services dans la communauté capable de répondre aux demandes des personnes et de leurs familles (Antunes et Queiroz, 2007).
En troisième lieu, le concept de folie a été révisé en matière de valeurs et de jugements. Basaglia part essentiellement de la prémisse qu’un nouvel imaginaire social des gens par rapport à la folie devrait être créé. En d’autres termes, il faut cesser de penser que les personnes atteintes de troubles mentaux sont dangereuses, paresseuses et incapables de réfléchir et de faire des choix pour leur propre vie (Koda et Fernandes, 2007; Oliveira Alves et al., 2009). Par exemple, aujourd’hui, le « patient » est devenu un « utilisateur » de services en santé mentale. On rejette les statuts de malade mental, de patient et de bénéficiaire au sens de personnes passives relativement à leur santé. Grâce au changement de rôle qui s’opère, de « patient passif » à « utilisateur actif », on vise la construction d’une nouvelle relation où la personne qui a un trouble mental est considérée comme étant capable de participer à son rétablissement et à la vie en société.
L’objectif, dès lors, est de placer la personne au centre de l’attention, comme une personne à part entière, et non de s’intéresser d’abord à sa maladie ou à son diagnostic. De plus, il s’agit de redonner le pouvoir à la personne, au lieu de chercher à le contrôler. Ainsi, l’utilisateur des services de santé mentale est un sujet qui a le droit d’être informé, respecté
et qui joue un important rôle dans le système de santé (Clément et Bolduc, 2009; Vanthuyne, 2006).
Les principaux postulats de la réforme italienne vont influencer le Brésil et divers autres pays. Selon le contexte historique et la perception qu’on a de l’asile, ces axes peuvent avoir un accent plus fort ou moins fort dans chaque pays. Par ailleurs, c’est sur le lien entre le deuxième et le troisième postulat de Basaglia que cette recherche est basée, puisque je m’intéresse à la participation citoyenne des utilisateurs de services communautaires de santé mentale.
Chapitre 3 : Le cadre contextuel descriptif du Brésil
Ce chapitre se présente dans une perspective de mise en contexte du lieu où s’est développée la recherche. Alors, par rapport à la description historique et politique du processus de la réforme de la psychiatrie, le processus de la construction de la politique de santé mentale au Brésil est décrite ci-dessous jusqu’à l’implantation des services et le fonctionnement des CAPS.
3.1. La réforme psychiatrique et la politique de santé mentale
À partir des années 1970, les asiles psychiatriques sont fortement remis en question au Brésil. Parmi les raisons de cette remise en question, on remarque des allégations de négligence et d’abus dans les établissements psychiatriques, le grand nombre d’hospitalisations, ainsi que la crise du modèle d’assistance privée de santé. Alors, la lutte pour une réforme dans le domaine de la santé mentale a gagné en force en raison du contexte historique au Brésil, qui passe au même moment par un processus de (re) démocratisation5 et l’urgente nécessité d’humanisation des services.
En fait, la réforme psychiatrique au Brésil est une réalisation du mouvement des travailleurs de la santé mentale (MTSM). Ce mouvement a vu le jour, à partir des années 1980, grâce à des professionnels de la santé, des personnes atteintes d’un trouble mental et de leurs proches. Ce groupe de personnes a fait des demandes pour de meilleures conditions de travail et pour des mesures de désinstitutionnalisation. La prise de parole des utilisateurs et des familles ne visait pas seulement des interprétations thérapeutiques, mais surtout une transformation radicale du modèle d’assistance. Ainsi, le mouvement et les associations gagnent de la force et diffusent le thème de leur revendication : « Pour une société sans asiles » (Amarante, 1994; Oliveira Alves et al., 2009; Vasconcelos, 2002).
5 La démocratisation a été le processus de restauration de la démocratie et de la primauté du droit mis en place après que le pays soit passé par une période d'autoritarisme et de dictature. Dans l'histoire du Brésil, deux processus qui se produisent à différents moments ont reçu cette désignation. Le premier culmine en 1945 avec le départ du président Getúlio Vargas, mettant fin à une dictature qui a été amorcée avec le coup d'État de 1937. Le deuxième s’amorce après la dictature ayant commencé avec le coup d’État de 1964. Le processus de (re)démocratisation annoncé dans le texte a commencé en 1979, avec le gouvernement du général João Figueiredo Baptista.
Le MTSM est un mouvement influencé par la psychiatrie démocratique italienne, mais aussi par le mouvement sanitaire au Brésil. Ce mouvement remet en cause le modèle de soins et est orienté vers les conditions sociales, politiques, économiques et de vie de la population. Il pense la santé d’une façon plus large et il souligne l’importance de réfléchir aux problèmes locaux pour que le système puisse répondre aux « vrais » besoins. La principale réalisation du mouvement de la reforme sanitaire a été l’élaboration d’un projet qui a préconisé la création du Système unifié de santé (SUS).
La lutte pour la mise en œuvre du SUS n’est pas déconnectée de la réforme de la psychiatrie, parce que la lutte pour l’amélioration des soins en santé mentale est l’un des objectifs du SUS. C’est ainsi que la Constitution fédérale brésilienne de 1988 a défini, dans son article 196, que la santé est un droit de tous et que c’est un devoir de l’État. Pour atteindre cet objectif, le Système unique de santé (SUS) a été créé. Il centralise les politiques gouvernementales par secteur et unifie le système de santé au Brésil, tandis que la gestion de la prestation des services est régionalisée, favorisant le secteur public. Ainsi, la population brésilienne a gagné le droit aux soins de santé gratuits, financés par des fonds provenant de l’Union, des États, du District fédéral et des municipalités.
Les principes du SUS sont : l’accès universel et gratuit aux activités et aux services de santé publique; l’intégralité des actions dans un ensemble intégré et continu sur tous les plans du système; l’équité de la prestation de services, sans préjugés ou privilèges; la décentralisation politique et administrative, avec un système de gestion unique dans chaque sphère de gouvernement (municipal, régional et fédéral). De plus, le SUS demande le contrôle social6 des actions, effectuées par les Conseils nationaux de santé et de représentants des utilisateurs, des travailleurs, des fournisseurs de services, les organisations de la société civile et les institutions éducatives. Ainsi, les Conseils et les Conférences de santé jouent un rôle clé dans le processus de participation citoyenne. Le
principe du contrôle social du SUS est remarquable, car il renforce le rôle et l’autonomie des utilisateurs dans le processus de gestion des services publics de santé.
Le rôle des conseils municipaux, régionaux et nationaux de santé, ainsi que de la Conférence de la santé mentale, est d’assurer la participation des travailleurs, des utilisateurs des services de santé mentale et de leurs familles dans le processus de gestion du SUS, favorisant ainsi le rôle des utilisateurs dans la construction d’un réseau de soins de santé mentale. En fait, ce sont les conférences nationales sur la santé mentale, et en particulier la IIIe Conférence nationale sur la santé mentale, qui s’est tenue en 2001, qui consolident la réforme psychiatrique comme politique officielle du SUS. À ce moment, on propose la formation d’un réseau articulé et des soins communautaires pour les personnes atteintes de troubles mentaux.
D’abord, une des principales réalisations de la réforme psychiatrique a été l’approbation de la loi 10.216, le 6 avril 2001 (du Projet de Loi Paulo Delgado). Le Brésil a franchi un grand pas vers la transformation, parce qu’au-delà de prévoir la protection et le respect des droits des personnes atteintes de troubles mentaux, cette loi oriente le nouveau modèle de soins de santé mentale. C’est ainsi que la loi 10.216 proscrit la construction de nouveaux hôpitaux psychiatriques et elle indique que les traitements doivent être effectués de préférence dans les services en milieu communautaire (Antunes et Queiroz, 2007). Ensuite, la Politique nationale de santé mentale au Brésil recommande que l’hospitalisation, quand elle devient nécessaire, se produise dans les hôpitaux généraux.
À ce sujet, la réforme de la psychiatrie s’est récemment consolidée en tant que politique dans le pays : « La période actuelle se caractérise ainsi par deux mouvements simultanés : la construction d’un réseau de soins qui vise à remplacer le modèle centré sur l’hospitalisation [et] la fiscalisation et la réduction progressive des lits psychiatriques existants […] » (Conferência Regional de Reforma dos Serviços de Saúde Mental : 15 anos
Par ailleurs, Passos (2004) soutient que le processus de la réforme psychiatrique brésilienne est encore en pleine effervescence, soumis à des divisions internes et à des tensions. En gros, il distingue trois tendances conflictuelles :
a) Un courant plus politique et radical, identifié aux Forums de santé mentale. La plupart des utilisateurs des services de santé mentale font partie de ce courant. Ils défendent la fermeture des hôpitaux psychiatriques, refusent le modèle de traitement centré sur l’hospitalisation et soutiennent le modèle de traitement communautaire.
b) Un courant plus professionnel, focalisé sur la rénovation des pratiques et des connaissances biomédicales. Ces gens militent pour le maintien contrôlé de structures psychiatriques classiques et émettent des réserves sur le courant précédent, privilégiant une approche essentiellement politique de la réforme.
c) Un courant plus conservateur, lié à des intérêts économiques affectés par la réforme. Ce groupe défend les besoins et l’existence des hôpitaux psychiatriques et les hospitalisations des personnes atteintes de troubles mentaux. Aussi, les tenants de ce courant considèrent essentiel le rôle médical et psychiatrique dans les procédures de traitement, de réadaptation et de resocialisation des personnes.
3.2. Les services de santé mentale en milieu communautaire
Les services en milieu communautaire émergent à partir de la réforme psychiatrique pour renforcer le processus de désinstitutionnalisation. On parle de services en milieu communautaire parce qu’ils visent à éviter les hospitalisations en psychiatrie et permettent aux personnes atteintes de troubles mentaux de vivre dans la communauté. De plus, ils mettent en relief une nette amélioration du fonctionnement social des personnes.
Même si la structure et l’organisation peuvent être différentes, l’idée centrale des services communautaires en santé mentale au Brésil n’est pas différente des services communautaires de santé mentale au Québec : « Le suivi et le soutien dans la communauté ont comme principale fonction d’aider la personne dans l’acquisition d’un niveau de fonctionnement autonome optimal en société. Ces services jouent un rôle déterminant dans le processus de rétablissement et d’intégration tout en participant à une utilisation judicieuse de services. L’intensité et la durée des services offerts dans la communauté varient selon les besoins et la situation des personnes » (Ministère de la Santé et des Services sociaux, 2014, p.17).
Concrètement, les services communautaires en santé mentale au Brésil comprennent entre autres des services tels que les CAPS, les hôpitaux de jour, les résidences thérapeutiques et les Centres communautaires et culturels (milieu de vie) :
- Les CAPS7 : Ils offrent des consultations et des soins quotidiens pour les personnes
atteintes de troubles mentaux graves. Exemples de services dans la ville de Rio de Janeiro : CAPS II Linda Batista, CAPS III Maria do Socorro Santos, CAPSi II Maria Clara Machado, CAPSad II Raul Seixas et CAPSad III Miriam Makeba.
- Les services de résidences thérapeutiques (SRT) : Il s’agit de maisons situées dans les zones urbaines et destinées aux personnes atteintes de troubles mentaux graves qui ont une longue histoire d’hospitalisation psychiatrique et qui vivent dans une situation de vulnérabilité sociale. Un SRT peut accueillir jusqu’à huit personnes. Chaque SRT doit être affilié à un CAPS. En général, un professionnel est désigné pour soutenir les résidents dans les tâches, les dilemmes et les conflits de la vie quotidienne et dans la communauté. L’autonomie de la personne est visée
- Les centres communautaires et culturels : Ces centres n’ont pas un but thérapeutique. Ils offrent des espaces de sociabilité et de production culturelle dans la ville. Un exemple d’un tel centre à Rio de Janeiro est le Musée des Images de
l’Inconscient (Museu de Imagens do Inconsciente). Ce musée rassemble des œuvres d’art produites par des personnes atteintes de troubles mentaux.
En outre, pour concrétiser le processus de désinstitutionnalisation et les objectifs de la réforme psychiatrique, il est incontournable de construire un réseau communautaire de soins. Ce réseau doit être plus ample que l’ensemble des services de santé mentale dans la municipalité. Alors, le réseau idéal se construit dans la mesure où il y a une articulation permanente avec d’autres institutions, des associations, des coopératives et des espaces variés dans les villes; non seulement des dispositifs de soins de santé, mais toute autre ressource qui peut promouvoir l’autonomie et la citoyenneté des personnes atteintes de troubles mentaux. Cela exige un travail constant en partenariat, des actions qui mobilisent l’ensemble des personnes engagées dans ces services, pour la mise en place de stratégies globales qui offrent des services adéquats aux besoins individuels de la personne.
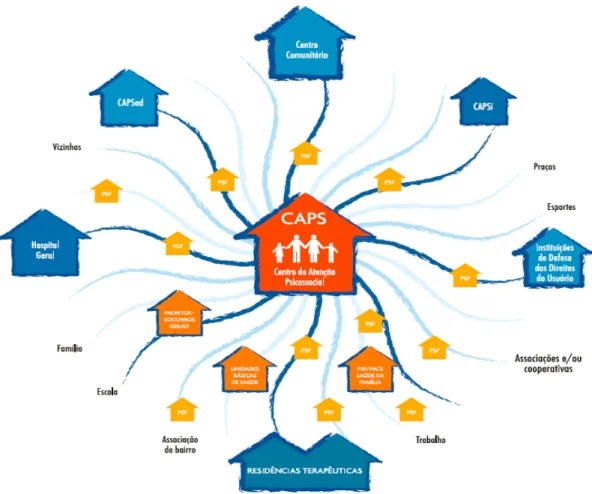
Enfin, de façon plus large, le réseau de soins en santé mentale proposé au Brésil comprend l’hôpital général, le CAPSad, le centre communautaire, le CAPSi, les institutions et les organismes de défense de droits, le programme de médecine familiale (PMF), le programme d’agents communautaires de santé (PACS), les résidences thérapeutiques et les centres d’attention de première ligne de santé. Par ailleurs, le réseau de ressources peut aussi compter sur l’association du quartier, l’école, la famille, les voisins, les parcs, les programmes de sports, les associations diverses, les coopératives et l’environnement de travail. La figure ci-dessous démontre ce réseau de soins en santé mentale au Brésil.
Figure 1 - Réseau de soins en santé mentale au Brésil
Source : Ministério da Saúde (2005, novembre)
3.3. Le Centre d’attention psychosociale (CAPS)
Au Brésil, la réforme psychiatrique a conduit à l’implantation des Centres d’attention psychosociale. Le premier modèle des CAPS a été fondé en 1989 dans la région de São Paulo pour répondre aux besoins des personnes qui, jusque-là, étaient restées pendant de nombreuses années dans les asiles (Machado, 2005; Silva, 2000).
Les CAPS sont des services publics du gouvernement, gratuits et territoriaux. Il est un lieu de référence et de traitement pour des personnes souffrant de troubles mentaux dont la gravité ou la persistance justifie un séjour prolongé dans un dispositif de soins intensifs.
L’objectif final, c’est que l’utilisateur ait de moins en moins besoin du service, sachant qu’il est toujours là, telle une référence qu’on utilise quand on en ressent le besoin. Surtout, les CAPS doivent être substitutifs et non pas complémentaires à l’hôpital psychiatrique (Amarante, 1994).
Tous ces centres ont un modèle organisationnel commun qui oriente leur fonctionnement, mais chacun possède ses propres caractéristiques qui résultent de l’histoire de sa création et du contexte dans lequel il est inséré. La majorité de ces centres sont ouverts du lundi au vendredi, pendant la journée. Cependant, pendant les heures de fonctionnement, la capacité et le nombre de professionnels disponibles vont dépendre du type de CAPS (CAPS I, CAPS II, CAPS II).
- CAPS I : Il est destiné à un territoire ayant une population d’entre 20 000 et 70 000 habitants. Il offre des services pendant la journée. Les ressources professionnelles minimales doivent être composées de cinq professionnels de formation universitaire et de quatre professionnels de formation intermédiaire, pour la prise en charge de 20 utilisateurs par quart de travail, avec un plafond de 30 utilisateurs/jour recevant des soins intensifs.
- CAPS II : Il est destiné à un territoire ayant une population d’entre 70 000 et 200 000 habitants. Il offre des services pendant la journée. La ressource professionnelle minimale doit être composée de six professionnels ayant une formation universitaire et de six professionnels de formation intermédiaire, pour la prise en charge de 30 utilisateurs par quart de travail, avec un plafond de 45 utilisateurs/jour, sous soins intensifs.
- CAPS III : Il est destiné à un territoire dont la population est au-dessus de 200 000 habitants. Il est un service continu pendant 24 heures par jour, y compris les jours fériés et les weekends, avec un service d’accueil, d’observation et de repos nocturne. Quand elle est nécessaire, l’hospitalisation est offerte. Or, on limite l’hospitalisation d’une même personne à sept jours consécutifs ou à dix jours
parsemés, pendant la nuit, dans un délai de 30 jours. La ressource professionnelle minimale doit être composée de huit professionnels de formation universitaire et de huit professionnels de formation intermédiaire, pour la prise en charge de 40 utilisateurs par quart de travail, avec un plafond de 60 utilisateurs/jour, sous soins intensifs. Pour la période de la nuit, les weekends et les jours fériés l’équipe de travail est composé, au minimum, d’un professionnel de niveau supérieur et d’autres de formation intermédiaire. Ce type de CAPS est la forme la plus complexe de CAPS pour la prestation de soins. Toutefois, il joue un rôle de régulateur principal de la porte d’entrée du réseau de soins de santé sur leur territoire. Il est aussi le principal dispositif de remplacement de l’admission à l’hôpital psychiatrique.
Depuis 2011, 1 742 CAPS ont été créés dans tout le Brésil : 149 sont des Centres d’attention psychosociale pour les enfants et la jeunesse (CAPSi); 277 sont des Centres d’attention psychosociale/alcool et drogues (CAPSad), spécialisés dans les soins aux personnes qui font usage abusif de l’alcool ou d’autres drogues; et 1 316 CAPS sont pour les adultes atteints de troubles mentaux, ceux qui font l’objet de ce mémoire (Saúde Mental em Dados 10, 2012).
La ville de Rio de Janeiro est la capitale de l’État de Rio de Janeiro, située dans le sud-est du Brésil, avec ses 6,1 millions d’habitants intra-muros et 11,35 millions dans l’aire urbaine. Pour les soins en santé, le gouvernement municipal a divisé la ville en dix secteurs (représentés à la figure 2). Chaque secteur est composé d’un ensemble de quartiers. Il existe un total de 27 CAPS distribués dans les dix secteurs de la ville : 8 CAPSi, 5 CAPSad, 3 CAPS III et 11 CAPS II.
Figure 2 - Distribution de CAPS dans la ville de Rio de Janeiro
Source : SMSDC/SUBPAV/SAP/Coordenação de saúde mental RJ
Il convient de préciser que l’hospitalisation en psychiatrie s’est concentrée historiquement dans les centres urbains où le développement économique était plus soutenu. La région du Sud-Est, comme grand centre de développement du pays, accueille environ 60 % des lits psychiatriques au Brésil. Ainsi, la ville de Rio de Janeiro a encore la plus grande population psychiatrique institutionnalisée, proportionnellement aux autres municipalités du Brésil (Secretaria municipal de saúde e defesa civil, 2012).
Pour ce qui est du personnel, on cherche à prendre soin de la personne atteinte d’un trouble mental dans le cadre d’une équipe interdisciplinaire en santé mentale capable d’offrir un suivi complet à la personne. Elle est composée de psychiatres, d’infirmiers, de travailleurs sociaux, d’ergothérapeutes, de psychologues, d’artisans, d’auxiliaires administratifs, etc. La philosophie de travail consiste à déconstruire la hiérarchie entre les professionnels et entre les professionnels et les utilisateurs. Dans le même ordre d’idées, chaque membre de
l’équipe reconnait et respecte le savoir de l’autre, favorisant ainsi le travail interdisciplinaire.
Le CAPS peut offrir différents types d’activités qui vont au-delà de la prise de médicaments et de la consultation. Certaines de ces activités se font au sein de groupes, d’autres sont individuelles, pour ou avec la famille, et d’autres sont réalisées dans la communauté. Comme exemples d’activités, nous avons le suivi de vie, les visites à domicile, les ateliers expressifs, les ateliers qui génèrent des revenus autofinancés, l’assistance à la famille, les rencontres de groupes avec les familles, des activités communautaires, culturelles et des loisirs et les assemblées générales.
Les assemblées générales sont d’importants instruments pour le fonctionnement efficace du CAPS comme lieu de participation. Il s’agit d’une activité, de préférence hebdomadaire, qui inclut les professionnels et les utilisateurs du service, les familles, la proche et toute autre personne intéressée à participer. Ensemble, ces personnes discutent et évaluent des sujets variés concernant le service et la politique de santé mentale. La participation d’utilisateurs à ces assemblées est souvent un bon indicateur de la façon dont ils sont intégrés aux CAPS, sans compter que des associations d’utilisateurs ou de membres de familles émergent parfois de ces réunions (Silva, 2000). Les assemblées générales sont l’objet d’étude de cette recherche, car elles représentent un important espace décisionnel et de participation citoyenne des utilisateurs des CAPS.
Chapitre 4 : Le cadre conceptuel de l’étude
Cette partie du travail présente un cadre conceptuel grâce auquel il a été possible d’analyser les concepts qui sont liés à l’étude. Par conséquent, les concepts décrits ci-dessous ont été utilisés comme guide pour l’élaboration des instruments de collecte des données, et aussi comme base pour l’interprétation des résultats de la recherche.
4.1. Le concept de participation citoyenne
Le concept de participation peut conduire à des interprétations nombreuses. À première vue, dès qu’on parle de participation, une série de concepts et de formes viennent à l’esprit. En général, il ressort de cela que la participation est le simple fait « d’être présent » à une activité ou à un événement social. Cependant, la participation peut se définir comme un acte volontaire visant à influencer quelque chose ou à prendre des décisions. C’est ainsi « qu’être présent » devient « prendre part » à une activité sociale en toute conscience.
D’après Ammann (1981), la participation est un concept et une action historique, car elle est construite en accord avec les changements de la société. Également, la participation est un processus de lutte des individus qui se sentent partie prenante d’une réalité qui est liée à leur identité.
Le concept de participation est toujours en lien avec la conception de démocratie et de citoyenneté. Nous pouvons définir la démocratie comme la présence réelle des conditions sociales et institutionnelles qui permettent à tous les citoyens de participer activement au contrôle de la vie sociale. En outre, un citoyen est une personne qui a des droits et des obligations et qui participe à la société dans laquelle il vit. Ainsi, la participation citoyenne se manifeste dans la relation des individus avec la collectivité à travers différents milieux de vie tels : le travail, l’école, la communauté, etc. (Clément, 2008).
La citoyenneté exige une participation active au monde dans lequel on vit (Clément, 2008). La participation à des activités sociales est un élément important du mieux-être des personnes parce qu’elle favorise l’interaction sociale et offre aussi un certain nombre d’avantages concrets, comme l’information, l’accès à des biens et à des services et dans les espaces plus démocratiques, le pouvoir d’influencer les décisions (Commissaire à la santé et au bien-être, 2011).
Dans le domaine de la santé mentale, depuis plusieurs années, la vie démocratique et la participation citoyenne des utilisateurs ont été laissées de côté, sous prétexte qu’« ils ne sont pas capables », que « c’est trop compliqué », qu’« ils ne veulent pas participer », qu’« il y a d’autres priorités », etc. Toutefois, le droit de parole et la défense de ses droits semblent être quelque chose d’incontournable quand cela se réfère à la conduite de sa propre vie. De plus, « ce type d’initiative repose sur l’idée que l’intégration du savoir des utilisateurs favorise une gestion plus efficace des services tout en contribuant à la reconstruction des liens sociaux » (Clément, 2008, p. 8).
4.2. La qualité de la participation
Le degré d’implication d’une personne dans la prise de décision peut varier d’une simple information à la consultation, jusqu’à sa participation citoyenne active. À ce sujet, le Commissaire à la santé et au bien-être du Québec (2011) affirme que:
L’information ainsi que la consultation constituent des formes de transfert de connaissances qui sont utiles en soi, car elles permettent, d’une part, une éventuelle participation plus active et éclairée des citoyens et, d’autre part, une meilleure compréhension de leurs besoins et de leurs perspectives. La participation active des citoyens se distingue des moyens précédents en ce qu’elle permet un réel échange d’informations, nécessaires à une évolution des perspectives de chacun, particulièrement lorsqu’il y a délibération entre les parties. Ces approches sont complémentaires, étant donné que la pertinence de leur utilisation respective est déterminée en partie par les objectifs, le contexte, les moyens disponibles, etc. Cependant, il faut noter que l’information seule ne suffit pas à garantir une participation des citoyens à la gestion du système, puisque la consultation et la délibération sont nécessaires lorsque des décisions
doivent être prises relativement à des orientations ayant un impact important sur les populations (p. 22).
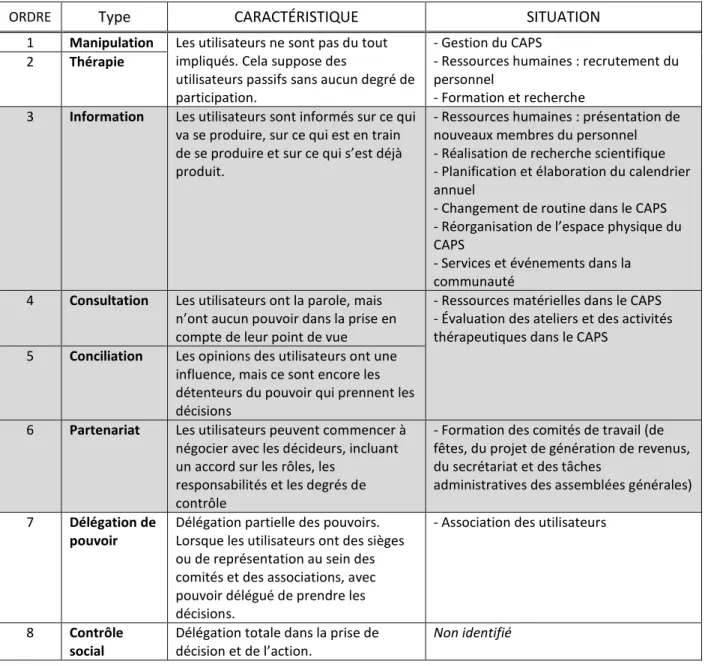
Selon Arnstein (1969), la participation renvoie à la redistribution du pouvoir qui permet aux citoyens exclus du processus politique et économique d’être délibérément inclus. La participation sans redistribution du pouvoir est un processus vide et frustrant pour les personnes marginalisées. La participation est donc le moyen par lequel les personnes peuvent réaliser des changements sociaux importants qui leur permettent de partager les richesses et le pouvoir de la société. Ainsi, l’auteur distingue, sur une échelle de huit, les ordres de participation des citoyens. En voici une brève illustration :
- La non-participation :
(1) La manipulation : C’est le degré le plus bas pour décrire la non-participation.
L’information biaisée est utilisée pour « éduquer » les citoyens en leur donnant l’illusion qu’ils sont impliqués dans le processus.
(2) La thérapie : Leur véritable objectif est de ne pas permettre aux gens de
participer à la planification ou à la réalisation de programmes, mais de permettre aux détenteurs du pouvoir de « guérir » les participants. Ainsi, les détenteurs du pouvoir offrent un traitement annexe aux problèmes rencontrés par les personnes, sans aborder des enjeux macro-sociétaux.
- La coopération symbolique :
(3) L’information : Elle permet aux citoyens d’être au moins informés des
décisions.
(4) La consultation : Les citoyens peuvent être entendus et avoir une voix.
opinions seront prises en compte, donc, aucune ne garantit pour changer le statu
quo.
(5) La conciliation : C’est tout simplement un ordre plus élevé de coopération, car
certaines personnes peuvent avoir un peu d’influence dans les espaces décisionnels. Or, les détenteurs du pouvoir continuent à décider.
- L’appropriation du pouvoir par les citoyens :
(6) Le partenariat : Il permet de négocier et d’en arriver à des compromis avec les
détenteurs du pouvoir. En effet, la prise de décision se fait par l’entremise d’une négociation entre les détenteurs du pouvoir et les citoyens.
(7) La délégation de pouvoir : Les détenteurs du pouvoir ou le pouvoir central
délèguent à la communauté le pouvoir de décider et de réaliser.
(8) Le contrôle citoyen : Les citoyens obtiennent la majorité des sièges de prise de
Figure 3 - L’échelle de participation selon Arnstein (1969)
Le degré de participation citoyenne peut aussi être mesuré à partir de la qualité de la relation entre les utilisateurs et les intervenants. Lorsque l’intervenant accueille et donne une crédibilité à la parole des utilisateurs, il permet le développement de sa pleine participation citoyenne dans un espace de décision. Aussi, les utilisateurs apprennent à avoir plus confiance en eux et en leur participation, à exprimer leurs opinions, à préciser leurs accords ou leurs désaccords, ce qui favorise l’appropriation du pouvoir (Rodriguez, Bourgeois, Landry, Guay et Pinard, 2006).
À ce sujet, la nature de la réception de la parole des utilisateurs peut être un indicateur de la qualité de participation. Cette dimension peut être évaluée à partir de l’accueil et de la crédibilité donnés par les intervenants à la parole des utilisateurs. Clément et Bolduc (2009), dans une étude sur la participation des personnes qui utilisent les services de santé mentale au Québec, évaluent de façon plus précise les concepts autour des enjeux de la participation. Les auteures évaluent les aspects de la participation principalement à partir de
deux axes : a) la qualité et l’intensité de la communication entre les utilisateurs des services et les intervenants; et b) la qualité et l’intensité de leurs interactions.
La qualité et l’intensité de la communication entre les utilisateurs des services et les intervenants peuvent être définies comme suit :
- L’accueil : C’est le respect du droit de parole et l’écoute de ce que la personne dit. Ce n’est pas seulement inviter l’utilisateur à parler, mais le laisser parler et intégrer son discours au dialogue et au débat.
- La crédibilité : Cela représente « la considération et l’autorité attribuées au point de vue de l’utilisateur de services et l’intégration de celui-ci dans le cours de la discussion et, ultimement, dans les décisions à prendre ».
Par rapport à la communication, les utilisateurs des services peuvent être représentés par quatre figures de participation, qui vont déterminer la qualité et l’intensité de cette participation :
- Le participant délibérant : il participe activement à la discussion et est un militant qui parle au nom d’un groupe (utilise le « nous » dans son discours). Il connait bien les points discutés et affirme ses convictions.
- Le participant à découvert : il parle beaucoup ou peu, selon les circonstances. Le contenu de sa parole est lié à son expérience personnelle, avec ses émotions (il utilise le « je » dans son discours). Au contraire du participant délibérant, il est rarement en dialogue au sens d’échanges langagiers, mais ses propos sont plus de l’ordre de la dénonciation de situations.
- Le participant en aparté : il parle beaucoup ou peu, mais ses contributions ne sont pas en lien avec le sujet de la discussion, c’est comme s’il faisait une réunion en
aparté. Comme ses propositions sont hors sujet, elles ne favorisent pas le dialogue. De plus, il n’indique pas au nom de qui il parle.
- Le participant imperceptible : il est physiquement présent dans les espaces de discussion, mais il ne participe pas de manière verbale, sauf quand il est invité à donner son point de vue. Il est timide et démontre peu de confiance.
En somme, le modèle opérationnel que je propose pour la recherche a été inspiré des concepts décrits dans ce chapitre. Il comporte des dimensions reliées par un ensemble d’indicateurs qui visent à atteindre les objectifs spécifiques de la recherche, sans toutefois laisser tomber la possibilité de laisser émerger d’autres indicateurs. Ci-dessous, je présente l’intégration de ces concepts dans un cadre d’analyse à partir d’un tableau qui résume les dimensions et les indicateurs retenus pour l’étude.
Tableau 1 - Opérationnalisation des concepts à l’étude
OBJECTIFS DIMENSIONS INDICATEURS
Connaitre les principaux aspects de la participation citoyenne des utilisateurs
a) Contenu
b) Intensité et qualité de la participation
c) Réception de la parole des utilisateurs, selon Clément et Bolduc (2009) d) Effets de la parole/participation Information Plaintes Évaluation du service
Planification/Mise en place des actions
Droit et citoyenneté
Partage de la souffrance/des expériences vécues
Échelle de participation, selon Arnstein (1969) :
Non-participation
Coopération symbolique
Appropriation du pouvoir par les citoyennes
Figures de participation (rôle des utilisateurs), selon Clément et Bolduc (2009) : Délibérant À découvert En aparté Imperceptible Accueil Crédibilité
Divers indicateurs peuvent émerger à partir d’analyse de données
Identifier les forces et les limites pour la participation citoyenne des utilisateurs
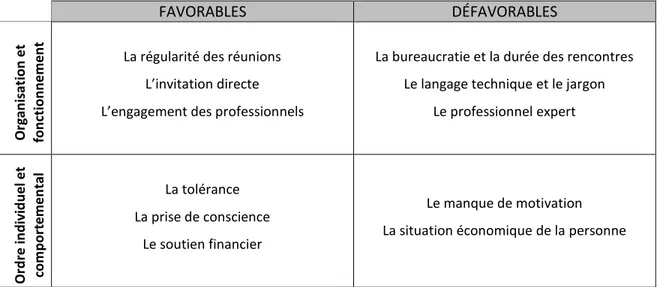
Éléments favorables et défavorables à la participation
Éléments déclencheurs, forces, stratégies, limites et menaces
Chapitre 5 : La méthodologie de recherche 5.1. L’approche et le type de recherche
Une approche qualitative a été proposée pour la réalisation de cette recherche dans le but de mieux comprendre les expériences, les attitudes et les opinions des personnes concernées (Mayer, Ouellet, Saint-Jacques et Turcotte, 2000; Quivy et Van Campenhoudt, 2006). Aussi, il s’agit d’une recherche de type descriptif, car elle vise à identifier et à comprendre les enjeux autour de la participation citoyenne des utilisateurs au sein des organismes de santé mentale. Pour ce faire, j’ai collecté des données qui m’ont permis d’écrire de manière systématique les facteurs et les processus impliqués dans la participation citoyenne en vue de mieux définir un problème et générer de nouvelles idées à partir de la réflexion sur l’expérience brésilienne.
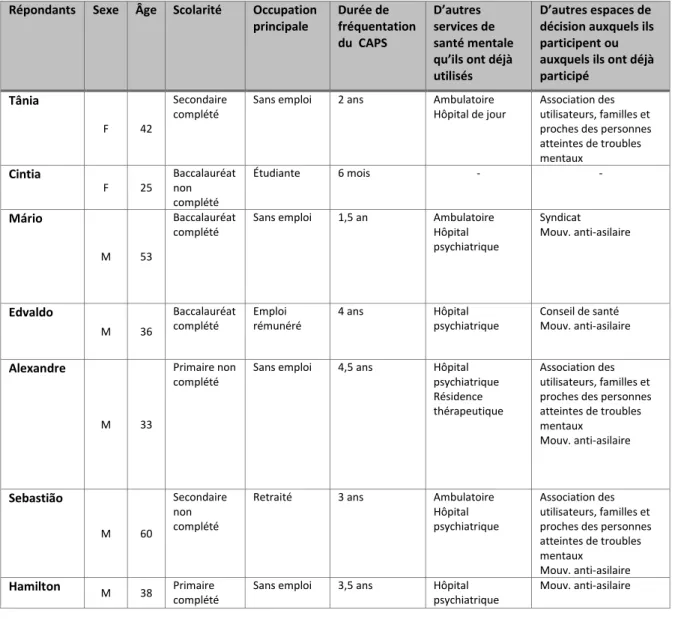
5.2. La population à l’étude
La population à l’étude est constituée d’adultes atteints de troubles mentaux graves qui résident dans la ville de Rio de Janeiro et qui utilisent les services des CAPS. Premièrement, avant de commencer la collecte de données, j’ai visité plusieurs CAPS dans la ville de Rio pour vérifier les possibilités de réalisation de la recherche et la régularité des assemblées générales dans les centres. J’ai constaté que des assemblées générales ordinaires ont lieu dans tous les CAPS chaque semaine. Finalement, j’ai choisi deux CAPS localisés dans des secteurs différents de la ville du Rio de Janeiro (voir la figure 2). La réceptivité et la disponibilité des gestionnaires pour la réalisation de la recherche des centres choisis ont compté pour mon choix. Toutefois, aucun recrutement n’a été fait à ce moment. Les recrutements et les collectes des données ont commencé seulement après avoir reçu l’aval du comité d’éthique de la recherche de l’Université Laval et du comité d’éthique au Brésil.
5.3. Les stratégies de collecte des données
Pour réaliser un travail d’investigation en profondeur qui réponde adéquatement aux buts de la recherche, j’ai réalisé deux méthodes de collecte de données, l’observation directe des assemblées générales dans les CAPS et l’entrevue de groupe auprès des personnes utilisatrices. La première méthode est pertinente, car c’est la seule qui permet de capter les interactions parmi les participants dans leur milieu naturel, au moment où elles se produisent, sans l’intermédiaire d’un document ou d’un témoignage (Mayer, Ouellet, Saint-Jacques et Turcotte, 2000; Quivy et Van Campenhoudt, 2006). D’un autre côté, les entrevues de groupe ont permis d’approfondir avec des personnes ayant participé aux assemblées générales la réalité faisant l’objet de cette étude. En effet, l’entrevue est une méthode adéquate pour circonscrire les perceptions qu’ont les répondants à l’étude. L’importance de solliciter le point de vue des personnes directement concernées était centrale dans cette recherche. Ainsi, les entrevues de groupe sont venues compléter et enrichir les données recueillies par la méthode de l’observation.
5.3.1. L’observation directe
L’observation du déroulement des assemblées générales avait par but de connaitre les principaux aspects de la participation citoyenne dans les assemblées des CAPS (les participants, le déroulement et le contenu de discussion), ainsi que d’évaluer la qualité de la participation et la réception de la parole des utilisateurs. De plus, il s’agissait d’identifier
in loco les forces et les limites pour la participation citoyenne des utilisateurs.
Les CAPS ont des assemblées générales hebdomadaires. Alors, deux observations périphériques8 ont été réalisées dans chaque CAPS durant les assemblées générales. Les
8 Le terme « périphérique » ici employé renvoie au fait que l’étudiante-chercheure ne participe pas aux délibérations des assemblées générales, mais les observe en périphérie.
observations ont eu lieu pendant deux semaines dans chaque centre. La durée de ces observations a varié selon la durée des rencontres, soit entre 1 h 30 et 2 h 30.
Comme instrument de collecte de données pour les assemblées générales, j’ai utilisé une grille d’observation (voir l’Annexe B) construite à partir des concepts à l’étude. Aussi, un journal de bord m’a permis d’enregistrer les réflexions issues des discussions et dynamiques observées dans le centre, ainsi que les réactions et les événements qui pouvaient influencer la qualité ou l’analyse des données.
5.3.2. L’entrevue de groupe
À la fin des deux semaines d’observation aux assemblées générales, une entrevue de groupe dans chaque CAPS a été menée auprès d’utilisateurs ayant participé à ces assemblées. L’entrevue a consisté en des questions ouvertes semi-dirigées qui ont permis d’explorer l’opinion des utilisateurs des services et de promouvoir la réflexion par rapport à leur participation au sein du service. Ainsi, trois grands thèmes ont été abordés :
1) Les perceptions générales des utilisateurs sur leur participation citoyenne 2) Les effets de la parole/participation
3) Les éléments favorables et défavorables à la participation
Les entrevues de groupes ont été enregistrées à l’aide d’une enregistreuse numérique et elles ont duré en moyenne une heure et demie, incluant les 15 premières minutes dédiées à l’explication du processus de l’entrevue, à la lecture et à la signature du formulaire de consentement et à un bref éclaircissement sur quelques concepts discutés (par exemple, la participation citoyenne et les espaces décisionnels). Les instruments de collecte de données utilisées pendant les entrevues ont été un questionnaire pour l’identification du profil des répondants (voir l’Annexe C) et une grille pour l’entrevue de groupe (voir l’Annexe D).
L’élaboration de ce projet de recherche et des instruments de collecte de données en langue française et la traduction en langue portugaise, qui est la langue officielle du Brésil, pourraient rendre difficile la démonstration de la précision et de la fiabilité des instruments de collecte de données. Or, pour vérifier la compréhension et l’applicabilité des questions d’entrevue et du questionnaire pour l’identification du profil des répondants, ces instruments ont été présentés à deux experts brésiliens, un professionnel et un chercheur dans le domaine de la santé mentale, afin de s’assurer que le contenu des instruments, les concepts et les thèmes utilisés, soient conformes à la réalité brésilienne, et que les questions soient compréhensibles pour les répondants.
5.3.3. Le plan de collecte de données
Selon les objectifs de la recherche, le tableau ci-dessous résume les thématiques abordées pendant l’observation directe et l’entrevue de groupe à l’aide des instruments de collectes de données (grille d’observation et grille d’entrevue de groupes).